Боль в икроножной мышце после эндопротезирования
Болезни, признаками которых становятся боль и опухание икр ног

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Описано немало заболеваний, сопровождающихся болью и опуханием икроножной мышцы:
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Острая окклюзия артерии ног;
- Воспаление скелетных мышц – миозит;
- Невриты (остеохондроз) и полиневриты (диабет, алкогольное отравление хронической формы, дистрофические патологии, инфекционные заболевания);
- Остеомиелит;
- Патология суставов ног;
- Повреждения, связанные с разрывами либо надрывами ахиллова сухожилия;
- Воспалительные процессы на кожных покровах, в подкожной клетчатке голени;
- Воспаления седалищного нерва с правой, левой стороны, прочие болезни позвоночника.
Назовём распространённые случаи опухания икр с болями.
Боль в икроножной мышце
Кто виноват в отсутствии прогресса?
В неполном функциональном восстановлении нижней конечности безосновательно винят хирурга, который некорректно провел операцию. Пациенты жалуются, что у них не разгибается колено как на здоровой ноге. Неполное разгибание коленного сустава является довольно частой жалобой людей.
Бывают и случаи, когда даже при отменно спланированной и реализуемой системе восстановительной терапии, процесс выздоровления затягивается или усложняется отрицательным патогенезом. Как вы понимаете, здесь речь уже чаще всего идет об индивидуальном факторе.
Не пренебрегайте услугами реабилитологов при реабилитации прооперированной конечности. И не нарушайте реабилитационные сроки: сколько вам сказали придерживаться особенного режима двигательной активности, ровно столько вы обязаны его соблюдать. От всего этого будет зависеть ваше будущее качество жизни.
Физиология
При сильном напряжении мускулы, в ней может возникать боль и покалывание. Так, острая боль в икроножной мышце, начинает появляться из-за образования в мышцах молочной кислоты.
Основываясь на характере и частоте боли, времени проявления и месте локализации, можно выявить причину, по которой икроножная мышца начинает болеть. Боли в икроножных мышцах – явление довольно распространенное, и потому причины, вызывающие неприятные боли самые банальные.
Возникновение неприятных ощущений в икрах может происходит из-за сильной усталости. Если мышцы перегружены, они сигнализируют болью. При продолжительных и долгих переходах, неподготовленные икроножные мышцы начинают болеть. Характер боли внезапный, проходит после легкого массажа, отдыха.
Так как причина болевых ощущений физиологическая и вызвана воздействием молочной кислоты на икроножные мышцы, то при обеспечении покоя уставшим ногам и использовании прохладных ванночек, болевые ощущения быстро пройдут.
Статистика осложнений в процентах
- вывих головки протеза развивается примерно в 1,9 % случаев;
- септический патогенез – в 1,37 %;
- тромбоэмболия – в 0,3 %;
- перипротезный перелом возникает в 0,2 % случаев.
Они развиваются не по вине хирурга, а самого пациента, который не продолжил реабилитацию или не придерживался особенного физического режима уже по окончании восстановления. Ухудшение состояния происходит уже дома, когда нет того внимательного контроля со стороны врачей, что был в клинике.
Ни один специалист-ортопед даже с богатым и безупречным опытом работы, не может на 100 % предугадать, как поведет себя конкретный организм после таких сложных манипуляций на костно-мышечной системе, и дать пациенту полнейшую гарантию, что все пройдет гладко и без эксцессов.
Что вызывает боль в икроножных мышцах: заболевания и травмы
У здорового человека боль в икрах может появляться в двух случаях:
Далее рассмотрим болевые ощущения в икрах, связанные с патологическими изменениями в организме.
Варикозное расширение вен. Тяжелая болезнь, связанная с кровяным застоем в венах. Распознать заболевание можно на начальной стадии, когда щиколотки ног начинают отекать. Вены набухают. Больной ощущает тупую боль и тяжесть в ногах. Артериальное давление повышается.
Венозная недостаточность, в свою очередь, может стать причиной тромбофлебита и флеботромбоза:
- Тромбофлебит протекает как воспалительный процесс вен голени в сопровождении сильнейших отеков нижних конечностей. Кожа ног обретает красный цвет с оттенком синего.
- Флеботромбоз характеризуется образованием в венах тромбов, что вызывает покраснение кожи ног на фоне высокой температуры. В местах пораженных вен ноги становятся горячими.
Искривление позвоночника, грыжа межпозвоночных дисков, остеохондроз и другие заболевания позвоночника влияют на образование болевых ощущений в икрах. Позвоночник – как основа скелета большую нагрузку берет на себя. При нарушениях функций позвоночного столба, груз переходит на нижние конечности, что вызывает воспалительные процессы в икроножных мышцах в сопровождении болевого синдрома.
Неврологические заболевания. Нарушения в данной области могут создавать дисбаланс всего организма, в частности ног. Поражение нервных волокон вызывает резкую боль в икроножных мышцах, онемение и жар в нижней конечности. Болевой синдром проходит так же внезапно, как и начинается.
Нарушение кровообращения, вызывающее судороги в икрах. Такие показатели характерны для людей, которые долгое время проводят на работе в положении сидя. Нижние конечности затекают, начинается кислородное голодание – в икрах скапливаются токсичные вещества. Все это приводит к сильным болям при ходьбе, а в ночное время к судорогам. Ночные судороги – распространенное явление. В это время суток конечности расслабляются – икроножные мышцы начинает сводить.
Судороги могут возникать и по другим причинам:
- нарушение функций щитовидной железы;
- обезвоживание организма;
- низкий иммунитет;
- перемены климата;
- недостаток витаминов;
- при беременности на поздних сроках;
- неудобная обувь.
Судороги в мышцах ног (видео)В коротком видео доктор Шперлинг М.М. расскажет о причинах возникновения судорожного состояния в ногах. Как избавиться от недуга самостоятельно. Как лечить нарушения в икроножных мышцах.
Артериальный атеросклероз. Стенки сосудов уплотняются и сужаются одновременно. Кровь с трудом пробирается по венам. Болевой синдром в икрах носит пульсирующий характер. У пациента мерзнут ноги в любое время года.
Поражение икроножных мышц, указывающее на наличие серьезных заболеваний:
- Миозит – воспаление, вызванное перенесенными ранее инфекционными заболеваниями, посттравматическим состоянием, перенапряжением мышц вследствие чрезмерных нагрузок. Если прощупать икры, можно заметить образование узелков. Больной ощущает сильнейший болевой синдром в области икр. Осложниться болезнь может загноением в местах полученных травм. Гнойный миозит, помимо сильной боли, сопровождается ознобом и высокой температурой. Кожа на ногах уплотняется и краснеет.
- Фибромиалгия – заболевание, при котором болевой синдром в икроножных мышцах передается в разные части тела: затылок, поясницу, грудь, шею и плечи. Недуг сопровождает бессонница. Страдает чаще прекрасная половина человечества от нервных потрясений и излишних физических нагрузок. Фибромиалгия считается первой стадией развития ревматизма.
- Остеомиелит – опасное заболевание, при котором происходит загноение в костях, костном мозге и мягких тканях. Разрушение костей вызывает сильнейшие боли в ногах, в результате чего больной перестает ходить. Встречается чаще у детей. Во многих странах практикуется вакцинация с первых месяцев жизни. Выжить с таким недугом практически невозможно.
- Миопатия – хроническая наследственная болезнь, при которой мышцы тела, в частности икроножные, поражаются и атрофируются. Боль возникает приступами и носит прогрессирующий характер.
Наличие паразитов в икроножных мышцах — трихинеллез. Червь нематода откладывает личинки в мышцах человека, и в частности, в икрах. Передается через пищу. Спустя инкубационный период от 1 до 3 дней, человек начинает ощущать мышечную боль в стопах, затем в голени, икрах и бедрах, с последующим распространением по мышцам всего тела.
Как показывают исследования, осложнения после эндопротезирования тазобедренного сустава развиваются у 1 % молодых людей и у 2,5 % пожилых пациентов. Несмотря на мизерную вероятность развития негативных последствий, они могут коснуться любого, а особенно тех, кто не соблюдал в строгости программу реабилитации.
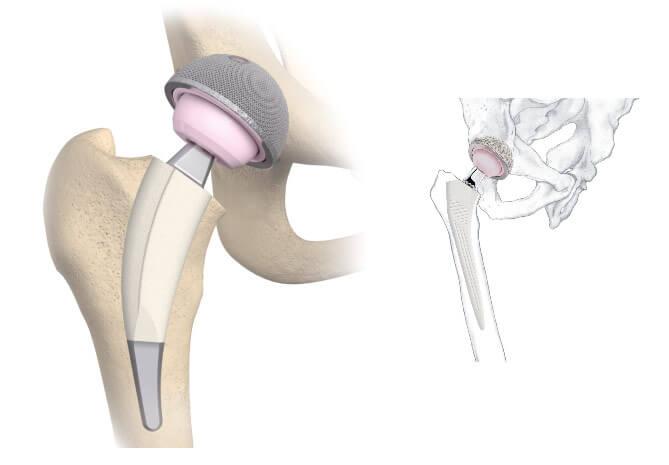
Изображение положения эндопротеза в теле человека.
К осложнениям после эндопротезирования тазобедренных суставов приводят неправильный постоперационный уход и режим физической активности после выписки из стационара. Вторая причина это ошибки врача-хирурга. И третья, это неполноценное предоперационное обследование, в результате которого не были вылечены скрытые инфекции(гланды, цистит и т.д.) На успех лечения влияет квалификация медперсонала, где пациент получал высокотехнологичную медицинскую помощь – хирургическое и реабилитационное лечение.

Статистика осложнений в процентах
- вывих головки протеза развивается примерно в 1,9 % случаев;
- септический патогенез – в 1,37 %;
- тромбоэмболия – в 0,3 %;
- перипротезный перелом возникает в 0,2 % случаев.
Они развиваются не по вине хирурга, а самого пациента, который не продолжил реабилитацию или не придерживался особенного физического режима уже по окончании восстановления. Ухудшение состояния происходит уже дома, когда нет того внимательного контроля со стороны врачей, что был в клинике.

Ни один специалист-ортопед даже с богатым и безупречным опытом работы, не может на 100 % предугадать, как поведет себя конкретный организм после таких сложных манипуляций на костно-мышечной системе, и дать пациенту полнейшую гарантию, что все пройдет гладко и без эксцессов.
Дифференцирование боли: норма или нет
Боли после эндопротезирования тазобедренного сустава будут наблюдаться в раннем периоде, ведь организм пережил серьезнейшую ортопедическую операцию. Болезненный синдром в течение первых 2-3 недель является естественной ответной реакцией организма на недавно перенесенную операционную травму, что не считается отклонением.
Пока операционная травма не заживет, мышечные структуры не придут в норму, пока кости вместе с эндопротезом не станут единым кинематическим звеном, человек будет испытывать какое-то время дискомфорт. Поэтому назначают хорошее обезболивающее средство, которое помогает и легче перенести раннюю болезненную симптоматику, и лучше сконцентрироваться на лечебно-реабилитационных занятиях.
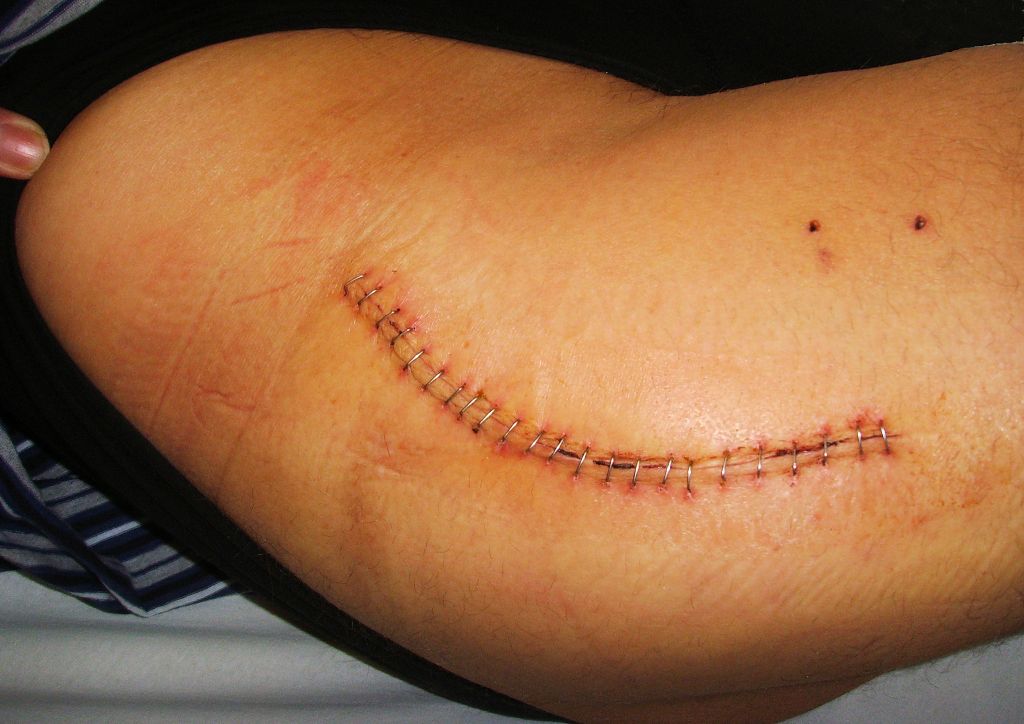
Хорошо заживающий шов после операции. Он ровный, бледный и не имеет выделений.
Болевые ощущения должны быть дифференцированы и обследованы: что из них – норма, а что – реальная угроза. Это может сделать оперировавший хирург. Задача пациента – при любых некомфортных признаках оповещать врача-ортопеда.
Главные факторы риска
Хирургическое вмешательство, не исключает осложнения, причем серьезные. Особенно если были допущены ошибки в интра- и/или постоперационный период. Даже малые погрешности в ходе операции или в течение реабилитации увеличивают вероятность неудовлетворительной артропластики ТБС. Существуют еще факторы риска, которые повышают предрасположенность организма к послеоперационным последствиям и нередко становятся их причиной:
Отметим, что после замены тазобедренных суставов осложнениям больше подвержены люди пожилых лет, а особенно те, кому за 60. У пожилых пациентов кроме основного заболевания, имеются сопутствующие патологии, которые могут усложнить течение реабилитации, например, снизить резистентность к инфекции. Имеются сниженный потенциал репаративно-восстановительных функций, слабость мышечно-связочной системы, остеопорозные признаки и лимфовенозная недостаточность нижних конечностей.

Пожилым людя сложнее восстанавливаться, но и это делается успешно.
Понятие и способы лечения последствий
Симптомы осложнения после эндопротезирования тазобедренного сустава для лучшего восприятия будут представлены ниже в таблице. Быстрое обращение к врачу при первых подозрительных признаках поможет избежать прогрессирования нежелательных явлений, а в отдельных ситуациях сохранить имплантат без ревизионной операции. Чем запущеннее станет клиническая картина, тем сложнее она будет поддаваться терапевтической коррекции.
Негативный эксцесс возникает в первый год после протезирования. Это лидирующее по распространенности патологическое состояние, при котором происходит смещение компонента бедра по отношению к вертлужному элементу, вследствие чего наблюдается разобщение головки и чашки эндопротеза. Провокационный фактор – чрезмерные нагрузки, погрешности в подборе модели и установке имплантата (дефекты угла постановки), использование заднего хирургического доступа, травматизм.
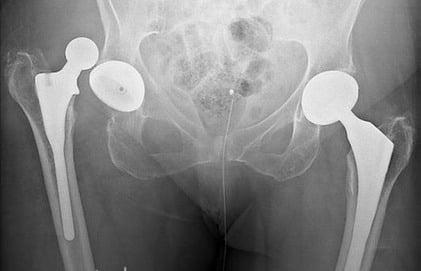
Дислокация бедренного компонента на рентгене.
В группу риска входят люди с переломами шейки бедра, дисплазией, нейромышечными патологиями, ожирением, гипермобильностью суставов, синдромом Элерса, пациенты старше 60 лет. Также особо уязвимы к вывиху лица, перенесшие в прошлом хирургию на естественном ТБС. Вывих нуждается в безоперационном вправлении или открытым способом. При своевременном обращении вправить эндопротезную головку удается закрытым способом под наркозом. Если запустить проблему, возможно, врач назначит повторную операцию с целью переустановки эндопротеза.
Второе по частоте явление, характеризующееся активизацией тяжелых гнойно-воспалительных процессов в районе установленного имплантата. Инфекционные антигены заносятся интраоперационно через недостаточно стерильные хирургические инструменты (редко) или после вмешательства по кровеносному руслу перемещаются от любого проблемного органа, имеющего болезнетворно-микробную среду (часто). Плохая обработка раневой зоны или слабое заживление (при диабете) также способствует развитию и размножению бактерий.

Выделения из операционной раны это плохой сигнал.
Гнойный очаг пагубно воздействует на прочность фиксации эндопротеза, вызывая его расшатывание и нестабильность. Гноеродная микрофлора трудно поддается лечению и, как правило, предполагает снятие имплантата и проведение повторной установки спустя продолжительное время. Основный принцип лечения – тест на установление вида инфекции, долгая антибиотикотерапия, обильный лаваж раны антисептическими растворами.
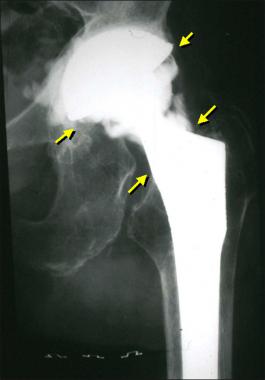
Стрелками указаны зоны инфекционного воспаления, именно так они выглядят на рентгене.
ТЭЛА – критическая закупорка ветвей или главного ствола легочной артерии оторвавшимся тромбом, который образовался после имплантации в глубоких венах нижней конечности из-за низкого кровообращения, ставшего следствием ограниченной подвижности ноги. Виновники тромбоза – отсутствие ранней реабилитации и необходимого медикаментозного лечения, длительное пребывание в обездвиженном состоянии.
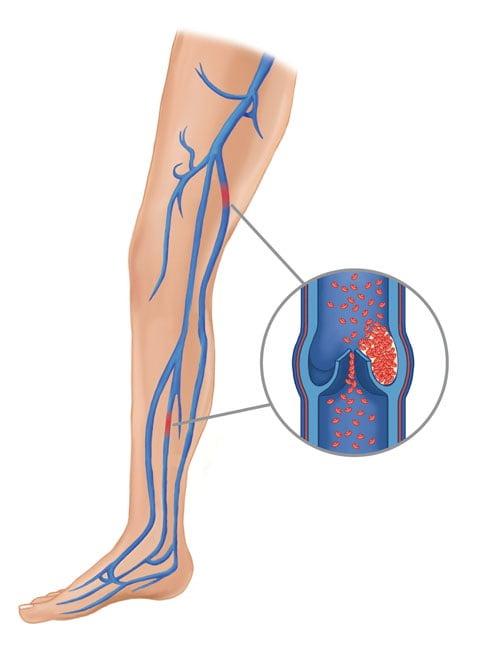
С этим осложнением достаточно успешно работают на данном этапе развития медицины.
Перекрытие просвета легких опасно летальным исходом, поэтому больного немедленно госпитализируют в реанимационное отделение, где, учитывая тяжесть тромботического синдрома: введение тромболитиков и препаратов, уменьшающих свертываемость крови, НМС и ИВЛ, эмболэктомию и пр.
Это – нарушение целостности бедренной кости в зоне ножки при нестабильном и стабильном протезе, возникающее интраоперационно или в любой момент после операции (через несколько дней, месяцев или лет). Переломы чаще происходят по причине сниженной плотности костных тканей, но могут быть следствием некомпетентно произведенной разработки костного канала перед установкой искусственного сочленения, неверно выбранного способа фиксации. Терапия в зависимости от вида и тяжести повреждения заключается в использовании одного из методов остеосинтеза. Ножку, если на то заменяют на более подходящую по конфигурации.
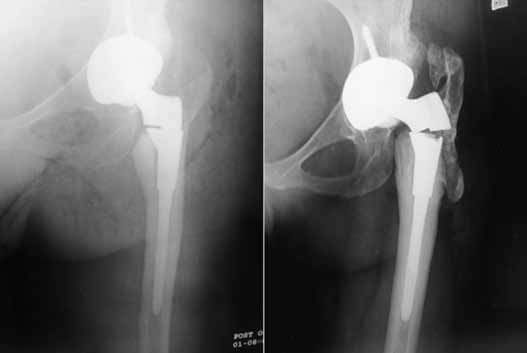
Разрушение импланта происходит очень редко.
Невропатический синдром – это поражение малоберцового нерва, входящего в структуру большого седалищного нерва, которое может быть спровоцировано удлинением ноги после протезирования, давлением образовавшейся гематомы на нервное образование, реже – интраоперационным повреждением вследствие неосторожных действий хирурга. Восстановление нерва выполняется посредством этиологического лечения оптимальным методом хирургии или при помощи физической реабилитации.
При работе неопытного хирурга есть риск травматизации бедренных нервов.
Симптоматика в таблице
Вывих (нарушение конгруэнтности) протеза
Локальный инфекционный процесс
Тромбоз и ТЭЛА (тромбоэмболия)
Перипротезный перелом кости
Невропатия малого берцового нерва
Профилактические меры
Осложнения после протезирования тазобедренного сустава гораздо легче предупредить, чем потом заниматься трудоемким и продолжительным лечением, чтобы от них избавиться. Неудовлетворительное развитие ситуации может свести к нулю все старания хирурга. Терапия не всегда дает положительный эффект и ожидаемый результат, поэтому в ведущих клиниках предусмотрена комплексная периоперативная программа профилактики всех существующих последствий.
Инфекции лечатся антибиотиками, что само по себе достаточно вредно для организма.
На предоперационном этапе выполняется диагностика на предмет инфекций в организме, заболеваний внутренних органов, аллергии и пр. При обнаружении воспалительных и инфекционных процессов, хронических болезней в стадии декомпенсации операционные мероприятия не начнутся до тех пор, пока выявленные очаги инфекций не будут вылечены, венозно-сосудистые проблемы не сократят до допустимого уровня, а другие недуги не приведут в состояние стабильной ремиссии.

В настоящее время практически все импланты изготавливаются из гипоаллергенных материалов.
Если имеется предрасположенность к аллергическим реакциям, этот факт исследуется и берется во внимание, так как от него зависит выбор медикаментов, материалов эндопротеза и вида анестезии. На оценке состояния здоровья внутренних органов и систем, возрастных критериев и веса строится весь хирургический процесс и дальнейшая реабилитация. Чтобы минимизировать до предела риски осложнений после протезирования тазобедренных суставов, профилактику проводят до и в момент процедуры, после операции, включая отдаленный период. Комплексный профилактический подход:
- медикаментозная элиминация инфекционного источника, полная компенсация хронических недугов;
- назначение за 12 часов определенных доз низкомолекулярных гепаринов для предупреждения тромботических явлений, противотромбозная терапия продолжает осуществляться еще некоторый срок после хирургии;
- применение за пару часов до предстоящей замены ТБС и на протяжении нескольких дней антибиотиков широкого спектра действия, активных в отношении обширной группы болезнетворных микроорганизмов;
- безупречное в техническом плане проведение оперативного вмешательства, при этом с минимальной травматичностью, не допуская значительных кровопотерь и появления гематом;
- подбор идеальной протезной конструкции, которая полностью совпадает с анатомическими параметрами настоящего костного соединения, в том числе корректная ее фиксация под правильным углом ориентации, что в будущем гарантирует стабильность имплантата, его целостность и отличную функциональность;
- ранняя активизация подопечного с целью недопущения застойных процессов в ноге, атрофии мышц и контрактур, включение с первых суток занятий ЛФК и процедур физиотерапии (электромиостимуляция, магнитотерапия и пр.), дыхательной гимнастики, а также качественный уход за операционной раной;
- информирование больного обо всех возможных осложнениях, разрешенных и недопустимых видах физической активности, мерах осторожности и необходимости регулярно выполнять упражнения лечебной физкультуры.

Огромную роль в успешном лечении играет коммуникация пациента с медицинским персоналом. Именно это называется сервисом, ведь когда пациента полноценно инструктируют, то он лучше воспринимает процессы происходящие с его организмом.
Пациент должен осознавать, что не только от степени профессионализма докторов зависит итог операции и успешность восстановления, но и себя самого. После протезирования тазобедренного сустава обойти стороной нежелательные осложнения реально, но исключительно при безукоризненном соблюдении рекомендаций специалистов.
Основная причина назначения эндопротезирования коленного сустава – непрекращающиеся боли и невозможность самостоятельного передвижения. Решение об операции принимается врачом и пациентом, если консервативное лечение не помогло. Любое вмешательство, даже если оно проведено хирургом-ортопедом с богатым опытом – стресс для организма. Рана, даже правильно обработанная и зашитая, реагирует на агрессивное вторжение болью, отеками, инфекционными заболеваниями.
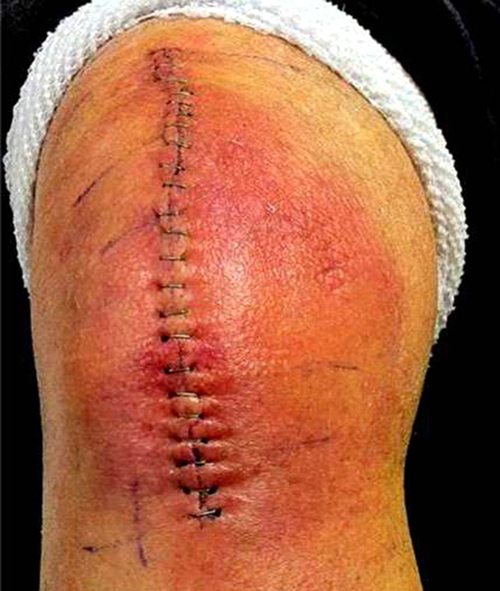
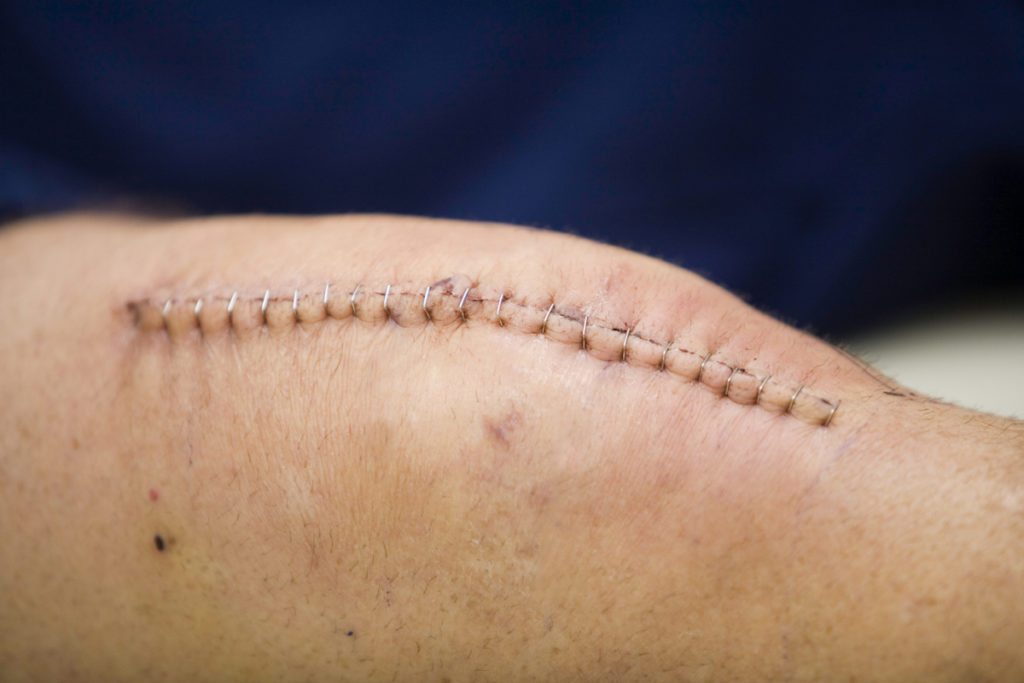
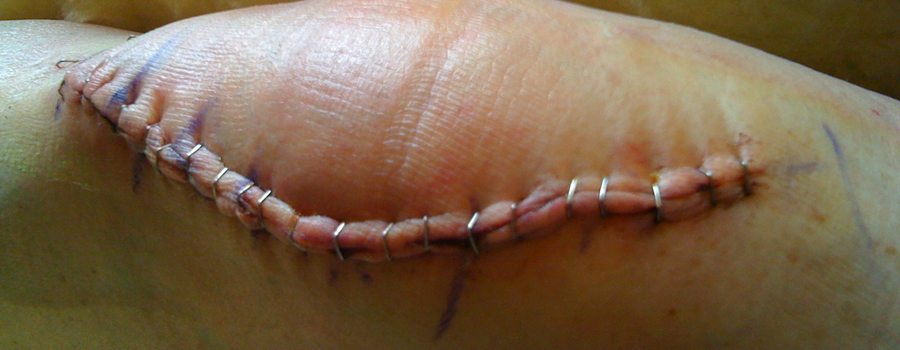
Рассчитывать на мгновенное чудо – неправильно. Боль в первое время после операции – нормальное явление, не нужно паниковать. Просто организм адаптируется к новым условиям. Чтобы купировать болезненные ощущения, вернуть природную кинематику, проводятся реабилитационные мероприятия, как в условиях стационара, так и после выписки.
Благодаря современным разработкам в хирургии, использованию миниинвазивных методик, повреждение здоровых тканей минимизировано, что уменьшает риски. Отеки, резкое повышение температуры, тугоподвижность и сильные боли после эндопротезирования коленного сустава проявляются только у 1,3-1,6% пациентов.
Виды и признаки послеоперационных осложнений
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Проблема
Симптом
Ограничение сгибания/разгибания, вплоть до полной неподвижности
Сильная боль, невозможность передвигаться без подручных средств, отечность
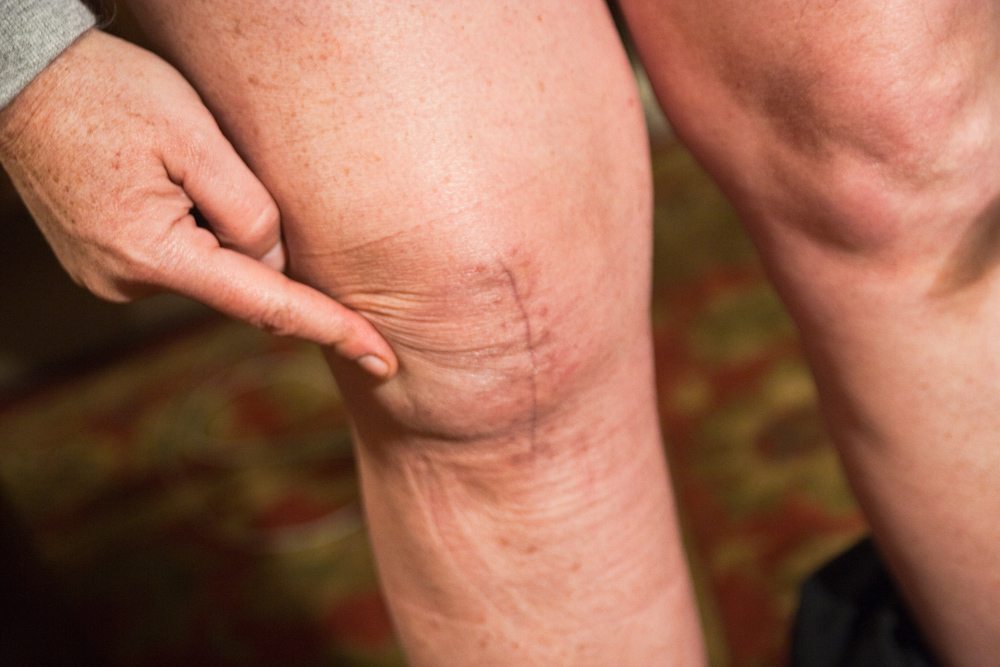
Самое худшее, что вы можете предпринять — терпеть или заняться самолечением. Дискомфорт и отсутствие положительной динамики – повод срочно обратиться к врачу. Использование народных способов лечения и прием таблеток, мазей снижают болевую симптоматику, но не избавляют от проблемы.
Возникает редко (0,1%), поскольку для имплантации используются индивидуальные протезы с учетом возрастных, анатомических и половых особенностей, но прецеденты есть. Отечность в районе операционного поля, нарушение опорной функции, суставные боли – признаки развития болезни. Игнорирование симптомов приводит к укорочению ноги, хромоте.
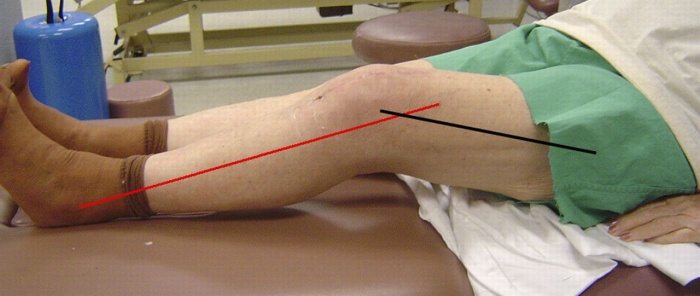
Контрактура может быть временной и стойкой. Возможно снижение кинематики или полное обездвижение. Человек сознательно стремится уменьшить дискомфорт, поэтому в послеоперационный период старается двигать ногой так, чтобы не было больно. Для реабилитации нужны регулярные нагрузки. Если их нет, естественный кровоток и заживление замедляются, патология приводит к рубцеванию и стойкой форме.
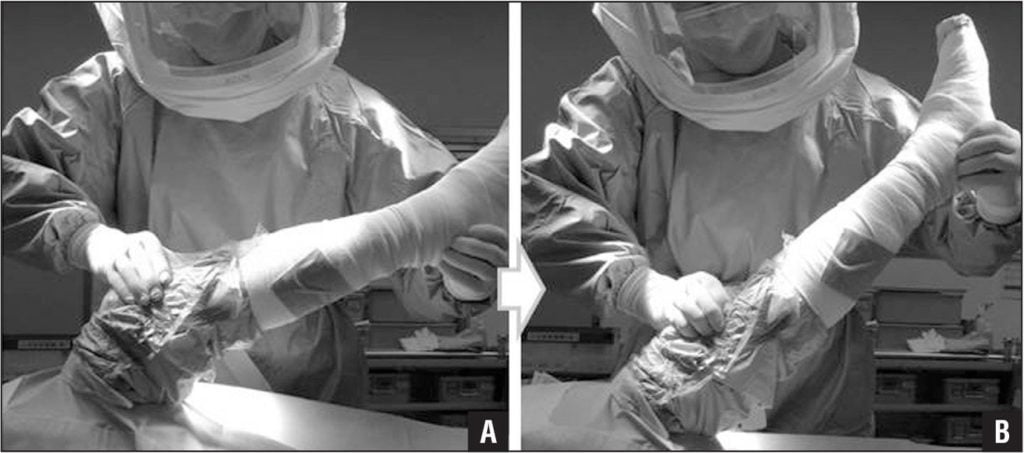
Назначение схемы лечения – обязанность специалиста. Принудительное сгибание/разгибание или отсутствие движения только расширят область поражения.
- лечебная физкультура, укрепляющие упражнения и массаж;
- электрофорез, физиотерапия;
- фиксация сустава при помощи гипсового бандажа;
- отсутствие перенапряжения, нагревания, переохлаждения;
- контроль за состоянием организма: правильное питание, отсутствие вредных привычек.

Если у вас диагностировали контрактуру, нельзя скрещивать ноги и начинать ходить без помощи специалиста. При таком отклонении лучше соблюдать диету – избыточный вес ведет к прогрессированию болезни.
Выявляется у 0,3% пациентов. Особенности: болит колено, отекает нога, не прекращаются боли даже после курса медикаментов и физиотерапии. Характерны воспалительные процессы оболочки сустава, из-за чего синовиальная сумка заполняется жидкостью.
Восстановление у каждого протекает индивидуально; зависит от особенностей возраста, пола, общих показаний здоровья. Развитие синовита – не ошибка медиков: в 95% случаев болезнь прогрессирует из-за нарушения врачебных назначений. Если у вас диагностировали синовит, возможно назначение пункции жидкости и курса дальнейшей реабилитации.
После операции могут воспалиться мышцы или ткани около эндопротеза. В 4-11% случаев инфекционные процессы приводят к ревизии имплантата. Чаще всего такое явление наблюдается у пациентов с ревматоидным артритом или артрозом, перенесших артроскопию.
В редких случаях причин занесения инфекции — нарушение санитарных норм в операционной, использование некачественного имплантата и шовного материала. Перед выбором клиники ознакомьтесь с отзывами людей, которые делали замену в этой больнице.
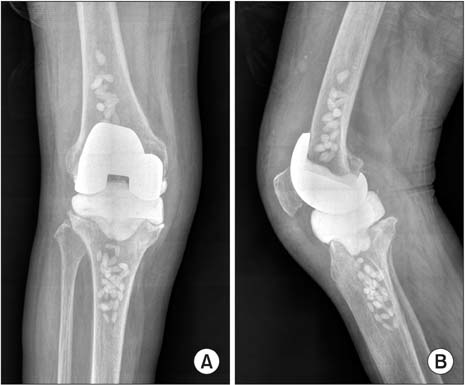
Развитие инфекционного процесса провоцируют недоедание, лишний вес, наличие иммунных заболеваний, употребление алкоголя, диабет и онкология. Противопоказаны иммуносупрессанты и кортикоиды в качестве лечения — они повышают риск появления инфекции. Признаки воспаления:
- стабильно повышенная, но не слишком высокая температура тела (вечером поднимается сильнее);
- плохо работает нога, болит и отекает;
- местное покраснение;
- иногда выделение гноя из раны или сустава.
Воспаление – непредсказуемая патология, поскольку может возникнуть, как в первые месяцы после артропластики, так и через 1-2 года после замены коленного сустава. Если в отдаленный послеоперационный период у вас возник вопрос: почему колено горячее и болит, скорее всего, это поздняя гематогенная инфекция в области имплантата.
Купировать боль, а тем более назначать себе антибиотики – категорически противопоказано. Прописать антибиотики, назначить обезболивание и подсказать, какую мазь использовать, может только хирург-ортопед после обследования. Несоблюдение врачебных рекомендаций чревато ревизионным эндопротезированием коленного сустава.
Имплантат устанавливается на место поврежденного сустава с точностью до миллиметра. При помощи компьютерной визуализации проводится проверка кинематики в согнутом/разогнутом положении. 1-1,2% случаев заканчивается повторным вывихом или переломом эндопротеза. В редких ситуациях проблема вызвана неправильной установкой или некачественным протезом, 98% пациентов создают себе проблему, игнорируя рекомендации по реабилитации.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Главный признак перелома – хруст внутри коленного сустава. Если на раннем этапе такой симптом можно объяснить врачебной ошибкой или постоперационным осложнением, то в дальнейшем хруст свидетельствует о нарастании рубцовой ткани. Неправильное восстановление идет из-за несоблюдения режима и диеты.
При появлении хруста не ждите дальнейших осложнений. Обратитесь к специалисту для коррекции дефектов. Часто можно обойтись терапевтическим воздействием, избежать ревизии.
Эндопротезирование коленного сустава: осложнения и рекомендации
Операция по замене суставного сочленения – не прихоть, а возможность сохранить самостоятельность и избежать инвалидности. Имплантация рекомендуется, если консервативными методами вернуть природную подвижность конечности невозможно. Хирургическое вмешательство проводят при:
- сильном повреждении связок, когда терапия и компрессия неэффективны;
- остеоартрите, ревматоидном артрите, для стабилизации патологии, удаления поврежденных элементов;
- костной дисплазии, когда нарушен рост костей;
- прогрессирующем асептическим некрозом. Начинается отмирание тканей, прекращается природный кровоток, сустав полностью перестает функционировать;
- подагре.

Чтобы минимизировать операционные и послеоперационные риски, врач проводит обследования. Только после исключения всех противопоказаний может быть назначена замена коленного сустава на имплантат.
Медики предпочитают щадящие методики, вмешательства на открытом операционном поле проводят только при невозможности провести процедуру миниинвазивным способом. При артроскопии с компьютерным наблюдением здоровые ткани практически не повреждаются, уменьшается риск кровотечений и занесения инфекции.
Для удаления лишней жидкости, кровяных сгустков из раны на первое время устанавливается дренаж. Ежедневно в период стационарного наблюдения снимаются жизненно важные показатели, чтобы сделать процесс восстановления эффективным.
Если эндопротезирование коленного сустава прошло успешно, назначается курс антибиотиков, реабилитационных мероприятий:
- ЛФК под контролем методиста. Рассчитывать на чудо сразу после операции не стоит, сначала даже сгибать/разгибать ногу придется с помощью врача;
- лечебный массаж;
- процедуры в физиокабинете в зависимости от показаний здоровья.

Если восстановление идет правильно, на 2-3 день можно начинать ходить с ходунками или костылями. По отзывам пациентов, грамотная схема реабилитации позволяет избежать осложнений, быстрее вернуться к привычной жизни.
Чтобы реабилитация была эффективной и не затягивалась, профессионал посоветует, как изменить бытовые условия, скорректировать питание, равномерно распределить нагрузку на прооперированную ногу. Швы при удачном исходе снимают на 10-й день, далее предстоит домашнее лечение под наблюдением местного доктора.
Кроме основных осложнений, после замены суставного сочленения могут возникнуть такие проблемы:
- аллергическая реакция;
- отторжение имплантата;
- послеоперационное загнивание тканей;
- повреждение нерва, паралич конечности;
- повреждение сосудов и дефицит кровоснабжения. Без притока крови, питательных компонентов ткани истончаются. Игнорирование проблемы может привести к ампутации;
- ощущение онемения колена;
- тромбоз глубоких вен;
- бактериально-инфекционные патологии протеза.
Нетипичная реакция организма на постоперационный стресс – булимия: постоянно хочется есть, а вес не набирается. При нервном расстройстве и булимии необходимо посетить психолога, чтобы разработать антистрессовую программу. Нервные расстройства, сбой в режиме мешают быстрой реабилитации.
Реабилитационный комплекс
Реабилитация нижней конечности проходит в несколько этапов:
| Период | Цели |
| Стационарный | Снятие рисков осложнений, постепенная разработка мышц и сустава, привыкание к вертикальному положению |
| Ранний | Освоение ходьбы по ступенькам, восстановление функционирования колена, укрепление мышц обеих ног для равномерного распределения нагрузки |
| Поздний | Полное восстановление природной подвижности, тренировка мышечной массы всего тела для минимизации риска отдаленных осложнений |
Стационарный этап длится первые две недели после операции (иногда пациента выписывают домой раньше, через 4-6 дней). Все мероприятия и процедуры проводятся под контролем. Для профилактики тромбофлебита надевают компрессионный бандаж, что ограничивает подвижность. 1-3 дня конечность нельзя нагружать, проверять кинематику будет лечащий врач. Далее рекомендуется выполнение простейших упражнений:
-
сгибание колена из положения лежа на спине. Выполнять 10 подходов несколько раз в день, но без перенапряжения;
Читайте также:


