Артроскопия коленного сустава в астане
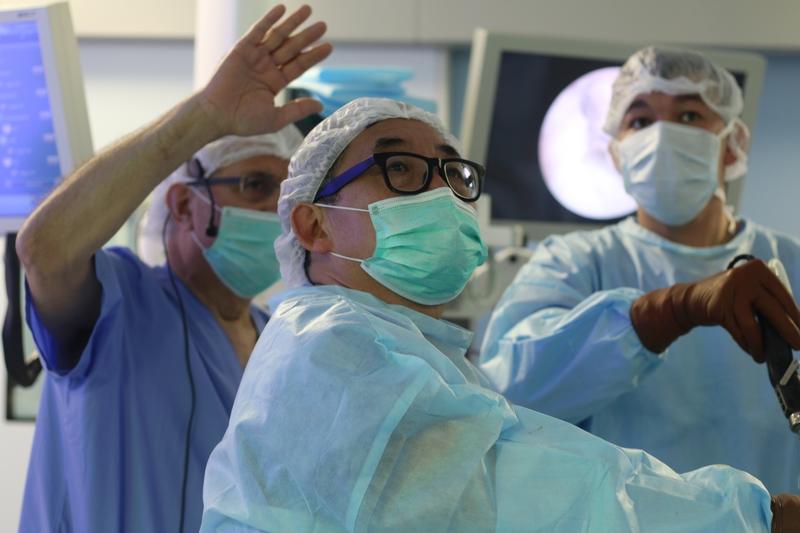
Травматолог-ортопед БМЦ УДП РК Аскар Баймухаметов в серии материалов об артроскопии будет знакомить наших подписчиков с тем, как миниинвазивные операции на суставах помогают пациентам Больницы быстрее восстанавливаться и возвращаться к активной жизни.

ОПЕРАЦИЯ С ПОМОЩЬЮ ВИДЕОКАМЕРЫ
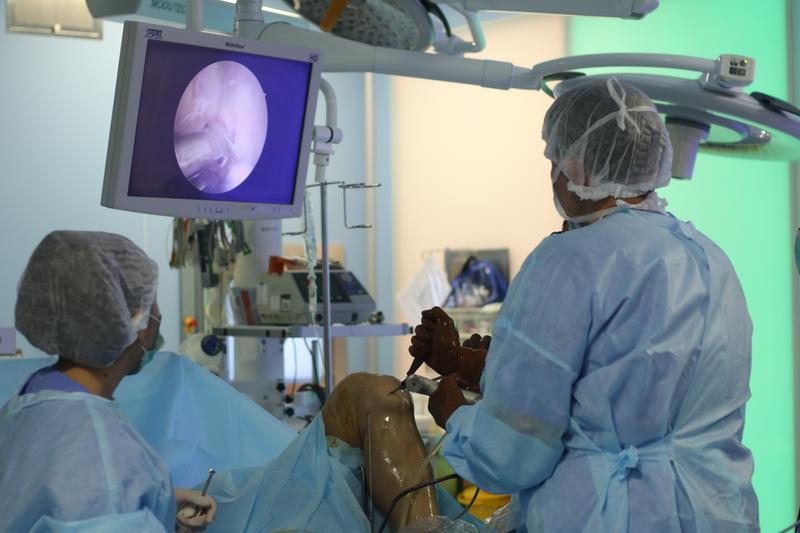
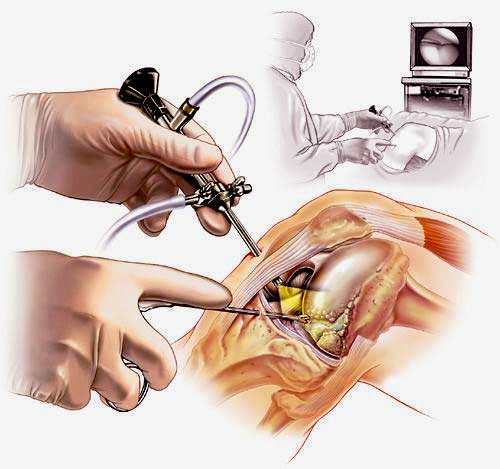
Артроскопия колленого сустава – это уникальная операция, которая выполняется через маленькие проколы в колене длиной в пол сантиметра. В коленный сустав вводится видеокамера (артроскоп), что позволяет нам, докторам, рассмотреть все отделы коленного сустава.
ПРЕДЫСТОРИЯ
Еще в конце 20 века, чтобы выполнить операцию на поврежденном мениске, хирургам-ортопедам приходилось выполнять разрезы на коленном суставе длиной в 20 см, полностью его вскрывать и, таким образом, получать доступ к мениску. При более маленьких разрезах было сложно что-либо увидеть и сделать. То же самое происходило при пластике крестообразной связки или хрящевой ткани. С появлением артроскопии мы получили возможность лечить повреждения коленного сустава с помощью двух небольших проколов. Такая операция позволяет, прежде всего, пациенту быстро восстановиться: он может вставать, передвигаться уже на следующий день и приступить к работе через неделю после операции. Быстрая реабилитация особенно важна для спортсменов: артроскопия как раз помогает им как можно скорее вернуться в строй.
Травмы коленного сустава – одни из наиболее частых причин повреждений суставов, особенно у спортсменов. В нашей Больнице мы оказываем полный спектр услуг при заболеваниях и травмах этой части тела.
С помощью артроскопии мы можем пришить либо удалить поврежденный мениск, мы можем убрать свободные внутрисуставные тела в коленном суставе, которые мешают его нормальному функционированию.

Также мы выполняем пластику (реконструкцию) и лечим разрывы связок коленного сустава, повреждение хряща, делаем промывку в суставе и, таким образом, снимаем воспаление. Благодаря этой манипуляции мы способны принять все необходимые меры, чтобы сохранить сустав и отсрочить его протезирование.
Здесь важно отметить, что артроскопия, в основном, выполняется в молодом возрасте, а эндопротезирование мы предпочитаем делать пациентам после 60 лет: в этом возрасте состояние структур коленного сустава, как правило, требует его полной замены. (При этом каждый случай рассматривается индивидуально).

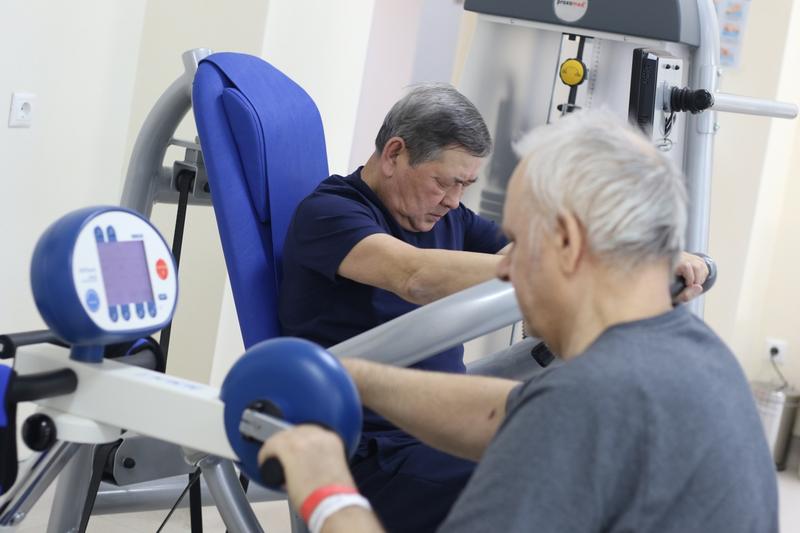
РЕАБИЛИТАЦИЯ
В нашей Больнице мы предлагаем пациенту не только лечение, но и программу восстановления после операции для его скорейшего возвращения к нормальной жизни и получения большего эффекта от манипуляции. Для этого наше отделение (травматологии, ортопедии и микрохирургии глаза) тесно взаимодействует с Центром восстановительного лечения и реабилитации Президентской клиники, в котором пациент может получить услуги наших физиотерапевтов, докторов лечебной физкультуры, а также пройти восстановительные процедуры в городском курорте, не выходя за пределы Больницы. Таким образом, мы стараемся не просто качественно выполнить операцию, но и предоставить пациенту комплексное восстановление, после которого он смог бы быстрее встать на ноги.
ЦЕНА ВОПРОСА
Стоимость артроскопии коленного сустава в Президентской клинике начинается от 150 тысяч тенге.
СПРАВКА: Хирургическое отделение травматологии, ортопедии и микрохирургии глаза Президентской клиники предоставляет пациентам услуги по одиннадцати направлениям:
- артроскопическое исследование коленного сустава
- артроскопическое лечение: повреждений менисков, крестообразных связок, лечение синдрома карпального канала
- артроскопическая стабилизация плеча при привычных вывихах плечевого сустава, повреждений суставного хряща, деформирующего артроза коленных суставов, нестабильности (подвывихов) надколенника
- лечение разрывов ахиллова сухожилия
- удлинение ног и исправление кривизны ног
- лечение вальгусной деформации первого пальца стопы ("косточки", "шишки" на большом пальце)
- Лечение переломов верхних, нижних конечностей, переломов/вывихов ключицы.
- артродезирование голеностопного сустава
- лечение последствий травм кисти
Все исследования и лечение ведущие доктора Больницы выполняют на современном оборудовании признанных в медицинской индустрии компаний и производителей.
Преимущества:
1. Быстрый восстановительный период – пациент уходит домой через 1-2 дня после операции;
2. Минимальная травматичность - в рекордно короткие сроки (1-3 недели) возвращается естественная подвижность ноги;
3. Отсутствие заметных шрамов – операция проводится через небольшие разрезы (5-7 мм)
АРТРОСКОПИЯ КОЛЕНА – это визуальное обследование структур суставной полости, а в случае необходимости и лечебного воздействия на них.
В данной операции наши мастера используют новейший аппарат, артроскоп компании Karl Storz -ведущего производителя в области эндоскопии. Видеосистемы данного производителя отличатся превосходным качеством изображения. А разрезы на коже при применении артроскопа столь минимальны, что практически не оставляют следов.
Противопоказанием может быть и тяжёлое общее состояние пациента, а также некоторые заболевания сердечно -сосудистой и центральной нервной системы.
Артроскопия колена может быть назначена для лечения или же для диагностики нарушений в работе суставов. Процедуру проводят в операционной под общей или местной анестезией с седацией.
В Medical Park вам окажут медицинскую помощь по следующим направлениям:
ОПЕРАЦИИ:
Хирургическая база Medical Park позволяет проводить операции по ЭНДОПРОТЕЗИРОВАНИЮ (замена поврежденных суставов искусственными протезами).
ЛЕЧЕНИЕ:
- Вправление вывихов
- Наложение, снятие гипсовых повязок, повязок скотчкаст
- Пункция сустава
- Внутрисуставное введение лекарств
- Новокаиновые и другие блокады
- Удаление гигром
- Пластические операции при вросшем ногте аппаратом Сургитрон
Операции проводят:
Травматолог-ортопед, Врач Высшей категории
Стаж работы: 32 года
Хирург, травматолог, ортопед
Артроскопия диагностическая –
60 500 тг.
Артроскопическая операция на коленном суставе – 84 700 тг.
Артроскопия колена
В клинике Medical Park в Алматы предоставляется широкий спектр диагностических и терапевтических услуг. Среди них и артроскопия колена.
За этой услугой чаще всего обращаются люди, которые активно занимаются спортом и физкультурой, любят активные нагрузки, ведут не сидячий образ жизни.
Во время постоянных занятий спортом, больше всего страдает коленный сустав. Он самый сложный во всем человеческом теле по своему строению. Соответственно, большее количество травм и нагрузок выпадает именно на него.
В некоторых случаях, чтобы диагностировать патологию сустава, необходимы сложные исследования, среди которых и магнитно-резонансная терапия. Во многих случаях нужна артроскопия колена.
Еще одна сложность, связанная с повреждениями коленного сустава - его элементы не обладают высокой способностью заживать самостоятельно после травм, поэтому в большинстве случаев при травме хрящевого покрова, менисков, связочного аппарата сустава, приходится прибегать к операции. Только она сможет повлиять на скорейшее восстановление функций сустава, их работоспособность.
Современные хирургические методы, которые применяются в Medical Park, новые возможности для лечения многих заболеваний и повреждений коленного сустава.
Изначально артроскопия развивалась как удобный метод диагностики. Но медицинская техника стремительно движется вперед, и уже удалось перейти от диагностической артроскопии колена к оперативной. Сейчас большинство хирургических операций возможно провести без открытия суставов.
Артроскопия колена, как диагностика, позволяет увидеть все составляющие сустава. Это происходит с помощью очень маленькой видеокамеры, соединенный с артроскопом. Полученное изображение проецируется на экран и хирург получает все необходимые сведения.
Для того, чтобы провести процедуру, хирург вводит в сустав стерильную жидкость и на протяжении всей операции промывают его. После этого, артроскоп, через разрез около 5 мм, вводят в сустав. Еще один прокол может быть произведен, чтобы хирургическим зондом прощупать разные структуры сустава. Таким образом, с помощью только одного разреза, еще до операции можно обследовать и проанализировать весь сустав.
Для того, чтобы полученные результаты были оценены правильно, весь процесс должен контролировать опытный специалист. В противном случае, можно не заметить или неправильно истолковать изменения патологического характера. Если они обнаружены, артроскопическая операция может быть осуществлена сразу же.
Операцию проводит врач высшей категории Алишев Б.А.
.jpg)
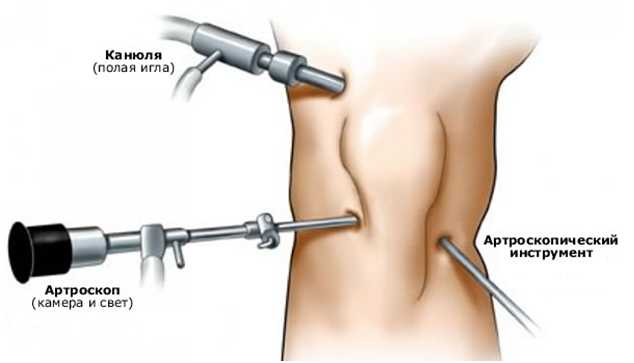
Артроскопия — это минимально инвазивная хирургическая процедура, осуществляемая в целях визуального обследования структур суставной полости, а также лечебного воздействия на них.
Проводится процедура с использованием артроскопа — разновидности эндоскопа, который вводится в сустав через микроразрез.
Артроскопические процедуры могут выполняться как для диагностики, так и для лечения многих видов ортопедической патологии, и не только не уступают по своим лечебным возможностям открытым оперативным вмешательствам, но и во многих отношениях значительно их превосходят.
Техника проведения артроскопии впервые была описана в 1919 году в Японии.
В последующие годы метод применялся лишь отдельными специалистами, а широкое распространение артроскопические методы лечения и диагностики получили лишь в последние два десятилетия.
На сегодняшний день артроскопия является неотъемлемой частью современной системы диагностики и лечения всех форм внутрисуставной патологии, позволяющей не только вылечить заболевание или травму, но и вернуть пациента к активной трудовой и спортивной жизни. Артроскопия проводится для обследования и лечения патологий коленного сустава И ДРУГИХ КРУпных суставов.
Процедура выполняется в операционной, под общей или региональной анестезией в сочетании с седацией. Для проведения артроскопии в области сустава выполняются три маленьких (5-7 мм) разреза кожи.
Через один из этих разрезов в полость сустава вводится артроскоп, представляющий собой катетер диаметром в несколько миллиметров, снабжённый оптической системой и источником света и соединённый с миниатюрной видеокамерой, изображение с которой выводится на видеоэкран.
Через другой разрез, посредством полой трубки, в суставы вводится стерильная ирригационная жидкость (физиологический раствор), что позволяет увеличить объём полости сустава и облегчает проведение осмотра и лечебных манипуляций.
Через третий разрез в сустав вводится основной рабочий инструмент, с помощью которого при необходимости проводятся лечебные манипуляции (удаление мениска, восстановление связок и т. д.).
По окончании процедуры инструменты удаляются, введённая жидкость откачивается и, при необходимости, вводится раствор с лекарственным средством (антибиотики, противовоспалительные препараты). На разрезы накладываются стерильные повязки, на область колена накладывается давящая повязка.
При помощи артроскопической техники возможны:
- удаление повреждённых частей менисков с максимальным сохранением их здоровой части
- сшивание менисков в тех редких случаях, когда это возможно
- удаление хондроматозных и костнохрящевых тел
- пластика хряща в случае его расщепления
- артропластика и артролиз
Намного реже артроскопия используется для выявления причины внутрисуставных нарушений (боли, отечность, блокады, нестабильность сустава, и т.д.), поскольку в большинстве случаев клинический осмотр и современные виды дополнительных исследований, такие как рентгенография, КТ и МРТ суставов, позволяют поставить достаточно точный диагноз, и применение диагностической артроскопии показано только в случае недостаточности или противоречивости данных сведений.
Главными преимуществами данной методики является её максимально высокая диагностическая эффективность и малая травматичность манипуляций, благодаря которой восстановительный период проходит в рекордно короткие сроки (1-3 недели), а также возможность амбулаторного проведения операции, при которой пациент уходит домой в день обращения, через несколько часов после проведённого вмешательства.
Ещё одним неоспоримым преимуществом артроскопии является отсутствие косметического дефекта, т. к. доступ к пораженной области обеспечивается через небольшие (несколько миллиметров) надрезы кожи, которые быстро заживают и практически не оставляют следов.
Как и любое другое хирургическое вмешательство, артроскопия имеет противопоказания, хотя их относительно немного.
К абсолютным противопоказаниям относятся, прежде всего, гнойные заболевания кожных покровов в области сустава, подозрение на острый бактериальный артрит, остеомиелит, туберкулёз костей, наличие анкилоза и контрактуры сустава, а также такое заболевание как сирингомиелия.
Противопоказанием может быть и тяжёлое общее состояние пациента, а также некоторые заболевания сердечно - сосудистой системы и ЦНС.
Решение о проведении артроскопического исследования или манипуляции может быть принято только квалифицированным специалистом.За последние десятилетия артроскопия стала "золотым стандартом" диагностики и лечения повреждений коленного сустава. Она считается рутинной процедурой с малой степенью риска, при которой осложнения наблюдаются лишь в крайне редких случаях и их значительно меньше, чем в классической хирургии.
Как правило, пациенты возвращаются к обычному образу жизни очень быстро. Для скорейшего восстановления после артроскопического вмешательства на коленном суставе пациентам следует придерживаться некоторых простых рекомендаций.
В первые недели после операции, не рекомендуется сгибать колено более чем на 90 градусов, вставать на колени и садиться на корточки.
В то же время, рекомендуются придание возвышенного положения коленному суставу и голени с целью облегчения венозного оттока, ходьба с полной опорой на ногу, в случае появления отёка в области колена – прикладывание завернутого в полотенце пакета со льдом на 15-20 минут по 4-5 раз в день.
Также необходимо выполнять специально разработанные комплексы упражнений, направленных на восстановление подвижности в суставе и силы мышц.
Проведение артроскопии может иметь выраженный лечебный эффект даже без оперативного вмешательства, поскольку даёт возможность удалить из сустава патологическую синовиальную жидкость, содержащую так называемый суставный дебрис, представляющий собой различные по размеру фрагменты хрящевой ткани, частички фибрина и муцина.
Зачастую после артроскопии начинается устойчивый процесс положительных изменений сустава, который может длиться от нескольких месяцев до нескольких лет.
Улучшение общего состояния сустава проявляется ослаблением боли, увеличением амплитуды движений, а также восстановлением функциональной активности мышц и опорности конечности.
- Записи сообщества
- Поиск












Растет очередь на операцию по протезированию
Карагандинцы годами ждут замены суставов.
Уже несколько лет в Караганде делают сложную и редкую операцию – наши хирурги заменяют протезами коленные и тазобедренные суставы. Но все чаще люди жалуются на то, что очередь слишком длинная и с каждым месяцем она только растет.
Показать полностью…
Жительница Осакаровского района Юлия Гапоненко стоит в очереди на операцию уже два года. Сейчас она всего лишь восьмисотая. Юлии Ивановне уже 78 лет, пожилая женщина боится, что такими темпами врачи просто не успеют поставить ее на ноги.
Чтобы прояснить ситуацию, мы обратились в ортопедический центр в клинике Макажанова.
- Эта медицинская услуга действительно популярна, – говорит замдиректора клиники Берик Тулеубаев. – Очередь на нее большая была изначально. Во-первых, потому что есть определенное количество протезов, которые мы должны установить за год, на это государством выделяются деньги. Во-вторых, у клиники есть свои предельные объемы. И третий момент – это максимальные обороты операционной бригады. То есть физически они просто не могут сделать больше операций. В год мы протезируем примерно семьсот человек, но потребности намного больше. В Британии уже было такое, они, чтобы уменьшить лист ожидания, стали раздавать разрешение на протезирование городским больницам. И, соответственно, они начали оперировать замену суставов во всех стационарах. Через пять лет проанализировали ситуацию. Как выяснилось, было много осложнений, более шестидесяти процентов протезов подверглись ревизии. Получилось, что срок службы протеза тоже сократился. В среднем речь идет о десяти годах для одного искусственного сустава. А в этих случаях иногда пациенты не могли проходить с одним и шести лет. Поэтому у нас такой вариант разгрузки не рассматривается.
На каждую операцию уходит приличная сумма денег. Хирурги ставят импортные протезы. Один такой искусственный сустав стоит около пяти тысяч долларов. У каждого протеза есть уникальный штрих-код. С его помощью пациент может узнать практически всю информацию о своем новом суставе, вплоть до упаковщика. Так легче исключить подмену или брак. По словам хирургов, никаких особых ограничений для этой операции нет.
- В основном тут речь идет либо о возрасте, либо о состоянии здоровья пациента, – объясняет Берик Еркебуланович. – У нас в целом нет никаких возрастных ограничений. Но мы всегда стараемся отодвинуть операцию для молодых людей. Потому что через десять лет придется менять протез. А он садится на кость, после каждой операции ее становится меньше. Может так случиться, что протез просто не на что будет сажать. И тогда ногу могут просто ампутировать. Чтобы такого не допустить, мы как можно дольше тянем с этой операцией. Причина того, чтобы отказали в операции людям в возрасте, может быть только в состоянии их здоровья. То есть мы перед операцией человека проверяем. И нам звонят и говорят, что у пациента есть проблемы с сердцем, или еще что-то нужно подлечить. Наркоз – это все-таки серьезная вещь. Поэтому никто рисковать не будет. В таких случаях мы откладываем операцию, ждем, пока человек вылечится.
Для того чтобы попасть в очередь на операцию, нужно подать документы в ортопедический центр. Вас включат в электронный список, после этого остается только ждать.
Артроскопия коленного сустава – это современный высокотехнологичный малоинвазивный метод хирургического обследования и лечения травм и заболеваний коленного сустaва, иными словами это операция, позволяющая выполнить весь необходимый объем операции через 2-3 прокола кожи и после которой разрешается вставать и ходить на следующий день.
Такая операция показана при:
- разрывах и других повреждениях мeнисков,
- разрыве связoк кoленнoго сустaва,
- воспалении синовиальной (внутренней) оболочки сустaва,
- наличии внутрисуставных тел,
- вывихе надкoленника,
- болезнях сустaвного хряща,
- деформирующем артрозе сустава,
- ревматоидном артрите,
- некрозе мыщелков бедренной кости и других заболеваниях.
Нередко к артрoскoпии прибегают для более точной диагностики состояния сустава при неясной клинической картине, например, когда консервативное лечение неэффективно.
Aртрoскoпия сустава проводится при помощи специального прибора — aртрoскoпа, представляющего собой тонкую трубку диаметром 4 мм со специальной оптической системой на конце и осветителем.
Прибор подключается к видеокамере, поэтому изображение выводится на монитор. Чтобы ввести артрoскоп в сустав, необходимо выполнить совсем небольшой разрез, всего 5-7 мм. Для используемых хирургических инструментов производится дополнительный доступ такого же размера. Редко при артроскопии коленного сустава возникает необходимость в расширении разреза для инструментов или выполнении третьего разреза, как правило, это происходит при необходимости удаления крупных внутрисуставных тел или при сложных повреждениях в суставе.
Несмотря на малую травматичность операции, существуют противопоказания к проведению артроскопии коленного сустава: противопоказания к анестезии, инфицированные раны или гнойно-воспалительные заболевания кожи и подкожной клетчатки в области коленного сустава и нижней конечности, выраженный спаечный процесс в полости сустава.
Подготовка к артроскопии не вызывает сложностей у пациента. Главным условием является переносимость средств для обезболивания, отсутствие абсолютных противопоказаний со стороны других органов и систем организма. Если пациент принимает специальные препараты, влияющие на свертываемость крови, то прием этих препаратов накануне операции является отдельным вопросом для обсуждения с врачом.
Предоперационное обследование пациента обычно включает медицинский осмотр, анализы крови и мочи, электрокардиограмму, рентгенограмму коленного сустава, МРТ или УЗИ коленного сустава, иногда для безопасного проведения анестезии требуется более углубленное обследование.
После наступления анестезии коленный сустав пациента через прокол кожи заполняется жидкостью, в сустав вводится артроскоп и через отдельный прокол – специальный тонкий щуп. Сначала всегда выполняется диагностический этап, во время которого сустав осматривается, ощупываются все доступные внутренние структуры сустава: мениски, хрящи, связки, внутренняя (синовиальная) оболочка сустава. После выполнения диагностического этапа, когда понятна картина изменений в суставе, определяется необходимый объем лечебных действий в зависимости от выявленной патологии. Лечебный этап занимает 5-60 минут. По окончании операции сустав промывается жидкостью, на раны накладываются швы.
После того как успешно проведена артроскопия коленного сустава, пациент может отправиться домой даже в день операции. Хотя эта операция проводится с минимальными разрезами и обычно не вызывает осложнений, восстановительный период пациентам все же требуется.
В первые сутки после операции могут понадобиться анальгетики. Обычно болезненные ощущения различной интенсивности могут продолжаться до 3 суток. Потребность в анальгетиках может и не возникнуть. На следующий после операции день производится перевязка, дальнейший график перевязок составляется индивидуально. При необходимости помимо перевязки выполняется пункция коленного сустава для удаления жидкости из сустава. До снятия швов нельзя мочить прооперированную область и повязки. В послеоперационном периоде рекомендуется возвышенное положение конечности в течение 1-3 суток (до спадения отека). Швы обычно снимают на 8-14 сутки, в зависимости от объема операции. Нагрузка и движения в первые дни после операции должны быть ограничены — узнайте у хирурга свой двигательный режим. Также с третьих суток показаны физиолечение, лечебная физкультура и массаж. Назначение данных процедур во-многом зависит от объема выполненной операции и назначается индивидуально. При соблюдении всех предписаний, пациент возвращается к привычному образу жизни и может заниматься физической нагрузкой в полном объеме уже через 3-5 недель после артроскопии.
Как и любое другое оперативное вмешательство при артроскопии могут встречаться, хотя и редко, некоторые осложнения:
В таких ситуациях следует создать покой для коленного сустава, зафиксировать его эластичным бинтом или наколенником и в кратчайший срок явиться на осмотр к травматологу-ортопеду. Доктор исследует поврежденный сустав и назначит обследование. Рентгенография при повреждении менисков абсолютно не информативна, но может быть выполнена при подозрении на наличие какой-либо костной патологии, УЗИ –скрининговый метод, в большинстве случаев позволяющий подтвердить исследование, которое провел травматолог. Наиболее информативным способом неинвазивной диагностики повреждения мениска является МРТ.
Консервативное лечение при разрыве мениска неэффективно.
Артроскопия коленного сустава – единственно правильное решение в таком случае, поскольку позволяет уточнить характер повреждений в суставе и выполнить полноценное лечение выявленной патологии. Артроскопическая операция на коленном суставе выполняется, как правило, под спинальной анестезией, продолжается примерно 15-40 минут, и - в большинстве случаев - заключается в удалении только поврежденной части мениска. В редких случаях и только при свежих паракапсулярных разрывах возможно сшивание мениска.
Полностью опираться на ногу можно уже через 12 часов после операции, костыли и трости в подавляющем большинстве случаев не требуются, гипс не накладывается. Нагрузка постепенно – в течение 4-х недель доводится до привычной, однако, не стоит забывать, что все это время требуется проводить определенные реабилитационные мероприятия для наиболее полного восстановления функции поврежденного коленного сустава. Все эти рекомендации после операции может дать вам оперирующий хирург. Со стороны пациента требуется неукоснительное их выполнение под контролем лечащего врача. Трудоспособность может быть восстановлена, в зависимости от характера работы, через 2-4 недели. Спортом можно заниматься через 6 недель после операции.
Разрыв передней крестообразной связки (ПКС) коленного сустава – травма, происходящая при скручивающей нагрузке на коленный сустав, при падении с разворотом, сильном ударе по коленному суставу; нередко вместе с крестообразной связкой травмируются мениски и внутренняя боковая связка. Как правило, при разрыве ПКС возникает гемартроз (кровь в суставе), сустав при этом быстро и значительно увеличивается в размерах, нарастает боль.
Диагностика разрыва передней крестообразной связки в раннем периоде после травмы не очень проста: при осмотре из-за отека и боли не всегда удается выявить нестабильность в суставе, на рентгенограмме видны только костные повреждения, а при УЗИ исследовать переднюю крестообразную связку практически невозможно. Единственный достоверный метод – МРТ.
Часто пациенты с разрывом ПКС лечатся консервативно в надежде, что болезнь отступит без операции.
После подготовки трансплантата с помощью специальных направителей формируют каналы в бедренной и большеберцовой костях, через которые проводят трансплантат и фиксируют его выбранным способом. Мы отдаем предпочтение фиксации системами Endobutton (в различных модификациях) и интерферрентными винтами.
После операции коленный сустав фиксируется ортезом с ограничением амплитуды движений в коленном суставе, ходить разрешается со следующего после операции дня с дополнительной опорой на костыли. Полностью наступать на ногу нельзя, по меньшей мере, три недели после операции.
Срок пребывания в стационаре клиники 2 суток, когда требуется наблюдение за пациентом в динамике и проводится лечение в необходимом объеме. С 3-х суток, когда боль значительно уменьшается, возможно продолжение лечение амбулаторно. На этом этапе лечения необходимо уменьшить отек, заживить кожные раны, постепенно восстановить объем движений в суставе. Через 3 недели разрешается полная нагрузка на ногу, продолжается разработка движений в суставе, однако, для обычной физической нагрузки потребуется еще примерно 2 месяца восстановительного лечения. Спортом можно заниматься через 8 месяцев после операции, посвятив все это время активному восстановлению функции сустава.
Артроскопия коленного сустава – эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
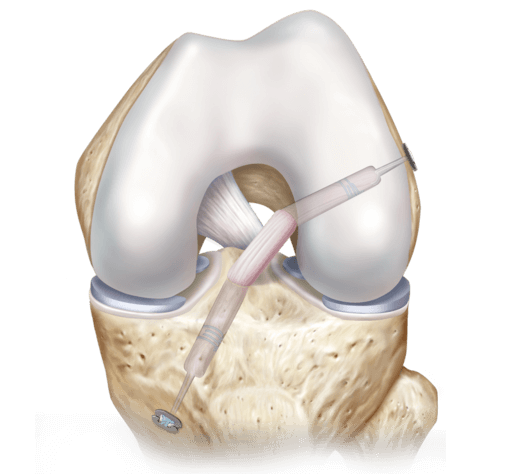
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
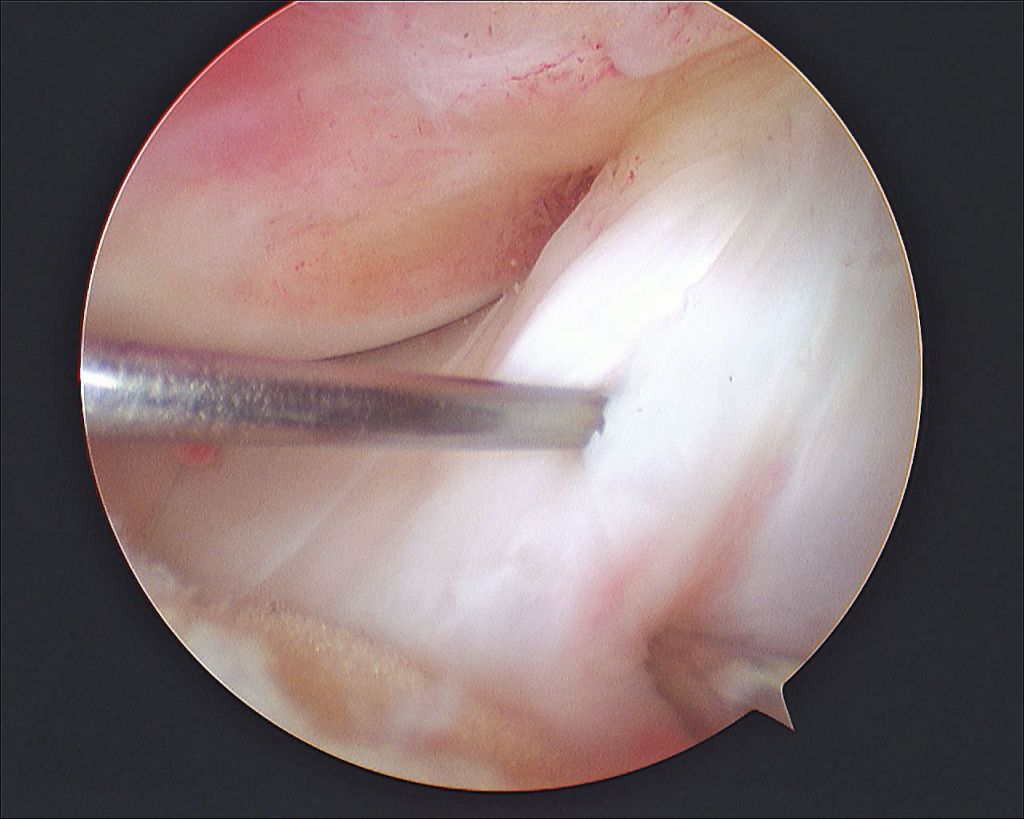
Изображение полости сустава.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.
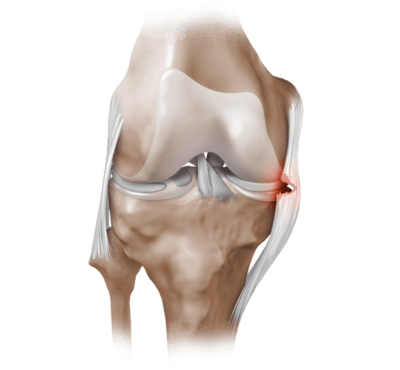
Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
- неясной причине патологических симптомов, когда другие способы бессильны ее установить;
- разрывах связок, поврежденных сухожилиях;
- подозрении на вывих чашечки (надколенника);
- наличии свободных тел в полости;
- воспалении синовиальной оболочки неопределенного генеза;
- асептическом некрозе головки суставной кости;
- травмах, дегенеративно-дистрофических заболеваниях мениска;
- артритной болезни и гонартрозе;
- внутрисуставных переломах и пр.
Она противопоказана при наличии таких недугов, как:
- гипертония;
- сахарный диабет в стадии декомпенсации;
- нарушенный баланс свертываемости крови;
- тяжелая дисфункция легочной или сердечной систем;
- локальные кожные воспаления.
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
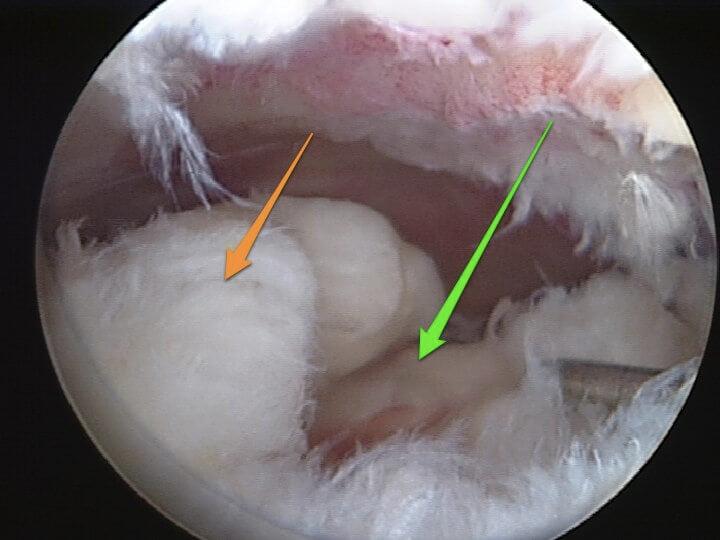
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
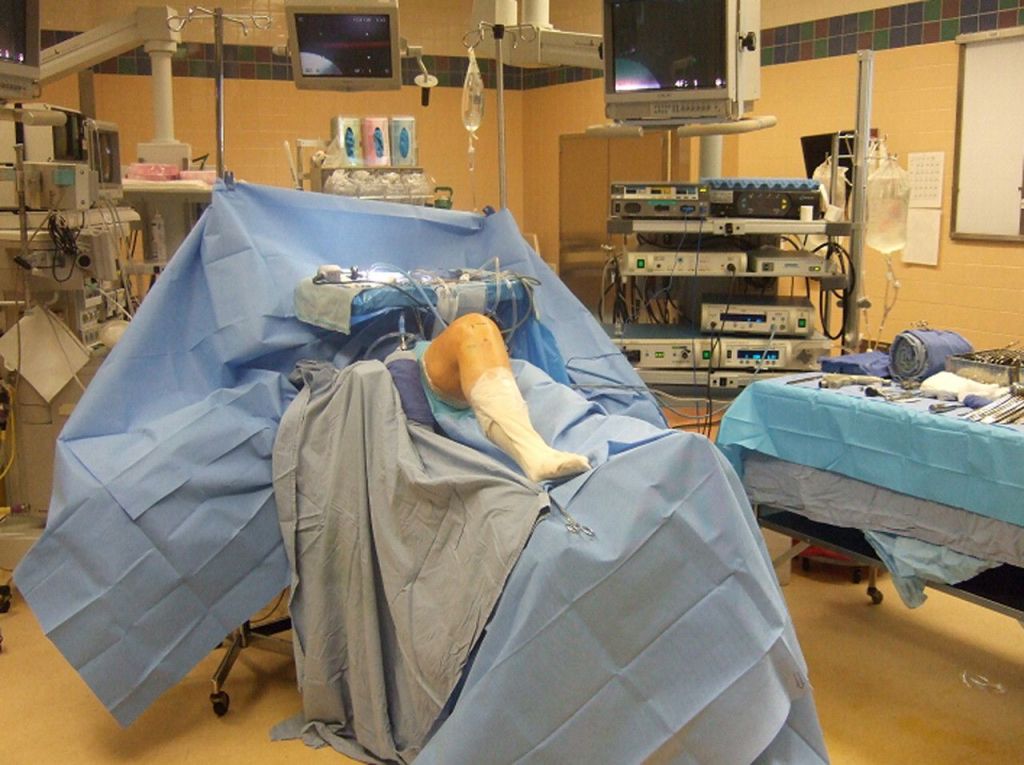
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
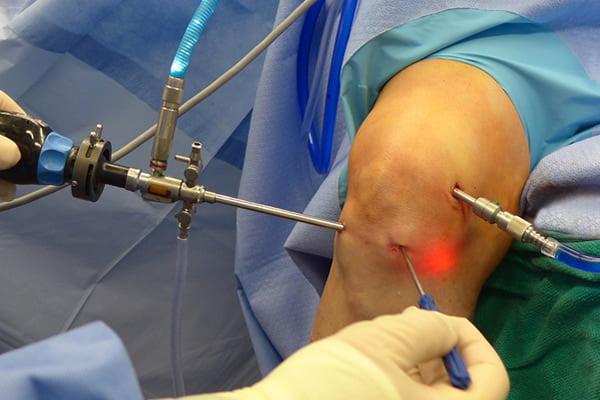
Операционное поле, можно видеть свечение внутри.
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
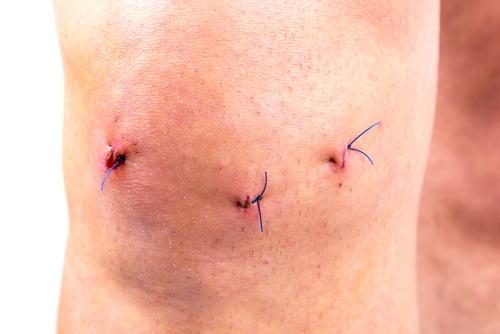
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях – до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.
Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
- повышение общей температуры тела;
- ярко выраженный перманентный или периодический болевой синдром в области сустава, нередко иррадирующий в голень, тазобедренный сегмент;
- локальная гиперемия, отечность, гипертермия;
- местные инфекции, абсцессы;
- тромбоэмболия сосудов;
- внутрисуставное кровоизлияние;
- артрит на фоне воспаления, бурсит;
- кровотечение из раны;
- боль и онемения из-за повреждения нервных образований;
- нарушение целостности связок, как следствие некорректных манипуляций хирурга.
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.

Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.
Читайте также:


