Артроскопия коленного сустава при ревматоидном артрите
Коленный сустав болит, скрипит, ноет, не дает нормально передвигаться, словом стал настоящей причиной для похода к врачу. Вы собираетесь с силами и приходите к специалисту, честно отвечаете на все вопросы, сдаете кучу анализов, а он, покачав головой, предлагает сделать артоскопию коленного сустава и просит на то вашего разрешения. А вы задаетесь логичным вопросом: что за артоскопия, зачем она нужна, давать ли своё согласие? После прочтения этой статьи все ваши сомнения будут развеяны, и принять верное решение не составит труда.
Артроскопия является по своей сути одним из вариантов хирургического вмешательства, только менее проникающим, и может использоваться в отношении большинства суставов. Эта процедура - альтернатива артротомии - полного вскрытия сустава, используется для диагностики и лечения пораженных внутренних частей сустава.
В различных областях колена делаются два маленьких надреза, один из них предназначен для введения в сустав артросокопа, второй - для работы хирургическими инструментами. Артроскоп дает возможность получить изображение суставных поверхностей и связок, определить места и степень их разрыва. Информативность такого исследования составляет практически 100 %. Инструменты, которыми работает хирург через второй разрез, не обычные хирургические, а специальные, маленькие, с их помощью можно удалять неработоспособные и восстанавливать разрушенные части сустава и разорванные связки, лечить травмы мениска - хрящевой прокладки, которая является амортизатором в суставе.
Таким образом, показаниями к проведению артроскопии являются повреждение связок, менисков и синовиальной (суставной) оболочки, жирового тела, ревматоидный артрит и деформирующий артрит. Однако в последнем случае значение артросокпии скорее диагностическое, чем лечебное. Она позволяет определить насколько деформирован сустав изнутри, в каких конкретно местах. Ревматоидный артрит - еще одно заболевание, диагностика которого часто требует артроскопии с целью установления неравномерных изменений в зонах сустава, разрастания синовиальной оболочки и степени сужения суставной щели. Артроскопия также дает возможность удалить патологическую синовиальную (суставную) жидкость, в составе которой обнаруживаются частички хряща, пленки и нити фибрина - белка, образующего спайки.
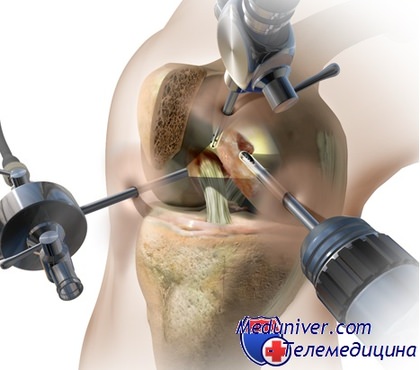
Артроскопия имеет целый ряд преимуществ перед более серьезным оперативным вмешательством - артротомией, поэтому она получила такое широкое применение. При артроскопии полного раскрытия сустава не производится, это дает возможность максимально сохранить соединительные ткани, что является залогом успешной послеоперационной реабилитации, при операции на открытом суставе такая возможность существенно снижается. Еще одним плюсом артроскопии является быстрая реабилитация, ведь эта процедура не является полноценным хирургическим вмешательством. Небольшая инвазивность, то есть минимальное проникновение в организм - очень важный принцип лечения, ведь чем обширнее повреждение при операции, тем выше вероятность занесения в рану инфекции и развития других осложнений. Таким образом, артроскопия, при которой делается всего несколько четырехмиллиметровых разрезов, стала настоящей находкой.
Процедура требует введения ирригационной жидкости, которая призвана разобщить суставные поверхности и улучшить обзор сустава при помощи артроскопа, однако она же имеет и терапевтический эффект. Но здесь есть свой подводный камень. При нарушении техники выполнения операции ирригационная жидкость может проникнуть в расположенные вокруг сустава мягкие ткани, вызвать кровоизлияния, отек и гематому (синяк), так что в этом деле многое зависит от профессионализма самого врача.
Косметический эффект для многих является важным моментом, артроскопия помогает избежать наложения большого количества швов, поэтому вы будете избавлены от уродливых шрамов.
Процедура имеет целый ряд противопоказаний. Например, когда между суставными поверхностями образуются спайки - сращения, при контрактуре сустава - ограничении его подвижности. Так, при деформирующем артрите артроскопия проводится при наличии в суставе сгибательных движений с амплитудой как минимум 60 градусов.
Поскольку артроскопия выполняется под анестезией, невозможность обезболивания, например, при непереносимости анестетика, является противопоказанием к проведению процедуры.
Еще одним серьезным противопоказанием является период обострения ревматоидного артрита, а также наличие инфекционных заболеваний коленного сустава.
Период восстановления после артроскопии коленного сустава гораздо меньше, чем после операции и длится порядка недели, возможно чуть дольше в отдельных случаях.
Необходимо наложить асептическую повязку эластичным бинтом, при этом не допускать развития отека. При этом в суставе первые два дня остается дренаж для выведения излишней лимфатической жидкости. Важное значение отводится антибиотикотерапии. Антибиотик широкого спектра действия вводится в процессе артроскопии внутрь сустава, чтобы предотвратить развитие инфекционного процесса. Иногда возникает необходимость наложения задней гипсовой шины на пару дней, все это делается для иммобилизации - неподвижности сустава.
В первые сутки важно периодическое напряжение бедренных мышц и осуществление движений в голеностопном суставе. На вторые сутки дренаж удаляют, необходимо начинать пассивные движения сустава, избегая болезненных ощущений. На четвертый день уже нужно прибегать к строго дозированной физической нагрузке, с этих пор сустав не должен оставаться невостребованным. Движения помогают улучшить кровообращение и избавить от застойных процессов. На шестой день амплитуда подвижности сустава уже должна составлять 150 градусов.
- Вернуться в оглавление раздела "Хирургия"

Колено – двухкостный мыщелковый сустав, считающийся в организме человека самым сложным по строению. Он регулярно испытывает повышенные нагрузки, поэтому у большинства людей к 40-50 годам уже частично изнашивается – хрящи высыхают, уменьшаются в размерах. Без лечения начинают развиваться различные болезни, воспалительные процессы, деформации, повышается риск травмирования. В некоторых ситуация помочь больному может только операция – артроскопия коленного сустава, ведь зачастую консервативные меры оказываются неэффективными.
Что такое артроскопия коленного сустава?

Артроскопия колена – это разновидность эндоскопической операции на коленном суставе, которая проводится с диагностической или лечебной целью. Она предполагает введение артроскопа (устройство в форме трубки с подсветкой) в суставную полость через небольшой прокол. Информацию о состоянии менисков, связок и других структур коленного сустава специалист получает по видео на мониторе: для этого внутрь колена вводится одна или несколько камер. Изображение на экране увеличено в 40-60 раз, благодаря чему хирург может детально рассмотреть даже мельчайшие патологические изменения.
Кроме специальной оптики, в ходе артроскопии применяются тонкие манипуляционные инструменты:
- кусачки;
- зонды;
- шейверы;
- крючки;
- канюли;
- иглы для биопсии.
Артроскопия коленного сустава является малоинвазивной операцией, и все-таки она относится к хирургическим вмешательствам, может иметь осложнения и требует реабилитации. Тем не менее, артроскопия переносится пациентом легче, чем открытая операция, зато сложна для специалиста: все действия должны быть точными, скоординированными, иначе сустав может быть поврежден.
Преимущества процедуры
Артроскопическая операция на коленном суставе позволяет выполнять самые тонкие манипуляции на менисках, связках, суставной капсуле, хрящах, при этом повреждения окружающих тканей будут минимальными. Риск травмирования самого сочленения костей при артроскопии практически отсутствует.
Прочие достоинства операции:
- малое количество разрезов, следовательно, короткий восстановительный период;
- отсутствие необходимости долго лежать в больнице;
- возможность ходить уже через несколько дней, а на костылях – буквально через сутки;
- практически полное отсутствие шрамов и рубцов, скорое заживление ран;
- решение широкого спектра проблем – от лечения артроза до восстановления поврежденного мениска.
Виды операций
В зависимости от цели и типа операции в ее ходе можно:
- изучить состояние полости коленного сустава, менисков и связок;
- выявить все существующие патологические изменения;
- оценить функцию основных структур;
- провести необходимые лечебные манипуляции – сделать пластику, удалить ткани и т.д.
Чаще всего операция артроскопия проводится при травме коленного сустава, особенно, при повреждении менисков. Если требуется резекция менисков, вмешательство называется менискэктомией. Операция направлена на восстановление целостности поврежденных элементов, которые сшивают специальными рассасывающимися нитями. При застарелой травме осуществляют удаление части хрящей – экстирпацию.
Прочие виды артроскопии коленного сустава:
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ? "Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция."
- Полная замена менисков – установка донорских трансплантатов. Также может осуществляться вживление хрящей из коллагеновых волокон.
- Артропластика для восстановления стабильности колена. Назначается при разрыве или сильном растяжении связок. Может включать пересадку трансплантата из подколенного сухожилия (абразивная артропластика).
- Артроскопическая санация. Предполагает удаление гноя, остатков крови, пораженных инфекцией зон, очагов некроза из сустава.
- Диагностическая артроскопия. Используется как самая надежная мера при диагностике сложных, сочетанных заболеваний и травм колена. Чаще всего выполняется диагностическо-лечебная операция, предполагающая последующее хирургическое лечение обнаруженных заболеваний.
Показания к проведению
Изначально артроскопия области колена применялась только как исследовательская процедура. Сейчас она назначается для выполнения широкого спектра реконструктивных манипуляций малоинвазивным способом. Очень часто артроскопия назначается больным с ревматоидным артритом – тяжелой деформирующей патологией, вызывающей сильные боли и тугоподвижность колена. Вмешательство поможет восстановить функцию колена, причем чем раньше оно будет проведено, тем больше шансов у человека на полноценную жизнь в будущем.
Среди патологий травматического характера, которые чаще всего становятся показаниями для артроскопической операции на разных участках коленного сустава, значатся:

Не менее часто артроскопия производится на запущенной стадии гонартроза, при воспалении синовиальной оболочки – синовите, при остром гнойном бурсите (воспалительном процессе в бурсе). Также показаниями могут служить некроз мыщелков, крупные кисты, рассекающий остеохондрит. Менее часто встречающиеся заболевания тоже могут стать основанием для операции — синдром медиопателлярных складок, контрактуры сустава, гиперплазия жирового тела, болезнь Кенига.
Противопоказания к процедуре
В некоторых случаях оперативное лечение не может быть проведено из-за высокого риска осложнений. Так, артроскопия коленного сустава воспрещена при ряде острых состояний в области колена: в большинстве ситуаций поможет только открытое вмешательство с удалением пораженных тканей.
Речь идет о таких заболеваниях:
- тяжелый гнойный процесс, в том числе – угрожающий системным распространением;
- обильное кровоизлияние, обширный гемартроз;
- остеомиелит – гнойное воспаление кости;
- туберкулез костной ткани;
- полный разрыв всех связок;
- сложные сочетанные травмы.
Нельзя производить артроскопию при общем нестабильном состоянии больного, после сердечного приступа. Запрещены манипуляции при неполном восстановлении от инсульта, инфаркта, в шоковом и ослабленном состоянии. Сложности с улучшением функции сустава артроскопическим методом будут при анкилозе – разросшуюся фиброзную ткань лучше удалять через открытый доступ. При высоком риске последствий от наркоза меняют тип анестезии на эпидуральный или локальный, либо вовсе отказываются от вмешательства.
Временными противопоказаниями до исчезновения или коррекции также служат:
- ОРВИ, грипп, иные инфекции;
- период менструации;
- нарушения свертываемости крови;
- обострение хронических патологий.
Подготовка к операции

Перед выполнением артроскопии коленного сустава с целью лечения или диагностики нужна определенная подготовка. Она предусматривает полное обследование сустава и консультацию специалиста хирургического отделения – ортопеда, травматолога.
Непосредственно перед помещением в отделение пациент должен сделать ряд анализов и пройти обследования:
- ОАК, БАК;
- общий анализ мочи;
- флюорографию;
- кардиограмму;
- анализ на РВ;
- определение группы крови, резус-фактора.
Обязательно производится консультация с анестезиологом, в ходе которой врач изучит показатели здоровья и подберет самый подходящий вид наркоза. Накануне перед артроскопией нужно отказаться от тяжелой пищи и курения, за 12 часов до вмешательства – перестать кушать, за 4 часа – прекратить пить. Обязательно бреется нога в области колена, чтобы антисептическая обработка была более надежной. Перед артроскопией коленного сустава делают клизму и дают успокоительное, если в этом есть потребность. В ряде случаев делают премедикацию – вводят комплекс седативных, антигистаминных, анальгезирующих средств.
Как выполняется артроскопия коленного сустава?
Операция проводится после введения анестезии. Нужно помнить, что это вмешательство чрезвычайно редко осуществляется под местным обезболиванием, поскольку его действие слабое и кратковременное. 
Обычно специалисты применяют такие формы анестезии:
Крайне нежелательно, чтобы артроскопия шла более 2 часов. В таком случае мениски, мыщелки, нервные стволы слишком долго остаются обескровленными и могут повреждаться.
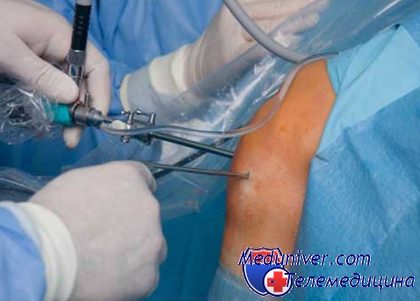
Ход вмешательства выглядит таким образом:
- вводится анестезия согласно выбранному протоколу;
- на ногу накладывается эластичный бинт, жгут с целью обескровливания;
- делается 2-3 разреза размером до 3-6 мм, затем через них осуществляются проколы троакаром;
- вводятся инструменты и средства видео, фотообзора;
- в полость сустава закачивается стерильная жидкость для промывания от крови, продуктов воспаления с целью оптимизации обзора;
- сустав обследуется, выявляются все отклонения от нормы;
- производятся лечебные манипуляции (пластика связок, иссечение мениска, санация, ушивание, удаление инородных тел и т.д.);
- проколы зашиваются (с оставлением дренажа).
Результаты артроскопии – что дает операция?
Артроскопия коленного сустава помогает специалисту рассмотреть все структуры данной анатомической зоны – суставные поверхности костей, хрящи, надколенник, связки и сухожилия, синовиальные сумки. Нормальный суставной хрящ имеет толщину 3-4 мм, на вид гладкий, эластичный, белый. Если состояние хряща изменено, чаще диагностируется самое распространенное заболевание колена – артроз. Обычно в ходе операции не только уточняется степень артроза, но и производятся лечебные мероприятия.
Во время проведения артроскопии можно решить различные проблемы с менисками, заболевания которых становятся осложнениями травм, занятий спортом. Плотные, упругие хрящевые образования внутри колена прикреплены к суставной капсуле, и при резком ударе могут отрываться или разрываться. Если раньше существовало мнение, что при разрыве хрящ надо полностью удалять через открытый разрез, то сейчас и медиальный, и латеральный мениски сохраняют в как можно большем объеме, а все действия производят путем артроскопии. Это помогает снизить риск развития артроза, быстро вернуться к повседневной жизни.
Кроме прочего, вмешательство дает возможность произвести:
Давно забытое средство от боли в суставах! "Cамый эффективный способ лечения суставов и проблем с позвоночником" Читать далее >>>
- реконструкцию связочного аппарата;
- удалить свободные фрагменты (обломки) костей, хрящей;
- откачать гной, кровь и промыть суставную полость;
- удалить некротизированные ткани;
- закрепить надколенник при его вывихе;
- иссечь рубцы, спайки, соединительнотканные тяжи.
Осложнения после операции
Осложнения артроскопии встречаются редко, обычно она успешно переносится пациентом и не вызывает последствий. Есть ряд неприятных симптомов, которые считаются нормальными после любого хирургического вмешательства, и избежать их практически невозможно. К таковым относятся боль, отек мягких тканей в первые 1-3 суток после проведения процедуры. В течение 2-4 недель также наблюдается ограничение подвижности сустава, что тоже является нормой.
Аномальные осложнения встречаются редко и обычно связаны с нарушением правил обработки ран или неправильным поведением самого больного. Игнорирование обязательных процедур, перевязок, ранние избыточные нагрузки на ногу сильно увеличивают опасность неприятных последствий.
Среди них можно назвать:
- воспаление мягких тканей;
- проникновение инфекции в суставную полость;
- гемартроз (кровоизлияние);
- тромбоз окружающих сосудов.
Изредка в ходе артроскопии случайно повреждаются связки, нервные стволы, сосуды, что может вызвать необходимость в выполнении нового вмешательства (сразу или спустя 4-6 недель после заживления тканей). Нужно срочно обратиться к доктору, если наблюдаются сильное покраснение тканей, резкий отек и болезненность при касании, гипертермия ноги или повышение температуры тела. Устранять такие последствия надо без промедления, иначе есть риск инфекционного поражения тканей!
Реабилитация пациента
Восстановительный период может длиться от 2 до 12 месяцев в зависимости от сложности манипуляций, возраста больного, соблюдения рекомендаций врача, правильности назначенных мер реабилитации.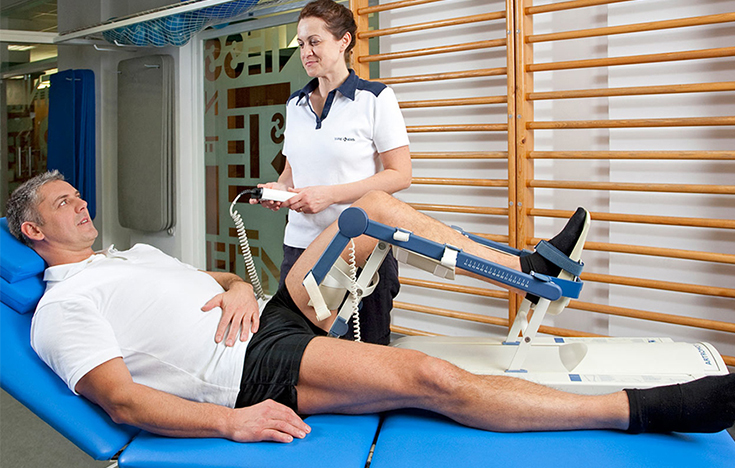
Обычно в стационаре человек находится 3-5 суток, во время которых ему:
- обездвиживают нижнюю конечность, ставят ее на возвышение, чтобы снизить отек;
- регулярно меняют повязки, обрабатывают кожу антисептиками;
- дают антибиотики, анальгетики;
- накладывают холодные компрессы на 40 минут;
- делают эластическое бинтование ноги, либо выдают компрессионное белье;
- применяют шину или жесткий ортез (после сложного вмешательства);
- к концу 2 дня убирают дренаж.
В течение недели нужно ходить с опорой на костыли, ортопедическую трость. Если же проводилась артроскопическая пластика, нога и вовсе должна быть обездвижена на 2 недели до заживления тканей. Согласно рекомендациям врача, с 4 по 15 день начинают делать лечебную гимнастику, которая направлена на восстановление подвижности мышц, сухожилий.
Вначале ЛФК выполняется только в положении лежа, затем – стоя, а в позднем восстановительном периоде к ней добавляются занятия на тренажерах, плавание, пешие прогулки. Полная нагрузка на ногу разрешается только спустя 1-2 месяца. Также при реабилитации посещают сеансы физиотерапии (по показаниям), массажа. Обязательно следят за правильным питанием, обогащая его мясом, желатином, яйцами, молочной пищей. Эти меры помогут быстро восстановиться после проведенной артроскопии.
Хирургическое вмешательство является радикальным методом лечения запущенных артритов. Операцию выполняют только в тех случаях, когда консервативная терапия оказывается неэффективной. Чаще всего это происходит при острых гнойных артритах, а также хронических прогрессирующих гонартритах, которые сопровождаются выраженными дегенеративными изменениями в суставных хрящах, костях и периартикулярных тканях.
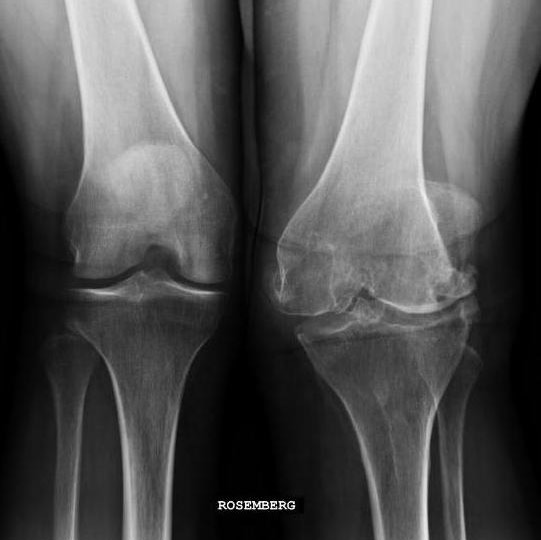
Гонартрит коленного сустава на рентгене.
Что такое артрит коленного сустава
Артриты коленного сустава (гонартриты) — это обширная группа воспалительных заболеваний. В отличие от гонартрозов, они чаще встречаются в молодом возрасте и имеют инфекционно-воспалительную или иммунно-воспалительную природу. В то время как деформирующий артроз развивается после 60 лет и характеризуется дегенеративно-деструктивными изменениями в коленном суставе. Воспаление при гонартрозе возникает вторично, на поздних стадиях болезни.
- Инфекционный (гнойный септический, вирусный, туберкулезный, бруцеллезный). Развиваются вследствие проникновения патогенных микроорганизмов в суставную полость.
- Реактивный (урогенитальный, постэнтероколитный, постстрептококковый). Возникают в результате образования в крови циркулирующих иммунных комплексов (ЦИК), их проникновения в суставную полость и оседания на синовиальной оболочке.
- Посттравматический. Встречается у спортсменов, которые занимаются экстремальными видами спорта. Воспалительный процесс у них является следствием механического повреждения структур коленного сустава.
- Ревматоидный. Развивается в основном у женщин старше 40-50 лет. При болезни поражаются мелкие суставы кистей рук, однако в воспалительный процесс может вовлекаться и крупные суставы (коленный, тазобедренный).
- Псориатический. Возникает у некоторых пациентов с псориазом и обычно имеет тяжелое течение.
Острые инфекционные и реактивные гонартриты хорошо поддаются консервативному лечению. Хирургическое вмешательство при этих заболеваниях требуется крайне редко и обычно ограничивается малоинвазивными процедурами (пункцией сустава или артроскопией).
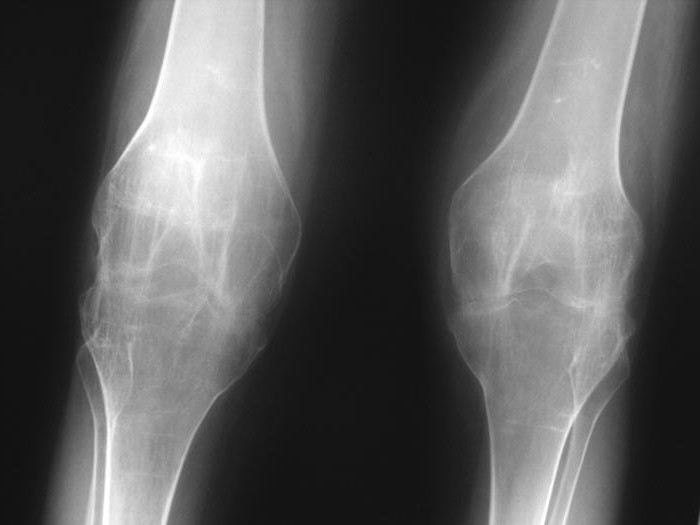
Двухсторонний анкилоз коленного сустава.
Ревматоидный и псориатический гонартриты чаще имеют тяжелое течение. Они приводят к массивным дегенеративным изменениям в суставах, повреждению костей и периартикулярных тканей, формированию анкилозов. Подобное случается и у людей с запущенными посттравматическими артритами. Из-за серьезного поражения суставов таким пациентам нередко требуется хирургическое вмешательство.

Стадии гонартрита
Всего выделяют три стадии заболевания:
- Начальная. Характеризуется воспалением внутренней поверхности синовиальной оболочки. Начальная стадия продолжается недолго, поскольку воспалительный процесс быстро распространяется на другие структуры.
- Ранний гонартрит. Воспаление поражает синовиальную оболочку и хрящевые ткани. Происходит утолщение капсулы сустава, она становится отечной. При инфекционной природе заболевания в суставной полости может скапливаться гнойный экссудат, при реактивной — транссудат.
- Запущенный гонартрит. На третьей стадии в синовиальной оболочке и хрящах появляются деструктивные изменения. Позже патологический процесс распространяется на костные и околосуставные ткани. У больного нарушается подвижность колена и, как следствие, всей нижней конечности.
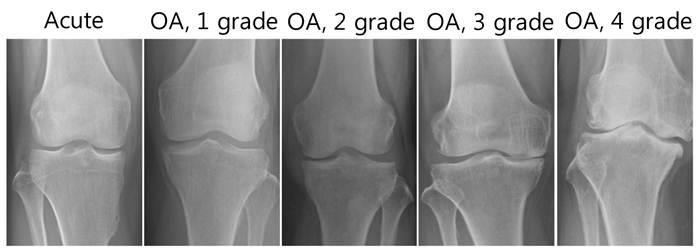
Стадии артрита коленного сустава на рентгене.
Развитие некоторых видов артритов можно остановить, если вовремя начать лечение. Зачастую болезнь удается полностью вылечить, не допустив перехода второй стадии в третью. Большинство инфекционных, реактивных и ранних посттравматических гонартритов хорошо поддаются лечению, при условии своевременности и адекватности проводимой терапии.
Что касается ревматоидного, псориатического и запущенного посттравматического артритов, они имеют хроническое прогрессирующее течение. Это значит, что даже эффективное и своевременное лечение не может остановить их развитие. Поэтому большому количеству больных рано или поздно приходится делать операцию. По статистике, в замене коленного сустава нуждается каждый восьмой пациент с ревматоидным артритом и каждый пятый больной с тяжелыми травмами колена.
Диагностика
Чтобы установить природу и стадию гонартрита, необходимо полноценное обследование. Лишь получив его результаты, врачи могут подобрать адекватную схему лечения и дать ориентировочный прогноз.
Методы диагностики:
- Анализы крови. Позволяют обнаружить признаки воспаления, такие как повышение СОЭ, лейкоцитоз. У пациентов с ревматоидным артритом могут выявлять высокие уровни С-реактивного белка.
- Иммунологические исследования. С их помощью оценивают состояние иммунной системы организма, выявляют специфические антитела и ЦИК. Иммунологические анализы необходимы для выявления причины воспаления, постановки или уточнения диагноза.
- КТ, МРТ, УЗИ. Это высокоинформативные визуализирующие методы позволяющие обнаружить практически любые изменения в синовиальных оболочках, хрящах, связках и т.д.
- Рентгенография. Метод информативен при наличии патологических изменений в костях. С его помощью, по косвенным признакам, также можно обнаружить скопление гноя при остром септическом гонартрите.
- Исследование синовиальной жидкости. Выполняется редко, поскольку для забора жидкости необходима пункция сустава. Процедуру могут делать при острых гнойных артритах, чтобы выявить и идентифицировать возбудителя инфекции.
- Артроскопия. Инвазивный метод диагностики, который чаще всего используют при свежем посттравматическом артрите. Артроскопия позволяет осмотреть суставную полость изнутри и, при необходимости, выполнить в ней несложные манипуляции (эвакуировать скопившуюся кровь, удалить фрагменты разорванного мениска, сшить поврежденную связку).
Можно ли обойтись без операции
Консервативному лечению поддаются только некоторые виды гонартритов: острые инфекционные, реактивные и свежие посттравматические, не сопровождающиеся массивным кровоизлиянием и повреждением структур сустава. При наличии гемартроза, разрыве менисков и связок больным требуется хирургическое вмешательств. В этом случае чаще всего выполняют артроскопию.
При гнойных артритах пациентам нередко требуется пункция коленного сустава. Во время процедуры врачи удаляют скопившийся экссудат, промывают суставную полость и вводят антибиотики.
Ревматоидный, псориатический и другие аутоиммунные артриты на начальных стадиях лечатся консервативно. Однако при позднем назначении медикаментозной терапии и высокой активности заболеваний у больных нарушаются функции колена и появляются хронические боли. В этом случае может возникнуть потребность в эндопротезировании, то есть замене коленного сустава искусственным эндопротезом.
Операция по замене сустава при артрите колена
Замена коленного сустава требуется на поздних стадиях артритов, когда дегенеративные изменения в суставах мешают вести привычный образ жизни. В таких случаях эндопротезирование является единственно эффективным методом хирургического лечения. Операцию делают, чтобы избавиться от болевого синдрома и восстановить нормальную подвижность конечностости.
Показания к тотальному эндопротезированию:
- все виды артритов, сопровождающиеся потерей двигательных функций колена;
- болезнь Бехтерева с поражением коленного сустава;
- тяжелые последствия травм (деформирующий остеоартроз, внутрисуставные переломы, неправильно сросшиеся переломы мыщелков бедренной и большеберцовой кости).
Операция необходима, если у больного есть хотя бы один из этих симптомов:
- хронический болевой синдром, который не поддается лечению;
- вальгусная деформация 20 градусов и более;
- варусная деформация 15 градусов и более;
- сгибательная контрактура 15 градусов и более;
- наличие сложной нестабильности в пораженном суставе.
В замене коленного сустава могут нуждаться не только люди с артритами и их последствиями. Одним из частых показаний к операции является деформирующий остеоартроз (ДОА). Заболевание развивается в пожилом возрасте и сопровождается дегенеративно-деструктивными изменениями в хрящевой и костной ткани. У многих больных выявляют сопутствующий остеопороз.
Перспективы восстановления после операции
Эндопротезирование — самый эффективный метод лечения патологических изменений коленного сустава. Он позволяет избавиться от хронических болей, полность восстановить подвижность колена и вернуть человеку возможность двигаться. При отсутствии осложнений и благоприятном течении восстановительного периода человек уже через несколько месяцев может вернуться к полноценной жизни.
Что касается пациентов с ревматоидным артритом, после хирургического вмешательства им придется и дальше принимать базисные противовоспалительные и генно-инженерные препараты. Медикаментозная терапия необходима для того, чтобы уменьшить активность заболевания, избежать дальнейшего разрушения крупных суставов и еще одной операции.
В некоторых случаях операция остается единственным эффективным методом лечения артрита и его последствий. Она помогает избавиться от постоянных болей и восстановить подвижность колена. Эндопротезирование является спасением для тех людей, которым не помогли остальные методы консервативного и хирургического лечения. При удачном выполнении операции их трудоспособность восстанавливается уже через 4-6 месяцев.
Читайте также:


