Артродез на большом пальце ноги
Заболевания
Операции и манипуляции
Истории пациентов
Существует множество причин болей в стопе. Причиной болей часто становится артроз определённых суставов стопы. В общей массе их можно разделить на артрозы в переднем, среднем и заднем отделах стопы, хотя косвенно проявляться болями в стопе может и патология на уровне голеностопного сустава.
Синовит второго плюсне-фалангового сустава - наиболее часто встречаемый моноартикулярный синовит плюсне-фаланговых суставов, одна из наиболее частых причин метатарсалгии. К факторам риска относятся врождённые анатомические особенности, такие как удлинённая вторая плюсневая кость
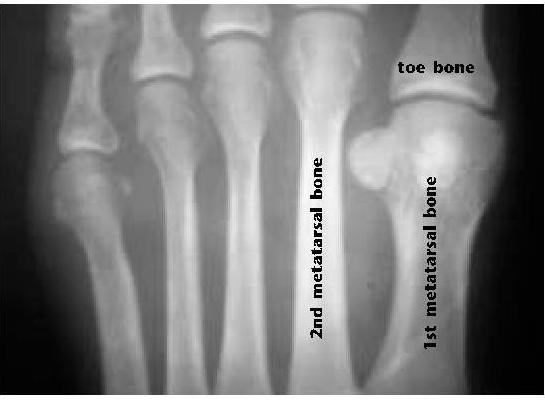
а также врождённая и приобретённая вальгусная деформация первого плюсне-фалангового сустава.
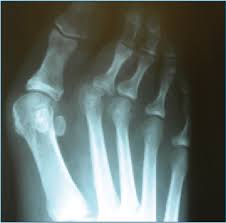
Предрасполагающая деформация стопы приводит к перерастяжению капсульно-связочного аппарата 2-го плюсне-фалангового сустава, это провоцирует развитие синовита, синовит приводит к ещё большему натяжению капсулы сустава, в конечном счёте это приводит к нестабильности, подвывиху основания основной фаланги 2-го пальца в тыльную сторону, дегенеративно-дистрофическим изменениям сустава и дальнейшему прогрессированию деформации. Главным патогенетическим механизмом синовита 2-го плюсне-фалангового сустава является перегрузка его подошвенной пластинки. Дальнейшее прогрессирование нестабильности может привести к полному тыльному вывиху основания основной фаланги 2-го пальца стопы.
В диагностике синовита 2-го плюсне-фалангового сустава также играет важную роль рентгенография. Снимки необходимо выполнять в обеих проекциях, с нагрузкой. В неясных случаях и для оценки степени повреждения подошвенной пластинки может быть выполнено МРТ.
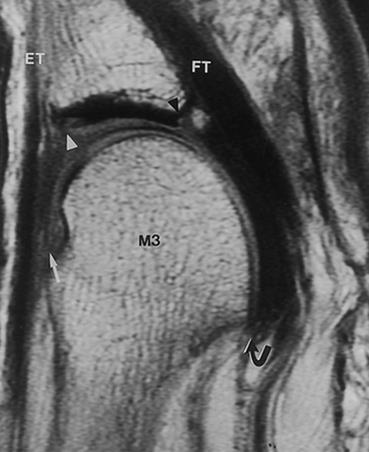
Похожая клиническая картина наблюдается при межпальцевой невроме (неврома Мортона), при этом обычно более выражены неврологические расстройства дистальных отделов пальца, боль провоцируется сжатием стопы в поперечном направлении а не сгибанием\разгибанием пальца. Для дифференциальной диагностики также подходит МРТ.
Основным методом лечения является консервативный. Грамотное консервативное лечение позволяет избежать операции в 70% случаев. При выраженном болевом синдроме может быть применена иммобилизация в гипсе или брейсе, НПВС. После стихания болевого синдрома – подбор ортопедической обуви, ношение ортопедических стелек с разгрузкой переднего отдела стопы. На ранних стадиях хорошо себя зарекомендовали вкладыши типа Budin’s.
При неэффективности консервативного лечения на протяжении 10-12 недель рекомендовано оперативное лечение. При удлинённой 2-й плюсневой кости, помимо коррекции вальгусной деформации (если таковая имеется), показано выполнение синовэктомии и дистальной косой укорачивающей остеотомии 2-й плюсневой кости (операция Weil’s).
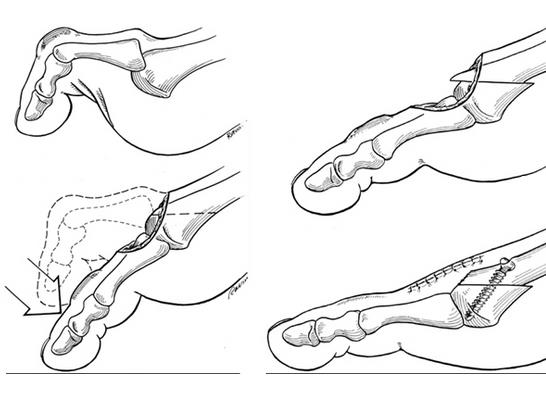
Это позволяет сохранить сустав, перебалансировать сухожильно-связочные структуры, уменьшить нагрузку на подошвенную пластинку. При отсутствии удлинения 2-й плюсневой кости показано выполнение пересадки длинного сгибателя пальца на тыльную поверхность, удлиннение сухожилия разгибателя, релиз суставной капсулы (операция Girdlestone-Taylor), описание операции см. в статье посвящённой молотообразной деформации пальцев.
При значительной деформации хирургическая коррекция может стать невозможной из-за того, что после её устранения сосуды, кровоснабжающие палец могут оказаться пережаты. В такой ситуации показано либо вернуть палец в исходное деформированное положение, либо его ампутация. По этой причине крайне важно как можно раньше начать лечение.
Артрит среднего отдела стопы характеризуется отёком и болью, усиливающимися в положении стоя и при ходьбе. Часто обнаруживается костный выступ по тыльной поверхности средней трети стопы. Часто симптомы развиваются постепенно с течением времени, и не удаётся выявить какого либо этиологического фактора. В ряде случаев артрит формируется как следствие травмы, например повреждения сустава Лисфранка, или воспалительного поражения, например ревматоидного артрита. Средний отдел стопы представлен ладьевидно-клиновидным, межклиновидными, клиновидно-плюсневыми суставами. Поражение данных суставов часто приводит к выраженному болевому синдрому и стойкому нарушению функции ходьбы. По этой причине артрит среднего отдела стопы является важной социально-экономической проблемой.

-боль в области среднего отдела стопы и продольного свода стопы усиливающиеся при попытке встать на мыски
-коллапс продольного свода стопы при нагрузке
-абдукция заднего отдела стопы
-отведение переднего отдела стопы
-эквинусная контрактура ахиллова сухожилия
-Hallux Valgus часто ассоциируется с артритом среднего отдела стопы
-пальпация в области среднего отдела стопы болезненна как с тыльной так и с подошвенной стороны
Помимо описанной клинической картины, данных анамнеза, важное диагностическое значение имеют рентгенограммы. Рентгенографию следует выполнять в положении стоя с нагрузкой массой тела.
На боковых рентгенограммах определяется коллапс продольного свода стопы. (определяется отсутствие соосности таранной и первой плюсневой кости).
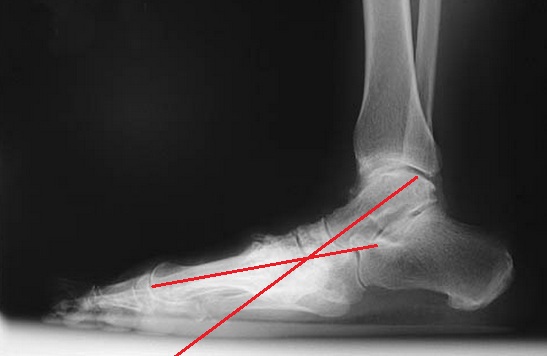
Также можно увидеть рост остеофитов в проекции поражённых суставов по тыльной поверхности стопы.
На передне-задних проекциях определяется признаки артрита суставов среднего отдела стопы, абдукция заднего отдела и вальгусная девиация переднего отдела стопы.
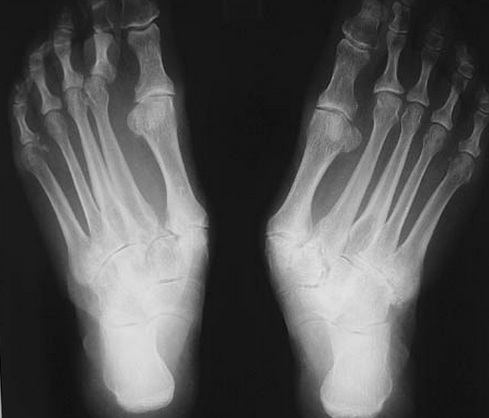
При наличии признаков системного заболевания воспалительной ткани целесообразно выполнить полный спектр лабароторных обследований ревматологического профиля.
Артрит среднего отдела стопы зачастую не требует оперативного вмешательства. Комплекс консервативных мер позволяет снизить болевой синдром и восстановить опороспособность.
К ним относятся:
-Комфортная обувь с жёсткой подошвой и индивидуальные ортопедические стельки

-Снижение физической нагрузки
-Растяжка икроножных мышц
При неэффективности консервативных мер показано оперативное лечение. Выполняется артродез вовлечённых в патологический процесс суставов (ладьевидно-клиновидного, межклиновидного, клиновидно-плюсневого сустава), удлинняющая тенотомия ахиллова сухожилия.
Для выполнения артродеза могут использоваться различные типы фиксаторов: спицы, винты, пластины, скобы, - главное чтобы они обеспечивали высокую стабильность артродезируемых поверхностей. Выполняется артродез 1,2,3 предплюсне-плюсневых суставов, однако необходимо сохранить подвижность в 4,5 предплюсне-плюсневых суставах, что ускоряет послеоперационную адаптацию стопы к нагрузкам и облегчает реабилитацию.
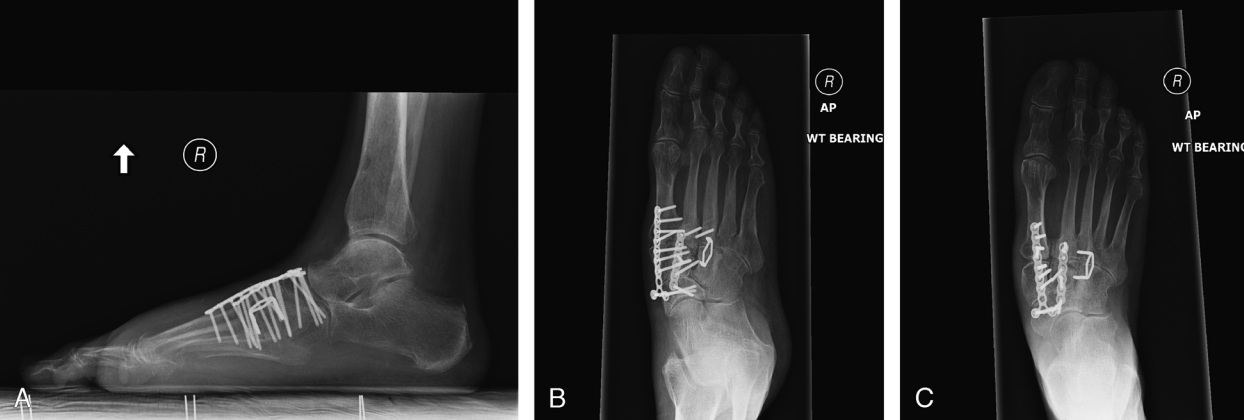
После операции потребуется довольно длительный период иммобилизации, и ходьбы при помощи костылей без нагрузки на ногу (6-8 недель). В течение всего данного периода времени рекомендуется использовать для обезболивания сухой холод по 15-20 минут 4-5 раз в день, при выраженном болевом синдроме показано применение нестероидных противовоспалительных средств, хорошо себя зарекомендовали производные целекоксиба, например ксифокам, доступный как в парэнтеральной так и таблетированной формах.
Швы удаляют через 2 недели после операции. После окончания периода иммобилизации, необходимо носить комфортную обувь и индивидуальные ортопедические стельки, что ускоряет реабилитацию и показывает лучшие функциональные результаты. Удаление металлоконструкций не требуется, в случае если они сами по себе не доставляют никакого беспокойства пациенту, не происходит их миграция или поломка. Ортопедические металлофиксаторы и фиксаторы из биодеградируемых материалов биологически инертны, никогда не приводят к воспалению или отторжению, резорбции окружающей кости, конечно если они правильно установлены. Однако, их удаление может быть продиктовано необходимостью последующих операций на этом же сегменте конечности.
Общий срок реабилитации составляет от 3 до 6 месяцев. Спортивные нагрузки после операции артродеза возможны не ранее 12 месяцев после операции.

Никифоров Дмитрий Александрович
Специалист по хирургии стопы и голеностопного сустава.
Артроз большого пальца ноги — это дегенеративно-дистрофическая суставная патология. Поражение затрагивает хрящевые ткани суставных поверхностей сочленений в большом пальце стопы. Заболевание чаще проявляется у женщин.

Причины возникновения
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Можно выделить ряд причинных факторов, наличие и действие которых способствует манифестации и прогрессированию заболевания:
- наследственная предрасположенность;
- травмирование в быту и в процессе трудовой деятельности (часто артроз пальцев ног проявляется у танцоров и футболистов);
- заболевания эндокринной системы: болезни щитовидной железы, диабет, гормональный дисбаланс в результате приема стероидных препаратов и в климактерическом периоде;
- обморожение;
- деформации стопы врожденного или приобретенного характера (плоскостопие и другие патологии):
- ношение неправильно подобранной обуви — слишком узкой или просто неудобной;
- избыточная масса тела, увеличивающая нагрузку на ноги.
Перечисленные факторы изолированно или в сочетании друг с другом могут привести к развитию артроза большого пальца ноги.
Симптомы заболевания
Клинические симптомы патологии:
- болевой синдром разной интенсивности. Боль может быть резкой или постоянной, ноющей;
- изменение выраженности болевого синдрома в зависимости от погодных условий — при похолодании заболевание часто обостряется;
- ощущение онемения пальцев ног в результате нарушения процессов кровообращения;
- ощущение скованности в суставных сочленениях, “хруст” при выполнении движений, особенно резких;
- отечность и покраснение тканей вокруг пораженного сустава;
- деформации пораженных сочленений.
Перечисленные симптомы могут проявляться в разной степени в зависимости от стадии развития патологии.
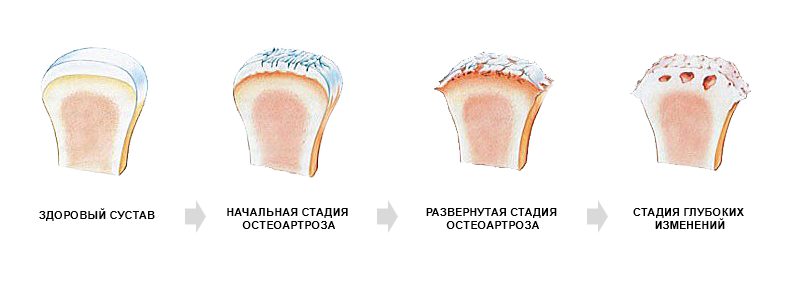
Стадии течения артроза
В патогенезе артроза большого пальца стопы выделяют 3 стадии, клинические особенности которых рассмотрены в таблице ниже.
| Стадия | Характеристика |
| I | В начале развития патологии симптомы могут не наблюдаться в принципе. Отмечается быстрая утомляемость, частые ощущения замерзания, “кручения”, ломоты. По мере прогрессирования ограничивается подвижность в суставе, периодически проявляется болезненность |
| II | Развитие заболевания провоцирует процесс перераспределения нагрузки на область большого пальца. Из-за этого на пораженном суставе могут образовываться наросты. Болевой синдром усиливается, большой палец отекает, в патологию вовлекаются окружающие сочленение ткани |
| III | Боль проявляется не только во время совершения движений, но и в состоянии покоя. Сустав деформируется, наблюдается разрастание тканей плюснефалангового сустава и смещение пальца в плоскость стопы и вниз |
Обращаться за медицинской помощью следует уже при появлении легких дискомфортных ощущений в области большого пальца стопы. Раннее выявление заболевания значительно повышает успешность курса терапевтической коррекции.
При артрозе необходима дифференциальная диагностика с артритом. Клиническая симптоматика заболеваний имеет много сходных черт, однако этиопатогенез болезней сильно отличается. Артрит пальцев ног характеризуется преобладанием воспалительного компонента, а при артрозе происходят дегенеративно-дистрофические процессы. Поставить верный диагноз может только специалист на основании анамнестических данных, клинической симптоматики, результатов инструментальных и лабораторных исследований.
Лечение артроза большого пальца ноги
Диагноз “артроз большого пальца ноги” требует комплексного и длительного лечения. Цели коррекции заболевания:
- уменьшение нагрузки на область пораженного сустава — для этого необходимо носить бандаж, соблюдать постельный режим, выбирать удобную ортопедическую обувь;
- восстановление нормальной подвижности в сочленении. Для этого назначаются массаж и физиотерапевтические процедуры, медикаментозное лечение;
- устранение болевого синдрома и воспалительного процесса. С этой целью используются в основном наружные формы нестероидных противовоспалительных препаратов, но могут быть назначены формы для внутреннего приема;
- восстановление метаболических процессов в поражённых тканях при помощи медикаментов и физиопроцедур.
Восстановить трофику сустава крайне важно: недостаточное питание усугубляет снижение подвижности, провоцирует прогрессирование заболевания.
Если классифицировать методики коррекции патологии, то можно выделить две группы — консервативные и хирургические способы лечения артроза. Подробно рассмотрим обе группы терапевтических методик.
Консервативная терапия
Консервативное лечение позволяет устранить симптомы заболевания и запустить регенеративные процессы в пораженных хрящевых тканях. Основные методы консервативной терапии рассмотрены в таблице.
| Метод | Характеристика |
| Медикаментозная терапия | Назначение лекарств в формах для перорального приема, местного применения, инъекционного введения. Для обезболивания применяются анальгезирующие препараты: спазмалгон, анальгин. Для устранения воспалительного процесса назначают НПВС и стероидные медикаменты. Необходимы и хондропротекторы, поддерживающие препараты для ускорения регенерации и восстановления трофики пораженной области |
| Лечебная физкультура и массаж | Упражнения лечебной физкультуры и массаж, которые назначаются пациентам с артрозом вне фазы обострения, восстанавливают корректное анатомическое положение сустава, предотвращают процессы прогрессирования деформации |
| Физиотерапевтические процедуры | В отношении артроза эффективны такие физиотерапевтические методики: ультравысокочастотная терапия, лазеротерапия, магнитотерапия, электрофорез. Все эти методы необходимы для восстановления трофики и запуска регенеративных процессов в хрящевых тканях, постепенного снятия болевого синдрома |
| Применение ортопедических конструкций | Специальная ортопедическая обувь, стельки, бандажи, супинаторы и специальные фиксаторы восстанавливают функциональность пораженных суставов |
Доктор Шперлинг расскажет о лечении артрозов:
Помимо перечисленных методик, необходимы и другие методики для устранения провоцирующих патологию факторов: избыточной массы тела, лечения эндокринных патологий, контроля уровня нагрузки на стопы.
Мази: основа медикаментозной терапии
В лечении артроза большого пальца стопы применяются такие группы мазей:
- согревающие и сосудорасширяющие;
- противовоспалительные и анальгезирующие.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Состав согревающих и сосудорасширяющих мазей может включать пчелиный яд, экстракт красного перца, змеиный яд. Такие компоненты оказывают выраженное фармакологическое действие. Представители этой группы:
- Апизартрон;
- Гевкамен;
- Капсикам;
- Меновазин.
Препараты из группы согревающих мазей нельзя использовать, если на кожных покровах в местах предполагаемого нанесения есть открытые раневые поверхности.
В группу противовоспалительных и обезболивающих мазей входят средства с содержанием:
- диклофенака (входит в состав вольтарена и других препаратов);
- кетопрофена (Кетонал Гель, Быструм Гель);
- индометацина (Метиндол);
- нимесулида (Найз, Нимулид);
- диметилсульфоксида (Долобене).
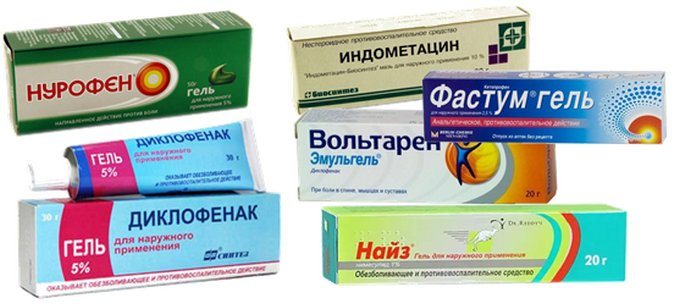
Любую из этих мазей следует использовать только после рекомендации специалиста. Нельзя превышать продолжительность назначенного курса терапии. Если наружные средства не оказывают выраженного эффекта, следует посоветоваться с врачом о коррекции лечебных мер. Специалист подберет препараты для внутреннего приема или назначит медикаменты в инъекционной форме. Если заболевание запущено, могут потребоваться оперативные методы лечения патологии.
Хирургические методы
На поздних стадиях развития патологии сложно справиться с клинической симптоматикой артроза и полностью восстановить функциональность суставов. Поэтому в некоторых случаях принимается решение о необходимости применения хирургических способов коррекции ситуации.
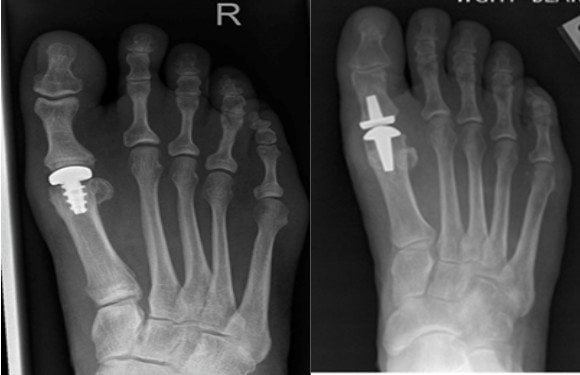
Клинические случаи, при которых нужна операция, соответствуют третьей стадии патологии и включают такие проявления:
- крайняя степень разрушения хрящевой ткани сочленения;
- интенсивный болевой синдром;
- низкая восприимчивость к медикаментозной терапии.
Ранее хирургическая коррекция включала такие методики:
- резекционная артропластика, которая предполагает удаление измененных участков сочленения;
- артродез, при котором сустав иммобилизируется.
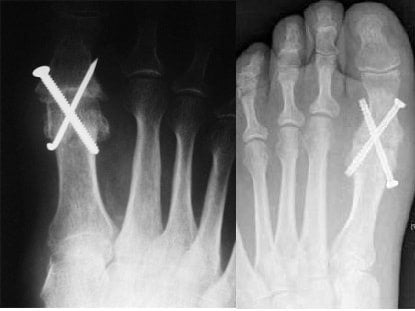
Сейчас используются более современные методики:
- артроскопия, при которой частицы разрушенных хрящей удаляются из суставной полости;
- хейлэктомия — удаление наростов на фалангах и суставной сумке.
Медицина на поздних стадиях развития заболевания предлагает эндопротезирование плюснефалангового сустава большого пальца стопы.
До проведения любого оперативного вмешательства обязательно проводится рентгенографическое исследование.
Очень подробное видео о хирургическом лечении плюснефалангового сустава:
Профилактические мероприятия
Плюснефаланговый сустав должен выдерживать самую большую нагрузку. Поэтому важно соблюдать рекомендации для профилактики дегенеративно-дистрофических и воспалительных заболеваний суставов пальцев стопы.
Следует уделять особое внимание выбору обуви. Если возникают болевые ощущения при ношении обуви даже не при движении, а в спокойном состоянии, необходимо немедленно сменить ее на ортопедическую. Порекомендовать подходящие модели может лечащий врач.
Необходимо заниматься спортом; особенно хороши в качестве профилактических методов йога, пилатес, плавание. Врачи советуют регулярно проходить санаторно-курортное лечение, включающее купание в минеральных водах, физиотерапию, грязелечение.
Перечисленные меры профилактики подходят для предупреждения заболевания и предотвращения прогрессирования уже диагностированной патологии. При диагнозе “артроз сустава большого пальца ноги” лечение должно включать и профилактические методики, а не только стандартные способы консервативного лечения. Важно соблюдать все врачебные рекомендации для достижения положительной динамики течения заболевания.
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
В литературе можно найти описание более чем 400 методик оперативного лечения халлюс-вальгуса. В прошлом ортопеды боролись с вальгусной деформацией путем хирургического удаления суставных головок, что приводило к серьезному нарушению функций стопы. Поэтому сегодня врачи предпочитают делать менее травматичные операции.
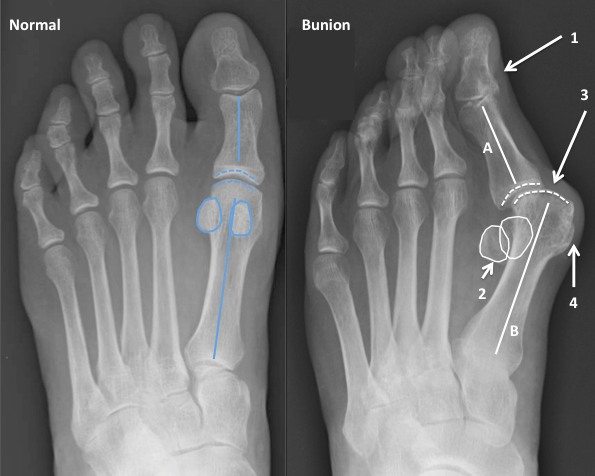
Что такое вальгусная деформация? Вначале Hallux Valgus вызывает искривление только большого пальца стопы. В результате у человека увеличивается нагрузка на головки 2-4 плюсневых костей, что ведет к молоткообразной деформации II-V пальцев. Своевременное хирургическое лечение помогает избежать этого неприятного явления.
Виды операций на стопе
Операции, которые делают при вальгусной деформации, можно условно разделить на малоинвазивные и реконструктивные. Первые менее травматичны, однако эффективны только при экзостозах и начальной деформации. Малоинвазивные хирургические вмешательства выполняют через два-три прокола размером 3-4 мм.
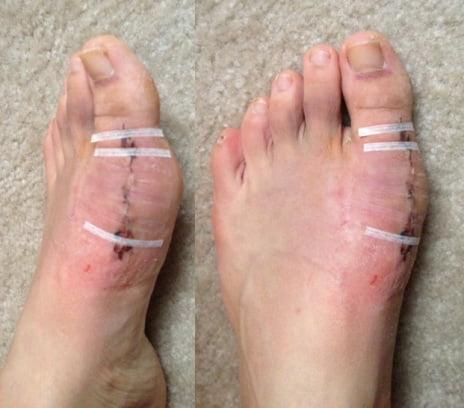
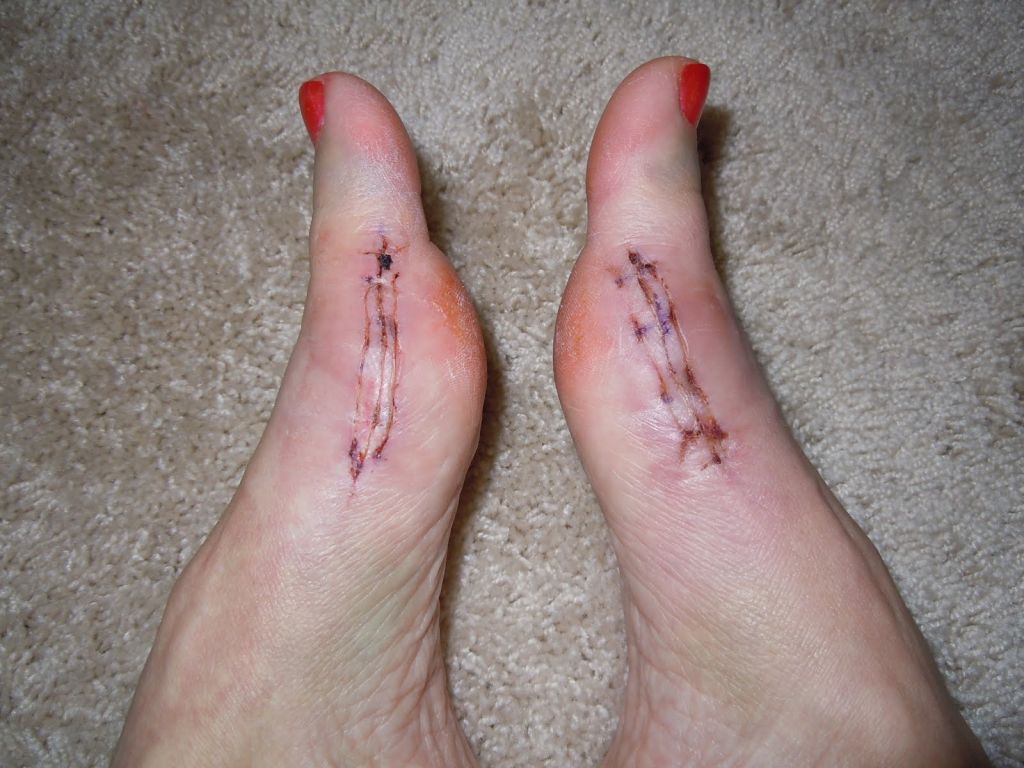
Шрам после вмешательства.
Реконструктивные вмешательства помогают справиться с выраженной вальгусной деформацией, сопровождающейся изменением положения костей стопы. Такие операции более инвазивны и сопряжены с большей травматизацией. Их выполняют через разрез длиной 2-4 см на медиальной поверхности стопы. В ходе хирургического вмешательства врач восстанавливает нормальной положение костей плюсны и фиксирует I плюсне-клиновидный сустав в правильной позиции.
Таблица 1. Виды операций.
| Особенности проведения | Показания | |
| На мягких тканях | Во время операции врач работает только с мышцами, сухожилиями и суставной сумкой. | Hallux Valgus I степени без деформации головки плюсневой кости. |
| На костях | Суть таких хирургических вмешательств заключается в подпиливании костей и/или выполнении остеотомии. | Вальгусная деформация II-III степени. |
| Комбинированные | Подразумевают одновременное удаление костных наростов и пластику связок. | Выраженный Hallux Valgus с нарушением функций стопы. |
Во время малоинвазивных операций хирург использует микроинструменты, позволяющие выполнять сложные манипуляции со связками и суставной капсулой. При необходимости он подпиливает кости с помощью микрофрез, которые отдаленно напоминают стоматологический инструментарий.
Название хирургических техник
На начальных стадиях болезни врачи стараются делать малоинвазивные операции. После них пациент быстро восстанавливается и уже через 3-4 недели возвращается к привычному образу жизни. При запущенной вальгусной деформации возникает необходимость в более сложных хирургических вмешательствах.
Давайте посмотрим, какие из них чаще всего используют в современной ортопедии.
Наиболее популярна среди всех хирургических вмешательств на мягких тканях стопы. Ее суть заключается в перемещении сухожилия m. adductor halluces на головку I плюсневой кости. Это позволяет сблизить между собой кости плюсны и восстановить нормальный мышечно-сухожильный баланс стопы.
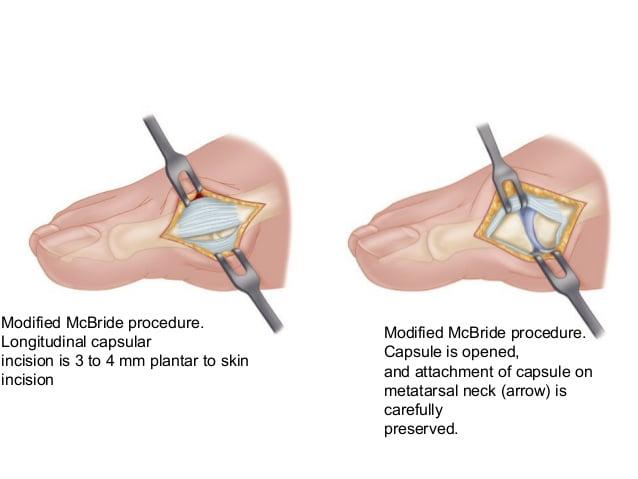
К сожалению, отводящая мышца первого пальца неспособна противодействовать постоянной нагрузке. Именно поэтому частота рецидивов после операции McBride довольно высока. Если человек не устраняет действие провоцирующих факторов – у него вскоре снова развивается Hallux Valgus. Избежать этого помогает ношение ортопедической обуви, отказ от каблуков и тяжелой физической работы.
При ярко выраженных деформациях операцию McBride дополняют остеотомией I плюсневой кости SCARF.
Относится к миниинвазивным операциям. Во время хирургического вмешательства больным выполняют поперечную остеотомию через кожный разрез длиной 1 см. После этого дистальный костный фрагмент смещают в латеральном направлении и фиксируют с помощью специальной спицы.
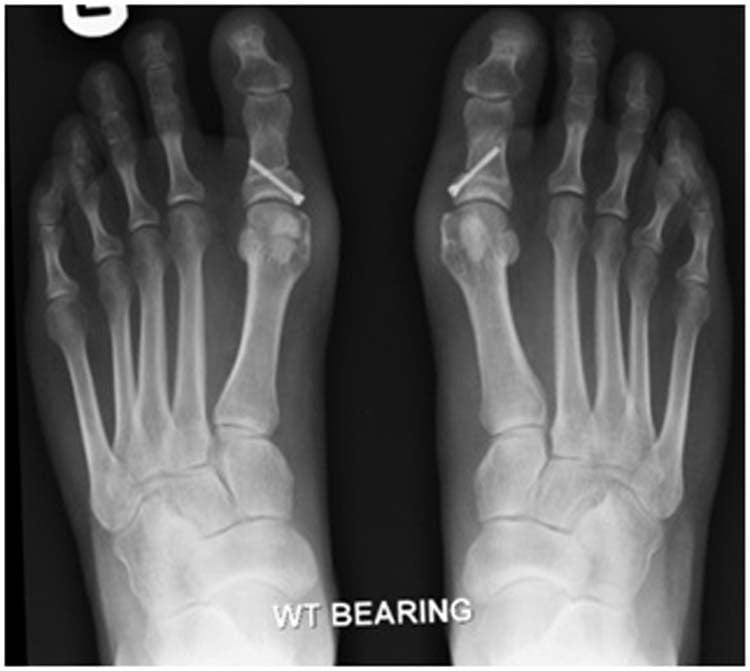
В ходе операции хирург выполняет V-образую остеотомию. Он перепиливает первую плюсневую кость в области головки, а костные фрагменты соединяет с помощью специальных титановых винтов. Поскольку фиксация очень прочная, в послеоперационном периоде пациент не нуждается в гипсовой иммобилизации.
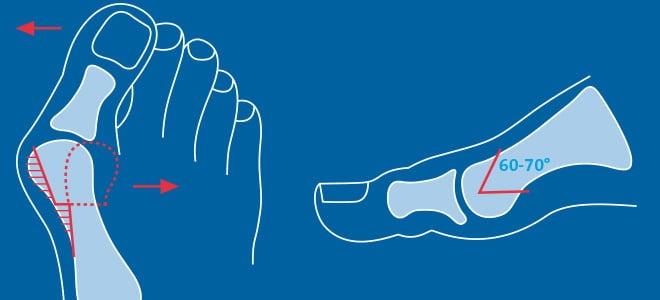
Отметим, что Chevron-остеотомия эффективна только при незначительной деформации первого пальца стопы. В наше время в ортопедии ее используют все реже. Вместо нее большинство врачей делает Scarf-остеотомию.
Z-образная остеотомия Scarf – это золотой стандарт лечения вальгусной деформации. Она позволяет установить головку плюсневой кости под нужным углом. В ходе хирургического вмешательства врачи также убирают деформацию суставной капсулы и меняют направление некоторых сухожилий.
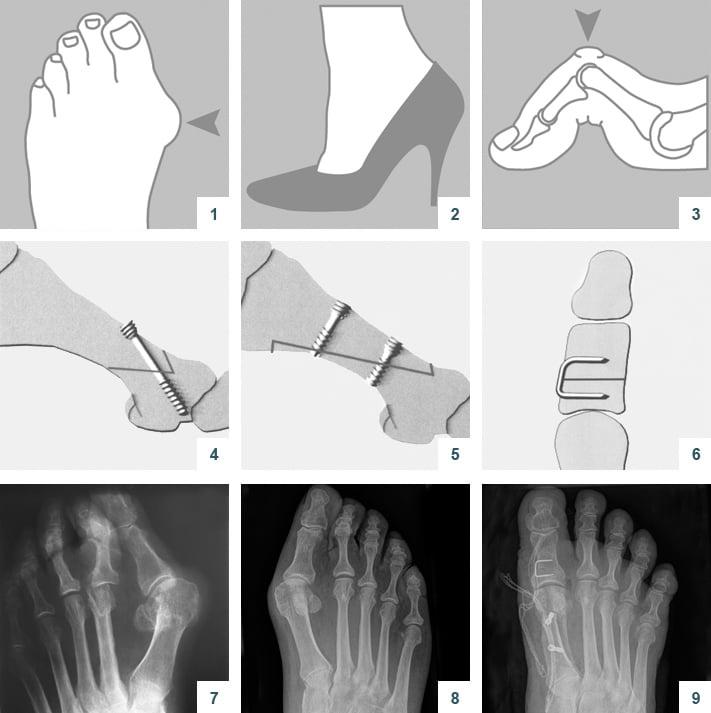
Когда операции Scarf недостаточно – хирурги делают проксимальную клиновидную остеотомию или артродез.
Важно! У большинства пациентов с вальгусной деформацией врачи выявляют костную мозоль (экзостоз). Нарост локализуется на медиальной поверхности головки I плюсневой кости. Как правило, его удаляют во время всех операций, в том числе и малоинвазивных.
Не путайте спиливание костного нароста с остеотомией. Это две совершенно разные манипуляции. Цель первой – убрать косметический дефект, второй – восстановить нормальное функциональное состояние стопы. Помните, что удаление костной мозоли (операция Шеде) не в состоянии излечить вас от Hallux Valgus.
Артродез при вальгусной деформации
Артродезирование – это полное обездвиживание плюсне-клиновидного сустава путем соединения формирующих его костей. Операцию делают лицам с поперечно-распластанной деформацией и Hallux Valgus с гипермобильностью I плюсне-клиновидного сустава.
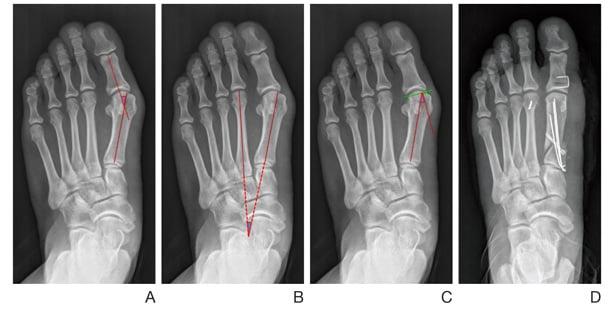
Тест для выявления патологической подвижности:
- пальцами одной руки удерживайте II-V плюсневые кости;
- второй рукой возьмите I плюсневую кость и попробуйте смещать ее в тыльно-подошвенном направлении;
- посмотрите, насколько сильно вам удалось сдвинуть ее с места;
- смещение кости более чем на один сагиттальный размер большого пальца указывает на наличие гипермобильности.
Артродез – это наиболее травматичная операция, подразумевающая полное удаление плюсне-клиновидного сустава. Ее делают только в крайнем случае, когда другие методы оказываются неэффективными.
Операция молоткообразной деформация пальцев ног
Как известно, на поздних стадиях Hallux Valgus сочетается с молоткообразной деформацией II-V пальцев. Она выглядит непривлекательно и негативно сказывается на функциях стопы. Для ее исправления используют целый ряд хирургических вмешательств.

К ним относятся:
- Закрытая редрессация. Суть методики заключается в насильственном исправлении дефекта нехирургическим путем. К сожалению, редрессация дает незначительный эффект, а после нее нередко возникают рецидивы.
- Тенотомия или транспозиция сухожилий. Операции выполняют на связках стопы. Их умелое пересечение или перемещение позволяет исправить молотообразную деформацию пальцев.
- Резекция костей. Во время хирургического вмешательства врачи иссекают основание средней или головку основной фаланги. Это позволяет избавиться от избыточной костной массы и устранить деформацию.
- Остеотомии Вейля или Уилсона. Напоминают операции Scarf и Chevron, однако выполняются на II-V плюсневых костях. Хирурги рассекают их, после чего фиксируют костные фрагменты титановыми винтами.
В лечении молоткообразной деформации наиболее эффективна остеотомия. Именно ее выполняют в самых тяжелых и запущенных случаях.
Восстановительный период
Вставать с постели пациентам разрешают уже на следующий день после операции. Первое время ходить им разрешают только в туфлях Барука.
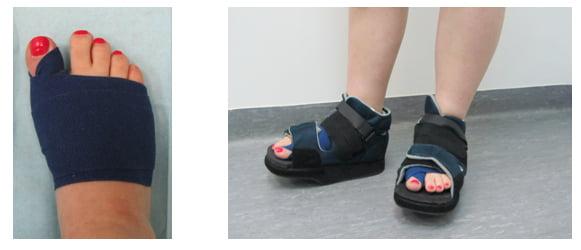
В первые дни после хирургического вмешательства больные находятся под наблюдением лечащего врача. Из стационара их выписывают на 2-3 сутки. Если во время операции человеку накладывали нерассасывающиеся швы – их снимают на 10-14 день.
Что касается обуви, пациентам требуется как минимум 3 месяца носить ортопедические стельки. Надевать каблуки можно лишь спустя полгода после хирургического вмешательства. При этом их высота не должна превышать 6 см.
Цена операции на стопе
Стоимость хирургического лечения зависит от степени деформации, вида и сложности операции, уровня медицинского учреждения и квалификации работающих там специалистов. Удаление экзостоза в Москве стоит от 40 000 до 50 000 рублей. Цены на реконструктивные операции начинаются с 70 000 рублей. Отметим, что в стоимость не входит предоперационное обследование, консультации специалистов, расходные материалы и реабилитация.
Если вы хотите прооперироваться за границей – обратите внимание на Чехию. Лечение там обойдется вам в евро включая реабилитацию. В Германии и Израиле такая же операция будет стоить гораздо дороже.
Читайте также:


