Межреберная артерия кровотечение остановка
Цель и порядок выполнения обзорного осмотра пострадавшего
Целью обзорного осмотра является определение признаков кровотечения, требующего скорейшей остановки. Обзорный осмотр производится очень быстро, в течение 1-2 секунд, с головы до ног.

Под кровотечением понимают ситуацию, когда кровь (в норме находящаяся внутри сосудов человеческого тела) по разным причинам (чаще всего в результате травмы) покидает сосудистое русло, что приводит к острой кровопотере – безвозвратной утрате части крови. Это сопровождается снижением функции системы кровообращения по переносу кислорода и питательных веществ к органам, что сопровождается ухудшением или прекращением их деятельности.
Основные признаки острой кровопотери:
• резкая общая слабость;
• обморок, чаще при попытке встать;
• бледная, влажная и холодная кожа;
Указанные признаки могут наблюдаться как при наличии продолжающегося наружного кровотечения, так и при остановленном кровотечении, а также при отсутствии видимого или продолжающегося кровотечения.
В зависимости от величины кровопотери, вида сосуда, от того, какой орган кровоснабжался поврежденным сосудом, могут возникнуть различные нарушения в организме человека – от незначительных до прекращения жизнедеятельности, т.е. гибели пострадавшего. Это может произойти при повреждении крупных сосудов при неоказании первой помощи, т.е. при неостановленном сильном кровотечении. Компенсаторные возможности человеческого организма, как правило, достаточны для поддержания жизни при кровотечении слабой и средней интенсивности, когда скорость кровопотери невелика. В случае же повреждения крупных сосудов скорость кровопотери может быть настолько значительной, что гибель пострадавшего без оказания первой помощи может наступить в течение нескольких минут с момента получения травмы.
Признаки различных видов наружного кровотечения (артериального, венозного, капиллярного, смешанного)
Наружное кровотечение сопровождается повреждением кожных покровов и слизистых оболочек, при этом кровь изливается наружу в окружающую среду.
По виду поврежденных сосудов кровотечения бывают:
- Артериальные. Являются наиболее опасными, так как при ранении крупных артерий происходит большая потеря крови за короткое время. Признаком артериальных кровотечений обычно является пульсирующая алая струя крови, быстро расплывающаяся лужа крови алого цвета, быстро пропитывающаяся кровью одежда пострадавшего.
- Капиллярные. Наблюдаются при ссадинах, порезах, царапинах. Капиллярное кровотечение непосредственной угрозы для жизни, как правило, не представляет.
- Смешанные. Это кровотечения, при которых имеются одновременно артериальное, венозное и капиллярное кровотечение. Наблюдаются, например, при отрыве конечности. Опасны вследствие наличия артериального кровотечения.
Способы временной остановки наружного кровотечения: пальцевое прижатие артерии, наложение жгута, максимальное сгибание конечности в суставе, прямое давление на рану, наложение давящей повязки
В случае, если пострадавший получил травму, человеку, оказывающему первую помощь, необходимо выполнить следующие мероприятия:
- обеспечить безопасные условия для оказания первой помощи;
- убедиться в наличии признаков жизни у пострадавшего;
- провести обзорный осмотр для определения наличия кровотечения;
- определить вид кровотечения;
- выполнить остановку кровотечения наиболее подходящим способом или их комбинацией.
В настоящее время при оказании первой помощи используются следующие способы временной остановки кровотечения:
1. Прямое давление на рану.
2. Наложение давящей повязки.
3. Пальцевое прижатие артерии.
4. Максимальное сгибание конечности в суставе.
5. Наложение кровоостанавливающего жгута (табельного или импровизированного).
1. Прямое давление на рану является наиболее простым способом остановки кровотечений. При его использовании рана закрывается стерильными салфетками или стерильным бинтом, после чего на область раны осуществляется давление рукой участника оказания первой помощи с силой, достаточной для остановки кровотечения. При отсутствии бинта или салфеток для наложения на рану можно использовать любую подручную ткань. При отсутствии табельных и подручных средств допустимо осуществлять давление на рану рукой участника оказания первой помощи (при этом не следует забывать о необходимости использования медицинских перчаток).
Пострадавшему также можно рекомендовать попытаться самостоятельно остановить имеющееся у него кровотечение, используя прямое давление на рану.

2. Для более продолжительной остановки кровотечения можно использовать давящую повязку. При ее наложении следует соблюдать общие принципы наложения бинтовых повязок: на рану желательно положить стерильные салфетки из аптечки, бинт должен раскатываться по ходу движения, по окончании наложения повязку следует закрепить, завязав свободный конец бинта вокруг конечности. Поскольку основная задача повязки – остановить кровотечение, она должна накладываться с усилием (давлением). Если повязка начинает пропитываться кровью, то поверх нее накладывают еще несколько стерильных салфеток и туго прибинтовывают.

3. Пальцевое прижатие артерии позволяет достаточно быстро и эффективно останавливать кровотечение из крупных артерий. Давление осуществляется в определенных точках между раной и сердцем. Выбор точек обусловлен возможностью прижатия артерии к кости. Результатом является прекращение поступления крови к поврежденному участку сосуда и остановка или значительное ослабление кровотечения. Как правило, пальцевое прижатие артерии предшествует наложению кровоостанавливающего жгута и используется в первые секунды после обнаружения кровотечения и начала оказания первой помощи (так же, как и прямое давление на рану). Пальцевое прижатие артерии может быть как самостоятельным способом остановки кровотечения, так и использоваться в комплексе с другими способами (например, с давящей повязкой на рану). Эффективность и правильность использования этого способа определяется визуально – по уменьшению или остановке кровотечения.
Общая сонная артерия прижимается на передней поверхности шеи снаружи от гортани на стороне повреждения. Давление в указанную точку может осуществляться четырьмя пальцами одновременно по направлению к позвоночнику, при этом сонная артерия придавливается к нему. Другим вариантом пальцевого прижатия сонной артерии является давление в ту же точку большим пальцем по направлению к позвоночнику. Прижимать необходимо с достаточной силой, т.к. кровотечения из сонной артерии очень интенсивные.

Подключичная артерия прижимается в ямке над ключицей к первому ребру. Осуществлять давление в точку прижатия подключичной артерии можно с помощью четырех выпрямленных пальцев. Другим способом пальцевого прижатия подключичной артерии является давление согнутыми пальцами.

Плечевая артерия прижимается к плечевой кости с внутренней стороны между бицепсом и трицепсом в средней трети плеча, если кровотечение возникло из ран средней и нижней трети плеча, предплечья и кисти. Давление на точку прижатия осуществляется с помощью четырех пальцев кисти, обхватывающей плечо пострадавшего сверху или снизу.

Подмышечная артерия прижимается к плечевой кости в подмышечной впадине при кровотечении из раны плеча ниже плечевого сустава. Давление в точку прижатия подмышечной артерии производится прямыми, жестко зафиксированными пальцами с достаточной силой в направлении плечевого сустава. При этом область плечевого сустава пострадавшего следует придерживать другой рукой.

Бедренная артерия прижимается ниже паховой складки при кровотечении из ран в области бедра. Давление выполняется кулаком, зафиксированным второй рукой, весом тела участника оказания первой помощи.

4. Максимальное сгибание конечности в суставе приводит к перегибу и сдавлению кровеносного сосуда, что способствует прекращению кровотечения. Этот способ достаточно эффективно останавливает кровотечение. Для повышения эффективности в область сустава необходимо вложить 1-2 бинта или свернутую валиком одежду. После сгибания конечность фиксируют руками, несколькими турами бинта или подручными средствами (например, брючным ремнем).
При кровотечениях из ран верхней части плеча и подключичной области верхнюю конечность заводят за спину со сгибанием в локтевом суставе и фиксируют бинтом или обе руки заводят назад со сгибанием в локтевых суставах и притягивают друг к другу бинтом.
Для остановки кровотечения из предплечья в локтевой сгиб вкладывают валик, конечность максимально сгибают в локтевом суставе и предплечье фиксируют к плечу в таком положении, например, ремнем.

При повреждении сосудов стопы, голени и подколенной ямки в последнюю вкладывают несколько бинтов или валик из ткани, после чего конечность сгибают в коленном суставе и фиксируют в этом положении бинтом.

Для остановки кровотечения при травме бедра сверток из ткани или несколько бинтов вкладывают в область паховой складки, нижнюю конечность сгибают в тазобедренном суставе (притягивают колено к груди) и фиксируют руками или бинтом.

5. Наложение кровоостанавливающего жгута может применяться для более продолжительной временной остановки сильного артериального кровотечения. Для снижения негативного воздействия жгута на конечности его следует накладывать в соответствии со следующими правилами.
1). Жгут следует накладывать только при артериальном кровотечении при ранении плеча и бедра.
2). Жгут необходимо накладывать между раной и сердцем, максимально близко к ране. Если место наложения жгута приходится на среднюю треть плеча и на нижнюю треть бедра, следует наложить жгут выше.
3). Жгут на голое тело накладывать нельзя, только поверх одежды или тканевой (бинтовой) прокладки.
4). Перед наложением жгут следует завести за конечность и растянуть.

5). Кровотечение останавливается первым (растянутым) туром жгута, все последующие (фиксирующие) туры накладываются так, чтобы каждый последующий тур примерно наполовину перекрывал предыдущий.

6). Жгут не должен быть закрыт повязкой или одеждой, т.е. должен быть на виду.
7). Точное время наложения жгута следует указать в записке, записку поместить под жгут

8). Максимальное время нахождения жгута на конечности не должно превышать 60 минут в теплое время года и 30 минут в холодное.
9). После наложения жгута конечность следует иммобилизировать (обездвижить) и термоизолировать (укутать) доступными способами.
10). Если максимальное время наложения жгута истекло, а медицинская помощь недоступна, следует сделать следующее:
а) осуществить пальцевое прижатие артерии выше жгута;
б) снять жгут на 15 минут;
в) по возможности выполнить лёгкий массаж конечности, на которую был наложен жгут;
г) наложить жгут чуть выше предыдущего места наложения;
д) максимальное время повторного наложения – 15 минут.
В качестве импровизированного жгута можно использовать подручные средства: тесьму, платок, галстук и другие подобные вещи. Для остановки кровотечения в этом случае из указанных материалов делается петля, закручивающаяся до остановки или значительного ослабления артериального кровотечения с помощью любого прочного предмета (металлического или деревянного прута). При достижении остановки кровотечения прут прибинтовывают к конечности. Импровизированные жгуты накладываются также по вышеописанным правилам.

Оказание первой помощи при носовом кровотечении
Если пострадавший находится в сознании, необходимо усадить его со слегка наклоненной вперед головой и зажать ему нос в районе крыльев носа на 15-20 минут. При этом можно положить холод на переносицу. Если спустя указанное время кровотечение не остановилось, следует вызвать скорую медицинскую помощь, до приезда которой надо продолжать выполнять те же мероприятия.
Если пострадавший с носовым кровотечением находится без сознания, следует придать ему устойчивое боковое положение, контролируя проходимость дыхательных путей, вызвать скорую медицинскую помощь.
Номер инновационного патента: 23734



Скачать PDF файл.
Формула / Реферат
Изобретение относится к медицине, а именно к торакальной хирургии и может быть использовано для хирургического лечения при посттравматическом переломе ребер с продолжающимся кровотечением из межреберных артерий.
Способ хирургического лечения перелома ребер и остановки внутриплеврального кровотечения из межреберной артерии включает выполнение фиксации костных краев ребер и остановки внутриплеврального кровотечения из межреберной артерии путем внутриплеврального сквозного их прошивания 4-6 лавсановыми швами с захватом межреберных сосудов, при этом фиксацию костных обломков ребер и остановку кровотечения осуществляют эндоскопически путем прошивания обвивными швами.
Способ позволяет улучшить проведение хирургического лечения, т.к. снижает травматичность и упрощает выполнение хирургического вмешательства.
Текст
(2009.01), 61 17/00 (2009.01) КОМИТЕТ ПО ПРАВАМ ИНТЕЛЛЕКТУАЛЬНОЙ СОБСТВЕННОСТИ МИНИСТЕРСТВА ЮСТИЦИИ РЕСПУБЛИКИ КАЗАХСТАН ОПИСАНИЕ ИЗОБРЕТЕНИЯ К ИННОВАЦИОННОМУ ПАТЕНТУ для хирургического лечения при посттравматическом переломе ребер с продолжающимся кровотечением из межреберных артерий. Способ хирургического лечения перелома ребер и остановки внутриплеврального кровотечения из межреберной артерии включает выполнение фиксации костных краев ребер и остановки внутриплеврального кровотечения из межреберной артерии путем внутриплеврального сквозного их прошивания 4-6 лавсановыми швами с захватом межреберных сосудов, при этом фиксацию костных обломков ребер и остановку кровотечения осуществляют эндоскопически путем прошивания обвивными швами. Способ позволяет улучшить проведение хирургического лечения,т.к. снижает травматичность и упрощает выполнение хирургического вмешательства.(72) Рамазанов Манас Ембергенович Ешмуратов Темур Шерханович Ширтаев Бахытжан Керимбекович Джаркеев Кайрат Сарманович Сундетов Мухтар Магзомович Жарылкапов Нурлан Серикович(73) Республиканское государственное предприятие Национальный научный центр хирургии им. А.Н. Сызганова Министерства здравохранения Республики Казахстан(56) Предварительный патент РК 15370, кл.,61 17/56, 61 17/12, 2005(54) СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПЕРЕЛОМА РЕБЕР И ОСТАНОВКИ ВНУТРИПЛЕВРАЛЬНОГО КРОВОТЕЧЕНИЯ ИЗ МЕЖРЕБЕРНЫХ АРТЕРИЙ 23734 Изобретение относится к медицине, а именно к торакальной хирургии и может быть использовано для хирургического лечения при посттравматическом переломе ребер с продолжающимся кровотечением из межреберных артерий. Известен способ хирургического лечения перелома ребер и остановки внутриплеврального кровотечения из межреберной артерии,включающий переднебоковую миниторакотомиию,разведение краев раны ранорасширителем,выполнение фиксации костных краев ребер и остановки внутриплеврального кровотечения из межреберной артерии путем интраплеврального сквозного прошивания 4-6 лавсановыми швами изнутри с захватом межреберных сосудов с последующим выведением концов нитей на кожу фиксацией ребер жестким фиксатором,смоделированным по кривизне грудной стенки(предпатент РК 15370, 2004). Однако известный способ имеет существенные недостатки во-первых, между лигатурой и жестким фиксатором стягиваются кожа, подкожная клетчатка и мышцы грудной стенки, что может привести к нарушению кровообращения в указанных тканях и недостаточной фиксации костных отломков, вовторых,при проведении миниторакотомии разведение краев раны ранорасширителем приводит к дополнительному смещению костных отломков переломанных ребер, в-третьих, проведение миниторакотомии усугубляет тяжесть самой травмы грудной клетки. Задачей изобретения является разработка способа хирургического лечения перелома ребер и остановки внутриплеврального кровотечения из межреберной артерии, использование которого позволяет снизить риск развития послеоперационных осложнений. Способ хирургического лечения перелома ребер и остановки внутриплеврального кровотечения из межреберной артерии, включающий выполнение фиксации костных краев ребер и остановки внутриплеврального кровотечения из межреберной артерии путем внутриплеврального сквозного их прошивания 4-6 лавсановыми швами с захватом межреберных сосудов, отличающийся тем, что фиксацию костных обломков ребер и остановку кровотечения осуществляют эндоскопически путем прошивания обвивными швами. Способ осуществляют следующим образом. Под общей анестезией и искусственной вентиляцией легких выполняют эндовидеоторакоскопию,проводят ревизию, санацию плевральной полости. При обнаружении перелома ребра и внутриплеврального кровотечения из межреберной артерии осуществляют фиксацию костных отломков ребра и остановку кровотечения их межреберной артерии путем одновременного эндоскопического прошивания внутри плевральной полости обломков ребра и межреберной артерии 2-4 лавсановыми обвивными швами. Клинический пример выполнения способа. Больной М., возраст - 20 лет. Поступил в клинику ННЦХ им. А.Н. Сызганова на третьи сутки от момента получения травмы с диагнозом посттравматический перелом-ребер слева с повреждением 10 легкого, левосторонний гемопневмоторакс. Жалобы при поступлении на тяжесть и боль в левой половине грудной клетки, одышку при физической нагрузке. Из анамнеза со слов больного- упал с лестницы. При поступлении общее состояние больного средней тяжести, кожные покровы и видимые слизистые умеренно бледные,сердечные тоны приглушены, ЧСС 80 уд/ мин, АД 120/80 мм рт.ст. Аускультативно в лгких везикулярное дыхание с ослаблением слева. Обзорная рентгенограмма органов грудной клетки посттравматический переломребра слева,левосторонний гемопневмоторакс. Пациенту была проведено оперативное вмешательство по разработанному способу. Торакоскопия слева, ревизия. Ушивание раны 10 сегмента левого легкого. Выявлено в областиребра продолжающего кровотечение из межреберной артерии осуществили фиксацию костных отломков ребра и остановку кровотечения их межреберной артерии путем одновременного эндоскопического прошивания внутри плевральной полости обломков ребра и межреберной артерии 2-4 лавсановыми обвивными швами. Послеоперационный период протекал без осложнений. После проведенного лечения состояние больного улучшилось. Контрольные анализы рентгенография легких слева легкое расправлено. Синусы легкого свободны. При УЗИ плевральных полостей - в левой плевральной полости выпот 115 мл, справа выпота нет. Пациент был выписан в удовлетворительном состоянии на амбулаторное наблюдение по месту жительства. Апробация разработанного способа была проведена в Национальном научном центре хирургии им. А.Н. Сызганова в 2008-2009 гг. По известному способу было пролечено 6 больных, в 2 случаях развились осложнения на грудной стенке в области закрепления фиксирующего устройства. По предлагаемому способу - 7 больных, осложнений в послеоперационном периоде не отмечено. Способ позволяет улучшить проведение хирургического лечения,т.к. снижает травматичность и упрощает выполнение хирургического вмешательства. ФОРМУЛА ИЗОБРЕТЕНИЯ Способ хирургического лечения перелома ребер и остановки внутриплеврального кровотечения из межреберной артерии, включающий выполнение фиксации костных краев ребер и остановки внутриплеврального кровотечения из межреберной артерии путем внутриплеврального сквозного их прошивания 4-6 лавсановыми швами с захватом межреберных сосудов, отличающийся тем, что фиксацию костных обломков ребер и остановку 23734 кровотечения осуществляют эндоскопически путем прошивания обвивными швами.
В подавляющем большинстве проникающих ранений груди как огнестрельным, так и холодным оружием объем хирургического вмешательства заключается в первичной хирургической обработке раны и дренировании плевральной полости.
Хирургическая обработка колото-резаных ран груди не представляет технических трудностей и в первые часы после ранения, при отсутствии явных признаков загрязнения раны, она может быть ограничена обработкой раствором антисептика и наложением швов без иссечения краев и детальной глубокой ревизии.
В отличие от ранений холодным оружием, огнестрельные раны грудной стенки требуют тщательной хирургической обработки с удалением нежизнеспособных тканей, сгустков крови, инородных тел и свободно лежащих отломков ребер. Острые концы разбитых ребер резецируют и тщательно укрывают мягкими тканями. Если во время ревизии раны грудной стенки обнаруживается пересеченный реберный хрящ, его следует резецировать по двум причинам.
Во-первых, всякая рана изначально является инфицированной, а реберные хрящи чрезвычайно восприимчивы к инфекции. Во-вторых, пересеченные края ребер или хрящей из-за потери линейной упругости выпрямляются, и их невозможно сопоставить под прежним углом. Резекция небольших участков позволяет легко сопоставить края этих ребер или хрящей. При этом можно ограничиться скусыванием острых краев ребра без наложения швов, тем более что при подвижности краев одного ребра каркасная функция грудной стенки не страдает. Иногда кроме резекции поврежденного хряща приходится дополнительно резецировать и рядом расположенные хрящи. Особенно это касается ран в области реберной дуги.
При огнестрельных ранах, нанесенных с близкого расстояния (дробовое, помповое ружье), после иссечения нежизнеспособных тканей образуется большой дефект грудной стенки, который можно укрыть только после дополнительной мобилизации прилежащих мышц. В двух наших наблюдениях потребовалось отсечь диафрагму по месту ее прикрепления на протяжении 20-30 см и вновь фиксировать ее к грудной стенке на уровне четвертого и пятого межреберий, достигнув тем самым герметичности плевральной полости.
Повреждения таких крупных артерий грудной стенки, как межреберные и внутренние грудные, сопровождаются интенсивным наружным или внутриплевральным кровотечением. Лигирование межреберных артерий может быть непростым, особенно при пересечении задних отделов артерии, когда она идет в глубокой костной борозде или еще более кзади, у позвоночного столба, когда близость к аорте обусловливает высокое давление в ее просвете. В таких случаях приходится расширять доступ с целью выделения сосуда или накладывать прочные обвивные швы через ребро, туго их затягивая.
Межреберные мышцы в месте лигирования при этом смещаются в глубокую реберную бороздку, тампонируя ее вместе с межреберной артерий. При перевязке обеих концов межреберной артерии необходимо обращать внимание на рядом идущий межреберный нерв и стараться не захватывать его в лигатуру, чтобы избежать возникновения в послеоперационном периоде упорной невралгии.
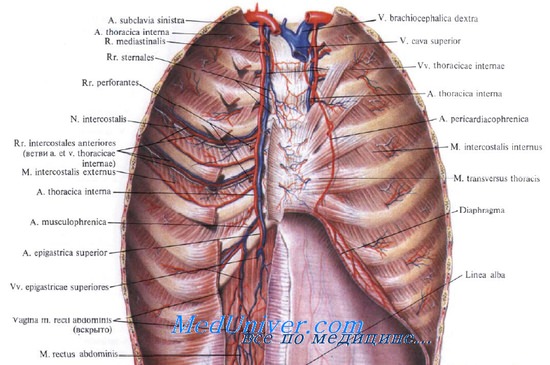
Внутренняя грудная артерия и другие сосуды грудной стенки. Вид сзади
При ранении внутренней грудной артерии временный гемостаз легко достигается прижатием сосуда пальцем к внутренней поверхности грудины. Окончательный гемостаз достигается не только путем лигирования обеих ее концов, но и рядом расположенных коллатералей с межреберными артериями. Несоблюдение этого правила может привести к так называемому вторичному кровотечению и необходимости повторной операции.
Тогда для надежной перевязки концов поврежденной артерии в некоторых случаях требуется иссечь 1-2 реберных хряща, чтобы обнаружить сократившиеся концы артерии.
При обнажении тканей передней грудной стенки в подключичной области следует помнить, что боковые поверхности первых ребер расположены горизонтально, а не вертикально, как у остальных ребер. На верхней поверхности первых ребер, позади бугорка Лисфранка, находится заметное вдав-ление, в котором проходит подключичная артерия вместе с нижним стволом плечевого сплетения. Кпереди от бугорка Лисфранка располагается подключичная вена, а чуть ниже ее, на уровне сочленения рукоятки и тела грудины, прикрепляется второе ребро.
Учитывая небольшой срок, прошедший с момента огнестрельного ранения, после промывания раны раствором антисептика на кожу можно наложить первичные швы. При локализации ран в области мышечных массивов и молочных желез (у женщин) рану следует дренировать по Редону. В подавляющем большинстве случаев эти приемы позволяют добиться заживления первичным натяжением. Следует подчеркнуть, что эта тактика входит в известное противоречие с положениями военно-полевой хирургии, однако в последнее время видные военные хирурги признают, что при наличии возможности постоянного наблюдения хирурга за состоянием огнестрельной раны показания к наложению швов могут быть значительно расширены.
Если при использовании диагностической видеоторакоскопии было выявлено повреждение сосудов грудной стенки, в подавляющем большинстве случаев гемостаз вполне достижим торакоскопическим путем. При обнаружении ранения межреберной артерии можно попытаться временно остановить кровотечение эндозажимом с коагуляцией проксимального и дистального отделов сосуда. Для окончательного гемостаза применяют обшивание и дотирование межреберных сосудов проксимальнее и дистальнее повреждения с проведением толстой плетеной нити с помощь иглы-стилета. Таким же образом накладывают перикостальные швы при наличии больших субплевральных гематом.
Остановка кровотечения из поврежденной внутренней грудной артерии может быть достигнута клипированием концов сосуда или их эндоскопическим лигированием, однако это удается не всегда.
В большинстве случаев умеренного кровотечения окончательным методом гемостаза является коагуляция раны грудной стенки. Если же попытки эндохирургического гемостаза не приводят к надежному результату, следует их прекратить и перейти к гемостазу снаружи, в ходе первичной хирургической обработки раны.
- Вернуться в раздел "травматология"
Основными критериями выполнения торакоскопического вмешательства при ранении груди является стабильное состояние пострадавшего и отсутствие показаний к выполнению торакотомии. В свете этого дооперационная оценка тяжести состояния и повреждений является важным компонентом выбора тактики.
По одним данным, пациент считается стабильным, если после проведения противошоковой инфузионной терапии кристаллоидными растворами в объеме до 2000 мл при нескольких измерениях систолическое АД составляет более 90 мм рт.ст.. По мнению других авторов, систолическое давление должно быть не менее 90 мм рт.ст., а частота сердечных сокращений не превышать 100 ударов в минуту. С целью стабилизации АД объем инфузии кристаллоидными растворами не должен превышать 3000 мл/ч. Критерием адекватной инфузионной противошоковой терапии являются показатели: АД — более 90 мм рт.ст., ЧСС — менее 120 в мин, концентрация гемоглобина — более 10 г/100 мл, уровень ЦВД — более 10 мм водного столба. Нельзя руководствоваться частотой пульса как одним из проявлений шока, поскольку в ряде случаев при кровопотере отмечается развитие брадикардии.
Для оценки тяжести состояния гемодинамики у пострадавших с ранениями груди и определения показаний и противопоказаний к применению торакоскопии используют показатель шокового индекса Альговера-Бурри. Видеоторакоскопию выполняют у пострадавших с показателями тяжести шока Альговера до 1,5 Оптимальный шоковый индекс находится в диапазоне 0,77±0,17 баллов.
В оценке тяжести состояния и тяжести повреждений следует использовать анатомический критерий ISS, физиологический критерий RTS и прогностический показатель TRISS. При изолированных ранениях груди выполнение торакоскопии целесообразно при ISS = 9 и оптимальном значении RTS = 7,642.
При всех перечисленных благоприятных факторах для выполнения торакоскопии существуют общие противопоказания.
- — невозможность создания внутриплеврального пространства из-за спаечного процесса;
- — отсутствие физиологического резерва при выключении (коллапсе) легкого.
- — трудность проведения однолегочной вентиляции;
- — трудность проведения видеоассистированной торакальной операции (большие злокачественные опухоли, выраженные фиброз и утолщение плевры);
- — высокое стояние купола диафрагмы, уменьшающий объем плевральной полости (ожирение, релаксация диафрагмы).
ТЕХНИЧЕСКИЕ АСПЕКТЫ ВЫПОЛНЕНИЯ ТОРАКОСКОПИИ ПРИ РАНЕНИИ ГРУДИ
Торакоскопию при ранении груди выполняют в положении на боку, как для боковой торакотомии. Под грудную клетку выше угла лопатки подкладывают валик, если при этом не ухудшаются показатели газообмена и гемодинамики. При наличии многофункционального операционного стола целесообразно опустить таз и нижние конечности относительно горизонтальной оси стола на 20-30 градусов, поскольку в горизонтальном положении выступающий гребень подвздошной кости будет располагаться выше уровня ребер и мешать манипуляциям.
Наилучший угол обзора и хирургического действия обеспечивается в том случае, когда хирург располагается строго напротив раны грудной стенки. При этом рану и торакопорты должна разделять, как минимум, одна топографическая линия. Например, если рана располагается по среднеключичной линии в четвертом межреберье, то троакар для эндоскопа располагаем в четвертом или пятом межреберье между задней подмышечной или лопаточной линией, а троакары для инструментов — соответственно в третьем-четвертом и шестом межреберьях по задней подмышечной линии. При ранах, локализованных справа или слева, оперирующий хирург стоит всегда справа от операционного стола на уровне таза пациента, боком к операционному столу, лицом по направлению к голове пациента. Ассистент, управляющий видеокамерой, располагается слева от операционного стола. Эндохирургический комплекс стоит по диагонали от хирурга с левой стороны, ближе к голове пациента под углом 30-450 к операционному столу. Инструментальный столик операционной сестры находится на уровне голеней пациента на противоположной стороне от хирурга, сразу за ассистентом.
Первый 10,5-миллиметровый торакопорт для эндоскопа устанавливают в шестом межреберье по средней подмышечной линии и проводят первичную ревизию. Под контролем монитора два 10,5-миллиметровых троакара устанавливают в других стандартных точках — на уровне реберно-диафрагмального синуса по передней и задней подмышечным линиям. Таким образом формируется треугольник. Торакопорты можно использовать как для эндоскопических инструментов и сшивающих аппаратов, так и для эндоскопа, в зависимости от задачи. В конце операции через эти торакопорты выполняют дренирование плевральной полости. В некоторых случаях в зависимости от результатов ревизии требуется установка дополнительного одного или двух 5-миллиметровых троакаров в четвертом-пятом межреберье по лопаточной и передней подмышечной линиям. Это наиболее часто применяемая расстановка, обеспечивающая выполнение большинства манипуляций в передних, боковых и задних отделах плевральной полости, как в верхнем, так и в ее нижнем этаже.
Ранение сосудов грудной стенки
Остановка кровотечения из ран грудной стенки — важный компонент торакоскопии, поскольку во многом этот этап операции является определяющим для тактики. Межреберная артерия с III по IX ребро состоит из трех сосудов: задней межреберной артерии, берущей начало непосредственно от аорты и двух передних, верхней и нижней, берущих начало от внутренней грудной артерии. Передние артерии, по две на каждое ребро, идут по верхнему и нижнему краю ребер. Передние и задние артерии анастомозируют между собой. Остановка кровотечения из этих сосудов имеет свои особенности. Для достижения гемостаза следует перевязывать оба конца артерии. Для уменьшения темпа кровопотери можно произвести коагуляцию сосудистого пучка как проксимальнее, так и дистальнее раны. В дальнейшем необходимо осуществить окончательный гемостаз при помощи эндоскопических клипс или путем наложения перикостального шва.
Опасность коагуляции артерии в ране заключается в возможности вымывания тромба при повышении АД, что ведет к возобновлению кровотечения. Чем ближе рана межреберной артерии расположена к аорте, тем сложнее осуществить эндоскопический гемостаз. Следует отметить, что топографо-анатомические особенности межреберной артерии вблизи аорты ограничивают возможности эндоскопических методов гемостаза, оставляя реально выполнимым только клипирование, если эндоскопический метод остановки возможен.
Ранение внутренней грудной артерии — наиболее опасное повреждение сосудов грудной стенки, поэтому чаще всего при интенсивном кровотечении приходится прибегать к конверсии в торакотомию. При неустойчивом гемостазе и умеренном кровотечении из краевого повреждения или ранении ее ветвей можно выполнить эндоскопический гемостаз путем клипирования сосуда с 2 концов. Учитывая, что внутренняя грудная артерия проходит, отступив 1-1,5 см от края грудины, при неустойчивом гемостазе ее можно прижать к ребру перикостальным швом.
Менее тяжелое кровотечение при ранении груди возникает из межреберных и других мышц грудной стенки по ходу раневого канала. Основным методом гемостаза при таких кровотечениях является коагуляция мышц в ране. В ряде случаев источником кровотечения может быть крупный мышечный ствол. Произвести гемостаз при повреждении этого сосуда из плевральной полости не возможно, поэтому гемостаз осуществляется при первичной хирургической обработке раны.
Раны легкого
Методика герметизации раны легкого зависит от глубины раны и результатов дооперационного обследования. Наличие пневмоторакса при дооперационном обследовании является показанием к герметизации раны. Для определения глубины раны проводят ее зондирование эндоскопическим зажимом Endobowel, выполняют коагуляцию и ушивание раневого канала с применением эндоскопических иглодержателей.
Ушиванию с применением эндохирургической техники подлежат раны легких с признаками умеренного кровотечения и поступления воздуха, наличием ненапряженной внутрилегочной гематомы. Эндохирургически ушивать глубокие раны легкого можно в случае, если на этапе дооперационного обследования и интраоперационной ревизии раны не выявлено признаков повреждения элементов корня сегмента, доли или легкого, требующих конверсии в торакотомии. При выявлении поверхностных ран легкого можно ограничиться их тщательной коагуляцией. Не следует ушивать глубокие раны с напряженной гематомой. При таких ранах требуются рассечение раневого канала и ревизия источника кровотечения. Кровотечение из глубоких ран легкого чаще всего бывает интенсивным. Мы считаем, что выявление на этапе дооперационного обследования большой напряженной гематомы легкого является показанием к торакотомии.
Технически ушивание раны легкого следует выполнять при помощи эндоскопических иглодержателей, используя рассасывающийся шовный материал (викрил, полигликолид 3/0-2/0) на атравматической игле длиной 40-45 мм.
Раны диафрагмы
Ранения диафрагмы чаще случаются при низкой локализации ран груди: от VI ребра и ниже, начиная с парастернальной и до лопаточной линии. При низкой локализации раны груди, признаках проникающего ранения груди и отсутствии признаков торакоабдоминального ранения торакоскопия является адекватной альтернативой атипичной торакотомии. При выявлении раны диафрагмы в ходе торакоскопии следует выполнить ее инструментальную ревизию. Слепая рана диафрагмы подлежит эндохирургическому ушиванию. При левостороннем торакоабдоминальном ранении операцией выбора является лапаротомия из-за большой частоты внутрибрюшных повреждений. В этом случае диафрагму ушивают чаще на этапе лапаротомии. При правосторонних торакоабдоминальных ранениях тактика несколько отличается от таковой при левосторонних ранениях. При отсутствии раны, проходящей через передний ребернодиафрагмальный синус, отсутствии гемоперитонеума или глубокой раны печени, т.е. при отсутствии повреждений, требующих ревизии брюшной полости, удается ограничиться выполнением операции из торакоскопического доступа. При необходимости выполняют лапароскопию и дренируют брюшную полость. Для торакоскопического ушивания диафрагмы удобно использовать аппарат EndoStitch (Cavidien).
Ранение перикарда
Подозрение на ранение перикарда возникает всегда, когда имеется рана в сердечной зоне, особенно локализованная по парастернальной линии. Если при торакоскопии имеются данные за гематому перикардиальной жировой клетчатки, но нет четких данных за гемоперикард, следует выполнить эндоскопическую перикардиотомию и перикардиоскопию.
Дренирование плевральной полости
Дренирование плевральной полости — важный этап эндохирургического вмешательства. Дренировать плевральную полость лучше двумя силиконовыми трубками диаметром 8 мм. Дренажные трубки устанавливают через 2 нижних торакопорта на
уровне синуса и проводят сзади и спереди от корня легкого до купола плевральной полости Установка дренажей под видеоконтролем гарантирует его нормальное функционирование в послеоперационном периоде. Для дренирования плевральной полости после торакоскопии следует использовать 2 торакопорта, которые обычно располагают в седьмом межреберье по передней подмышечной линии и в восьмом-девятом межреберье по задней подмышечной линии. Перфорированную трубку проводят от уровня синуса до купола плевральной полости.
Читайте также:


