Уколы в сустав при повреждении связок
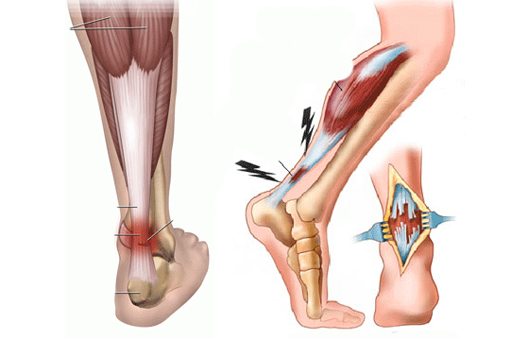
Повреждения связок голеностопного сустава диагностируются достаточно часто. Надрывы, растяжения, разрывы составляют около 13% от общего числа травм связочно-сухожильного аппарата. Количество обращений к травматологу значительно возрастает зимой во время обледенения поверхностей. Связки голеностопа повреждаются и во время занятий активными видами спорта. Лечение зависит от тяжести травмы, выраженности клинических проявлений. В терапии используются как консервативные, так и хирургические методики. Практикуется применение фиксирующих повязок, физиотерапевтических процедур, пункций.
Оказание первой помощи
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Повреждения, возникающие при подворачивании стопы, ошибочно называют растяжениями связок. Однако они не растягиваются, иначе в области голеностопа не возникали бы отеки, гематомы. При травмировании происходят частичные или полные разрывы связок. Растяжением называется нарушение целостности отдельных волокон, а функциональная активность голеностопа сохраняется.
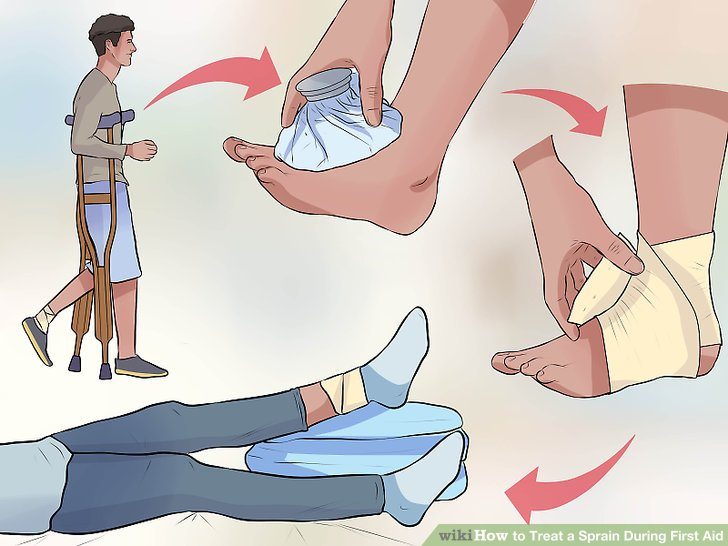
При повреждении связки пострадавшему необходимо оказать первую помощь. На начальном этапе лечения исключаются любые нагрузки на голеностоп. Это поможет предупредить дальнейшее травмирование связочного аппарата, сухожилий мышц голеностопа. Чем еще можно помочь пострадавшему:
- холодные компрессы. Их применение позволяет предотвратить распространение отека и гематомы на здоровые ткани. А возникающее ощущение онемения облегчает боли различной интенсивности. Наложение компресса сразу после травмы сокращает продолжительность лечения. Для процедуры можно использовать кубики льда, замороженные куски мяса или пакет с овощной смесь. Их оборачивают тканью, прикладывают к голеностопу на 20-25 минут. Следующую экспозицию проводят только через 1-2 часа для профилактики обморожения;
- фиксирующие повязки. Для иммобилизации сустава можно воспользоваться эластичным бинтом. При накладывании повязки следует соблюдать умеренность. Тугое бинтование станет причиной онемения пальцев ноги, нарастания интенсивности отека. Эластичная повязка предупредит дальнейшие надрывы за счет ограничения движений;
- возвышенное положение. Поврежденная нога должна находиться в приподнятом положении. Ее можно положить на 1-2 подушки, а во время сидения — на табурет. Это поможет устранить боль в голеностопе и отечность околосуставных тканей.
При оказании первой помощи категорически запрещаются любые тепловые процедуры, включая нанесение согревающих мазей. Нельзя растирать голеностоп спиртом, водкой, принимать горячую ванну. Травматологи рекомендуют снимать эластичную повязку перед сном.
Если пострадавший отказывается обращаться в больницу, то в течение суток необходимо контролировать его состояние. При распространении отека и гематомы, усилении болей следует настоять на госпитализации. Признаки растяжения связочного аппарата схожи с клиническими проявлениями вывихов и переломов лодыжки. А такие травмы требуют срочного врачебного вмешательства.
Терапия повреждений легкой и средней степени тяжести
Для повреждения связок первой степени не характерна выраженная симптоматика. В первые сутки человек не чувствует боль даже при интенсивных физических нагрузках. Затем нарастает отек, увеличивается площадь гематомы, возникает посттравматическое воспаление. Пострадавший заметно прихрамывает, стараясь устранить боли при ходьбе.
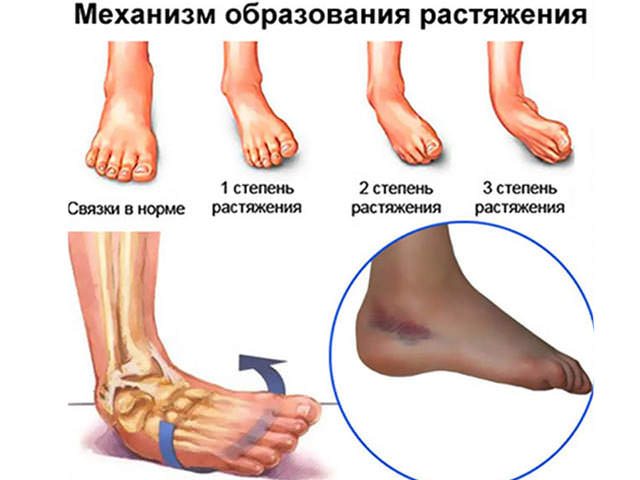
Растяжение связок второй степени сразу проявляется острой болью, а спустя час визуализируются отек и гематома в результате многочисленных кровоизлияний. Для исключения перелома лодыжки пострадавшему необходимо обратиться к травматологу. Лечение повреждения 1-2 степеней тяжести не требует госпитализации пациента. В первые 2-3 дня терапии показаны холодные компрессы и иммобилизация конечности:
- эластичную повязку или бандаж с открытым носком средней растяжимости нужно носить около 10 дней;
- гипсовая повязка показана для ношения не дольше недели, иначе тонус мышц будет долго восстанавливаться.
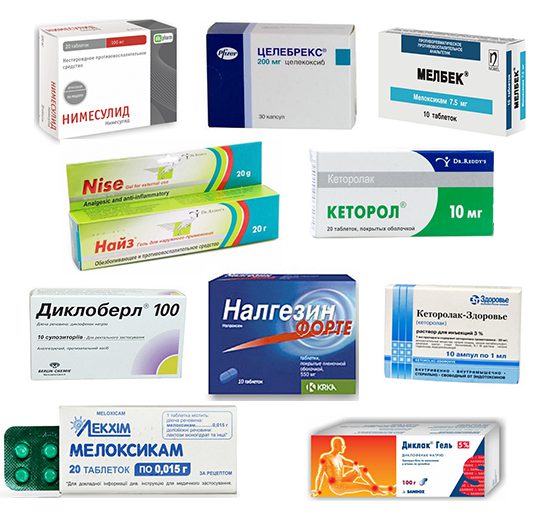
Препаратами первого выбора в терапии поврежденных связок становятся нестероидные противовоспалительные средства. Используются медикаменты для локального нанесения на голеностоп в виде мазей, кремов или гелей:
- Артрозилен (330 рублей);
- Диклофенак (20 рублей);
- Нимесулид (250 рублей);
- Кеторолак (120 рублей);
- Индометацин (80 рублей).
Противовоспалительные наружные средства оказывают противоотечное, анальгетическое действие. Если мази с НПВС не снижают выраженность гематомы, то травматолог назначает препараты для улучшения кровоснабжения тканей. Наиболее часто используются антикоагулянты прямого действия:
- Гепариновая мазь (40 рублей)l
- гель Лиотон (400 рублей);
- гель Индовазин (300 рублей).
После их нанесения восстанавливается проницаемость капилляров, улучшается микроциркуляция. В поврежденные связки начинают поступать питательные и биологически активные вещества, ускоряя их регенерацию.
При сильных болях назначаются нестероидные противовоспалительные средства для перорального приема в таблетках или драже. Их длительный прием может спровоцировать повреждение слизистых оболочек желудочно-кишечного тракта. Для профилактики развития гастрита нужно вместе с НПВС принимать ингибиторы протонной помпы. Омепразол, Ультоп, Нольпаза снижают выработку соляной кислоты, предупреждают изъязвление слизистой желудка.
Терапия повреждений III степени тяжести
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
При тяжелом травмировании голеностопа происходит полный отрыв одной или нескольких связок. Выраженность симптоматики схожа с клинической картиной перелома костей, а иногда превышает ее. Пострадавший не может наступить на ногу и передвигаться. Причиной становится сильная боль и полная утрата стопой своих функций. Упор на поврежденную ногу невозможен, так как изменилось анатомическое соотношение суставных элементов. Отек и гематома быстро распространяются на всю поверхность лодыжки.
Для лечения связок голеностопного сустава 3 степени консервативные методы используются достаточно редко по следующим причинам:
- разорванные волокна сращиваются медленно;
- функциональная активность стопы может полностью не восстановиться;
- отказ от операции приведет к частому травмированию лодыжки из-за нестабильности голеностопного сустава.
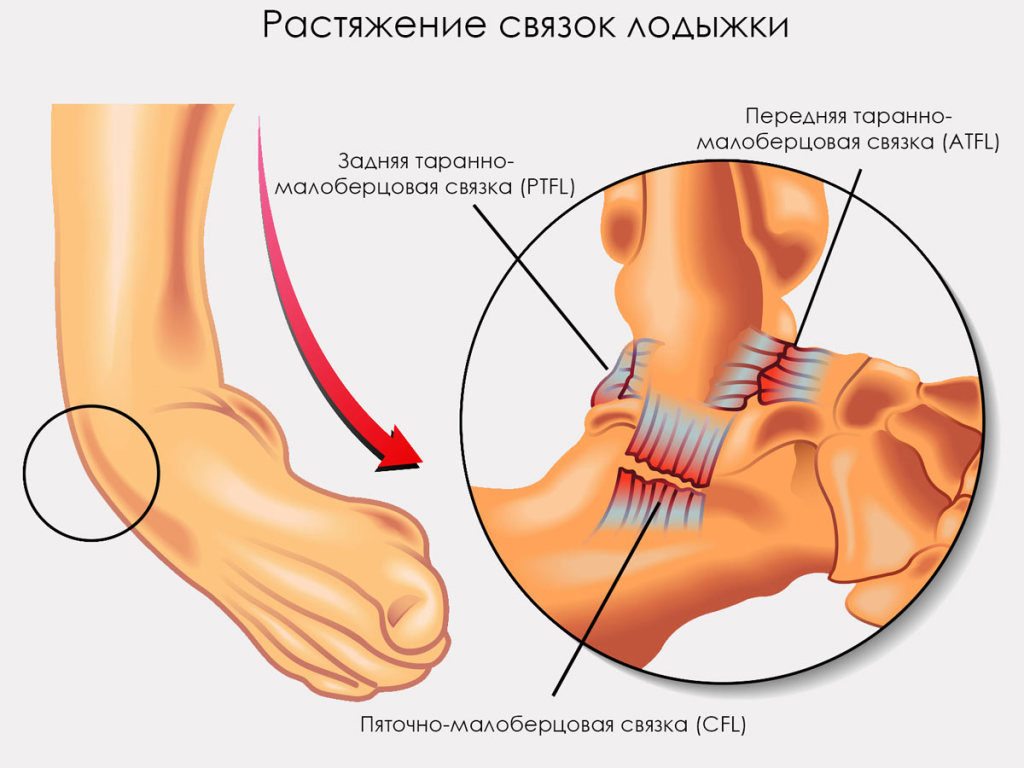
При полном отрыве связки от кости проводится плановое хирургическое вмешательство. Ее беспрерывность восстанавливается после наложения сухожильных и костных швов. После проведения операции пациенту показано ношение гипсовой лангеты в течение 3-4 недель. На протяжении всего послеоперационного периода пациенту назначается прием препаратов для улучшения кровообращения в голеностопе. Проводится курсовое лечение препаратами, которые расширяют просветы кровеносных сосудов:
- Детралекс (1450 рублей);
- Венарус (900 рублей);
- Флебодиа (1050 рублей).
Применение этих лекарственных средств улучшает кровоснабжение тканей, приводит к быстрому устранению отека и гематомы. Ускоряют регенерационные процессы венотоники (Троксевазин, Троксерутин, Лиотон).
При повреждении связок легкой или средней степени тяжести хондропротекторы назначаются редко. Их прием целесообразен после хирургических операций. Хондропротекторы ускоряют заживление тканей связочно-сухожильного аппарата. А при накоплении в голеностопном суставе оказывают противовоспалительное и анальгезирующее действие.
Физиотерапевтические процедуры
Физиопроцедуры для лечения повреждений связок голеностопного сустава назначаются всегда. Их терапевтическая эффективность не ниже, чем у фармакологических препаратов. При травмировании связок 1 и 2 степеней физиотерапевтические процедуры рекомендованы уже на 3-4 день лечения. А после хирургического вмешательства они проводятся в реабилитационный период. Выбором физиопроцедур занимается травматолог индивидуально для каждого пациента. Он учитывает:
- тяжесть повреждений;
- скорость регенерации тканей;
- наличие в анамнезе хронических сердечно-сосудистых и почечных патологий.
На начальном этапе лечения применяется электрофорез. На область повреждений накладывают стерильный тампон, пропитанный раствором препарата, а сверху располагают металлические пластины. Под воздействием электрических импульсов молекулы лекарств проникают в самые глубоко расположенные ткани. При проведении процедуры применяются глюкокортикостероиды, анальгетики, нестероидные противовоспалительные средства. Для лучшего сращивания связок, оторванных от костного основания, назначаются растворы хондропротекторов.
Кроме электрофореза, в период реабилитации могут проводиться такие физиотерапевтические процедуры:
- ультразвуковая терапия. Применяется для улучшения микроциркуляции в поврежденных тканях, ускорения оттока лимфы. После ее проведения происходит более полная абсорбция лекарственных средств — мазей, гелей, бальзамов. Препараты лучше аккумулируются и распределяются в связках и сухожилиях;
- УВЧ-терапия. Ускоряет репаративные процессы, купирует воспалительный процесс. А за счет расширения кровеносных сосудов улучшается метаболизм веществ;
- парафинотерапия. Физиопроцедура помогает быстро устранять сильные отеки и даже застарелые обширные гематомы. А улучшение микроциркуляции восполняет запас в поврежденных тканях кислорода, питательных и биологически активных соединений.
Магнитотерапия — незаменимое физиотерапевтическое мероприятие при травмировании голеностопа. После его проведения улучшается отток крови и лимфы, снижается воспаление. Отмечено также более полное поглощение лекарственных веществ из мазей и гелей.
Лечебная физкультура и гимнастика
ЛФК рекомендована пациентам для повышения функциональной активности связочно-сухожильного аппарата. Занятия начинаются с выполнения легких разминочных упражнений. Комплекс постепенно усложняется, дополняется. Общий принцип лечебной физкультуры — отсутствие болезненных ощущений любой интенсивности. При выполнении упражнений следует соблюдать умеренность:
- нельзя допускать длительного полного покоя;
- нужно избегать чрезмерных нагрузок на поврежденный сустав.
Пациентам рекомендуется несколько раз в день ходить на пальцах, а затем на пятках. Врачи-реабилитологи рекомендуют для быстрого восстановления сгибать/разгибать стопу, совершать ее круговые вращения.
| Методы лечения повреждений | Применяемые препараты, физиопроцедуры, упражнения |
| Фармакологические препараты | Системные НПВП (Целекоксиб, Диклофенак, Кеторолак), местные НПВП (Фастум, Вольтарен, Кеторол, Артрозилен), хондропротекторы (Дона, Алфлутоп, Структум, Терафлекс), венотоники (Троксевазин, Лиотон, Гепариновая мазь), препараты, улучшающие кровообращение (Детралекс, Венарус, Флебодиа) |
| Физиотерапевтические процедуры | УВЧ-терапия, электрофорез, парафинотерапия, ультразвуковая терапия, магнитотерапия |
| Проведение хирургической операции | Наложение сухожильных, костных швов |
| Лечебная физкультура и гимнастика | Ходьба на пальцах ног и пятках, собирание пальцами ноги небольших предметов с пола, перекатывание бутылки стопами |
Повреждение связок голеностопного сустава даже 1 степени тяжести при отсутствии лечения может стать причиной серьезных проблем со здоровьем. В течение нескольких месяцев развиваются осложнения — плоскостопие, привычные вывихи, артриты, артрозы. Поэтому сразу после травмирования нужно обратиться к врачу. Своевременное обследование и грамотно проведенное лечение разрыва связок позволит избежать наступления необратимых последствий.
Внутрисуставная инъекция - одна из распространенных методик лечения суставов посредством введения препарата непосредственно к больному месту или поврежденному участку.
Инъекции в плечевой сустав рекомендуются при заболеваниях мышц, сухожилий и связок сустава.

Инъекции в тазобедренный сустав призваны помочь снять острую боль, остановить воспаление в мягких тканях, окружающих сустав, вернуть ему подвижность.
Данная терапия способна помочь в лечении дегенеративных заболеваний коленного сустава.

Применение инъекций актуально при лечении артроза и артрита на разных стадиях заболевания. Процедура должна проводиться строго под контролем врача.
Артрит, артроз и другие заболевания суставов приносят человеку немало мучений. Порой на то, чтобы снять боль и отек медикаментозными и физиотерапевтическими средствами, требуется немало времени. Но процесс выздоровления можно ускорить, если вводить лекарственные средства непосредственно в сустав при помощи инъекций. Уколы для суставов — современный и высокоэффективный способ лечения.
Кому показаны внутрисуставные инъекции
Уколы для суставов могут помочь в лечении самых разнообразных заболеваний — артрита, артроза различных суставов, подагры, кистевого тоннельного синдрома, адгезивного капсулита.
Внутрисуставные инъекции в коленный сустав позволяют доставить лекарственное вещество к поврежденным тканям. Уколы для суставов показаны в разных ситуациях, например:
- при острой боли в коленном, тазобедренном и плечевом суставах;
- при бурсите, синовите и тендините;
- при артритах и артрозах;
- при повреждениях сухожилий, связок и суставного хряща.
Уколы в коленный сустав редко являются основой терапии, это лишь очень эффективное дополнение. Однако именно они позволяют максимально быстро снять боль. Кроме того, уколы для суставов дают возможность снизить дозы препаратов, принимаемых перорально, — а это особенно важно в случаях, когда возникают нежелательные побочные эффекты, например нарушение работы ЖКТ.
При этом инъекции для суставов должен делать высококвалифицированный врач-ортопед, только в этом случае можно гарантировать, что манипуляция будет безопасной и относительно безболезненной. При выполнении уколов для суставов используется шприц с длинной иглой. Игла должна попасть точно в суставную щель. Во избежание ошибок такие инъекции чаще всего проводят под УЗИ-контролем. Иногда перед введением лекарственного вещества врач откачивает жидкость из сустава, чтобы избежать некоторых осложнений (а порой и для того, чтобы отправить жидкость на анализ). После осушения сустава в полость вводится препарат.
Если судить по описанию процедуры, можно предположить, что уколы для суставов болезненны, но это не так. Для инъекций в сустав используются очень тонкие иглы, и большинство пациентов сравнивает ощущения от внутрисуставных инъекций с обычными внутримышечными уколами. После манипуляции требуется немного подвигать суставом, чтобы лекарство равномерно распределилось внутри.
Иногда после укола в сустав врач накладывает тугую повязку, никакой реабилитации после таких инъекций не требуется.
Инъекции для суставов проводят с использованием различных препаратов. Выбор осуществляет врач, исходя из состояния пациента и показаний. Чаще всего применяются следующие средства:
Кортикостероидные инъекции для суставов снимают воспаление, отек и боль, улучшают подвижность сустава, однако они не лечат само заболевание и не восстанавливают хрящевую ткань. Эффект от их введения не превышает 2–3 месяца.
Применение кортикостероидов противопоказано при инфекционном артрите. В этом случае производится промывание сустава и введение в него антибактериальных препаратов.
Хондропротекторы применяются не только на начальных стадиях дегенеративных заболеваний суставов, их назначают и в тяжелых случаях, но уже не столько для восстановления ткани, сколько для торможения процесса разрушения хряща.
Является эффективным средством для лечения заболеваний суставов. Это основной компонент внутрисуставной жидкости, своеобразная смазка сустава, предохраняющая его от травм. Инъекции для суставов с гиалуроновой кислотой делают внутрисуставную жидкость более плотной и вязкой, обеспечивая лучшую защиту хрящевой ткани. К тому же она снимает воспаление и ускоряет процесс восстановления хряща. Инъекции гиалуроновой кислоты часто назначают при артрозах суставов.
Лечение на их основе также называют карбокситерапией. Это современная методика, эффективно снимающая болевой синдром при заболеваниях суставов и позвоночника. Для таких инъекций в суставы используется углекислый газ, который вводится при помощи специального аппарата. Резкое повышение уровня углекислого газа в суставе или мышце, которое возникает после инъекции, воспринимается организмом как недостаток кислорода. Чтобы поправить ситуацию, кровь устремляется к данному участку. Кровообращение и обменные процессы в месте укола резко ускоряются. При этом углекислый газ без малейшего вреда выводится организмом уже через несколько минут, а положительный эффект инъекции сохраняется надолго. Неоспоримый плюс газовых уколов в сустав — отсутствие побочных эффектов, так как углекислый газ — не чужеродное вещество, а естественный продукт нашего метаболизма.
Метод PRP предполагает использование для инъекций плазмы крови пациента, обогащенной тромбоцитами. Инъекции такого рода значительно ускоряют процесс регенерации тканей, снимая в том числе и воспаления. Метод хорош тем, что собственная плазма — абсолютно совместимое вещество, на которое не может быть аллергии, оно не дает никаких побочных эффектов.
Для одного укола в сустав забирают примерно 20 мл крови — это весьма незначительное количество, однако врачи все же рекомендуют воздержаться от физических нагрузок после процедуры. Кровь пропускают через центрифугу, отделяя плазму, которую затем и вводят в сустав. Отметим, что в 1 мкл подготовленной таким образом плазмы содержится 1 миллион тромбоцитов, тогда как в естественном состоянии в крови здорового человека этот показатель составляет 200–300 тысяч.
Курс терапии включает 5–7 инъекций с промежутком в 3–7 дней. В дальнейшем частоту можно снизить до одной инъекции в год.
Курс уколов в сустав может отсрочить хирургическое вмешательство, он позволяет снизить дозировку других препаратов, ускорить заживление пораженного хряща, снять боль и отек, вернуть суставу подвижность. Некоторые препараты для инъекций в сустав довольно дороги, но это оправданные расходы, поскольку эффект от краткого курса сохраняется на протяжении долгого времени. Но проводить такие инъекции должен специалист, иначе не избежать осложнений — сепсиса или повреждения сустава.

Артрит и артроз никогда не проходят сами по себе. Лечить эти заболевания, бесконтрольно принимая обезболивающие, недопустимо — заглушая боль таблетками, вы теряете время и позволяете болезни разрушить сустав до такой степени, что операция станет неизбежной.
Состояние растяжения связок коленного сустава
Есть четыре основных связки, которые стабилизируют колено: передняя крестообразная, задняя крестообразная, медиальное обеспечение и боковое обеспечение.
Передняя и задняя крестообразные связки находятся внутри коленного сустава. Лечение растяжения связок колена передней крестообразной требует хирургического вмешательства.
Медиальная коллатеральная связка находится на внутренней (медиальной) стороне. Боковая коллатеральная связка находится на внешней боковой стороне коленного сустава. Боковые связки находятся за пределами коленного сустава. Они стабилизируют колено и держать его от резких изгибов и ушибов.
Медиальная связка обеспечения наиболее часто разрывается, но обычно она не требует хирургического вмешательства.
Большинство повреждений связок будут заживать без операции, но травмы связок колена внутри, таких как разрыв или слеза передней крестообразной связки, часто являются более серьезными и требуют хирургического вмешательства.
Причины повреждения связок коленного сустава
Ранение связки колена происходит когда сила, действующая на связки, более тяжелая и непредсказуемая, например, это может произойти от прямого контакта или косвенного воздействия в таких видах спорта как футбол или др. спортивные виды; от резкого и быстрого изменения направления; от замедления, остановки и резкого запуска во время работы; от прыжков и посадки.
Есть определенные ситуации, которые обычно вызывают травмы связок:
Передняя крестообразная: от скручивания, поворота, изменения направления, падает, или воздействие в сторону колена или голени в таких видах спорта, как футбол, баскетбол, гимнастика, регби и катание на лыжах.
Задняя крестообразная: удар по передней части колена чуть ниже коленной чашечки, например, от приборной панели во время дорожно-транспортного происшествия или посадки на передней части колена с падением в спорте, или тяжелой травмы кручения колена, или боком падение, или удар по колену.
Медиальной коллатеральной: или скручивание, падение, или удар по внешней стороне колена или голени, особенно когда нога поворачивается наружу.
Боковой залог: удар по внутренней стороне колена или голени, особенно когда ноги повернуты внутрь.
Факторы риска, которые могут увеличить вероятность травмы коленных связок включают в себя:
- неправильная спортивная форма;
- плохая координация;
- слабые колени, нога и основные мышцы;
- предыдущая травма колена связки;
- курение;
- участие в некоторых спортивных мероприятиях, контактных видах спорта (футбол, регби, хоккей), катание на лыжах и баскетбол.
Симптомы и признаки растяжения связок колена
Симптомы зависят от локализации и тяжести травмы связок колена. Любая травма связки может быть связаны с громким хлопком в момент травмы, но это больше общего с передней крестообразной и медиальной коллатеральной связки.
Вы обычно у себя чувствуете немедленную боль в месте связки разорванной или по кости, где связка прикрепляется. У вас возникнет отек, а иногда и синяки внутри или вокруг сустава сразу или вскоре после травмы. Вы заметите, жесткость и проблемы сгибания колена, особенно если у вас есть отек внутри сустава.
Как провести лечение растяжение связок коленного сустава?
Лечение растяжения связок коленного сустава включает в себя контроль боли и отека, а затем начинается реабилитация. Реабилитация включает в себя физические терапии упражнений. Они могут быть сделаны в течение нескольких недель или месяцев, чтобы помочь вам вернуться к вашим обычным видам спорта. План лечение растяжения связок коленного сустава может включать в себя один или более из следующих:
Отдых: Самая важная часть лечения травмы колена — отдых колена. Вам нужно держать вес от вашего колена (вы не должны идти на травмированную ногу). Отдых помогает уменьшить отек и позволяет травме заживать. Когда боль уменьшается, нужно начинать нормальные, медленные движения.
Лучше, чтоб вам помогли спланировать уход. Узнайте о состоянии вашего здоровья и как можно провести лечение при растяжении связок колена дома. Обсудите варианты лечения с вашим врачом, чтобы решить, что от ухода вы хотите получить. У вас всегда есть право отказаться от лечение связок коленного сустава. Поговорите с вашим врачом, медсестрой или фармацевтом, прежде чем следовать какому-либо медицинскому режиму, чтобы увидеть, если он является безопасным и эффективным для вас.

Растяжение связок представляет собой повреждение мягких тканей коленного сустава силой, которая действует в виде тяги и не нарушает анатомическую целостность эластических волокон.
Наиболее часто данный вид травм наблюдается у детей во время активных игр.
Растяжение связок колена в основном происходит во время чрезмерно сильного движения, превышающего функциональные, физиологические и эластические возможности связочного аппарата коленного сустава.
Степени растяжения ↑
Степень растяжения связки зависит от количества поврежденных волокон:
- при отсутствии нарушения целостности эластических волокон развивается растяжение;
- при частичном нарушении – неполный разрыв;
- при полном нарушении непрерывности волокон – полный разрыв.

Признаки и симптомы растяжений и разрывов ↑
Наиболее часто изолированное повреждение связок без травмы костей наблюдается в области коленного и голеностопного сустава.
При других локализациях происходит сочетание растяжения, вывиха и перелома.
При растяжении одной и более связок наблюдается нестабильность сустава: нарушается опорная функция, наблюдаются частые подвывихи, неустойчивость походки.

Растяжение и разрыв происходит при избыточном отклонении голени кнаружи или ко внутренней стороне.
Повреждение происходит с противоположной отклонению стороны.
При растяжении болезненный участок в основном соответствует проекции всей связки, при разрыве – больше в месте нарушения анатомической целостности волокон.
Пациента, как правило, беспокоят:
- боль и неустойчивость в коленном суставе;
- отклонение голени в противоположную разрыву сторону;
- ограничение движения в суставе, вызванное болевыми ощущениями.
Во время осмотра виден отёчный сустав, контуры которого сглажены.
Спустя 2-3 дня в месте растяжения появляется гематома, которая в ряде случаев может спускаться на голень.
В полости коленного сустава определяется свободная жидкость, чаще кровь.
При проведении исследования в короткий срок после травмы в полость сустава с обезболивающей целью вводят прокаин.

Передняя и задняя крестообразные связки предохраняют смещение голени спереди и сзади.
Поэтому при насильственном отклонении голени в указанных направлениях происходит растяжение или разрыв соответствующей связки.
К подобному результату может привести и чрезмерная ротация (поворот) кнутри или кнаружи.
- боль в колене и неустойчивость во время ходьбы, возникшие сразу после травмы;
- ограничение движения в суставе (из-за резкой боли).
Передняя связка значительно чаще травмируется, чем задняя.
Интенсивность болевого синдрома прямо пропорциональна количеству свободной жидкости в суставе, что объясняется давлением на нервные окончания.
При осмотре обнаруживается увеличенный в размерах сустав (за счет гемартроза и травматического синовита).
При застарелых травмах клиника аналогична таковой при повреждении боковых связок.

Так как и при травмах другой локализации могут наблюдаться частичные и полные разрывы.
Пострадавший предъявляет жалобы на:
- выраженную боль;
- неустойчивость в колене;
- ограничение движения в суставе из-за выраженной боли.
При осмотре можно выявить:

Возможные последствия ↑
После стихания острых болей пациенты жалуются на нестабильность коленного сустава.
Это заставляет их бинтовать ногу или использовать ортезы.
Из-за их использования с течением времени становится видна атрофия мышц, наблюдаются признаки гонартроза (деформирующего остеоартроза коленного сустава), что может привести к дальнейшим ограничениям движения колена.

У вас выявили синовит коленного сустава? На нашем сайте вы сможете найти много полезной информации про лечение синовита коленного сустава.
Бурсит коленного сустава — что это такое? Узнайте тут.
Методы диагностики ↑
При растяжении или разрыве связок никаких типичных признаков на рентгенограмме нет, поэтому основным методом диагностики является визуальный осмотр и пальпация сустава.
Однако выполнение снимков необходимо для дифференциальной диагностики с переломами костей.
При растяжении надколенника на рентгенограмме выявляется высокое стояние надколенника.

Лечение ↑
Консервативную и медикаментозную терапию применяют только при растяжении и неполных разрывах связок.
Суть лечения заключается в выполнении пункции коленного сустава, введении локально раствора прокаина и наложении гипсовой повязки на срок до 8 недель.
Лечение растяжения заключается в:
- создании покоя поврежденному суставу;
- назначении холода местно в течение первых суток для профилактики кровоподтеков;
- рассасывающей и восстановительной терапии.
Холод применить можно в виде орошения хлорэтилом или прикладыванием пузырей со льдом.

Во избежание холодового пареза кровеносных сосудов лед необходимо убирать через каждые 2-3 часа на 30 минут.
На колено накладывают давящую повязку, в стационаре её можно заменить на гипсовую.
На 3 сутки можно использовать физиолечение:
- озокерит;
- УВЧ;
- компрессы;
- растирания;
- гальванизация;
- лечебные ванны;
- фоно- и электрофорез с анальгетиками и противовоспалительными препаратами, гепарином.

При выраженных болях в сустав вводят прокаин.
Гемартроз устраняют пункцией полости сустава.
Для профилактики развития контрактур необходимы функциональное лечение и ранняя мобилизация.
Статическую гимнастику (сокращение мышц без движений в суставе) начинают с 3-5 дня.
Фиксируется нога на 1,5-2 месяца, после иммобилизации назначают восстановительную терапию.

Массаж можно выполнять и при наложенном гипсе — на ноге выше места травмы или на здоровой ноге.
Оперативное лечение ↑
Разработано несколько способов хирургического восстановления боковых связок коленного сустава.
Растяжения внутренней связки встречаются чаще, чем наружной.
Часто они встречаются с повреждениями передней крестообразной связки и внутреннего мениска.
Проводят операцию в том случае, если суставная щель на стороне травмы на 1 см шире, чем на здоровой стороне.
Полная нагрузка на ногу разрешается только через 3 месяца с момента операции.

Хирургическое вмешательство для восстановления надколенника выполняется с использованием классических сухожильных швов или их комбинации.
После операции накладывают гипсовую повязку до паха на 7-8 недель.
При застарелых травмах выполняют ауто- или ксенопластику, с использованием фрагментов фасции или синтетических материалов соответственно.

Болят суставы? Одна из возможных причин — отложение солей. На нашем сайте вы сможете найти информацию о том, возможно ли отложение солей в коленном суставе.
Почему возникает нестабильность позвонков? Узнайте тут.
Каковы причины клиновидной деформации позвонков? Читайте здесь.
Сроки восстановления и реабилитации ↑
Срок потери трудоспособности при консервативном лечении растяжения связок составляет примерно 1-4 недели.
При оперативном лечении растяжений этот период занимает около 3 месяцев.
Дома лечить можно только растяжения без нарушения целостности эластических волокон.
Наиболее простым и действующим методом является прикладывание к больному колену пузыря со льдом.
Однако необходимо помнить, что периодически холодовой компресс следует снимать (описывалось ранее).

Еще один народный метод лечения растяжений — компресс из алоэ, о котором рассказывается в следующем видео.
Профилактика ↑
Основные правила:
- соблюдение мер безопасности во время активных игр, занятий спортом;
- использование наколенников или ортезов.
Читайте также:


