Рекомендации по лечению переломов сустава
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2013
Общая информация
Перелом голени — патологическое состояние, возникающее в ходе нарушения анатомической целостности костей голени [6].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: "Переломы костей голени"
Код протокола:
Коды по МКБ-10:
S82.1 Перелом проксимального отдела большеберцовой кости
S82.2 Перелом тела [диафиза] большеберцовой кости
S82.3 Перелом дистального отдела большеберцовой кости
S82.4 Перелом только малоберцовой кости
S82.5 Перелом внутренней [медиальной] лодыжки
S82.6 Перелом наружной [латеральной] лодыжки
S82.7 Множественные переломы голени
S82.8 Переломы других отделов голени
S82.9 Перелом неуточненного отдела голени
Сокращения, используемые в протоколе:
ВИЧ – вирус иммунодефицита человека
УЗИ – ультразвуковое исследование
ЭКГ - электрокардиограмма
Дата разработки протокола: 2013 год
Категория пациентов: больные с переломами костей голени
Пользователи протокола: травматологи, ортопеды, хирурги стационаров и поликлиник


Классификация
МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ АО (Ассоциации остеосинтеза) [1]
По локализации переломы голени разделяются на три сегмента с одним исключением:
1. Проксимальный сегмент
2. Средний (диафизарный) сегмент
3. Дистальный сегмент
Исключение для дистальной голени:
4. Лодыжечный сегмент
1. Переломы проксимального сегмента делятся на 3 типа:
1А. Околосуставные, при этом типе перелома суставная поверхность костей не повреждается, хотя линия перелома проходит внутри капсулы.
1В. Неполные внутрисуставные, повреждается только часть суставной поверхности, в то время как остальная часть остается связанной с диафизом.
1С. Полные внутрисуставные, суставная поверхность расколота и полностью отделена от диафиза.
2. Диафизарные переломы делятся на 3 типа на основании наличия контакта между отломками после репозиции:
2А. Линия перелома только одна, она может быть винтообразным, косым или поперечным.
2В. С одним или более осколком, которые сохраняют некоторый контакт после репозиции.
2С. Сложный перелом, с одним или более осколком, фрагментом, при котором после репозиции отсутствует контакт между отломками.
3. Переломы дистального сегмента делятся на 3 типа на основании степени распространения перелома на суставную поверхность:
3А. Околосуставные, линия излома может быть винтообразной, косой, поперечной с осколками.
3В. Неполные внутрисуставные, повреждается только часть суставной поверхности, другая часть остается соединенной с диафизом.
3С. Полные внутрисуставные, суставная поверхность расколота и полностью отделена от диафиза.
4. Переломы лодыжек подразделяются на 3 типа на основании уровня повреждения наружной лодыжки по отношению к уровню синдесмоза:
4А. Подсиндесмозные переломы (может быть изолированным, сочетаться с переломом медиальной лодыжки и с переломом заднего края большеберцовой кости).
4В. Чрезсиндесмозные (изолированные, могут сочетаться с медиальным повреждением и переломом заднего края большеберцовой кости).
4С. Надсиндесмозные (простой перелом нижней трети диафиза малоберцовой кости, осколчатый перелом нижней трети диафиза малоберцовой кости в сочетании с повреждением медиальных структур и перелом малоберцовой кости в верхней трети в сочетании с повреждением медиальных структур).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические мероприятия до/после оперативных вмешательств:
1. Общий анализ крови
2. Общий анализ мочи
3. Рентгенография
4. Исследование кала на яйца гельминтов
5. Микрореакция
6. Определение глюкозы
7. Определение времени свертываемости и длительности кровотечения
8. ЭКГ
9. Биохимический анализ крови
10. Определение группы крови и резус-фактора
Дополнительные диагностические мероприятия до/после оперативных вмешательств:
1. Компьютерная томография
2. Тропонины
3. BNP (по показаниям)
4. Д-димер
5. Гомоцистеин (по показаниям)
Диагностические критерии.
Жалобы: на боли в голени, нарушение опороспособности конечности, наличие ран при открытых переломах.
Анамнез: наличие травмы. Механизм травмы может быть как прямым (сильный удар по голени, падение тяжелых предметов на ногу), так и непрямым (резкое вращение голени при фиксированной стопе). В первом случае возникают поперечные переломы, во втором — косые и винтообразные. Нередки оскольчатые переломы.
Физикальное обследование: при осмотре отмечается вынужденное положение конечности больного, отек в месте перелома, деформация, кровоизлияние в окружающие ткани, укорочение конечности; при пальпации болезненность, усиливающая при осевой нагрузке, грубая патологическая подвижность, боль, крепитация отломков. Пострадавший не может самостоятельно поднять ногу.
Лабораторные исследования - неинформативны.
Инструментальные исследования: для установления диагноза надо произвести рентгенографию в двух проекциях. При переломах проксимального сегмента голени типа 1А, 1В, 1С (S82.1) для уточнения степени компрессионного перелома требуется компьютерная томография.
Показанием для консультации специалистов является сочетание переломов голени с другими органами и системами, а также сопутствующие заболевания. В связи с чем, при необходимости могут быть назначены консультации нейрохирурга, хирурга, сосудистого хирурга, уролога, терапевта.
Лечение
Цель лечения: устранение смещения костных отломков, восстановление опороспособности конечности.
Тактика лечения
Немедикаментозное лечение: Режим в зависимости от тяжести состояния – 1, 2, 3. Диета – 15; другие виды диет назначаются в зависимости от сопутствующей патологии.
Медикаментозное лечение
Основные лекарственные препараты:
- обезболивание ненаркотические анальгетики – (например: кеторолак 1 мл/30 мг в/м);
- при сильных болях наркотические анальгетики – (например: трамадол 50 - 100 мг в/в, или морфин 1% - 1,0 мл в/в, или тримеперидин 2% - 1,0 мл в/в, можно добавить диазепам 5-10мг в/в).
Дополнительные лекарственные препараты:
- при явлениях травматического шока: инфузионная терапия – кристаллоидные (например: р-р натрия хлорида 0,9% – 500,0-1000,0, декстроза 5% – 500,0) и коллоидные р-ры (например: декстран – 200-400 мл., преднизолон 30-90 мг).
Консервативное лечение: наложение гипсовой лонгеты или циркулярной повязки, наложение скелетного вытяжения.
Хирургическое вмешательство:
79.16 - Закрытая репозиция костных отломков большеберцовой и малоберцовой костей с внутренней фиксацией;
79.36 - Открытая репозиция костных отломков большеберцовой и малоберцовой костей с внутренней фиксацией;
79.06 - Закрытая репозиция костных отломков большеберцовой и малоберцовой костей без внутренней фиксации;
78.17 - Применение внешнего фиксирующего устройства на большеберцовую и малоберцовую кости;
78.47 - Другие восстановительные и пластические манипуляции на большеберцовой и малоберцовой кости.
Основным методом лечения являются различные способы остеосинтеза [2,3]:
- внеочаговый;
- экстрамедуллярный;
- интрамедуллярный;
- комбинированный.
Профилактические мероприятия:
Препараты для профилактики и лечения жировой эмболии и тромбоэмболических осложнений (антикоагулянты, дезагреганты), вазокомпрессия нижних конечностей с применением эластичных бинтов или чулков [4, 5].
Для профилактики пневмонии необходимо ранняя активизация больного, ЛФК, дыхательная гимнастика и массаж.
Дальнейшее ведение
В послеоперационном периоде для профилактики нагноения послеоперационной раны назначается антибиотикотерапия (ципрофлоксацин 500 мг в/в 2 раза в день, цефуроксим 750мг*2 раза в день в/м, цефазолин 1,0 мг*4 раза в день в/м, цефтриаксон – 1,0 мг*2 раза в день в/м, линкомицин 2,0 2 р/д в/м), метронидазол 100*2 р/д и инфузионная терапия по показаниям.
Больной в ранние сроки активизируется, обучается передвижению на костылях без нагрузки или с нагрузкой (в зависимости от вида перелома и операции) на оперированную конечность, выписывается на амбулаторное лечение после освоения техники передвижения на костылях.
Контрольные рентгенограмы проводятся на 6, 12 и 36 неделе после операции.
После оперативного лечения переломов внешняя иммобилизация применяется по показаниям.
Реабилитация
Время начала движений в оперированном суставе определяется локализацией перелома, его характером, положением отломков, выраженностью реактивных явлений и особенностями течения репаративных процессов. Необходимо стремиться к возможно более раннему началу физических упражнений, так как при длительной иммобилизации сустава развиваются изменения, ограничивающие его подвижность.
ЛФК
С первых дней после операции показано активное ведение больных:
- повороты в постели;
- дыхательные упражнения (статического и динамического характера);
- активные движения в крупных и мелких суставах плечевого пояса и верхних конечностей;
- изометрические напряжения мышц плечевого пояса и верхних конечностей;
- приподнимание туловища с поддержкой за балканскую раму или трапецию, подвешенную над постелью.
Специальные упражнения для оперированной конечности назначают для предупреждения атрофии мышц и улучшения регионарной гемодинамики поврежденной конечности, применяют:
- изометрическое напряжение мышц бедра и голени, интенсивность напряжений увеличивают постепенно, длительность 5-7 секунд, количество повторений 8-10 за одно занятие;
- активные многократные сгибания и разгибания пальцев ног, а так же упражнения тренирующие периферическое кровообращение (опускание с последующим приданием возвышенного положения поврежденной конечности);
- идеомоторным упражнениям уделяют особое внимание, как методу сохранения двигательного динамического стереотипа, которые служат профилактике тугоподвижности в суставах. Особенно эффективными являются воображаемые движения, когда мысленно воспроизводится конкретный двигательный акт с давно выработанным динамическим стереотипом. Эффект оказывается значительно большим, если параллельно с воображаемыми, это движение реально воспроизводится симметричной здоровой конечностью. За одно занятие выполняют 12-14 идеомоторных движений;
- упражнения, направленные на восстановление опорной функции неповрежденной конечности (тыльное и подошвенное сгибание стопы, захватывание пальцами стопы различных мелких предметов, осевое давление ногой на спинку кровати или подстопник);
- постуральные упражнения или лечение положением – укладка конечности в корригирующем положении. Она осуществляется с помощью лонгет, фиксирующих повязок, шин и т.д. Лечение положением направлено на профилактику патологических установок конечности. Для уменьшения болевых проявлений в зоне перелома и расслабления мышц бедра и голени под коленный сустав следует подложить ватно-марлевый валик, величину которого необходимо изменять в течение дня. Время процедуры постепенно увеличивают от 2—3 до 7—10 минут. Чередование пассивного сгибания с последующим разгибанием (при удалении валика) в коленном суставе улучшает движения в нем.
- упражнения на расслабление предусматривают сознательное снижение тонуса различных мышечных групп. Для лучшего расслабления мышц конечности больному придается положение, при котором точки прикрепления напряженных мышц сближены. Для обучения больного активному расслаблению используются маховые движения, приемы встряхивания, сочетание упражнений с удлиненным выдохом;
- упражнения для свободных от иммобилизации суставов оперированной конечности которые способствуют улучшению кровообращения, активизации репаративных процессов в зоне повреждения;
- упражнения для здоровой симметричной конечности, для улучшения трофики оперированной конечности;
- облегченные движения в суставах оперированной конечности выполняют с самопомощью, с помощью инструктора ЛФК.
Массаж
Назначают массаж мышц симметричной здоровой конечности. Курс лечения составляет 7-10 процедур.
Физические методы лечения направлены на уменьшение боли и отека, купирование воспаления, улучшение трофики и метаболизма мягких тканей в зоне операции. Применяют:
- локальную криотерапию;
- ультрафиолетовое облучение;
- магнитотерапию;
- лазеротерапию.
Курс лечения составляет 5-10 процедур.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
- удовлетворительное стояние костных отломков на контрольных рентгенограммах;
- восстановление функции поврежденной конечности.
Если у вас диагностировали перелом, лечение необходимо начинать незамедлительно. От этого зависит дальнейшая подвижность, активность человека, нормальное развитие костно-мышечной системы. Существуют различные методы восстановления целостности кости. Лечение назначает врач-травматолог в зависимости от типа перелома, состояния пациента, его возраста и сопутствующих проблем.
Важно своевременно диагностировать проблему. Этом помогут прогрессивные методы исследования. За время лечения придется несколько раз делать рентген. Таким способом доктор оценивает динамику восстановительного процесса.
Чем старше пациент, тем дольше и тяжелее сращиваются кости. У пожилых людей эти процессы замедленны настолько, что приходится находиться в гипсе до шести месяцев. Нередко для восстановления после сложных переломов требуется оперативное вмешательство. Если кости сломаны со смещением, а в мягких тканях распространены осколки, без операции не обойтись. Нужно готовить себя к таким последствиям. Обязательно проконсультируйтесь с несколькими хирургами-травматологами. Если не соблюдать рекомендации врача, то перелом срастется неправильно, а негативные последствия для организма станут необратимыми.
Причины возникновения переломов
Переломы костей возникают вследствие травм, ДТП, серьезных дегенеративных повреждений костной ткани. Некоторые аутоиммунные заболевания нарушают целостность суставов, целых систем внутри организма. В иммунной системе возникают нарушения, из-за чего она воспринимает некоторые органы, как чужеродные, и активно борется с ними. Кости становятся хрупкими, малейшее механическое воздействие приводит к перелому. То есть пациенту с такими хроническими заболеваниями не нужно даже падать, чтобы получить травму.
Среди распространенных причин переломов выделяют следующие:
- Занятия экстремальными видами спорта;
- Лишний вес;
- ДТП;
- Падения со значительной высоты;
- Производственные травмы.
Все переломы можно условно разделить на две обширные категории – патологические и травматические. К первой категории относятся все поражения, которые развиваются на фоне хронических и острых заболеваний. Вторая категория более распространена, потому что большая часть все переломов костей возникает вследствие травм.
Переломы у младенцев

Нередко переломы возникают у младенцев, когда они появляются на свет, проходя по родовым путям. Связано это с ошибками медицинского персонала в ведении родов и с физиологическим строением организма матери и ребенка. Чаще всего таким способом ломается ключица. Эта кость тонкая, хрупкая. При малейшем механическом воздействии можно получить вывих, трещину и полноценный перелом.
Вывих, подвывих лучезапястного сустава, его перелом – еще один вид родовых травм. Маленькие пациенты страдают от таких повреждений. Если они идут по родовым путям неправильно, подставляя ручку под головку, то возникает риск подобных повреждений.
Переломы у новорожденных диагностируются сразу в родзале. Производится осмотр врачом-неонатологом. Специалист имеет достаточный опыт и знания, чтобы сразу заметить проблему. У новорожденных процессы регенерации идут быстро. Переломы сращиваются за неделю. Важно зафиксировать поврежденную зону в неподвижном положении, чтобы кости заняли анатомически правильное положение. Дополнительные препараты и лекарственные средства не назначаются. В процессе реабилитации детский травматолог может порекомендовать различные физиопроцедуры. Для скорейшего восстановления и минимизации негативных последствий родовой травмы обязательно нужно проходить курсы массажа. Такое воздействие тонизирует организм, стимулирует наращивание мышечной и соединительной ткани вокруг поврежденного участка.
Переломы у детей дошкольного и школьного возраста

Нередко переломы возникают у детей. Они связаны с бытовыми, спортивными травмами. Ребенок может упасть на улице, подвернуть ногу на тренировке. Подобных ситуаций может быть множество. Родителям нужно быть готовыми к травмам, но и не забывать о профилактических мерах, которые помогут снизить вероятность перелома. Это касается укрепления костной ткани. Продукты, богатые кальцием, витамин Д, омега-3 жирные кислоты – все эти полезные вещества обеспечивают здоровье костно-мышечной системы, нормальный рост и развитие ребенка.
Если же перелом уже произошел, важно посетить детского травматолога. Врач, который специализируется на лечении детей, правильно наложит лангет, зафиксирует конечность с учетом особенностей строения детского скелета, будет контролировать процесс заживления.
У детей любые переломы сращиваются достаточно быстро. Иногда врач может назначить дополнительно препараты кальция или прием витаминно-минеральных комплексов для пополнения утраченных полезных веществ. Если вместе с переломом диагностируется разрыв связок, то лечение длится дольше. Основная задача доктора – полностью восстановить строение поврежденной кости.
Переломы у взрослых и пожилых людей

Большой проблемой становится лечение сложных переломов со смещением у взрослых и пожилых пациентов. С возрастом процессы восстановления тканей замедляются. Заживление перелома затягивается до нескольких месяцев. Сложные повреждения костной ткани требуют проведения оперативного вмешательства. В группе риска всегда оказываются женщины после менопаузы. Нередко первопричиной переломов у них является развивающийся остеопороз. Чрезмерная ломкость кости возникает из-за того, что имеющийся кальций постепенно вымывается из организма, а микроэлемент, который поступает извне, просто не усваивается. Вы можете на постоянной основе принимать препараты кальция, теша себя надеждой, что таким способом защищаете кости, делаете их прочными. Но в реальности микроэлемент почти не усваивается и выводится из организма естественным путем.
В процессах усвоения микроэлемента принимают участие гормоны, вырабатываемые женским организмом в детородном возрасте. После наступления менопаузы их выработка прекращается, из-за чего кости постепенно теряют прочность. Риск переломов возрастает, а лечение при их возникновении требуется куда более серьезное.
Гипсование – основной метод лечения переломов

Разобравшись, чем отличается тактика лечения переломов у пациентов разных возрастов, стоит понять, зачем требуется гипсование. Часто организм способен сам справиться с проблемой. Сращивание перелома – естественный процесс. Целостность кости восстанавливается у любого пациента, просто у новорожденного для этого требуется неделя, а у пожилого пациента процесс затягивается на несколько месяцев. Главная задача врача-травматолога в этот период – контролировать процесс заживления при помощи периодического проведения рентгенологического обследования. Чтобы кости срастались правильно, нужно зафиксировать поврежденную зону в определенном положении. В этом поможет гипсование. Наложение жесткого бандажа, лангеты осуществляется в условиях стационара или амбулатории. Доктор оценивает сложность перелома на снимках. Если смещения нет или оно незначительное, то сразу накладывается гипс.
Чтобы избавиться от небольшого смещения, не всегда вправляют кость. Просто положение конечности в гипсе периодически меняется. Смена гипса осуществляется каждые 2-3 недели. Поначалу пациенту неудобно в такой жесткой повязке, но со временем он привыкает. Следите за тем, чтобы конечность не опухала под гипсом. Небольшое пространство между кожей и твердой поверхностью должно оставаться, чтобы сохранилось нормальное кровообращение.
Остеосинтез

Основной метод лечения сложных переломов – проведение операции остеосинтеза. Суть хирургического вмешательства заключается в том, что поврежденную кость фиксируют специальными пластинами и болтами. Сложная металлоконструкция подбирается индивидуально, в зависимости от сложности повреждения тканей. подобные операции проводятся под общей анестезией в условиях специализированного травматологического отделения.
Хирургическое вмешательство необходимо в следующих случаях:
- Открытый перелом;
- Множественные переломы одной кости;
- Значительное смещение с многочисленными отломками.
Скелетное вытяжение

При переломах со смещением сначала проводится скелетное вытяжение. Этот метод терапии необходим, чтобы кости приняли правильное положение.
Суть его заключается в том, что в кость ниже повреждения поперек вставляется специальная спица, на нее подвешивается груз.
Пациент прикован к постели и вытяжному аппарату. Иногда срок проведения таких процедуры занимает несколько месяцев.
Прием медикаментов
В период сращивания кости, реабилитации, восстановления большое значение имеет сопутствующая медикаментозная терапия. О важности приема препаратов кальция и лекарственных средств, способствующих его усвоению, вы уже знаете. В этот же период назначаются витаминные комплексы, препараты, препятствующие образованию тромбов, средства, восстанавливающие эластичность соединительной ткани.
Народные средства лечения переломов
Официальная медицина не приемлет никакие народные средства лечения переломов. В интернете можно найти множество рецептов и восторженных историй о том, как быстро сращиваются переломы, если поврежденную зону обрабатывать специальными растирками, компрессами на основе живокоста, мумие. Эффективность таких методов не подтверждена. Лечить переломы необходимо под контролем опытных врачей. Последствия самолечения и применения методов народной медицины могут быть ужасающими.

В период непогоды, особенно в гололедицу, нас постоянно подстерегают неприятности в виде падений. Относительно хорошо, если мы отделаемся подвертыванием стопы или растяжением связок. Но из 100 случаев 10 травм приходится на повреждение костей нижних конечностей. Это связано с тем, что на эти части человека приходится большая нагрузка всего веса тела. Давайте разбираться вместе, как необходимо провести восстановление и реабилитацию ноги после перелома лодыжки в стационаре и в домашних условиях, чтобы впоследствии не получить инвалидность.

Видоизменения в части голеностопного сустава
Если вы получили серьезную травму, то нужно немедленно обратиться к травматологу, который и назначит комплексное лечение. Методы и время восстановительного периода зависят от индивидуальных особенностей организма, поэтому в схему терапии будут включены не только наложение гипса, но и физиотерапевтические процедуры, лечебная гимнастика, комплексный массаж и диетическое питание. Как правило, такие мероприятия необходимы с первых дней получения травмы и до окончательного восстановления функциональности голеностопа. Опасность перелома заключается в том, что сама лодыжка связывает нашу стопу с большеберцовой и малоберцовой костями. Там же проходят сухожилия, нервные окончания и жизненно важные артерии. Если повредить их целостность, то лечение несколько будет затруднено и потребует большего времени. При отсутствии положенного комплекса мер возникает вероятность получения инвалидности.
Наши пансионаты
- закрытый, когда появляются частичные или полные разрушения косточек без прорыва дермы;
- открытый – здесь травма считается более опасной, так как взгляду открывается картина разрушенной кости, разрыва кожи, мягких тканей, связок и мелких сосудов.

Сложность процесса заключается в том, что травматолог после тщательного обследования и наложения гипсовой повязки, прописывает индивидуальную схему лечения, которая может длиться от одного месяца до полугода. В любом случае существует медицинский закон – никаких передвижений в течение двух недель!
Далее, прописываются минимальные физические нагрузки, диапазон и длительность которых также определяет лечащий врач. Это необходимо для того, чтобы не сформировался ложный сустав. Сразу после снятия гипсовой повязки делается повторный рентген, чтобы убедиться в успешном срастании костей. Позже доктор подбирает вспомогательные средства (ортез, бандаж, ортопедические супинаторы) также в индивидуальном порядке во избежание негативных образований в тканях.
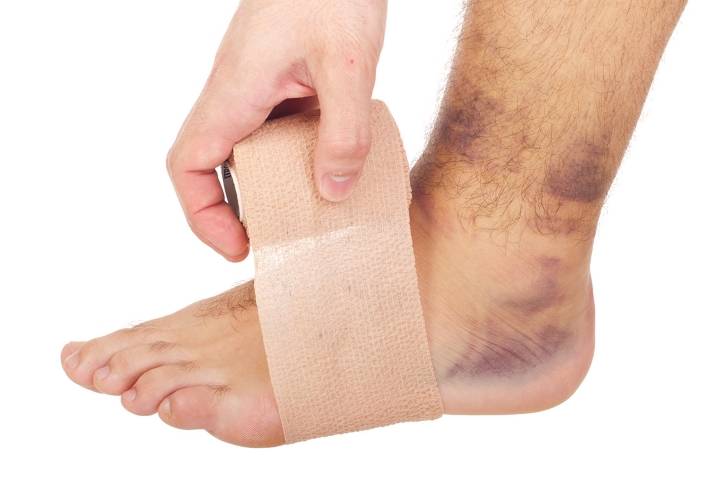
Чтобы не случились повторные повреждения, проконсультируйтесь с травматологом по поводу того, какой режим необходимо соблюдать дома. Как правило, разрешено передвигаться по квартире очень аккуратно на металлических костылях в купе с использованием эластичного бинта. Нельзя переносить вес тела на поврежденный голеностоп, прыгать, танцевать, носить туфли или сапоги на высоких каблуках, заниматься спортом, делать резкие повороты ступней.

Опорно двигательный аппарат необходимо восстановить в прежнее состояние, так как его функциональность напрямую зависит от того, как будет циркулировать кровь в системе и работать нервные волокна. Поэтому место повреждения подвергается электрическому воздействию. Токи необходимой величины способствуют уменьшению отечности, лучшему кровообращению, снятию воспалительных застойных процессов в организме и уменьшению болевых ощущений. Как правило, в комплексе применяются следующие методы:
- Лекарственный электрофорез, при котором полезное действие оказывает как постоянный ток, так и медицинский препарат. Под воздействием электричества вещества проходят через кожный покров и постепенно проникают в очаг. После 10 процедур в пораженном месте накапливается большое количество лекарства, которое будет еще действовать более двадцати суток. Для закрепления положительного результата рекомендуется применять один из нескольких препаратов в сочетании положительного или отрицательного заряда: анальгин, гидрокортизон, витамин B12, хлорид кальция или аскорбиновую кислоту.
- Тейпирование заключается в воздействии разнозаряженного электрического тока.
- Облучение ультрафиолетом.
- Магнитотерапия.
- Наложение грязевых, парафиновых и озокеритовых аппликаций.
- Выполнение упражнений в воде (в бассейне).
Благодаря этому комплексу процесс восстановления проходит в несколько раз быстрее, если бы вы игнорировали данные процедуры и не посещали физиотерапевтический кабинет. Кроме того, пройдя всего 10-20 сеансов, вы сведете к минимуму возможные осложнения.

Массирование входит в обязательную программу, но только после прохождения положенной физиотерапии. Не думайте, что вам назначат растирание, чтобы вы получили удовольствие. Согревающее механическое воздействие на голень решает очень важные задачи:
- Ускоряется лимфоток.
- Рассасываются отеки ткани.
- Ликвидируются воспалительные застойные процессы.
- Укрепляется суставная поверхность.
- Регенерируется сила мышц.
- Усиливается микроциркуляция.
Данную процедуру проводит исключительно высококвалифицированный врач, который сам определяет продолжительность операции. Затем пациент, посмотрев и изучив технику, может проводить массаж самостоятельно в домашних условиях.
Используются, как дополнительные средства, гели и мази с обезболиванием. После окончания сеанса обязательно накладывается эластичный бинт. Желательно проводить такую терапию в течение одного месяца один/два раза в день.

Сколько по времени длится реабилитация после перелома лодыжки
Все зависит от степени тяжести при диагностировании травмы. Если она произошла без разрывов связок и сосудов, без повреждения кожного покрова и мышц, то встать на ноги можно после шести недель лечения. При открытом трехлодыжечном переломе или со смещением терапия будет долгой и болезненной, так как за полгода придется восстановить не только сам сустав, но и разработать атрофированные во время лежания мышцы. Второй очень важный момент – это возраст. У детей реабилитационный период сокращается почти в два раза. Сложнее обстоят дела с людьми пожилого и престарелого возраста, так как при естественном старении организм испытывает большой недостаток кальция и фтора, необходимого для сращивания костей.
Какие разрешены продукты питания
Как это не странно прозвучит, но в данный момент врачи рекомендуют увеличить суточное потребление калорий. Это поможет усилению обменных процессов в том месте, где произошла травма.
Итак, организм обязан получать большое количество микроэлементов, витаминов для ускоренной регенерации. Для этого вам придется пересмотреть свой рацион, а именно отказаться от маринадов, соленостей, копченой колбасы, алкоголя, кофе, черного чая, фаст-фуда, жареной картошки и макарон. Готовьте блюда из овощей, круп, морепродуктов, речной рыбы, молочки, мяса кролика, курицы и индейки. Не забывайте про фрукты и зелень
Медицинские препараты
Не стремитесь сами себе назначить лечение, это может привести к фатальным последствиям. Только доктор по вашему состоянию, по тяжести заболевания назначает индивидуальный курс. В течение терапии он уменьшает или увеличивает дозировку, отменяет или добавляет то, или иное средство.

Как восстанавливать ногу после перелома лодыжки в домашних условиях
После того как снимут гипс и проведут дополнительный рентген, пациента выписывают. Дальнейшее его лечение проводится амбулаторно. Очень важно соблюдать все рекомендации врача во избежание повторной травмы и нежелательных осложнений.
Что обязан делать больной после снятия гипса
Основное правило – постоянно разрабатывать ногу, не жалея себя. Если вы будете находиться в постели за просмотром телепередач, и не выполнять рекомендации врача, то, скорее всего, вы заработаете серьезные осложнения.
Мы предоставляем вам наглядное пособие, которое может стать для вас некой инструкцией по восстановлению голеностопа:
Изначально вам придется приезжать в лечебный центр и под наблюдением врача делать разнообразные упражнения. Доктор корректирует длительность процедур. И, конечно, нагрузки с первого дня должны быть минимальными и к концу восстановительного срока заканчиваться максимальной тренировкой.
После изучения техники ЛФК можно делать и дома. Сначала выполняйте все сидя на кресле или стуле со спинкой. Особое внимание уделяется стопам и голеностопу. Вам разрешено шевелить пальчиками, разводить носки в разные стороны (при этом пяточки остаются неподвижными), делать круговые движения, сгибать и разгибать стопы.
Далее, по мере успеха в реабилитации, можно заниматься на велотренажере и беговой дорожке роботизированной ходьбой. Неплохо разрабатывает сустав перекатывание футбольного мячика. И не забывайте про бассейн, вода в таком случае творит чудеса.

С помощью механического воздействия улучшается кровоток, спадает отечность, регенерируют поврежденные ткани, разрабатываются связки и приходят в тонус атрофированные мышцы. Изначально травматолог доверит переломанную ногу только квалифицированном специалисту. После того как вы или ваши близкие научатся технике, то можно процедуру проводить и дома. Только не забудьте – массаж должен утихомирить боль, а не доставить дискомфорт.
Существуют противопоказания, при которых врач не назначает реабилитационные процедуры:
- Если состояние ноги тревожит доктора.
- Появляется риск кровотечения.
- Раны пока не затянулись.
- На коже появились гнойники или другие негативные процессы.
- Имеется сопутствующее заболевание вен (тромбоз или тромбофлебит).
Возможные осложнения
Проблемы могут возникнуть совершенно на разных сроках, если некорректно была оказана первая помощь, неправильное лечение, несоблюдение врачебных рекомендаций. Распространенные патологии:
- Некачественно проведенная операция, где затронуты целостность сосудов и связок.
- Инфицирование раны и кровотечения в послеоперационный период.
- Формирование ложного сустава.
- Неправильное срастание костей.
- Омертвление кожного покрова.
- Деформация стопы и прогрессирующая мышечная дистрофия.
- Острая закупорка сосуда оторвавшимся тромбом.
Многие из вышеперечисленных состояний являются очень тяжелыми, могут привести к печальным последствиям (летальному исходу) или инвалидности.
Вывод
В нашей статье мы рассказали вам, как восстановиться после перелома лодыжки со смещением и без него, методы реабилитации. От того, как вы будете выполнять врачебные рекомендации зависит ваше здоровье и качество жизни.
Читайте также:


