Расширение суставной щели у детей
Синовит тазобедренного сустава представляет воспаление синовиальной оболочки с последующим скоплением в ней жидкости (экссудата). Заболевание может поражать один или несколько суставов одновременно. Чаще всего синовит встречается у мальчиков 3–10 лет, а также пожилых людей. Несвоевременное лечение болезни может послужить развитию хромоты, поэтому требует немедленного лечения.
Классификация болезни по этиологии
В зависимости от причины происхождения недуга различают следующие виды синовита:
- Травматический. Из-за механического внешнего воздействия происходит повреждение хрящевой ткани сустава или околосуставной оболочки, в результате чего она начинает производить чрезмерное количество жидкости.
- Инфекционный. Возникает в случае проникновения инфекции внутрь синовиального мешочка. Поскольку в околосуставную полость бактерии поступают с лимфой или кровью, заболевание может развиться вследствие перенесённого артрита, тонзиллита или другой болезни, в развитии которой задействованы патогенные организмы.
- Реактивный. Является защитной реакцией на отравление организма токсинами или возникновение внутреннего патологического процесса. Реактивный синовит можно назвать одним из видов аллергии.
- Транзиторный. Причиной болезни может стать продолжительная нагрузка или инфекционно-вирусные заболевания. Транзиторный синовит характеризуется внезапным проявлением симптомов и быстрым развитием. К группе риска относятся дети до 15 лет.
- Хронический. Развивается в случае неполноценного или несвоевременного лечения болезни.
Причины синовита
Самым распространённым фактором, провоцирующим возникновение синовита, являются сильные механические повреждения и травмы, часто спортивного характера. Кроме этого, заболевание может возникнуть на фоне следующих состояний:
- аллергии;
- псориаза;
- неврологических расстройств;
- эндокринных или аутоиммунных заболеваний;
- болезней крови;
- артрита, подагры;
- дистрофического изменения тканей суставов;
- заболеваний инфекционного характера (туберкулез, сифилис и многие другие).
Симптомы
Заболевание может протекать в острой или хронической форме. В первом случае признаки синовита ярко выражены. В первую очередь он проявляет себя интенсивной болью в области пораженного сустава, а также полной либо частичной неподвижностью соединения. Боли могут усиливаться ночью или во время движения. Болезненна также пальпация или другое внешнее воздействие.
Ещё одним характерным признаком синовита тазобедренного сустава считается мышечный спазм. При этом больной ощущает непроизвольное сокращение мышц, расположенных в непосредственной близости к поражённому участку тела.
К второстепенным симптомам острой формы заболевания относятся:
- припухлость и деформирование сустава в связи с накоплением экссудата;
- снижение тонуса связок;
- увеличение температуры тела;
- упадок сил.
Особенности развития синовита у детей
Синовит тазобедренного сустава у детей зачастую имеет транзиторную форму, которая возникает неожиданно и протекает без повышения температуры. При этом расширение суставной щели может провоцировать боль и неподвижность сустава.
Эта форма заболевания является переходной и излечивается с помощью противовоспалительных препаратов.
Её этиология до конца не изучена, предположительно она возникает в результате реакции иммунной системы на патологические микроорганизмы.
Диагностика
От точности диагностики и своевременности лечения зависит исход заболевания. Однако поставить диагноз и установить причину синовита проблематично, так как боль в районе таза может ассоциироваться с патологией нижних отделов позвоночника, брюшины либо половых органов.
При осмотре больного врач обращает внимание на внешние признаки:
К методам диагностики синовита относятся рентген, УЗИ и пункция. Исследование синовиальной жидкости позволяет получить наиболее достоверную картину болезни. На основании анализа назначается схема лечения.
Способы лечения
Методику лечения врач подбирает с учётом типа заболевания и степени тяжести его протекания:
- Медикаментозная терапия. Приём медикаментов направлен на снятие болевого синдрома, понижение температуры, укрепление иммунитета. Параллельно назначаются нестероидные противовоспалительные препараты.
- Физиотерапия. Для усиления эффекта от приёма лекарственных средств рекомендуется ударно-волновое лечение, электро- и фонофорез, массаж.
- Фитотерапия. Лечение растительными препаратами относится к нетрадиционной медицине и может применяться только как вспомогательная терапия.
- Хирургическое вмешательство. Радикальная терапия заключается в иссечении поражённого участка либо полном удалении синовиальной оболочки.
Лечение синовита любым из методов должно сопровождаться неподвижностью сустава.
Фиксация достигается путём наложения шины, тугой повязки или специального фиксатора минимум на неделю. Обеспечив больному абсолютный физический покой, можно ускорить процесс выздоровления.
Несмотря на ярко выраженные симптомы, которые значительно ухудшают качество жизни человека, синовит тазобедренного сустава на ранних стадиях легко поддаётся лечению в отличие от запущенной формы болезни. Поэтому при первых проявлениях заболевания следует немедленно обратиться за консультацией к врачу.
Вальгусная деформация коленных суставов — аномалия развития наследственного характера. При внешнем осмотре взрослого или ребенка ортопедом наблюдается Х-образное искривление ног. Одним из симптомов патологии становится боль в коленях, усиливающаяся после длительной ходьбы или подъема тяжестей. На рентгенографических снимках хорошо визуализировано нарушение процессов окостенения, а наружный мыщелок бедра выглядит скошенным.
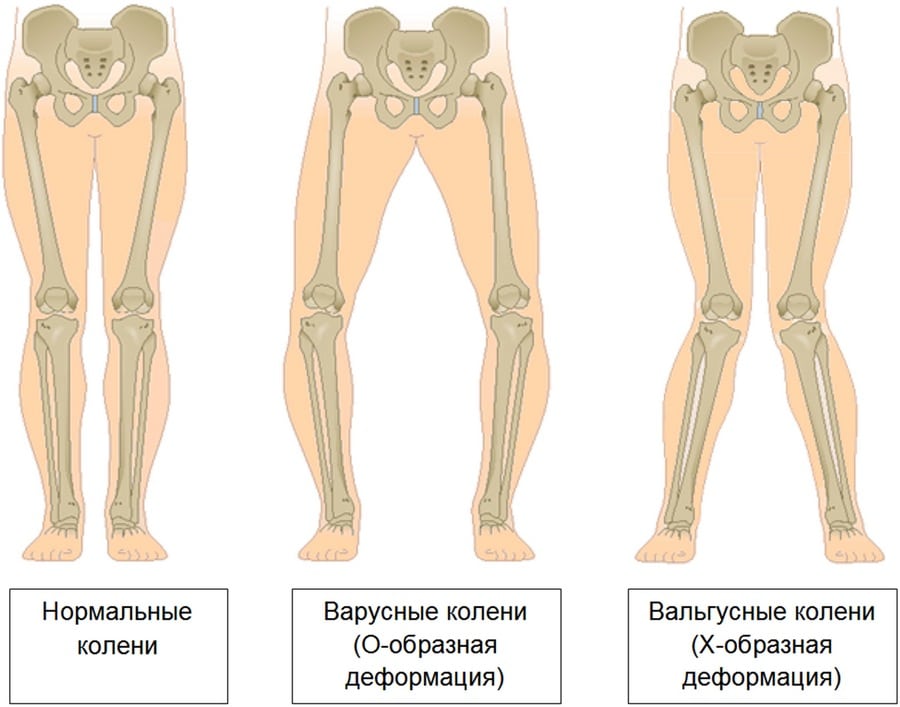
Вальгусная деформация у взрослых часто сопровождается коксартрозом или гонартрозом, поэтому проводится дополнительное рентгенологическое обследование тазобедренного сустава. В терапии заболевания 1-2 степеней используются консервативные методы — массаж, физиопроцедуры, лечебная гимнастика, ношение ортопедической обуви. Пациентам с тяжелыми аномалиями показано хирургическое вмешательство, обычно остеотомия бедренной кости. Операции проводятся и в пожилом возрасте, поскольку являются единственным методом предотвращения развития артроза.
Характерные особенности патологии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Развитие внутренних бедренных мыщелков происходит несколько быстрее внешних, поэтому для бокового искривления ног характерно формирование открытых наружных углов между бедрами и голенями. Результатом становится расширение внутренней суставной щели, сужение наружной. Патологический процесс негативно отражается на состоянии связочно-сухожильного аппарата. Соединительнотканные структуры растягиваются; для стабилизации сочленения человек во время ходьбы вынужден широко расставлять ноги.

При нормальном состоянии здоровья центры головок бедренных костей и голеностопных суставов объединены биомеханическими осями, которые проходят через середину коленей. Возникающие нагрузки равномерно распределяются между обоими феморо-тибиальными отделами, границей между которыми являются мениски. Если механическая ось отклоняется наружу или внутрь, то происходит смещение силового вектора, увеличение нагрузки, как на латеральные, так и на медиальные мыщелки. Такое состояние называется синдромом гиперпрессии. Последствием избыточной нагрузки на определенные мыщелки является повышение уровня напряжения в костных, мышечных, хрящевых тканях, связках, сухожилиях. Из-за возникшего дисбаланса анатомические элементы сустава быстро изнашиваются, что становится причиной развития деформирующего артроза даже у совсем молодых людей.
Вальгусная деформация коленей у детей
Ортопеды определяют, патологическое ли искривление ног у маленького пациента, при помощи обычного измерения. Они просят ребенка встать и плотно прижать колени друг к другу. Нормальным состоянием считается расстояние между лодыжками не более 5 см. Многие новорожденные появляются на свет с вальгусной деформацией коленных суставов из-за латеропозиции четырехглавой мышцы (ее отклонения наружу). Это считается временным дефектом, исчезающим по мере роста и формирования опорно-двигательного аппарата. Несмотря на то, что незначительное искривление принимается за физиологическую норму, ребенок ставится на учет у детского ортопеда. Он контролирует процесс окостенения, чтобы своевременно провести лечение при прогрессировании вальгуса.
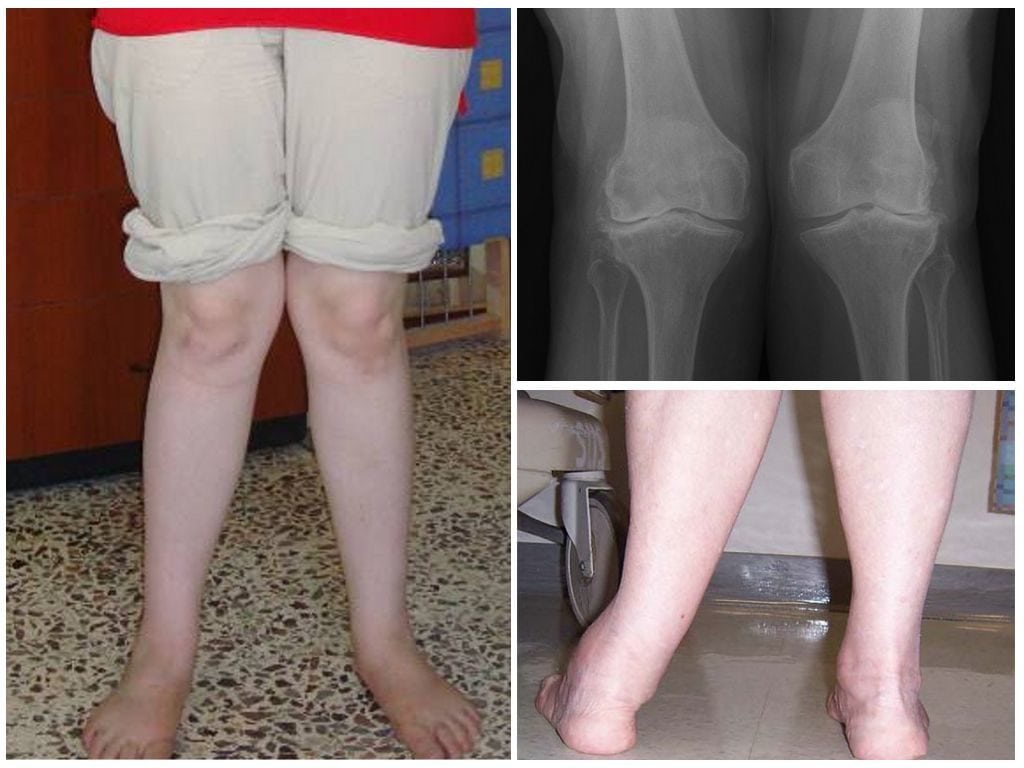
В медицинской литературе описаны случаи рождения детей с деформацией коленей. Аномалия внутриутробного развития сочетается с такими патологическими состояниями:
- искривлением бедренной шейки;
- вальгусной установкой голеностопа;
- плоскостопием.
У ребенка может диагностироваться односторонний или двусторонний вальгус в зависимости от аномального развития одного или сразу двух коленных сочленений. Обычно патология выявляется в возрасте года, когда ребенок начинает уверенно передвигаться. К терапии приступают незамедлительно, пока связочно-сухожильный аппарат не подвергся необратимым изменениям.
Причины
Спровоцировать развитие вальгусной деформации у ребенка может слишком раннее начало самостоятельного передвижения. Связки, мышцы, сухожилия еще окончательно не сформировались, а сустав уже подвергается нагрузке. Чтобы удержаться в вертикальном положении, ребенок инстинктивно широко раздвигает ноги. Постепенно связки и сухожилия растягиваются, утрачивают способность стабилизировать сустав. Что еще может стать причиной искривления ног:
- нарушение пролиферации клеток хрящевых колонок в эпифизарной пластинке и роста трубчатых костей;
- суставные заболевания: псориатический, ювенильный, ревматоидный артрит, подагра, остеоартроз;
- перенесенный или имеющийся рахит, дефицит витамина D, нарушения его биосинтеза или абсорбции;
- болезнь Эрлахера-Блаунта, или искривление большеберцовой кости в ее верхней части;
- параличи ног любого происхождения;
- некоторые сердечно-сосудистые, эндокринные патологии;
- приводящая контрактура (ограничение движений) тазобедренного сочленения.
Все пожилые люди и старики входят в группу риска. В этом возрасте снижается продуцирование коллагена, а костные ткани становятся более хрупкими. Спровоцировать развитие суставных патологий, приводящих к деформированию колена, может избыточная масса тела, чрезмерная двигательная активность или, наоборот, малоподвижный образ жизни.
Вальгусная деформация коленных суставов иногда является последствием постравматического артроза коленного сустава. Неправильное сращивание костных отломков снижает функциональную активность сустава. Хрящи быстро изнашиваются, разрастаются костные ткани. В совокупности это приводит к деформации колена, искривлению конечности.
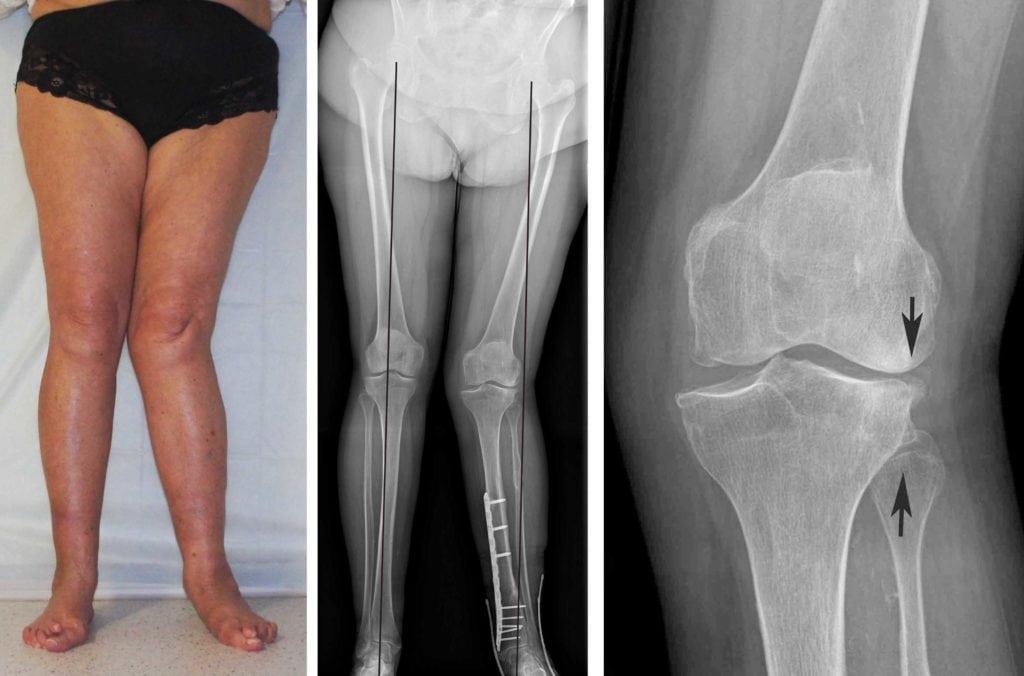
Клиническая картина
Ортопед выставляет диагноз уже при внешнем осмотре маленького или взрослого пациента по Х-образной форме ног. Чтобы выбрать оптимальный метод лечения, устанавливается степень вальгусной деформации. Для начальной степени характерно отклонение голени в сторону не более чем на 15°. При вальгусе второй степени — 15°-20°. Искривление третьей, самой высокой степени тяжести, сопровождается отклонением голени наружу на 20° и более.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Деформированное колено довольно быстро приспосабливается к перераспределению нагрузок, поэтому возникают только слабовыраженные болезненные ощущения. Их интенсивность нарастает после долгой ходьбы. При прогрессировании патологии меняется походка человека в результате появления плоскостопия. Больной, стараясь стабилизировать вертикальное положение тела, начинает шаркать, наклоняться в противоположную сторону. Со временем позвонки смещаются относительно друг друга — развивается сколиоз.
Методы лечения
Практикуется комплексный подход к лечению вальгусной деформации коленных суставов у детей и взрослых. В терапии используются ортопедические приспособления, физиопроцедуры, массаж, ЛФК. В большинстве случаев применения этих методик достаточно для полного выздоровления детей и взрослых. Хорошо поддается консервативному лечению вальгус 1 (иногда 2) степени у взрослых.
Медикаментозная терапия обычно не проводится. Для устранения болезненных ощущений могут быть назначены нестероидные противовоспалительные средства в таблетках или мазях (Найз, Ибупрофен, Кеторол).
Ношение ортопедических изделий маленькими детьми позволяет довольно быстро справиться с искривлением ног. Это могут быть жесткие ортезы для фиксирования конечности в анатомически правильно положении. Врачи рекомендуют также ношение специальной обуви, обычно изготавливаемой на заказ, для устранения и профилактики плоскостопия. Ортопедические приспособления помогают равномерно распределять нагрузку на коленные суставы, предотвратить дальнейшее искривление ног.

При заболевании любой степени у детей и подростков практикуется использование фиксирующих шин, корригирующих накладок. Они устанавливаются только на ночь, снимаются в утренние часы. Противопоказаниями к такому методу лечения являются нарушения кровообращения.
В лечении вальгуса коленных суставов у детей и взрослых используются различные физиотерапевтические мероприятия: магнитотерапия, фонофорез, лазеротерапия, ударно-волновая терапия. Для нормализации кровообращения и ускорения процессов метаболизма больным назначается 10-15 сеансов озокеритовых и парафиновых аппликаций. Рекомендовано бальнеолечение минеральными водами, грязями. Но ведущим методом терапии явялется электростимуляция. Воздействие на сочленение импульсов электрического тока помогает достичь следующих результатов:
- нарастить мышечный объем, не изменяя при этом длину мышечных волокон;
- снизить выраженность болезненных ощущений;
- повысить адаптационные возможности, укрепить скелетную мускулатуру;
- ускорить движение лимфы, выводящей из сустава метаболиты;
- улучшить иннервацию, в том числе мышечных тканей.
Под влиянием электрических импульсов мышечные волокна поочередно сокращаются и расслабляются. Это особенно актуально для больных с 3 степенью вальгуса, определенные группы мышц которых могут постепенно атрофироваться. Укрепление мышечного корсета бедра, голеностопа, колена способствует поддержанию ног в анатомически правильном положении при ходьбе.
Классический массаж показан пациентам для укрепления мышц и связочно-сухожильного аппарата. Его проводят на протяжении всего лечения с небольшими перерывами. Интенсивное воздействие полностью исключено — руки массажиста двигаются в усредненном ритме, а состояние пациентов контролируется. Как проводится массаж:
- сначала используются поглаживающие движения бедер, ягодиц, коленей, голеней для расслабления мышц, подготовки пациента к процедуре;
- затем область мышц разминается, растирается, сдавливается. Для укрепления мускулатуры массажист производит вибрирующие движения с различной амплитудой;
- на последующем этапе переходят к рубящим движениям, бедра и голени слегка поколачиваются и похлопываются;
- массаж завершается легким разминанием с поглаживанием.
Оздоравливающие процедуры показаны для снижения тонуса излишне напряженных, а иногда и спазмированных, мышечных волокон, укрепления ослабленных связок, сухожилий, мышц.
Комплекс упражнений для устранения искривления ног разрабатывает врач ЛФК. Тренировки должны быть систематичными 1-3 раза в день. Во время выполнения упражнений следует избегать повышенных нагрузок на колени, не заниматься дольше 30-40 минут. Какие движения терапевтически наиболее эффективны:
Ортопеды рекомендуют приобрести специальные коврики для устранения намечающегося или уже имеющегося плоскостопия. Они составлены из нескольких частей, каждая из которых имитирует какую-либо природную поверхность: песок, траву, мелкую и крупную гальку. Хождение по такому коврику детей можно скомбинировать с познавательными играми.
Хирургическое вмешательство практикуется при неэффективности консервативной терапии и диагностировании вальгусной деформации коленей у пациентов с остеоартрозом. Во время проведения операции часть берцовой кости удаляется, а затем происходит ее дальнейшее сращение. Хирургическое вмешательство при вальгусе у детей и подростков заключается сразу в придании ноге анатомического положения. Вальгусная деформация относится к прогрессирующим патологиям, поэтому результативность лечения зависит от своевременного обращения к врачу.
Остеохондропатия головки бедренной кости была описана независимо друг от друга A. Legg (США), J. Calve (Франция) и G. Perthes (Германия), в связи с чем заболевание получило еще одно распространенное название - болезнь Легга - Кальве - Пертеса.
Остеохондропатия головки бедренной кости обычно встречается у детей в возрасте 5-10 лет, причем мальчики болеют в 5 раз чаще, чем девочки. Чаще поражается правый тазобедренный сустав, возможен и двухсторонний процесс. Провоцирующими факторами являются функциональная перегрузка нижних конечностей у детей на фоне быстрого роста, микротравм, нарушений микроциркуляции, а также переохлаждений и частых очаговых инфекций. В развитии заболевания выделяют пять стадий:
- I - начальная, характеризующаяся асептическим некрозом губчатого вещества эпифиза бедренной кости;
- II - стадия уплотнения и деформации эпифиза;
- III - стадия фрагментации;
- IV - стадия репарации;
- V - стадия восстановления.
Клиническая картина остеохондропатии головки бедренной кости.
Клинически заболевание в начальном периоде проявляется болевым синдромом в нижней конечности без определенной локализации, затем появляются боли в тазобедренном суставе, иррадиирующие в область коленного сустава, непостоянная хромота, усиливающаяся при физических нагрузках. Хромота в начальной стадии заболевания является результатом боли и развивающейся контрактуры сустава, в последующем - подвывиха бедра и слабости ягодичных мышц.
Объективно определяется боль при пальпации в области шейки бедра, ограничение движений в тазобедренном суставе, особенно отведения и ротации, в последующем развивается наружно-ротационная и сгибательно-приводящая контрактура бедра, сопровождающаяся укорочением конечности и атрофией мышц бедра и ягодичной области. При прогрессировании заболевания возможна деформация головки бедренной кости и развитие картины коксартроза с выраженным болевым синдромом и нарушением функции тазобедренного сустава.
Диагностика остеохондропатии головки бедренной кости.
В диагностике болезни Легга - Кальве - Пертеса важное место занимают рентгенологические методы исследования. На рентгенограммах тазобедренных суставов в I стадии заболевания изменения отсутствуют или могут выявляться умеренное расширение суставной щели, оСгеопороз костей тазобедренного сустава, шейки бедра, уплощение сферического контура эпифиза, возможно появление очагов деструкции в параэпифизарной зоне шейки бедренной кости. Во II стадии заболевания головка бедренной кости утрачивает характерную трабекулярную структуру, становится остеопоротичной, костные балки импрессируются. Отмечается расширение суставной щели тазобедренного сустава, эпифиз головки бедренной кости уплотняется, склерозируется и деформируется. В III стадии определяется фрагментация эпифиза и образование кист в шейке бедренной кости, расширение суставной щели с одновременным уплощением вертлужной впадины. IV стадия (репаративная) характеризуется исчезновением секвестров и постепенным сужением суставной щели. В V стадии наблюдается восстановление структуры и формы головки бедренной кости, однако при выраженном укорочении и расширении шейки бедренной кости нередко формируется подвывих бедра, который может привести к развитию раннего вторичного коксартроза.
Из дополнительных инструментальных методов обследования рекомендуется выполнение магнитно-резонансной томографии тазобедренного сустава, что во многих случаях дает возможность выявить начальные проявления остеохондропатии головки бедренной кости, еще не визуализируемые рентгенологически; денситометрии (определяется уменьшение скорости прохождения ультразвуковой волны по пораженной кости), а также флебографии (данный метод дает возможность диагностировать нарушение венозного оттока в области тазобедренного сустава).
Дифференциальный диагноз остеохондропатии головки бедренной кости проводят с туберкулезным кокситом, эпифизарным остеомиелитом, асептическим некрозом головки бедренной кости, а также синовитом тазобедренного сустава, который может развиться у детей после перенесенной респираторной инфекции.
Туберкулезный коксит протекает с явлениями интоксикации, проявляющейся немотивированной общей слабостью, недомоганием, снижением аппетита, развитием анемии, повышением общей и местной температуры, выраженной потливостью, увеличением паховых лимфатических узлов и др. Боли в тазобедренном суставе обычно постоянные и иррадиируют в коленный сустав. Больной хромает, не может наступать на кончики пальцев; боли усиливаются при надавливании на головку и шейку бедра при осевой нагрузке на тазобедренный сустав. Развивающиеся мышечные контрактуры приводят к вынужденному положению бедра в положении сгибания, приведения и внутренней ротации.
При объективном исследовании определяется воспалительный инфильтрат мягких тканей в области пораженного сустава (абсцесс, флегмона), иногда с образованием свищей. Развиваются трофические изменения кожи, гипотония и атрофия мышц бедра, ягодиц и голени. Анализы крови выявляют лейкоцитоз, лимфоцитоз, ускорение СОЭ, положительные специфические пробы на туберкулез.
При туберкулезном поражении очаги деструкции располагаются преимущественно в стенке вертлужной впадины или шейке бедренной кости с тенденцией к распространению на эпифиз и суставной хрящ. Уже в начальном периоде заболевания выявляется остеопороз костей, образующих тазобедренный сустав, отмечается сужение суставной щели, при этом она становится неровной. Исключение составляют синовиальные формы туберкулезного коксита, когда суставная щель расширяется из-за отека суставного хряща и синовиального выпота. Деструкция костной ткани шейки и головки бедренной кости, а также стенки вертлужной впадины при неадекватной терапии может привести к их полному разрушению. Остеопороз и атрофия костей выявляются не только в активной стадии заболевания, но и на протяжении длительного времени после полной ликвидации местного туберкулезного очага.
Эпифизарная форма остеомиелита наиболее часто развивается в детском возрасте, нередко связана с применением антибиотиков и характеризуется торпидным течением. Патологический процесс в эпифизе в некоторых случаях может осложняться обширным некрозом спонгиозного слоя головки бедренной кости.
Начало заболевания, как правило, острое, с повышением температуры тела и появлением болей в пораженном участке кости. По мере прогрессирования патологического процесса развиваются мышечные контрактуры, которые носят рефлекторный характер и протекают с реактивным отеком окружающих тканей и увеличением паховых лимфатических узлов. Нагрузка на конечность вызывает усиление болей в тазобедренном суставе. Дренаж воспалительного очага с исследованием костной ткани, секвестров и гнойного отделяемого дает возможность подтвердить диагноз остеомиелита.
При асептическом некрозе головки бедренной кости очаги деструкции, определяемые рентгенологически, локализуются, как правило, в верхненаружных ее отделах, испытывающих максимальную нагрузку. Относительно редко очаги поражения распространяются на всю головку и шейку бедра. Изменения костной структуры в прилежащих к очагам деструкции участках бедренной кости и вертлужной впадины происходят достаточно медленно (в течение 1,5-2 лет). Заболевание, как правило, носит идиопатический характер или возникает вторично на фоне текущего васкулита.
Лечение остеохондропатии головки бедренной кости.
В целях повышения эффективности терапии и проведения медико-социальной реабилитации целесообразно больных детей направлять в специализированные санатории, где им обеспечивается наиболее благоприятный режим, адекватная терапия, рациональное питание и возможность продолжения учебы.
Основными методами лечения данной формы патологии являются ограничение физических нагрузок на пораженную конечность, улучшение и восстановление кровообращения в области тазобедренного сустава и в пораженной конечности, стимулирование процессов рассасывания очагов некроза и процессов костеобразования, сохранение функции сустава, поддержание физиологического тонуса мышц конечности. Полную разгрузку конечности следует назначать немедленно после установления диагноза, что позволяет сохранить форму головки бедренной кости. Вместе с тем разгрузка не должна полностью исключать движения в суставе, в связи с чем для укрепления мышц тазобедренного сустава и всей нижней конечности больным назначают лечебную физкультуру, плавание в бассейне, массаж. Кроме того, пациентам рекомендуют ходьбу на костылях с минимальной нагрузкой на пораженную ногу.
Фармакотерапия в комплексном лечении болезни Легга - Кальве - Пертеса занимает важное место, обеспечивая прежде всего нормализацию процессов микроциркуляции в пораженной конечности, а также стимулирование регенеративных процессов, в том числе и остеогенеза. Используют сосудорасширяющие средства (никотиновая кислота, но-шпа, никошпан, аскорбиновая кислота и др.), комплексы витаминов группы В, С, D, антиагреганты (трентал, курантил), системную энзимотерапию (вобэнзим, флогэнзим).
Из физиотерапевтических методов наиболее широко применяется УВЧ (12-15 сеансов на курс); ультрафиолетовое облучение конечности в эритемных дозах; электрофорез и фонофорез с йодсодержащими препаратами, ускоряющими рассасывание некротических тканей; диатермию. В стадиях восстановления применяют электрофорез с хлоридом кальция и препаратами, содержащими фосфор; парафиновые и озокеритовые аппликации с температурой 35-38°С; лечебные грязи; горячие ванны и укутывания.
Лечебную физкультуру назначают сразу после установления диагноза, используя поэтапно различные комплексы упражнений, исключая при этом нагрузку на пораженную конечность. Массаж пораженной конечности, направленный на улучшение микроциркуляции, проводят во всех стадиях заболевания, при этом при повышенном тонусе мышц назначают расслабляющий массаж, при гипотонусе - тонизирующий. Больным показано также бальнео- и грязелечение в специализированных санаториях.
Общая продолжительность консервативного лечения больных с остеохондропатией головки бедренной кости составляет от 2 до 6 лет, при этом длительность и результаты терапии находятся в прямой зависимости от возраста пациента и стадии заболевания: чем меньше возраст и чем раньше начато лечение, тем лучше результат.
В настоящее время при необходимости используются и оперативные методы лечения с целью улучшения васкуляризации пораженного участка кости, устранения мышечных контрактур и уменьшения нагрузки на суставные поверхности, а также корригирующие и восстановительные операции, в том числе и артродез тазобедренного сустава. Показанием к хирургическому лечению является отсутствие эффекта от проводимой консервативной терапии, а также значительная деформация шейки бедра. Оперативные методы лечения проводятся примерно у 5-15 % больных.
При своевременном и систематическом лечении может наблюдаться полное выздоровление, головка бедра вновь приобретает нормальную форму, подвижность сустава восстанавливается. Однако во многих случаях сохраняются ограничения движений в суставе различной степени выраженности, главным образом отведения бедра. Однако такие ограничения, как правило, функционально малозначимы, и больные полностью сохраняют работоспособность.
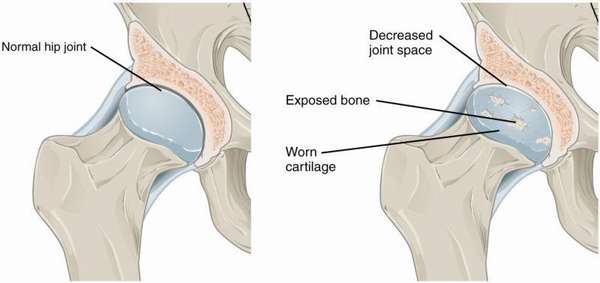
К одному из таких недугов относится сужение суставной щели тазобедренного сустава. Суставы считаются здоровыми, когда края костей соприкасаются между собой. Когда суставная щель неравномерно сужена, это первое проявление опасного заболевания – остеоартроза.
Что такое сужение суставных щелей
Так что же это такое – сужение суставной щели? Данный патологический процесс имеет свое название – остеоартроз. Он начинается с разрушения хрящевой ткани, в этот момент выявить заболевания нельзя. Во время данного микроэтапа количество питательных веществ, попадающих в хрящевые клетки, значительно снижается.
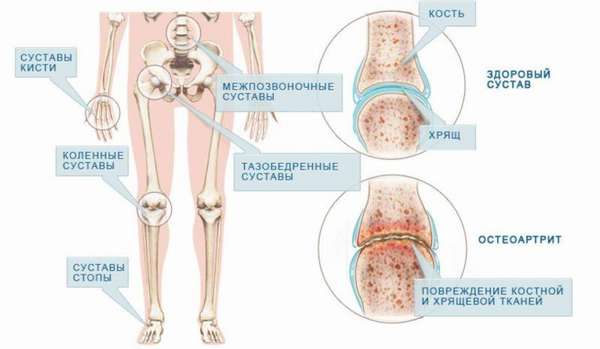
Таким образом, происходит истощение. Ткани хряща ослабевают и становятся тоньше, поверхность трескается, а кость в этой области разрастается. Дегенеративный процесс не ограничивается одной областью и распространяется дальше на другие структуры: мениски, сухожилия, связки. Ввиду таких изменений, суставная щель сужается, трение между костями увеличивается, а это приводит к полному разрушению хряща.
Причины
Причин, которые усиливают процесс сужения щелей в суставах, огромное множество. В данной главе мы рассмотрим самые популярные из них:
- избыточный вес. По статистическим данным, чаще всего страдают деформирующим остеоартрозом женщины старше 40 лет и имеющие лишний вес. Важно, что чем больше масса тела, тем активнее развивается патология. Риск заполучить сужение щелей в суставах у полных людей в 4 раза больше, чем у людей с нормальной массой тела. Развитие недуга происходит из-за постоянной нагрузки на суставы. При избыточном весе чаще всего страдают колени и голеностопный сустав,
- возраст. Как известно, чем старше мы становимся, тем больше заболеваний получаем, так как организм слабеет. Остеоартрозу подвержены 65-86% пожилых людей в возрасте от 60 до 65 лет. Изменения в организме, которые происходят со временем, сильно влияют на костно-мышечный аппарат. В преклонном возрасте изношенный хрящ уже не может самостоятельно восстановиться, а обычная ежедневная ходьба только усугубляет ситуацию и позволяет болезни прогрессировать,
- генетика, врожденные патологии. Жизнь – штука непредсказуемая и порой, заболевание, которым чаще всего болеют пожилые люди, может настичь молодых людей, не страдающих ожирением. Здесь главную роль играет наследственность или дефекты, которые были внутри с момента рождения,
- большие нагрузки. В эту группу риска входят спортсмены и люди, чья деятельность связана с постоянным тяжким физическим трудом. Для большинства – остеоартроз является профессиональной патологией,
- перенесенные травмы, оперативные вмешательства и другие болезни. Все это может послужить сужению суставных щелей, которое неизбежно влечет за собой остеоартроз.
Как применять Нурофен при болях?
Разновидности по локализации и стадиям
Как уже говорилось выше, когда размер суставной щели коленного сустава из нормы переходит в сильное сужение, наступает остеоартроз. Само сужение не является заболеванием, а только признак недуга костно-мышечного аппарата.
Для таких дегенеративных процессов характерно четыре стадии развития. Каждая из них имеет существенные различия, о чем поподробней:
- Первая стадия обуславливается небольшим хрустом и быстрой утомляемостью. Болевой синдром не ярко выраженный, а носит тупой и ноющий характер. Симптомы больше всего проявляются после сна. Рентгеновские снимки могут продемонстрировать небольшое сужение щели в суставе, но кость при этом не разрушена.
- Для второй стадии заболевания симптомы проявляются намного серьезней. Появляются сильные боли, которые атакуют при слабом движении конечностью. Любого рода нагрузка только усугубляет ситуацию. Достичь избавления от болевых ощущений можно только после длительного отдыха. Снимок рентгенографии в данном случае уже показывает сужение щели, которое выше нормы в несколько раз. Здесь уже можно отследить остеофиты и излишки жидкости в полости сустава.
- Самая болезненная стадия – третья. При ней боль становится непереносимой и носит постоянный характер. Боль в суставе ощущается даже при покое. Больной в таких случаях пытается занять удобную позу, чтобы хоть немного избавиться от неприятных ощущений. При третьей стадии, чаще всего суставная щель не видна, но отображается пораженный сустав с выраженной деформацией контуров кости.
- Конечный этап в развитии болезни. При четвертой стадии происходит полная блокада сустава. Каждое движение, сделанное человеком, сопровождается хрустом. Внешне, кость сильно деформируется. Мышцы атрофируются, а пораженная область увеличивается в размерах, так как там скапливается жидкость и разрастаются ткани. При текущей стадии человек уже теряет способность двигаться самостоятельно.
Симптомы
Как правило, основным и главным симптомом начавшихся в организме дегенеративных процессов является боль. В зависимости от стадии заболевания, при ходьбе и иных движениях конечностями может раздаваться характерный хруст. Если появляются дополнительные нагрузки на пораженный сустав, то чувство дискомфорта усиливается.
Также конечности становятся чувствительными к погодным условиям и переохлаждению. Нередко можно наблюдать увеличение областей близлежащих к пораженному участку. При последней стадии заболевания у человека ограничиваются двигательные функции, вплоть до полного обездвиживания.
Лечение
В данной главе мы рассмотрим все способы лечения сужения суставной щели коленного и прочих суставов. Как правило, остеоартроз полностью вылечить нельзя, но благодаря правильному лечению можно добиться постоянной ремиссии недуга. Основная цель терапии – остановить дегенеративные процессы в суставе, снять симптомы, улучшить состояние хрящевого покрова и восстановить движение конечности.
Если заболевание дошло до последних двух стадий, то чаще всего восстановление сустава происходит путем оперативного вмешательства. При двух первых стадиях возможно консервативное лечение. Мы рассмотрим оба метода терапии.
Консервативное лечение:
- уменьшение массы тела. Если убрать постоянное давление на сустав, то состояние конечности значительно улучшится,
- убрать лишние физнагрузки. Отказаться полностью от ношения тяжестей, а при длительных прогулках останавливаться на отдых. В качестве лечения можно заняться плаванием,
- заняться лечебной физкультурой. Она играет огромную роль в терапии заболевания, так как благодаря легким упражнениям можно избежать контрактур и добиться укрепления суставов,
- немаловажным фактором в лечении является и массаж. Рекомендуется 2-3 раза в год походить курс массажа. Благодаря этому можно миновать мышечную гипотрофию, а также улучшить кровообращение в суставах,
- в зависимости от сустава, используются дополнительные приспособления. При повреждении голеностопа – применяются ортопедические стельки-супинаторы, при коленном остеоартрозе – специальный наколенник мягкой фиксации,
- тракция сустава. В специализированных комплексах существует метод тракции конечности, что разгружает сустав,
- физиолечение. Благодаря ему можно снять воспалительный процесс в пораженной области, стимулировать кровообращение. Есть несколько видов лечения: магнитное поле, лазер, электрофорез, УВЧ, амплипульс,
- обязательное условие – противовоспалительные препараты. Для подбора правильного средства необходимо обратиться к врачу. Помимо препарата, он укажет вам на способ применения: внутримышечно, в качестве мазей, внутрь или непосредственно инъекции в сустав,
- хондропротекторы. Для улучшения питания сустава и для качественного синтеза клеток назначаются препараты данной группы. Представители: Дона, Структум, Артра, Алфлутоп,
- введение внутрисуставно синовиальной жидкости. Эти средства уменьшают трение костей, снимают боль, отек и убирают характерный хруст при ходьбе,
- иглотерапия. Благодаря данной процедуре, можно значительно улучшить питание тканей и обмен веществ.
Как применять акулий жир для суставов?
- артроскопия сустава. Оперативное вмешательство заключается в том, что методика лечения не является радикальной. Благодаря видеоконтролю, специалист может подшлифовать тканевое покрытие хряща и удалить часть поврежденных костей,
- корригирующая остеотомия. Применяется для лечения нижних конечностей. Во время операции врач исправляет деформированный сустав путем выравнивания оси сустава. Чаще всего такой метод лечения назначается молодым пациентам,
- эндопротезирование сустава. Самый радикальный из всех представленных методов лечения. Смысл операции в том, чтобы полностью заменить весь сустав или только один компонент на специальные импланты. Процедура назначается при последних стадиях заболевания, либо при неэффективности лечения на начальных этапах недуга.
Заключение
В заключение хочется отметить, что чем раньше вы обратитесь за помощью к специалисту, тем лучше будет эффект от лечения. Если запустить болезнь, то постепенно хрящ будет разрушаться, а заболевание прогрессировать, что в конечном итоге приведет к полному обездвиживанию сустава.
В качестве профилактики следите за своим весом, правильно питайтесь, не игнорируйте физнагрузки и внимательно относитесь к своему организму.
Читайте также:


