Ошибки при диагностике коксартроза
Грамотный врач, изучив рентгеновские снимки и осмотрев пациента, болеющего артрозом тазобедренного сустава, может легко поставить правильный диагноз уже на первой консультации. То есть диагностика этого заболевания обычно не представляет особых сложностей.
Тем удивительнее, что на деле правильный диагноз вовремя устанавливают только в половине случаев, а то и реже. Например, зачастую у пациентов, действительно болеющих коксартрозом, врачи умудряются не замечать артроз тазобедренного сустава на протяжении нескольких лет, пытаясь сваливать все недуги страдающего на проблемы с поясницей, на какие-то болезни внутренних органов (например, у женщин — на воспаление придатков, а у мужчин — на мифический простатит), и т. д.

В результате пациент затем долгое время живет под нависшим дамокловым мечом предстоящей операции по замене сустава, зачастую даже не догадываясь, что ему операция не нужна вовсе!
Чтобы хоть как-то уменьшить этот вал всеобщей некомпетентности, ниже я расскажу о тех болячках, которые чаще всего принимают за артроз тазобедренного сустава. И если предложенная информация поможет хоть десятку пациентов спасти свои суставы и свои нервы, я уже буду считать, что эту книгу я писал не зря. Итак:
Трохантерит может быть как односторонним, когда заболевает только одна нога, так и двусторонним, когда воспаляются сухожилия сразу на обеих ногах. Женщины болеют гораздо чаще мужчин, причем пик заболеваемости приходится на период климактерической перестройки организма, когда происходит ослабление сухожильной и мышечной ткани. Хотя бывают случаи, когда трохантеритом заболевают и молодые женщины — чаще после перегрузки или травмы.
Трохантерит развивается достаточно быстро, в течение 3–15 дней, как правило после физической нагрузки, ношения тяжестей, долгой ходьбы (особенно по неровной местности, подъеме в гору или спуске с нее). Также воспаление бедренных сухожилий может быть спровоцировано травмой (падением на бок, ударом в бедро) или переохлаждением, простудой. Иногда бедренные сухожилия воспаляются после гриппа.
Именно такая полноценная подвижность тазобедренных суставов должна помочь понять как врачу, так и пациенту, что артроза у последнего скорее всего нет, а диагностический поиск надо вести в другом направлении.
Их тоже часто принимают за коксартроз. Но хотя симптомы болезней в чем-то похожи, грамотный специалист и здесь без труда отличит одно от другого. В отличие от артроза, при корешковом синдроме и при синдроме грушевидной мышцы боль обычно возникает резко, чаще всего за 1–2 дня, после подъема тяжести, неудачного движения, резкого поворота в наклоне, или после сильного психического переживания, стресса. Во многих случаях приступу предшествуют острые или хронические боли в пояснице.
В 80% случаев боль распространяется только в одну ногу, и только в 20% случаев страдают обе ноги.
Наибольшая интенсивность боли при синдроме грушевидной мышцы отмечается в области ягодицы; боли в области поясницы тоже бывают довольно сильными, но могут быть незначительными или отсутствовать вовсе.
Боли могут быть выражены сильно как днем, так и ночью. Иногда больному бывает трудно найти удобное положение по ночам, а иногда болеющий человек просыпается от боли в 3–4 часа ночи. Однако у половины больных боли возникают только при движениях и ходьбе.
Но зато при синдроме грушевидной мышцы и при корешковом синдроме нередко возникает острая боль в пояснице или в бедре (особенно по задней поверхности бедра) при попытке поднять выпрямленную ногу или наклониться вперед стоя с прямыми ногами. При коксартрозе такие движения резких болевых ощущений почти никогда не вызывают — если только артроз не сочетается с поясничными проблемами.
Некоторые виды артритов тоже приводят к поражению тазобедренных суставов. И хотя это случается довольно редко, мы должны об этом помнить.
В наиболее типичных случаях тазобедренные суставы при артритах поражаются чуть ли не в последнюю очередь, гораздо позже других суставов. И тогда дифференциальная диагностика между артритом и коксартрозом не представляет затруднений — ведь к моменту воспаления тазобедренных суставов пациент обычно уже знает, что он болен артритом, и чаще всего знает, каким именно.
Однако при отдельных разновидностях болезни Бехтерева и при некоторых редчайших вариантах реактивного артрита воспаление тазобедренных суставов может опережать другие проявления болезни, или вообще быть единственным симптомом болезни. И тогда поставить правильный диагноз бывает неимоверно трудно — подобное воспаление тазобедренных суставов очень легко принять за артроз. В таких случаях ошибиться может даже грамотный врач.
Еще один настораживающий признак, который может указывать на артритический характер воспаления суставов — утренняя скованность во всем теле и суставах, возникающая сразу после пробуждения и проходящая затем в течение часа или в течение первой половины дня. Такая скованность характерна именно для воспалительных заболеваний, в первую очередь для болезни Бехтерева и ревматической полимиалгии.
Ревматическая полимиалгия — довольно редкая болезнь, которую тем не менее тоже нельзя сбрасывать со счета. Болеют чаще женщины старше 50 лет. В 90% случаев заболевание начинается после перенесенного сильнейшего стресса или тяжелой простуды (гриппа).
Болезнь развивается достаточно быстро, в течение 3–20 дней. Как правило, первыми симптомами болезни являются выраженные симметричные (то есть одинаковые справа и слева и справа) скованность и боль в области бедер (боль не опускается ниже колен) и в области плечевых суставов.
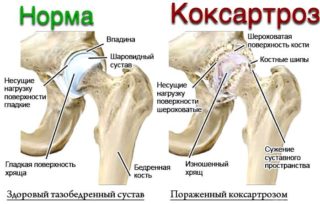
Коксартрозом называют хроническое заболевание, суть которого заключается в дегенерации хрящевой ткани тазобедренного сустава. Главным фактором, провоцирующим развитие заболевания, считается перманентное травмирование сустава или нарушение его питания. Чем раньше начнется лечение коксартроза, тем лучше прогноз. Чтобы правильно составить схему терапии, необходима комплексная диагностика при коксартрозе тазобедренного сустава, которая включает медицинские исследования, позволяющие оценить состояние суставной ткани и определить степень заболевания.
Предварительная диагностика
При первых симптомах хондроза тазобедренного сустава пациент должен обратиться к врачу-ортопеду. До назначения диагностических процедур специалист тщательно изучает анамнез пациента на предмет патологий, предшествующих коксартрозу. К таковым относят:
- дисплазию тазобедренного сустава;
- перенесенные травмы суставов и мышц бедер;
- плоскостопие;
- хронические заболевания эндокринной системы;
- асептический некроз бедренной головки.
Определить наличие коксартроза тазобедренного сустава позволяет изучение симптомов, присутствующих у пациента. Признаки заболевания зависят от его стадии, поэтому у пациентов с развивающимся коксартрозом выраженных симптомов патологии не наблюдается. По мере прогрессирования проявляются такие признаки:
- таз пациента слегка скошен, из-за чего наблюдается укорачивание конечности со стороны поражения сустава;
- отмечается значительный прогиб в пояснице;
- если у пациента двухстороннее поражение сустава, наблюдаются проблемы с походкой – она становится тяжелой и переваливающейся.
При пальпации тазобедренной области врач отмечает повышенный тонус ее мышц. Пациент ощущает боль.
Для постановки точного диагноза используются более детальные медицинские исследования, позволяющие оценить степень поражения сустава.
Лабораторные методы
Для получения анализа кровь берется из пальца. Само исследование назначается в качестве дополнительного, поскольку на основе результатов анализа крови нельзя точно поставить диагноз. По результатам можно выявить нарушенную скорость оседания эритроцитов и повышение уровня лейкоцитов, что свидетельствует о воспалительном процессе в организме.
Признаки коксартроза по результатам клинического анализа крови:
- повышение СОЭ (от 25 мм/ч);
- лейкоцитоз.
Такие отклонения часто встречаются и при других заболеваниях, поэтому пациенту назначается более детальное исследование.
Для выполнения анализа делается забор венозной крови натощак. При коксартрозе такие показатели крови, как С-реактивный белок, серомукоид и некоторые иммуноглобулины остаются в норме, в то время как при артрите значения этих параметров повышены.
Аппаратное исследование
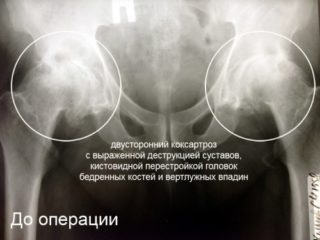
Признаки коксартроза хорошо видны на рентгене, поэтому метод является основным. На снимке четко просматриваются дегенеративные изменения костной ткани. Рентгенограмма зачастую делается в прямой проекции. Для оценки распространения патологического процесса обследуют оба сустава. Если у пациента развился односторонний коксартроз, здоровый сустав будет значительно отличаться от пораженного.
Как выглядит развивающийся коксартроз на рентгеновском снимке:
- суставная щель сужена;
- на начальной стадии костные наросты — остеофиты — имеют вид точек, находящихся у вертлужной впадины, однако по мере прогрессирования болезни они увеличиваются в размерах, перекрывая головку кости бедра;
- в зонах максимальной нагрузки образуются единичные или множественные полости ткани кости;
- диагностируется повышение плотности костной ткани под хрящом.
Несмотря на результативность рентгенографии, диагностика коксартроза всегда включает дополнительные методы исследования, которые также позволяют оценить состояние хрящевой ткани и суставной капсулы.
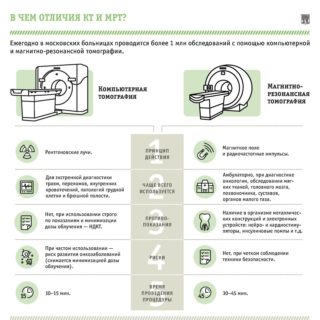
Методы диагностики, основанные на воздействии магнитных волн, позволяют более детально оценить состояние костной и хрящевой ткани. Магнитно-резонансная томография позволяет увидеть начинающиеся дегенеративные процессы хрящей тазобедренного сустава, фиброз капсулы сустава, изменение формы головки бедра, а также оценить состояние мягких тканей, окружающих проблемную область опорно-двигательного аппарата.
МРТ в обязательном порядке назначается при диспластическом коксартрозе.
КТ – диагностическая процедура, позволяющая оценить твердые ткани сустава и образовавшиеся остеофиты. Исследование представляет собой детализированную рентгенографию, позволяющую получить объемные изображения на снимках. КТ назначают в том случае, если больному противопоказано проводить МРТ.
Ультразвуковая диагностика включают в комплекс исследований при подозрении на коксартроз, поскольку при выполнении этой процедуры визуализируется состояние хрящевой ткани, которая при дегенеративном заболевании выглядит истонченной. Одним из основных признаков патологии по УЗИ является изменение толщины гиалинового хряща.
УЗИ может быть неинформативным при тяжелой стадии ожирения пациента.
Оценка объема движений
Диагностический метод основывается на анатомии движений в тазобедренных суставах, которые совершаются в трех плоскостях. Объем движений принято измерять в градусах. Тестирование включает оценивание функций обоих суставов.

Этапы теста:
- Пациент укладывается на спину, расслабляет мышцы бедра и сгибает ногу в колене. Врач берет одной рукой голеностоп, вторую руку кладет на колено и пытается подтянуть переднюю поверхность бедра к животу больного. В норме объем сгибания составляет 120 градусов.
- Нижние конечности пациента выпрямлены, врач фиксирует гребень подвздошной кости, находящейся противоположно по отношению к исследуемому суставу. В это же время вторую ногу врач берет за голень и отводит в сторону. У здорового человека показатель отведения составляет 40 градусов.
- Приведение оценивают в аналогичной позе, но ногу отводят на 30 градусов.
- Ротацию оценивают, согнув конечность в колене, после чего, придерживая ее за колено и пятку, поворачивают наружу и внутрь. Показатели наружной и внутренней ротации составляют 45 градусов.
- Для того, чтобы оценить объем разгибания, пациент должен лечь на живот. После этого врач фиксирует руку на крестце, а другой рукой, обхватив переднюю часть бедра, старается приподнять выпрямленную конечность.
Если есть подозрения на односторонний коксартроз, оценивается длина обеих нижних конечностей. Со стороны пораженного сустава конечность будет укороченной.
Метод дифференциальной диагностики
- остеоартроз;
- остеохондроз, сопровождающийся корешковым синдромом – болью, спровоцированной сдавливанием нервных окончаний;
- реактивный артрит;
- вертельный бурсит.
Также при коксартрозе проводят исследования на предмет травмирования тазобедренного сустава.
Распространенные шибки при диагностике коксартроза
- Трохантерит – представляет собой воспаление сухожилий бедра, провоцирующийся травмами, перенесенными вирусными заболеваниями и переохлаждением. Характеризуется острой болью в области бедра, на фоне которой отсутствуют ограничения движений в суставе.
- Корешковый синдром – присутствует при остеохондрозе и межпозвоночной грыже поясничного отдела. Интенсивная боль, отдающая в бедра, объясняется передавливанием нервных окончаний остеофитами позвоночника.
- Артрит – при обострении интенсивный болевой синдром наблюдается в ночное время, утро пациент страдает от скованности движений.
Правильная диагностика патологии опорно-двигательного аппарата определяет результат назначенной схемы лечения. По этой причине медицинским исследованиям при подозрении на коксартроз уделяется максимальное внимание.
Коксартроз — это хроническая болезнь, в процессе которой случается разрушение поврежденного тазобедренного сустава. Причин появления артроза очень много. Но главные определяются фактором появления аномально травмированного сустава. В результате этого ткани костей становятся тонкими и деформируются, это приводит к уменьшению суставной щели. У пациента возникает ограниченность передвижения. Чтобы справиться с заболеванием, нужна диагностика коксартроза.
Аномалии суставов

Аномалии суставов
Коксартрозу подвержены пациенты всех возрастов. Заболевание не касается малышей младшего возраста. При этом пациенты мужского пола заболевают чаще, чем женского. Потому что их физическая активность более выражена. Чаще всего подвержены заболеванию пожилые люди, это происходит из-за нарушения режима питания, снижения восстановительной способности в организме. Если заболевание находится в интенсивной стадии, то справиться с ним можно только хирургическим путем. Все другие профилактические мероприятия принесут кратковременный результат.
Наиболее часто при артрозе выполняется протезирование суставных костей. У детей до двух лет болезнь не выявляется. Заболевание не развивается, потому что не происходит прямая нагрузка на сустав. Тазобедренная кость самая большая и мощная в организме человека. Это обусловлено ее функцией, на неё происходит наибольшая нагрузка во время передвижения. Тазобедренный хрящ включает в себя:
- Вертлужную впадину.
- Внутрисуставную жидкость.
- Головку бедренной кости.
- Суставные капсулы.
- Связочный аппарат.
У костей особенное строение, поэтому человек может выполнять большой спектр двигательной активности. Например, разгибание, сгибание, поворот ноги внутрь и наружу.
Причины артроза

Причины артроза
Как показывает врачебная практика, развитие артроза проистекает из-за множества факторов. В основном заболевание появляется из-за микротравм хряща или нарушения его строения. Из-за прекращения снабжения очага воспаления необходимыми веществами появляется артроз. Независимо от того, что стало причиной появления заболевания, анамнез болезни всегда похож. У здорового человека тазобедренные хрящи конгруэнтны, то есть один хрящ полностью сопоставим другому. Это обеспечивает равное распределение нагрузки.
В итоге непомерных нагрузок на кости случается их деструктуризация, поэтому конгруэнтность хрящей нарушается. Из-за этого у пациента появляется неправильная нагрузка во время ходьбы. Часть кости начинает меняться функционально и анатомически. В результате возникают склеротические ходы, а в самом хряще образовываются трещинки. Поверхность тканей становится неравномерной и шероховатой.

Этот процесс приводит к компенсаторным видоизменениям. Вначале у пациента диагностируется увеличение хрящевой ткани (где она была повреждена и в области около неё). Если больному не оказывается соответствующее лечение, а нагрузки оказываются на кости, то со временем ткань хряща гибнет, а на ее месте формируется костная. Такие образования случается не только в месте повреждения, но и около него, таким образом, образуются остеофиты. Это выросты на костях, которые направлены внутрь плоскости сустава.
В процессе появления коксартроза оказываются поврежденными и прочие суставы. На здоровых костях появляется фиброзная ткань. Со временем она становится толще, становится менее пластичной и подвижной. Ткани внутри суставов делаются более уязвимыми, могут срастаться с синовиальной формой, в которой формируются очаги фиброза. Если пациент вовремя не начал лечиться, то конечным видом заболевания станет фиброзирование и смещение внутрисуставных элементов. Со временем аномалии приведут к ограничениям или полному отсутствию возможности передвижения пациента. Есть несколько видов заболевания:
- Идиопатический коксартроз.
- Коксартроз после болезни Паркинсона.
- Коксартроз из-за инфекции.
- Заболевание из-за асептического некроза.
- Старческий или врожденный.
А также есть заболевание, которое образуется после травмирования.

Старческий коксартроз возникает по мере формирования аномальных процессов в организме. Для костей это оборачивается ухудшением процессов регенерации, у человека прекращается деятельность клеточного обновления, от этого страдают кости. Затем в организме случается нарушение обмена веществ, что приводит к видоизменению хрящей. Кости постепенно становятся тоньше, их плоскость делается шероховатой. Таким образом происходит увеличение нагрузки на отдельные участки.
А также у пациента отмечается понижение объема синовиальной жидкости, из-за этого случается ухудшение питания внутрисуставных элементов. Эти аномалии часто появляются у пациентов старше 55 лет. Но аномалия выражена не так явно, часто у пожилых людей возникает предрасположенность к артрозу тазобедренного сустава.

Причиной врождённой болезни считается дисплазия тазобедренного сустава. Это объясняется недоразвитием или неверным формированием элементов внутри суставов, которые приводят к аномалиям сочленения костей. У новорожденного ребенка суставы образованы не полностью, вертлужная впадина более плоская, а головка кости бедра закрепляется за счёт суставной капсулы и связок. Они очень подвижные. При дисплазии наблюдается недоразвитие суставной части и области бедренной кости, это приводит к аномалии головки бедра.
Развитие и образование сустава у малыша происходит совместно с большими физическими нагрузками. Равномерное повышение давления на плоскость кости образует развитие и рост гиалиновой кости, случается углубление вертлужной впадины, а также рост тканей. При заболевании распределение нагрузок происходит неравномерно, что влечет за собой неверное образование и деформацию суставных хрящей.

Травмирование сустава приводит к аномалии хрящей. При этом внутри образуется воспалительный процесс, это формирует нарастание внутрисуставного давления. Далее происходит нарушение состава специальной жидкости, которая расположена внутри кости. А также случается нарушение питания и происходят аномалии суставов.
Коксартроз, который появился из-за инфекции, вызван разными нагрузками. Обычно это происходит при повреждении суставной капсулы или распространении тока крови. Вне зависимости от того, как проникла инфекция в сустав, появляется процесс воспаления, это приводит к поражению суставных костей. Некоторые микроорганизмы делают сустав воспалённым, отчего образуется заболевание гнойный артрит.
Факторы риска
Есть некоторые факторы риска, которые приводят к появлению заболевания. Предрасполагающими событиями перед возникновением болезни являются следующие:

- Гипотериоз. Эта болезнь объясняется понижением концентрации гормонов щитовидной железы в крови. Это приводит к ожирению пациента, у него нарушается нервная система, и купируется обмен веществ.
- Сахарный диабет. Эта болезнь характеризуется возникновением поражения стенок кровеносных сосудов. Это приводит к наружному кровоснабжению элементов костей.
- Избыточный вес тела. Люди с таким дефектом расположены к возникновению коксартроза, потому что нагрузка на кости увеличена.
- Предрасположенность по генетике. Это связано с родственными болезнями хрящевой или костной ткани, а также с некоторыми формами неправильного развития плода. Наличие генетики по болезни не значит, что малыш заболеет коксартрозом, но вероятность появления болезни у него почти 50%.
Первые признаки бывают скудные и незаметные. Обычно сначала возникает слабость в суставах. Они могут немного припухнуть, но отечности при этом не имеется. Заболевание обнаруживается следующими признаками:
Диагностика тазобедренного сустава
При выраженном заболевании не составит труда определить диагностику коксартроза (это делается по снимкам коксартроза тазобедренного сустава). Но на этой ступени заболевания лечение не всегда оказывается результативным. Для диагностики артроза применяются следующие способы:

- Компьютерная томография (определение коксартроза тазобедренного сустава на рентгеновском снимке).
- Сравнение длины обеих нижних конечностей.
- Магнитно-резонансная томография.

Магнитно-резонансная томография дает представление о заболевании не только костей, но и мягких тканей. Способ определения заболевания заключается в появлении магнитно-резонансного явления. Когда ткани заболевшего оказываются в мощном поле магнитного излучения, то заряжаются какой-то энергией. Информация записывается особыми датчиками. Таким образом выявляется состав и форма тканей в исследуемой части.
Другой метод определения болезни — это сравнение длины конечностей. Пораженная нога оказывается более короткой, чем здоровая. Но метод бесполезен, если обе ноги заражены артрозом. В этом случае они оказываются укорочены в одинаковой мере. Для замера конечностей применяются костные ориентиры. Это позволяет получить и сравнить данные о пациенте.
Способы лечения
Лечение потребует меньших усилий в самом начале заболевания, когда не произошла максимальная деструктуризация суставов, и функция хрящей еще не нарушена. По мере усложнения заболевания возникают аномалии в области суставов, происходит их перестройка, возникают остеофиты. Это затрудняет лечение. Можно следующими методами проверить тазобедренный сустав на коксартроз:
- Определение сужения суставной кости компьютерной томографией.
- Выявление деформации рентгенографией.
Если заболевание точно выявлено, то приступают к лечению механическими, народными, биологическими, физиотерапевтическими методами. А также используются различные медикаменты, массаж, проводится физзарядка и гимнастика. Лечение направлено на устранение неприятных ощущений, ускорение восстановления хряща, активизацию кровоснабжения пораженного сустава, увеличение его подвижности.
Лечение медикаментами является наиболее важной частью терапии коксартроза. После определения коксартроза сустава назначаются для лечения следующие медикаменты:
- Нестероидные противовоспалительные лекарства (НПВП). Сюда относятся Диклофенак, Индометацин, Пироксикам, Хондроитин-АКОС, Мовалис.
- Хондропротекторы (глюкозамин и хондроитинсульфат). К этой группе причисляются Артра, Юниум.
- Сосудорасширяющие медикаменты: Трентал.
- Кремы и мази: Меновазин, Эспол, Никофлекс.
- Продукты для лечебного компресса: Бишофит.
- Миорелаксанты: Мидокалм.

Медикаментозное лечение само по себе малоэффективно, если его не сочетать с другими способами терапии. Полезен при артрозе массаж. Он помогает доставлять к пораженным областям кислород, что способствует быстрому заживлению хрящей и суставов. Массирование выполняется не только на заболевшем суставе, но и на частях, прилегающих к нему (крестцовой части, поясничной, нижнего отдела спины, на бедрах). Массаж прописывается совместно с иными методами терапии. После операции массирование сустава назначается не ранее, чем через 3 месяца после хирургического вмешательства. За это время рана полностью заживет.
Физиотерапевтическое лечение назначается после проверки сустава на рентгеновском снимке на коксартроз. Терапия включает следующие способы: тепловое лечение, лазерную терапию, электростимуляцию мышц, магнитотерапию, ультразвуковое воздействие.
Аномалии, которые случаются при артрозе сустава, всегда приводят к изменению походки больного (это помогает визуально определить коксартроз тазобедренного сустава). В итоге развития заболевания случается истончение и деформация кости и сустава. Убавляется объем внутрисуставной жидкости, которая нужна для понижения степени трения внутри костей, что приводит к увеличению нагрузки на суставные области бедренной и тазовой костей .
Здравствуйте.
Хочу обратиться к Вам с проблемой, которая беспокоит меня уже около года.
Началось всё с того, что началась острая боль в области правой ягодицы при движении. Боль отдавала в ногу. Через неделю боль перешла в область паха, из ягодицы почти исчезла. Затем опять в ягодице. Боль была во время движения, поворотов на кровати, даже во время чихания была острая боль. При этом ощущалась боль при прощупывании в районе верха ягодицы, в районе правого отростка поясничного отдела. По утрам очень болело в районе среднего отдела позвоночника. Когда просыпался - делал зарядку и боль проходила. Примерно через неделю острых болей, стало полегче. Но полностью боль при движении меня не отпускала. Ходил на массаж спины и поясницы - особого результата не дало. Сделал рентген позвоночника. Сказали, что на рентгене остеопороз. Отправили на денситометрию. Сделал - сказали, что справа кальция вымывается чуть больше, чем слева. Результаты анализов прилагаю. Сделал МРТ поясницы. Сказали, что спина в хорошем состоянии. Пошел на прием к неврологу. Диагноз - умеренная люмбалгия. Направили на электрофорез (с магнезией) пояснично-крестцового отдела и ультразвук с гидрокортизоном. Прошел 10 сеансов - результата кардинального не было. Также назначили Мускофлекс и Мидокалм в/м, мазь Випросал, Витрум Остеомаг (пил 2 месяца), ЛФК. Также невролог посмотрел анализ денситометрии и сказал, что сделали неправильную интерпретацию, что нужно было смотреть на другие цифры, а по ним остеопороза нет. Затем у меня было некоторое затишье по болям, но я не могу сказать, что всё прошло полностью. Боль была еле заметна. Через пару месяцев начали щелкать тазобедренные суставы. При щелчке боли не ощущаю. Наоборот, есть боль, движение ногой, щелчок и боль на мгновение уходит. Щелкает не так часто, просто участилось. Сделал рентген тазобедренных суставов. Написали - коксартроз справа. Я сделал через пару месяцев повторный в другом месте - сказали, что суставы в норме. Пошел на прием к неврологу. Он опять написал - умеренная люмбалгия, сказал, что коксартроз поставить не может, но кое-какие изменения справа видит. Назначил при болях парацетамол (у меня язвенная болезнь желудка, поэтому нестероидные пить не стоит, опять же по словам врача), Алфлутоп в/м 20 дней (Алфлутопа в моем городе нет, поэтому купил Драстоп - заменитель), мазь Випросал, массаж вдоль позвоночника, ЛФК. Я также принимаю Кальций+Д3 и Терафлекс. Заметил, что когда начинаю растягивать правую грушевидную мышцу - то она очень болит. Уже пару месяцев при ходьбе боль отдает в ногу. Причем я заметил, что боль как по передней, так по бокой и по задней поверхности бедра. Бывает, что боль отдает ниже к голеностопу. Когда ложусь, то чувствую ноющую боль, и бывает часто пульсирующая боль в области голени (в разных точках). Также заметил, что начал щелкать коленный сустав, а также в нем бывает ноющая боль. Анализы прилагаю.
Очень прошу проконсультировать меня в данном вопросе, т.к. это большая проблема для меня.


Забыл сказать, что мне 26 лет, муж., рост 184, вес 75. Также в течении четырех лет меня постоянно беспокоили гланды (постоянно был гной). Начали выкручиваться коленные суставы (без боли). Примерно два года назад удалили гланды. Сделал недавно анализ на ревмофактор, сказали, что анализ идеальный.







![]()
Yevgeny, здравствуйте!
Вы можете обратиться к любому врачу форума на странице его личного профиля или в переписке, дав ссылку на свою тему и задав вопросы, которые Вас интересуют.
Таким образом Вы обратите внимание докторов на свою ситуацию.
Это ускорит ответ специалистов.
Читайте также:


