Посттравматическое воспаление мягких тканей что это такое

Содержание статьи
- Лечение посттравматического отека мягких тканей
- Важные правила первой помощи при травме, чтобы не нарастал отек: видео


Скопление жидкости в межклеточном пространстве или, иными словами, отёчность, это патологическое состояние организма. Почему же отекают разные части тела и в частности – ноги? Возникает ли такая проблема у здоровых мужчин и женщин или она всегда является признаком серьезных патологий? Что делать, если у вас появились отеки?

Посттравматический отек нижних конечностей
К сожалению, спровоцировать появление отечности может большое количество причин. Среди них:
- малоподвижный образ жизни;
- нарушение водно-солевого баланса;
- болезни основных систем организма, в особенности, сердечно-сосудистой и лимфатической;
- нарушения в работе органов ЖКТ, почек и печени;
- инфекции и воспаления в костных структурах.
Часто отёчность возникает как реакция тканей на механическое повреждение. Выраженность симптома зависит от характера полученной травмы, локализации и вовлечённости в патологический процесс нервов, сосудов, мышц, сухожилий и связок. В связи с этим посттравматический отёк тканей руки или, допустим, ноги, развивается немного по-разному. Так, отёчность, вызванная переломами и вывихами голеностопного сустава (стопы) выражена ярче, чем отёчность тканей верхней конечности, возникшая из-за ушиба.

Отечность ног: причины и лечение
После получения травмы отёчность, как правило, развивается на 2 день. Столкнувшись с таким неприятным проявлением, мы не всегда оцениваем состояние охваченного отёком участка тела как критическое. Чтобы поражение соединительных тканей в подкожном пространстве не дало осложнений в форме фиброза (Fibrosis), язвы, кисты или слоновости, требуется выполнение определённых терапевтических мероприятий. О том, как проводится лечение посттравматических отеков, далее в нашей статье.
Посттравматический отёк мягких тканей нижних конечностей: лечение
Нижние конечности подвергаются максимальной нагрузке ввиду прямохождения человека. Вероятность получения травм ног крайне велика в течение всей жизни. Поэтому важно знать какой должна быть последовательность действий при развивающемся посттравматическом отёке.
Прежде всего пострадавшему требуется оказание первой медицинской помощи и врачебная консультация и при необходимости – назначение соответствующих лекарственных препаратов. Человек, получивший травму, может потерять чувствительность повреждённого участка нижней конечности. В связи с этим он не всегда может объективно оценить характер травмы. Поэтому очень важно своевременно обратиться к врачам. Ведь симптомы будут только нарастать, и за потерей чувствительности, возникнет боль, припухлость, гематома и пр.
Диагностика при отечности ног
При обращении к врачу им будет произведён осмотр и пальпация, возможно потребуется рентгеновский снимок или УЗИ. Кроме того, чтобы достоверно установить причину и характер сформировавшейся отёчности врачом может быть собран и оценён анамнез сопутствующих травме заболеваний. После того, как причина и характер травмы установлены, специалистом будет назначено лечение. Если состояние пациента позволяет проводить лечение амбулаторно, то он получит рекомендации о том, как в домашних условиях способствовать заживлению гематомы, снимать посттравматический отёк и болевой синдром.
Только совокупность таких мероприятий поможет пациенту восстановить кровообращение, лимфоток, а также привести мышцы, суставы и связки в состояние нормы.
Прежде всего травмированной конечности необходим покой. Для этого двигательная активность должна быть умеренной, а положение ноги в состоянии отдыха – возвышенное. Поверхность для расположения конечности следует выбрать мягкую и ровную.
Корректировать посттравматический отёк также поможет диета и формирование правильных пищевых привычек, хотя бы на время реабилитации. Как минимум следует ограничить употребление соли, которая задерживает жидкость в организме.
Безусловно, важное место занимает местная поддерживающая терапия. Врач назначает мази и гели с заживляющим, противовоспалительным, противоотёчным, ангиопротекторным и обезболивающим эффектами.
В некоторых случаях, для восстановления тканей, устранения боли и посттравматического отёка врачом рекомендуются такие физиотерапевтические процедуры, как:
- магнитотерапия;
- озокеритовые аппликации;
- электрофорез с применением гидрокортизона;

Медицинский трикотаж помогает при борьбе с отечностью
В сочетании с вышеперечисленными методами борьбы с отёчностью может назначаться ношение медицинского эластичного трикотажа различной степени компрессии. Это могут быть гольфы при посттравматическом отёке голеностопа, а также чулки, если отёчность охватила проксимальную часть конечности. Кроме того, могут использоваться эластичные бинты.
Не исключено и применение методов нетрадиционной медицины. Уменьшению и рассасыванию посттравматического отёка будут способствовать различные компрессы и повязки. Они могут быть выполнены на основе тёртого сырого картофеля, измельчённых листьев белокочанной капусты, мёда, пихтового масла и пр. Как правило, все процедуры выполняются курсом и на ночь. Но важно понимать, что заместить основную терапию народными рецептами нельзя.
Видео: важные правила первой помощи при травме, чтобы не нарастал отёк
Для точной диагностики обращайтесь к специалисту.
Для точной диагностики обращайтесь к специалисту.
Читайте также:


Ретикулярный варикоз нижних конечностей: симптомы и лечение
Проявление локального расширения тонких сосудов сетчатого слоя дермы носит название ретикулярный варикоз.


Варикоз у детей: причины, симптомы и лечение
Бывает ли варикоз вен у детей?
УЗИ-диагностика вен нижних конечностей: показания, подготовка к исследованию и техника проведения
УЗИ – это самый широко применяемый метод диагностики человеческого организма.

Хирургическое вмешательство и малоинвазивное оперативное лечение варикозной болезни вен нижних конечностей: необходимость, подготовка, реабилитация и возможные последствия
Согласно медицинской статистике сосудистые заболевания входят в число самых распространённых заболеваний среди населения от 18 до 70 лет.
Как ускорить восстановление организма после операции по удалению варикоза?
Чтобы хирургическое вмешательство было успешным и варикоз после операции не вернулся, крайне важно соблюдать правила реабилитации.

- 13 Августа, 2018
- Ортопедия и травматология
- Мария Иванова
Отек мягких тканей – это поражение, при котором большое количество жидкости скапливается в межклеточном пространстве. Такое состояние в большинстве случаев возникает по причине закупорки лимфатических путей. Устранять воспаление мягких тканей, вне зависимости от места его появления, важно с помощью комплексного лечения, которое назначит лечащий специалист.
Симптомы воспаления в тканях
Важно детально рассмотреть общее состояние организма при воспалительном отеке мягких тканей. Все отеки, которые появляются на теле человека, обладают схожими симптомами и особо не отличаются друг от друга.
На начальной стадии поражения больной может чувствовать боль в конкретном месте (там и начинается процесс воспаления). В течение нескольких часов либо дней воспаленный участок начинает сильно отекать, повышается температура тела пациента, происходит гипертермия.
Если отек гнойного типа, то ткани не только подвергаются сильному воспалению, но и со временем начинают отмирать. При таком поражении у больного значительно возрастает температура тела, может возникнуть лихорадка. В этом случае все симптомы будут говорить о том, что в организме находятся вредные вещества.

Главной причиной заболевания является поражение организма человека инфекцией, в результате которой воспаление распространяется по всему телу. Особо сложно пациент переносит воспаления на лице. Иногда они действительно подвергают опасности жизнь и здоровье больного. При воспалении тканей на лице важно незамедлительно обратиться за помощью к врачу, затягивать в этом случае крайне опасно. Важно помнить, что большие скопления гноя начинают самостоятельно вскрываться. Устранять экссудат своими усилиями без консультации доктора нельзя.
Виды поражений
Вся симптоматика воспаления мягких тканей разделена на отдельные группы. Выделяют следующие классификации воспаления:
- процесс воспаления;
- болевые ощущения, связанные с травмированием области;
- интоксикация организма;
- лимфостаз;
- трудности с метаболизмом;
- появление трофических язв.
Основная классификация
Специалисты определяют несколько разновидностей воспалительных процессов мягких тканей. В медицинскую группу включены следующие формы поражения:
- Появление фурункулов. Такое воспаление мягких тканей обусловлено формированием скоплений гноя. С течением времени экссудат начинает поражать ткани в области волосяного фолликула, а также вокруг соединительной ткани, которая находится рядом с прыщиками.
- Фурункулез – второй вид воспаления. Его принято относить к болезням хронического характера. Патология в короткие сроки распространяется по мягким тканям. На поверхности кожи лица и тела при таком поражении появляется большое количество фурункулов. В зависимости от стадии заболевания, образования могут быть крупными либо мелкими.
- Карбункул – это острый процесс, распространяющийся на волосяные фолликулы и сальные железы. Нужно отметить, что образования распространяются не только по коже, но и затрагивают подкожную клетчатку.
- Абсцесс – поражает определенный участок тканей, причиной является гной, который со временем скапливается в большом количестве и локализуется. В дальнейшем абсцесс поражает и внутренние органы.
- Бурсит – еще одна форма воспаления, которое в большинстве случаев затрагивает синовиальные сумки. Внутри начинает скапливаться экссудат.
- Мастит – воспаление, происходящее в молочных железах женщин и мужчин.
- Панариций – воспаление мягких тканей пальцев рук и ног человека. В некоторых случаях воспалительный процесс также распространяется на суставы и костную ткань больного.
- Парапроктит – воспалительный процесс, затрагивающий ткани прямой кишки.
- Гидраденит - воспаление тканей потовых желез.
- Лимфаденит – воспаление, которое распространяется на лимфатические узлы.
Основные причины
К главной причине воспалительного процесса в тканях относят поражение организма бактериями и опасной инфекцией. В большинстве случаев это происходит при поражении стафилококками. Редко инфекцией выступает кишечная палочка и другие анаэробные бактерии.
По поверхности тела воспаление разносится посредством расчесов, а также из-за несоблюдения правил личной гигиены.
Ухудшение патологии
У любой болезни все воспалительные процессы делятся на основные стадии, которые со временем начинают прогрессировать. На первой стадии заболевания больной не ощущает никакой отрицательной симптоматики. Сначала в области инфицирования начинает нарушаться кровообращение, после полностью заражаются мягкие ткани. При начале воспаления капилляры могут значительно уменьшиться в размере, а мышцы гипертрофироваться и потерять прежнюю структуру.
При отсутствии эффективного лечения на первой стадии поражения заболевание начинает стремительно переходить на следующий уровень. На второй стадии все ткани в пораженном месте начинают сильно отекать, у больного возникают первые болевые ощущения. Под воспаленной тканью скапливается лишняя жидкость (ее становится настолько много, что пораженная область начинает увеличиваться в размерах, появляется отек).
На второй стадии поражения не следует начинать прием обезболивающих средств, чтобы избавиться от боли. Не нужно пытать начинать самостоятельное лечение, лучше всего сразу же отправиться к врачу, чтобы тот смог определить точную причину поражения. На третьей стадии заболевания у пациента может произойти нагноение тканей, что опасно для здоровья.
Лечение воспалительного процесса
Лечение воспаления мягких тканей начнется с противовоспалительных мероприятий, антибактериальной терапии, а также улучшения иммунитета. Если выбранный способ лечения не приносит никакого эффекта, то в обязательном порядке проводится операция по устранению очага поражения.
Степень выраженности болезни в разы уменьшается, если воспаление вскрывается самостоятельно. Но на любой стадии очаги поражения важно тщательно обеззараживать и дезинфицировать.
Существуют действенные способы, которые помогут снять воспаление мягких тканей:
- бактерицидное лечение. Оно включает в себя прием антибактериальных медикаментов;
- лекарства, помогающие избавиться от воспаления: УВЧ-терапия, использование электрофореза с раствором кальция хлорида;
- улучшение иммунной системы;
- интенсивная терапия;
- облучение;
- регенеративное лечение;
- анестетики для улучшения состояния пациента;
- инфракрасное облучение;
- прием антибиотиков при гнойном воспалении мягких тканей.
Поражение стопы
В зависимости от конкретной причины появления, отек стопы может обладать хроническим или же эпизодическим характером. Отек стопы в большинстве случаев появляется по причине сердечной недостаточности, заболевания почек либо печени. Также причиной воспаления мягких тканей стопы может быть физическое воздействие со стороны, к примеру, удар стопы об угол либо перелом.
Разрыв связок, растяжение, вывихи и различные смещения – также распространенные причины отечности. Воспаление может произойти из-за подвывиха стопы, перелома костей пальцевых фаланг, повреждения плюсневых костей стопы, врожденных анатомических нарушений.
Отек стопы проходит на фоне сильной боли и дискомфорта, которые появляются по причине усиления нагрузки на голеностопный сустав и воспалительного процесса. Способ лечения стопы будет выбираться с учетом причины возникновения воспаления.
Отечность нижних конечностей
Воспаление мягких тканей ног происходит при нарушении венозного лимфатического тока, увеличения проницаемости капилляров, трудности со связыванием жидкости и белков. К отеку и воспалению могут привести переломы конечностей, сильный ушиб колена, разрыв сухожилий либо связок.

Воспаление мягких тканей ноги приводит к сильной отечности определенного участка. Выраженную форму патология приобретает при артритах и бурситах. При этом больной жалуется на наличие сильной боли и на красноту кожи.
Поражение мягких тканей руки
В большинстве случаев воспаление мягких тканей руки происходит медленно (в течении нескольких лет), а симптоматика усиливается постепенно. К симптомам начала воспаления относят:
- неприятные ощущения, болезненность возле лучезапястного сустава;
- при движении больной рукой можно услышать хруст;
- заметны отеки, краснота на коже, повышается температура рядом с пораженным местом или суставом;
- ухудшается подвижность конечности, тяжелее дается захват предметов.
На ранних стадиях поражения пациент ощущает дискомфорт и боль в месте пораженного сустава при резких движениях (при сгибании руки либо отведении первого пальца в сторону). Особенно сильно боли проявляются при смене погоды либо в ночное время.
Без оказания нужных лечебных мероприятий патология перерастает в хроническую форму, которая проходит совместно с дистрофическими изменениями тканей:
- сухожилия становятся толще;
- начинается процесс окостенении;
- лучевые и локтевые ткани разрастаются, появляются остеофиты.
В конце всех процессов костно-фиброзный канал сужается, вдавливая соединенный нерв и сосуды, которые находятся близко к сухожилию. Ущемление нерва происходит с:
- сильной болью острого характера;
- понижением температуры тела, болевыми ощущениями в руке;
- чувством покалывания и онемения возле руки.
Борьба с поражением
Патологии данного типа принято лечить консервативным путем. Если воспаление мягких тканей вторичной формы и происходит на фоне другого заболевания, то с самого начала важно устранить первопричину.
Для эффективного лечения важно обеспечить больной конечности полный покой и комфорт. Для этого руку сгибают в локте и фиксируют в таком положении специальной повязкой. Для наилучшей фиксации лучше всего воспользоваться лучезапястными ортезами.
Лекарственные препараты врач выписывает для снятия болевых ощущений у пациента и устранения воспаления. Больной должен принимать нестероидные противовоспалительные медикаменты (как в виде мазей, так и в форме таблеток). В некоторых случаях дополнительно выписывают глюкокортикостероиды.
Воспаление сустав кисти
Первые симптомы острого воспаления мягких тканей суставов настолько выражены, что выявить поражение можно самостоятельно еще до похода к врачу: у метеозависимых людей при резкой смене погоды появляются сильные боли в суставах – первый симптом воспалительного процесса.
В некоторых случаях поражение протекает в скрытой форме, но на протяжении нескольких лет симптомы набирают обороты. При хронической форме воспаление часто выявляется уже на той стадии, когда восстановить сустав и устранить изменения в нем не получается.
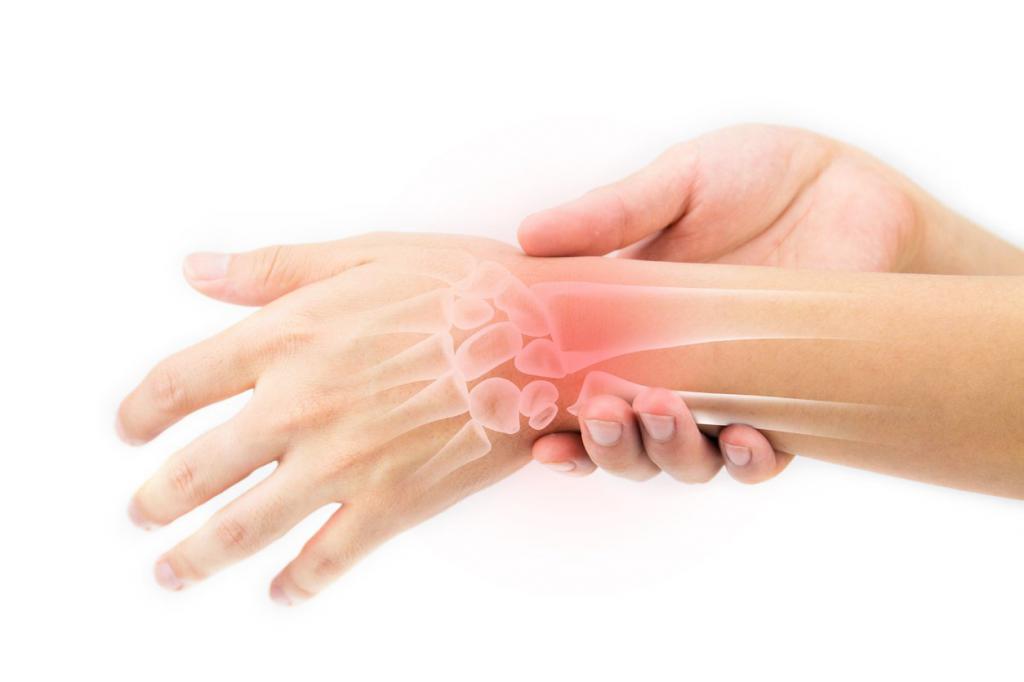
Основные симптомы артрита:
- болезненные ощущения, которые часто появляются совместно с повышением температуры тела. При хроническом поражении боли усиливаются после покоя конечности;
- скованность по утрам, которая продолжается от 2 до 20 минут;
- чувство онемения либо покалывания в месте воспаления, характерный хруст при движении;
- заметная отечность тканей;
- нарушение структуры сустава при долгом воспалении кисти руки.
Лечение периимплантита
Воспаление мягких тканей зуба при периимплантите отличается тяжелой симптоматикой. К основным симптомам относят:
- покраснение десны и отечность;
- болевые ощущения в месте импланта;
- кровоточивость;
- скопление гноя;
- неприятный запах;
- появление кармана между имплантом и десной;
- сильная подвижность.
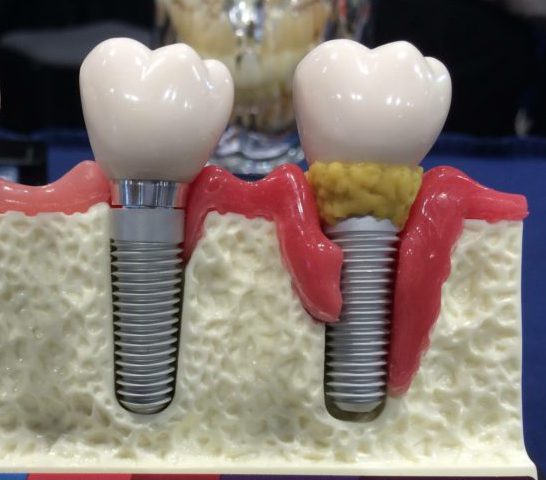
При прогрессировании болезни симптоматика только усиливается, а боль становится выраженнее. Определить степень воспаления можно с помощью рентгена. Для назначения эффективного лечения важно сразу провести консультацию у доктора.
Воспалительные процессы при микозите
При микозите у больного возникают следующие симптомы:
- краснота и отечность десен;
- сильная боль;
- неприятный запах;
- повышение температуры тела;
- непереносимость горячей и холодной пищи.
Лечение воспаления тканей назначает исключительно лечащий специалист. Оно будет заключено в дезинфекции воспаленных участков. Главной целью мероприятий является остановка кровоточивости и воспалительного процесса. Для профилактики от развития воспаления важно тщательно следить за гигиеной ротовой полости, включая область имплантов. Самым опасным фактором, который может привести к утрате импланта, считается табак. Именно по этой причине от такой вредной привычки важно как можно скорее избавиться.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
В клинической практике врачей любой специальности травма мягких тканей и опорно-двигательного аппарата занимает важное место. Наибольший уровень этого вида травм отмечается у мужчин в возрасте 20–50 лет, а у женщин – 30–59 лет, причем во всех возрастных группах данный показатель значительно выше у мужчин. По характеру повреждений около 50% травм – это вывихи, растяжения капсульно-связочного аппарата, травмы мышц и сухожилий, переломы костей верхних и нижних конечностей. Известно, что на любую травму организм отвечает неспецифической воспалительной реакцией – реактивным воспалением, которая является адаптационной и защитной реакцией и клинически проявляется болью, отеком и нарушением функции поврежденной области.
В лечении пациентов с повреждениями опорно-двигательной системы важной задачей является достижение быстрого и стойкого анальгетического эффекта, особенно в раннем посттравматическом или постоперационном периодах. Для решения этой задачи применяются нестероидные противовоспалительные препараты (НПВП), которые обладают как противовоспалительным, так и анальгетическим действием.
Как известно, действие НПВП основано, прежде всего, на ингибиции циклооксигеназ – ЦОГ-1 и ЦОГ-2. В современной фармакологии принято выделять селективные ингибиторы ЦОГ-1 и неселективные ингибиторы ЦОГ-1 и ЦОГ-2, преимущественно селективные ингибиторы ЦОГ-2 и высокоселективные ингибиторы ЦОГ-2 [1].
Позитивный лечебный эффект НПВП связан с подавлением активности ЦОГ-2 (циклооксигеназа 2-го типа). Этот фермент, участвующий в каскаде распада поврежденных при травме и других поражениях клеточных мембран, отвечает за выделение провоспалительных простагландинов и других медиаторов воспаления не только в суставах, но и в других органах и тканях, в первую очередь в стенках сосудов.
Выбор конкретного препарата определяется двумя основными параметрами: эффективностью и безопасностью [2, 3]. Длительное применение НПВП создает опасность целого ряда нежелательных реакций, основной из которых является их ульцерогенное действие. Чем более селективен препарат в отношении ЦОГ-2, тем менее выражен этот эффект, однако в то же время уменьшается анальгетическое действие препарата. У неселективных ингибиторов ЦОГ-1 и ЦОГ-2, наоборот, повышается риск нежелательных реакций со стороны желудочно-кишечного тракта (ЖКТ), но усиливается противовоспалительное и обезболивающее действие [1]. При необходимости проведения длительного курса лечения предпочтение обычно отдают селективным ингибиторам ЦОГ-2 [4].
Принципиальным моментом, который следует учитывать при выборе НПВП, считается скорость достижения клинического эффекта. Особое значение этот параметр имеет при купировании острых болевых синдромов, например травматического генеза. Известно, что НПВП с хорошей биодоступностью, максимально быстро создающие высокую пиковую концентрацию в крови, являются наиболее эффективными средствами для ургентного обезболивания. Быстрое развитие обезболивающего эффекта определяет необходимость их применения у пациентов с травмой и воспалением мягких тканей и опорно-двигательного аппарата. Однако большинство НПВП являются неселективными, что вызывает большое количество побочных эффектов и значительно снижает возможность использования лекарственных препаратов.
Преимущества селективных ингибиторов ЦОГ-2 в терапии болевых синдромов, в т.ч. при травме и в послеоперационном периоде, хорошо известны [5]:
1. Достоверное уменьшение частоты развития нежелательных явлений со стороны ЖКТ, почек, печени.
2. Отсутствие негативного влияния на синтез основных компонентов матрикса суставного хряща в отличие от неселективных НПВП.
3. Возможность длительного применения при заболеваниях и травмах суставов и пролонгация противовоспалительной терапии при необходимости (упорный синовит и др.).
Препаратом, обладающим указанными выше свойствами, является нимесулид. Ключевое значение имеет его высокая биодоступность – уже через 30 мин. после перорального приема достигается значимая концентрация препарата в крови, составляющая не менее 25% от максимальной. Полный обезболивающий и противовоспалительный эффект нимесулида отмечается через 1–3 ч после приема [6–8].
После перорального применения у здоровых добровольцев нимесулид (таблетка 100 мг) быстро всасывается и распределяется. Максимальная концентрация (Cmax) составляет от 2,86 до 6,50 мг/л, время до достижения максимальной концентрации (tmax) – 1,22–2,75 ч после применения. Средний период полувыведения – от 1,80 до 4,73 ч. Стабильный уровень концентрации достигается в течение 24–48 ч при ежедневном пероральном или ректальном приеме 2 р./сут. [9]. При клиническом использовании НПВП в течение длительного времени у пожилых пациентов, которые обладают повышенной чувствительностью к этим препаратам, довольно часто наблюдаются побочные эффекты [10]. Безопасной альтернативой в таких ситуациях является применение местных НПВП, что приводит к уменьшению системных побочных явлений.
Проведенное группой авторов исследование эффективности местного применения нимесулида показало, что данное лекарственное средство проникает трансдермально и достигает биофазы (синовиальной жидкости) в достаточной для производства его главной фармакологической активности (ингибирование ЦОГ) концентрации и, следовательно, оказывает положительное клиническое воздействие на болевой синдром, тугоподвижность суставов и адекватное функционирование пораженного органа [11]. Следует отметить, что степень проникновения препарата и скорость достижения биофазы зависят от его липофильности и увлажнения рогового слоя эпидермиса, а также от состояния барьерной функции кожи [12]. Клинический эффект данных средств определяется концентрацией действующего вещества, оптимальной терапевтической дозой, обеспечивающей анальгетический и противовоспалительный эффекты. Гели по сравнению с мазями являются более перспективной лекарственной формой, т.к. имеют рН, близкий к рН кожи, не закупоривают ее поры, быстро и равномерно распределяются. При их использовании создается высокая концентрация действующего вещества в периартикулярных тканях, а в кровоток препарат поступает в минимальной концентрации, не вызывающей каких-либо системных нежелательных реакций [13].
Клиническая эффективность топических средств при различных заболеваниях опорно-двигательного аппарата, включая травмы мягких тканей, суставов и связочного аппарата, была изучена в ряде исследований. Согласно полученным данным, в случае острой фазы артрита (первые 18 ч), как и в случае хронической фазы артрита (14 дней), гель нимесулид оказался эффективнее, чем гели диклофенак и пироксикам [14]. Применение нимесулида показало быстрое наступление лечебного эффекта. Авторами был сделан вывод, что хороший анальгетический эффект геля, содержащего нимесулид, позволяет применять препарат локально, что может быть более безопасным и эффективным методом лечения, чем назначение внутрь или ректально [15].
Основанием для проведения открытого сравнительного исследования геля диклофенак и геля нимесулид при РА послужил дискутируемый в литературе вопрос о выраженности анальгетического эффекта неселективных и селективных по отношению к ЦОГ-2 НПВП [16]. В результате оказалось, что анальгезирующий эффект обоих препаратов сопоставим. Выраженность боли в исследуемом коленном суставе достоверно уменьшалась как при ходьбе по ровной местности, так и при подъеме/спуске по лестнице в обеих группах. Скорость наступления эффекта была различной, в среднем составляла 30 мин., длительность аналгезии сохранялась от 4 до 6 ч, что свидетельствует о необходимости трехразового нанесения геля на пораженный сустав в течение суток. Эффект локальной терапии оценили как хороший 37,9% больных, применявших гель нимесулид, и 33,3% лечившихся гелем диклофенак, как удовлетворительный – 48,3 и 50% соответственно. Не отметили эффекта трое больных, получавших нимесулид, и пятеро – диклофенак. Переносимость гелевых форм была хорошей, побочных реакций (местных и системных) авторами не отмечено.
Согласно результатам метаанализа 86 рандомизированных клинических испытаний, в которых НПВП для местного применения сравнивались с плацебо, другими НПВП для местного использования или НПВП для перорального приема, локальные НПВП значимо превосходят плацебо по эффективности [13]. В этот обзор были включены исследования, в которых боль являлась клиническим исходом при острых (травма мягких тканей, растяжения и вывихи) или хронических заболеваниях (остеоартрит и ревматизм). Было показано, что при острых болях местное лечение эффективнее плацебо уже на 1-й нед., при хронических – через 2 нед. терапии. Нежелательные явления – как местные (3,6%), так и системные (0,5%) – встречались редко и были сопоставимы с плацебо. Согласно полученным данным, местное применение НПВП достоверно эффективнее плацебо, а число локальных (6%) и системных (3%) нежелательных явлений и количество больных, прервавших лечение из-за побочных реакций, было сопоставимым с числом больных, получавших наружно НПВП, и на фоне лечения плацебо [17].
В результате проведения оценки качества лечения больных остеоартрозом методом анкетирования исследователи выявили, что больные выполняют рекомендации врача главным образом в части проведения симптоматической терапии и широко используют местное лечение НПВП [18].
В некоторых ситуациях использование местных топических средств либо невозможно, либо не дает достаточного анальгезирующего эффекта, например при травме позвоночника и значительно выраженном болевом синдроме. В таких случаях необходимо и вполне оправданно использование пероральных анальгетиков, содержащих нимесулид. Так, исследование итальянских авторов показало высокую эффективность нимесулида у больных с переломом позвоночника на фоне остеопороза [19].
Применение пероральных форм нимесулида показало высокую клиническую эффективность и при острой патологии плечевого сустава [20]. Так, авторами в ходе двойного слепого плацебо-контролируемого исследования при сравнительной оценке эффективности обезболивания во время острого воспаления плечевого сустава установлено, что анальгезирующая способность нимесулида в дозе 100 мг значительно превосходит таковую диклофенака в дозе 75 мг при сравнимой безопасности применения. Аналогичные результаты были получены и в другом исследовании [21], в ходе которого проведена сравнительная оценка эффективности диклофенака и нимесулида при острой патологии плечевого пояса.
Хорошую эффективность и переносимость нимесулида у больных травматологического профиля зафиксировало исследование, проведенное группой итальянских исследователей среди детей с острой травмой в возрасте от 7 до 14 лет. В результате исследования обезболивающего потенциала нимесулида у этой категории больных установлено, что данный препарат обладает высокой анальгезирующей активностью, сравнимой с эффективностью наркотических анальгетиков, но при этом его использование не приводит к росту числа побочных эффектов от проводимой терапии [22].
Одной из самых частых причин обращения за медицинской помощью является спортивная травма, которая не сопровождается нарушением целостности костных структур, не требует оперативного лечения и длительной иммобилизации, но при этом ее наличие ухудшает качество жизни человека и требует обезболивания и эффективного купирования симптомов, таких как боль, отек и ограничение движений в конечности. При проведении мультицентрового исследования эффективности и безопасности лечения так называемых малых спортивных повреждений установлены эффективность и преимущества применения нимесулида у данных больных. Так, применение пероральной формы нимесулида в дозе 300 мг/сут. позволило полностью купировать симптомы повреждения и вернуться к привычной спортивной активности всем больным, получавшим лечение, при этом не зафиксировано побочных эффектов исследуемого препарата [23].
Заключение
Обзор современной литературы показал, что проведение лечебных мероприятий с включением в состав комплексной терапии НПВП, содержащих нимесулид, оказывается эффективным для различной патологии, в т.ч. и при травме мягких тканей и опорно-двигательного аппарата. В совокупности представленные данные свидетельствуют о хорошей переносимости и отсутствии системных нежелательных реакций, свойственных НПВП, при сравнительно высокой эффективности лечения.
Читайте также:


