После васкулита опять сыпь


через каждые 2 недели появляется сыпь
Видать опять волнообразная. Врачи грят мол режим диету не соблюдаем(((((
Здравствуйте!Геморагический васкулит лечится терпение , настойчивость
немного затрат если хотите вылечить ребенка . Звоните 89644195233
а вы что предлагаете?
У меня в 2006 году был васкулит на ногах выступила сыпь не могла наступать на пятки меня на скорой увезли в мед центр в приемный покой,а на следующий день туда же привезли мою одноклассницу и подругу с этим же васкулитом её даже в москву на самолёте отправляли и даже там доктора не справились и её доставили обратно в якутск в мед центр ну и на следующий день она умерла у меня на глазах я с ней перед смертью разговаривала она жаловалась,что в мед центре плохо кормят! Так до слёз обидно меня доктора спасли вылечили,а подругу не спасли!
господи нашли чем успокоить.
Добрый день!Геморрагический васкулит относится к иммуннодефицитным коллагенозам.Классическая медицина только поддерживает состояние.Нужны растительного происхождения мощные антиоксиданты с очищающим,противовоспалительным ,восстанавливающим эффектом на клеточном,субклеточном уровне.Лечение длительное,волнообразное,но результат восстановления увидите в течении года.Приходите с медкартой.Помогу.Тел-89241667056.Людмила Максимовна
все она травками лечит! Когда же ей заинтересуются правоохранительные органы
А где вы ведете прием? У меня ребенок 5 лет недавно перенес васкулит, все формы, сейчас долечиваемся гормонами. Хотелось бы проконсультироваться.
Slavochka0974, здравствуйте. вижу что сообщения 4летней давности,но может повезет) Как ваш васкулит,вылечили,были ли еще высыпания,сыну 13 мучаемся год ,сейчас гармонами начали,и вот ждем.
Марина, здравствуйте! Сейчас все хорошо. Тоже лечились гормонами, после выздоровления год никакой нагрузки, 3 года прививки не ставили, и никаких иммуностимулирующих лекарств, типа, арбидол, кагоцел. Желаю скорейшего выздоровления!
Марина, здравствуйте ,подскажите, удалось ли вам победить болезнь, переживаю за дочь ,полтора месяца лежали в больнице ,лечили гормонами ,делали капельницы, выписали домой, диету соблюдаем, карантин пьем ,витамин а ,витамин е ,но пятнышки появляются ,немного ,но есть ,как долго это будет происходить, я сильно боюсь ,перестала форумы ,смотрю некоторые пили аскорутин, а нам его не назначили, напишите
мой муж умер почти два года назад из за этой болезни
халатность врачей, неправильное лечение, раньше никогда не слышала о такой болезни
у меня дочка болела васкулитом
после больницы 6 мес на строгой диете сидели. И не она одна а всей семьей, чтоб не соблазнять. потом 6 мес придерживались диеты. Сейчас кушает все. Первое время каждый месяц сдавали анализы. Потом раз в 3 мес. Сейчас раз в полгода. Прошло почти 3 года тьфу тьфу. Очень опасное заболевание.
Поделитесь опытом в лечении. Как вы соблюдали охранительный режим? Ходили ли в детский сад?
строгий постельный режим и диета
В первую очередь режим - если будет вставать высыпания так и будут появляться, ну и диета, конечно же если такое рецидивирующее течение надо попробовать гормоны, но это врач решает. Заболевание опасно прежде всего угрозой желудочно-кишечных кровотечений, иногда перитонит может быть, ну и конечно же поражением мелких сосудов почек, что ведет к хронич. почечной недостаточности со всеми его последствиями. Заболевание очень серьезное и требует дисциплины от ребенка и родителей,в конце концов от того как он выйдет из этого состояния зависит его дальнейшая жизнь. Пугать не хочу, но у моей одноклассницы удалили обе почки и пересадили чужую. именно из-за последствий этого заболевания. Многие выздоравливают полностью, у детей течение более легкое чем у взрослого.
Васкулиты – это заболевания, при которых поражаются сосуды. В дальнейшем патологический процесс часто распространяется на разные органы и ткани.
Существует большое количество различных видов васкулитов, каждый из которых сопровождается поражением определенного вида сосудов и собственными специфическими симптомами.
Наиболее распространенные виды васкулитов:
- Уртикарный васкулит – заболевание, при котором происходит поражение мелких сосудов, преимущественно венул (мелких вен) и появление на коже пятен по типу крапивницы.
- Аллергический васкулит – поражение сосудов при различных аллергических реакциях.
- Геморрагический васкулит (болезнь Шенлейна-Геноха) – заболевание, при котором отмечается поражение капилляров и мелких артерий.
- Узелковый периартериит – заболевание, поражающее преимущественно сосуды мелкого и среднего размера.
- Неспецифический аортоартериит (болезнь Такаясу) – заболевание, поражающее аорту и отходящие от нее крупные артерии.
- Гранулематоз Вегенера – васкулит, при котором происходит поражение мелких сосудов верхних дыхательных путей, легких и почек.
- первичные – развиваются в качестве самостоятельного заболевания;
- вторичные – возникают в качестве проявления другого заболевания.
- Невозможно установить первопричину.Не удается выявить фактор, который первоначально привел к возникновению заболевания.
- Одинаковое развитие. В результате тех или иных причин происходят нарушения иммунитета, развиваются аутоиммунные реакции. Вырабатываются антитела, которые, соединяясь с различными веществами, образуют иммунные комплексы. Последние оседают на стенках сосудов и вызывают воспаление.
- Хроническое течение. Все системные васкулиты протекают в течение длительного времени. Чередуются обострения и ремиссии (улучшение состояния).
- К обострениям обычно приводят одни и те же факторы: введение вакцин, различные инфекции, переохлаждение, длительное пребывание на солнце, контакт с аллергенами.
- Поражение разных органов и тканей: кожи, суставов, внутренних органов. Аутоиммунные процессы развиваются во всем теле, но преимущественно в тех местах, где находятся большие скопления сосудов.
- При всех видах васкулитов помогают лекарственные препараты, подавляющие иммунитет.
Анатомия сосудов
Стенка любой артерии состоит из трех слоев: внутреннего, среднего и наружного. Они могут иметь разное строение и толщину, в зависимости от размеров, положения и функции артерии.
Типы артерий:
- эластический;
- мышечный;
- смешанный.
Аллергический васкулит
Симптомы аллергического васкулита зависят от того, в какой форме он протекает.
Проявления аллергического васкулита в зависимости от формы течения болезни:
Проявления разных видов аллергических васкулитов различаются между собой очень сильно. Поэтому после выявления жалоб и осмотра пациента поставить диагноз очень сложно.
Обследование при аллергическихваскулитах:
Уртикарный васкулит
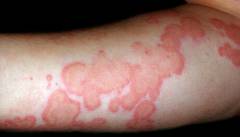
Основной симптом уртикарного васкулита – сыпь. Она напоминает таковую при крапивнице: на коже появляются волдыри красного цвета.
Различия между сыпью при крапивнице и уртикарном васкулите:
| Исследование | Описание | Как проводится |
| Общий анализ крови | Выявляется ускорение оседания эритроцитов – признак воспалительного процесса. | Для проведения общего анализа крови обычно берут кровь из пальца или вены. |
| Иммунологические исследования | Обнаруживается повышение концентрации антител и некоторых других веществ, отвечающих за аутоиммунное воспаление. | Для исследования обычно берут кровь из вены. |
| Общий анализ мочи | Обнаружение в моче примесей крови и белка свидетельствует о вовлеченности почек. | |
| Биопсия кожи | Является основным, наиболее информативным методом при уртикарном васкулите. Это изучение фрагмента кожи пациента под микроскопом. Обнаруживают признаки воспаления и некроза (гибели тканей).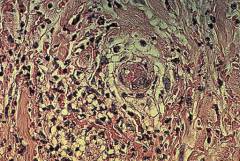 | Кожу для исследования берут при помощи соскоба, иглы, либо отсекают небольшой фрагмент скальпелем. |
Геморрагический васкулит
Геморрагический васкулит является аутоиммунным заболеванием. Из-за избыточной реакции иммунной системы в крови образуется большое количество иммунных комплексов. Оседая на стенках сосудов изнутри, они приводят к развитию воспаления.
Факторы, провоцирующие развитие геморрагического васкулита:
- ангина – воспаление миндалин, вызванное бактериями-стрептококками;
- обострение хронического воспаления миндалин (тонзиллита);
- фарингит – воспаление глотки, вызванное инфекцией;
- введение некоторых вакцин и сывороток, по отношению к которым у пациента имеется непереносимость;
- переохлаждение.
Заболевание известно под разными наименованиями, но геморрагический васкулит - термин, применяемый Е. М. Тареевым и В. П. Насоновой, наиболее точно определяет сущность этой патологии.
Этиология и патогенез васкулита . До сих пор остаются достаточно обоснованными инфекционная, токсическая, медикаментозная, алиментарная, травматическая, аллергическая, аутоиммунная и генетическая теории. Суммируя эти разнообразные данные и включая воздействие таких экзогенных факторов, как радиация, температурные влияния, следует считать геморрагический васкулит полиэтиологическим заболеванием. В патогенезе геморрагического капилляротоксикоза в последние годы доказана роль аутоиммунных патологических процессов с фиксацией иммуноглобулинов IgG, IgM, IgA, IgD в эндотелии сосудов и участием фракций комплемента С1, СЗ, С4.
Особенно интенсивно изучаются сложные иммунные сдвиги под влиянием бактериальной инфекции. Л. Ф. Пильтиенко и Т. П. Герасимова выявили у больных геморрагическим васкулитом высокий титр АСЛ-0 и АСГ, а также положительные результаты бластной трансформации лимфоцитов, базофильной дегрануляции и лейкоцитолиза с антигенами гемолитического стрептококка и стафилококка. По данным реакции локального аутоиммунного гемолиза установлена высокая активность противоэритроцитарных аутоантител, что свидетельствует о значительных аутоиммунных изменениях под влиянием очагов хронической инфекции
В. В. Латышева установила высокую комплементарную активность сыворотки у больных системными формами васкулитов; улучшение и клиническое выздоровление сопровождались снижением уровня комплемента. Известно, что активация комплемента сочетается с интенсификацией деятельности калликреин-кининовой и фибринолитической систем, высвобождением биогенных аминов, образованием белкового токсического фактора (анафилотоксина), вызывающего острое повреждение сосудов. При формировании патологического иммунокомплекса антиген - антитело в эндотелии сосудов и периваскулярной ткани образуются, помимо анафилотоксина, и другие токсические протеиназы (некрозин, лейкотоксин, фибринолизин, лейкоцитиназа), повреждающие, в первую очередь, сосудистую и около-сосудистую ткань.
Таким образом, геморрагический васкулит Шенлейна-Геноха по своему генезу является результатом сложного взаимодействия инфекционно-токсических и аутоиммунных реакций.
Симптомы геморрагический васкулита . Среди многочисленных клинических вариантов синдрома Шенлейна-Геноха выделяют так называемую молниеносную, некротическую, форму, которая все чаще встречается, особенно в детском возрасте. Заболевание начинается внезапно в виде множественных полиморфных высыпаний: геморрагические пятна петехиального и пурпурозного характера, узелки, везикулы, пустулы, пузыри. Возможно поражение слизистых оболочек полости рта и гениталий. Течение болезни циклическое с чередованием относительного улучшения с резким ухудшением и постепенным вовлечением в процесс все новых органов и систем. Возникают полиартрит, полисерозит, гломерулонефрит, диффузный миокардит, полиневрит. В активном периоде наблюдаются лихорадка септического типа, периодические боли в животе, суставах, мышцах, резкая астенизация, мелена, носовые кровотечения. На коже и слизистых оболочках геморрагические пятна трансформируются в экхимозы с пузырными, язвенными и некротическими элементами. Заболевание, как правило, заканчивается летально.
Помимо этой драматической разновидности, описанной Fellox в 1887 г., существуют более доброкачественные формы. Шенлейном в 1839 г. описана пурпура ревматическая, манифестирующая отечностью, гиперемией и артралгиями крупных суставов с петехиальными и пурпурозными элементами.
В 1868 и 1874 гг. Генох и Шеби-Буш независимо друг от друга наблюдали в детском и юношеском возрасте пурпурозный дерматоз, сочетающийся с поражением внутренних органов, чаще всего желудочно-кишечного тракта и почек. Эту разновидность называют абдоминальной пурпурой (полиморфные геморрагические элементы пятнистого, папуло-везикулезного, буллезного и уртикарного характера на коже и слизистых рта и гениталий). В период прогрессирования процесса могут возникнуть язвенно-некротические и экхиматозные поражения. В связи с тем, что эффлоресценции появляются не одновременно, клиническая картина кожной сыпи имеет пестрый вид и весьма напоминает полиморфную экссудативную эритему. Патология кожи и слизистых оболочек сочетается с поражением желудка и кишечника. Наряду с лихорадкой и недомоганием, больных беспокоят болезненные тенезмы, мелена, диарея, перитонеальные симптомы.
О. К. Шапошников и Н. В. Деменкова различают простую пурпуру, без выраженных висцеральных поражений, и две тяжелые формы - кожно-суставную и висцеральную. Простая форма капилляротоксикоза проявляется симметричными геморрагическими пятнами на коже разгибательнрй поверхности верхних и нижних конечностей. Иногда петехиальные или пурпурозные элементы бывают на лице и ушных раковинах. Мелкие точечные петехии наблюдаются также на слизистой оболочке щек, мягкого и твердого неба, языка, задней стенки глотки, пищевода и желудка. При простой пурпуре, представляющей собой наиболее легкую форму геморрагического васкулита (обычно разрешается в течение 2-3 недель), прогноз благоприятный, с каждым последующим рецидивом сыпь становится менее обильной и постепенно угасает, становясь все менее заметной.
Диагноз геморрагического васкулита . Хотя геморрагические проявления на коже и слизистых оболочках распознаются легко, дифференциальный диагноз с симптоматическими пурпурами у больных гипертонией, уремией, сахарным диабетом, лекарственными аллергиями и другими заболеваниями представляет значительные трудности. В этих случаях решающее значение приобретают данные анамнеза, детального обследования больных смежными специалистами, иммуноаллергического исследования (для исключения гиперергических состояний и непереносимости лекарственных препаратов). Аллергический васкулит Руитера и геморрагический васкулит Шенлейна-Геноха дифференцируют с большой группой геморрагически-пигментных дерматозов.
Лечение геморрагического васкулита направлено на устранение этиологических и патогенетических факторов. Так как инфекционные, токсические и другие экзо- и эндогенные факторы осуществляют свое действие преимущественно через посредство аллергических, иммунных механизмов, основной задачей является применение десенсибилизирующих и иммунокорригирующих препаратов. При очагах хронической инфекции проводят их санацию. Применение антибиотиков необходимо согласовывать с антибиотикограммой и результатами тестов на их переносимость. Пенициллины и сульфаниламиды следует назначать с особой осторожностью ввиду их высокой аллергизирующей активности. Поэтому больным васкулитами чаще назначают эритромицин, фузидин натрия, линкомицин и цепорин в соответствии с возрастом и массой тела ребенка.
Из десенсибилизирующих средств наиболее действенны кальциевые соединения: кальция глюконат, глицерофосфат, пантотенат и пангамат. Одновременно с ними применяют антигистаминные препараты. С целью активизации иммунных резервов используют анаболические соединения: неробол, декадураболил, нероболетта, метилурацил, калия оротат, фитин. Для нормализации сосудистой проницаемости и уплотнения эндотелия сосудов особенно показаны витамины (аскорбиновая кислота, рутин, биотин и витамин U). Назначают также средства, улучшающие трофику и вегетососудистые функции. Среди них хорошо зарекомендовали себя андекалин депопадутин, про-дектин, солкосерил, дипрофен, витамины В6, компламин, никошпан и др.
При тяжелых формах синдрома Шенлейна-Геноха (особенно при молниеносной, некротической) показано лечение глюкокортикоидами, которые оказывают активное противовоспалительное и десенсибилизирующее действие, нормализуют физико-химическое состояние межуточного вещества соединительной ткани, особенно периваскулярных зон, и угнетают образование аутоантител. Также показаны при тяжелых разновидностях геморрагического васкулита производные хингамина (плаквенил, делагил, резохин), нестероидные противовоспалительные средства (напросин, реопирин, пирабутол, бруфен, вольтарен, индоцид и др.).
Исследования В. В. Кулаги показали у больных аллергическими васкулитами избыточное содержание биологически активных веществ типа серотонина, брадикинина, медленно реагирующей субстанции аллергии, патологически изменяющих резистентность и проницаемость сосудов. Поэтому используют средства, обладающие антисеротониновым действием (резерпин, дезерил, динезин, перитол, сандостен и др.).
Для наружного лечения , имеющего второстепенное, вспомогательное значение, в период петехиальных и пурпурозных высыпаний применяют мази (ацеминовую, дибуноловую, венорутоновую, солкосерил), способствующие восстановлению эластичности и плотности сосудистых стенок. При эрозивно-язвенных проявлениях используют эпителизирующие мази (Вишневского, Микулича, солкосерил, ируксол). Больные всеми формами аллергических васкулитов подлежат диспансерному наблюдению с проведением профилактических противорецидивных мероприятий, заключающихся в санации очагов инфекции, предупреждении аллергизирующих экзо- и эндогенных влияний.

- Причины появления геморрагического васкулита у детей
- Симптомы
- Почечная форма
- Поражение кожи и органов брюшины
- Кожно-суставная форма
- Кожная форма
- Общеклинические аспекты
- Методы исследования
- Схема лечения
- Диета
- Осложнения и прогноз
Причины появления геморрагического васкулита у детей
Возникновение геморрагического васкулита обусловлено формированием иммунных клеток наряду с повышением активности белковых соединений. Белковые фракции перемещаются с током крови, откладываются внутри мелких сосудистых сплетений, провоцируют асептическое разрушение сосудистых структур.

Геморрагический васкулит у детей характеризуется появлением симптомов со стороны суставов, почек, кожных покровов и органов ЖКТ
На фоне поражения капиллярных стенок происходит увеличение их проницаемости. Формируются тромбы и фибрины. Именно это объясняет появление характерной клинической картины - кожно-геморрагический синдром с вовлечением в патологический процесс суставов, почек, органов ЖКТ.
Точные причины системного заболевания не изучены, однако клиницисты выделяют ряд предрасполагающих факторов, которые прямо или косвенно влияют на возникновение геморрагического васкулита:
- перенесенные инфекции бактериального, вирусного, грибкового или паразитарного генеза, включая осложненное их течение;
- различные патологии органов кроветворения, заболевания крови, например, гемофилия;
- длительная медикаментозная терапия, преимущественно, антибактериальными препаратами из группы макролидов, пенициллинов или антиаритмических препаратов;
- лейкозы;
- отягощенный аллергоанамнез - дети с высоким аллергическим ответом состоят в особой группе риска;
- наследственная предрасположенность и генетические причины;
- перенесенные операции.
Способствовать развитию заболевания способны и другие причины:
- инсоляция;
- укусы местных или экзотических насекомых;
- переохлаждение; злокачественные опухоли;
- хронические интоксикации;
- метаболические нарушения;
- сахарный диабет;
- эндокринные патологии и нарушение гормонального фона.
В большинстве случаев истинную причину системного заболевания установить не удается. Некоторые клиницисты предполагают, что негативное воздействие пусковых механизмов происходит только при условии геномных мутаций, повышенных иммунных реакций организма.
Симптомы
Первичные проявления у детей обычно связаны с поражением органов ЖКТ и опорно-двигательнгоо аппарата. Детская форма характеризуется обратимостью патологии при функциональной недостаточности почек.
При своевременно оказанной помощи заболевание проходит уже спустя 1-2 месяца без тяжелых последствий. Признаки геморрагического васкулита у детей классифицируют по типу поражения того или иного органа.
Почечная форма
Поражение почек при геморрагическом васкулите напоминает течение хронического гломерулонефрита.
Симптомы почечной формы:
- общее недомогание, слабость;
- проявления интоксикации;
- дизурические расстройства;
- отечность;
- появление в моче белка, эритроцитов;
- повышение артериального давления.
При острой форме имеет место интенсивная протеинурия - потеря белка с мочой. Иногда заболевание протекает латентно, однако при этом возрастает риск развития почечной недостаточности.
Поражение кожи и органов брюшины
Заболевание начинается с острых спастических болей в брюшине, сыпи. Болезненность обусловлена геморрагическими высыпаниями внутри стенок эпигастрия, органов пищеварительной системы. Интенсивность приступов чаще умеренная, не приводит к функциональным расстройствам.

Лечение направлено на купирование симптомов и основной причины заболевания
При локализации острой боли в пупочной области или справа внизу живота подозревают воспаление червеобразного отростка. Васкулит может стать причиной необоснованных операций по удалению предполагаемого аппендицита.
В рвотных массах отмечается кровь или ее измененная консистенция. При благоприятном течении симптомы проходят уже на 3 сутки. Осложения обусловлены развитием перитонита.
Кожно-суставная форма
Поражению подвержены, преимущественно, суставы нижних конечностей: тазобедренная кость, колени, голеностопный сустав. Встречаются случаи артрита лучезапястного сустава, локтей. При осмотре наблюдается симметричная отечность пораженных конечностей, покраснение.
Среди распространенных жалоб выделяют:
- повышение температуры тела;
- нарушение суставной подвижности;
- недомогание, апатия;
- боли при любой физической нагрузке.
У детей младшего возраста наблюдается изменение психоэмоционального статуса: плаксивость, капризность, желание больше лежать. Степень поражения сильно варьирует. Боли могут быть кратковременными или хроническими, что характерно для выраженных изменений.
Суставные поражения у детей обратимы. Через несколько дней отечность и болезненность проходят, а двигательная функция суставов восстанавливается. Очаги деформации редкость, свойственны только пациентам с отягощенным ревматологическим анамнезом.
Кожная форма
Симптомы кожной формы геморрагического васкулита связаны с появлением геморрагической сыпи. Характер высыпаний сильно варьирует. Сначала появляется плотный узелок розового или красного оттенка, который бледнеет при надавливании. С течением времени оттенок сыпи становится почти багровым или синюшным, не изменяется при пальпации. Высыпания мелкоточечные или крупные, иногда сливаются в единый конгломерат.

Диета - важный аспект успешного лечения геморрагического васкулита у детей
Сыпь локализуется на ягодицах, животе, конечностях. Иногда следы мелкоточечных геморрагий встречаются на слизистых полости рта. Другие симптомы обусловлены зудом, жжением, отечностью, сопутствующим покраснением.
Общеклинические аспекты
По типу течения клиницисты различают молниеносную, подострую, острую и хроническую формы геморрагического васкулита. Молниеносная форма отличается стремительным нарастанием симптомов - лихорадочный синдром, болезненность в суставах, животе, неудовлетворительное самочувствие. Гипертермия вскоре купируется.
При обширном патологическом процессе имеет место развитие желудочно-кишечных кровотечений, некроза слизистых оболочек внутренних органов.
Состояние ребенка при молниеносной форме всегда крайне тяжелое, в патологический процесс вовлекаются практически все органы и структуры, и в 100% - почки. Отсутствие реанимационной помощи приводит к гибели.
Подострое и острое течение развивается постепенно, сопровождается умеренными болями, недомоганием, высыпаниями. При отсутствии лечения заболевание может перейти в хроническую форму. Геморрагический васкулит в хронической форме отличается опасными последствиями, включая развитие почечной недостаточности.
Методы исследования
Диагностика геморрагического васкулита у детей не составляет трудностей. Лабораторные и инструментальные методы исследования оправданы при отягощенном течении васкулита.
Более детального исследования требуют почечная и суставная формы болезни. Проводится анализ крови на содержание белка, лейкоцитов, эритроцитов. Применяется рентгенологическое исследование грудины, ультразвук органов ЖКТ и почек, нефросцинтиграфия, биопсия очагов кожных высыпаний. Заболевание дифференцируют от прочих форм патологического воспаления сосудов с характерной симптоматикой. К таким относится тромбоцитопеническая пурпура.
Схема лечения
Лечение заболевания носит консервативный характер. При осложненном течении ребенку требуется госпитализация, проведение реанимационных мероприятий при необходимости.
Тромбоцитопеническая пурпура - форма геморрагического васкулита со схожими симптомами
По ходу терапии назначают следующие препараты:
- гормоны;
- иммунодепрессанты;
- нестероидные противовоспалительные средства;
- антигистаминные препараты;
- абсорбенты;
- обезболивающие при возникновении болей;
- антикоагулянты;
- витамины группы В.
Лечение зависит от возраста ребенка, клинического анамнеза, общего соматического статуса. Общее нахождение в стационарных условиях - 2-3 недели. В острый период пациенту показан постельный. В тяжелых случаях проводят плазмоферез, переливание крови, вливание иммуноглобулинов, гемодиализ.
Диета
Терапия включает лечебное питание. При системном заболевании детям требуется щадящая диета, которая заключается в исключении агрессивных пищевых компонентов: шоколада и какао, цитрусовых, красящих напитков, газированной воды, продуктов с глутаматом натрия и усилителями вкуса, всех красных фруктов и ягод. Подобные ограничения показаны и в острый период заболевания.
Диета рекомендована и для профилактики. Иногда изменение режима питания носит пожизненный характер.
Осложнения и прогноз
Геморрагический васкулит у детей приводит к ряду серьезных последствий. Опасным осложнением является хроническая почечная недостаточность, спровоцированная злокачественным течением гломерулонефрита. Тяжелая аллергическая пурпура нередко провоцирует кровотечения органов эпигастрия, мозговые кровоизлияния. Обильные кровотечения могут привести к коме, коллапсу. Летальные случаи с наибольшей частотой регистрируются при молниеносной форме ГВ. Клинические рекомендации носят индивидуальный характер.
Прогноз зависит от формы течения болезни. При легкой форме прогноз благоприятный. Молниеносная форма может привести к гибели ребенка, что связано с мозговым кровоизлиянием. Летальность обусловлена стремительным развитием почечной недостаточности. Своевременное лечение и соблюдение врачебных рекомендаций снижают риск осложнений и необратимых последствий.
До сих пор ученые не пришли к единому выводу на счет механизма развития, поскольку такой антиген практически никогда найти не удается. С другой стороны остальные формы васкулитов, скорее всего, также связаны с аллергическими проявлениями, но на антигены, которые пока не установлены.
Кто в зоне риска?
Причиной проявления аллергического васкулита легко могут стать опасные инфекции, которые вызваны одним из следующих возбудителей или факторов:
- стафилококк;
- вирус гриппа;
- первичный билиарный цирроз печени;
- регулярные простуды, гайморит и ОРВИ;
- стрептококк;
- недостаточность α1-антитрипсина;
- лепра;
- ВИЧ-инфекция;
- гепатит А, В и С;
- фиброз забрюшинного пространства;
- вирус герпеса;
- рецидивирующий полихондрит;
- сахарный диабет 2 типа;
- палочка Коха (туберкулёз);
- подагра;
- воздействие радиации;
- лишний вес.
В зоне риска люди с пищевой аллергией, пациенты, принимающие антибиотики, контрацептивы (из категории оральных) и большие дозы витаминов. Опасна болезнь и для тех, кто работает с продуктами химической промышленности – моющими средствами, антисептиками, бензином и другими нефтепродуктами.
Как развивается васкулит?
Развитие аллергического васкулита с красной сыпью на поверхности кожи начинается с того, что организм человека сталкивается с каким-то аллергеном. Иммунная система распознает его и начинает производство антител – иммуноглобулинов, после чего запускается следующий механизм:
- Выработанные антитела свободно циркулируют вместе с кровью человека до того момента, пока он снова не встретится с вызвавшим их появление аллергеном. После повторного попадания аллергена в организм, иммуноглобулины перерастают в иммунные комплексы.
- Происходит связь антител с мембранами клеток, находящихся непосредственно на поверхности кровеносных сосудов (их называют эндотелии).
- Иммунные комплексы вызывают мощное аллергическое воспаление, приводящее к постепенному разрушению сосудистой стенки. Глубина васкулитного поражения напрямую зависит от выраженности воспалительного процесса.
- Через брешь в стенке сосуда в него попадает не только лишь жидкая часть крови, но лейкоциты и эритроциты. Именно это приводит к округлым кровоизлияниям разной величины. Из-за них развивается воспаление, и проявляются все остальные симптомы, зависящие от места поражение.
Аллергический васкулит затрагивает артериальные и любые по размеру венозные сосуды. Чем тоньше стенка эндотелия, тем быстрее происходит её разрушение. От заболевания страдают капилляры, мелкие вены и питающие их артерии. Самые яркие симптомы разрушения видно на кровеносных сосудах эпидермиса кожи. Но при этом от недуга страдают и органы – сердце, поджелудочная железа, кишечник, почки (снижается уровень фильтрации крови), желудок и даже суставы.
При АНЦА-СВ (ассоциированный васкулит) наблюдается сильное поражение почек и их морфологические изменения. К отличительным особенностям протекания недуга относят:
- сочетание с симптомами некротизирующего васкулита;
- умеренная артериальная гипертензия;
- протеинурия (не превышает 3 г за 24 часа);
- склонность к быстропрогрессирующему течению (наблюдается снижение СКФ почти на 50% за первые несколько недель).
Классификация и разновидности васкулитов
Аллергические васкулиты разделяют на типы непосредственно по области поражения, глубине возникшего воспаления, внешнему виду сыпи и общему клиническому проявлению (комплексный анализ имеющихся симптомов). Если речь идёт о поражениях кожи, то выделяют следующие виды:
- васкулит геморрагический (синонимы, используемые в медицинской сфере – анафилактическая пурпура, болезнь Шёнлейна-Геноха, иногда его называют капилляротоксикоз);
- лейкоцитокластический – распад ядер лейкоцитов, выявляется при гистологическом исследовании;
- уртикарный васкулит (в медицинских кругах известен, как некротический уртикароподобный васкулит);
- ревматический (системный) – напрямую связан с волчанкой и артритом;
- полиморфный васкулит (доктора называют его аллергический артериолит Руитера);
- гранулематозный – внутри сосудов образуются гранулы, замедляющие или останавливающие проток крови;
- узловатый васкулит (узловатая эритема, редко появляется из-за медикаментов);
- васкулит папуло-некротический (недуг, аналогичный синдрому Вертера-Дюмлинга);
- гиганотоклеточный – приводит к тяжелому поражению крупных артерий;
- узловато-язвенный васкулит (втрое название – хроническая узловатая эритема).
Особенности
Не все знают, что васкулит – это патологическое состояние, которое характеризуется выраженными внешними изменениями структуры кожи, преимущественно воспалительного характера. Отличительной чертой заболевания является то, что такие пациенты страдают от аллергических заболеваний или обладают повышенной чувствительностью к тем или иным веществам.
Наличие наследственного фактора также принимается во внимание. Для данной разновидности заболевания свойственно симметричное поражение покровов кожи в виде высыпаний геморрагического характера, в большей мере на участках вокруг крупных суставов.
Первичные признаки
Аллергический васкулит следует подозревать в следующих случаях:
- у больного наблюдается аллергологический анамнез, то есть аллергия на продукты питания или какие-то химические вещества;
- достоверно установлен факт контакта больного с веществом, которое для него является аллергеном;
- если сыпь или другие симптомы появляются сразу после взаимодействия с аллергенным веществом или вскоре после него.
Сыпь может визуально появляться при многих хронических заболеваниях инфекционного либо же аутоиммунного типа, так что она не всегда свидетельствует о васкулите. Для точной диагностики необходимо применять иммунологические методики, позволяющие выявить в крови антитела, вступающие в реакцию с аллергеном.
Причины возникновения
Даже опытные специалисты часто бывают бессильны в установлении точной причины возникновения васкулитов. Не всегда помогает и тщательное изучение анамнеза пациента.
Самыми часто встречающимися факторами, которые приводят к заражению, считаются:
- аллергия на составляющие медикаментов, которые принимал пациент;
- недавно перенесенные заболевания, вызванные инфекциями или вирусами;
- специфическая реакция иммунитета на внешний раздражитель;
- появление осложнений у больных синдромом Шегрена;
- поражение герпесом слизистой оболочки глаз и рта;
- нарушение функций печени, гепатиты, цирроз;
- кожный туберкулез;
- сердечная недостаточность;
- процессы, приводящие к нарушению обмена веществ;
- артриты;
- хронический тонзиллит, кариес зубов и другие инфекционные недуги;
- отравление алкоголем, наркотическими веществами или никотином;
- длительное воздействие на организм прямых солнечных лучей;
- ушибы и травмы;
- температурный шок и длительное переохлаждение.
Симптомы аллергического васкулита
Яркие симптомы васкулита – симметричная сыпь, расположенная непосредственно на поверхности бедер, ягодиц, ступней или голеней. Немного реже аллергия проявляется на предплечьях, ушах, лице или туловище. При аллергическом васкулите может развиваться практически любая из известных медицине сыпей, но её характеристики будет меняться в зависимости от степени возникшего воспалительного процесса. Распространённые разновидности сыпи:
- Эритематозные пятна – имеют неправильную форму, но чётко очерченные границы.
- Уртикарная сыпь – уплотнения на коже, носящие розовый цвет. Образующиеся волдыри не имеют полости и сильно зудят.
- Сосудистые пятна – развиваются при разрушении сосудов кожи. Если они имеют размер до 20 мм, то их называют розеолами, если больше – эритемами. При плавном надавливании пальцем на пятно оно исчезает, но через время появляется снова.
- Папулы (узелки) – болезненные или нет уплотнения на коже, могут быть диаметром от 1 до 20 мм.
- Везикулы – пузырьки с кровянистым содержимым. Они иногда образуются в центре папул, но быстро подсыхают, создавая твёрдую корочку. Такая сыпь называется пустула.
- Пурпура – выглядят как геморрагические сосудистые пятна, то есть зоны, где проявилось кровоизлияние. Края такой сыпи выглядят размытыми и не имеют чётких очертаний. Пятна размерами до 10 мм называют петехиями, а крупные – гематомами. Они выглядят как синяки и могут иметь окрас от темно-лилового до жёлто-зелёного.
- Буллы – пузырьки диаметром свыше 5 мм. Имеют кровавое наполнение и после созревания вскрываются. На их месте образовывается эрозия, то есть участок повреждённой кожи, где отсутствует практически весь поверхностный слой эпидермиса.
Полостные пузырьки, как и петехии или гематомы, имеют склонность к некрозу. Они приводят к отмиранию целых участков кожи, после которых остаются рубцы или трофические язвы. Участки с эрозией, наоборот, склонны к инфицированию и без должного лечения могут загноиться. Для борьбы с ними применяются антибиотики и местные (примочки, мази, кремы) противомикробные средства.
Признаки поражения или воспаления внутренних органов
Симптомы воспаления и последующего поражения внутренних органов при аллергическом васкулите могут проявляться как до возникновения сыпи, так и после неё. Но в первом случае они лишь затрудняют диагностику заболевания и могут направить доктора по ложному пути. Именно поэтому стоит внимательно относиться к проявлениям болезни и максимально детально описывать врачу симптомы, которые пациента тревожат:
- Поражение суставов – появляется припухлость, гематомы (возникают под кожей) и болезненные ощущения в области сустава. Чаще всего страдают коленные и голеностопные, реже симптомы беспокоят локтевые и плечевые зоны.
- Поражение одной или обеих почек – боли в пояснице будут наиболее яркими симптомами, анализы мочи показывают наличие в ней белков и эритроцитов. При отсутствии должного лечения развивается почечная недостаточность и первичный мочевой синдром.
- Поражение ЦНС – кровоизлияние в мозг, которое сложно диагностируется и требует консультации у невролога.
- Поражение сердца или сердечной мышцы – развивается стенокардия, аритмия, перепады давления, сердечная недостаточность, инсульт и инфаркт.
- Поражение вторичных органов пищеварения и ЖКТ – основные симптомы тошнота (рвота), густые кровянистые прожилки в ежедневном стуле, спастические приступообразные или острые боли в области желудка. Такому васкулиту более подвержены дети и подростки, чем взрослые.
Описанные выше симптомы могут дополняться и общим недомоганием. Пациент ощущает слабость, озноб, скачки давления и температуры, значительно снижается аппетит.
Диагностические процедуры
При подозрении на аллергический васкулит пациенту назначается общий анализ крови (из пальца). На его основе доктор сможет отследить следующие воспалительные патологии:
- замедленное оседание эритроцитов;
- изменение объёма лейкоцитов.
Главной методикой диагностики аллергических васкулитов является биопсия кожи. Она позволяет точно выявить, какие изменения происходят с эпидермисом. Исследования проводятся в специально оборудованной лаборатории.
При скрытом протекании аллергического васкулита пациенту назначают иммунологическое обследование. Оно помогает обнаружить антитела и иммунные клетки, провоцирующие развитие аллергии. На анализ в лаборатории берут кровь из вены.
Диагностика
При постановке диагноза принимаются в расчет следующие факторы:
- Жалобы больного.
- История болезни.
- Клиническая картина.
- Дополнительные методы диагностики:
-
общеклинические исследования (анализ крови (общий, биохимический, на сахар), анализ мочи);
- определение АСЛ-О на предмет выявления заболеваний, спровоцированных B- гемолитическим стрептококком;
- определение ЦИК;
- проведение исследования иммуноглобулинов крови;
- бактериологический анализ мочи, кала, мазков из носоглотки;
- женщинам назначается обследование у гинеколога;
- ПЦР-исследование для обнаружения различных инфекций;
- проведение диагностики сосудов с помощью ультразвука;
- проведение ангиографии и ЭКГ, рентгенографии.
- Консультации специалистов: фтизиатра, дерматолога, кардиолога, ревматолога, сосудистого хирурга, венеролога.
Лечение аллергического васкулита
Аллергический васкулит лечения от вас требует в обязательном порядке. Оно должно носить комплексный характер и непосредственно зависеть от тяжести протекания недуга или выявленных симптомов.
Первым делом больной изолируется от контакта с аллергеном:
- отменяется лекарственный препарат, вызывающий аллергию;
- из рациона питания убираются аллергенные продукты;
- накладывается табу на взаимодействие с бытовой химией и моющими средствами.
Если заболевание протекает в лёгкой форме, то пациенту выписываются антигистаминные препараты 2 и 3 поколения, дополненные ангиопротекторами, способствующими восстановлению сосудистой сетки. Снять воспаление помогут медикаменты из группы НПВС.
При тяжелом течении васкулита больной нуждается в стационарном лечении. Интенсивная терапия включает в себя следующие препараты:
- глюкокортикоидные гормоны – в высокой дозировке выписывают Преднизолон, Дексаметазон, Гидрокортизон;
- антибиотики широкого спектра действия, они помогают избежать осложнений инфекционного или микробного характера;
- Хлористый кальций – вводится пациенту внутривенно через капельницу;
- препараты, снижающие свертываемость крови и помогающие избежать образования тромбов – Гепарин, Фраксипарин;
- ингибиторы протеолиза (лекарства, препятствующие разрушению белков) – это может быть Овомин, Трасилол, Контрикал или Гордокс (вводятся посредством капельницы).
Поскольку васкулит носит аллергический характер, то к употреблению антибиотиков нужно подходить с осторожностью. Главное, избежать полипрагмазии – необоснованного назначения большого списка лекарственных препаратов, которые могут негативно сказаться на печени, почках и других внутренних органах. Для снижения нагрузки пациенту могут быть показаны варианты экстракорпорального очищения крови:
- гемодиализ (наиболее распространён);
- гемосорбция;
- плазмаферез;
- плазмосорбция.
Выбор методики очистки крови зависит от состояния больного, поставленных терапевтических целей и технического оснащения клиники.
Местное лечение при васкулите предусматривает использование мазей: противовоспалительных, ранозаживляющих, гепариновых или имеющих в составе антибиотики.
Без лечения васкулит приводит не только к хроническим дерматитам и косметическим дефектам кожи, но и к более серьёзным последствиям:
- почечно-печеночная недостаточность;
- полинейропатия;
- абсцессы брюшной полости;
- инвагинация кишечника;
- легочные кровотечения.
Глюкокортикостероиды
Стероидные гормоны можно применять местно, перорально, парентерально и даже ингаляционно, все зависит от того, где локализован основной очаг повреждения и какова цель лечения.
Парентеральное введение глюкокортикостероидов проводится только в условиях специализированного терапевтического стационара, поскольку необходим постоянный контроль на состоянием человека. Данные препараты разрешено использовать в педиатрии, особой опасности они не создают.
Профилактика заболевания
Чтобы исключить развитие аллергического васкулита у пациентов, склонных к этому недугу, следует соблюдать ряд простых правил:
- ежедневная зарядка утром и много активных действий на протяжении дня (хорошо скажется на самочувствии посещение спортзала 3 раза в неделю);
- исключение контактов с аллергенными веществами;
- своевременное диагностирование, выявление симптомов и лечение заболеваний кожи;
- строгое соблюдение правил личной гигиены;
- избегание переохлаждений зимой и перегреваний на солнце летом;
- отказ от всех вредных привычек (в первую очередь от употребления алкоголя и курения);
- запрет на прием лекарств без рекомендации доктора.
Не стоит заниматься самолечением или покупать лекарственные препараты без назначения врача. Высыпания и кровоизлияния на коже свидетельствуют, что аналогичные процессы происходят и с внутренними органами. Аллергический васкулит требует правильной диагностики и экстренной медицинской помощи.
Что это такое?
Аллергический васкулит — болезнь, поражающая стенки сосуды вследствие аллергической реакции. Аллергический васкулит (далее АЛ) объединяет под собой несколько самостоятельный заболеваний, которые, по сути, являются его формами.
Болезнь может поражать людей любых возрастов и полов, однако, признаки аллергического васкулита у детей и взрослых могут отличаться.
- Так, в детском возрасте пятна имеют геморрагический характер и расплывчатые границы, ярко-красный оттенок. Местами пятна могут сливаться.
- У взрослых пятна, наоборот, чёткие.
Статистика показывает, что разные формы заболевания в большей степени проявляются у определённых групп. Так, геморрагический васкулит часто поражает детей до 14 лет. [adsense1]
Читайте также:


