От чего может быть линейная склеродермия
Склеродермия – аутоиммунное заболевание, поражающее глубокие слои дермы. Оба его типа: бляшечный и линейный, очень похожи, но имеют разные внешние проявления. И для того, чтобы вовремя распознать недуг и обратиться к врачу, важно знать, как выглядит бляшечная склеродермия.
Особенности болезни
Линейная склеродермия – это подвид очаговой склеродермии, которую от бляшечной фермы отличают очертания образований на поверхности кожи. У больного на эпидермисе лице и теле присутствуют пятна, по форме напоминающие удары саблей или лентой. На протяжении разных стадий они имеют различный цвет и вызывают разные ощущения при тактильном прикосновении к коже, в зависимости от стадии болезни.
Согласно данным статистики, очаговой, а, следовательно, и линейной склеродермией чаще болеют дети, нежели взрослые.
В этом видео описана линейная и другие формы склеродермии:
Причины возникновения
Склеродермия — аутоиммунное заболевание, а природу явлений, согласно которым антитела иммунитета атакуют неопасные для здоровья антигены, а ткани собственного организма. Существуют большое количество теорий, которые претендуют на обоснование этиологии аутоиммунных процессов, но пока ни одна из них не является научно доказанной.
Что касается непосредственно линейной склеродермии, врачи заметили тенденцию, согласно которой люди, у которых диагностировалась данная патология, имели близким родственников с таким же диагнозом. Таким образом, наследственный фактор недуга виден довольно ярко.
Но для того, чтобы генетически заложенное заболевание проявилось, необходимо воздействие некоего провоцирующего фактора, в роли которого могут выступить:
- отравление;
- переохлаждение;
- недуги нервной системы;
- гормональные расстройства.
То есть, любая нагрузка на иммунитет человека, генетически предрасположенного к патологической активности иммунной системы, может привести к развитию болезни.
- Отравление и длительное пребывание в низких температурах воздействуют на иммунитет напрямую, заставляя его работать активнее.
- А патологии гормональной и нервной системы всегда, так или иначе, влияют на иммунитет, так как иммунная, нервная и эндокринная система тесно взаимосвязаны, и функциональные нарушения в работе одной из них приводит к изменениям и в двух других.
Линейная склеродермия (фото)

Симптомы линейной склеродермии
Линейная склеродермия протекает медленно, зачастую длительное время остается незамеченной, и обнаруживается случайно, например, во время диспансеризации или осмотра врачом в рамках диагностики другого заболевания. ЛС без лечения может входить в ремиссию, но вызвать обострение может любой незначительный фактор, например, простуда.
Клиническую картину линейной склеродермии удобнее рассматривать отдельно в каждой стадии.
- На первой стадии никаких дерматологических проявлений нет. Но человек может заметить изменение (притупление) чувствительности кожи, особенно на холоде, боли в суставах и снижение массы тела.
- На второй стадии на коже лица и конечностей появляются отеки. Определить их можно визуально или путем нажатия пальцем на кожу, после которого остается заметная вмятина.
- На последней, третьей стадии в месте расположения отеков дерма уплотняется, становится толстой и грубой. Ее цвет постепенно меняется с багрового до белого. Поражение тканей дермы распространяется и на мышечную ткань, за счет чего возникает чувство скованности при движениях.
Диагностика
Очаговую склеродермию принято дифференцировать с системной красной волчанкой, дерматомиозитом, лихеном. Но линейная форма недуга имеет такие четкие проявления, что обычно отличать ее от других патологий нет необходимости.
С целью подтверждения подозреваемого диагноза проводятся следующие лабораторные исследования:
- общий анализ крови для определения скорости оседания эритроцитов, эозинофилов и гемоглобина, при линейной склеродермии два первых показателя повышены, последний – снижен;
- биохимический анализ крови для выявления ревматоидного фактора;
- иммунограмма для определения патологической активности иммунитета;
- биопсия кожи и изучения взятой ткани под микроскопом для выявления типичной для склеродермии морфологической картины.
Лечение
Лечение линейной склеродермии проводится комплексно, медикаментозными и физиотерапевтическими методами.

Физиотерапия используется как дополнение к медикаментозному лечению, либо как самостоятельный метод при дебюте патологии, когда клиническая картина его не развернута полностью, а есть лишь отдельные признаки недуга.
Для того чтобы улучшить процесс регенерации кожи и замедлить атрофический процесс, рекомендуется прибегать к массажу, грязелечению, кислородным барокамерам. Нелишней будет и лечебная физкультура, в особенности когда речь идет о недуге конечностей.
Среди аппаратных методов наибольшей эффективностью пользуются:
- лазер;
- электромагнит;
- электрофорез;
- фонофорез.
Кроме того, во время лечения важно поддерживать состояние иммунной системы продолжительным глубоким сном, правильным сбалансированным рационом.
О лечении и особенностях линейной склеродермии расскажет врач в видео ниже:
Лекарственную терапию можно проводить исключительно под контролем врача. Дело в том, что для полного излечения требуется прием препаратов не менее 6 месяцев, но непрерывно пить необходимые лекарства нельзя, так как они могут негативно отразиться на здоровье. Поэтому врач составляет индивидуальный план терапии, при котором курсы разбит на несколько частей, чтобы организм смог передохнуть от воздействия препаратов, но при этом склеродермия держалась под контролем.
Для лечения используются следующие препараты:
- Пенициллиновые антибиотики:
- Amoxicillinum;
- Ampicillinum;
- Oxacillinum.
- Препараты-ферменты:
- Chymotrypsinum;
- Lydase.
- Антагонисты кальция:
- Magne B6;
- Nifedipinum.
- Сосудорасширяющие средства:
- Mildronate;
- Trental;
- Acidum nicotinicum.
В качестве средств для местного применения используются мази: Ретинол, Актовегин, Метилурацил.

Народное лечение при линейной склеродермии можно разделить на две категории:
- укрепление иммунной системы изнутри;
- мази и лосьоны для внешнего применения, снижающие выраженность симптомов.
Укреплению иммунитета способствуют спиртовые отвары из растения под названием красная щетка. Не менее двух недель следует трижды раз в день употреблять капли из расчета 2 капле на 1 кг веса. После того корневище одуванчика заваривается кипятком (1 ст. л. корня на 220 мл воды) и пьется дважды в сутки до приема пищи.
Компрессы можно сделать из свежих листьев растений, например, из мякоти алоэ, которая прикладывается к местам поражения кожи и фиксируется бинтом. А мази можно изготовить из животного жира, которые смешивается с отварами растений, обладающими регенерирующими свойствами, например, полынь.
Профилактика заболевания
Профилактику линейной склеродермии можно условно разделить на защиту иммунитета и защиту непосредственно кожи.
- Защита иммунитета – это,
- в первую очередь, его укрепление: правильное закаливание, сбалансированное питание, надлежащее лечение возникающих заболеваний.
- Во-вторых, важно оберегать иммунную систему от повышенной нагрузки: проводить правильную профилактику вирусных и бактериальных заболеваний, устранение очагов хронической инфекции.
- Защита кожи особенно актуальна в том случае, если наследственный фактор отягощен склеродермией. Важно не допускать переохлаждения кожи, чрезмерного загара, воздействия на дерму химических веществ.
Осложнения
При своевременном и правильном лечении риск развития осложнения минимален. Но если терапия не была проведена вовремя, антитела иммунной системы могут начать атаковать не только соединительную ткань кожи, но и ткань других органов.
Прогноз

При правильно проведенном лечении прогноз линейной склеродермии благоприятен, при чем как у взрослых, так и детей. Но важно довести терапию до конца, чтобы патология не рецидивировала через некоторые время под воздействием провоцирующих факторов, что также вполне реально. Как уже подмечали сердце, почки и суставы могут стать мишеням осложнений при таком недуге.
Болезни кожи, волос, ногтей
Общее описание
Линейная склеродермия — это очаговая склеродермия с участками поражения в виде полос уплотнения, изменения цвета кожи.
Данная форма заболевания чаще встречается у детей. Могут быть семейные случаи заболевания.
Симптомы линейной склеродермии
Постепенно появляются очаги уплотнения кожи (чаще в области лба), начинающиеся с волосистой части головы (напоминают рубец от удара саблей). Реже встречаются поражения ног в виде трудно заживающих изъязвлений. Данная патология часто сочетается с синдромом Рейно, суставным синдромом.
Очаговая склеродермия начинается медленно, незаметно. Склеродермические изменения могут обнаружиться случайно. Течение принимает хронический характер с обострениями и длительными ремиссиями.
Факторами, провоцирующими обострение, являются инфекции, переохлаждение.
В течении очаговой склеродермии отмечается 3 стадии:
- Стадия отека.
- Стадия склероза (уплотнения).
- Стадия атрофии.
При физикальном осмотре кожи выявляют единичные плотные неравномерные полосовидные образования буро-коричневого или желтоватого цвета.

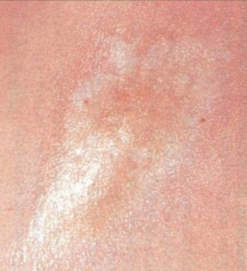

Диагностика
Диагноз ставится на основании дерматологической картины. Проводятся общий анализ крови (эозинофилия, повышение скорости оседания эритроцитов), исследование крови (гипергаммаглобулинемия, ревматоидный фактор, антиядерные антитела, гипокомплементемия), капилляроскопия ногтевого ложа.
- Системная красная волчанка.
- Дерматомиозит.
- Лихен.
Лечение линейной склеродермии
Лечение назначается только после подтверждения диагноза врачом-специалистом. В начале заболевания показаны антибиотикотерапия, витаминотерапия, сосудистые препараты. При выраженном склерозе — ферменты, физиолечение.
Профилактика: защита кожи от переохлаждения, вибраций, травм, воздействия раздражающих веществ.
Имеются противопоказания. Необходима консультация специалиста.


- Пенициллин (антибиотик широкого спектра действия). Дозировка: препарат вводится внутримышечно по 100000 ЕД через каждые 3 часа, на курс — 12000000–15000000 ЕД.
- Лидаза (Гиалуронидаза) — препарат с протеолитической активностью. Дозировка: при рубцовых поражениях п/к (под рубцово-измененные ткани) или в/м (вблизи места поражения) вводят по 64 УЕ (1 мл) через день; весь курс составляет 15 инъекций. Спустя месяц лечение лидазой повторяют; всего назначается от 6 до 8 курсов терапии.
- Актовегин (препарат, способствующий восстановлению тканей и улучшающий трофику). Дозировка: тонким слоем на пораженный участок кожи наносится Актовегин 5%. Курс применения препарата — не меньше 12 дней, на стадии активной регенерации курс продолжается. Лекарство принимается не меньше 2 раз в сутки.
- Преднизолон (ГКС для системного применения). Дозировка препарата и длительность лечения назначается врачом индивидуально исходя из тяжести заболевания и показаний. Суточная доза препарата принимается за один раз, суточная доза принимается через день, учитывая циркадный ритм эндогенной секреции глюкокортикостероидов в промежутке от 6 до 8 часов утра. Есть возможность разделять большую суточную дозу на 2-4 приема, но утром необходимо принимать большую часть суточной дозы. Таблетки принимаются во время приема пищи или сразу же после и запиваются малым количеством воды. При осложнениях и в качестве заместительной терапии взрослым назначают на первый прием 20-30 мг в сутки, поддерживающая дозировка равна 5-10 мг в сутки. При необходимости первый прием может составлять 15-100 мг в сутки, поддерживающая дозировка составляет 5-15 мг в сутки. Начальная доза для детей составляет 1-2 мг на килограмм массы тела в день за 4-6 приемов, поддерживающая — 300-600 мкг на килограмм массы тела в сутки. Если заметен эффект от терапии, дозировка постепенно уменьшается до 5 мг, после по 2,5 мг с интервалами в 3-5 дней. Если препарат применяется длительный промежуток времени дозировку необходимо понижать постепенно. Длительное лечение нельзя прерывать резко! Чем дольше применялась глюкокортикостероидная терапия, тем медленнее проводится отмена поддерживающей дозы.
Рекомендации
Рекомендуются консультация дерматовенеролога, исследование крови на антиядерные антитела.
В ряду заболеваний человека системные аутоиммунные патологии занимают особое место. К ним относятся склеродермия, ревматоидный артрит, системная красная волчанка. Их признаком является то, что организм человека начинает вырабатывать антитела к собственным тканям.
Например, к внутренним оболочкам сосудов, суставов, сердца, других органов. Возникают воспалительные очаги в разных частях организма, в результате развития которых в них начинается активное развитие коллагена — плотной соединительной ткани. Это приводит к деформации и нарушению работы пораженных органов, а также изменениям на коже.
Что такое склеродермия
В них возникают очаги активного деления различных клеток, отвечающих за иммунный ответ и регенерацию. В результате этого процесс завершается образованием плотного коллагена — кожа и подкожная клетчатка уплотняются в специфические бледные бляшки и практически спаиваются в единую плотную, ткань, напоминающую рубцовую.

Бляшки могут разрастаться, сливаться, а в итоге стягивают кожу лица и конечностей, лишая её мимики и ограничивая движения.
Также нередка и атрофия бляшек с истончением и потерей чувствительности. Помимо кожи, заболевание может затрагивать суставы и внутренние органы, чаще желудочно-кишечный тракт. Иногда поражаются сердце, легкие, печень, почки. Склеродермией в 4 раза чаще болеют женщины, частота возникновения заболевания с возрастом увеличивается.
Виды склеродермии
Склеродермия (признаки заболевания различаются в зависимости от ее формы) бывает нескольких видов:
- Пресклеродермия. Начальная форма заболевания, при которой все клинические проявления могут заключаться только в синдроме Рейно — повышенной чувствительностью конечностей к холоду, который вызывает онемение, побледнение, покалывания и боли в конечностях. При этом иммунологические лабораторные тесты уже позволяют обнаружить в крови специфические для склеродермии антитела.
- Системная. Заболевание затрагивает сразу несколько систем органов. Обычно это кожа с прилегающими тканями, суставы (в основном конечностей) и внутренние органы. При этом, масштабы поражения кожи могут не соответствовать степени поражения внутренних органов.

В свою очередь, бывает трех видов:
- Системный склероз без кожных изменений (висцеральная форма) — практически не видимая внешне, болезнь может захватывать одну или несколько систем внутренних органов. При этом протекает без поражения кожи, длительно.
- Ограниченный системный склероз — помимо кожи и суставов поражения ограничены одной системой органов, например, желудочно-кишечным трактом или почками.
- Распространенный системный склероз — самая тяжелая форма, при которой заболевание захватывает весь организм. Могут быстро утрачивать функции пищевод, кишечник, печень, сердце, почки. Нарушается деятельность сразу нескольких органов и систем, поэтому такой вариант развития самый неблагоприятный и трудно поддающийся лечению.
- Ограниченная. При ней воспалительные поражения ограничены кожей, с близлежащими тканями и опорно-двигательным аппаратом. Развитие медленное, хроническое. Есть прямая зависимость между скоростью и масштабами поражения кожи и других органов.
- Ювенильная склеродермия — начинается заболевание до 16 лет, чаще с кожных проявлений и синдрома Рейно. Чаще проявления ограничены кожей и суставами, нередки явления суставных контрактур.
- Перекрестный синдром. Одновременно возникают проявления нескольких системных аутоиммунных заболеваний соединительной ткани. Чаще всего — ревматоидного артрита дерматомиозита или системной красной волчанки.

У ограниченной есть 2 разновидности:
- Кольцевидная склеродермия — для неё характерно формирование нескольких округлых очагов, иногда в разных областях кожи.
- Линейная склеродермия — обычно проявляется в одной области, но в виде нескольких пятен. При ней процессы развития бляшек проходят длительно, иногда они сопровождаются образованием кальцинатов. Эта форма часто бывает в детском возрасте.
Стадии и степени склеродермии
По течению системная склеродермия бывает:
- острая — быстропрогрессирующая форма, в течение 2-3 лет от появления первых признаков заболевания наблюдается поражение нескольких внутренних органов и различных областей кожи,
- подострая — развитие более медленное, преимущественно поражается кожи и опорно-двигательный аппарат, с формированием контрактур,
- хроническая — длительно, десятилетиями протекающая форма без резких обострений, чаще заболевание манифестирует поражением мелких сосудов и нарушением кровообращения (синдромом Рейно с отеками конечностей), а затем добавляются и поражения внутренних органов.

Также можно выделить 3 основные стадии заболевания:
- начальная — появление первых клинических симптомов и лабораторных маркеров, от 1 до 3 зон локализации поражений,
- генерализованная — распространение повреждений по коже с подключением внутренних органов и тканей,
- поздняя, терминальная — заключается в нарушениях функций органов — печени, почек, легких, сердца.
Симптомы склеродермии
Склеродермия (признаки заболевания могут проявляться поражениями кожи, и большинства внутренних органов) имеет очень разнообразную симптоматику. Практически у 100% пациентов, иногда за несколько лет до появления характерных бляшек или других симптомов, наблюдается синдром Рейно (пресклеродермия).
Причины появления склеродермии
В настоящее время единой причины развития склеродермии не выявлено. Подтверждена генетическая предрасположенность к заболеванию, описаны случаи семейной склеродермии.

Для проявления генетических факторов необходим ряд сопутствующих экзогенных (внешних) и эндогенных (внутренних) воздействий:
- частые переохлаждения,
- стрессы,
- инфекционные заболевания, особенно длительно протекающие и затрагивающие центральную нервную систему,
- травмы,
- применение некоторых групп лекарственных средств,
- гормональные нарушения (у женщин это нередко бывает с приближение климакса или при абортах, выкидышах).
Диагностика склеродермии
Склеродермия (признаки заболевания развиваются постепенно) на ранней стадии может проявляться только синдромом Рейно. При этом иммунологические тесты уже на ранней стадии покажут наличие заболевания. Также выявить высокую вероятность дальнейшего развития болезни поможет анамнез и характер развития жалоб пациента.
В дальнейшем, выявить специфические для болезни изменения поможет тщательный осмотр всех кожных покровов и суставов больного.
Для более детального их изучения используется капилляроскопия (в районе ногтевых фаланг изучаются капилляры) и биопсия кожи, которые помогают выявить характерные изменения сосудов (мегакапилляры или отсутствие капилляров в очагах) и нарушение кровообращения уже при наличии только синдрома Рейно.
В дальнейшем костно-суставные изменения помогает увидеть рентгенография кистей рук и стоп. Видны деформация, истончение и искривление костей и суставных поверхностей.

В общем анализе крови постепенно нарастает показатель СОЭ, при осложнениях, связанных с кровотечением появляется анемия; а при нарушении работы сердца, печени или почек нарушается белковый состав и появляются специфические ферменты в крови.
Функциональные исследования сердца (ЭхоЭГ с допплерометрией, ЭКГ с нагрузками), легких (исследование жизненной емкости легких) помогают выявить легочную гипертензию и снижение толерантности организма к нагрузкам. Эндоскопическими методами можно увидеть изменения оболочек верхних и нижних отделов желудочно-кишечного тракта, а также бронхо-легочной системы.
Когда необходимо обратиться к врачу
Склеродермия (признаки заболевания могут появиться с опозданием) требует обращения к врачу даже при малейшем подозрении на неё. Особенно это касается случаев семейной предрасположенности.
Чем раньше будет поставлен диагноз и начато корректирующее лечение, тем лучше прогноз и качество жизни пациентов. Так как почти в 100% случаев заболевание начинается с неспецифического синдрома Рейно, обратиться с жалобами следует к врачу-терапевту.

Он либо сам назначит лабораторные и инструментальные исследования для уточнения диагноза, либо направит к более узкому специалисту — ревматологу. Этот доктор специализируется на системных аутоиммунных заболеваниях, ему будет проще провести дифференциальную диагностику и назначить необходимое лечение.
Профилактика склеродермии
Специфической профилактики склеродермии не существует. При выявлении генетической предрасположенности или частых заболеваниях в семье необходимо ограничить себя от действия провоцирующих заболевание факторов.
Избегать переохлаждений конечностей, не допускать травм, воздействия стрессов, химических веществ, не злоупотреблять лекарствами). При наличии хотя бы нескольких симптомов из синдрома Рейно желательно провести лабораторную диагностику с целью исключения, либо раннего выявления болезни.
Методы лечения склеродермии
Склеродермия не имеет метода лечения, направленного на причину заболевания. Поэтому её признаки и симптомы корректируются в отдельности. Для этого применяются лекарственные методы, физиотерапия, коррекция образа жизни.
Проявления склеродермии очень разнообразны, поэтому лечение многочисленных симптомов может вестись самыми разными группами препаратов.

| Симптомы | Препараты | Курс лечения |
| Синдром Рейно, легочная гипертензия, почечные гипертонические кризы | Сосудорасширяющие препараты, снижающие артериальное давление | Нифедипин 30-240 мг/сут. или Амлодипин 5-20 мг/сут. (дозировку увеличивать постепенно). Курс лечения от 1 недели до нескольких месяцев, по состоянию. |
| Склеродерма, появление бляшек и поражение внутренних органов, миозиты | Цитостатики — подавляют размножение клеток, влияют на скорость развития соединительной ткани | Метотрексат 7-22 мг/нед., Циклофосфамид 800-1000 мг/мес. внутривенно. Курсы лечения длительные. |
| Склеродерма, интерстициальное заболевание легких, начальные проявления фиброза внутренних органов | Антифиброзные средства, уменьшающие развитие коллагена | D-пеницилламин 250-500 мг/сут., лечение длительными курсами по несколько месяцев. |
| Обширные поражения кожи, интерстициальное заболевание легких, воспалительные процессы суставов и оболочек внутренних органов | Глюкокортикостероиды — аналоги гормонов человека, уменьшают процессы воспаления и ослабляют иммунные реакции | Преднизолон 5-15 мг/сут, курсами от 2 недель до нескольких месяцев. |
| Постоянная температура, артриты, перикардит, плеврит, артралгии | Нестероидные противовоспалительные препараты — уменьшают воспаление в тканях, отеки | Диклофенак 100-150 мг/сут., Мелоксикам 7,5-15 мг/сут., Парацетамол. Курс от 1 до нескольких недель. |
| Рефлюкс-эзофагит, изжога, отрыжка, язвенная болезнь желудочно-кишечного тракта | Блокаторы протонной помпы, уменьшающие кислотность желудочного сока | Омепразол 20-40 мг/сут., длительный прием. |
| Анемия при кровотечениях из вен пищевода, циррозе печени | Препараты железа | Сорбифер, Мальтофер, Фенюльс, Феррум-лек. Дозировка 50-100 мг, прием до нормализации показателей крови. |
| Выраженное нарушение кровотока в коже и органах, | Антикоагулянты — улучшают кровоток в органах и тканях, замедляют свертываемость крови | Гепарин, Варфарин,, Пелентан. Курсовой прием совмещать с приемом сосудорасширяющих препаратов |
Их рекомендуется применять в периоды затихания болезни, в качестве поддерживающего лечения. Во время обострений требуется серьезная медикаментозная терапия.

- Для лечения кожных проявлений. После распаривания тела в бане или ванне наносить на пораженные участки гель алоэ, ихтиоловую мазь или смесь из испеченной и измельченной луковицы и кефира. Оставлять на ночь под повязкой. Можно приготовить мазь. Для нее понадобится свиной жир и сухая полынь в соотношении 1:5. В растопленный жир положить траву накрыть и запекать все в духовке 6 часов. После охлаждения пользоваться ежедневно.
- Для коррекции аритмии, сердечной недостаточности и легочной гипертензии. По 2 столовых ложки сухой травы адониса и синюхи добавить к 1 литру кипятка и настаивать в термосе 8 часов — принимать по1/4 стакана трижды в день натощак. Смешать спорыш, медуницу и полевой хвощ и 1 столовую ложку этой сухой смеси заваривать на стакан кипятка 15 минут — принимать по 1/3 стакана трижды в день за 30 минут до еды.
- При поражении почек. Смешать спорыш, медуницу, брусничный лист, толокнянку и полевой хвощ. Сухую смесь по 1 столовой ложке заваривать на стакан кипятка и принимать трижды в день натощак по 1/3 стакана.
При склеродермии эффективно физиолечение с препаратами, уменьшающими фиброз тканей, например, Лидазой, Гиалуронидазой. Проводить курсы нужно вне периода обострения болезни. Возможны и аппликации этих средств на область суставов и контрактур.
Эффективны бальнеотерапия (хвойные, сероводородные или радоновые ванны), парафинотерапия и грязелечение на области с нарушенным кровообращением. В домашних условиях эффективно работают ежедневная теплая ванна или баня, улучшающие кровоток внутренних органов и конечностей.

Массаж и лечебная физкультура в периоды стихания заболевания позволяют продлить ремиссию и улучшить качество жизни. При выраженных нарушениях работы печени и почек проводят гемодиализ и плазмаферез в стационарных условиях.
Заболевание системное, поэтому помимо медикаментозного лечения необходима и коррекция образа жизни. Важно выспаться, избегать стрессов и переохлаждений, отказаться от приема кофеинсодержащих напитков, курения и алкоголя. При поражениях желудочно-кишечного тракты нужна легкая, нежирная и неострая пища. Вовлечение почек и печени требуют также соответствующую диету.
Возможные осложнения
При игнорировании первых признаков заболевании болезнь может начать быстрое развитие с поражением суставов, ограничением подвижности и инвалидизацией. Другая опасность заключается в быстром поражении внутренних органов — сердца, легких, печени, почек, которые могут длительно протекать без клинических проявлений.
При этом, именно они наиболее часто становятся причиной смерти пациентов.
Несмотря на то что склеродермия является хроническим прогрессирующим заболеванием, прогноз можно улучшить. Для этого нужно обратиться к врачу при первых признаках нарушения кровообращения или подозрениях на него. Своевременной постановкой диагноза и ранним началом лечения можно добиться улучшения состояния и остановить прогрессирование болезни.
Видео о склеродермии, ее симптомах и способах лечения
Терапия при склеродермии:
Стадии и симптомы системной склеродермии:
Читайте также:


