Осложнения при оперировании грыжи
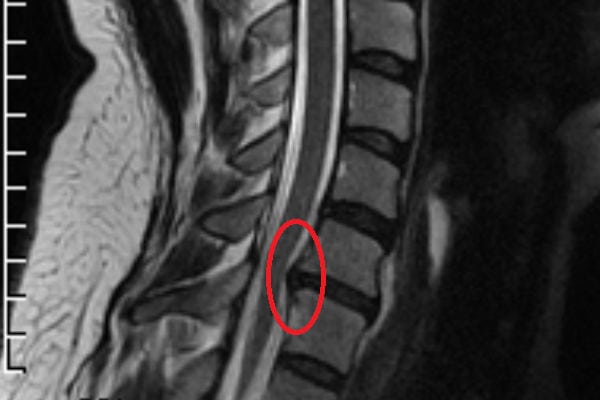
При неэффективности консервативного лечения в течение 1,5 месяцев проводится хирургическая операция для удаления межпозвоночной грыжи. При выборе методики хирургического вмешательства учитывают форму патологии, ее локализацию, стадию течения. Может быть устранено не только само выпячивание, но и поврежденный межпозвонковый диск. Даже при удалении межпозвоночной грыжи квалифицированным врачом есть вероятность послеоперационных нежелательных последствий.
Общие сведения
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Показания к удалению межпозвоночной грыжи любой локализации — корешковый синдром, дискогенная миелопатия, синдром позвоночной артерии с транзиторными ишемическими атаками, быстрое прогрессирование патологии. Такие тяжелые осложнения диагностируются примерно у 10-15% пациентов. Во всех остальных случаях смещение межпозвонковых дисков удается ликвидировать консервативными способами. Неврологи, вертебрологи рекомендуют больным хирургическое вмешательство только при полной неэффективности таблеток, физиотерапевтических процедур, ЛФК. Основная причина — вероятность послеоперационных осложнений:
- инфицирования спинного мозга;
- серозного воспаления паутинной оболочки спинного мозга;
- травмирования спинномозгового корешка.
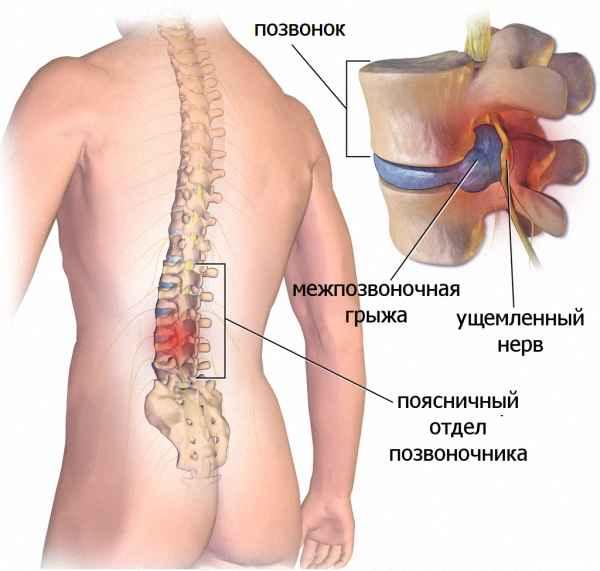
Осложнения возникают не только из-за погрешностей хирургического вмешательства. Нередко их развитие провоцируют сами больные. Они считают себя выздоровевшими, поэтому не соблюдают рекомендации врачей по реабилитационному периоду. К нежелательным последствиям приводят подъем тяжестей, отказ от приема лекарственных средств, ношения ортопедических приспособлений, совершение резких движений (скручиваний, наклонов, поворотов), травмирующих еще не восстановившиеся позвоночные структуры.
Возможные последствия
Осложнения после удаления позвоночной грыжи могут возникать сразу после проведения операции или спустя некоторое время. Формирующиеся в отдаленный период чаще связаны с нежеланием пациента корректировать свой образ жизни, который в большинстве случаев становится причиной выбухания дисков в спинномозговой канал. Операционные осложнения обычно возникают из-за врачебных ошибок или неправильного выбора лекарственного средства для наркоза.
Многие последствия удается быстро устранить при их своевременном обнаружении. Иногда развиваются необратимые осложнения, приводящие к инвалидности.
| Последствия удаления межпозвоночной грыжи | |
| Ранние | Поздние |
| Местные и общие гнойно-септические процессы — эпидурит, остеомиелит, сепсис, пневмония | Рецидив межпозвоночной грыжи у 5-30% прооперированных пациентов |
| Тромбоэмболические осложнения в виде тромбоэмболии легочной артерии, тромбоза вен ног | Рубцово-спаечный процесс в позвоночном канале, сопровождающийся острыми болями при сдавливании фиброзной тканью нервных окончаний |
Примерно 50% прооперированных пациентов обращаются к неврологу в реабилитационный период с жалобами на сильные боли в области спины, шеи, грудного отдела позвоночника. В этом случае врач не ограничивается назначением анальгетиков. Проводится ряд инструментальных исследований для установления причины болезненного рецидива. Спровоцировать его могут следующие патологические состояния:
- разрастание рубцовой ткани в области удаленного грыжевого выпячивания и (или) межпозвонкового диска;
- выпадение грыжи на ниже- или вышележащих от места хирургического вмешательства уровнях;
- прогрессирование остеохондроза, провоцирующее сужение (стеноз) спинномозгового канала.
Возобновление болей нередко происходит по вине самого больного. Спустя несколько недель после проведения операции под руководством врача ЛФК начинаются занятия лечебной гимнастикой. Их цель — укрепление мышечного корсета спины для стабилизации дисков и тел позвонков.
Если пациент не посещает тренировки, то любая незначительная физическая нагрузка приводит к микротравмированию мягких тканей, появлению болей.
Спондилолистез — смещение вышележащего позвонка по отношению к нижележащему. Такое осложнение возникает после удаления грыжи из-за иссечения в процессе операции как мягких тканей, так и костных структур, например, дужек позвонков. Они удаляются для обеспечения доступа к операционному полю. Так как дужки позвонков являются местом крепления мышц и связок, то производится и их иссечение. Развивается спондилолистез, или нестабильность позвоночника, с характерными множественными клиническими проявлениями:
- боли в спине, усиливающиеся при движении, возникающие в дневные и ночные часы;
- неврологические нарушения, обусловленные ущемлением спинномозговых корешков или (и) сужением позвоночного канала.
Нарушение целостности позвонка приводит к снижению жесткости позвоночного столба, расстройству механики. При спондилолистезе изменяется осанка, походка человека. Нередко нестабильность позвоночника становится причиной формирования нового грыжевого выпячивания.
После хирургического вмешательства два соседних позвонка утрачивают способность смещаться относительно друг друга. Нарушается трофика — прекращается поступление питательных веществ в костные структуры, запускается процесс их сращения с развитием артроза. Ситуация осложняется формированием спаек и рубцов, поэтому примерно через 3 месяца большая часть пациентов обращается к невропатологу с жалобами на дискомфорт в прооперированной зоне позвоночника.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
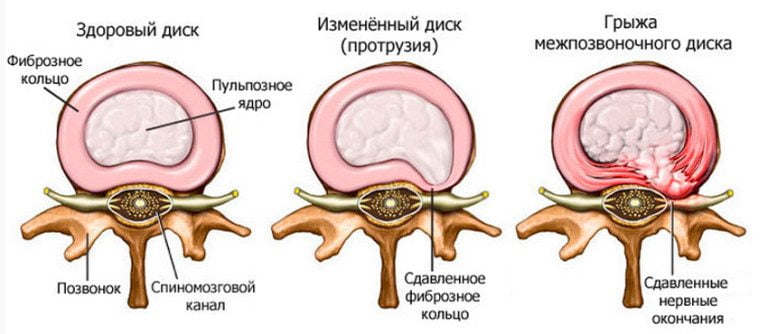
Так как пораженный двигательный сегмент не может выполнять прежние функции, то нагрузка ложится на рядом расположенные диски и позвонки. Они изнашиваются, уплотняются, истончаются, утрачивают стабильность. Итогом становится протрузия, а после смещения фиброзного кольца формируется новая грыжа.
- сужению позвоночного канала;
- ущемлению спинномозговых оболочек.
Результатом рубцового и спаечного процесса становится расстройство циркуляции ликвора и развитие многочисленных неврологических нарушений. Сужается пространство, в котором располагается спинномозговой корешок, изменяя или полностью прекращая передачу нервных импульсов. А это уже провоцирует нарушение функционирования не только позвоночных структур, но и внутренних органов.
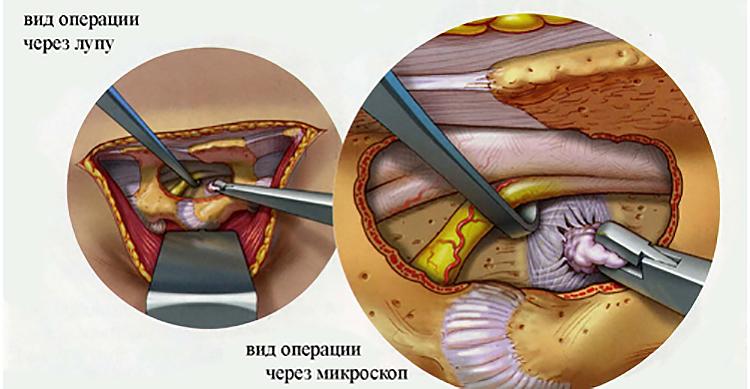
Самые серьезные осложнения, возникающие после удаления грыжи, развиваются при повреждении нервных тканей. Обычно это происходит в результате врачебной ошибки, когда скопление большого количества крови и воспалительный отек ухудшают видимость в области операционного поля. При травмировании спинномозгового корешка, расположенного в зоне смещения дисков, возможны следующие осложнения:
- парезы — неврологические синдромы, для которых характерно ослабление мышц и подвижности конечностей;
- параличи — полное, нередко необратимое обездвиживание.
Повреждение спинного мозга расстраивает работу внутренних органов, особенно малого таза. А при травмировании крупных кровеносных сосудов нарушается трофика нижней части спинного мозга, что становится причиной необратимого острого паралича нижних конечностей.
Поражение спинного мозга провоцирует развитие воспалительного процесса в его оболочке. Возникает арахноидит, быстро принимающий хроническую форму течения. Он плохо поддается терапии, поэтому пациент будет часто страдать от головных болей, головокружений, ухудшения памяти, а иногда и от парезов.
Постоперационный артроз очень часто возникает после удаления грыжи на фоне нестабильности позвоночных сегментов и сращения костных тканей. Он сопровождается асептическим воспалением, отечностью мягких тканей, нарушением иннервации. На участке, где было проведено хирургическое вмешательство, происходит смещение позвонков, их подвывихи и вывихи.
В особо тяжелых случаях развивается остеомиелит – воспаление костного мозга. Патология поражает все элементы кости: надкостницу, губчатое и компактное вещество. Костные ткани утрачивают прочность и способность быстро восстанавливаться, поэтому у пациента возникают переломы даже после незначительного механического воздействия, например, при падении с небольшой высоты или после ушиба позвоночника.
Жизнь без последствий
При соблюдении всех рекомендаций врача все функции поясничного отдела восстанавливаются примерно через год. В первые недели пациентам показан щадящий режим, прием анальгетиков, препаратов для улучшения кровообращения. Затем назначаются физиопроцедуры, массаж, санаторно-курортное лечение. Для профилактики повреждения здоровых межпозвонковых дисков и формирования грыжевого выпячивания используются хондропротекторы (Артра, Терафлекс, Структум).
Но самый эффективный способ быстрого восстановления после операции — ежедневные занятия лечебной физкультурой, гимнастикой. Врач ЛФК составит индивидуальный график тренировок, подберет упражнения, проконтролирует их выполнение. Основная цель лечебной физкультуры — укрепление мышечного корсета спины, стабилизирующего диски и позвонки при движении.
Грыжа поясничного отдела – это частое осложнение длительно протекающего без лечения остеохондроза. Дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков приводят к тому, что они полностью утрачивают свою работоспособность и форму. Это может привести к разным осложнениям.
Для того, чтобы разобраться в вопросе о том, какие последствия поясничной грыжи наиболее опасны для жизни и здоровья человека, предлагаем сначала разобраться с механизмом развития данной патологии. Межпозвонковая грыжа может возникать и у совершенно здорового человека при значительном механическом или физическом воздействии. Например, падение с большой высоты или экстренное торможение в автомобиле, ехавшем с огромной скоростью. Подобное воздействие может спровоцировать чрезмерное схождение тел позвонков и под влиянием силы тяжести произойдет разрыв фиброзного кольца межпозвоночного диска. Если в локации разрыва не будут находиться продольные и поперечные связки, то наружу выйдет часть пульпозного ядра.
На долю травматических грыжевых выпячиваний приходится примерно 10 – 12 % случаев. Во всех остальных этиология процесса тесным образом связана с дегенеративными дистрофическими изменениями.
Поясничный отдел позвончого столба довольно массивный. Это объяснимо тем, что именно сюда приходится максимальная амортизационная и физическая нагрузка от движения тела. Состоит из пяти позвонков, разделяемых между собой хрящевыми межпозвоночными дисками. Самая частая локализация дегенерации – межпозвоночный диск L5-D1. Это условный центр тяжести человеческого тела.
Хрящевой межпозвоночный диск выполняет несколько функций:
- защита корешковых нервов, отходящих от спинного мозга через боковые отверстия в телах позвонков;
- равномерное распределение амортизационной нагрузки, оказываемой на тело человека;
- поддержка физиологической высоты между соседними телами позвонков;
- фиксация позвонков таким образом, чтобы не происходило разрушение их суставов.
Межпозвоночный диск состоит из плотной фиброзной оболочки (кольца) и пульпозного студенистого тела (ядра). Собственной капиллярной сети кровообращения у хрящевого диска нет. Он получает жидкость, питание и кислород в ходе диффузного обмена с окружающими его тканями. Это паравертебральные мышцы и замыкательные пластинки, которые отделяют фиброзное кольцо от тел позвонков, между которыми располагается диск. Это является слабой стороной межпозвоночных дисков – при нарушении диффузного питания происходит разрушение ткани.
Остеохондроз начинает развиваться в достаточно молодом возрасте. Примерно в 20 лет заканчивает формироваться позвоночный столб и начинается процесс дегенерации дисков в крестцовом отделе. К достижению возраста 25 лет все позвонки крестца срастаются между собой. Этот отдел полностью утрачивает способность к распределению и гашению амортизационной нагрузки. Между тем, именно по боковым поверхностям крестца располагаются суставные плоскости, формирующие подвздошно-крестцовое сочленение костей. Эти суставы передают колоссальную нагрузку на позвоночник от движения тела во время ходьбы, бега, прыжков и т.д.
Все эти нагрузки оказываются на поясничный отдел позвоночника. Именно поэтому здесь часто развивается остеохондроз и возникает грыжевое выпячивание межпозвоночных дисков.
Предупредить последствия грыжи поясничного отдела можно только один способом – начать своевременно проводить комплексное лечение дегенеративного дистрофического заболевания хрящевых тканей. К сожалению в условиях городской поликлиники такую помощь вам не окажут. Рекомендуем обращаться к мануальным терапевтам, неврологам или вертебрологам. Эти специалисты смогут без применяя фармакологических средств и хирургического скальпеля помочь вам полностью восстановить здоровье позвоночного столба.
Последствия грыжи поясничного отдела позвоночника
Самое серьезное последствие поясничной грыжи позвоночника – это стеноз спинномозгового канала. На фоне этого могут оказаться парализованными ноги, кишечник и мочевой пузырь. Стеноз развивается по нескольким сценариям:
- грыжевое выпячивание пульпозного ядра происходит непосредственно в полости спинномозгового канала (при этом белки пульпозного ядра вызывают воспаление, отечность твердых оболочек, и оказывают механическое давление);
- за счет грыжи уменьшается высота диска и тела позвонков, которые он разделяет, начинают свободно смещаться относительно друг друга, тем самым перекрывая спинномозговой канал;
- при чрезмерном перенапряжении мышц поясницы на фоне выраженного корешкового синдрома происходит изменение осанки и искривление позвончого столба, что также способствует деформации спинного мозга.
Менее распространен сценарий, при котором на фоне длительного воспалительного процесса происходит медленное рубцевание тканей внутри спинномозгового канала. Чаще заболевание развивается по описанным выше процессам.
Другие последствия грыжи поясничного отдела позвоночника могут включать в себя:
- искривление позвоночго столба и изменение осанки, что влечет за собой неправильное распределение амортизационной нагрузки и быстрое разрушение всех остальных межпозвоночных дисков;
- защемление корешковых нервов, отвечающих за иннервацию внутренних органов брюшной полости;
- нарушение иннервации органов брюшной полости и малого таза влечет за собой длительные запоры, учащенное мочеиспускание, опущение внутренних органов и т.д.;
- нарушается тонус сосудистой стенки и возникают такие осложнения как варикозное расширение вен нижних конечностей, атеросклероз, облитерирующий эндартериит и т.д.;
- возникает атрофия мышечного волокна нижних конечностей, на фоне чего запускается процесс разрушения и деформации крупных суставов ног (тазобедренный, коленный, голеностопный).
Самым частым последствием межпозвоночной грыжи поясничного отдела позвоночника является её секвестрирование. Это 4-ый этап течения остеохондроза. К сожалению на нем уже можно оказать эффективную помощь только с помощью хирургической операции.
Секвестрирование межпозвоночной грыжи – это процесс отделения части пульпозного ядра или всего его полностью от фиброзного кольца. Пульпозное ядро начинает свободно скользить вдоль позвончого столба. Если это происходит внутри спинномозгового канала, то у человека быстро нарастают парезы мышц и развивается паралич нижней части тела. При курсировании секвестрированной грыжи по наружной проекции позвончого столба это вызывает сильнейшую боль и провоцирует постоянное воспаление, что чревато развитие рубцовой деформации всех мягких тканей.
Не затягивайте с лечением остеохондроза. Дегенеративное дистрофическое заболевание хрящевых тканей межпозвоночных дисков можно полностью победить на любой его стадии развития, кроме секвестрирования. И для этого не потребуется применять дорогостоящие лекарственные препараты, или ложиться на операционный стол. Простые методики мануальной терапии полностью восстанавливают здоровье позвончого столба.
Последствия удаления грыжи поясничного отдела позвоночника
Самые страшные последствия межпозвоночной грыжи поясничного отдела возникают у пациентов, которые перенесли хирургическую операцию. В ходе оперативного вмешательства обычно удаляется полностью диск или его поврежденный сегмент. Соседние тела позвонков сращиваются друг с другом. Да, это позволяет устранить боль на некоторое время. Но именно это провоцирует быструю тотальную дегенерацию всего позвоночго столба.
Примерно 75 % пациентов, перенесших операции на поясничные грыжи, испытали последствия этого спустя 2-3 года. Начинают сразу же разрушаться межпозвоночные диски в поясничном, грудном и шейном отделах. Постоянные обострения остеохондроза, выраженные неврологические проявления неблагополучия, ощущение скованности – эти и другие симптомы заставляют их жалеть о сделанной операции. К сожалению, восстановить удаленный иск уже невозможно.
Единственное, что можно порекомендовать для исключения риска развития последствий удаления грыжи поясничного отдела позвоночника, это комплексная реабилитация. Если вы перенесли подобное хирургическое вмешательство, то советуем вам подыскать клинику мануальной терапии, где работают опытные доктора. Проводить реабилитацию лучше под контролем со стороны врача вертебролога или невролога.
В курс реабилитации входят процедуры, которые позволяет максимально укрепить мышечный каркас спины и поясницы. Он возьмет на себя часть амортизационной и механической нагрузки, что позволит разгрузить межпозвоночные диски. Также будет нормализовано диффузное питание, так что все хрящевые ткани окажутся надежно защищены от разрушительного воздействия нагрузки. Повысится общий жизненный тонус организма, пациент почувствует прилив сил и энергии.
Как лечить последствия межпозвонковой грыжи поясничного отдела
Перед тем, как лечить последствия межпозвонковой грыжи поясничного отдела, необходимо провести коррекцию состояния пациента. Грыжа должна быть вправлена и при этом обязательно оказывается помощь по восстановлению высоты межпозвоночных промежутков. В противном случае вправление грыжи ничего не даст, она появится вновь.
Поэтому опытный врач мануальный терапевт сначала вправит грыжу диска, затем проведет несколько сеансов вытяжения позвончого столба.
В сочетании с лазерной вапоризацией эти процедуры дадут полностью восстановить целостность фиброзного кольца. Пациент почувствует существенное облегчение болевого синдрома, относительную свободу движения.
В дальнейшем индивидуально разрабатывается курс лечения. В него могут входить следующие процедуры:
- остеопатия позволяет эффективно улучшить ток лимфатической жидкости и капиллярной крови, снимает мышечные зажимы, стимулирует восстановление всех тканей;
- массаж купирует чрезмерное перенапряжение мышечного каркаса, восстанавливает нормальный обмен веществ в миоцитах, повышает эластичность всех мягких тканей вдоль позвоночного столба;
- лечебная гимнастика и кинезиотерапия улучшают тонус мышечного каркаса спины и поясницы, нормализуют процесс диффузного питания хрящевых тканей позвоночника;
- физиотерапия ускоряет обменные процессы и стимулирует заживление фиброзного кольца после разрыва;
- рефлексотерапия запускает действие скрытых резервов организма, направленное на регенерацию всех поврежденных тканей.
Курс лечения обычно разрабатывается индивидуально. Поэтому советуем подыскать клинику мануальной терапии по месту жительства и обратиться туда. Вам помогут справиться со всеми негативными последствиями межпозвоночной грыжи в поясничном отделе позвончого столба.
Имеются противопоказания, необходима консультация специалиста.
Грыжа – заболевание, характеризующееся выходом органов и тканей из полости, в которой они располагаются, через патологические отверстия с сохранением целостности кожи. Предрасполагающими факторами являются наследственность, ожирение, недостаточное питание, беременность, истончение соединительной ткани в старости и другие причины. Единственным эффективным методом лечения грыж является хирургическая операция – герниопластика.
Строение грыжи
В составе любой грыжи можно выделить 4 основных компонента:
![]()
Грыжевой мешок – наружный слой брюшины, окружающий орган и выходящий вместе с ним за границы полости. Мешок состоит из трех сегментов: шейки, тела и дна. В воротах грыжи располагается шейка, остальные части выступают из полости.- Содержимое мешка грыжи – подвижные органы, выступающие в грыжу при натуживании.
- Ворота грыжи – отверстие (слабое место) в стенке, с которого начинается грыжа. Естественными отверстиями являются паховый канал и пупочное кольцо. К патологическим отверстиям относят образованный грыжей бедренный канал.
- Грыжевые оболочки – ткани, покрывающие грыжу снаружи. Строение оболочек зависит от расположения грыжи.
Особенности локализации и строения каждого элемента грыжи необходимо учитывать при проведении операции грыжесечения.
Виды грыж
Грыжи классифицируются по разным признакам. Например, они бывают врожденные и приобретённые, вправимые, невправимые, свободные и ущемленные. По стадии развития грыжи бывают начальные, канальные и полные.
С анатомической точки зрения грыжи делятся на внутренние и наружные. Наружные (грыжи передней брюшной стенки) составляют до 75% всех случаев, из которых до 80% находятся в паховом канале, другие – в области белой линии живота и бедренном канале. Наиболее распространенные виды грыж описаны ниже.
Из-за отличий в строении пахового канала (короткий, широкий и слабо защищен мышечным корсетом) паховые грыжи чаще наблюдаются у мужчин, чем у женщин. В зависимости от места формирования и хода канала, грыжи делятся на косые, прямые, внутристеночные, околопаховые, скользящие и комбинированные.
Неосложненная паховая грыжа проявляется припухлостью в паховой области, которая увеличивается при натуживании, кашле, чихании. Возможны боли внизу живота с иррадиацией в поясницу, крестец, мошонку, нарушение стула и мочеиспускания. Пальцевое исследование грыжевого канала позволяется определить вид грыжи. Дополнительную диагностику проводят с помощью ультразвука, рентгена, лабораторных анализов.
Этот вид грыж чаще диагностируются у женщин по причине особенностей строения таза. Её воротами является бедренное кольцо, которое имеет сложное анатомическое строение и заполнено жировой тканью. Содержимое грыжи – кишечник и большой сальник.
Характерным проявлением бедренной грыжи является выпячивание чуть ниже паховой связки. У пациентов отмечаются боли в паху, которые отдают в ногу, и симптомы диспепсии.
Для диагностики проводят пальпацию места выпячивания, ультразвуковое исследование грыжи и органов брюшной полости, ирригоскопию и лабораторные тесты.
Формируется дефект белой линии живота чаще всего над пупком, реже около пупка или ниже него. Содержимое грыжи – сальник и петли тонкого кишечника. Нередко у таких пациентов обнаруживается диастаз (расхождение прямых мышц живота).
Симптомы такой грыжи похожи на признаки болезней органов желудочно-кишечного тракта (изжога, нарушения стула, отрыжка и другие). Поэтому необходимо проводить дополнительное обследование для точной диагностики.
Пупочная и околопупочная грыжа – это дефект пупочного кольца и находящихся вокруг него участков белой линии живота, при котором происходит выпячивание кишечника, большого сальника за пределы брюшной полости.
Сопровождается это тошнотой, болью в животе, которая усиливается при кашле, натуживании, видимым расширением пупочного кольца.
Данные грыжи возникают на месте рубцов, которые образовались после операций на органах брюшной полости. Способствуют несостоятельности наложенных швов воспалительные изменения в ране, сахарный диабет, несоблюдение послеоперационного режима и т.п. Чаще всего в грыжевом мешке оказываются петли тонкого кишечника и сальник.
Характеризуется вентральная грыжа появлением округлого выпячивания в области послеоперационной раны, которое увеличивается при натуживании, кашле. Таких пациентов могут также беспокоить нарушения стула и боли в животе. Опасность этих грыж заключается в том, что при их ущемлении быстро нарастают явления перитонита, что может привести к летальному исходу.
Грыжа спигелиевой линии – это дефект переднебоковой области брюшной стенки, при котором происходит выход внутренних органов живота через дефект мышечно-апоневротического слоя. Возникает он в результате травм данной области, избыточного веса и т.д.
Клинически характеризуется появлением объемного образования на передней или боковой поверхности живота. Пациента при этом беспокоят боли в области выпячивания, нарушения стула, метеоризм. Такая грыжа достаточно часто осложняется ущемлением, которое может привести к кишечной непроходимости, перитониту и даже летальному исходу.
Расхождение прямых мышц живота – это состояние, которое характеризуется увеличением расстояния между краями прямых мышц более чем на 2 см. Данное состояние является физиологическим у женщин на поздних сроках беременности и может самостоятельно разрешиться в течение года после родов.
При таких дефектах на первый план выступают трудности в выполнении физической работы, при которой необходимо напрягать мышцы пресса. Также диастаз сопровождается тошнотой и нарушением пищеварения.
Осложнения грыж
Поздно диагностированные и нелеченые грыжи увеличивают риск развития следующих осложнений:
- Ущемление грыжи. Органы, находящиеся внутри грыжевого мешка подвергаются чрезмерному сдавливанию и в них наступают тяжелые расстройства кровообращения. Например, это осложнение часто бывает при бедренной грыже. Вначале появляются симптомы кишечной непроходимости. Затем через 2-8 часов с момента ущемления наступает некроз петель кишечника. При отсутствии лечения через 8-10 часов начинается перитонит. Лечится только оперативно в экстренном порядке. Очень высока вероятность летального исхода.
- Невправимость грыжи. В грыжевом мешке постоянно находится его содержимое (органы), но кровообращение не нарушается. Основной причиной невправимости считается образование спаек при давно существующих грыжах, которые удерживают органы внутри мешка. Лечится оперативно.
- Копростаз. Развивается при попадании в грыжевой мешок толстой кишки, из-за чего нарушается ее моторика. Лечение направлено на нормализацию прохождения каловых масс по кишечнику. Применяются клизмы и диета.
- Воспаление грыжевого мешка или оболочек грыжи. Серьезное осложнение с высоким риском перитонита и летального исхода. Лечение – экстренная операция.
Лечение грыж
Единственное эффективное лечение грыж – хирургическое. Это связано с тем, что других более эффективных методов не найдено, а самоизлечение невозможно. Рекомендуется провести операцию как можно раньше, чтобы избежать серьёзных осложнений.
Вид обезболивания зависит от объема оперативного вмешательства. Используют как местную, эпидуральную, проводниковую анестезии, так и общий наркоз. В настоящее время существуют множество вариантов операций для устранения грыж, в том числе и малоинвазивная лапароскопическая герниопластика. В каждом случае способ грыжесечения подбирается индивидуально. После операции важно ограничить физические нагрузки на три месяца.
К осложнениям грыж относятся ущемление, копростаз, воспаление.
Ущемленная грыжа. Под ущемлением грыжи понимают внезапное сдавление содержимого грыжи в грыжевых воротах. Ущемлению может подвергнуться любой орган, находящийся в грыжевом мешке. Обычно оно наступает при значительном напряжении брюшного пресса (после поднятия тяжести, при сильном натуживании, кашле и т. д.).
При ущемлении в грыже любого органа всегда нарушаются его кровообращение и функция, в зависимости от важности ущемленного органа возникают и общие явления.
Различают следующие виды ущемления: эластическое, каловое, и то и другое одновременно.
При эластическом ущемлении повышается внутрибрюшное давление. Под влиянием этого и внезапного сокращения брюшных мышц внутренности быстро проходят через грыжевые ворота в мешок и ущемляются в грыжевом кольце после нормализации внутрибрюшного давления.
При каловом ущемлении содержимое переполненной кишки состоит из жидких масс с примесью газов, реже – из твердых. В последнем случае ущемление может присоединиться к копростазу.
Патологические изменения в ущемленном органе зависят от срока, прошедшего от начала ущемления, и степени сдавления ущемляющим кольцом.
При ущемлении кишки на месте ущемляющего кольца образуется странгуляционная борозда с резким истончением кишечной стенки на месте сдавления. Вследствие застоя кишечного содержимого приводящий отрезок кишки значительно растягивается, питание его стенки нарушается и создаются условия для венозного стаза (застоя), в результате чего происходит пропотевание плазмы как в толщу кишечной стенки, так и в просвет кишки. Это еще больше растягивает приводящий отдел кишки и затрудняет циркуляцию крови.
Сильнее, чем в приводящем отделе, выражены изменения в месте ущемленной кишечной петли. При сдавлении более податливых вен образуется венозный стаз, и кишка принимает синюшную окраску. В просвет ущемленной петли и ее стенку пропотевает плазма, увеличивая объем петли. В результате нарастающего отека сдавление сосудов брыжейки усиливается, полностью нарушая питание кишечной стенки, которая омертвевает. Сосуды брыжейки в это время могут быть тромбированы на значительном протяжении.
Чаще всего ущемление наступает у больных, страдавших грыжами, в исключительных случаях оно может наступить у лиц, ранее не замечавших у себя грыж. При ущемлении грыжи появляется сильная боль, в некоторых случаях она вызывает шок. Боль локализуется в области грыжевого выпячивания и в брюшной полости, часто сопровождается рвотой рефлекторного характера.
При объективном осмотре анатомического расположения ущемленной грыжи обнаруживается невправимое грыжевое выпячивание, болезненное при пальпации, напряженное, горячее на ощупь, дающее при перкуссии притупление, так как в грыжевом мешке находится грыжевая вода.
Наиболее трудно диагностировать пристеночные ущемления, так как они могут не нарушать продвижения содержимого по кишечнику, к тому же пристеночное ущемление иногда не дает большого грыжевого выпячивания.
Насильственное вправление ущемленной грыжи недопустимо, поскольку оно может стать мнимым. При этом возможны следующие варианты:
1) перемещение ущемленных внутренностей из одной части мешка в другую;
2) переход всего ущемленного участка вместе с грыжевым мешком в предбрюшинное пространство;
3) вправление грыжевого мешка вместе с ущемленными внутренностями в брюшную полость;
4) разрыв петель кишок в грыжевом мешке.
Во всех этих вариантах грыжевого выпячивания не наблюдается, а все симптомы кишечной странгуляции сохраняются.
Необходимо иметь в виду и ретроградное ущемление, при котором в грыжевом мешке находятся две ущемленные кишечные петли, а соединяющая их кишечная петля находится в брюшной полости и оказывается наиболее измененной.
Больных с ущемленными наружными грыжами живота следует срочно оперировать.
При операции по поводу ущемленных наружных брюшных грыж должны соблюдаться следующие условия:
1) независимо от места выхождения грыжи нельзя рассекать ущемляющее кольцо до вскрытия грыжевого мешка, так как ущемленные внутренности без ревизии могут легко ускользнуть в брюшную полость;
2) при подозрении на возможность омертвения ущемленных участков кишечника необходимо проводить ревизию данных участков путем обратного их выведения из брюшной полости;
3) при невозможности выведения кишечника из брюшной полости показана лапаротомия, при которой одновременно выясняется и наличие ретроградного ущемления;
4) особое внимание необходимо уделять рассечению ущемляющего кольца и точно представлять себе расположение прилегающих кровеносных сосудов, проходящих в брюшной стенке.
Если при ревизии установлено, что ущемленный кишечник нежизнеспособный, то его удаляют, затем проводят пластику грыжевых ворот и накладывают швы на кожу. Минимальные границы резецируемой нежизнеспособной тонкой кишки: 40 см приводящей петли и 20 см – отводящей.
После операции больного доставляют в палату на каталке, вопрос о ведении послеоперационного периода и возможности вставания решается лечащим врачом. При этом учитывается возраст больного, состояние сердечно-сосудистой системы и характер оперативного вмешательства.
Копростаз. При невправимых грыжах в кишечной петле, находящейся в грыжевом мешке, наблюдается копростаз (каловый застой).
Воспаление грыжи возникает остро, сопровождается резкими болями, рвотой, повышением температуры, напряжением и резкой болезненностью в области грыжевого мешка. Лечение – срочная операция.
При флегмоне грыжевого мешка необходимо произвести лапаротомию вдали от флегмонозного участка с наложением кишечного соустья между приводящим и отводящим концами кишки, идущими к ущемляющему кольцу. Подлежащие удалению выключенные петли кишок завязывают по концам марлевыми салфетками и достаточно прочными лигатурами. Закончив операцию в брюшной полости, вскрывают воспаленный грыжевой мешок и через разрез удаляют мертвые петли ущемленных кишок, а флегмону дренируют.
Данный текст является ознакомительным фрагментом.
Читайте также:



