Операция при ущемленной диафрагмальной грыжи
 |  |  |  |
Все виды диафрагмальных грыж, за исключением скользящих грыж пищеводного отверстия диафрагмы и релаксации диафрагмы, могут ущемляться. По данным А. Ф. Греджева и Я. Г. Колкина (1975), частота ущемлений при врожденных и травматических грыжах примерно одинаковая — 21 и 20,8%. В основном ущемляются ложные грыжи. На практике с ущемленными диафрагмальными грыжами приходится встречаться довольно редко. Это обусловлено тем, что диафрагмальные грыжы вообще наблюдаются редко, а также улучшением диагностики и расширением показаний к плановым операциям при них.
Клиника острого ущемления довольно характерна. Нередкие, к сожалению, диагностические ошибки вызваны не столько сложностью диагностики, сколько редкостью заболевания и слабым знакомством большинства врачей с его клиникой [Постолов М. П. и др., 1975].
Ущемление может произойти на фоне уже имевшихся симптомов диафрагмальной грыжи или быть его первым проявлением. Внезапно возникают боли в левой половине груди и в животе. Боли настолько сильные, что больной мечется, не находит себе места. Часто развиваются явления шока. По мере нарастания непроходимости кишечника боли в животе могут приобретать схваткообразный характер. Вскоре к болям присоединяется рвота. Ее характер зависит от уровня ущемления/ При ущемлении желудка обычно бывает рвота с кровью. Общее состояние больного тяжелое. Наблюдаются резкая одышка, цианоз, тахикардия, черты лица заостряются, язык сухой. Явления интоксикации и обезвоживания постепенно нарастают, а болевой синдром уменьшается.
Короче говоря, налицо катастрофа, поэтому требуются немедленные энергичные действия для установления диагноза. Тяжесть состояния больного и сильные боли диктуют необходимость немедленно госпитализировать его в хирургическое отделение, где срочная электрокардиография, многоосевая рентгеноскопия грудной и брюшной полости, контрастная рентгеноскопия желудка, ирригоскопия, при необходимости лапароскопия и другие методы исследования помогут уточнить диагноз.
Дифференциальную диагностику ущемленной диафрагмальной грыжи наиболее часто приходится проводить с инфарктом миокарда, острым геморрагическим панкреонекрозом, тромбозом мезентеральных сосудов, странгуляционной непроходимостью кишечника. Значительные трудности для дифференциального диагноза представляет острый заворот желудка, который встречается при больших параэзофагальных грыжах и релаксации диафрагмы. По клиническим и рентгенологическим проявлениям это осложнение имеет большое сходство с ущемлением желудка в диафрагмальной грыже. При рентгенологическом исследовании уровень жидкости над диафрагмой, большой газовый пузырь, поджатое легкое нередко наводят на мысль о спонтанном гидро- или гемопневмотораксе. Опрометчиво произведенная при этом плевральная пункция приводит к инфицированию плевральной полости. В связи с этим в таких случаях вначале следует ввести per os бариевую взвесь, что помогает провести дифференциальную диагностику.
Лечение ущемленной диафрагмальной грыжи — экстренная хирургическая операция. При выраженных явлениях шока и интоксикации необходима кратковременная, но интенсивная предоперационная подготовка. При установленном диагнозе ущемленной грыжи операцию необходимо проводить трансторакальным доступом. Исключение составляют лишь маленькие дети с небольшим сроком ущемления, у которых предпочтительнее абдоминальный доступ. Если ущемленная грыжа обнаружена только после лапаротомии, то можно попытаться рассечь ущемляющее кольцо, обычно в латеральном направлении. После этого следует попробовать осторожно извлечь ущемленные органы в брюшную полость. Недопустимо, однако, применение какого бы то ни было насилия, которое могло бы привести к разрыву ущемленного органа. При опасности разрыва следует перейти на чресплевральный доступ.
Технические особенности операции ущемленной диафрагмальной грыжи трансторакальным доступом. Среди главных задач следует выделить необходимость проведения таких осторожных манипуляций с грыжевым содержимым, которые предупредили бы возможность инфицирования или вторичного инфицирования плевральной полости и тем более брюшной полости. В связи с этим нежелательно производить пункцию ущемленного органа с целью его освобождения. По желобоватому зонду осторожно рассекают ущемляющее кольцо. Ущемленные органы должны быть полностью освобождены. Ущемленную кишечную петлю и желудок выводят в плевральную полость, отогревают и производят оценку их жизнеспособности. При омертвении, а также в сомнительных случаях показана резекция кишечника.
Чаще всего ущемляется поперечная ободочная кишка. Петли тонкой кишки при этом бывают сильно раздуты и переполнены токсическим содержимым. Наилучшим методом их освобождения является трансназальное зондирование 3-метровым полихлорвиниловым зондом с множественными перфоративными отверстиями по методу, разработанному в Харьковском научно-исследовательском институте общей и неотложной хирургии. Зонд проводят до конца подвздошной кишки. Его следует держать в течение 4—7 сут. Однако через небольшой дефект в диафрагме провести зонд в кишечник подчас нелегко. В таких случаях при запущенной непроходимости кишечника следует решиться на дополнительную лапаротомию для проведения зонда. Пластику грыжевых ворот осуществляют по тем же принципам, что и при плановых операциях. Использование пластических материалов недопустимо, да в этом, как правило, и нет необходимости. В послеоперационном периоде больные с ущемленными диафрагмальными грыжами нуждаются в интенсивной терапии в полном объеме.
Тоскин К.Д., Жебровский В.В. Грыжи живота, 1983г.
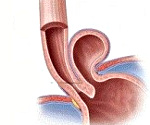
Ущемленная диафрагмальная грыжа – неотложное состояние, возникающее при сдавлении узким кольцом грыжевых ворот анатомических структур, расположенных в области диафрагмы. Патология сопровождается выраженной болью, чаще в левой половине груди и живота, многократной рвотой, запором, метеоризмом. По мере нарастания симптомов развивается гипотония, тахикардия, одышка, нарушение сознания. Диагностируется на основании хирургического осмотра, данных рентгенографии органов грудной и брюшной полости. Лечение – хирургическое: выполняют рассечение грыжевых ворот, освобождение пережатого органа и герниопластику.
- Причины ущемленной диафрагмальной грыжи
- Патогенез
- Классификация
- Симптомы ущемленной диафрагмальной грыжи
- Осложнения
- Диагностика
- Лечение ущемленной диафрагмальной грыжи
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Ущемленная диафрагмальная грыжа возникает при сдавлении грыжевого мешка с его содержимым в грыжевых воротах. В результате нарушается кровообращение пережатого органа, развивается ишемия, а затем и некроз ущемленных тканей. В состав грыжевой сумки может входить абдоминальный отрезок пищевода, петли тонкого и толстого кишечника, желудок, большой сальник. Ущемлению подвергаются до 20% всех диафрагмальных грыж, чаще – грыжи травматического и врожденного генеза. Наибольшую опасность ввиду выраженных кардиореспираторных нарушений представляет ущемление ложных врожденных грыж диафрагмы, не имеющих грыжевого мешка.

Причины ущемленной диафрагмальной грыжи
Вероятность ущемления не зависит от размеров грыжи и диаметра грыжевого кольца. Все виды диафрагмальных грыж (параэзофагеальные, врожденные и др.), за исключением аксиальной грыжи пищеводного отверстия, обладают склонностью к сдавлению. Существуют факторы, в результате воздействия которых увеличивается риск развития патологии:
- Травмы. Ущемленная грыжа возникает вследствие открытой или закрытой торакоабдоминальной травмы (ножевых ранений живота и груди, падений с высоты, тяжелых ДТП). В момент физического воздействия появляется дефект диафрагмы, через который органы (желудок, кишка др.) перемещаются в грудную полость и при напряжении мышц брюшного пресса (например, в результате боли) ущемляются.
- Операции. Сдавление органов может возникать после хирургических вмешательств на пищеводе (эзофагэктомии), диафрагме (удаление опухоли, резекция купола диафрагмы) в результате хирургической ошибки и оставления мышечного дефекта диафрагмы. Впоследствии через образовавшееся отверстие выходят и ущемляются близлежащие анатомические структуры.
- Повышение внутрибрюшного давления. Ущемление может спровоцировать резкий скачок давления внутри брюшной полости в результате кашля, тяжелых физических нагрузок, тяжелых родов, многократной рвоты, хронических запоров. При повышении давления происходит растяжение дефекта диафрагмы и выход грыжевого содержимого в плевральную полость. После возвращения давления на исходный уровень грыжевое кольцо сужается – возникает пережатие грыжевого мешка.
Патогенез
При ущемлении грыжевого содержимого в грыжевой сумке формируется замкнутая полость, которая может содержать различные анатомические структуры (пищевод, часть сальника, желудка, кишки). Сдавление сопровождается недостаточным кровоснабжением в ущемлённом участке органа и образованием на месте пережатия странгуляционной борозды. В результате нарушения питания развивается застой венозной крови и лимфы, который способствует появлению отека стенки сдавленного органа. Ишемизация приводит к постепенному отмиранию ущемленной структуры и образованию некроза. Происходит пропотевание плазмы и диапедез лейкоцитов, эритроцитов в грыжевую сумку, что сопровождается появлением вначале прозрачного, а затем розового или бурого транссудата. При ущемлении органов ЖКТ возникает постепенное разложение и гниение содержимого желудка или кишечника. Стенка пораженного органа истончается, токсические продукты распада диффундируют в грыжевой мешок, вследствие чего транссудат грыжевой сумки инфицируется и приобретает гнойный характер.
Классификация
Сдавление диафрагмальной грыжи может быть первичным и вторичным. Первичное возникает при одномоментной физической сверхнагрузке или травме. В результате образуется и странгулируется ранее не существовавшая грыжа. Вторичное ущемление возникает на фоне уже сформировавшейся диафрагмальной грыжи. По степени перекрытия просвета полого органа в гастроэнтерологии выделяют полные и неполные странгуляции. Исходя из механизмов развития патологии, различают два вида ущемления:
- Эластическое. Формируется вследствие выхода наиболее подвижных органов (кишка, желудок) через дефект диафрагмы под воздействием повышенного внутрибрюшного давления или в результате травмы. Внутренние органы, расположенные в грыжевом мешке, самостоятельно не вправляются, а при сужении грыжевого кольца, ущемляются. Данный вид сопровождается яркой клинической картиной и быстрым омертвлением тканей.
- Каловое. Образуется при чрезмерном наполнении и растяжении приводящей части кишки, расположенной в грыжевой сумке. Отводящая область кишечника при этом сдавливается в грыжевых воротах. Некроз формируется медленнее, чем при эластическом ущемлении, преобладающими являются симптомы непроходимости кишечника. Чаще возникает при длительном течении грыжи пищеводного отверстия.
Симптомы ущемленной диафрагмальной грыжи
У многих больных развивается типичная картина кишечной непроходимости: запор, вздутие живота, сухой язык, обложенный коричневым налетом. Ухудшается общее состояние пациента, нарастают симптомы интоксикации: возникает выраженная одышка, тахикардия, снижение АД, появляется вначале акроцианоз, а затем диффузный цианоз, холодный пот. Сознание угнетается до уровня оглушения и сопора.
Осложнения
Ущемление кишки сопровождается кишечной непроходимостью, которая при отсутствии экстренного лечения может привести к инфекционно-токсическому шоку. При перфорации ущемленной части кишки, переходе воспаления на брюшину или плевру возникает перитонит либо плеврит соответственно. Особую опасность представляет образование и прободение флегмоны грыжевого мешка, которое может сопровождаться проникновением инфекции в кровь и развитием сепсиса. Летальный исход при ущемленной грыже встречается в 20-40% случаев в зависимости от этиологии болезни, характера осложнений и сроков оказания неотложной помощи.
Диагностика
Ошибки во время диагностического поиска связаны не столько с трудностью диагностики, сколько с редкостью патологии и слабым знакомством торакальных и абдоминальных хирургов с клиникой ущемленной грыжи диафрагмы. Для верификации диагноза выполняют следующие обследования:
В тяжелых или сомнительных случаях проводят МСКТ органов грудной, брюшной полости. При подозрении на ущемление кишки выполняют эндоскопическое исследование кишечника (интестиноскопию, колоноскопию). Дифференциальную диагностику следует проводить с различными заболеваниями, имеющими сходную клиническую картину и интенсивный болевой синдром:
- острая патология поджелудочной железы (панкреонекроз, панкреатит);
- мезентериальный тромбоз;
- непроходимость кишечника;
- острый коронарный синдром;
- заворот желудка, который может встречаться при диафрагмальных грыжах крупных размеров и релаксации диафрагмы.
Лечение ущемленной диафрагмальной грыжи
Данное заболевание относится к экстренной патологии и требует неотложного хирургического вмешательства, которое может осуществляться трансторакальным и чрезбрюшинным доступом. Во время операции рассекают грыжевое кольцо и аккуратно освобождают грыжевое содержимое. Проводят оценку жизнеспособности ущемленных тканей. При некрозе производят резекцию пораженного органа (части желудка, кишечника, сальника). Грыжевую сумку перевязывают в области шейки и иссекают, затем выполняют ушивание дефекта диафрагмы с пластикой грыжевых ворот. При нагноениях герниопластику проводят без использования аллопластических методов. На заключительном этапе операции устанавливают дренажи в грудную и брюшную полость. На протяжении всего периода лечения больному показана дезинтоксикационная, антибактериальная, противовоспалительная, обезболивающая терапия.
Прогноз и профилактика
Прогноз заболевания зависит от объема поражения ущемленного органа, времени диагностического поиска и сроков начала лечения. При своевременном обращении пациентов, вовремя проведенном оперативном вмешательстве и тщательном наблюдении в реабилитационном периоде прогноз благоприятный. Запущенные случаи с развитием обширного некроза, кишечной непроходимости и осложнений (перитонита, сепсиса) значительно ухудшают течение болезни и могут привести к летальному исходу. Основу профилактики составляет вовремя проведенное плановое лечение диафрагмальной грыжи и исключение факторов риска, способных спровоцировать ущемление.
Версия: Справочник заболеваний MedElement
Общая информация


Классификация
2. Грыжи пищеводного отверстия диафрагмы.
3. Грыжи переднего отдела диафрагмы.
Классификация диафрагмальных грыж по этиологический принципу (Петровский Б.В. с соавт.)
1. Травматические грыжи.
2. Нетравматические грыжи:
2.1 Ложные врожденные грыжи.
2.2 Истинные грыжи слабых зон диафрагмы.
Травматические грыжи вследствие ранений в основном ложные, закрытых травм - истинные и ложные. Ложная грыжа не имеет грыжевого мешка.
При нетравматических грыжах единственной ложной является грыжа врожденная - дефект диафрагмы вследствие незаращения между грудной и брюшной полостями.
Классификация Жебровского В. В. и соавт. (2000)
1. Грыжи собственно диафрагмы:
3. Смешанный вариант, сочетающий аксиальную и параэзофагеальную грыжи.
Классификация ущемлений
Этиология и патогенез
Ущемление встречается при всех типах диафрагмальных грыж, кроме скользящих грыж пищеводного отверстия диафрагмы.
Ущемление может появиться как следствие имевшихся до этого симптомов диафрагмальной грыжи, так и на фоне полного здоровья. Вслед за ущемлением появляется механическое препятствие проходимости пищеварительного тракта с характерной картиной непроходимости (см. раздел "Краткое описание"), а также развивается ишемия ущемленных в грыжевом мешке органов.
Чаще всего ущемляются поперечная ободочная или тонкая кишка. Петли приводящего участка кишки при этом бывают сильно раздуты и переполнены токсическим содержимым.
Эпидемиология
Возраст: преимущественно пожилые
Признак распространенности: Редко
Факторы и группы риска
Клиническая картина
При ущемлении диафрагмальной грыжи возникает внезапный приступ очень резкой боли в нижней части соответствующей половины грудной клетки (чаще всего слева) либо в верхних отделах живота. Боль часто иррадиирует Иррадиация - распространение болевых ощущений за пределы пораженного участка или органа.
в надключичную область.
При ущемлении кишечника развивается картина странгуляционной непроходимости (рвота, схваткообразная боль и т.д.).
При ущемлении эзофагокардиальной области возникают мучительные позывы к рвоте, однако сама рвота может оказаться невозможной из-за сдавления кардиального отдела желудка или терминального отдела пищевода. В этом случае отмечается полная дисфагия Дисфагия - общее название расстройств глотания
.
Краевое ущемление желудка отличается тем, что в начале приступа возникает рвота желудочным содержимым, после чего в рвотных массах появляется примесь желчи, а затем, зачастую, кровь.
Для ущемленной диафрагмальной грыжи, помимо резкой боли, характерно чувство давления в соответствующей половине грудной клетки, интенсивность которого зависит от объема ущемленного грыжевого содержимого. По мере усиления вздутия ущемленных половых органов и накопления плеврального Серозная оболочка, покрывающая легкие и выстилающая стенки грудной полости.
выпота Выпот - скопление жидкости (экссудата или транссудата) в серозной полости.
нарастает одышка.
Диагностика
Лабораторная диагностика
2. Общий анализ мочи:
- повышение удельного веса, цвета;
- снижение темпа диуреза;
- возможно умеренное повышение уровня индикана (редко).
3. Биохимия:
- нарушения электролитного состава (гипохлоремия, гипокалиемия) и гипопротеинемия могут отчасти маскироваться гемоконцентрацией;
- возможна небольшая гиперазотемия (редко);
- повышение уровня С-реактивного белка;
- повышение уровня молочной кислоты (гиперлактатемия, лактатацидоз) свидетельствует об ишемии стенки кишечника, при этом снижение уровня лактата в динамике (в том числе и после оперативного лечения) не означает отсутствия ишемии стенки кишечника.

Андреев А.Л., Проценко А.В., Глобин А.В., Хирургия. Журнал им. Н.И. Пирогова, 2010, стр. 82-85.
Диагностика посттравматической диафрагмальной грыжи нередко бывает затруднительной, особенно если факт повреждения диафрагмы не был установлен в остром периоде травмы [2—4]. Сложность диагностики диафрагмальной грыжи обусловлена и тем фактом, что это довольно редкое заболевание и врачи недостаточно осведомлены о нем. Наибольшие диагностические трудности возникают при развитии ущемления посттравматической диафрагмальной грыжи и кишечной непроходимости [2].
Вмешательства при заболеваниях и повреждениях диафрагмы относятся к сложным реконструктивным операциям [3]. На результаты хирургического лечения диафрагмальной грыжи влияют доступ и объем операционной травмы, поэтому предлагаются различные способы и доступы для устранения грыжи [2, 3, 5].
В поисках путей улучшения результатов хирургического лечения диафрагмальной грыжи стала применяться эндовидеохирургическая техника [1, 4].
В литературе имеются единичные сообщения о применении лапароскопической техники у этой категории больных [1, 4, 6—8]. Мы посчитали целесообразным опубликовать два наших клинических наблюдения.
Больной X., 40 лет, поступил в клинику 31.03.07 с жалобами на схваткообразные боли в эпигастральной области и по всему животу, вздутие живота, задержку стула и газов. Из анамнеза известно, что в 1995 г. перенес автодорожную травму с переломом VIII—X ребер слева и левосторонним гемотораксом, выполнено дренирование плевральной полости слева. В последующие годы пациенту неоднократно выполнялась флюорография грудной клетки, при которой патологических изменений не выявилось. До поступления в клинику пациента периодически беспокоили боли в эпигастральной области с иррадиацией в спину, в связи с чем неоднократно выполнялась фиброгастродуоденоскопия. Эти боли объясняли наличием гастрита и купировали противоязвенной и спазмолитической терапией. 28.03 после физической нагрузки появились аналогичные боли, не купирующиеся спазмолитиками, на 3-и сутки присоединились признаки толстокишечной непроходимости. При компьютерной томографии грудной клетки и брюшной полости выявлено, что выше диафрагмы слева на фоне ткани легкого определяется полый орган, заполненный газом, в брюшной полости — раздутые петли тонкой и толстой кишки с уровнями жидкости (рис. 1). Диагностирована посттравматическая левосторонняя диафрагмальная грыжа, осложненная ущемлением и толстокишечной непроходимостью.

Рис. 1. Компьютерные томограммы грудной клетки и брюшной полости больного Х . Посттравматическая лево-сторонняя диафрагмальная грыжа, осложненная ущемлением и толстокишечной непроходимостью.
а — поперечный срез; б, в — продольные срезы соответственно в прямой и боковой.
31.03 больной оперирован. Лапароскопическое вмешательство выполняли под общей комбинированной внутривенной анестезией с интубацией трахеи и искусственной вентиляцией легких с адекватной миоплегией. На операционном столе положение больного на спине. Для улучшения доступа к диафрагме основные этапы операции выполняли с приподнятым на 20—25° головным концом операционного стола и его наклоном на 15—20° влево. Операцию проводили с использованием стандартного эндовидеохирургического комплекта аппаратуры и инструментов. В брюшную полость ввели 3 троакара. 1-й (10 мм) — пo средней линии по середине расстояния между пупком и мечевидным отростком, 2-й (5 мм) — по средней линии у мечевидного отростка, 3-й — по среднеключичной линии справа ниже реберной дуги. При осмотре отметили незначительное количество серозного выпота в боковых отделах брюшной полости и малого таза, раздутые подвздошную и правую половину ободочной кишок. В левом куполе диафрагмы обнаружили дефект и ущемленные в нем поперечную ободочную кишку ближе к левому изгибу и участок большого сальника, окруженные рубцовыми сращениями (рис. 2, а). Следующим этапом выполнили лапароскопический адгезиолизис, объем которого ограничили зоной оперативного вмешательства. Электрохирургическим крючком в радиальных направлениях надсекли ущемляющее кольцо грыжевых ворот и тракциями низвели в брюшную полость ущемленную ободочную кишку и прядь большого сальника, одновременно рассекая спайки. Особо тщательно выделяли ущемленную поперечную ободочную кишку, остерегаясь повреждения стенки этого органа. После низведения ущемленных органов в брюшную полость развился пневмоторакс, в связи с чем давление в брюшной полости снизили до 7—8 мм рт.ст. В левом куполе диафрагмы имелся окруженный рубцовой тканью дефект размером 2×3,5 см, через который просматривалась плевральная полость и ткань левого легкого (рис. 2, б). После освобождения дефекта диафрагмы от рубцовой ткани его ушили отдельными узловыми двухрядными швами нерассасывающейся нитью (рис. 2, в). После оценки жизнеспособности ранее ущемленных органов произвели резекцию большого сальника, а странгуляционную борозду кишки перитонизировали отдельными серо-серозными швами. Резецированный сальник удалили из брюшной полости в контейнере. На завершающем этапе выполнили гемостаз в зоне вмешательства и в левое поддиафрагмальное пространство установили контрольный дренаж. В плевральную полость в седьмом межреберье по переднеподмышечной линии ввели дренаж и наладили постоянную аспирацию. На следующий день после операции после контрольной рентгенографии грудной клетки удалили дренажи из плевральной и брюшной полостей. Послеоперационный период протекал без осложнений. Самостоятельный стул на 2-й день после операции, активизация больного на 3-и сутки. Больной выписан на 4-е сутки после операции. На контрольных рентгенограммах через 2 мес и 2 года дефектов в левом куполе диафрагмы нет, положение ее в нормальной анатомической позиции.

Рис. 2. Интраоперационные фотографии.
а — дефект левого купола диафрагмы с ущемленными в нем толстой кишкой и прядью большого сальника; б, в — начальный и завершающий этапы ушивания дефекта диафрагмы.
Больной В., 46 лет, поступил в клинику 21.04.08 с жалобами на периодические схваткообразные боли в эпигастральной области, сопровождающиеся задержкой стула и вздутием живота, которые разрешались после приема касторового масла и спазмолитиков. В декабре 2007 г. получил проникающее ранение левой половины грудной клетки с повреждением левого желудочка сердца и множественными ранениями легкого, сопровождающимися острой тампонадой сердца, гемопневмотораксом слева, а также колото-резаную рану поясничной области слева; были диагностированы шок II—III степени, посттравматический перикардит. Больной экстренно оперирован. Были выполнены торакотомия слева, резекция нижней доли левого легкого, перикардотомия, диагностическая лапароскопия. При торакальной операции и диагностической лапароскопии повреждения диафрагмы обнаружено не было. Ретроспективно можно предположить, что у пациента имело место незамеченное или непроникающее ранение левого купола диафрагмы, которое в дальнейшем вследствие физической нагрузки и разницы давлений в брюшной и плевральной полостях привело к образованию посттравматической диафрагмальной грыжи. При поступлении на рентгенограммах в прямой и боковой проекциях выявлен дефект левого купола диафрагмы, а выше него слева на фоне ткани легкого определяется полый орган, заполненный газом (рис. 3, а, б). Диагностирована посттравматическая левосторонняя диафрагмальная грыжа. Предложена операция, от которой больной отказался и выписался из клиники. 06.05 появились схваткообразные боли в животе, тошнота, рвота съеденной пищей, задержка стула и газов. 07.05 больной повторно госпитализирован. На основании данных обследования диагностирована ущемленная посттравматическая диафрагмальная грыжа слева, острая толстокишечная непроходимость (рис. 3, в). 08.05 — операция. Доступы, хирургическая находка и техника лапароскопического вмешательства были при мерно такие же, как в предыдущем клиническом наблюдении. На следующий день послеоперационного периода после рентгенологического контроля грудной клетки и брюшной полости удалены дренажи из плевральной и брюшной полостей. Самостоятельный стул у пациента был на 2-й день после операции. 11.05 пациент выписан из стационара. На контрольной рентгенограмме через 7 мес дефектов левой половины диафрагмы нет (рис. 4). В настоящее время состояние пациента хорошее, работает по специальности.

Рис. 3. Рентгенограмма грудной клетки в прямой (а) и боковой (б) проекциях и брюшной полости (в) больного В .
Посттравматическая левосторонняя диафрагмальная грыжа, осложненная ущемлением и толстокишечной непроходимостью.

Рис. 4. Рентгенограммы грудной клетки в прямой (а) и боковой (б) проекциях больного В . через 7 мес. После операции.
Таким образом, при наличии у больных клинической карти ны нарушения кишечной проходимости в сочетании с анамнестическими указаниями на травму с возможным повреждением диафрагмы целесообразно рекомендовать обязательный диагностический поиск посттравматической диафрагмальной грыжи.
Лапароскопия наряду с рентгенологическим исследованием и компьютерной томографией является дополнительным методом диагностики посттравматической диафрагмальной грыжи, позволяющим выработать оптимальную хирургическую тактику лечения в конкретном клиническом наблюдении.
Лапароскопическая хирургия — это безопасный, эффективный, малотравматичный метод лечения больных с посттравматической диафрагмальной грыжей, осложненной ущемлением и толстокишечной непроходимостью. Лечение диафрагмальной грыжи лапароскопическим методом по сравнению с традиционной операцией имеет преимущества: меньшая травматичность и болезненность, косметический эффект, значительное сокращение срока временной нетрудоспособности, быстрое восстановление физической активности, меньшее число осложнений.
При лапароскопическом устранении посттравматической диафрагмальной грыжи закономерно развивается пневмоторакс. Перед его возникновением необходимо предупредить об этом анестезиолога и снизить давление в брюшной полости до 5—7 мм рт.ст.
В процессе лапароскопического устранения посттравматической диафрагмальной грыжи, осложненной ущемлением и кишечной непроходимостью, хирург должен быть готов в любой момент перейти на традиционную открытую операцию.
ЛИТЕРАТУРА
1. Андреев А.Л., Проценко А.В., Глобин А.В. Лапароскопическая хирургия диафрагмальной грыжи. Эндоскоп хир 2009; 1: 89.
2. Котив Б.Н. Диафрагмальные грыжи травматического происхождения. Торакальная хирургия. Под ред. Л.М. Бисенкова. Ст-Петербург: Гиппократ 2004; 1812—1818.
3. Пищик В.Г., Яблонский П.К., Козак А.Р. и др. Правосторонняя посттравматическая диафрагмальная грыжа с полной эвентрацией печени в правую плевральную полость. Медицина. XXI век 2009; 1: 81—82.
4. Baldassarre Е., Valenti G., Gambino M. et al. The role of laparoscopy in the diagnosis and the treatment of missed diaphragmatic hernia after penetrating trauma. J Laparoendosc Adv Surg Tech A 2007; 17: 3: 302—306.
5. Crandall M., Popowich D., Shapiro M., West M. Posttraumatic hernias: historical overview and review of the literature. Am Surg 2007; 73: 9: 845—850.
6. Cueto J., Vazquez-Frias J.A., Nevarez R. et al. Laparoscopic repair of traumatic diaphragmatic hernia. Surg Laparosc Endosc Percutan Tech 2001; 11: 3: 209—212.
7. Matthews B.D., Bui H., Harold K.L. et al. Laparoscopic repair of traumatic diaphragmatic injuries. Surg Endosc 2003; 17: 2: 254—258.
8. Meyer G., Huttl T.P., Hatz R.A., Schildberg F.W. Laparoscopic repair of traumatic diaphragmatic hernias. Surg Endosc 2000; 14: 11: 1010— 1014.
Этот сайт использует Akismet для борьбы со спамом. Узнайте как обрабатываются ваши данные комментариев.
Читайте также:


