Мышца противопоставляющая мизинец болит
Мышцы кисти
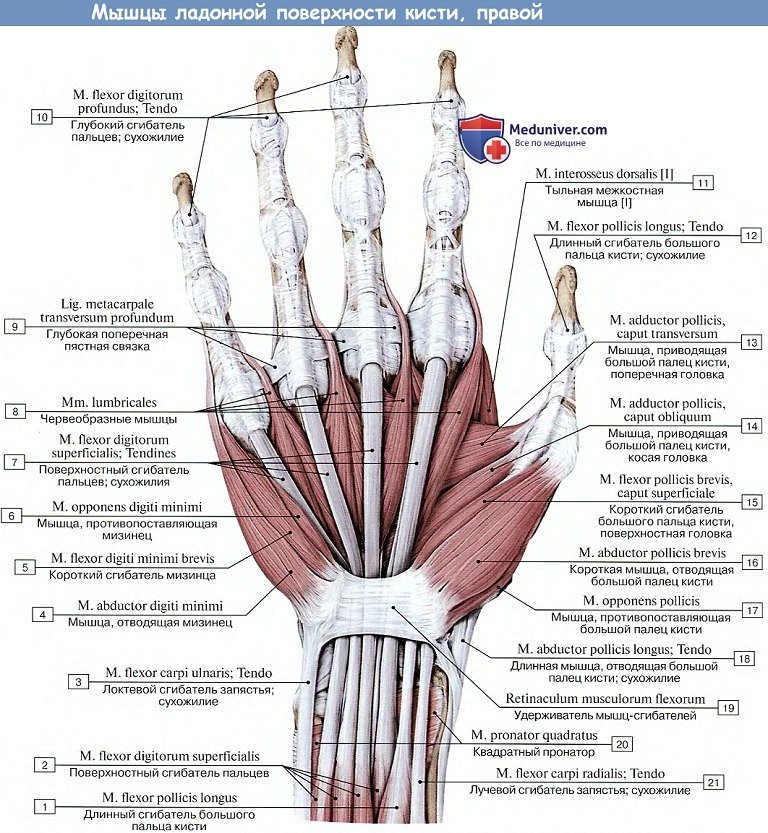
Кроме сухожилий мышц предплечья, проходящих на тыльной и ладонной сторонах кисти, на последней имеются еще собственные короткие мышцы, начинающиеся и оканчивающиеся в этом отделе верхней конечности. Они разделяются на три группы. Две из них, расположенные по лучевому и локтевому краям ладони, образуют возвышение большого пальца, thenar, и возвышение мизинца, hypothenar1, третья (средняя) группа залегает соответственно ладонной впадине, palma manus. У человека мышцы кисти, представляющей самую важную часть верхней конечности — органа труда, достигают наибольшего совершенства. При этом в процессе эволюции человека наибольшего развития по сравнению с антропоидами достигли мышцы большого пальца, благодаря чему человек обладает способностью максимального противопоставления его. Выражением этого служит возможность на сжатой в кулак руке доставать концом большого пальца суставы V пальца. У человека достигают наибольшего развития и разгибатели, благодаря чему каждый палец получает возможность полного выпрямления. В результате кисть и каждый ее палец приобретают способность максимального сгибания и разгибания, что необходимо для работы.
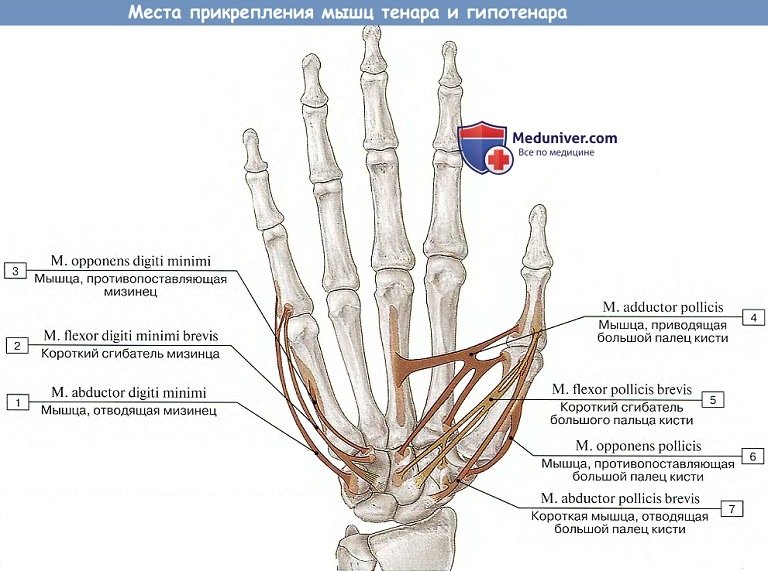
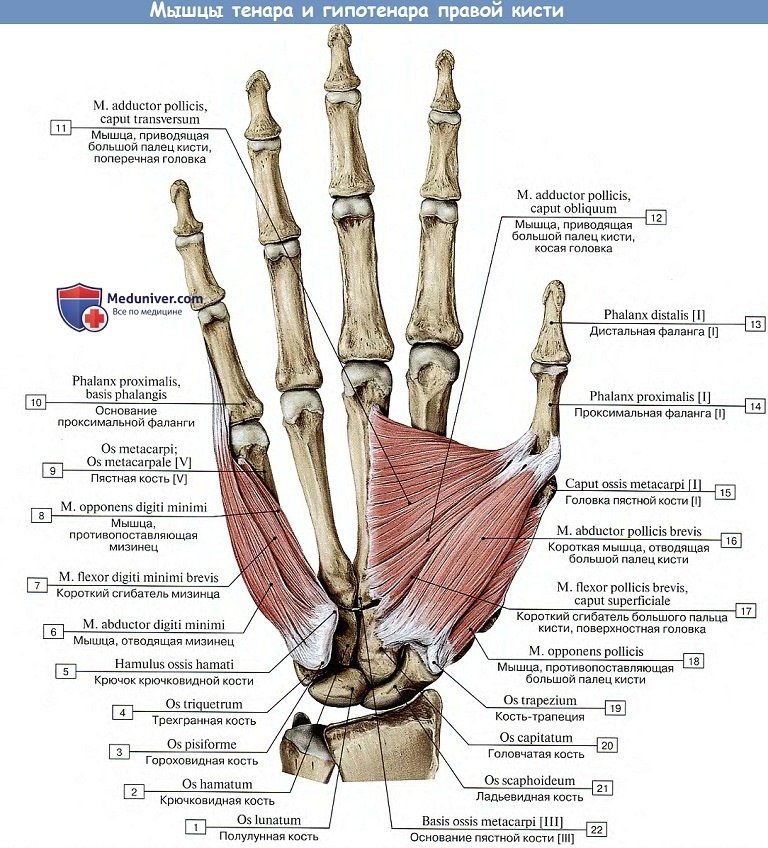
1. М. abductor pollicis brevis, короткая мышца, отводящая большой палец кисти, лежит поверхностнее прочих, начинается от retinaculum flexorum и tuberculum ossis scaphoidei и прикрепляется к лучевой поверхности основания проксимальной фаланги большого пальца.
Функция. Отводит большой палец в запястно-пястном суставе. (Инн. C6-8 - N. medianus.)
2. М. flexor pollicis brevis, короткий сгибатель большого пальца кисти, состоит из двух головок. Поверхностная головка начинается от retinaculum flexorum, ложится вдоль локтевого края thenar и, суживаясь, прикрепляется к лучевой сесамовиднои косточке в области пястно-фалангового сочленения большого пальца. Глубокая головка начинается от ossa trapezium et trapezoideum и от os capitatum иприкрепляется главной массой к локтевой сесамовиднои косточке и к основанию проксимальной фаланги большого пальца и тонким пучком — к лучевой сесамовиднои косточке. В желобке, образующемся между обеими головками мышцы, проходит сухожилие m. flexor pollicis longus.
Функция. Сгибает проксимальную фалангу большого пальца и отчасти противопоставляет его. (Инн. поверхностной головки C5-7 - N. medianus, глубокой головки — С8 и Th2 N. ulnaris.)
3. М. opponens pollicis, мышца противопоставляющая, большой палец кисти, располагается вдоль лучевого края thenar под m. abductor pollicis brevis. Начавшись от retinaculum flexorum и от бугорка os trapezium, она прикрепляется на лучевом краю I пястной кости.
Функция. Противопоставляет большой палец мизинцу, притягивая к ладони его пястную кость. (Инн. C5-8 - N. medianus.)
4. М. adductor pollicis, мышца, приводящая большой палец кисти, лежит в глубине ладони. Начавшись от III пястной кости, она проходит вперед II пястной кости и прикрепляется к локтевой сесамовидной косточке и к основанию проксимальной фаланги большого пальца.
Функция. Приводит и отчасти противопоставляет большой палец. (Инн. С8 и Th2, N. ulnaris.)
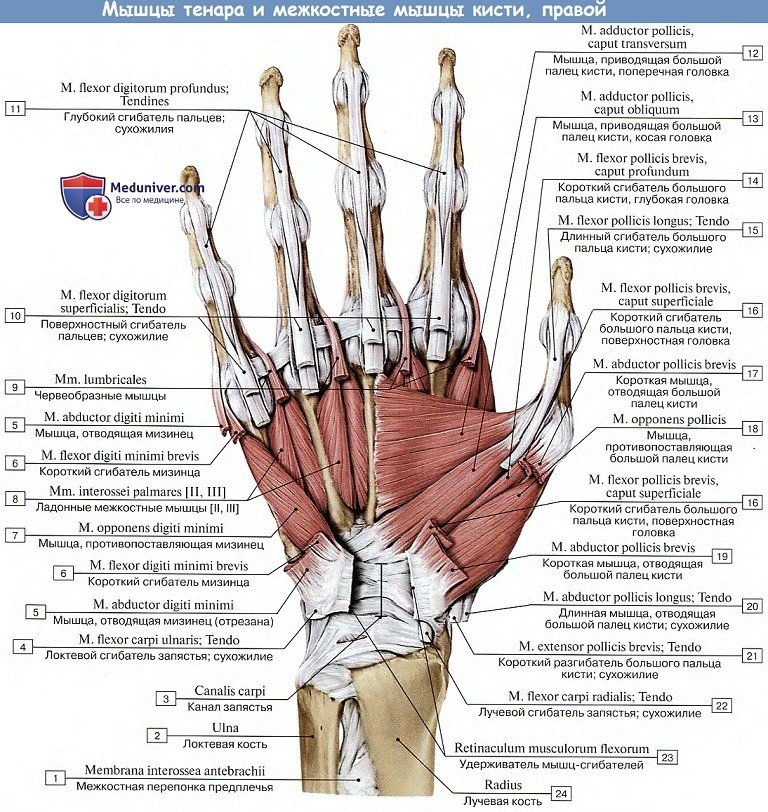
1. М. palmaris brevis, короткая ладонная мышца, располагающаяся поверхностно под кожей. Начинается от ладонного апоневроза и оканчивается в коже на локтевом крае ладони.
Функция. Натягивает ладонный апоневроз. (Инн. С8 — Thv N. ulnaris.)
2. М. adductor digiti minimi, мышца, отводящая мизинец, лежит поверхностно вдоль локтевого края hypothenar. Начинается от retinaculum flexorum и os pisiforme; прикрепляется к локтевому краю основания проксимальной фаланги V пальца.
Функция. Отводит мизинец. (Инн. C7 и Th2 N. ulnaris.)
3. М. flexor digiti minimi brevis, короткий сгибатель мизинца, залегает вдоль лучевого края предыдущей мышцы. Взяв начало от retinaculum flexorum и от крючка os hamatum, он прикрепляется к основанию проксимальной фаланги мизинца.
Функция. Сгибание проксимальной фаланги V пальца. (Инн. С7-Th1 N. ulnaris.)
4. М. opponens digiti minimi, мышца, противопоставляющая мизинец большому пальцу, почти совсем прикрыта предыдущими двумя мышцами. Берет начало от retinaculum flexorum и от крючка os hamatum; прикрепляется по локтевому краю V пястной кости.
Функция. Притягивает мизинец в сторону большого пальца (противопоставление). (Инн. C7 — Th1 N. ulnaris.)
1. Mm. lumbricales, червеобразные мышцы, четыре узких мышечных пучка, находящихся между сухожилиями глубокого сгибателя пальцев, от которых они берут свое начало. Направляясь к пальцам, червеобразные мышцы огибают головки пястных костей с лучевой стороны и прикрепляются на тыле проксимальной фаланги к сухожильному растяжению общего разгибателя пальцев.
Функция. Мышцы сгибают проксимальную и выпрямляют среднюю и дистальную фаланги И —V пальцев. (Инн. C8—Th1; две лучевые — от n. medianus, две локтевые — от n. ulnaris.)
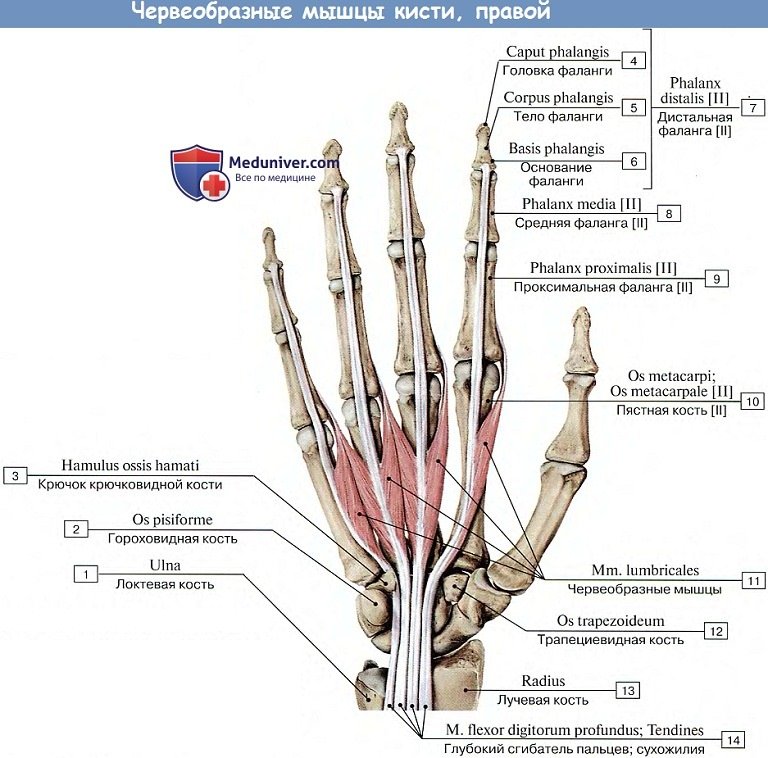
2. Mm. interossei, межкостные мышцы, занимают промежутки между пястными костями и разделяются на ладонные и тыльные. (Инн. n. ulnaris.)
Выполняя главным образом функцию отведения и приведения пальцев к средней линии, они, естественно, группируются вокруг среднего пальца. Так, три ладонные, mm. interossei palmares, являясь аддукторами, расположены в расходящемся от средней линии, т. е. от III пястной кости, направлении и потому прикрепляются к тыльному сухожильному растяжению m. extensor digitorum на II, IV и V пальцах.
I палец приводится собственным m. adductor poinds, как бы заменяющим четвертую ладонную межкостную мышцу. Четыре тыльные mm. interossei dorsales, являясь абдукторами, располагаются в сходящемся к III пястной кости направлении и прикрепляются на II, III и IV пальцах. Краевые пальцы (I и V) имеют свои абдукторы.
Все межкостные мышцы, кроме того, сгибают проксимальную фалангу и разгибают среднюю и дистальную наподобие червеобразных. Таким образом, каждая фаланга каждого пальца имеет одну или даже две отдельных мышцы, приводящие ее в движение; например, проксимальную фалангу каждого из II—V пальцев сгибают mm. lumbricales и interossei palmares, среднюю — m. flexor digitorum superficidlis и дистальную — m. flexor digitorum profundus.
Такая функциональная индивидуальность мышц и их сухожилий у обезьяны выражена слабее, чем у человека.
Лечение синдрома запястного канала
СИНДРОМ ЗАПЯСТНОГО КАНАЛА
Болеют преимущественно женщины, особенно в возрастной группе 40 — 60 лет. Для заболевания характерны онемение и (или) жжение, жгучие боли во всех пальцах кисти, кроме мизинца — в большом, указательном, среднем и менее в безымянном пальце.
Боль и онемение сильнее выражены по ладонной поверхности пальцев, и идут от самого основания ладони до их кончиков; то есть неприятные ощущения распространяются по всей длине пальцев, а не концентрируются в области каких-либо суставов.
Усиление неприятных ощущений в пальцах и ладони происходит обычно ночью, часа в три-четыре, или совсем под утро. В середине дня боль и онемение при синдроме запястного канала обычно выражены слабее.
Внешний вид суставов пальцев при данном заболевании не меняется. Иногда возникает лишь небольшая отечность всей кисти и пальцев и их бледность или синюшность (акроцианоз).
В 30% случаев подобные неприятности происходят из-за травм или вследствие заболеваний желез внутренней секреции, а так же являются первичным проявлением ревматоидного или псориатического артритов.
Кроме того, синдром запястного канала довольно часто случается у беременных в связи с задержкой жидкости в организме и склонностью к отекам.
В конечном итоге я нашел в них статью о вариантах распространения боли при синдроме запястного канала, и картина стала мне ясна. С учетом уже проделанных терапевтических манипуляций нам оставалось провести пациентке всего лишь одну! инъекцию в область запястного канала, как боль резко пошла на убыль.
В последующие дни пациентка принимала сосудорасширяющие препараты, делала компрессы с димексидом на запястье, и спустя две недели мы констатировали полное выздоровление. Неприятные ощущения в руке больше не повторялись.
Методы диагностики синдрома запястного канала
Лечением синдрома запястного канала занимаются врачи-ревматологи, артрологи и невропатологи. Большинство врачей этих специальностей могут установить диагноз синдрома запястного канала на первом же приеме на основании жалоб пациента и специфичных тестов при его осмотре. Во многих случаях никаких других диагностических процедур при данном заболевании не требуется, поскольку нет надежных методов обследований, способных достоверно подтвердить диагноз. Однако иногда при сомнениях или для подстраховки врачи назначают анализ крови из пальца и из вены на ревмопробы, а так же рентген или томографию шейного отдела позвоночника.
Обычно анализы крови при синдроме запястного канала не показывают каких-либо изменений, если только синдром не является следствием других серьезных нарушений в организме, например следствием ревматоидного артрита.
Обследование шейного отдела позвоночника при синдроме запястного канала тоже дает нам немного в плане диагностики: изменения в шее при данном заболевании могут как присутствовать, так и отсутствовать. По большому счету, запястный канал воспаляется даже у людей с абсолютно здоровым позвоночником. Поэтому исследование шеи поможет лишь исключить какую-либо другую патологию из тех, которые могли бы вызывать схожие симптомы — например, грыжу шейного отдела позвоночника. Впрочем, грамотный врач сможет различить два этих состояния уже на первичном осмотре.
Некоторые особо упорные в плане диагностических процедур врачи любят назначать при синдроме запястного канала различные исследования проходимости нервов и сосудов рук. Однако и эти исследования мало информативны. Дело в том, что при схожей симптоматике, то есть при боли в руках и их онемении, нарушения в деятельности сосудов и нервов будут найдены в любом случае, независимо от того, чем они вызваны — синдромом ли запястного канала, грыжей шейного отдела позвоночника или синдромом Рейно и т. д. Поэтому вновь отмечу, что при ущемлении срединного нерва постановка правильного диагноза на 80% зависит все-таки от грамотных действий, знаний и опыта врача, и только на 20% — от дополнительных диагностических процедур.
Прогноз и последствия болезни
Прежде чем начинать лечить синдром запястного канала, необходимо выяснить, какие обстоятельства явились его причиной. И первым делом попытаться эти неблагоприятные обстоятельства устранить
Если болезнь является следствием профессиональных перегрузок, то их необходимо как минимум существенно снизить. Как максимум — на некоторое время вообще прекратить травмирующую профессиональную деятельность.
Если синдром запястного канала развивается на фоне эндокринных заболеваний или на фоне артрита, то сначала, естественно, мы лечим первоначальную болезнь.
При не осложненном синдроме запястного канала хороший эффект дает целый ряд процедур: фонофорез гидрокортизона, электрофорез раствора никотиновой кислоты, грязелечение, компрессы с димексидом, внутривенные капельницы с сосудорасширяющими препаратами и др. Но наиболее обоснованными лечебными мероприятиями при сдавлении срединного нерва, с моей точки зрения, являются мануальные манипуляции над кистью с целью восстановить правильное положение косточек запястья и введение в запястный канал лекарственной смеси. Обычно специальной тонкой иглой в канал вводится смесь анестетика (лидокаина, новокаина и др.) и кортикостероидного гормона — чаще это дипроспан или гидрокортизон. Как правило, уже первая подобная инъекция приносит пациенту существенное облегчение. Если же через 2 недели после первого введения неприятные ощущения у пациента исчезают не полностью, проводят вторую инъекцию той же смеси. Еще через 2 недели можно провести третью, заключительную инъекцию. Как правило, для выздоровления трех введений лекарственной смеси вполне достаточно. И если после трех инъекций в запястный канал неприятные ощущения не только не прошли, а даже не уменьшились (при условии правильного проведения процедуры), можно думать о диагностической ошибке. Хотя справедливости ради надо сказать, что примерно в пяти процентах случаев синдром запястного канала не поддается даже абсолютно грамотной комплексной терапии. Это происходит при значительном перерождении поперечной связки запястья и ее гипертрофии (расширении и набухании). В такой ситуации единственным выходом остается оперативное лечение синдрома.
Операция относится к разряду достаточно простых. В ходе оперативного вмешательства хирург иссекает поперечную связку и расширяет запястный канал, освобождая место для срединного нерва. И спустя 3 — 4 недели после удачно проведенной операции функция поврежденной руки полностью восстанавливается.
По-научному она называется — синдром запястного канала, а в народе — мышиным укусом. Это заболевание встречается довольно часто, особенно среди компьютерщиков. Ведь им приходится целый день делать мелкие однообразные движения правой рукой — нажимать на клавиши, щелкать мышкой. А кисть человека не приспособлена к таким нагрузкам.
Я сам больше трех лет работаю верстальщиком в одной газете. И вот пару месяцев назад стал ощущать острую боль в правой руке. Хорошо, что мою болезнь быстро обнаружили.
Хирург посоветовал каждые два часа прерывать работу и выполнять специальные упражнения.
Делать их легко вытяните руки вперед и в течение 2—3 минут резко сжимайте и разжимайте пальцы. Затем представьте, что в каждой руке у вас по лампочке, и вы их должны сначала вкрутить до упора, потом выкрутить. Это упражнение повторите пять — семь раз. В конце занятий несколько минут активно пошевелите пальцами, как будто играете на пианино.
Использование масел при массаже тела.
Целительное прикосновение рук массажиста станет еще полезнее в сочетании с ароматом эфирных масел. Ниже мы приводим список масляных смесей, которые могут пригодиться в повседневной жизни. Если же вы знакомы с некоторыми эфирными маслами и у вас есть любимая смесь, используйте ее.
Масляная основа
Самое главное — правильно выбрать растительное масло для масляной основы. Эфирные масла легко растворяются в масляной основе, и получается смесь, позволяющая рукам свободно двигаться по телу клиента, не тормозя и не соскальзывая. Некоторые масла, например оливковое, хорошо подходит для массажа, но некоторым клиентам кажется слишком жирным. Масло из косточек персика хорошо подходит для чувствительной кожи. Масло авокадо обладает ярко выраженным фруктовым ароматом, поэтому для смешивания с ним выбирайте эфирные масла с подобным запахом. Масло из виноградных косточек очень легкое и хорошо подходит для жирной кожи и тем людям, кому не нравится ощущение масла на теле. Многие масляные основы и сами по себе обладают целебными и питательными свойствами, но могут стать еще более действенными в сочетании с превосходящим по жирности маслом.
Смешиваем эфирные масла для массажа
Прежде чем вы начнете смешивать масла, вымойте и вытрите насухо руки. Убедитесь в том. что у вас под рукой все необходимые мисочки и бутылочки и что все инструменты чистые и сухие. Держите эфирные масла наготове, но не открывайте крышки бутылочек, пока не придет время воспользоваться маслом. Аккуратно отмерьте примерно 10 мл (2 ч. л.) выбранной вами масляной основы и налейте в мисочку.
Помня о правильном соотношени основы и эфирного масла (как правило, это 5 капель эфирного масла на 10 мл. масляной основы)и не забывая о требуемой комбинации базовых, средних и верхних нот аромата, добавьте первое эфирное масло по одной калле. Затем, также по одной капле добавляйте остальные эфирные масла. Полученную смесь размешайте коктейльной палочкой или зубочисткой.
Экспериментируйте с различными масляными основами, добавляя их по чайной ложке, чтобы получить сугубо индивидуальное сочетание запахов и свойств. Разотрите немного масляной смеси между ладонями, чтобы согреть ее, затем понюхайте и только после этого приступайте к массажу. Вам может понадобиться некоторое время, прежде чем вы останетесь довольны полученным результатом.
Некоторые полезные смеси для массажа тела
Выбирайте не больше четырех эфирных масел для добавления в масляную основу, чтобы создать нужную вам смесь.
Смесь при скованности мышц.
Время от времени все страдают от легкой боли в мышцах,
которая может возникнуть как от непривычной физической нагрузки — работы на даче,
танцев или тренировок, — так и от долгой работы за компьютером.
В такие моменты вам помогут согревающие масла, вызывающие прилив крови натруженным мышцам.
Это может быть масло росного ладана, черного перца, мускатного шалфея, эвкалипта, имбиря, грейпфрута, жасмина, можжевельника, лимона, майорана, мускатного ореха, апельсина, мяты перечной или розмарина.
БУДЬТЕ ЗДОРОВЫ .
Обратите внимание — часто проявляются гипотрофия этих мышц на фоне отсутствия жалоб пациента, но сопровождающихся слабостью мышц. Это чаще всего нейротрофические заболевания, связанные не столько с поражениемм периферической нервной системы, сколько с поражением трофических центров верхних конечностей (Т2-Т4) или интравертебральных ганглиев корешков.
МЫШЦА, ПРИВОДЯЩАЯ БОЛЬШОЙ ПАЛЕЦ КИСТИ, И МЫШЦА, ПРОТИВОПОСТАВЛЯЮЩАЯ БОЛЬШОЙ ПАЛЕЦ КИСТИ.
Клиника.
При поражении мышц появляются жалобы на неуклюжесть большого пальца при выполнении деятельности, связанной с функцией захваты, осуществляемой большим пальцем. Например, это может быть изменение почерка из-за затруднения удерживания ручки, затруднение застегивания пуговиц, шитье и т.п.
При поражении мышцы, приводящей большой палец кисти появляется тупая боль вдоль наружной поверхности большого пальца у его основания дистальнее запястной кожной складки, а также зона разлитой болезненности в области ладонной поверхности первого пястно-фалангового сустава, большого пальца, возвышения тенара и дорсальной поверхности межпальцевой перепонки.
При поражении мышцы, противопоставляющей большой палец кисти появляется боль в области ладонной поверхности большого пальца и по радиально-ладонной поверхности запястья, на который больной обычно надавливает пальцем, чтобы локализовать боль.
Боль и болезненность, иррадиирующие к первому пястнофаланговому сочленению из мышцы, приводящей большой палец, можно легко спутать с суставными болями. Наличие геберденовских (Heberden) узлов на локтевой (внутренней) поверхности большого пальца почти всегда сочетается с поражением мышцы, приводящей большой палец (подобным образом сочетаются узлы и ладонные межкостные мышцы, приводящие пальцы кисти). Поражение мышц почти всегда сочетается с поражением первой тыльной межкостной мышцы, и часто с коротким сгибателем и короткой мышей, отводящей большой палец.
Анатомия.
Мышца, приводящая большой палец кисти. Мышца начинается косой головкой от основания 2 и 3 пястных костей и головчатой кости, а поперечной головкой от дистальных двух третей пястной кости по ее ладонной поверхности, прикрывает промежуток между большим и указательным пальцами, проходит под сухожилием длинного сгибателя большого пальца и прикрепляется к локтевой поверхности основания проксимальной фаланги большого пальца вместе с мышцами, сгибающими большой палец и короткой отводящей мышцей большого пальца. Мышца иннервируется глубокой ладонной ветвью локтевого нерва из С8 и Т1 корешков.
Мышца, противпоставляющая большой палец кисти. Мышца начинается от трапециевидной кости запястья и удерживателя сухожилий сгибателей, проходит ниже короткой мышцы, отводящей большой палец кисти, между поверхностной и глубокой головками короткого сгибателя большого пальца кисти, и прикрепляется вдоль всей длины первой пястной кости по ее радиальной поверхности. Мышца иннервируется ветвью срединного нерва из С6 и С7 корешков.
Функция. Мышцы, приводящая и противопоставляющая большой палец, короткий сгибатель большого пальца – обычно являются синергистами. Их антагонистами служат мышцы отводящая и разгибающие большой палец кисти. Мышца, приводящая большой палец кисти. Приведение (в плоскости, перпендикулярной ладони) и сгибание (в плоскости ладони) большого пальца. Мышца, противопоставляющая большой палец. Отведение (в плоскости, перпендикулярной ладони), сгибание (в плоскости ладони) большого пальца, а также ротация пястной кости большого пальца в положение противопоставления.
Диагностика. До выполнения обследования мышц, приводящей и противопоставляющей большой палец, выполняется диагностика и в случае необходимости соответствующее лечение лестничных, плечевой мышц, супинатора предплечья, длинного лучевого разгибателя запястья и плечелучевой мышцы (все эти мышцы могут вызывать болезненность в области первого межпальцевого промежутка, а также первой межкостной мышцы).
Мышцы приводящая и противопоставляющая большой палец – Исследование движений. Выполнение: исследуются активные и пассивные движения сгибания, отведения и приведения большого пальца. Оценка результатов исследования: при поражении мышц появляется слабость, ограничение объема движений, болезненность выполнения активных движений, болезненность при отведении и, особенно, разгибании большого пальца.
Мышца, приводящая большой палец – Исследование силы мышцы. Выполнение: пациент удерживает плотный листок бумаги между большим и вторым пальцами кисти. Врач резким движением выдергивает листок бумаги из клещевого захвата пальцами. Оценка результатов исследования: при слабости мышцы пациент не может удержать листок.
Мышцы приводящая и противопоставляющая большой палец – Пальпация. Выполняется поиск болезненных уплотнений. Мышца, приводящая большой палец. Пациент пронирует и расслабляет кисть. Врач оттесняет в сторону первую тыльную межкостную мышцу, лежащую более поверхностно поперечно ориентированной мышцы, приводящей большой палец и проводит пальпацию первого межпальцевого промежутка с тыльной стороны, пальпируя мышцу. Мышца, противопоставляющая большой палец. Выполняется поверхностная легкая пальпация поперек направления мышечных волокон в области тенара.
Лечение.
Мышцы приводящая и противопоставляющая большой палец кисти – Мобилизация и постизометрическая релаксация. Пациент: располагает кисть на подушке и супинирует ее. Выполнение: для растяжения мышцы, приводящей большой палец кисти, врач полностью разгибает, а затем полностью отводит большой палец. Для растяжения мышцы, противопоставляющей большой палец кисти выполняется полное разгибание и последующее приведение большого пальца. Мобилизация растяжением. Врач плавно и медленно повторными движениями увеличивает амплитуду первоначального смещения большого пальца. Постизометрическая релаксация. 1. Врач выполняет предварительное пассивное растяжение мышцы в требуемых направлениях небольшим усилием до появления легкого пружинящего комфортного чувства натяжения тканей (упругого барьера) и удерживает его 3-5 с для адаптации (приучения) мышцы к растяжению. 2. Пациент переводит взгляд в сторону от ограничения движения, медленно и плавно вдыхает, задерживает дыхание и пытается сместить большой палец в нейтральное положение с минимальным усилием против адекватного легкого сопротивления врача в течение 7-9 с. 3. Пациент медленно и плавно выдыхает, плавно расслабляет мышцы и переводит взгляд в сторону ограничения движения, а врач выполняет дополнительное мягкое плавное пассивное растяжение мышцы, увеличивая амплитуду первоначального смещения большого пальца минимальным усилием до появления некоторого пружинистого сопротивления (натяжения) тканей или до появления легкой болезненности в течение 5-10 с. В этом новом растянутом положении мышца фиксируется натяжением для повторения изометрической работы. 4. Прием повторяется 4-6 раз без перерыва растягивающего усилия между повторами при помощи осторожного удерживания мышцы в растянутом состоянии и без возвращения ее в нейтральное положение. Самостоятельная постизометрическая релаксация. Выполняется в положении пациента сидя таким же образом (в положении супинированной кисти). Точкой опоры для своеобразного рычага служит вторая пястная кость другой руки. Для изометрической нагрузки и последующего растягивания мышцы используется давление свободной рукой на большой палец пораженной руки. Примечание: растяжение мышцы, противопоставляющей большой палец кисти обычно выполняется после растяжения мышцы, приводящей большой палец кисти. Усилия по выполнению изометрической работы минимальны, часто достаточно выполнения только глазодвигательно-дыхательных синергий.
Мышца, приводящая большой палец – Самостоятельная мобилизация. Пациент опирается ладонями и ладонными поверхностями выпрямленных пальцев о твердую поверхность (например, стола), располагая кисти рядом друг с другом и отводя (разводя) первый палец от второго, при этом указательные пальцы соприкасаются друг с другом радиальными поверхностями, а большие пальцы — кончиков пальцев. Выполнение: пациент приближает кисти друг к другу, надавливая соприкасающимися пальцами друг на друга, при этом растягивается первый межпальцевый промежуток и увеличивается разведение первого и второго пальцев, а значит и пассивное отведение и разгибание больших пальцев.
Мышцы приводящая и противопоставляющая большой палец – Ишемическая компрессия. Выполняется поиск болезненных уплотнений. Мышца, приводящая большой палец. Пациент пронирует и расслабляет кисть. Врач оттесняет в сторону первую тыльную межкостную мышцу, лежащую более поверхностно поперечно ориентированной мышцы, приводящей большой палец и проводит пальпацию первого межпальцевого промежутка с тыльной стороны, пальпируя мышцу. Мышца, противопоставляющая большой палец. Выполняется пальпация в области тенара. При выявлении болезненной точки, выполнение приема концентрируется на этой точке для выполнения ишемической компрессии (медленного глубокого массажа).
Мышцы приводящая и противопоставляющая большой палец – Мобилизующие упражнения. Пациент сгибает руку в локте и трясет кистями, позволяя пальцам свободно колебаться.
- Свежее
- Старое
- Друзья
- Про Мышь
- Memories
Кубитальный туннельный синдром
Кажется, не существует человека, который хоть раз не ударился локтем обо что-то твердое и не испытал всю гамму чувств и эмоций. А ведь это он, локтевой нерв. :)
Сегодня я расскажу о том, что происходит, если локтевой нерв сдавливается в течение довольно длительного времени, или если прямая травма повторяется с завидной регулярностью.
Итак, "кубитальный туннельный синдром", или же компрессионно-ишемическая невропатия локтевого нерва, или туннельная невропатия, или синдром кубитального канала, или. названий много, но суть одна: нерв сдавливается в своем ложе, начинает плохо кровоснабжаться (то есть происходит его ишемия) и возникает его дегенерация со всеми вытекающими.
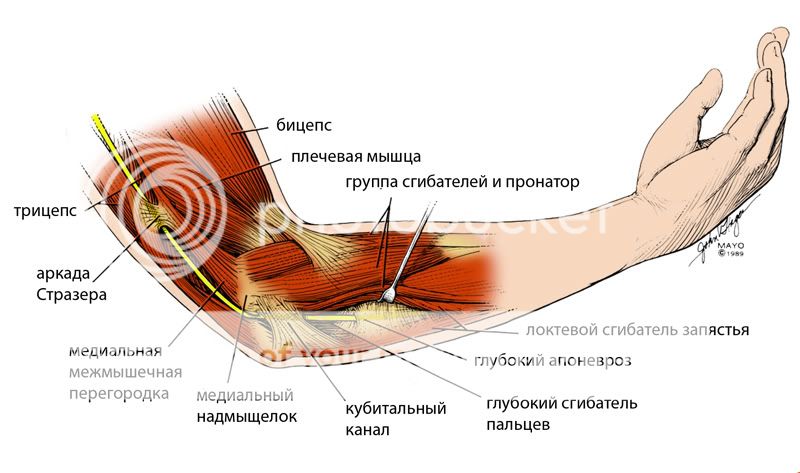
Чтобы все было понятно, рассмотрим вначале анатомию локтевого нерва.
Локтевой нерв отходит от плечевого сплетения (от его медиального пучка), спускается вниз, огибает сзади медиальный надмыщелок плечевой кости (здесь он расположен наиболее поверхностно), и, выйдя из кубитального канала, "ныряет" в предплечье между головками локтевого сгибателя запястья.
На своем пути нерв отдает веточки к разным мышцам.
Какие мышцы он иннервирует?
Их не так уж и мало. Это локтевой сгибатель кисти, глубокий сгибатель пальцев (локтевая половина), мышца, отводящая мизинец, короткий сгибатель мизинца, мышца, противопоставляющая мизинец, 2 локтевые червеобразные мышцы, ладонные и тыльные межкостные мышцы.
То есть, локтевой нерв - двигательный нерв для большинства мышц кисти и немножко для мышц предплечья.
На рисунке видно, как идет локтевой нерв и куда отдает ветви (спасибо Неттеру, надеюсь, он не обидится, что я сперла его картинку):

Также локтевой нерв обладает и чувствительной функцией.
Он иннервирует кожу запястья и кисти, и кожу V пальца и половины IV пальца (закрашено синим цветом, картинка из атласа Неттера).
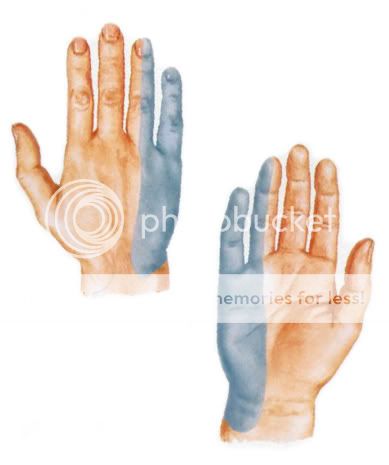
Таким образом, локтевой нерв является смешанным.
Но это вовсе не значит, что двигательные и чувствительные пучки располагаются в нем беспорядочно.
В кубитальном канале чувствительные пучки локтевого нерва и пучки к собственным мышцам кисти лежат более поверхностно. А двигательные пучки к локтевому сгибателю кисти и глубокому сгибателю пальцев лежат более глубоко. Именно поэтому вначале нарушается чувствительность.
На своем пути нерв встречает ряд препятствий, которые могут приводить к его сдавлению. В области локтя существует целых 5 таких мест (про них читать необязательно, поэтому я уменьшу шрифт, но на картинке их видно).
1. Аркада Стразера (Struthers) - это часть фасции, которая в виде мостика перекидывается между медиальной межмышечной перегородкой и медиальной головкой трехглавой мышцы.
2. Медиальная межмышечная перегородка.
3. Медиальный надмыщелок.
4. Собственно кубитальный канал.
5. Фасция.
Итак, что происходит с нашим нервом при его сдавлении?
Конечно, все зависит от силы и продолжительности сдавления. Но вкратце происходит следующее: нерв в результате компрессии отекает и утолщается, затем происходит нарушения кровоснабжения нерва, что постепенно приводит к его дегенерации. Причем поверхностные (чувствительные) пучки претерпевают изменения раньше.
Одна из причин компрессии локтевого нерва - уменьшение объема канала.
При разогнутом локтевого суставе объем канала наибольший. При сгибании сустава объем канала сильно уменьшается.
Так как локтевой нерв расположен поверхностно, то он подвержен и травмам извне. В результате микрокровоизлияний образуются спайки, которые ограничивают нормальное скольжение нерва, нарушают его микроциркуляцию, способствуют нарушению функции самого нерва. Это также приводит к развитию неврологической симптоматики.
И все-таки, почему сдавливается нерв?
Причин великое множество.
К синдрому кубитального канала могут привести часто повторяющиеся сгибания в локтевом суставе. Часто это связано с определенной профессиональной деятельностью.
Прямая травма также может способствовать развитию синдрома кубитального канала.
При занятиях некоторыми видами спорта (тяжелая атлетика, гимнастика, метание копья и т. д.) локтевой нерв подвергается чрезмерному натяжению в кубитальном канале с возникновением микрокровоизлияний и частичным повреждением волокон.
Компрессию нерва могут вызывать ганглий, оссификаты, свободные тела, перещелкивание медиальной головки трицепса через медиальный надмыщелок, а также врожденные аномалии (например, дополнительные фиброзные тяжи, мышцы, сухожилия).
Способствовать развитию туннельного синдрома могут некоторые заболевания (сахарный диабет, акромегалия, гипотиреоз, ревматоидный артрит, ревматизм, подагра), состояния, сопровождающиеся гормональными изменениями (беременность), объемные образования самого нерва (шваннома, неврома) и вне нерва (гемангиома, липома).
Причем это далеко не полный список.Все эти состояния могут приводить к компрессии локтевого нерва.
Уже становится не очень просто, ведь нужно выявить причину и устранить ее.
Но самое неприятное то, что другие заболевания имеют похожие симптомы. Поэтому про них тоже нужно знать.
Вот некоторые из них:
Синдром канала Гюйона (Guyon) - при этом заболевании также сдавливается локтевой нерв, но не в области локтя, а в области кисти.
Синдром грудного выхода. В этом случае помимо симптомов, характерных для синдрома кубитального канала, появляется боль в плече.
Радикулопатия корешка C8. В этом случае ограничен объем движений в шейном отделе, и присутствует боль.
Правда, наличие этих заболеваний не исключает синдром кубитального канала. Два заболевания могут сосуществовать вместе.
Как же проявляется кубитальный туннельный синдром?
Вначале периодически возникают парестезии V пальца (мизинца) и IV (безымянного) пальца с локтевой стороны. Парестезии - это нарушение чувствительности в виде, например, онемения, покалывания или "бегания мурашек". "Мурашки" бегают сильнее при сгибании локтя и часто приводят к пробуждению ночью. Если оставить эту проблему без внимания, то в дальнейшем чувствительность может полностью исчезнуть.
Дальше больше.
К чувствительным расстройствам присоединяются двигательные. Грубо говоря, развивается паралич мышц, которые иннервирует локтевой нерв.
Что при этом наблюдается?
Вначале может отмечаться потеря ловкости, неуклюжесть. Возникают трудности при письме, открывании бутылки и т.д. и т.п. Изначально симптомы непостоянны, то есть возникают, когда локоть находится в согнутом положении (разговор по телефону, к примеру). Постепенно симптомы прогрессируют до очень сильной слабости. Развивается когтеобразная деформация IV-V пальцев. Выглядит приблизительно так (почему приблизительно? Потому что это моя рука, а у меня нет "когтистости", я просто попыталась ее изобразить):

V палец отведен от IV (симптом Вартенбурга):

Кроме того, нарушается сгибание IV и V пальцев.
Также становится невозможным сведение и разведение пальцев.
Ну, и в конечном итоге мышцы кисти атрофируются и межкостные промежутки западают. Зрелище, надо сказать, не самое приятное.
Однако, даже если все симптомы вроде подходят, не стоит быть на 100% уверенным в диагнозе (собственно, для этого и нужно обратиться к врачу, ведь он долго учился различать одинаковое).
Как уже говорилось выше, проблемы могут таиться и в других местах, например, в шейном отделе позвоночника (казалось бы, какая шея, если пальцы онемели?) или в плечевом сплетении.
Так как же узнать, он это или не он? Для этого существуют специальные тесты.
Симптом Тинеля. Если слегка постучать по нерву (в том месте, где бывает очень неприятно при ударе, например, об угол), то боль и "мурашки" в пальцах усилятся. Иногда этот симптом бывает выражен очень сильно, так что даже при легком прикосновении пациент чувствует сильный "удар током" в пальцы. Но если заболевание только началось, или, наоборот, срок заболевания длительный, то симптом Тинеля может быть отрицательным. Почему? Потому что он присутствует только там, где происходит регенерация нервных структур.
Симптом Wadsworth - если максимально согнуть руку в локтевом суставе и подождать около двух минут, то онемение в зоне иннервации локтевого нерва усиливается. Этот тест очень специфичен. Он положителен только при синдроме кубитального канала.
Что еще может помочь поставить диагноз?
Например, банальная рентгенография. Если компрессия нерва вызвана, скажем, оссификатом, то его прекрасно будет видно на рентгенограмме.
УЗИ - можно увидеть, изменен ли нерв и на каком уровне, увидеть неврому и утолщенные стенки канала.
ЭНМГ (электронейромиография) - позволяет определить уровень компрессии.
Правда, я не специалист в функциональной диагностике, поэтому подробностей не знаю.
Как лечить?
Если симптомы преходящие, или умеренные, и нет атрофии мышц, то лечить нужно консервативно.
Пункт первый – необходимо не допускать действий, при которых происходит давление на нерв.
Что это значит?
Когда вы работаете за компьютером, то локоть должен быть согнут под углом 30°, а кисть должна быть в нейтральном положении (то есть, не нужно ее сгибать под разными углами).
Если вы разговариваете по телефону, используйте гарнитуру.
Когда вы спите, не сгибайте руки в локтевых суставах, иначе повышается давление на локтевой нерв. Для этого даже существуют специальные шины.
Вообще, стоит избегать положений, при которых рука сильно согнута в локтевом суставе, или движений, при которых приходится часто и сильно сгибать локоть.
Второе - лекарственная терапия.
Нестероидные противовоспалительные препараты (но говорят, что они особо не помогают).
Кортикостероиды тоже не наш метод (есть опасность попасть в сам нерв, что не есть хорошо, а еще может развиться некроз подкожно-жировой клетчатки), хотя есть работы, где говорится о хорошей эффективности КС.
Витамины группы В - нейромультивит, мильгамма.
Нейромедин – ингибитор антихолинэстеразы. Улучшает проводимость нервов.
Если консервативное лечение не эффективно (только не нужно через неделю бежать к доктору, и говорить, что ничего не помогает, потерпите пару-тройку месяцев), или вы больше не в силах терпеть столько ограничений, то в этом случае проводится операция. Существует несколько вариантов операций, но все они сводятся к одному: устранить компрессию локтевого нерва, освободить нерв из заточения. Операция может выполняться как открыто, так и эндоскопическим способом.
Как-то так. :)
Конечно, здесь всего не опишешь. Да и не нужно. Для этого есть специально обученный доктор, который все знает.
Если я кому-то помогу, это хорошо.
Критика (обоснованная) приветствуется, дополнения принимаются.
Читайте также:


