Защемление сосудов в шей
Защемление сосуда в шейном отделе (медицинское название – синдром шейной артерии) – опасная патология, при которой шейная артерия оказывается зажатой вследствие действия различных факторов. У больного возникают различные неврологические симптомы, сильно ухудшающие жизнь человека.
Данный синдром опасен тем, что через защемлённый сосуд не протекает достаточное количество крови, что влечёт за собой ухудшение питания и доступа кислорода к головному мозгу. Это приводит к различным заболеваниям неврологического характера. Самое опасное осложнение патологии – инсульт.
Причины возникновения
Причины защемления кровеносных сосудов делят на 2 группы. Первая группа – вертеброгенные, то есть связанные с патологиями позвоночного столба, таковыми причинами являются:
- Дегенеративно – дистрофические заболевания позвоночника – остеохондроз, остеопороз, артроз, спондилёз.
- Протрузия, межпозвоночная грыжа.
- Невралгия.
- Стеноз позвоночного канала.
- Травмы шеи.
- Врождённые патологии шейного отдела.
Вторая группа – невертеброгенные, то есть несвязанные с патологиями позвоночника:
- Перекручивание кровеносных сосудов.
- Опухоли.
- Повышенный холестерин.
- Спазм мышц.
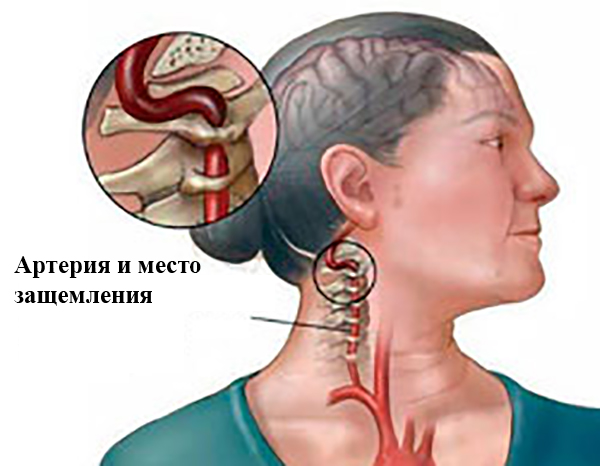
Симптомы
Признаки защемления сосуда носят ярко выраженный характер. Больного беспокоят следующие симптомы:

Если защемление не устранить, то с течением болезни у пациента возникают нарушения психики, онемения лица, сбои в работе сердечно – сосудистой системы.
Диагностика
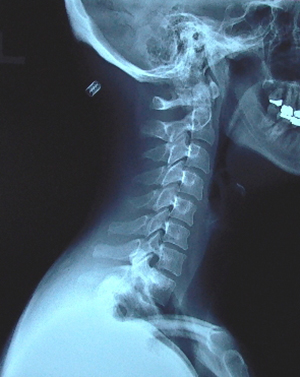
Диагностика заболевания начинается с того, что лечащий специалист выслушивает жалобы больного. Для более точной диагностики врач назначает дополнительные методы:
- Рентгенографию шейного отдела – показывает повреждения в структуре позвоночного столба, смещение позвонков, патологические изменения в позвонках.
- Доплерографию – данный метод позволяет исследовать кровеносные сосуды и обнаружить нарушения в их строении и функционировании.
- МРТ шейного отдела – позволяет обнаружить малейшие повреждения позвонков, патологические изменения и многие дегенеративные заболевания позвоночника.
- МРТ головного мозга – показывает риск возникновения инсульта и нарушения в работе органа.
Лечение
Лечение защемления проводится комплексно и направлено не только на лечение заболевания, но и на устранение причин, влияющих на его развитие.
В первую очередь больному назначается медикаментозная терапия:

Лечение защемления невозможно представить без лечебной физкультуры. Курс упражнений должен быть назначен лечащим специалистом, а заниматься ЛФК нужно под присмотром специалиста, так как любое неаккуратное движение может только усугубить проблему. Каждое упражнение нужно выполнять в медленном темпе без резких движений.
Терапия защемления кровеносных сосудов не обходится без массажа. Его цель – снизить болезненные ощущения в шее, устранить повышенный спазм мышц, которые сдавливают сосуды. Лучше не заниматься самомассажем, а доверить его выполнение опытному специалисту, который знает, куда и где нужно воздействовать. Массаж должен быть лёгким.
Без физиотерапии не обходится ни одно лечение патологий позвоночника и его отделов. С помощью процедур возможно устранить боль, воспаление, спазм мышц, улучшить обмен веществ в тканях, насытить их кислородом и полезными веществами. Также физиотерапия помогает расширить сосуды, что способствует ускорению кровообращения. Пациенту могут назначить магнитотерапию, рефлексотерапию, ультразвуковое воздействие. Дополнительно могут назначить такие процедуры как парафиновые аппликации, грязелечение.
При неэффективности традиционных методов терапии проводят операцию, в ходе которой удаляют структуры, сдавливающие артерию.
Профилактика
Для того чтобы не допустить развитие такого опасного синдрома, нужно соблюдать профилактические меры:
- Спать на ортопедическом матрасе и подушке.
- Раз в полгода – год проходить курс лечебного массажа у специалиста.
- Делать зарядку каждое утро.
- Заниматься йогой, плаванием, вести активный образ жизни.
- При сидячей работе каждый час делать аккуратный массаж воротниковой зоны и лёгкую зарядку для шеи – несколько раз медленно наклонить голову в разные стороны, совершить круговые вращений, поднять плечи.
- Правильно питаться, как можно меньше употреблять блюд, в которых большое количество холестерина.
- Не переохлаждать шейный отдел.
Защемление Сосудов В Шейном Отделе: Симптомы, Лечение
Защемление сосудов в шейном отделе, симптомы которого могут быть самыми разными - достаточно распространенная проблема, беспокоящая многих людей. При такой патологии болевые ощущения более ярко выражены, чем при подобных повреждениях в других отделах позвоночного столба. Помимо болезненного синдрома данное заболевание способно привести к недостаточному кровоснабжению головного мозга.

Причины
Защемление сосудов в шейном отделе позвоночника происходит по разным причинам, главной из которых считаются патологии в позвоночнике:
- фиброз;
- костные наросты;
- травмирование;
- остеохондроз шейного отдела;
- спазм спинных мышц;
- смещение либо вывих позвонков.
При этом, стать причиной защемления корешка нерва шейного отдела способны следующие явления:
- неаккуратный поворот шеи и головы;
- развивающаяся опухоль либо рубцы;
- малоактивный образ жизни;
- слабость поддерживающих мышц;
- физические перегрузки;
- эмоциональные перенапряжения;
- острые болезни и обострение хронических;
- нарушения эндокринной системы.
Основные признаки
Симптомы защемления сосудов в шейном отделе достаточно разнообразны. К самым распространенным можно отнести следующие:
- Сильные болевые ощущения в затылочно лобной мышце и плечевой области. При этом дискомфорт усиливается, когда человек поворачивает шею либо, наоборот, длительное время пребывает в спокойном состоянии, к примеру, во время сна.
- Головокружение, которое усиливается при резком изменении позы тела.
- Ощущение жжения в пальцах и плечевой зоне плеч.
- Болезненный синдром в груди слева.
- Слабость мышц.
- Головные боли.
- Упадок сил и работоспособности.
- Усталость и быстрая утомляемость.
- Ухудшение памяти.
- Снижение чувствительности верхних конечностей.
Также у человека могут наблюдаться нарушения координации движений, ухудшение зрения (потемнение в глазах). Часто головная боль имеет сосудистый пульсирующий характер.
Обычно при защемлении сосуда шеи признаки менее выражены в состоянии покоя, проявляясь ярче при резких движениях, в особенности если пациент вращает шеей или поднимает руки. Болевые симптомы возникают только с одной, или одновременно с двух сторон тела. В самых запущенных случаях опухает язык, глотание вызывает дискомфорт, наблюдаются отеки на слизистых рта.
С особым вниманием необходимо относиться к ситуациям, когда ощущаются боли в груди слева, схожие с симптомами при стенокардии. Этот признак можно легко спутать с сердечным приступом. Определить причину в домашних условиях возможно, приняв валидол: если по истечению нескольких минут болевые ощущения не прошли, значит, их спровоцировало защемление.
При выявлении первичных признаков, свидетельствующих о наличии патологии, следует незамедлительно обратиться за врачебной помощью. Если своевременно не начать лечение, возникнут достаточно серьезные осложнения.
Терапия
Медики утверждают, что очень сложно полностью вылечить данное заболевание, но его можно эффективно купировать при помощи традиционных терапевтических мер. Хирургическая операция проводится в самых крайних случаях, когда лечение с применением консервативных способов не приносит желаемого результата или слишком медленно действует. Прежде всего необходимо лечить патологию, спровоцировавшую защемление.

Также лечение предполагает использование разнообразных мазей, кремов и гелей, обладающих обезболивающими и прогревающими качествами. Чтобы обеспечить неподвижность в зоне шейного отдела, рекомендуется надевать специальный воротник для фиксации.
После выхода радикулопатии из острой фазы, доктор может назначить вспомогательные процедуры. Это электрофорез, сеансы массажа, лечение медицинскими пиявками, мануальная терапия и комплекс оздоровительной гимнастики. По завершению терапевтического курса, пациенту потребуется применять хондопротекторы - специальные препараты, способствующие восстановлению хрящевой ткани.
По приблизительным расчетам лечение длится не менее 90 дней. Точное соблюдение всех рекомендаций врача позволит достичь стабильного улучшения. Но следует брать во внимание не только признаки заболевания, но и главные причины, спровоцировавшие патологию. Если терапия не приносит должного эффекта, и пациента по-прежнему беспокоят болевые ощущения, в таком случае проводится оперативное вмешательство.
На решение о проведении хирургической процедуры влияет ряд обстоятельств, а именно:
- общее состояние здоровья больного;
- история развития заболевания, наличие сопутствующих патологий;
- возраст человека;
- причины, которые привели к защемлению.
Реабилитационный период после хирургического вмешательства, обычно, продолжается в течение 6-8 недель.
Профилактика
Как известно, самое эффективное лечение — это грамотная профилактика. Гораздо целесообразнее принять своевременно меры, предотвращающие развитие заболевания, чем в последствие тратить крупные суммы на лекарства и мучиться от сильных болей.
- если работа пациента требует частого нахождение в сидячем положении, необходимо систематически делать перерывы и разминать шею;
- для отдыха и сна необходимо приобрести специальные ортопедические матрац и подушку;
- старайтесь всегда держать спину прямой и выполнять комплекс упражнений, способствующий укреплению мышц шейного отдела;
- не поднимайте тяжести во избежание перегрузки организма;
- занятия йогой и плаванием предохраняют шейный отдел позвоночника от защемления, а также защищают от развития многих других патологий.
С защемлением сосудов в шейном отделе и симптомами необходимо бороться с помощью врача.
Защемление нерва в шейном отделе – явление, которое приводит к болям, нарушению работы мозга и речевых отделов. Ущемление может возникать у пациентов любого возраста, но больше всего свойственно младенцам и пожилым людям.

Для борьбы с данным процессом назначается комплексная терапия, включающая медикаментозные и немедикаментозные, а также народные способы лечения.
Причины защемления
Защемление нерва в шейном отделе позвоночника происходит из-за пережатия какими-либо тканями. Чаще всего нервные окончания или корешки пережимаются позвонками или межпозвоночными дисками. Хрящевая и костная ткань смещаются из-за патологий, в результате чего защемляется нерв. Без терапии защемления шейного позвонка в таком случае не обойтись.
Помимо хрящевой и костной ткани, вызвать защемление могут мышцы. Спазмы, которые образовываются из-за стресса или физических нагрузок, приводят к временному пережатию нерва. Обычно спазмы проходят сами, однако чтобы снизить частоту неправильной работы мышц, тоже необходима терапия.
Самый серьезный случай – если нервные окончания защемило новообразованием. Это может быть ткань, образовавшаяся из пораженной раком щитовидной железы, или же ответвление разрастающегося позвонка. В данной ситуации назначается госпитализация, чаще всего – хирургия.
Изредка пережатие происходит по вине щитовидной железы, которая увеличилась в результате гормональных сбоев.
Провоцирующими факторами защемления шейного нерва являются резкие движения и травмы. Часть случаев происходит из-за хронических патологических процессов, протекающих в организме.

Врачи выделяют следующие предпосылки к развитию пережатия:
- травмы шейного отдела позвоночника;
- эндокринные нарушения;
- остеохондроз шейных позвонков;
- психофизические перегрузки;
- резкие движения;
- ослабленное состояние шейного отдела и пролегающих там мышц;
- неправильное заживление поврежденных тканей, появление новообразований.
Основным фактором, который приводит к защемлению, является малоподвижный, нездоровый образ жизни. При постоянной работе в сидячем положении и отсутствии регулярной гимнастики для шеи риск подвергнуться защемлению возрастает в разы.
Симптоматика заболевания
Защемление бывает нескольких типов. Основной – это пережатие нервов или нервных корешков, вылечить который довольно просто. Однако иногда, в особо серьезных случаях, к нему присоединяется защемление кровеносных сосудов. В шейном отделе расположены важные пути передачи крови, которые отвечают за питание мозга. Если они частично блокируются, возникают серьезные дисфункции работы организма. Симптоматика делится на два типа: с защемлением артерий или без.
Если кровеносные пути оказались не затронуты, пациент может почти не ощущать недомогания. Выраженность симптомов зависит от болевого порога пациента. Основные проявления защемления:
- боли в области шеи;
- боль, которая отдает в руки;
- мигрени, частые головные боли, переходящие от затылочной области ко лбу;
- нарушения памяти и внимания;
- в тяжелых случаях – нарушения речевой деятельности, проблемы при глотании.
В результате защемления могут начаться отеки гортани. При прощупывании можно обнаружить чрезмерную напряженность мышц шейного отдела. Такое происходит, если защемление вызвано спазмами мышц. В случае пережатия, вызванного мышцами, пациент может ощущать чрезмерную напряженность или усталость, боли в шейном отделе даже при отсутствии движений.

Симптоматика защемления с пережатием кровеносных сосудов следующая:
- быстрая утомляемость пациента;
- головокружения, потери сознания;
- ощущение нехватки воздуха;
- медлительность, ухудшение скорости мышления;
- нарушения памяти и снижение внимательности;
- бледность, общая слабость.
В запущенных случаях пережатие сосудов может привести к ишемическому инсульту, который очень трудно лечить. Если защемило нерв в шее, необходимо вовремя обращаться к врачу.
Встречаемость заболевания
Защемление нерва или нервных корешков чаще всего происходит у пациентов пожилого возраста, а также у младенцев. Люди преклонного возраста чаще других страдают от остеохондроза. Это заболевание является фактором возникновения пережатия. В результате ослабления хрящевой ткани межпозвоночные диски трескаются, приводя к смещению всего шейного отдела позвоночника. На месте пораженных дисков на последних стадиях возникает грыжа. Смещение позвонков и грыжевые образования вызывают пережатие мышц, нервов и сосудов.
У детей защемление нервов происходит из-за недостаточной развитости шейного отдела. Пережатию нервов наиболее подвержены младенцы до 1 года и даже эмбрионы, которые развивались в неправильных условиях. Защемление у детей может происходить в результате:
- ошибок врачей при принятии родов;
- несоответствия размеров плода родовым путям (переношенность, крупный плод, гидроцефалия);
- давления на плод со стороны пуповины, неправильно расположенного позвоночника матери, кишечника;
- неправильного предлежания плода.
В результате защемления шейного нерва и смещения позвонков (особенно первых двух) у младенцев часто возникает кривошея. Нарушения нервного сообщения и неправильного расположения позвонков у детей легко лечатся. Гораздо сложнее справиться с защемлением во взрослом и пожилом возрасте.
Первая помощь при защемлении
Пережатие нерва приводит к сильным болям, которые зачастую лишают человека возможности двигаться и продолжать работать. Кроме того, защемление чревато осложнениями. Поэтому при первых признаках данной проблемы необходимо обращаться к врачу.
В случае пережатия нерва следует принять обезболивающие препараты (лучше усиленного действия – те, которые выдают врачи-стоматологи после хирургии). Чтобы боль немного утихла, а в шейном отделе не возникли сопутствующие пережатия, нужно лечь на твердую поверхность, зафиксировав шею в определенном положении, и стараться не двигаться. Параллельно вызывается врач.
Диагностика заболевания
Чтобы выяснить характер защемления шейного нерва, проводится аппаратная диагностика. Основными методами проверки являются томография и рентген. При отсутствии выраженных жалоб назначают рентгенографию. Томография проводится в тех случаях, когда необходимо выяснить малейшие нюансы расположения позвонков и хрящей.

В ходе диагностики также собирается анамнез: совокупность жалоб пациента. Больной описывает свое состояние: боли, проблемы при попытке сменить положение шеи, рассеянность, мигрени и т. д. При необходимости врач проводит пальпацию шейного отдела. Она позволяет выявить чрезмерную напряженность мышц или наличие серьезных образований (грыжа, опухоли). В случае подозрений на них пациент также может быть отправлен на УЗИ.
Терапия защемления шейных нервов
В большинстве случаев лечение рассматриваемой проблемы проводится без помощи хирургического вмешательства. Операция назначается лишь в крайних случаях, если все остальные способы терапии не дают должных результатов.
Основа лечения – это комплексное сочетание нескольких методик. Прежде всего, назначаются симптоматические препараты. Это обезболивающие медикаменты:
- Кеторол;
- Баралгин;
- Мовалис;
- Диклофенак.
Обезболивающие могут быть назначены в виде таблеток для перорального приема или инъекций. Уколы выбираются при особо острых болях, проводятся обычно в условиях медицинского учреждения. В особо тяжелых случаях делаются инъекции кортикостероидов. Они позволяют снять спазм мышц и быстро устранить боли.
Если защемление нерва в шейном отделе осложнено нарушением работы мышц, назначаются спазмолитические средства. Они помогают снять чрезмерную напряженность мышц и спазмы мышечных тканей, которые приводят к усилению болей. Если пережатие сосудов было вызвано именно спазмами мышц, то прием спазмолитиков может полностью решить проблему. Однако для предотвращения повторного развития заболевания необходимо пройти курс физиотерапии, массажа и ЛФК.
В период домашней терапии пациент может пользоваться согревающими лейкопластырями и легкими седативными препаратами. Согревание шейного отдела помогает бороться с болями в те периоды, когда принимать обезболивающие уже нельзя (например, суточная норма препарата уже употреблена). Если в районе шеи возникает отек, необходимо прикладывать холодные компрессы. Седативные препараты в ходе домашней терапии помогают восстановить режим сна у больного, который из-за дискомфорта часто не может уснуть.
Лечебная физкультура и физиотерапия назначаются на последних стадиях лечения, когда пациент уже не страдает от острых болей. Физиотерапия включает в себя электрофорез и массаж, иглоукалывание, ультразвуковое лечение.
Если пациент страдает от хронического защемления нерва в шее, рекомендуется пройти курс санаторно-курортного лечения для закрепления результатов терапии. ЛФК проводится параллельно с физиотерапией. Регулярная гимнастика позволяет восстановить мышцы шеи и сделать данный отдел более устойчивым. Это снизит риск защемления нерва в шейном отделе.

Профилактика заболевания
Предотвратить развитие защемлений помогут здоровый образ жизни и физическая активность. Людям с сидячей работой необходимо каждые 3 часа делать легкую зарядку, включающую повороты и наклоны головы. Чтобы снизить напряженность мышц шейного отдела, рекомендуется делать легкий самомассаж.
Если у пациента наблюдается склонность к сколиозу и смещению шейных позвонков, желательно приобрести специальный ортопедический матрас и подушку. В свободное от работы время следует выполнять не только гимнастику для шеи, но и упражнения, поддерживающие осанку. Чтобы она не нарушалась, не рекомендуется носить рюкзаки и сумки на одном плече. Если есть склонность к образованию грыжи, нельзя поднимать тяжести.
Для постоянного поддержания тонуса шейных мышц врачи рекомендуют занятия плаванием или йогой. Сеансы с периодичностью 2-3 раза в неделю помогут укрепить мышцы, снизить частоту их спазмов, уменьшить риск смещения шейных позвонков.
Хорошо влияет на состояние шеи профессиональный лечебный массаж. Если позволяют финансы и временные возможности, следует ежегодно проходить санаторное профилактическое лечение. Особенно это важно для пациентов, которые работают в сидячем положении.
Чтобы вовремя замечать все патологические процессы в области шеи (остеохондроз, смещение позвонков, образование грыжи), необходимо регулярно проходить диспансеризацию и проверяться у ортопеда и хирурга, а также невролога.
Защемление нерва в шейном отделе – явление, которое приводит к болям, нарушению работы мозга и речевых отделов. Ущемление может возникать у пациентов любого возраста, но больше всего свойственно младенцам и пожилым людям.

Для борьбы с данным процессом назначается комплексная терапия, включающая медикаментозные и немедикаментозные, а также народные способы лечения.
Причины защемления
Защемление нерва в шейном отделе позвоночника происходит из-за пережатия какими-либо тканями. Чаще всего нервные окончания или корешки пережимаются позвонками или межпозвоночными дисками. Хрящевая и костная ткань смещаются из-за патологий, в результате чего защемляется нерв. Без терапии защемления шейного позвонка в таком случае не обойтись.
Помимо хрящевой и костной ткани, вызвать защемление могут мышцы. Спазмы, которые образовываются из-за стресса или физических нагрузок, приводят к временному пережатию нерва. Обычно спазмы проходят сами, однако чтобы снизить частоту неправильной работы мышц, тоже необходима терапия.
Самый серьезный случай – если нервные окончания защемило новообразованием. Это может быть ткань, образовавшаяся из пораженной раком щитовидной железы, или же ответвление разрастающегося позвонка. В данной ситуации назначается госпитализация, чаще всего – хирургия.
Изредка пережатие происходит по вине щитовидной железы, которая увеличилась в результате гормональных сбоев.
Провоцирующими факторами защемления шейного нерва являются резкие движения и травмы. Часть случаев происходит из-за хронических патологических процессов, протекающих в организме.

Врачи выделяют следующие предпосылки к развитию пережатия:
- травмы шейного отдела позвоночника;
- эндокринные нарушения;
- остеохондроз шейных позвонков;
- психофизические перегрузки;
- резкие движения;
- ослабленное состояние шейного отдела и пролегающих там мышц;
- неправильное заживление поврежденных тканей, появление новообразований.
Основным фактором, который приводит к защемлению, является малоподвижный, нездоровый образ жизни. При постоянной работе в сидячем положении и отсутствии регулярной гимнастики для шеи риск подвергнуться защемлению возрастает в разы.
Симптоматика заболевания
Защемление бывает нескольких типов. Основной – это пережатие нервов или нервных корешков, вылечить который довольно просто. Однако иногда, в особо серьезных случаях, к нему присоединяется защемление кровеносных сосудов. В шейном отделе расположены важные пути передачи крови, которые отвечают за питание мозга. Если они частично блокируются, возникают серьезные дисфункции работы организма. Симптоматика делится на два типа: с защемлением артерий или без.
Если кровеносные пути оказались не затронуты, пациент может почти не ощущать недомогания. Выраженность симптомов зависит от болевого порога пациента. Основные проявления защемления:
- боли в области шеи;
- боль, которая отдает в руки;
- мигрени, частые головные боли, переходящие от затылочной области ко лбу;
- нарушения памяти и внимания;
- в тяжелых случаях – нарушения речевой деятельности, проблемы при глотании.
В результате защемления могут начаться отеки гортани. При прощупывании можно обнаружить чрезмерную напряженность мышц шейного отдела. Такое происходит, если защемление вызвано спазмами мышц. В случае пережатия, вызванного мышцами, пациент может ощущать чрезмерную напряженность или усталость, боли в шейном отделе даже при отсутствии движений.

Симптоматика защемления с пережатием кровеносных сосудов следующая:
- быстрая утомляемость пациента;
- головокружения, потери сознания;
- ощущение нехватки воздуха;
- медлительность, ухудшение скорости мышления;
- нарушения памяти и снижение внимательности;
- бледность, общая слабость.
В запущенных случаях пережатие сосудов может привести к ишемическому инсульту, который очень трудно лечить. Если защемило нерв в шее, необходимо вовремя обращаться к врачу.
Встречаемость заболевания
Защемление нерва или нервных корешков чаще всего происходит у пациентов пожилого возраста, а также у младенцев. Люди преклонного возраста чаще других страдают от остеохондроза. Это заболевание является фактором возникновения пережатия. В результате ослабления хрящевой ткани межпозвоночные диски трескаются, приводя к смещению всего шейного отдела позвоночника. На месте пораженных дисков на последних стадиях возникает грыжа. Смещение позвонков и грыжевые образования вызывают пережатие мышц, нервов и сосудов.
У детей защемление нервов происходит из-за недостаточной развитости шейного отдела. Пережатию нервов наиболее подвержены младенцы до 1 года и даже эмбрионы, которые развивались в неправильных условиях. Защемление у детей может происходить в результате:
- ошибок врачей при принятии родов;
- несоответствия размеров плода родовым путям (переношенность, крупный плод, гидроцефалия);
- давления на плод со стороны пуповины, неправильно расположенного позвоночника матери, кишечника;
- неправильного предлежания плода.
В результате защемления шейного нерва и смещения позвонков (особенно первых двух) у младенцев часто возникает кривошея. Нарушения нервного сообщения и неправильного расположения позвонков у детей легко лечатся. Гораздо сложнее справиться с защемлением во взрослом и пожилом возрасте.
Первая помощь при защемлении
Пережатие нерва приводит к сильным болям, которые зачастую лишают человека возможности двигаться и продолжать работать. Кроме того, защемление чревато осложнениями. Поэтому при первых признаках данной проблемы необходимо обращаться к врачу.
В случае пережатия нерва следует принять обезболивающие препараты (лучше усиленного действия – те, которые выдают врачи-стоматологи после хирургии). Чтобы боль немного утихла, а в шейном отделе не возникли сопутствующие пережатия, нужно лечь на твердую поверхность, зафиксировав шею в определенном положении, и стараться не двигаться. Параллельно вызывается врач.
Диагностика заболевания
Чтобы выяснить характер защемления шейного нерва, проводится аппаратная диагностика. Основными методами проверки являются томография и рентген. При отсутствии выраженных жалоб назначают рентгенографию. Томография проводится в тех случаях, когда необходимо выяснить малейшие нюансы расположения позвонков и хрящей.

В ходе диагностики также собирается анамнез: совокупность жалоб пациента. Больной описывает свое состояние: боли, проблемы при попытке сменить положение шеи, рассеянность, мигрени и т. д. При необходимости врач проводит пальпацию шейного отдела. Она позволяет выявить чрезмерную напряженность мышц или наличие серьезных образований (грыжа, опухоли). В случае подозрений на них пациент также может быть отправлен на УЗИ.
Терапия защемления шейных нервов
В большинстве случаев лечение рассматриваемой проблемы проводится без помощи хирургического вмешательства. Операция назначается лишь в крайних случаях, если все остальные способы терапии не дают должных результатов.
Основа лечения – это комплексное сочетание нескольких методик. Прежде всего, назначаются симптоматические препараты. Это обезболивающие медикаменты:
- Кеторол;
- Баралгин;
- Мовалис;
- Диклофенак.
Обезболивающие могут быть назначены в виде таблеток для перорального приема или инъекций. Уколы выбираются при особо острых болях, проводятся обычно в условиях медицинского учреждения. В особо тяжелых случаях делаются инъекции кортикостероидов. Они позволяют снять спазм мышц и быстро устранить боли.
Если защемление нерва в шейном отделе осложнено нарушением работы мышц, назначаются спазмолитические средства. Они помогают снять чрезмерную напряженность мышц и спазмы мышечных тканей, которые приводят к усилению болей. Если пережатие сосудов было вызвано именно спазмами мышц, то прием спазмолитиков может полностью решить проблему. Однако для предотвращения повторного развития заболевания необходимо пройти курс физиотерапии, массажа и ЛФК.
В период домашней терапии пациент может пользоваться согревающими лейкопластырями и легкими седативными препаратами. Согревание шейного отдела помогает бороться с болями в те периоды, когда принимать обезболивающие уже нельзя (например, суточная норма препарата уже употреблена). Если в районе шеи возникает отек, необходимо прикладывать холодные компрессы. Седативные препараты в ходе домашней терапии помогают восстановить режим сна у больного, который из-за дискомфорта часто не может уснуть.
Лечебная физкультура и физиотерапия назначаются на последних стадиях лечения, когда пациент уже не страдает от острых болей. Физиотерапия включает в себя электрофорез и массаж, иглоукалывание, ультразвуковое лечение.
Если пациент страдает от хронического защемления нерва в шее, рекомендуется пройти курс санаторно-курортного лечения для закрепления результатов терапии. ЛФК проводится параллельно с физиотерапией. Регулярная гимнастика позволяет восстановить мышцы шеи и сделать данный отдел более устойчивым. Это снизит риск защемления нерва в шейном отделе.

Профилактика заболевания
Предотвратить развитие защемлений помогут здоровый образ жизни и физическая активность. Людям с сидячей работой необходимо каждые 3 часа делать легкую зарядку, включающую повороты и наклоны головы. Чтобы снизить напряженность мышц шейного отдела, рекомендуется делать легкий самомассаж.
Если у пациента наблюдается склонность к сколиозу и смещению шейных позвонков, желательно приобрести специальный ортопедический матрас и подушку. В свободное от работы время следует выполнять не только гимнастику для шеи, но и упражнения, поддерживающие осанку. Чтобы она не нарушалась, не рекомендуется носить рюкзаки и сумки на одном плече. Если есть склонность к образованию грыжи, нельзя поднимать тяжести.
Для постоянного поддержания тонуса шейных мышц врачи рекомендуют занятия плаванием или йогой. Сеансы с периодичностью 2-3 раза в неделю помогут укрепить мышцы, снизить частоту их спазмов, уменьшить риск смещения шейных позвонков.
Хорошо влияет на состояние шеи профессиональный лечебный массаж. Если позволяют финансы и временные возможности, следует ежегодно проходить санаторное профилактическое лечение. Особенно это важно для пациентов, которые работают в сидячем положении.
Чтобы вовремя замечать все патологические процессы в области шеи (остеохондроз, смещение позвонков, образование грыжи), необходимо регулярно проходить диспансеризацию и проверяться у ортопеда и хирурга, а также невролога.
Читайте также:


