Можно ли пить слабительное после операции паховой грыжи

Запор после операции – это одно из осложнений, которое часто возникает на фоне хирургического вмешательства. У пациента нарушается активность мышц пищеварительной системы, что и приводит к замедлению продвижения пищи по кишечнику.
Причины возникновения запора
Одной из причин возникновения запора в послеоперационном периоде может быть анестезия, которая использовалась во время хирургического вмешательства. Воздействие общего наркоза на организм приводит к нарушению активности мышечных волокон, в том числе и структур, образующих стенку кишечника. На фоне этого снижается активность перистальтики, и возникает запор. Атония кишечника под действием наркоза обычно является временным явлением. Она может исчезать через несколько суток при благоприятном течении послеоперационного периода.
Более тяжелое воздействие на мышечную стенку оказывают непосредственно оперативные вмешательства на кишечнике. Некоторым пациентам требуются операции по удалению части органа или иссечению сразу нескольких петель. Проведение такого вмешательства приводит к тому, что в области иссечения тканей нарушается структура мышечных волокон, и они уже не могут активно сокращаться.
Нарушение перистальтики сопровождается скоплением пищевых масс на определенном участке. Из-за застаивания фекалий у пациента возникает запор после операции на кишечнике. Такое состояние может сохраняться продолжительное время. Для его лечения необходимо использовать комплекс процедур, которые восстановят перистальтику кишечника.
Закупорка кишечника каловыми массами может происходить на разных уровнях. Точная локализация зависит от того, какая операция была проведена пациенту. Например, запоры после операции по удалению аппендикса возникают из-за ослабления перистальтики подвздошной кишки. Она располагается в непосредственной близости к червеобразному отростку.
Запор после операции на прямой кишке характеризуется особым механизмом возникновения. Хирургическое вмешательство проводится в непосредственной близости к анальному отверстию. В момент дефекации пациент тужится, и швы, наложенные на кишку, немного расходятся. Это вызывает выраженный болевой синдром, который мучительно переносится пациентом. Поэтому запор после операции по удалению геморроя может иметь условно-рефлекторный характер. Пациент ассоциирует дефекацию с сильной болью, и со временем его нервная система начинает ассоциировать эти состояния.

Помимо нейрогенного механизма развития заболевания, у пациентов может нарушаться перистальтическая активность в месте проведения хирургического вмешательства. Из-за повреждения нервных волокон в стенке органа до мышечных клеток не доходят сигналы, вызывающие их сокращения. В месте, где стенка кишечника не сокращается, со временем скапливается большое количество каловых масс. На фоне этого у пациента развивается запор.
Грыжа – это состояние, при котором внутренние органы, в том числе и кишечник, выходят из брюшной полости и образуют покрытый кожей грыжевой мешок.
Наиболее часто заболевание развивается в тех областях, в которых меньше всего прочность передней брюшной стенки – в зоне бедренного кольца или пахового канала. Оперативное лечение грыжи представляет собой вправление органов в полость живота и ушивание мягких тканей над ними. Наложение швов необходимо для того, чтобы предотвратить повторные эпизоды заболевания.
Запор после операции грыжи – это довольно частое явление. Это связано с тем, что в грыжевом мешке органы пребывают в неблагоприятной среде. Кишечные петли сдавливаются окружающими тканями, в их стенке нарушается кровообращение, что приводит к недостаточному питанию тканей. На фоне этого ослабляется мышечная сила волокон, которые входят в состав оболочки органа, и снижается активность перистальтики.


Профилактика запора после операции: что делать для устранения симптома?
Многие пациенты не знают, почему возникает запор после операции, что делать для его предотвращения. После хирургического вмешательства очень важно соблюдать ряд рекомендаций, которые обеспечат быструю активацию перистальтики:
- Ступенчатое питание. На ранних этапах реабилитации (примерно через 10 часов после операции) больному дается жидкая пища – чай, кисель, сок. Такие продукты не наносят вреда травмированному кишечнику. Через несколько суток уже можно переводить пациента на твердую пищу. Первое время используются слизистые каши и овощные бульоны, спустя 7-10 дней пациент переводится на обычную лечебную диету.
- Правильный питьевой режим. Достаточное поступление воды в кишечник способствует формированию кала мягкой консистенции, который не будет травмировать слизистую органа. Поэтому после оперативного вмешательства на пищеварительной системе пациент должен выпивать 1,5-2 литра воды ежедневно.
- Ранняя активизация больного. После оперативного вмешательства рекомендуется сразу же начинать движение. В первые сутки пациент может приподниматься или садиться в кровати, менять свое положение. Раннее начало движения способствует восстановлению тонуса всех мышечных волокон, в том числе и в стенке кишечника. В последующие дни назначается палатный режим – больной может вставать и передвигаться в пределах своей палаты, самостоятельно ходить в туалет.
После выписки рекомендуется проводить лечебную физкультуру, заниматься легкими видами спорта. Хорошим вариантом двигательной активности являются долгие прогулки на свежем воздухе. Важно правильно рассчитывать физическую нагрузку, не допускать перенапряжения.


- Массаж живота. Для стимуляции перистальтики пациент может самостоятельно массировать переднюю брюшную стенку в области кишечника. Движения массажа должны быть мягкими, медленными, поглаживающими, нельзя сильно давить на живот. Перед началом процедур необходимо проконсультироваться с лечащим врачом. Это необходимо, так как при некоторых состояниях проведение массажа не рекомендуется. Например, не стоит делать массаж после операции на грыжи, так как неаккуратное надавливание на живот может вызвать рецидив заболевания.
- По показаниям – слабительные препараты. Для профилактики запоров в послеоперационном периоде могут использоваться слабительные средства с легким действием. Предпочтительно использовать препараты растительного происхождения. Хорошим методом лечения являются микроклизмы, которые готовятся на основе масла. Применение слабительных средств должно быть согласовано с лечащим врачом пациента. Только доктор может обнаружить возможные противопоказания и подобрать подходящие лекарственные средства.
Таким образом, запоры после хирургического вмешательства – это распространенное осложнение, которое связано с нарушением мышечной активности кишечника. Для того чтобы избежать возникновения неприятного симптома, необходимо тщательно соблюдать рекомендации врачей в послеоперационном периоде.
Адрес: г. Ростов-на-Дону, ул. Варфоломеева, 92 А
Запись на консультативный
прием по телефону:
+7 (904) 503-00-03 ,
+7 (863) 298-00-09

Грыжи белой линии живота.

Белая линия живота образуется за счет перекрещивания пучков широких мышц живота и тянется от мечевидного отростка грудины до симфиза соответственно срединной линии тела. По локализации различают надчревные, околопупочные, подчревные, грыжи мечевидного отростка и сухожильных перемычек прямых мышц живота. В ряде случаев данный вид грыж может протекать бессимптомно и обнаруживаться случайно.
Жалобы сводятся к болевым ощущениям в области белой линии живота выпячивания, которые усиливаются при физической работе, при напряжении. В ряде случаев отмечается тошнота, отрыжка, изжога, тяжесть в эпигастрии (области желудка). Содержимым может быть большой сальник, желудок, желчный пузырь, тонкий и толстый кишечник, мочевой пузырь. Клиническая картина (симптомы) зависят от ущемления того или иного органа.
Пупочные грыжи.

Небольшие (размером меньше 2 рублевой монеты) вправимые грыжи могут протекать бессимптомно, и пациенты отмечают появление грыжевого выпячивания на месте пупка. Иногда первые жалобы (болевые ощущения) появляются только при ущемлении грыжи. При больших грыжах возникают болевые ощущения в области пупка, которые усиливаются после еды и физических усилий. В 80% случаев страдают женщины.
Паховые грыжи.

Встречаются наиболее часто у мужчин. Бывают косыми и прямыми, одно- и двухсторонними, могут опускаться в мошонку (пахово-мошоночные), врожденные и приобретенные. Могут иметь место сочетания с водянкой яичка. Распознать грыжу можно по наличию грыжевого выпячивания в паховой области, болей при кашле, физической нагрузке. Постепенное увеличение в размерах, у мужчин – спускается в мошонку, вызывая её деформацию. В положении лежа содержимое грыжевого мешка обычно легко вправляется. При работе, движении грыжа причиняет неудобство. При больших пахово-мошоночных грыжах увеличенная мошонка затрудняет ношение обычной одежды.
Бедренные грыжи.
Послеоперационные грыжи.

Образуются после проведенных оперативных вмешательств, обычно на месте послеоперационных рубцов, где определяется выпячивание, особенно хорошо заметное при натуживании, в положении стоя или при активном поднимании головы или верхней части туловища. Рост оперативных вмешательств значительно увеличил количество пациентов, страдающих этими видами грыж.
Существует около 180 способов их оперативного лечения. Летальность после экстренных операций доходит до 21%.
Рецидивные грыжи.
— нет самоизлечения, нет другого лечения; грыжа — осложнение – опасность;
Даже если грыжа Вас не беспокоит, очень важно не откладывая обратиться к врачу и определить дальнейшее лечение. Грыжи никогда не проходят сами, а со временем они могут увеличиваться в размерах и нести риск серьезных осложнений.
Единственный способ устранить грыжу – операция.

Герниопластика (от лат. Hernia – грыжа) – одна из самых частых операция в мире. Как и любое оперативное вмешательство, герниопластика сопряжена с некоторым риском, однако новые методы сводят его к минимуму, так же как дискомфорт в послеоперационном периоде.
В настоящее время существует несколько способов герниопластики. Чтобы Вам легче обсудить их со своим врачом и сделать выбор, ниже вкратце рассмотрены некоторые методы. В целом, их можно разделить на две основные группы – герниопластика с натяжением и без натяжения.
До операции.
Как лучше подготовится к операции?
- Попросите хирурга подробно рассказать о предстоящей операции, включая метод герниопластики, причины его выбора.
- Тщательно соблюдайте назначения врача, касающиеся пред- и послеоперационного периода.
- Не поднимайте тяжестей и избегайте избыточной физической нагрузки перед операцией.
Следуя указаниям врача, Вы пройдете необходимый курс исследований (общий анализ крови, общий анализ мочи, биохимическое исследование крови, ЭКГ, сахар крови, ПТИ, ультразвуковое исследование брюшной полости, функция внешнего дыхания и др.), целью которых является определение состояния организма. При выявлении сопутствующих заболеваний (гипертонической болезни, сахарного диабета, заболеваний легких, мочеполовой системы и др.) может быть проведен курс предоперационной подготовки для компенсации данных заболеваний.
За день перед операцией необходимо ничего не есть и не пить, чисто выбрить область операционного поля, искупаться, отдохнуть.
Герниопластика с натяжением.
Раньше данный вид пластики использовали повсеместно. Сегодня, когда появились достаточно совершенные материалы для протезирования передней брюшной стенки, натяжная герниопластика используется все реже. При такой операции хирург делает разрез кожи над грыжевым выпячиванием, вправляет его содержимое в брюшную полость и затем с использованием местных тканей ушивается дефект брюшной стенки, при этом края дефекта испытывают натяжение, а также происходит уменьшение объёма брюшной полости, что приводит к затруднению дыхания, в послеоперационный период часто отмечаются значительные боли в области послеоперационной раны, особенно когда грыжа большая. У 10-20% прооперированных грыжа появляется вновь. Этот метод подходит детям, так как грыжи у них, как правило, маленькие.
Герниопластика с использованием сетки.
Хирург делает разрез кожи над грыжевым выпячиванием, а после этого закрывает дефект брюшной стенки полипропиленовой сеткой и закрепляет ее несколькими швами, после чего ушивает кожу.
Метод дает хорошие результаты, рецидивы г р ы ж и возникают только в 1% случаев. Послеоперационный период протекает легко, дискомфорта почти не ощущается.
Лапароскопический метод.
Послеоперационный период.

В течение нескольких дней после операции возможны небольшая боль и дискомфорт. Тяжесть неприятных ощущений зависит от Вашего физического состояния, от размеров грыжи, от метода ее ушивания. При необходимости назначается обезболивание. В первый день после операции не рекомендуется принимать пищу, можно пить только воду (простую, минеральную без газа). В раннем послеоперационном периоде (перве 5 дней) больше всего хирурга волнует восстановление работы кишечника и нормализация мочеиспускания. От недели до месяца необходимо наблюдать за состоянием раны. Кстати, послеоперационный период в этом смысле протекает значительно проще, если вмешательство было выполнено лапароскопическим методом. Сантиметровые проколы заживают за 5-6 дней.
После появления первого стула и в последующие 3-4 недели после операции обычно рекомендуют диету № 5, исключающую острое, жаренное, горькое. В последующем диету можно расширить, но вместе с тем, избегать перееданий и излишеств.
Продолжительность заживления -в течение нескольких недель. Правда, нужно отметить, что у больных с гигантскими грыжами оно может проходить и более длительно (время полного прорастания в сетчатый протез тканей). На этот период рекомендуется щадящий режим, ношение бандажа.
Больные, страдающие грыжами, особенно больших размеров, часто страдают задержками стула. Это очень нежелательно после перенесенной операции. Даже однодневная задержка стула, повышенное газообразование в первые месяцы после операции может стать причиной дискомфорта и болей в животе. Вот почему рекомендации, касающиеся нормализации работы кишечника, являются чрезвычайно важными. Поэтому на этом нам бы хотелось остановиться поподробнее. Но прежде чем перейти к вопросам лечения запоров вкратце обсудим возможные причины их возникновения.
Причины возникновения запоров.
Их можно условно разделить на функциональные, обусловленные нарушением физиологического процесса регуляции опорожнения кишечника, пищевые, индуцированные продуктами питания, лекарственные, вызванные некоторыми лекарственными препаратами и органические, связанные с различными заболеваниями и патологическими состояниями толстой кишки, других органов и систем. Это выделение весьма условно, поскольку нередко у одного человека причинами запоров выступают сразу несколько факторов.
К пищевым факторам, способствующим развитию запоров, принято относить: снижение содержания в рационе растительных волокон, увеличение рафинированных (очищенных) продуктов, которые полностью перевариваются и всасываются (так называемая не содержащая шлаков пища), злоупотребление жирной и белковой пищей животного происхождения (молочные продукты, яйца, мясо) при резком ограничении растительных жиров (они являются естественными стимуляторами сокращения желчного пузыря, а следовательно доставки желчи в пищеварительный тракт, а желчь, как известно, обладает послабляющим эффектом), питание продуктами, используемыми в системе быстрого питания, ограничение потребляемой жидкости, злоупотребление продуктами, богатыми кофеином, прежде всего кофе.
К счастью во врачебной практике мы чаще всего встречаемся с банальными запорами, обусловленными неправильным питанием и функциональными нарушениями работы кишечника, которые можно устранить простыми рекомендациями.
- Если с самого детства вы не привыкли опорожнять кишечник не чаще, чем один раз в 2-3 дня, необходимо следить за ежедневным стулом;
- Постарайтесь отрегулировать стул, не прибегая к лекарственным средствам;
- Широко используйте в рационе кисломолочные продукты;
- Питьевой режим должен быть около 2-х литров жидкости (если это не противопоказано);
- Употребляйте не менее 300г в сутки растительной пищи (не ранее, чем через один месяц после операции), при этом предпочтение следует отдавать овощам и фруктам, не содержащим грубую клетчатку, например, отварная свекла, тертое яблоко, чернослив, банан; избегайте цитрусовые, груши, хурму;
- Периодически натощак можно употреблять столовую ложку растительного масла (очищенного подсолнечного, оливкового);
- Помните, что наиболее пропагандируемым гастроэнтерологами продуктом являются отруби, постарайтесь регулярно использовать их в рационе;
Если режимные и диетические мероприятия не позволяют достигнуть регулярного опорожнения кишечника, доктор может на короткий период добавить к немедикаментозному лечению лекарственные препараты.
Что же нужно знать пациенту о препаратах, обладающих слабительным эффектом. В зависимости от механизма действия они подразделяются на несколько групп.
Виды слабительных препаратов
Слабительные, усиливающие перистальтику (сокращение) кишечника за счет стимуляции нервных окончаний или раздражения его слизистой оболочки:
- стимуляторы – известные у нас препараты из эктракта сенны, коры крушины. Обычно назначаются в сиропе, отваре или в виде таблеток, используя в начале лечения минимальные дозы. Поскольку отхождение стула обычно возникает через 6-10 часов, препараты этой группы предпочитают принимать перед сном, хотя можно и утром. К этой группе также относятся современные препараты – Гуталакс и Регулакс.
- раздражающие – дифенилметаны (Diphenylmethane), известные у нас фенолфталеин (за рубежом — Correctol, Ex-Lax), бисакодил (за рубежом – Dulcolax) обладают достаточно быстрым слабительным действием (через 15 60 минут), что следует учитывать пациенту при выборе времени приема препарата из этой группы. Бисакодил может назначаться как в таблетках, так и свечах.
Передозировка этими препаратами чревата появлением выраженных поносов с развитием электролитных нарушений и, как следствие, избыточной потери калия и снижение его уровня в крови (гипокалиемия и свойственные ей общая слабость, учащенное сердцебиение и другие признаков этого состояния). Поносы могут стать причиной развития специфического состояния – энтеропатии, обусловленной потерей белка, что проявляется снижением его содержания в крови и появлением так называемых безбелковых отеков, прежде всего конечностей.
Осмотические слабительные, которые благодаря своим свойствам задерживают жидкость в просвете кишечника, увеличивая тем самым объем каловых масс, и разжижают их:
Кроме того, существуют также слабительные, размягчающие каловые массы за счет облегчения проникновения в них воды и жиров. К ним относятся такие препараты, как Докузат натрия и Докузат кальция.
Пациенту не следует экспериментировать со слабительными, особенно без предварительного обсуждения с врачом самостоятельно переходить на новый тип препаратов.
Трудовая реабилитация и физические нагрузки
Традиционно известно, что ранняя физическая нагрузка после операции по поводу грыж может привести к рецидиву заболевания (появление грыжи вновь). Образование окончательно сформированного рубца поисходит не ранее, чем через 6 месяцев после операции. При использовании сетки для грыжесечения эти сроки несколько сокращаются до 3-4 месяцев, но все-таки в течении этого времени требуется ношение бандажа. Наиболее щадящий режим должен быть в течении первых 1,5 месяцев, пока окружающие ткани прорастают в сетку. В последующие 2-6 месяцев можно заниматься домашними делами, управлять автомобилем, работать в офисе и т.д. После 6 месяцев — практически нет никаких ограничений.
Данное пособие для пациентов мы написали не случайно. Причиной этому стало стремительное развитие технологий в области такой консервативной науки, какой является герниология – наука о грыжах. За последние 10 лет в мире полностью изменились стандарты в лечении грыж, появились Международное и Европейское общество герниологов – организации, которые за небольшой промежуток времени смогли обобщить мировой опыт лечения грыж с использованием эндоскопических и имплантационных технологий, основываясь на примерах наблюдения за десятками тысяч больных. Мы видим своей задачей сделать доступным для ростовчан и жителей Ростовской области всё самое лучшее и надежное, что есть в мировой герниологии. Мы думаем, что прекрасное оснащение Дорожной больницы СКЖД, наш десятилетний опыт работы в этом направлении делает эту задачу осуществимой уже сегодня.
Это действительно важно!
Не позволяйте грыже лишить Вас полноценной жизни. Без лечения грыжа несет риск осложнений. Помните, что грыжи не проходят сами по себе, а со временем, наоборот, увеличиваются. Операция позволит Вам очень скоро вернуться к любимым занятиям.
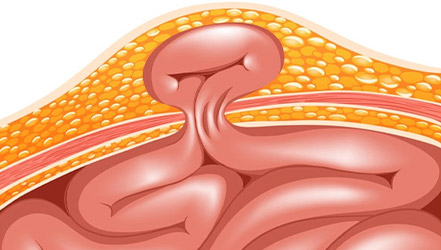
Это патология, при которой участок внутренних органов выходит из полости, которую он занимает. Он может выпячиваться во внутреннюю полость, под кожу или в пространство между мышцами [3] . Вследствие этого заболевания внутренние органы частично смещаются, однако их целостность не нарушается.
Это опасная патология достаточно распространена, ею страдают около 20% людей. В зону риска входят дошкольники и люди старше 50 лет, причем мужчины больше чем женщины подвержены данному заболеванию.
Грыжи различают в зависимости от места их образования:
- 1 Паховая. Эту форму диагностируют у 66% пациентов. Как правило, у женщин она встречается редко. У мужчин паховый канал более широкий, поэтому повышенное внутрибрюшное давление часто провоцирует грыжу. В свою очередь паховая грыжа может быть прямой и косой. Косая грыжа формируется под кожей и проходит через паховый канал, может носить врожденный характер. Прямая грыжа обычно определяется с 2-х сторон. Эта форма грыжи может быть только приобретенной;
- 2 Бедренная. Бедренным грыжам подвержены женщины после 40 лет. В возрасте от 40 до 60 лет у женщин ослабевает и увеличивается в размерах бедренное кольцо. Бедренная грыжа формируется постепенно, при этом часть кишечника через бедренный канал выходит за границы брюшной стенки;
- 3 Пупочная. Эта форма чаще всего развивается у женщин, которые рожали несколько раз, в этом случае в качестве содержимого грыжевого мешка, который локализуется в районе пупочного кольца, может быть желудок, тонкая или толстая кишка;
- 4 Грыжа белой линии живота. Белую линию живота представляют волокна сухожилий. Если грыжа не выступает через отверстия и щели волокон, тогда она считается скрытой. Чаще всего этот вид грыжи развивается у пациентов с язвенной болезнью, холециститом или раком желудка;
- 5 Послеоперационная. Локализуется в районе рубца, который сформировался после операции. Послеоперационная грыжа возникает у 31% лиц, перенесших хирургическое вмешательство на органах брюшной полости.
В процессе эволюции у человека из мышц и сухожильных волокон сформировался эластичный каркас, который фиксирует внутренние органы и противодействует внутрибрюшному давлению. Грыжа образуется в результате дефектов эластичного каркаса, которые могут спровоцировать следующие факторы:
- нарушение эластичность тканей мышц в результате истощения организма или старости;
- внезапное повышение внутрибрюшного давления;
- нагноения в области передней брюшной стенки;
- ожирение;
- вынашивание ребенка;
- врожденные патологии в брюшной стенке;
- нездоровое питание и неправильный образ жизни;
- поднимание тяжестей;
- хронические заболевания дыхательных путей;
- продолжительные запоры;
- частый, неконтролируемый плач у грудных детей;
- травмы брюшной полости;
- многочисленные роды;
- генетическая предрасположенность;
- воспаление шва после хирургического вмешательства;
- низкий иммунитет;
- ошибки хирурга в ходе операции;
- быстрое похудение;
- частое чихание во время аллергии.
Несмотря на то, что все виды грыжи имеют свои характерные признаки, существует и общая симптоматика:
- 1 боль при кашле или во время физической нагрузки;
- 2 тошнота и позывы на рвоту;
- 3 шаровидное выпячивание внутренних органов, которое можно рассмотреть снаружи визуально, особенно в положении стоя и сидя. Когда больной занимает лежачее положение, то выпячивание исчезает;
- 4 затрудненное или учащенное мочеиспускание;
- 5 боль в области паха или живота;
- 6 дискомфорт во время ходьбы;
- 7 чувство тяжести в области брюшной полости.
Самое опасное и распространенное осложнение грыжи – это ущемление. Его может спровоцировать сильное напряжение мышц живота, при котором сдавливается содержимое грыжевого мешка. Ущемление также могут вызвать рубцовые перетяжки.
При ущемлении тонкой кишки скапливаются каловые массы, нарушается кровообращение, кишка истончается, что чревато кишечной непроходимостью. При зажатии любого органа, который находится в грыжевом мешке, нарушается кровообращение, и орган не может нормально функционировать.
Несвоевременное лечение грыжи может привести к тяжелым последствиям:
- невправляемой грыже;
- застою каловых масс в кишечнике;
- кровотечению;
- перитониту;
- интоксикации организма;
- почечной недостаточности;
- воспалению соседних внутренних органов.
Необходимо избегать ожирения, а если вы планируете похудеть, то старайтесь это делать постепенно, а не стремительно терять вес.
Во время вынашивания ребенка и после родов женщинам нужно носить бандаж, дозировано заниматься фитнесом, не допускать запоров и вовремя лечить кашель.
У новорожденных детей важно правильно ухаживать за пупком в первую неделю после родов, необходимо избегать слишком тугого пеленания и не подбрасывать малыша в вверх. Для профилактики появления пупочной грыжи у грудных детей следует не допускать переедания, следить за стулом и 2-3 раза в день укладывать малыша на живот для тренировки мышц брюшного пресса.
Пациентам, которые перенесли операцию на органах брюшной полости необходимо избегать резких поворотов и наклонов туловища в сторону, в течении месяца после хирургического вмешательства носить бандаж и не стараться не поднимать тяжелые предметы.
Используя бандаж или внешние повязки можно лишь ненадолго приостановить развитие грыжи. Любую грыжу можно вылечить только при помощи хирургического вмешательства. Причем каждый вид грыжи требует своего способа лечения.
От пупочной грыжи можно избавиться с помощью лапароскопии. Лапароскопическую герниопластику проводят под местной анестезией. Хирург рассекает грыжевой мешок и укладывает на место выпяченный орган. После этого взрослым людям ставят сетчатый имплант, а детям ушивают кольцо пупка.
Альтернативным вариантом хирургии может стать лазерная вапоризация. Эта методика дает возможность устранить выпячивание без традиционной операции. Преимуществом данного способа считается отсутствие больших разрезов и рубцов и быстрое восстановление.
Современная герниология включает много методик грыжесечения и каждая из них имеет свои недостатки и преимущества. Способ операции выбирает врач, ориентируясь на тяжесть заболевания, возраст больного и индивидуальную непереносимость материалов.
Полезные продукты при грыже
В целях профилактики грыжи режим питания должен быть ориентирован на предотвращение развития запоров.
После операции необходимо придерживаться диетического питания. Нужно отдать предпочтение перетертым супам, кашам, нежирным бульонам, вареным яйцам. До проведения операции и во время реабилитационного периода до еды нужно принимать ложку растительного масла или 2 ложки овсянки, этот нехитрый способ поможет нормализовать работу кишечника.
После еды лучше не ложиться спать, рекомендуется прогуляться по улице или сделать что-то по дому. Диетологи рекомендуют употреблять пищу небольшими порциями через одинаковые промежутки времени 6 раз в день. От твердой пищи следует отказаться или в процессе приготовления довести твердые продукты до мягкого состояния. В течение дня необходимо пить негазированную щелочную минеральную воду, которая снижает кислотность.
- 1 некрепкие бульоны;
- 2 кисломолочные продукты;
- 3 каши, за исключением рисовой и манной;
- 4 груши и малина;
- 5 рыба;
- 6 сыр тофу;
- 7 нетвердые фрукты и овощи;
- 8 фруктовые желе;
- 9 яйца вареные всмятку;
- 10 компоты;
- 11 морепродукты;
- 12 постное мясо.
Больным грыжей в дооперационный период следует укреплять организм и стараться задерживать развитие грыжи с помощью следующих народных средств:
- приготовить отвар из молодой дубовой коры. Для этого 20 г сырья залить 200 мл кипятка, варить 5 минут, остудить, отфильтровать и пить по 1 ст.л. трижды в день;
- ежедневно пить желудевый кофе с добавлением меда;
- в качестве спазмолитического средства хорошо зарекомендовал себя сок из листьев белладонны, который можно заменить порошком или настойкой. Дозы должны быть минимальные, так как растение ядовито [1] ;
- отвар из травы гладкого грыжника отлично снимает болевой синдром, возникший при подъеме тяжестей. Для этого 50 г свежего сырья заливают литром кипятка, настаивают и пьют 4 рада в день по 1/ стакана;
- в качестве наружного средства хорошие результаты показали хвойные ванны. Также можно делать из теплого отвара сосновых прутьев согревающие обертывания туловища;
- при пупочной грыже у детей полезно туловищное обертывание из отвара сенной трухи;
- развести уксус с водой в пропорции 1:1 и полученным раствором проводить быстрое обмывание тела [2] ;
- хорошего лечебного эффекта можно достичь при помощи компресса из квашеной капусты, листья капусты или ткань, смоченную в рассоле нужно прикладывать к месту выпячивания и держать в течение 20-30 минут.
В послеоперационный период необходимо полностью исключить из рациона следующие продукты:
- алкогольные напитки, крепкий чай и кофе;
- сладости;
- кислую, жирную, копченую, соленую пищу;
- крепкие бульоны;
- жирные сорта рыбы и мяса;
- пряные соусы и приправы;
- газированные напитки;
- сало и маргарин;
- фастфуд;
- полуфабрикаты;
- грибы.
По возможности ограничить употребление таких продуктов:
- горох и другие бобовые растения;
- хлебобулочные изделия;
- виноград;
- все виды капусты;
- свести к минимуму употребление соли.
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!
Читайте также:


