Фиброзная дисплазия костей реабилитация после операции




Владельцы патента RU 2621424:
Изобретение относится к медицине, а именно к травматологии, ортопедии и хирургии, и предназначено для использования при хирургическом лечении кистозно-фиброзной дисплазии костной ткани. Способ включает поднадкостничную краевую резекцию пораженного участка, проведение репаративной регенерации с формированием костного матрикса с последующим дренированием очага поражения. При этом перед проведением краевой резекции вокруг очага поражения создают костную коробку с толщиной стенок 1-2 мм, для чего с помощью направителя в здоровом участке кости образуют канал под углом 35-45° к вертикальной оси кости. Через этот канал первоначально осуществляют остеоперфорацию в костномозговой канал на здоровом участке стенки кости. Затем в очаг поражения вводят один конец дренажной трубки, через которую осуществляют аспирацию, причем на свободном конце дренажной трубки, создают силу разряжения 0,15-0,35 мм рт.ст. в течение 1,2-1,5 месяцев. В процессе проведения резекции осуществляют реканализацию полости коробки с костномозговым каналом для их сообщения между собой. После резекции продолжают дренирование очага поражения, создавая при этом на свободном конце дренажной трубки первоначально силу разряжения 60-80 мм рт.ст. в течение первых 5-7 суток, а затем силу разряжения 0,15-0,35 мм рт.ст. в течение 3-9 месяцев. Способ позволяет постепенно сформировать костный регенерат и снизить трудности за счет отсутствия нагрузки на сегмент и дополнительной иммобилизации по реабилитации пациентов после операции. 3 ил., 1 пр.
Изобретение относится к медицине, а именно к травматологии, ортопедии и хирургии, и предназначено для хирургического лечения кистозно-фиброзной дисплазии костной ткани.
Данная патология в основном встречается у детей в силу того, что заболевание и его осложнение впервые диагностируется именно в детском возрасте. В противном случае болезнь может выявиться и у взрослых по причине несвоевременной диагностики и возникновения осложнений.
Сущность фиброзной остеодистрофии состоит в функциональном отклонении остеобластической мезенхимы при развитии кости в эмбриональном периоде, вследствие чего с самого начала создается своеобразная кость с фиброзным костным мозгом, способным разрастаться и давать остеоидную ткань и кость незаконченного типа. Такое отклонение функции остеобластической мезенхимы может иметь место в изолированных участках единой кости, может распространяться на целую кость и даже на многие кости скелета. Солитарные костные кисты, по данным, полученным многими авторами, развиваются на почве osteodystrophia fibrosa lokalisata (cystica) вследствие отека и разжижения центральных фиброзных разрастаний, а также, возможно, на почве кровоизлияний в фиброзную ткань.
Наиболее распространенной операцией была поднадкостничная резекция участка дисплазии [Выборное Д.Ю. Дистрофические кисты у детей. Диссертация на соискание ученой степени д.м.н., на правах рукописи. Москва, 2004, с. 11].
Недостатком данной операции является высокая травматичность, возникновение дефекта кости, нестабильность костных фрагментов и необходимость применения опять же травматичных видов остеосинтеза, что не давало стопроцентный положительный прогноз течения заболевания и функции органа. Вскрытие кистозно-фиброзной полости и поднадкостничная резекция является наиболее травматичным этапом операции, нарушающим питание кости, и не гарантирует от образования новых очагов деструкции костной ткани. Из-за их избыточной травматичности и отсутствия в очаге крупных секвестров такие варианты операций особенно нежелательны в детской практике.
В последние годы от радикальных операций, особенно у детей, стали постепенно отходить. Наметился поиск менее травматичных оперативных вмешательств, такие как пункции и различные методики дренирования.
Так, например, известен способ проточно-промывного дренирования полости кистозного образования с кистами различной локализации [Султонов Ш.Р. Тактика лечения кист костей у детей: автореф. дис. … канд. мед. наук. - Душанбе, 2005. - 19 с.].
Данный способ обеспечивает дренирование полости кистозного образования и устранение внутрикостной гипертензии, что патогенетически обосновано. Однако данный способ не является радикальным в отношении удаления измененной ткани и не гарантирует от рецидива кистозно-фиброзного образования. Краткость срока пункционного и промывного дренирования не позволяет запустить механизм репаративной регенерации костной ткани и восстановить кости на месте дефекта.
Известен способ лечения фиброзно-кистозной дисплазии костной ткани у детей, включающий поднадкостничную краевую резекцию пораженного участка, удаление фиброзной ткани при помощи кюретажа, проведение репаративной регенерации с формированием костного матрикса с последующим дренированием очага поражения. [Лекишвили М.В. Основные свойства деминерализованных костяных аллоимплантатов, изготавливаемых в тканевом банке ЦИТО. Вестник травматологии и ортопедии. - 2007. - №3. - С. 23-27].
В данном способе проведение репаративной регенерации осуществляют путем укладки в полость костного трансплантата в виде участка цельной кости или его фрагментированного матрикса. Послеоперационная рана послойно ушивается наглухо или дренируется дренажной трубкой на короткий период до 3-4 дней. Проводится динамическое наблюдение за больным и перестройкой кости в течение нескольких лет (от 2-3 до 5-8 лет) в зависимости от объема заполненной трансплантатом костной полости.
Данный способ является менее травматичным, так как в нем не проводят полного радикального удаления измененной кости. В данном способе для проведения репаративной регенерации с формированием костного матрикса используют костный трансплантат. Однако, как показала практика, большинство трансплантатов являются инородными, это таит в себе опасность иммунологической реакции отторжения и развития гнойных осложнений при его использовании. Кроме того, перестройка костного аутотрансплантата происходит длительно в течение 2-3 и более лет. Эти сроки зависят от объема замещаемой полости и не гарантируют ее тотальное заполнение регенератом в послеоперационном периоде.
В соответствии с этим авторами поставлена задача, направленная на создание способа лечения, в котором осуществляют использование оперативного пособия с максимальной радикальностью в отношении удаления измененной фиброкистозом кости с одновременным постоянным проведением репаративной регенерации костной ткани и восстановления кости на месте дефекта. При этом в качестве остеиндуктивного фактора выступает не костный аллогенный и аутогенный матрикс, а постоянно и непрерывно действующее разряжение внутри кости, передаваемое через просвет дренажной трубки в герметичную костную полость. Разряжение или механизм аспирации поддерживает умеренный экссудативный компонент продолжающейся первичной воспалительной асептической реакции вследствие послеоперационной травмы кости, связанной с поднадкостничной резекцией. Это обеспечивает постоянное присутствие в очаге регенераторных элементов, не позволяет прекратиться процессам костеобразования. Благодаря этому постепенно формируется костный регенерат. Данный процесс легко контролировать и управлять им. Отсутствие контроля за репаративной регенерацией и формированием костного матрикса является причиной рецидива фиброзно-кистозной дисплазии кости в послеоперационном периоде.
Для решения этой задачи в способе лечения фиброзно-кистозной дисплазии костной ткани у детей, включающем поднадкостничную краевую резекцию пораженного участка, удаление фиброзной ткани при помощи кюретажа, проведение репаративной регенерации с формированием костного матрикса с последующим дренированием очага поражения, предложено перед проведением краевой резекции вокруг очага поражения создавать костную коробку с толщиной стенок 1-2 мм, для чего с помощью направителя в здоровом участке кости образовывать канал под углом 35-45° к вертикальной оси кости, через этот канал первоначально осуществлять остеоперфорацию в костномозговой канал на здоровом участке стенки кости, а затем в очаг поражения вводить один конец дренажной трубки, через которую осуществлять аспирацию, причем на свободном конце дренажной трубки, проходящей через канал, создавать силу разряжения 0,15-0,35 мм рт.ст. в течение 1,2-1,5 месяцев, в процессе проведения резекции осуществлять реканализацию полости коробки с костномозговым каналом для их сообщения между собой, а после резекции продолжать дренировать очаг поражения, создавая при этом на свободном конце дренажной трубки первоначально силу разряжения 60-80 мм рт.ст. в течение первых 5-7 суток, а затем силу разряжения 0,15-0,35 мм рт.ст. в течение 3-9 месяцев.
На фиг. 1, 2, 3 представлена последовательность проведения операции.
Способ осуществляют следующим образом
Под общим обезболиванием над участком кости 1 из стандартных доступов производят надрез кожи и надкостницы 2. Тупым способом раздвигают мягкие ткани с проведением направителя 3 для сверла до поверхности кости 4. Направитель устанавливают и фиксируют под углом 35-45° по отношению к вертикальной оси кости. Затем проводят сверловую остеоперфорацию кортикального слоя здоровой кости 5 тонким сверлом с проникновением в костномозговой канал 6. Остеоперфорацию расширяют сверлом большего диаметра. Затем проводят расширение канала 7 при помощи гибкого сверла или металлическими бужами. Через созданный канал в полость КФО 8 заводят дренажную трубку 9, которую фиксируют к коже пришиванием. Наружный конец дренажной трубки 9 подсоединяют к аспирирующему устройству. На первом этапе проводят длительное аспирационное дренирование КФО в течение 1,2-1,5 месяцев. Разрежение, подаваемое на дренаж, составляет от 0,15-0,3 мм рт.ст.
Участок краевой резекции кости укрывается надкостницей, на нее накладываются узловые рассасывающиеся швы. В параоссальное пространство также укладывается перфорированная дренажная трубка 12 и выводится через контраппертуру. Послеоперационную рану зашивают с введением дренажных трубок и проводят аспирационное дренирование до уменьшения отделения экссудата до 3-5 мл в сутки. Аспирация содержимого из костной полости и параоссального пространства проводится одновременно. При этом на свободном конце дренажной трубки создают первоначально силу разряжения 60-80 мм рт.ст. в течение первых 5-7 суток. Разряжение достигается путем заполнения дренажных трубок послеоперационным экссудатом и опусканием концов дренажей до 60-80 см ниже уровня послеоперационной костной полости, что позволяет создать указанное разряжение в дренажной системе, одинаковое в обеих дренажных трубках. В свою очередь это создает дренирующий отсасывающий эффект из раны и костной полости практически с одинаковой степенью разряжения. Внутрикостный дренаж и параоссальный работают как сообщающиеся сосуды, происходит автоматическая регуляция оттока из костной полости и параоссального пространства. Это возможно потому, что в первые 3-е суток после операции костная полость и параоссальное пространство сообщаются между собой за счет неполной герметичности швов надкостницы. В дальнейшем после организации образовавшейся первичной гематомы в полости костного дефекта происходит разобщение ее с параоссальным пространством, дренажная трубка из параоссального пространства удаляется. Дренаж в костной полости 8 оставляют и дренирование переводят в принудительный режим аспирации с силой (степенью) разряжения 0,15-0,35 мм рт.ст.
Это необходимо для того, чтобы разряжение передавалось на стенки костной полости и создавало ток экссудата, содержащего регенераторные костные элементы от стенок полости и из реканалицированнного костномозгового канала в организованную первичную гематому и в сторону дренажной трубки. Это обеспечивает инициацию, индукцию и кондукцию костеобразования, формирование и ремоделирование костного матрикса в дальнейшем в костной полости, заполненной фибринными массами организованной гематомы. На это указывает постепенное изменение характера отделяемого экссудата из костной полости. В первые сутки экссудат носит геморрагический характер за счет сброса его по дренажу наружу, что устраняет внутрикостную гипертензию внутри кости. Постепенно к 5-7-м суткам экссудат, отделяемый из костной полости, становится слабо геморрагический, а затем серозного характера.
При гистологическом исследовании установлено, что формирование новообразованной костной ткани идет и без наличия костного матрикса. Через 2-5 суток после операции в очаге повреждения выявляются альтеративно-деструктивные изменения, и острая воспалительная реакция с образованием гематомы, с трансформацией в фибринные сгустки, малодифференцированными клеточными элементами, нейтрофильными гранулоцитами, макрофагами, тучными клетками и экстравазальными эритроцитами и лимфоцитами. К 5-7 суткам развертываются восстановительные процессы, и формируется регенерат, постепенно заполняющий полость дефекта. Репаративный остеогенез развивается от периферии к центру. В центральной зоне регенерата наблюдается малодифференцированная соединительная ткань с признаками отека, содержащая немногочисленные кровеносные сосуды, экссудат и клеточный детрит, что указывает на сохраняющуюся посттравматическую воспалительную реакцию и требует контроля и управления.
Силу разряжения поддерживают на уровне 0,15-0,35 мм рт.ст. в течение 3-9 месяцев.
Благодаря этому постепенно формируется костный регенерат. Он хорошо прослеживается на серии контрольных рентгенограмм. Вначале, в первые 1-1,5 месяца костный дефект (полость) на рентгенограмме выглядит в виде легкой вуали, затягивающий костную полость. Наиболее заметным заполнение костной полости становится к 3-6 месяцам в зависимости от объема удаленной кости. Практически полное ее выполнение регенератом с балочной структурой наступает к 6-9 месяцам. Именно в эти сроки от 3 до 9 месяцев в основном прекращалось дренирование и удаление дренажной трубки у пациентов.
Конкретный пример осуществления способа
После резекции дренирование очага поражения продолжалось первоначально с силой разряжения 80 мм рт.ст. в течение первых 6 суток. При этом на рентгенограмме отмечается заполнение кости первичным регенератом, который прослеживается в виде легкой вуали, затем силу разряжения 0,35 мм рт.ст. поддерживали в течение 7 месяцев до заполнения полости новообразованной костью, что также прослеживается на рентгенограмме.
Использование данного способа позволит проводить эффективное лечение детей, перед которыми стоит проблема выбора какого либо из известных видов остеосинтеза и возможность его использования вообще. Существенно снизит трудности по реабилитации таких детей после операции. Это отсутствие ранней нагрузки на сегмент, дополнительная иммобилизация гипсовой лонгетой на ранний послеоперационный период, повторная операция удаления металлоконструкции после консолидации дефекта.
Способ лечения фиброзно-кистозной дисплазии костной ткани у детей, включающий поднадкостничную краевую резекцию пораженного участка, удаление фиброзной ткани при помощи кюретажа, проведение репаративной регенерации с формированием костного матрикса с последующим дренированием очага поражения, отличающийся тем, что перед проведением краевой резекции вокруг очага поражения создают костную коробку с толщиной стенок 1-2 мм, для чего с помощью направителя, в здоровом участке кости образуют канал под углом 35-45° к вертикальной оси кости, через этот канал первоначально осуществляют остеоперфорацию в костномозговой канал на здоровом участке стенки кости, а затем в очаг поражения вводят один конец дренажной трубки, через которую осуществляют аспирацию, причем на свободном конце дренажной трубки создают силу разряжения 0,15-0,35 мм рт.ст. в течение 1,2-1,5 месяцев, в процессе проведения резекции осуществляют реканализацию полости коробки с костномозговым каналом для их сообщения между собой, а после резекции продолжают дренирование очага поражения, создавая при этом на свободном конце дренажной трубки первоначально силу разряжения 60-80 мм рт.ст. в течение первых 5-7 суток, а затем силу разряжения 0,15-0,35 мм рт.ст. в течение 3-9 месяцев.
Сегментарная резекция проводится при поражении всего поперечника кости. Как показали наш опыт гемопластики дефектов костей при фиброзной дисплазии, обобщенный нами совместно с В. А. Бизером в 1965 г., а также исследования Л. И. Самойловой (1966 и 1968 гг.), непораженные участки кортикального слоя следует сохранять.
Активная перестройка гомотрансплантата происходит только при участии окружающей кости в процессах костеобразования, а это возможно лишь в условиях безусловно полного удаления патологической ткани. Если в результате очень распространенного диффузного процесса реальных возможностей полного удаления патологической ткани нет, операцию лучше не предпринимать и ограничиться назначением больному ортопедической обуви или аппаратов.
Следует отметить, что фиброзная дисплазия при неполном удалении очагов поражения обладает очень высокой степенью рецидивирования с последующим активным диффузным разрастанием диспластической ткани. В 10 случаях недостаточно полного удаления ткани наступили рецидивы, сделана повторная операция. Это относится как к диффузным, так и к очаговым поражениям. Для большеберцовой кости характерно поражение по мпогоочаговому монооссальному типу.
Многоочаговая монооссальная форма фиброзной остеодисплазии
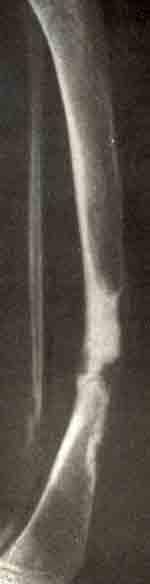
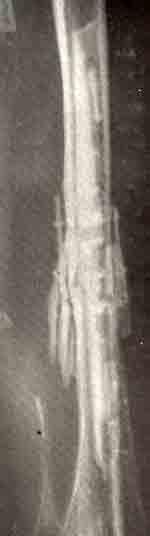

Многоочаговая монооссальная форма фиброзной остеодисплазии с патологическим переломом большеберцовой кости и дефектом малоберцовой кости: до операции, результат после резекции и аутогомопластики и через год после костной пластики.
Очаги располагаются в ряд в поднадкостничной краевой области кортикального слоя. Распространяясь по ширине кости, один из наиболее крупных очагов ведет к патологическому перелому. В таких случаях диспластическая ткань мешает заживлению перелома и только обширная резекция с гомопластикой предупреждает развитие ложного сустава.
Наш опыт показал, что гомопластика дефектов костей после удаления очагов фиброзной дисплазии является незаменимым методом лечения при этом заболевании, так как распространенность очагов и тяжесть операции исключают взятие обширных аутотрансплантатов.
Рентгенологическая картина костных изменений очень разнообразна и зависит от возраста больного и тяжести поражения скелета. Степень рентгенологических изменений столь же многообразна, как и клинические проявления болезни. Характерно и практически очень важно, что изменения в скелете при несовершенном костеобразовании наблюдаются с момента рождения ребенка, они не являются изолированными, а поражают все кости скелета. Рентгенологическая картина врожденной…
Наблюдающийся при несовершенном костеобразовании остеопороз костей объясняется разными авторами по-разному. В частности, Д. Г. Рохлин (1936) видит причину остеопороза в усиленном рассасывании кости, Г. А. Зедгенидзе (1943) связывает остеопороз с перестройкой костной ткани, сопровождающейся уменьшением количества костных балок в единице объема кости. С. А. Рейнберг (1955) считает причиной остеопороза торможение созидания кости при нормальном рассасывании…
Дистрофическими изменениями в костной ткани объясняет процесс возникновения зон просветления В. П. Грацианский (1937). Мы согласны с мнением Т. П. Виноградовой (1951), что лоозеровские зоны возникают в результате микропереломов отдельных костных балочек на внутренней поверхности кортикального слоя с последующим образованием остеоидной ткани. Микропереломы образуются на месте наибольшего напряжения. Изменения структуры трубчатых костей нижних и верхних…
Морфологическая картина несовершенного костеобразования пока изучена недостаточно. В литературе нет полного описания всего скелета при врожденной форме заболевания, исследовались только отдельные кости. Совсем плохо изучена их структура при поздних формах, описанных лишь А. В. Русаковым. В патологоанатомическом отделении ЦИТО изучалась морфология костей, резецированных нами при проведении корригирующих операций у детей, страдающих несовершенным остеогенезом. Макроскопически в…
Методы рентгенологического анализа позволяют подойти к разрешению вопроса о минерализации костной ткани. Engfeldt и Engstrom (1961) изучали ультраструктуру минеральных солей в костях у детей с врожденным несовершенным остеогенезом. Авторы отметили некоторые особенности, выраженные в уменьшении размера кристаллитов и монотонности минерализации костных структур. Полученные данные касаются исследования костей у больных только с формой заболевания, описанной Вроликом….
Заболевания опорно-двигательной системы могут иметь приоберетенную или врожденную предрасположенность. Предсказать и предотвратить генетические изменения строения скелета не всегда легко, поэтому болезнь начинает прогрессировать. Одной из причин развития заболеваний ОДА, нарушения плотности и структуры кости, является фиброзная дисплазия.
В данной статье мы рассмотрим, что это такое, а также обсудим причины и последствия недуга, как лечить фиброзную дисплазию кости.
Определение и характеристика болезни
Впервые услышав диагноз, пациент не знает, что такое фиброзная дисплазия кости. Задача квалифицированного врача объяснить подопечному, что представляет собой данный диагноз и насколько серьезны его последствия.
Справка! Код по МКБ 10 — М85.0 — дисплазия избирательная, одной кости. Другие названия недуга: синдром Лихтенштейна-Брайцева, остеодисплазия, волокнистая дисплазия.
Фиброзная дисплазия — это заболевание костно-мышечных и соединительных тканей, вследствие которого костную и хрящевую ткань замещает соединительная. Недуг имеет врожденную природу, развивается вследствие мутации генов.

Недуг приводит к нарушению строения и работы опорно-двигательной системы. В более сложных и затяжных течениях наблюдается деформация и неправильное функционирование внутренних органов человека.
Клиническая картина болезни характеризуется ярко выраженным болевым синдромом и внешней деформацией костных структур. Поражает недуг скелет как взрослых людей, так и детей.
Грамотно и своевременно проведенные диагностика и лечение способны помочь снизить риск осложнений и восстановить нормальную работу ОДА.
Причины

В медицинском сообществе до сих до конца остаются невыясненными причины фиброзной дисплазии.
Основное предположение медиков — аномальное развитие плода в утробе матери, генетическая предрасположенность и мутации.
Если генетической предрасположенностью к изменениям строения ОДА легко объяснить наличия фиброзной дисплазии у детей, то как быть с людьми в зрелом возрасте? Почему их скелет претерпевает существенную деформацию тканей?
Существует ряд факторов, которые также влияют на развитие разного рода нарушений строения опорно-двигательной системы. Рассмотрим основные причины дисплазии:
- врожденные нарушение строения костей;
- изменения гормонального фона;
- развитие болезней суставно-связочного аппарата и патологии мышц;
- неполноценное питание, стрессы, инфекции, недуги половой системы, токсикоз, нездоровый образ жизни;
- осложнения течения инфекционных заболеваний;
- побочные эффекты бесконтрольного приема лекарств;
- интоксикация организма вследствие употребления токсичных веществ;
- нездоровый образ жизни;
- травмы опорно-двигательного аппарата, патологические переломы, повлекшие осложнения;
- оставшиеся без лечения воспаления костно-мышечных тканей.
Внимание! Чаще всего фиброзной дисплазии подвержены дети, здоровье которых во многом зависит от образа жизни родителей, в частности, беременной женщины.
Лечение

Лечение фиброзной дисплазии начинается с диагностики скелета пациента. Для этих целей применяется МРТ, КТ, рентген. Дальнейшая терапия подбирается индивидуально по результатам диагностики.
На ранних стадиях болезнь успешно поддается терапии, в более сложных случаях медик назначает пациенту хирургическое вмешательство (выскабливание и трансплантация) для предотвращения усугубления деформации костей.
При отсутствии лечения фиброзная дисплазия вызывает такие осложнения, как клеточные опухоли, фиброму, а также существенно увеличивает риск возникновения онкологических новообразований.
Способы и продолжительность лечения дисплазии зависит от тяжести течения недуга и места локализации. Расположена болезнь обычно в костях черепа и челюстей, бедренной и берцовой.
Ниже подробнее рассмотрим, как лечить недуг в разных местах локализации.
Лечение фиброзной дисплазии костей черепа включает в себя частичную или полную резекцию пораженного участка кости.
Показания к хирургическому вмешательству:
- быстрое прогрессирование замещения соединительной ткани костей черепа;
- сильный болевой синдром;
- ярко выраженные внешние косметические изменения челюсти и головы;
- нарушения функций костей.
Цель операции фиброзной дисплазии челюсти — устранение вздутия костей, предотвращение разрастания соединительной ткани и усиления деформации суставной.
В 8-10% случаев происходят рецидивы после проведения трансплантации. В остальных ситуациях больной чувствует заметное улучшение самочувствиях и восстановление функций челюстных и черепных костей.

Фиброзная дисплазия бедренной кости вызывает сильные боли в бедре, нарушения двигательной функции сустава, что препятствует нормальному перемещению в пространстве.
Оперативное вмешательство в данной ситуации направлено на корригирование части пораженного участка на подходящий по функциям трансплантат.
Считать терапию успешной можно только в том случае, если, спустя восстановительный период, отсутствует рецидив.
Фиброзная дисплазия большой берцовой кости способствует укорочению одной ноги относительно другой, нарушению походки и осанки, хромоте, затруднению нормальной функции ОДА.
Лечение данного диагноза проводится путем хирургического вмешательства с целью пластики пораженных суставов, установления трансплантата.
После операции следует восстановительный период, во время которого пациент находится под пристальным присмотром врачей, передвигается с помощью костылей до полного восстановления и заживления участка берцовой кости.
Заключение
Фиброзная дисплазия относится к опухолевым заболеваниям опорно-двигательного аппарата, вызывающим существенные изменения в строении костей и требующим оперативного вмешательства.
После терапии больному требуется постоянный присмотр врачей для предотвращения рецидивов. В результате квалифицированной помощи пациенту, состояние его здоровья заметно улучшается, возвращаются двигательные функции и устраняются косметические несовершенства.
Фиброзная дисплазия является патологией кости, в рамках которой нормальная костная ткань заменяется фиброзно-костной с возможным наличием трабекул (костных перегородок). По сути, это означает, что мышцы и связки близ очага поражения постепенно превращаются в кости. Процесс способен развиваться локально или затронуть сразу несколько костей. Болезнь относится к разряду опухолевых, но практически никогда не приводит к возникновению злокачественных новообразований.

При проявлении первых симптомов в детстве, заболевание, чаще всего, удается устранить полностью. Если во взрослом возрасте обнаруживается фиброзная дисплазия кости, лечение ее будет более сложным и, в зависимости от стадии, не гарантирует 100%-го результата. Достоверно установить причины развития патологии сегодня все еще не удается, но известно, что в большей мере ей подвержены женщины.
Если у вас или ваших близких обнаружена фиброзная дисплазия, лечение в нашей клинике станет эффективным решением проблемы. Высококлассные специалисты, новейшее оборудование, большой опыт - мы давно занимаемся лечением этой болезни, и поможем вам как можно быстрее вернуться к активной жизни.
Записаться на приём
Классификация
Основная классификация патологии проходит из расчета масштабности поражения: монооссальная форма предусматривает наличие очагов на одной кости, полиоссальная - на нескольких, но обычно с одной стороны тела.
В российской медицине используется классификация Зацепина, согласно которой фиброзную дисплазию подразделяют на:
- Внутрикостную дисплазию. Внешнее искривление кости отсутствует, поскольку процесс замещения нормальной ткани на фиброзную происходит только внутри кости
- Тотальную дисплазию. Замещению подвергаются как внутренние, так и внешние ткани кости
- Опухолевую дисплазию. Редкий случай, когда замещение тканей достигает крайне больших размеров
- Синдром Олбрайта. Обычно встречается у детей, характеризуется множественностью очагов, нарушением работы эндокринной системы, заметной деформацией и диспропорцией частей тела
- Фиброзно-хрящевую форму. По сравнению с другими имеет самые высокие риски злокачественных новообразований
- Обызвествляющую дисплазию. Возникает редко, поражает малую и большую берцовую кости
На заметку: какую бы форму не приняла фиброзная дисплазия, лечение должно начинаться с консультации врача-ортопеда.
Причины фиброзной дисплазии
Большая часть специалистов сходится во мнении, что болезнь возникает в результате генетических мутаций и начинает развиваться еще в утробе матери, однако это лишь популярная теория.

Причины фиброзной дисплазии окончательно не установлены и по сей день, но выявлен ряд факторов, при наличии которых болезнь возникает чаще:
- Неоднократные переломы одного и того же участка кости (не слишком распространенный фактор, встречается только у ⅓ обратившихся пациентов)
- Наличие сопутствующих патологий (рудиментарная почка, врожденная атрофия зрительных нервов и пр.)
- Не достаточно быстрая скорость роста костей
- Деформационные процессы кости (вздутие и пр.)
Симптомы заболевания
На ранних стадиях фиброзная дисплазия может никак себя не проявлять и развиваться незаметно. Как правило, в этих случаях ее выявляют случайно в ходе обследования других заболеваний. Явственными симптомами патологии можно считать появление боли (чаще в области бедер), нарушение работы сердца и кровеносной системы, эндокринные нарушения, пигментацию.
Если в ходе обследования обнаружена фиброзная дисплазия кости, лечение назначается индивидуально, в зависимости от степени развития болезни, множественности ее очагов, возраста пациента и других факторов.
Генетический аспект лечения
В 2006 году был открыт ген, из-за мутации которого и возникает фиброзная дисплазия. Сегодня продолжаются работа по поиску возможности блокировки этой мутации, однако все это пока остается на уровне предварительных лабораторных исследований. В настоящее время предотвратить развитие фиброзной дисплазии кости невозможно, а ее лечение, в основном, заключается в хирургическом устранении деформированных тканей и заменой их на трансплантаты.
Фиброзная дисплазия черепа: лечение
Разрастание фиброзной ткани в области черепа всегда приводит к его деформации и асимметрии, но более точные проявления определяются локализацией очага:
- Поражение челюсти характеризуется ее утолщением и визуальным расширением верхней или нижней части лица. Чаще встречается фиброзная дисплазия нижней челюсти. Она развивается близ больших и малых коренных зубов, и выглядит как припухлость щек.
- Патология в области лба или темени представляет особую опасность, поскольку может вызвать смещение костной пластины и давление на мозг
- На фоне эндокринных нарушений болезнь способна спровоцировать разрастание фиброзной ткани у основания черепа и сбой в работе гипофиза. Последствия: диспропорция тела, локальная пигментация, нарушение связи в работе внутренних органов и систем
Если в детском возрасте диагностируется фиброзная дисплазия костей черепа, лечение предусматривает щадящее хирургическое вмешательство. Взрослым будет проведена резекция поврежденного участка кости с последующей трансплантацией. В ходе лечения могут быть показаны препараты, угнетающие развитие очага, снимающие болевой симптом и стимулирующие уплотнение костной ткани.
Фиброзная дисплазия бедренной кости: лечение
Поскольку бедренная кость постоянно подвергается большим физическим нагрузкам, деформационные процессы в ее структуре быстро становятся заметны. Обычно они характеризуются искривлением бедра в наружную сторону и укорачиванием конечности. На первых этапах это ведет к изменению походки, далее - к сильной хромоте. Костные искривления провоцируют развитие остеоартроза, что еще больше отягощает ситуацию.
Так как изменения бедренной кости отражаются на работе всего скелета, особенно важно выявить патологию на начальной стадии. Однако, когда бы не была обнаружена фиброзная дисплазия бедренной кости, лечение обязательно будет предусматривать оперативное вмешательство. Стоит сказать, что в большинстве случаев оно проходит удачно и не влечет осложнений.
Фиброзная дисплазия малой берцовой кости: лечение
Поражение малой берцовой кости, как правило, долго остается незамеченным и не влечет сильной деформации конечности. Даже боли часто возникают не сразу, а лишь через некоторое время. По сравнению с вышеописанным случаем, при диагнозе фиброзная дисплазия малой берцовой кости, лечение проходит и быстрее, и эффективнее, хотя также подразумевает хирургическую операцию с резекцией и трансплантацией.
Чаще всего, воздействие патологии ограничивается локальным участком кости, и не вредит работе внутренних систем организма. Если поражение не обширное и присутствует только на одной кости, прогноз лечения является благоприятным и практически всегда имеет положительный исход.

В случае, если диагностирована деформация костей конечностей или фиброзная дисплазия черепа, лечение следует начинать немедленно, ведь только так можно сохранить максимальное количество здоровой костной ткани. Не теряйте драгоценное время, обратитесь к специалистам нашей клиники за качественной медицинской помощью. Симптоматика проявления всегда разнообразна, а потому где-бы не была обнаружена патология, лечение необходимо подбирать в индивидуальном порядке.
Записаться на приём
Диагностика

Диагностика проводится на основании анамнеза и рентгенологического исследования. Проведение последнего обязательно, так как это оптимальный способ изучить состояние скелета и его тканей. Даже если пациент обратится за помощью на первых стадиях болезни, рентген четко покажет очаги деформации. На снимке эти участки будут похожи на матовое стекло и содержать специфические вкрапления. При наличии одного или нескольких факторов, пациент может быть отправлен на денситометрию и КТ кости.
Нужно помнить, что на очень ранних стадиях, при малом количестве симптомов и одном небольшом очаге, даже при рентгенологическом исследовании диагностировать заболевание не всегда просто. Для полноты картины и исключения других возможных причин, пациенту могут быть рекомендованы консультации и обследования у ряда специалистов (кардиолога, онколога и пр.).
Фиброзная дисплазия: противопоказания к операции
Оперативное вмешательство при лечении фиброзной дисплазии имеет свои противопоказания и рекомендовано не всем. Выбирать другие методы воздействия стоит, когда:
- Болезнь только начала развиваться, 1-2 ее очага еще малы и не несут особой угрозы
- Речь идет о ребенке и расположение небольшого очага не подвержено сильной компрессии. В этом случае остается вероятность, что развитие патологии сойдет на нет самостоятельно, однако постоянное медицинское наблюдение все же требуется
- Процесс распространен в больших масштабах и задействовал множество костей. Таким пациентам рекомендованы другие способы лечения, в том числе медикаментозное.
Важно: на какой-бы стадии не была обнаружена фиброзная дисплазия, противопоказания к ее хирургическому лечению - не повод отчаиваться. Сегодня медицина располагает достаточными возможностями, чтобы давать положительные прогнозы в случаях с самыми обширными поражениями.
Профилактика
В качестве профилактических мер может рассматриваться общее оздоровление организма: лечебная гимнастика, укрепление мышечного корсета, массаж, лечебные ванны, профилактика переломов, употребление витаминов и пр. Рекомендуется отказаться от вредных привычек и избегать физических перегрузок.

Риски и осложнения
Фиброзная дисплазия, лечение которой не было проведено вовремя, нередко приводит к инвалидности. Кроме того, последствием ее запущенных форм могут стать: опухолевые процессы (доброкачественные и злокачественные новообразования), развитие сопутствующих заболеваний (нарушение слуха, зрения, работы сердца и пр.), чрезмерная активность гормона роста.
Не рискуйте своим здоровьем, если у вас обнаружена фиброзная дисплазия кости, лечение стоит доверить только высококвалифицированным специалистам, которые занимаются этой патологией уже многие годы. Такую узкопрофильную помощь на должном уровне оказать смогут далеко не везде, тогда как в нашей клинике фиброзная дисплазия является одним из ключевых направлений.
Читайте также:


