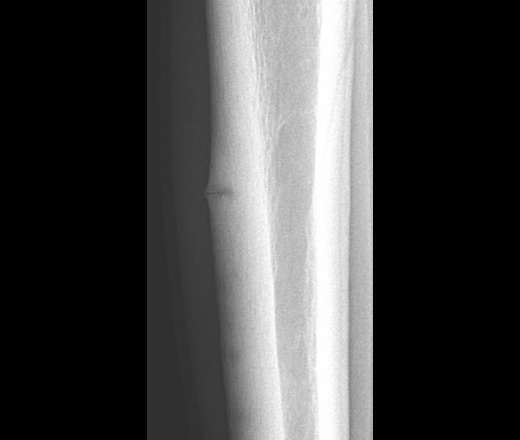
Лоозеровская зона перестройки большеберцовой кости
Лоозера зоны перестройки (синоним Лоозера зоны просветления) — это патологическое состояние кости, возникающее в результате повышенной нагрузки на здоровую или обычной нагрузки на измененную кость. Лоозера зоны перестройки на рентгенограммах появляются полоской просветления (рис.), пересекающей поперечно часть или всю кость, что может сопровождаться болями и припухлостью. Лоозера зоны перестройки встречаются преимущественно в плюсневых (см. Маршевая стопа), бедренной и большеберцовой костях, ребрах и ключицах.

Лоозера зона перестройки (стрелка) при остеодистрофии.
Лоозера зоны перестройки (Е. Looser; синоним Лоозера зоны просветления) — своеобразные патологические структурные изменения костной ткани, выражающиеся в появлении на рентгенограммах, главным образом длинных трубчатых костей, прозрачных участков просветления, убыли костного вещества (рис. 1—3).
В подавляющем большинстве случаев зоны перестройки Лоозера обрисовываются в виде линии, полоски или ленты шириной в несколько миллиметров, пересекающей (в виде зоны повышенной прозрачности) диафиз или метафиз трубчатой кости. Зона пронизывает корковое и губчатое вещество во всю ширину кости или же (чаще) в виде клиновидной насечки — лишь часть ее диаметра. Зона перестройки Лоозера ориентирована либо строго перпендикулярно к длинной оси кости или к выпуклой поверхности коркового слоя, либо несколько наискось. Иногда зона перестройки Лоозера несколько извилиста или пилообразно зазубрена. Светлая полоска окаймлена более или менее выраженным остеосклерозом. Зона перестройки Лоозера может быть клиновидной или даже округлой формы.
К Лоозера зонам перестройки должны быть отнесены и так называемые лакунарные тени, т. е. ограниченные полуовальные бухтообразные краевые (маргинальные) поверхностные дефекты коркового вещества на типичных местах, чаще всего в большеберцовых и бедренных костях. На поверхности кости вокруг зоны перестройки Лоозера развивается периостальный реактивный процесс в виде небольшой скобы, перекидывающейся через зону просветления, либо довольно I. резко выраженного слоистого или сплошного периостального плотного нароста. Заметного смещения участков кости, разъединенных зоной просветления, при неосложненных зонах перестройки Лоозера не бывает.
Зоны перестройки Лоозера возникают в результате повышенной механической и статико-динамической нагрузки преимущественно на участках скелета, подвергающихся максимальному приложению сил разгибания. Они рассматриваются как временная анатомо-функциональная недостаточность кости как органа, как процесс ее патологической перестройки.
Лоозера зоны перестройки наблюдаются, во-первых, в костях заведомо здоровых, без какого-нибудь предшествовавшего патологического процесса. Самым показательным примером этой группы зон перестройки Лоозера служит перестройка одной из плюсневых костей при маршевой стопе (см.), а также так называемые траншейные периоститы у молодых солдат и нетренированных спортсменов, т. е. вся большая группа патологической перестройки костей, выделенная С. А. Реннбергом в самостоятельную нозологическую форму костных болезней.
Во-вторых, особенно резко выражены зоны перестройки Лоозера (чаще множественные) в качестве симптоматические проявления в скелете у больных с системным костным заболеванием [рахит, почечная или кишечная остеодистрофия, остеодистрофии гиперпаратиреоидная (болезнь Реклингаузена) и деформирующая (болезнь Педжета, рис. 4), врожденное несовершенное костеобразование, исход полиомиелита, сирингомиелия и т. д.]. Зоны перестройки Лоозера наблюдаются и в приживших костных трансплантатах при несоразмерно больших нагрузках на них. Множественные зоны перестройки Лоозера в больших трубчатых костях, развивающиеся на фоне общего системного остеопороза или остеомаляции, являются ведущим симптомом при так называемые остеопатии голодающих и побудили (без достаточного основания) выделить так называемую болезнь Милкмена (Милкмена— Лоозера) в самостоятельную нозологическую единицу.
В основе гистологической картины зоны перестройки Лоозера лежит процесс рассасывания костной ткани с образованием остеоидного вещества. Костный мозг замещается на месте поражения фиброзной соединительной тканью. Весь процесс перестройки завершается образованием новой полноценной костной ткани и самоизлечением. Никаких воспалительных, дистрофических, обычных травматических и особенно бластоматозных изменений микроскопически при зонах перестройки Лоозера не наблюдается — это процесс особого характера.
Клинические проявления Лоозера зон перестройки при обеих группах различны. В первой группе больных соответственно местному патологическому процессу имеются боли и припухлость соседних мягких тканей из-за сопутствующего твердого отека. Во второй же группе Л. з. п. обнаруживаются на фоне общего системного скелетного заболевания, как правило, лишь неожиданно, только при рентгенологическом исследовании, и местными нарушениями обычно не сопровождаются.
Л. з. п. имеют в рентгенодиагностике костных заболеваний очень большое дифференциально-диагностическое значение. Главной практической задачей является исключение перелома, трещины и вообще травматического нарушения целости кости, так как зона просветления может иметь большое сходство с линией перелома.
Важно, что при Л. з. п. в анамнезе отсутствует указание на травму, т. е. резкое однократное кратковременное приложение чрезмерной механической силы. Дифференциальная диагностика может стать особенно затруднительной, если Л. з. п. осложняется последовательно наступившим истинным переломом кости со смещением отломков. Все другие заболевания воспалительного, дистрофического, неврогенного и бластоматозного характера обычно исключаются легко.
Лечение Лоозера зон перестройки при обеих группах заболеваний различно. Оно направлено на устранение внешнего механического фактора в первой группе и на терапевтическое воздействие на основную болезнь — во второй.
Категорически исключается хирургическое вмешательство. Предсказание вполне благоприятно, и рентгенологический динамический контроль в течение месяцев неизменно показывает исчезновение Л. з. п. с восстановлением более или менее нормальной костной структуры на ее месте.
Рис. 1. Лоозера зона перестройки в корковом слое большеберцовой кости в виде полоски разрежения, имитирующей неполный перелом (обозначена стрелкой).
Рис. 2. Нарушение целости костной ткани бедра с взаимным смещением фрагментов при наличии Лоозера зоны перестройки в шейке бедренной кости.
Рис. 3. Лоозера зона перестройки диафиза большеберцовой кости, напоминающая картину коркового абсцесса.
Рис. 4. Лоозера зона перестройки большеберцовой кости при деформирующей остеодистрофии (болезнь Педжета).
ЛООЗЕРА ЗОНЫ (Е. Looser, швейцарский хирург и рентгенолог, 1877 — 1936) — обнаруживаемые на рентгенограммах полосы просветления в костях, отражающие приспособления отдельных участков кости к условиям функциональной перегрузки. Впервые описаны Лоозером в 1920 г. Функц, перегрузка того или иного участка кости возникает в результате повышенной нагрузки на нормальную кость или обычной нагрузки на патологически измененную кость. Напр., к развитию Л. з. может привести повышенная функц, нагрузка на вторую плюсневую кость при так наз. маршевой стопе (см.), на длинные трубчатые кости нижней конечности при непомерно усиленной ходьбе (у почтальонов, спортсменов) или статической перегрузке (у парикмахеров, прачек).
Развитие этого процесса, как правило, наблюдается также в условиях обычной нагрузки патологически измененной костной ткани при рахите (см.), алиментарной остеодистрофии (см.), остозе деформирующем (см. Педжета болезнь), несовершенном костеобразовании (см. Остеогенез несовершенный) и других дистрофических состояниях костей.
Помимо плюсневой и большеберцовой кости, Л. з. наблюдаются в ключице, седалищной кости, костях предплечья, бедренной кости, лопатке, межсуставных отделах дужек поясничных позвонков и некоторых других костях.
В понимание патогенеза Л. з. существенную ясность внесли исследования процессов жизнедеятельности кости с помощью радионуклидов (стронция-85, галлия-67, пирофосфата и др.). Установлено, что в нормальных условиях полное обновление минерального состава всего скелета человека происходит каждые два года. При наличии Л. з. обновление составных частей кости в определенном участке происходит усиленными темпами, Вначале рассасываются минеральные соли, а затем происходит постепенное обновление основного вещества костных балок. В этой фазе костная ткань замещается остеоидной тканью, вследствие чего зона перестройки на нек-рое время оказывается прозрачной для рентгеновского излучения и на рентгенограммах возникает полоса просветления, напоминающая линию перелома. Замещение основного вещества костных балок новой остеоидной тканью и последующее ее обызвествление, т. е. перестройка костной структуры, по данным радиоизотопных исследований Бесслера (W. Bessler, 1967) и Эзера (H. Oeser) с соавт. (1970), происходит в течение 6 —12 мес. Л. з. возникают в участках наибольшего влияния механической нагрузки, в частности при искривлениях трубчатой кости — на уровне ее максимального изгиба на выпуклой стороне. В этих местах усиленное лакунарное рассасывание костного вещества при гистол, исследовании также создает картину, весьма сходную с нарушением целости кости. При дальнейшем развитии процесса происходит формирование костной мозоли с отчетливо выраженным участием надкостницы.
Клин, течение Л. з. почти всегда благоприятное. Основными признаками заболевания являются боли и припухлость мягких тканей. В большинстве случаев оно заканчивается самопроизвольным излечением в сроки от нескольких месяцев до одного года и редко больше.
Л. з. могут быть единичными или множественными, причем в случае их множественности они проявляются или в одной, или одновременно в нескольких костях (при общих дистрофических состояниях скелета — рахите, авитаминозе, остеодистрофии и др.).


Рентгенол, симптоматика Л. з. весьма характерна, в особенности при локализации Л. з. в трубчатой кости. Сначала на рентгенограмме появляется едва заметная полоска просветления в диафизе с ровными контурами, пересекающая его в поперечном направлении. Крайне редко эта полоска может иметь косой или зигзагообразный ход. Вначале она может быть видна на одной стороне кости, создавая картину, сходную с неполным переломом (рис. 1), а в дальнейшем может распространяться уже на весь поперечник диафиза. К этому времени появляются более или менее обширные периостальные наслоения с обызвествлением, внешне аналогичные периостальной костной мозоли. Нередко на фоне периостальных наслоений полоска просветления едва прослеживается. Такая картина возникает часто в репаративном периоде заболевания. На отдельных этапах развития Л. з. могут возникать затруднения в диагностическом толковании рентгенол, картины, поскольку она формально может иметь сходство не только с переломом, но и с саркомой или корковым абсцессом кости (рис. 2). В целях дифференцирования особое значение приобретают повторные исследования.
Возникновение зон перестройки в губчатой кости характеризуется теми же признаками, что и в трубчатой, однако рентгенологически они выражены менее интенсивно. Наряду с нежными тенями периостальных наслоений, можно видеть и слабые признаки эндостальной реакции. Иногда полоска просветления на фоне костной структуры губчатой кости заметна только на томограмме.
В здоровой кости процесс обычно заканчивается полным восстановлением костной структуры и рассасыванием периостальных наслоений. При возникновении Л. з. на фоне общего дистрофического состояния костей, напр, при остеодистрофиях, остеопатии голодающих, светлые полоски рассасывания костного вещества и периостальные наслоения могут оставаться надолго, иногда на всю жизнь.
Распознавание Л. з. в подавляющем большинстве случаев не представляет затруднений, в особенности если они сопутствуют общим заболеваниям костей и дистрофическим состояниям и имеют множественный характер. Оно строится на анамнезе, локализации, клин, течении и динамике рентгенол, картины процесса. В анамнезе следует учитывать прежде всего отсутствие травмы, к-рая могла бы повлечь за собой истинное нарушение целости здоровой кости, выполнение тяжелой физ. работы при отсутствии соответствующих навыков, а также спортивную перегрузку. Необходимо иметь в виду и возможность патол. состояния в данной кости или в скелете в целом для возникновения перестройки.
Лечение Л. з. в первую очередь должно быть направлено на устранение факторов, обусловивших развитие этого процесса. Необходимо добиться возможно более полного освобождения больной кости от механической нагрузки. На первых этапах развития Л. з. для предотвращения возможного смещения фрагментов кости в зоне перестройки может потребоваться иммобилизация. По мере развития репаративных процессов следует перейти к дозированной механической нагрузке и леч. физкультуре. При Л. з. костей стопы рекомендуется ношение супинаторов.
Г. А. Зедгенидзе, С. А. Свиридов.
Пациент 1994 года рождения, занимается профессионально борьбой, в течение месяца беспокоят боли по передней поверхности большеберцовой кости с появлением локального участка уплотнения. Кожа не гиперемирована и не отечна. Травму отрицает.Первый раз столкнулся с такими структурными изменениями, надеюсь на Вашу подсказку уважаемые коллеги. Заранее спасибо.




![]()
Лоозера зоны перестройки?
![]()
![]()
![]()
Я пишу нагрузочный перелом или стресс-перелом. На КТ красивая картинка получается в 3Д особенно :)
. еще бы в рентгенологии что-нибудь понимать.
![]()
я так понимаю, что стресс-перелом и лоозеровские зоны перестройки - это, в принципе, одно и то же..
![]()
Лоозера зоны перестройки (синоним Лоозера зоны просветления) — патологическое состояние кости, возникающее в результате повышенной нагрузки на здоровую или обычной нагрузки на измененную кость. Лоозера зоны перестройки на рентгенограммах появляются полоской просветления (рис.), пересекающей поперечно часть или всю кость, что может сопровождаться болями и припухлостью. Лоозера зоны перестройки встречаются преимущественно в плюсневых (см. Маршевая стопа), бедренной и большеберцовой костях, ребрах и ключицах.
Лоозера зоны перестройки (Е. Looser; синоним Лоозера зоны просветления) — своеобразные патологические структурные изменения костной ткани, выражающиеся в появлении на рентгенограммах, главным образом длинных трубчатых костей, прозрачных участков просветления, убыли костного вещества (рис. 1—3).
В подавляющем большинстве случаев Л. з. п. обрисовываются в виде линии, полоски или ленты шириной в несколько миллиметров, пересекающей (в виде зоны повышенной прозрачности) диафиз или метафиз трубчатой кости. Зона пронизывает корковое и губчатое вещество во всю ширину кости или же (чаще) в виде клиновидной насечки — лишь часть ее диаметра. Л. з. п. ориентирована либо строго перпендикулярно к длинной оси кости или к выпуклой поверхности коркового слоя, либо несколько наискось. Иногда Л. з. п. несколько извилиста или пилообразно зазубрена. Светлая полоска окаймлена более или менее выраженным остеосклерозом. Л. з. п. может быть клиновидной или даже округлой формы.
К Лоозера зонам перестройки должны быть отнесены и так называемые лакунарные тени, т. е. ограниченные полуовальные бухтообразные краевые (маргинальные) поверхностные дефекты коркового вещества на типичных местах, чаще всего в большеберцовых и бедренных костях. На поверхности кости вокруг Д. з. п. развивается периостальный реактивный процесс в виде небольшой скобы, перекидывающейся через зону просветления, либо довольно I. резко выраженного слоистого или сплошного периостального плотного нароста. Заметного смещения участков кости, разъединенных зоной просветления, при неосложненных Л. з. п. не бывает.
Л. з. п. возникают в результате повышенной механической и статико-динамической нагрузки преимущественно на участках скелета, подвергающихся максимальному приложению сил разгибания. Они рассматриваются как временная анатомо-функциональная недостаточность кости как органа, как процесс ее патологической перестройки.
Лоозера зоны перестройки наблюдаются, во-первых, в костях заведомо здоровых, без какого-нибудь предшествовавшего патологического процесса. Самым показательным примером этой группы Л. з. п. служит перестройка одной из плюсневых костей при маршевой стопе (см.), а также так называемые траншейные периоститы у молодых солдат и нетренированных спортсменов, т. е. вся большая группа патологической перестройки костей, выделенная С. А. Реннбергом в самостоятельную нозологическую форму костных болезней.
Во-вторых, особенно резко выражены Л. з. п. (чаще множественные) в качестве симптоматические проявления в скелете у больных с системным костным заболеванием [рахит, почечная или кишечная остеодистрофия, остеодистрофии гиперпаратиреоидная
(болезнь Реклингаузена) и деформирующая (болезнь Педжета, рис. 4), врожденное несовершенное костеобразование, исход полиомиелита, сирингомиелия и т. д.]. Л. з. п. наблюдаются и в приживших костных трансплантатах при несоразмерно больших нагрузках на них. Множественные Л. з. п. в больших трубчатых костях, развивающиеся на фоне общего системного остеопороза или остеомаляции, являются ведущим симптомом при так называемые остеопатии голодающих и побудили (без достаточного основания) выделить так называемую болезнь Милкмена (Милкмена— Лоозера) в самостоятельную нозологическую единицу.
В основе гистологической картины Л. з. п. лежит процесс рассасывания костной ткани с образованием остеоидного вещества. Костный мозг замещается на месте поражения фиброзной соединительной тканью. Весь процесс перестройки завершается образованием новой полноценной костной ткани и самоизлечением. Никаких воспалительных, дистрофических, обычных травматических и особенно бластоматозных изменений микроскопически при Л. з. п. не наблюдается — это процесс особого характера.
Клинические проявления Лоозера зон перестройки при обеих группах различны. В первой группе больных соответственно местному патологическому процессу имеются боли и припухлость соседних мягких тканей из-за сопутствующего твердого отека. Во второй же группе Л. з. п. обнаруживаются на фоне общего системного скелетного заболевания, как правило, лишь неожиданно, только при рентгенологическом исследовании, и местными нарушениями обычно не сопровождаются.
Л. з. п. имеют в рентгенодиагностике костных заболеваний очень большое дифференциально-диагностическое значение. Главной практической задачей является исключение перелома, трещины и вообще травматического нарушения целости кости, так как зона просветления может иметь большое сходство с линией перелома.
Важно, что при Л. з. п. в анамнезе отсутствует указание на травму, т. е. резкое однократное кратковременное приложение чрезмерной механической силы. Дифференциальная диагностика может стать особенно затруднительной, если Л. з. п. осложняется последовательно наступившим истинным переломом кости со смещением отломков. Все другие заболевания воспалительного, дистрофического, неврогенного и бластоматозного характера обычно исключаются легко.
Лечение Лоозера зон перестройки при обеих группах заболеваний различно. Оно направлено на устранение внешнего механического фактора в первой группе и на терапевтическое воздействие на основную болезнь — во второй.
Категорически исключается хирургическое вмешательство. Предсказание вполне благоприятно, и рентгенологический динамический контроль в течение месяцев неизменно показывает исчезновение Л. з. п. с восстановлением более или менее нормальной костной структуры на ее месте.
Под воздействием внезапных возрастаюших или длительных физических перегрузок в различных отделах опорно-двигательного аппарата возникают рентгенологически выявляемые зоны патологической перестройки элементов костной ткани. Зоны перестройки встречаются достаточно часто, наблюдаются у молодых людей, солдат и спортсменов при профессиональных или спортивных перегрузках.
Актуальность. Костная ткань, особенно в детском и юношеском возрасте, обладает выраженной пластической способностью видоизменяться и приспосабливаться к разнообразным условиям воздействия физической нагрузки, не превышающей физиологические пределы. В подобных условиях в костных структурах иногда может наблюдаться постепенно возникающая пластическая компенсаторная перестройка, которая, как правило, не сопровождается какими-либо клиническими
проявлениями.
Вместе с тем, под воздействием внезапных возрастающих или длительных физических перегрузок в различных отделах опорно-двигательного аппарата нередко возникают
рентгенологически выявляемые зоны патологической перестройки элементов костной ткани поротического или гипертрофического характера. При этом изменения в костной
ткани нередко сопровождаются болевыми ощущениями. Впервые зоны перестройки, напоминающие перелом, описали E. Looser и L. Milman.
В практической работе врача-рентгенолога зоны перестройки встречаются достаточно часто. Рентгенологические проявления адаптационных изменений костной ткани нередко наблюдаются у молодых людей, солдат и спортсменов при профессиональных или спортивных перегрузках, чаще односторонние в зависимости от вида спорта *1,3,5,9+. В костях нижних конечностей лоозеровские зоны возникают у бегунов, прыгунов, футболистов, лыжников; в верхних конечностях — у гимнастов, пловцов, волейболистов. У спортсменов-метателей (ядро, копье, диск), как правило, зоны перестройки наблюдаются в костях метающей руки, у прыгунов (барьерный бег, прыжки в высоту и длину) — в толчковой ноге. Даже у женщин иногда наблюдаются остро или хронически развивающиеся лоозеровские зоны в плюсневых костях при перемене фасона обуви, что приводит к перегрузке стопы из-за непривычных статических условий.
Значительно реже ПН возникают у лиц различных возрастных групп на фоне уже имеющихся в костном аппарате патологических изменений.
Различают два типа ПН: во-первых, изменения, возникающие в изначально нормальной костной структуре, и, во-вторых, на фоне измененной костной ткани, отличающейся меньшей упругостью и низким содержанием минеральных веществ в результате ранее развившегося воспалительного, дегенеративно-дистрофического или опухолевого патологического процесса. ПН у таких пациентов обычно возникают на более ограниченном пространстве при меньшем физическом напряжении, чем у лиц с нормальной костной структурой, и, кроме того, чаще при однократной физической перегрузке. Следует иметь в виду, что большинство ПН успешно излечиваются без последствий в условиях покоя (разгрузки), т.е. при использовании нехирургических способов лечения. Однако, если нагрузка продолжается, боль чаще усиливается.
Материалы и методы исследования
В нашем материале представлены клинико-рентгенологические данные о зонах перестройки костной ткани — переломах напряжения (ПН), возникающих при длительных физических перегрузках чаще у спортсменов и новобранцев. Подобные зоны перестройки иногда трактуются как истинные переломы, кроме того, рентгенологическая картина таких изменений нередко требуют дифференциальной диагностики между процессами воспалительной и опухолевой природы. Освещены так же особенности рентгенологического изображения ПН в различных отделах костного скелета.
Нами с помощью рентгенографии прослежена картина ПН у 12 пациентов (9 мужчин и 3 женщины в возрасте 14-40 лет): в области плюсневых костей стопы (у 6) (рисунок 1) и одного в пяточной кости (рисунок 2), в проксимальном метафизе большеберцовой кости (у 3) и у двоих — в дистальном и проксимальном метафизе бедра (рисунок 3-5). При этом у одного пациента — перелом напряжения проксимальных отделов бедренных костей с двух сторон. Большинство пациентов предъявляли жалобы на боли в стопе или голени, возникшие после продолжительных физических нагрузок (спортивный бег, однообразная физическая работа). Боль прекращалась в покое. При осмотре наиболее болезненная точка, как правило, совпадала с локализацией зоны перестройки в костном аппарате. Болевые ощущения у большинства пациентов носили центральный характер и не были похожи на боли при бурсите или тендовагините. Вместе с тем, у некоторых из них, не связанных со спортом, анамнестические данные о нагрузках носили неопределенный
Рисунок 1 — Юноша 17 лет. Занимался спортивным бегом. Перелом напряжения в области дистального метадиафиза 2-й плюсневой кости левой стопы в виде муфтообразного утолщения за счет периостальной реакции и наличия поперечной линии просветления. В покое полное восстановление структуры через 2 месяца.
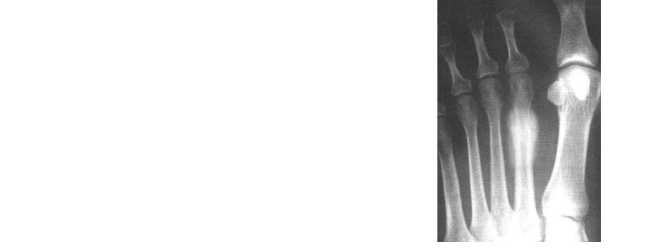
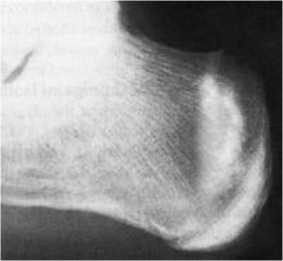
Рисунок 2 — Молодой человек 22 лет. Занимается футболом. Зона перестройки в пяточной кости в виде широкой полосы уплотнения костной ткани.
В костной ткани постоянно происходит физиологический процесс созидания и резорбции за счет остеобластов и остеокластов. В условиях нормы этот процесс непрерывен и взаимно уравновешен, что обеспечивает на рентгеновском снимке оптимальную по плотности изображения структурную архитектонику губчатой и компактной костной ткани. Ослабление или отсутствие физических нагрузок приводит к превышению резорбции костной ткани, выведению минеральных веществ и возникновению остеопороза. Вместе с тем, костная ткань способна противостоять значительному механическому воздействию окружающей среды. Однако при чрезмерных физических перегрузках однотипного характера в местах длительного механического напряжения в костной ткани могут возникать локальные микроповреждения. В зонах перегрузки начинает преобладать процесс рассасывания костной ткани и нарушается постоянно протекающее моделирование структуры, в связи с чем в результате превышения резорбции могут возникать, так называемые, зоны перестройки, часто трактуемые как ПН. В указанных зонах костная структура замещается соединительной тканью, поэтому зоны перестройки на рентгенограммах чаще бывают представлены в виде полосок просветления шириной до 10 мм. Такая полоска может занимать весь поперечник кости или только его часть. В ряде случаев на снимке в зоне перестройки наблюдается полоса уплотнения костной структуры, что, по нашему мнению, подобно картине импрессионного перелома на фоне асептического некроза при остеохондропатии. Покой и тепло обычно в течение 3-4 месяцев приводят к выздоровлению и полному восстановлению нормальной костной структуры.
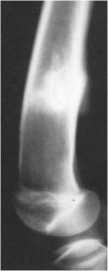
Рисунок 3 — Молодой спортсмен (19 лет). Прыжки в длину. Выраженная гиперпластическая реакция костной ткани
(перелом напряжения) в области дистального метадиафиза бедра.
Еще один случай перестройки костной ткани в большеберцовой кости.
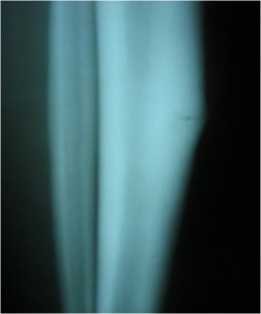
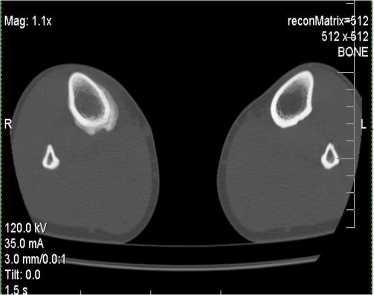
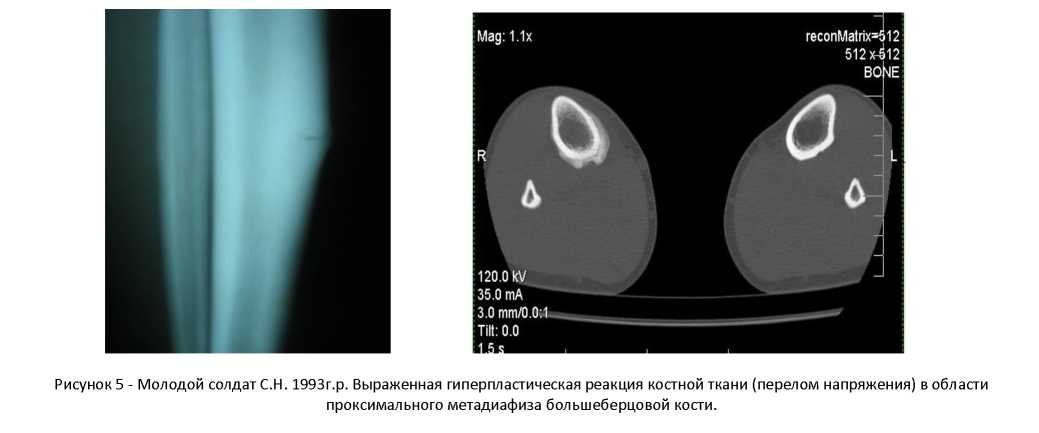
Рисунок 4 — Молодой солдат С.Е. 1993г.р. Выраженная гиперпластическая реакция костной ткани (перелом напряжения)
в области проксимального метадиафиза большеберцовой кости.
Подростки-близнецы направлены на рентгенологическое исследование с жалобами на боль в верхней трети большеберцовой кости справа, связанные с большими физическими нагрузками, припухлость, нарушение функции правой нижней конечности. На рентгенограммах костей голени в верхней трети правой большеберцовой кости определяется деформация в виде утолщения кортикального слоя с признаками линии перелома (рисунок 4,5).
C морфологической точки зрения рентгенологическуя картину трактуят по-разному: как ложный или скрытый перелом, усталостный перелом, перелом от напряжения. Считается, что в гистологической основе зоны перестройки лежит лакунарное рассасывание с заменой старой костной ткани на новуя. Но при этом, как правило, отсутствуят признаки воспаления или опухолевого процесса.
Рассматривая различные способы диагностики следует отметить, что наиболее часто ПН выявляятся с помощья обычной рентгенографии. Так, маршевая стопа нередко наблядается у молодых солдат в период интенсивных перегрузок (марш-бросок, бег по пересеченной местности и др.). При этом возникаят зоны перестройки в костях стопы, чаще в диафизе II или III плясневых костей, в виде веретенообразного периостального уплотнения, на уровне которого прослеживается линия просветления (лоозеровская зона).
Иногда при первичном исследовании на рентгеновских снимках изменений в костной структуре обнаружить не удается. Их можно обнаружить при повторном исследовании через некоторое время, например через 1,5-2 недели. Иногда изменения возникаят значительно позже — через несколько месяцев. Прекращение физических перегрузок и покой обычно предотвращаят возникновение рентгенологически выявляемых изменений. ПН могут локализоваться как в губчатой костной структуре, так и в кортикальном веществе. Обычно на наружной части кортикального слоя появляется тонкий слой уплотненной надкостницы. На этом же уровне может возникнуть линия просветления за счет истинного перелома. В этом случае через месяц определяется веретенообразной формы, слабой интенсивности, поперечно расположенное уплотнение — мозоль. Иногда костная мозоль становится настолько плотной, что возникает необходимость выбора между последствиями процесса воспалительной природы и опухолья. В подобных ситуациях придается значение клиническим данным и осведомленности о наиболее типичной локализации ПН в определенных костях скелета. В трубчатых костях изменения могут распространяться на диафизарные отделы. В губчатых костях (например, в пяточной кости, проксимальном метафизе большеберцовой, шейке бедра), могут наблядаться ПН, обусловленные компрессионными явлениями, в виде поперечной полосы уплотнения, перпендикулярной продольным костным трабекулам.
Из перечня других методик исследования компьютерная томография (КТ) не обладает решающим значением в диагностике обычных ПН. Однако, в выявлении продольных ПН, по сравнению с общепринятой рентгенографией, КТ отличается большим разрешением. Кроме того, КТ считается ведущим методом в определении различий между опухолевой массой и избыточной костной мозолью. Наибольшие трудности могут возникать при большой толщине томографических срезов, в связи с чем рекомендуется производить срезы толщиной в 1-2 мм на аппаратах высокого разрешения.
В практической работе нередко возникает необходимость дифференциации рентгенологической картины между ПН и другими патологическими процессами:
Заключение
В формировании ПН следует отметить определенные тенденции локализации и ряд определенных причинных факторов:
- подавляющее большинство ПН (до 87,2%) наблюдается в костях стопы (плюсневые и пяточная) и большеберцовой кости;
- возникают они, как правило, при прямом повторяющемся воздействии на костный аппарат физической нагрузки или тяжести;
- могут возникать при повторяющемся сокращении мышечных антагонистов;
- при локальной травматизации отдельных костных образований.
В практической работе в целях своевременной диагностики ПН важную роль играют тщательный персональный учет и анализ:
- клинических данных (наличие болевого синдрома и др.);
- остеоид-остеомой,
- хроническим остеомиелитом с явлениями остеосклероза,
- остеогенной саркомой,
- костными метастазами,
- опухолью Юинга.
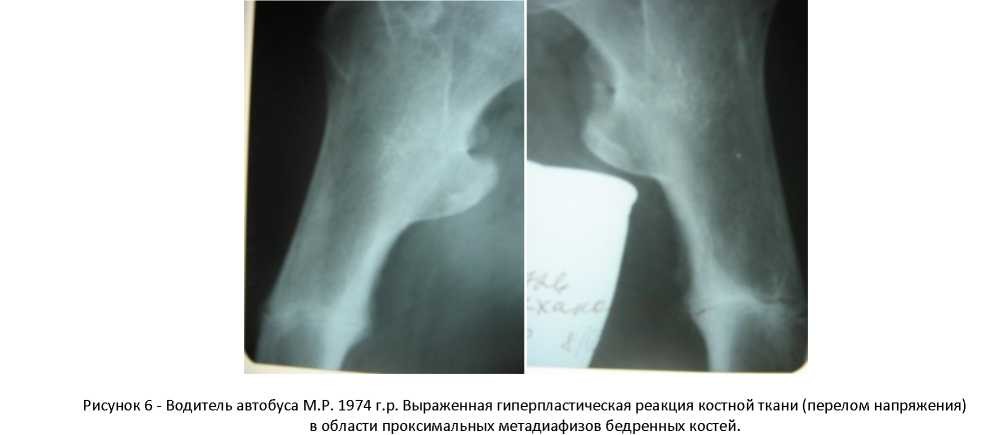
ПН в большеберцовой кости обычно связаны с физическими перегрузками у спортсменов и молодых солдат. Рентгенологически определяется довольно широкая поперечная полоса уплотнения (рис.3) в области проксимального метафиза. ПН подобного характера могут наблюдаться так же у пожилых людей, однако возникающий у таких пациентов болевой синдром, нередко ошибочно связывают только с нарушением статики.
- детальных механизмов физического воздействия на ту или иную область скелета;
- особенностей картины рентгенологического изображения.
Любой факт непривычной деятельности или физического воздействия, имевшийся перед возникновением болевого синдрома, может оказаться полезным для диагностики при совпадении зоны костной перестройки на рентгеновском снимке с локализацией болевых ощущений. Рентгенологическая картина ПН чаще бывает ясна, особенно в тех случаях, когда очевидна связь фактора физической перегрузки и болевого синдрома. Весомым доказательством правильности заключения является заживление ПН в покое и исчезновение болевых ощущений. Как правило, оперативное лечение при ПН не показано.
СПИСОК ЛИТЕРАТУРЫ
- Рейнберг С.А. Рентгенодиагностика заболеваний костей и суставов // — М.:1964. — т.2. — С. 103-127.
- Ahluwalia R, Datz FL, Morton KA, Anderson CM, Whiting JH Jr. Bilateral fatigue fractures of the radial shaft in a gymnast. // Clin Nucl Med, 1994. — №19. — Р.665-667.
- Anderson MW, Greenspan A. Stress fractures // Radiology, 1996. — V.199. — P.1-12
- Chevrot A, Lacombe P, Zenny JC, Auberge T, Vallee C, Gires F, Palardy G Fracture de fatigue du cadre obturateur apres arthroplastie de handle // Rev Rhum, 1986. — №53. — P.129-132.
- Daffneh RH. Stress fractures. Current concepts // Skeletal Radiol, 1978. — №32. — Р.221-229.
Фамилия автора: Ж.Ж. ЖОЛДЫБАЙ, З.К. ТУЛЕУТАЕВА, А.Б. АХМЕТБАЕВА, К.М. НУРУМБЕТОВ, Н. БУРХАН, Г.А.ДАЛИЕВА, Г.Д.КАСЫМБЕКОВА
Читайте также: