Контузионные изменения эпифиза большеберцовой кости
Отеки коленей – серьезный сигнал развития сложной патологии. В организме человека нет ни взаимосвязанных между собою систем. Их тесная связь наиболее очевидна во время болезни. Локальные повреждения колена проявляются особыми признаками, из них первый и наиболее важный – это отеки. Они не считаются отдельной болезнью, это только симптомы, сопровождающие разные травмы и заболевания, что важно вовремя распознать, диагностировать и начать лечиться. Одно из серьезнейших осложнений – отек костного мозга большеберцовой кости коленного сустава.
Продолговатый мозг играет незаменимую роль в иммунитете и кровообразовании. Он расположен в трубчатых и грудинных костях, в реберной, позвонковой костных структурах. Отклонения от нормы в его функциях отражаются на общем самочувствии человека.
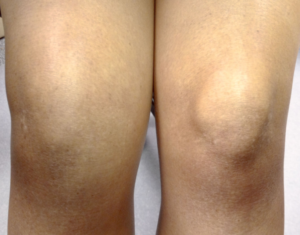
Обычно отечность продолговатого мозга – ответ организма на травмирование, заражение инфекциями, дисфункция тока крови. Основными причинами отечности на коленях являются их травмы. Повреждение меняет структуру суставов, травмируются ткани суставов, не регулируется их кровоснабжение. В межклеточном пространстве скапливается жидкое вещество, мешающее функциям суставного сочленения.
По каким причинам отекает костный мозг
Факторами образования припухания коленных чашечек чаще всего становится отек костного мозга надколенника, повреждения большой берцовой кости. Патология формируется после повреждений на тренировках. Отекание мозгового вещества в коленных суставах приводит к нарушению анатомической структуры кости. Осложнения на костном мозге могут произойти на фоне синовита, контузии кости.
Болит и отекает коленный сустав по причине:
- повреждений связочного аппарата;
- травмы менисков;
- нарушения в структуре синовиальной капсулы.
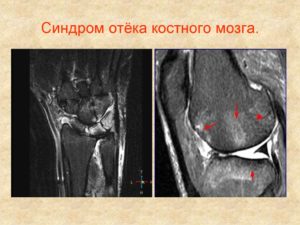
Виды отечности
Классификация отечности костного мозгового вещества основывается на нескольких аспектах: на факторах формирования отечности, на происхождении и возникновении отечности; на особенностях течения заболевания и патогенеза.
Причины появления классифицируют отечность:
- опухолевого типа;
- токсического происхождения;
- травматического характера;
- гипертензивного осложнения;
- послеоперационного вида;
- ишемического типа;
- воспалительного характера.
Происхождение отечности классифицируется как:
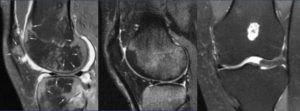
Цитотоксические отеки с нарушением обмена веществ на клеточном уровне; их появление обусловлено нехваткой кислорода; действием токсинов, ишемической болезнью мозга.
- трабекулярный отек коленного сустава: остов коленного сочленения составляют трабекулы – лат. trabeculae, они призваны укреплять основу сустава, в структуре которого есть тяжи, перегородки, состоящие из соединительных тканей с коллагеновым веществом. Трабекулярная отечность коленей вызывается артрозами, артритами, из-за чего в данном случае требуется начинать с лечения непосредственного заболевания, что снимет воспаление и выведет застойное жидкое вещество;
- субхондральный: может образоваться как результат повреждения хрящей, самой легко травмируемой тканью в составе костей. Хрящ может полностью необратимо разрушиться за 3 месяца;
- асептический: чаще всего затрагивает тазобедренные суставы, и только в запущенной форме отеки доходят до коленного сустава;
- реактивный: последствие хирургических манипуляций, устраняется в ходе реабилитации;
- контузионный отек: посттравматическая патология, чаще всего сопровождается порывом крестообразных связок; чтобы установить точный диагноз, требуется проведение МРТ, артроскопической аутопластики;
- перифокальный отек: жидкое вещество скапливается из-за повреждения нервного волокна; как следствие травмы, увеличивается межклеточное пространство, где и скапливается патологическое вещество.
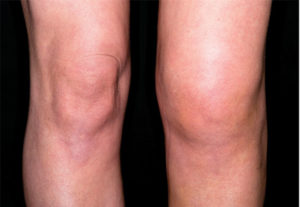
Костное мозговое вещество колена травмируется на фоне дегенеративных изменений суставной структуры. Это происходит из-за высоких физических нагрузок, поэтому в числе пациентов обычно активные люди, занимающиеся физкультурой и спортом. Часто в простых бытовых движениях случается неудачное приземление на ногу, человек и не понимает, что случилась травма, относится к болям как к проходящему явлению. Но в таких ситуациях повреждается надколенник, как следствие – образуется отек костного мозга коленного сустава.
Все виды отеков колена сопровождаются болевым синдромом, длительным сохранением, постепенным увеличением в размерах. Если заболевание тянется длительное время, у пациента уменьшается анатомическая длина бедра, страдает берцовая кость, уменьшается объем хрящей. Человек начинает хромать.
Лечение отечности костного мозга на коленях
Врач выбирает направление лечения по виду патологии.
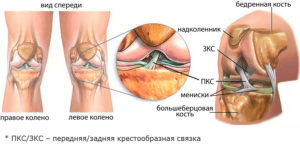
У контузионной отечности обязательно есть характерный признак – заклинивание, резко ограничивающее движения, сопровождающееся острой болью. Контузионные отеки определяются на МРТ, где показывается порыв крестообразной связки.
Тяжелые повреждения, вызывающие отечность, лечат артроскопической аутопластикой, в ходе которой врач восстанавливает крестообразную связку, удаляет участки поврежденного мениска. При необходимости производится другая процедура – резекция латерального мениска.
Для лечения перифокального травмирования используются традиционные или операционные методики. Перифокальная деформация костного мозгового слоя формируется из-за расширения свободного пространства между клетками и скопления в нем патологического жидкого вещества. Оно поступает из глиальных клеток с поврежденными мембранами. В зоне поврежденных клеток локализованы капилляры, у которых мембраны и эндотелий обладают высокой проницаемостью.
В ходе формирования отечности мозговой прослойки большеберцовой кости нечасто бывают костные деструкции. Область поражения такого типа проявляется отеком костного мозга латерального мыщелка бедренной кости, размеры отечности прямо зависят от условий ее формирования.
Отечность мозга кости только симптом, сопровождающий травмы или заболевания, особенно если своевременно не начато лечение. Он становится спутником контузий, разрывов связок, поражения тканей, синовита. Если появляются ограничения движений коленных суставов, надо обязательно обратить на это внимание, и своевременно получить медицинскую помощь.
Популярные материалы
- ПП-панкейки. 5 рецептов панкейков для тонкой талии.
- 5 рецептов нежнейших ПП-котлеток. ПП куриные котлеты
- 5 диетических рецептов с брокколи: разнообразьте свой рацион
- ПП-хлеб. 7 рецептов домашнего хлеба, для пп-бутербродов.
- Черничный творожник: замена калорийным тортам!
- ПП-рецепты из куриной грудки. Как правильно приготовить куриную грудку: 5 вкуснейших диетических рецептов.
- Как принимать кыст-аль-хинди. Его применение.
- Контузионные изменения медиального мыщелка большеберцовой кости. Подробнее
- Внутрисуставной перелом большеберцовой кости. Как проводится диагностика
- Импрессионный перелом мыщелка большеберцовой кости форум. Просмотр полной версии : имкомпрессионный перелом мыщелка б/б кости?
- Контузия латерального мыщелка бедренной кости, что это. Латеральный мыщелок бедренной кости.
- Мыщелок бедренной кости. Строение бедренной кости
- Строение проксимального конца
- Тело бедренной кости
- Строение бедренной кости: дистальный конец
- Субкортикальный перелом это. Классификация открытых и закрытых переломов
Контузионные изменения медиального мыщелка большеберцовой кости. Подробнее
Получено изображение коленного сустава в 3х взаимно перпендикулярных плоскостях с использованием импульсных последовательностей Т1-ВИ, Т2-ВИ и Stir.
Гиалиновый хрящ истончен, в области смежных суставных поверхностях медиальных мыщелков бедренных и большеберцовых костей до 1мм, а так же в области смежных суставных поверхностях латеральных мыщелков бедренных и большеберцовых костей до 2мм.
Краевые костные разрастания определяются вдоль краев суставных поверхностей.
Суставные поверхности большеберцовой, бедренной костей.
Надколенник расположен высоко.
В области медиального мыщелка бедренной и большеберцовой кости определяется участок трабекулярного отека костного мозга (реактивные воспалительные изменения дегенеративного или контузионного характера) – зона повышенного МР-сигнала по Т2, Stir и пониженного по Т1.
Латеральный мениск коленного сустава с признаками дегенеративных изменений.
В области переднего и заднего рога медиального мениска коленного сустава определяется полосовидная зона с неровными контурами, повышения МР-сигнала по Т1 и Stir, не выступающая на поверхность контура мениска.
Волокна передней и задней крестообразных связок прослеживаются на всем протяжении, без признаков повреждения.
Медиальная (большеберцовая) и латеральная (малоберцовая) коллатеральные связки прослеживаются, не имеют признаков разрывов.
Медиальный и латеральный ретинакулумы надколенника без признаков повреждения.
Полость сустава содержит умеренное количество синовиальной жидкости.
Впереди надколенника определяется киста с четкими ровными контурами и однородным жидкостным содержимым (характеристики МР-сигнала: гиперинтенсивный по Т2 и гипоинтенсивный по Т1), размерами 1,5х2,1х2,0см (киста Бейкера подколенной ямки).
Внутрисуставной перелом большеберцовой кости. Как проводится диагностика
Опытный специалист может определить перелом мыщелка бедренной кости уже по основным признакам и после пальпации. Но так как травма обычно бывает сочетанной, то для уточнения применяется дополнительная диагностика.
Довольно точную картину поражения можно увидеть при помощи рентгена, который делается в двух проекциях (прямо и боком).
Это позволяет увидеть наличие трещины, перелома, степени смещения мыщелков с деформацией, а также возможные нарушения других структур и тканей в области коленного сустава.
При вдавленном переломе используется снимок суставной площадки. Для определения протяженности перелома назначаются снимки в косой проекции.
Обычно проведения рентгеновской диагностики бывает достаточно для уточнения диагноза. Если по какой-то причине ее результаты не устраивают специалиста, то более точную картину патологии можно получить с помощью КТ или МРТ. Эти исследования помогают диагностировать скрытые формы переломов и разрывы связок.
Важно! Обычно лечение проводится врачом-травматологом. Но если признаки указывают на повреждение сосудов или нервов, то в данном случае рекомендуется консультация нейрохирурга или сосудистого хирурга.
Импрессионный перелом мыщелка большеберцовой кости форум. Просмотр полной версии : имкомпрессионный перелом мыщелка б/б кости?
Добрый вечер! Мне 41 год. В декабре 2007 года получил травму левого коленного сустава. После травмы были силные боли в суставе при ходьбе, колено опухло, чувствовалась нестабильность в суставе. В результате двух летних мытарств по разным больницам и востанновительным поликлиникам поставлен диагноз "не сросшийся импрессионный перелом мыщелка большой берцовой кости"! Сейчас направлен в очередной институт для решения вопроса об аперативном лечении. Сделаны рентген, УЗИ, МРТ и КТ коленного сустава. Диагнозы с каждым разом разные. До настоящего момента симптомы теже, сустав переодически опухает, ходить трудно. Теряю надежду. Не могли бы вы по снимкам МРТ и КТ определить что за травма и дать рекоммендации. Снимки доступны по ссылкам: и
С уважением Максим Владимирович.
У вас есть простой рентген-снимок, а то КТ очень мелкие? Или выложите, пожалуйста, КТ покрупнее.
добавил рентгенограмму
снимки КТ доступны по ссылке разрешением 640X640 pic.,
сообщите какого формата и какого разрешения нужны снимки, вышлю по e-mail. С уважением Максим Владимирович.
Сейчас направлен в очередной институт для решения вопроса об аперативном лечении.
Да тут сомнений никаких нет в том, что нужно оперировать (при условии что вас не устраивает та функция, которую имеете).
Диагнозы с каждым разом разные.
Достаточно часто диагнозы врачей не повторяются слово в слов, что может служить причиной растеряности пациента. Да, был импрессионный (вдавленный, вколоченный и т.д.) перелом наружнего (латерального) мыщелка большеберцовой кости. Перелом СРОССЯ (он не может не срастись в вашем случае) "со смещением" - наружный отдел сустава "просел", от этого перераспределение нагрузки, боль, отеки и т.д. изменилось натяжения связок - нестабильность.
Теряю надежду. Не могли бы вы по снимкам МРТ и КТ определить что за травма и дать рекоммендации.
Нужно оперировать. Надежду терять не надо. В настоящее время целесообразна коррегирующая остеотомия (просевший мыщелок приподнимают и фиксируют пластиной). Подобные операции достаточно отработаны и дают хороший результат. Вопрос эндопротезирования (замены сустава на новый) в вашем случае рассматривать рано. Очень даже может быть, что обойдется.
Контузия латерального мыщелка бедренной кости, что это. Латеральный мыщелок бедренной кости.
Мыщелок бедренной кости. Строение бедренной кости
В данной статье будет рассмотрено строение бедренной кости. Строение эпифизов и тела бедренной кости. Интересные факты про бедренную кость.
В данной статье будет рассмотрено строение бедренной кости. Это довольно крупная кость, трубчатой формы, длинная, имеет утолщённые проксимальный и дистальный концы.
На проксимальном конце имеется головка бедренной кости (caput femoris) для соединения с тазовой костью. Рассмотрим строение головки поподробнее. Проксимальный конец имеет:
- Ямку головки бедренной кости (fovea capitis femoris),
- Большой вертел (trochanter major) – располагается вверху и с латеральной стороны, имеет на внутренней поверхности вертельную ямку (fossa trochanterica).
- Малый вертел (trochanter minor), в отличие от большого, наоборот располагается медиально и кзади.
- Межвертельную линию (linea intertrochanterica) – соединение между вертелами впереди.
- Межвертельный гребень (crista intertrochanterica), – в отличие от линии, это соединение сзади.
Теперь обратим внимание на строение тела бедренной кости. Тело похож на цилиндр, имеет:
- шероховатую линию (linea aspera) – находится сзади, образует губы:
- Медиальную губу (labium mediale), переходящую вверху в гребенчатую линию.
- Латеральную губу (labium laterale), заканчивающаяся вверху ягодичной бугристостью (tuberositas glutea).
Дистальный конец – крупный, образует:
- Медиальную мыщелку (condylus medialis) – большой, на нём располагается небольшого размера приводящий бугорок (tuberculum adductorium).
- Латеральную мыщелку (condylus lateralis).
- Межмыщелковую ямку – находится сзади.
- Надколенниковую поверхность (facies patellaris) – располагается спереди между мыщелками.
- Межмыщелковую линию (linea intercondylaris) – находится между одноимённой ямкой и надколенной поверхностью.
- Подколенную борозду (sulcus popliteus) – находится на латеральном мыщелке сзади.
Мыщелки соответственно переходят в надмыщелки (медиальный и латеральный; надмыщелок — epicondylus).
Субкортикальный перелом это. Классификация открытых и закрытых переломов
Человеческий организм представляет собой единое целое, не существует органов и систем, которые функционировали бы отдельно друг от друга. Особенно тесная взаимосвязь становится очевидной после перенесенных травм и болезней.
Общие нарушения либо локальные повреждения у людей выражаются определенными признаками, одним из первых является отек. Нельзя считать его отдельным заболеванием: он является симптомом, сопровождающим другие болезни и образующимся за счет избыточного скопления жидкости в органах и межклеточном пространстве.
Костный мозг (КМ) занимает важное место в кроветворной и иммунной системе человека. Располагается внутри трубчатых костей, грудине, ребрах, позвонках, в тканях таза и черепа. Любые его отклонения от нормальной работы сказываются на общем состоянии.
Отек КМ характеризуется увеличением жидкости в ткани, развивается как ответная реакция на травму, инфекцию и нарушение кровообращения.
Причины

Факторы, способствующие образованию отека:
- присутствие инфекционного возбудителя;
- травмы колена, вывихи и подвывихи со смещением;
- разрывы сухожилий и связок;
- кровоизлияния, нарушение кровоснабжения;
- заболевания опорно-двигательного аппарата ─ остеомиелит, остеоартрит;
- онкологические новообразования.
Клиническая картина
Следует знать, что отек не всегда сопровождается болью и дисфункцией поврежденной части тела.
При длительных структурных изменениях наблюдается припухлость и умеренные болевые ощущения.
Диагностика
Объективными и необходимыми методами обследования больных считают МРТ (магнитно-резонансная томография) и КТ (компьютерная томография).
МРТ ─ применение магнитных полей и радиоволн дает возможность получить качественное изображение, во время процедуры пациент не подвергается радиоактивному облучению, поэтому данное обследованием является безопасным для человеческого организма.
КТ ─ предполагает многослойное применение рентгеновских лучей, на получаемом снимке можно рассмотреть обследуемую область со всех сторон с особой точностью – до миллиметра.
Артроскопия ─ минимальный инвазивный способ, назначается при дегенеративных процессах в суставах. Через небольшие разрезы вводится артроскоп, позволяющий хирургу на экране увидеть всю структуру отделов поврежденного сустава.
Пункция сустава (артродез) ─ метод используется в медицине с диагностической целью и лечебным назначением. С помощью прокола берут на исследование суставную жидкость, выявляя возбудителя инфекционного процесса.
При переломах конечностей показана рентгенография, также для уточнения диагноза рекомендуют сдать биохимический анализ мочи на СТХ-II (фрагменты коллагена II типа, основные составляющие хрящевой ткани), общие лабораторные анализы крови и мочи.
Перечисленные методы обследования назначаются исключительно врачом, учитывается состояние больного, т.к. некоторые виды диагностики имеют противопоказания.
Виды отеков

При классификации обращают внимание на причины возникновения, особенности патогенеза и течение болезни.
По причинам появления выделяют отеки:
- опухолевые;
- токсические;
- травматические;
- гипертензивные;
- послеоперационные;
- ишемические;
- воспалительные.
По происхождению различают отеки:
- Цитотоксические ─ нарушаются обменные процессы в клетках. Появляются в результате кислородного голодания, токсического воздействия, ишемии мозга. Если в течение 6-8 часов нормализовать кровообращение, то последствия отека обратимы.
- Вазогенные ─ возникают при повышенной проницаемости капилляров, вследствие чего жидкость из сосудов переходит в межклеточное пространство. Характерны при травмах, воспалениях.
В зависимости от течения заболевания разделяют на следующие разновидности:
Трабекулы представлены содержанием тяжей, пластин и перегородок, формируются из соединительной ткани, включая коллагеновое вещество, служат укрепляющей основой скелета.
Трабекулярный отек коленного сустава провоцирует артроз или артрит, поэтому для снятия воспаления и выведения застойной жидкости нужно непосредственно лечить заболевание.

Образуется в результате повреждений хрящевой ткани – хрупкой составляющей костного скелета. Ее нарушения приносят непоправимый вред человеческому здоровью. Динамика заболевания характеризуется быстрым течением: всего за 3 месяцев происходит разрушение хряща, поэтому важно не затягивать лечение. Обследование заключается в МРТ и анализе мочи на СТХ-II.
Начинается в области тазобедренного сустава, уже при первом осмотре доктор определяет патологические изменения.
Наблюдается покраснение, припухлость, повышенная температура тела, боль, возможно дисфункция конечности. Эффективное лечение предполагает благоприятный исход заболевания.
Возникает после хирургического вмешательства, сопровождается болевым синдромом. Для устранения отека к реабилитационному периоду подключают умеренные нагрузки в виде чередуемых физических упражнений и физпроцедур.
Нарушения наблюдаются в области медиальных мыщелок бедренной и большеберцовой кости. Внешние симптомы аналогичны остеосклерозу, повреждения в суставной щели могут не проявляться.

Патологический процесс возникает в колене после травм, сопровождающихся разрывом передней крестообразной связки. При постановке диагноза врач учитывает внешние симптомы и данные МРТ, в некоторых ситуациях требуется артроскопическая аутопластика.
В результате скопления жидкости, образующейся из-за повреждения нервных клеток, происходит увеличение межклеточного пространства. Отек возникает в зоне поражения размером до 1 см.
К развитию дегенеративных изменений рассматриваемого сустава приводят чрезмерные физические нагрузки, чаще страдают таким недугом люди, ведущие активный образ жизни. При неудачном приземлении всерьез не воспринимается полученная травма, но довольно часто случаются повреждения с разрушением надколенника, вследствие чего возникает отек костного мозга коленного сустава.
При трабекулярном отеке колена ощущается боль, наблюдается припухлость. Если отек сохраняется продолжительное время, у больного снижается длина бедра и берцовой кости, происходит уменьшение хрящевой ткани, на фоне этого возникает хромота.
Лечение отека костного мозга коленного сустава представляет комплексную терапию, включающую глюкокортикоидные, кровоостанавливающие препараты.

Возникает при остеомиелите, присоединяется гнойный процесс, который затрагивает рассматриваемую часть опорно-двигательного аппарата и мозг. Диагноз устанавливают с помощью МРТ. Лечить комплексной терапией.
Отек развивается от полученных открытых травм, когда возбудитель попадает в рану. Гематогенным путем инфекция заносится из внутренних гнойных очагов воспаления, провоцируя заболевание остеомиелит.
Течение начинается остро: повышается температура тела, появляется боль без конкретной локализации, движения становятся ограниченными, происходит самопроизвольный поворот конечности вовнутрь. Образуются флегмоны с дальнейшим отмиранием костной ткани, к 3-4 недели на снимках видны ограниченные омертвевшие участки, которые впоследствии требуют хирургического удаления.
Возникает от повреждения целостности кости. Ощущается сильная боль ниже колена, визуально отмечается отечность мягких тканей, присутствует чувство давления в кости, невозможно при ходьбе становиться на ногу.
Отек костного мозга большеберцовой кости коленного сустава часто является симптомом ушиба мозга и синовиального воспаления колена, подобные травмы случаются при неосторожных движениях, болевые ощущения могут отсутствовать.
Терапия

Лечение заключается в снижении болевого синдрома, предотвращении разрушения КМ, восстановлении функций поврежденного участка и нормализации кровообращения.
Терапевтические мероприятия должны иметь комплексный подход и включать лекарственные препараты разного действия:
- назначают болеутоляющее, при необходимости дополняют сильнодействующими наркотическими средствами;
- для лечения воспалительного процесса применяют антибиотики, препараты йодистого калия, гормональные препараты (Преднизолон);
- для улучшения кровоснабжения внутривенно вводят Трентал, Актовегин;
- выраженные отеки требуют прием диуретиков;
- при разрушениях хрящевой ткани назначаются хондропротекторы;
- для восстановления нервной системы подключают внутримышечные инъекции витаминов группы В;
- по показания рекомендуют соблюдение постельного режима либо по возможности ограничить движение с помощью костылей, ношения бандажа;
- корректируют рацион питания, употребляя больше продуктов, богатых на кальций и витамин Д;
- местно применяют медикаментозные физ.процедуры, под контролем врача- реабилитолога проводится ЛФК.
- хирургическая операция показана в крайних случаях.
Реабилитационный период до полного выздоровления длится несколько месяцев. Важно соблюдать все предписания врача, чтобы избежать серьезных осложнений, имеющих необратимый характер.
Большая берцовая кость – крупная и длинная кость голени. Состоит кость из тела и двух эпифизов – нижнего дистального и верхнего проксимального.

Строение большой берцовой кости
Тело кости имеет трехгранную форму с тремя краями – передним, медиальным и межкостным, и тремя поверхностями – медиальной, задней и латеральной.
Передний край кости имеет заостренную форму и напоминает по виду гребень. В верхней части он переходит в бугристость. Межкостный край имеет заостренную форму и вид гребешка. Гребешок этот направлен в сторону малоберцовой кости. Медиальная поверхность кости слегка выпуклая и хорошо прощупывается через кожу вместе с передним краем тела большеберцовой кости.
Латеральная (передненаружная) поверхность кости слегка вогнутая. А задняя поверхность имеет плоскую форму. На задней поверхности находится линия камбаловидной мышцы, которая тянется от латерального мыщелка медиально и вниз. Немного снизу расположено питательное отверстие, которое тянется в дистально направленный питательный канал.
Проксимальный эпифиз большой берцовой кости немного расширен. Его боковые части – это латеральный и медиальный мыщелки. Снаружи латерального мыщелка расположена плоская малоберцовая суставная поверхность. Вверху проксимального эпифиза в среднем отделе находится межмыщелковое возвышение, в котором можно различить два бугорка:
- внутренний медиальный межмыщелковый, сзади которого можно различить заднее межмыщелковое поле;
- наружный латеральный межмыщелковый, спереди которого располагается переднее межмыщелковое поле.
Два поля являются местом крепления крестообразных коленных связок. По бокам межмыщелкового возвышения по верхней суставной поверхности тянутся к каждому мыщелку суставные поверхности, имеющие вогнутую форму – медиальная и латеральная. Вогнутые суставные поверхности ограничены по периферии краем большеберцовой кости.
Дистальный эпифиз кости имеет четырехугольную форму. На его латеральной поверхности находится малоберцовая вырезка, прилегающая к дистальному эпифизу малоберцовой кости. По задней поверхности дистального эпифиза проходит лодыжковая борозда. Спереди от борозды медиальный край дистального эпифиза большеберцовой кости переходит в медиальную лодыжку – направленный вниз отросток, который хорошо пальпируется. На латеральной поверхности лодыжки расположена суставная поверхность лодыжки. Она переходит в нижнюю поверхность кости и тянется в нижнюю вогнутую суставную поверхность большеберцовой кости.
Перелом большой берцовой кости
Все переломы большой берцовой кости делятся на:
- косые;
- поперечные;
- внутрисуставные;
- фрагментарные;
- оскольчатые.
К внутрисуставным переломам относятся переломы медиальной лодыжки и мыщелков большеберцовой кости. Медиальная лодыжка служит внутренним костным стабилизатором голеностопного сустава. Как правило, ее перелом возникает в результате скручивания голени с фиксированной стопой. Также часто перелом внутренней лодыжки возникает в результате нефизиологического резкого поворота стопы.
Основные симптомы переломов большеберцовой кости:
- Болит большая берцовая кость при движении и пальпации;
- Из-за смещения костных отломков голень деформируется (изменяется ось конечности);
- Возникает отек;
- Невозможно осуществить осевую нагрузку на ногу.
Лечение переломов преимущественно осуществляется при помощи оперативного вмешательства. Как правило, пациент может осуществлять нагрузку на больную ногу уже на следующие сутки после операции.
Киста большой берцовой кости
Довольно часто, когда болит большая берцовая кость, это может свидетельствовать о наличии кисты.
Костная киста – заболевание, в ходе которого образуется утолщение в полости костной ткани.
До сих пор точно не выяснено происхождение кист костей. Установлено, что кисты большой берцовой кости появляются в результате расстройства гемодинамики на ограниченном участке кости. По сути, формирование кисты является дистрофическим процессом. В основе образования кист лежит нарушение внутрикостного кровообращения и активация лизосомных ферментов, приводящих к деструкции коллагена, глюкозаминогликанов и других протеинов. По международной классификации кисты относят к опухолеподобным заболеваниям.
Костная киста может быть солитарной и аневризмальной. Солитарная киста развивается на протяжении длительного периода времени, чаще встречается в юношеском возрасте у лиц мужского пола. Аневризмальная киста возникает внезапно и развивается быстро. Чаще всего, аневризмальная киста возникает в результате прямой травмы кости.
Несмотря на общую природу этих заболеваний, их принято четко различать, так как они имеют разные симптомы и рентгенологические картины.
Читайте также:


