Почему при васкулите болят суставы
Как Лечить Геморрагический Васкулит?

Эта болезнь — геморрагический васкулит означает поражение мелких сосудов, капилляров кожи, почек, органов брюшной полости и суставов, но лучше всего мы видим проявления на коже в виде красных мелкоточечных высыпаний (кровоизлияний) в области голени, иногда выше. В легкой форме эти высыпания могут быть единственным симптомом болезни, не дают никаких недомоганий. Постепенно они бледнеют, превращаясь в пигментированные участки и проходят. Геморрагический васкулит у взрослых возникает на фоне иммунных нарушений после перенесённых инфекций типа ангин или фарингита стрептококковой природы, кроме того после введения вакцин и сывороток, в связи с лекарственной непереносимостью. Играют роль и погодные факторы: переохлаждение или перегревание.
Лечение геморрагического васкулита проводится дифференцировано. Если легкая форма заболевания проявилась только высыпаниями на нижних конечностях, животе и ягодицах, назначают противогистаминный препарат, постельный режим и диету без аллергенов. В более выраженных случаях высыпания могут сливаться и нагнаиваться, образуя некротический васкулит, что чаще наблюдается при хронической кожно-суставной форме. Наряду с высыпаниями могут быть суставные боли, так как идет поражение крупных суставов ног и рук. При хроническом течении лечение включает большие дозы аскорбиновой кислоты (до 3-х г в сутки) и рутин, а также обычное лечение суставных заболеваний. При язвенно – некротическом васкулите проводят консервативное или хирургическое лечение очагов аналогично лечению трофических язв .
Если поражены внутренние органы, необходимо проводить лечение гормональными и сильнодействующими препаратами наряду с противовоспалительными и симптоматическими. Но также наряду с основным лечением нужно уменьшить ломкость и проницаемость сосудов с помощью витамина С и рутина. На первом этапе лечение проводят в стационаре, контролируя все жизненные показатели. Васкулиты обычно излечиваются, проблема возникает при запущенном состоянии патологического процесса. Задача больного и его близких – как можно раньше обратиться за медицинской помощью.
Еще по этой теме:
Диагностика эндометриоза.
27 ноября 2008, 20:21
Суставной синдром при геморрагическом васкулите (Болезни Шенлейна — Геноха)
Поражение суставов — существенный элемент симптомокомплекса геморрагического васкулита. Оно отмечается приблизительно у 80% соответствующих больных, уступая по частоте лишь кожным проявлениям заболевания (В. А. Насонова).
В большинстве случаев суставной синдром характеризуется сочетанием артральгии и дефигурации крупных суставов, быстрым возникновением, обратимостью, летучестью. Боли в суставах могут быть иногда весьма значительными. При движениях и пальпации они усиливаются.
Местно, как правило, выявляется гиперемия кожных покровов. Нередко в этих участках отмечаются более обильные геморрагические высыпания. Дефигурация суставов обычно обусловлена периартикулярными экссудативными явлениями, а иногда и кожным отеком (в частности по типу Квинке), которые могут распространяться и на соседние участки. В части случаев отмечаются периартикулярные и, как исключение, внутрисуставные кровоизлияния.
При морфологических исследованиях может выявляться гиперемия синовиальной оболочки, изредка при тяжелом течении процесса устанавливается наличие интраартикулярного серозного выпота.
Приблизительно в 20% случаев суставной синдром служит первым проявлением болезни. Обычно почти сразу вслед за ним возникают и кожные высыпания. В дальнейшем суставные поражения нередко сопровождают обострения болезни и обычно имеют преходящий характер, хотя и более устойчивый, чем ревматический суставной синдром.
Характерна терапевтическая эффективность антигистаминных препаратов, применение которых быстро приводит к уменьшению боли и дефигурации суставов. В случае развития нефрита суставные явления могут окончательно исчезнуть (Е. М. Тареев).
Необходимо, однако, отметить, что в ряде случаев геморрагического васкулита поражение суставов настолько доминирует в клинической картине, что оправдывает выделение так называемой полиартритической формы заболевания.
При этом могут иметь место длительные боли и дефигурация суставов. Отмечаются иногда и поражения мелких суставов кистей.
Связь суставного синдрома с геморрагическим васкулитом может быть установлена на основании данных биопсии, а также наличия описанной выше картины поражения суставов, сочетающейся с характерными кожными высыпаниями и соответствующими общеклиническими проявлениями.
Однако при этом следует иметь в виду, что геморрагический васкулит может сочетаться с другими заболеваниями, сопровождающимися поражением суставов, в частности с ревматизмом и ревматоидным артритом.
Смотрите также:
Поражение суставов при этом заболевании отмечается, по Armas-Cruz, в 91,7% случаев, по Л. И. Несговоровой — в 98,5% случаев. Несколько меньшую цифру — 76% — называет Sessar с сотрудниками. Наиболее часто регистрируются летучие или фиксированные артральгии. В ряде случаев они являются одним из первых неспецифических симптомов болезни. Оказываясь подчас единственным начальным проявлением волчанки, артральгии могут симулировать ревматизм, а.
Геморрагический васкулит – это системное поражение сосудов кожи, суставов, почек и желудочно-кишечного тракта. За рубежом геморрагический васкулит известен как пурпура Шенляйна-Геноха.
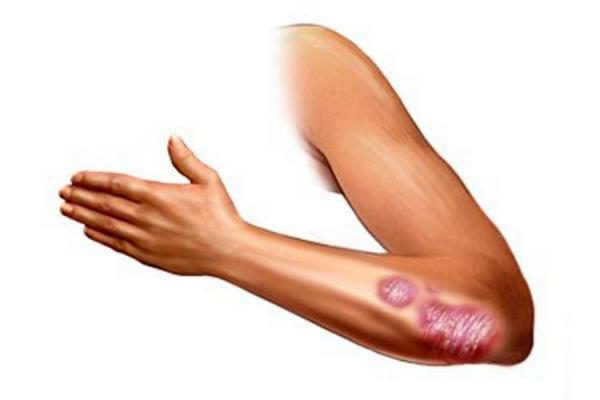
Главный симптом – это красная сыпь (кожный синдром). Часто ее отдельные элементы сливаются между собой, образуя сплошные поля. Сыпь обычно сначала возникает на ногах, точнее, на стопах и голенях, а потом поднимается выше, на бедра и ягодицы. Однако живот, спина и руки редко страдают от нее. Через некоторое время яркая сыпь бледнеет и постепенно сходит на нет. В это же время у страдающего может незначительно подняться температура.
Второй признак – это поражение суставов (суставной синдром), они отекают и болят. Этот симптом наблюдается у 2/3 пациентов. Он обычно возникает вместе с сыпью, но может развиться и после того, как сыпь начинает проходить. Характерно, что болят сразу несколько суставов, чаще всего это голеностопные и коленные. Боль в суставах продолжается от нескольких часов до нескольких дней.
Третий важный признак геморрагического васкулита – это боль в животе (абдоминальный синдром). Она может возникать вместе с сыпью и поражением суставов, а может и предшествовать им. Эта боль не имеет четкой локализации, может сопровождаться тошнотой, рвотой, поносом или запором, может быть постоянной или приступообразной. Она проходит самостоятельно, без лечения.
Почечный симптом развивается после первых трех. При этом в моче обнаруживается кровь и белок.
У некоторых больных поражаются легкие. Тогда заболевание проявляется кашлем с мокротой с прожилками крови, одышкой.
При поражении центральной нервной системы пациент испытывает головную боль, головокружение и раздражительность.
У мальчиков могут поражаться яички, они отекают и становятся болезненными. Но эти симптомы бывают редко.
Геморрагический васкулит может начаться в любом возрасте. Однако чаще всего этим заболеванием страдают дети 4-12 лет. А дети до трех лет болеют им редко. Обычно заболевание развивается через несколько недель после перенесенных ангины, гриппа, ОРВИ, скарлатины или других инфекционных заболеваний. Геморрагический васкулит может развиться и после вакцинации. Иногда эта болезнь начинается после аллергических заболеваний, травм, переохлаждения или укусов насекомых.
Болезнь Шенляйна-Геноха – заболевание аутоиммунное. Оно начинается, когда организм вырабатывает слишком много иммунных комплексов. При этом поражаются стенки сосудов, повышается их проницаемость. Это приводит к отекам, сыпи и другим проявлениям болезни.
Течение геморрагического васкулита может быть молниеносным, острым, подострым, затяжным и хроническим.
В зависимости от пораженных органов выделяют:
- кожную и кожно-суставную форму
- абдоминальную и кожно-абдоминальную форму;
- почечную и кожно-почечную форму;
- смешанную форму.
Диагноз ставят на основании симптомов. Так как они неспецифичны, то требуется, чтобы было хотя бы два симптома, чтобы подозревать геморрагический васкулит: характерная сыпь, возраст начала болезни (не более 20 лет), обнаружение при биопсии гранулоцитов и боли в животе.
Также делают анализ крови. При абдоминальном синдроме проводят эндоскопическое исследование.
Дифференцировать геморрагический васкулит нужно с тромбоцитопенической пурпурой, сывороточной болезнью, криоглобулинемией.
Лечение геморрагического васкулита – задача сложная. Лечение комплексное, оно включает диету (детям нельзя употреблять цитрусовые, какао, кофе, шоколад, землянику, клубнику, продукты, к которым имеется индивидуальная непереносимость), постельный режим и медикаментозную терапию. Назначают вещества, препятствующие свертыванию крови. В некоторых случаях для предотвращения тромбообразования, назначают активаторы фибринолиза. Обязательно лечат поражения внутренних органов, назначают противовоспалительные препараты, причем часто это стероидные гормоны. Также назначают средства, угнетающие иммунную систему.
Прогноз заболевания благоприятный.
После выписки из стационара дети находятся на диспансерном учете у кардиоревматолога. Первые полгода ребенок должен проходить обследование раз в месяц, сследующие полтора года – каждые три месяца. А через два года после выписки достаточно появляться у врача раз в полгода.
Детям, находящемся на учете нельзя ставить профилактические прививки, им противопоказано санаторно-курортное лечение.
При отсутствии обострений в течение пяти лет пациенты снимаются с диспансерного учета.
Для профилактики геморрагического васкулита нужно своевременно лечить инфекционные заболевания. Важно укреплять иммунитет, закаляться, устранять возможные аллергены и с осторожностью назначать любые лекарственные препараты. Кроме того, нужно правильно питаться и не изнурять ребенка физическими нагрузками.
Тема сегодняшней статьи: Васкулит болят суставы. Мы постарались описать все с различных точек зрения и подвести итог. Если есть какие-нибудь дополнения или возражения, вы можете описать это в комментариях.
Васкулитом называется воспаление, возникающее в стенках кровеносных сосудов. Это довольно широкая группа патологий, классификация которой зависит от размера и типа сосудов. При первичном васкулите болезнь поражает непосредственно кровеносные сосуды.
Как часто встречается данное заболевание?
Некоторые первоначальные сосудистые воспаления являются распространенным заболеванием в детском возрасте (например, Геморрагический васкулит или синдром Кавасаки). Заболевания, описанные ниже встречаются довольно редко.
Каковы причины заболевания? Является ли васкулит наследственным или иммунным заболеванием? Существуют ли способы профилактики данного заболевания?
Васкулит не является наследственным заболеванием, поэтому существует малая вероятность, что данная патология обнаружится у других членов семьи. Точные причины заболевания до сих пор остаются не известными. Предположительно, существует ряд неблагоприятных факторов, таких как комбинация генетической предрасположенности с экологической ситуацией, а также инфекционные заболевания.
Васкулит не относят к заразным заболеваниям и меры его профилактики не найдены.
Что происходит с кровеносными сосудами при заболевании?
В процессе заболевания иммунная система атакует стенки кровеносных сосудов, что приводит к воспалению. Внутренний слой кровеносных сосудов играет центральную роль в этом процессе. У здорового человека внутренний слой обеспечивает правильное кровообращение. Однако, воспаление или повреждение по какой-либо причине приводит к возникновению сгустков крови, вызывающих сужение и закупорку кровеносных сосудов.
Поврежденные или инфицированные клетки мигрируют через стенки пораженных кровеносных сосудов в смежные ткани, вызывая дальнейшее повреждение стенки и ткани. Пораженные стенки кровеносных сосудов становятся более проницаемыми, позволяя выход жидкости из кровеносных сосудов, в результате чего возникает опухоль и отек окружающих тканей. Во время биопсии пораженной ткани можно увидеть воспалительные изменения в стенке сосудов и разрушения различной степени. Изменение формы артерий можно увидеть во время ангиографии — методе рентгенологического исследования, при котором в кровеносные сосуды вводят контрастное вещество.
Замедление кровотока и блокировка кровеносных сосудов (приводящие иногда к разрыву и кровотечению) может привести к повреждению тканей и различных систем организма. Повреждение сосудов, участвующих в кровоснабжении жизненно важных органов, таких как мозг или сердце, может привести к серьезным последствиям. Воспаление, сопровождающееся привлечением различных клеток иммунной системы к очагу инфекции, приводит к основным симптомам: слабости и повышению температуры. Воспалительный процесс также подтверждается с помощью лабораторного анализа.
Каковы основные симптомы васкулита?
Симптомы болезни различны и зависят от вида кровеносных сосудов и степени повреждения органов или систем организма.
Диагностика воспаления, как правило, не проста. Симптомы, зачастую, соответствуют симптомам других, более распространенных, детских заболеваний. Для точной диагностики необходимо выявить все имеющиеся симптомы, провести необходимые анализы крови и мочи, УЗИ и ангиографию. В некоторых случаях для подтверждения диагноза также необходимо выполнение биопсии кровеносных сосудов и тканей для выявления характерных изменений.
Ввиду большой редкости данного заболевания, во многих случаях маленький пациент направляется в медицинский центр, где есть отделение детской ревматологии, а также специалисты различного профиля и соответствующее медицинское оборудование для тщательного обследования.
Какова вероятность выздоровления?

Каковы методы лечения васкулита?
Лечение васкулита сложный и длительный процесс. Целью лечения является контроль заболевания и предотвращение осложнений. При этом стараются избежать побочных эффектов медикаментозной терапии.
На первом этапе применяют высокую дозу кортикостероидов в сочетании с препаратами, подавляющими иммунный ответ, такими как циклофосфамид. На следующем этапе используют метотрексат, азатиоприн или циклоспорин, снижая дозу кортикостероидов.
Существуют и другие препараты, доказавшие свою эффективность в подавлении воспалительных процессов и повышении активности иммунной системы. К ним прибегают после того, как комбинированная терапия не принесла должных результатов. Это биологические препараты, такие как колхицин, талидомид и другие.
Так как длительное лечение кортикостероидами может привести к остеопорозу, также применяются TNF-блокаторы и кальций. При некоторых формах васкулитов прибегают к использованию препаратов, понижающих свертываемость крови (например, низкие дозы аспирина) или лекарств, снижающих артериальное давление. Некоторые пациенты нуждаются в физиотерапии, а также в витамине D. Порой пациенту или его семье необходима квалифицированная помощь психолога или социального работника.
Каково последующее наблюдение у специалиста?
Основною целью визита к врачу является оценка состояния пациента, оценка эффективности проводимой терапии и ее побочных эффектов. Частота и количество посещений зависит от тяжести заболевания, а также от прописанных лекарственных средств. На ранних стадиях необходимо частое и тщательное наблюдение. Частота посещений врача обычно снижается после достижения стойкой ремиссии.
Существует несколько способов оценки развития заболевания. Родителей просят сообщать о любых изменениях в состоянии ребенка, а в некоторых случаях измерять кровяное давление или проводить анализ мочи. Тщательный медицинский осмотр наряду с анализом жалоб больного ребенка очень важны в оценке развития заболевания. Анализы крови и мочи отображают состояние воспаления, изменения в функционировании различных органов и возможность побочных эффектов от препаратов. Порой существует необходимость в осмотре у специалистов из других областей и проведении других обследований.
Какова продолжительность заболевания?
Первичные воспалительные заболевания длятся продолжительное время, зачастую оставаясь на всю жизнь. Заболевание развивается подостро, порой с высоким риском для жизни, а затем постепенно приобретает хронический характер.
Каков прогноз заболевания?
Каждый случай первичного васкулита — отдельный. Прогноз заболевания зависит не только от типа и степени повреждения кровеносных сосудов, но и продолжительности заболевания до начала лечения, а также от реакции на лечение. Риск повреждения органов и систем организма связан с длительностью и интенсивностью заболевания. Повреждение жизненно важных органов может привести к тяжелым последствиям на всю жизнь.
В большинстве случаев можно добиться ремиссии в течение первого года лечения. Конечно, период ремиссии может продолжаться всю жизнь, но ,как правило, для этого требуется долгосрочное лечение. Периоды ремиссии могут прерываться из-за обострения васкулита, когда пациент нуждается в усиленной терапии. При отсутствии лечения вероятность летального исхода высока. Васкулит является редким заболеванием, поэтому существует мало данных о долгосрочном прогнозе.
Как болезнь влияет на ребенка и его семью?
Первое время, когда диагноз еще не поставлен, сказывается на всей семье. Установление точного диагноза и определение поддерживающей терапии дает родителям и детям силы справляться с различными обследованиями, частыми визитами в больницу и не всегда легким процессом лечения. Жизнь возвращается в нормальное русло после достижения полной ремиссии.
Что насчет школы?
Стоит поддерживать ребенка вернуться к школьному обучению после достижения ремиссии заболевания. Также важно обсудить с учителями состояние ребенка, чтобы они могли быть к нему внимательны.
Что насчет спорта?
В устойчивой стадии ремиссии ребенку стоит принимать участие в спортивных мероприятиях. Рекомендуемый вид спортивной деятельности зависит от самого заболевания и от пострадавших органов, особенно если это мышцы и суставы.
Что насчет питания?
До сих пор нет никаких доказательств эффективности определенной диеты во время болезни. Рекомендуется сбалансированное питание с достаточным количеством белка, кальция и витаминов. Отказ от употребления сладостей, соли и жиров во время приема кортикостероидов способствует снижению побочных эффектов во время лечения.
Какой климат благоприятен при васкулите?
Влияние климатических условий на ход болезни не выявлен. Хотя, при нарушении кровотока, происходящем из-за васкулита, воздействие холодной температуры может ухудшить состояние пациента.
Инфекции и вакцинация при васкулите
Зачастую у пациентов, получающих лечение, подавляющее иммунитет, инфекционные заболевания проявляются в более серьезной форме. В таком случае, ребенок, заболевший ветрянкой, должен немедленно получить лечение против данного вируса.
Распространенность инфекционных заболеваний среди детей, больных васкулитом, высока. Такие дети также могут страдать от инфекций, которые не свойственны людям со здоровой иммунной системой. Именно поэтому, в некоторых случаях им прописывается длительное лечение антибиотиком (Resprim) для профилактики пневмонии, которая протекает довольно трудно, но не несет в себе опасности для жизни пациента с ослабленным иммунитетом.
Во время иммуносуперссивной терапии не проводятся вакцинации против свинки, кори, краснухи и полиомиелита.
| Видео (кликните для воспроизведения). |
Сексуальная жизнь, беременность и роды при васкулите
Во время обострения заболевания беременность нежелательна, так как большинство препаратов может отрицательно повлиять на внутриутробное развитие плода. Некоторые препараты (в основном циклофосфамид) зачастую влияют на репродуктивную способность организма. Это довольно редкое явление среди молодых пациентов и детей.
(Узелковый периартериит (POLYARTERITIS NODOSA
Узелковый периартериит — заболевание кровеносных сосудов, вызывающее гангренозное воспаление артериальных стенок сосудов мелкого и среднего калибра. В процессе заболевания воспалененные участки артериальных стенок ослабляются и образуются микроаневризмы.
Существуют также кожные формы узелкового периартериита, в основном поражающие кожный покров и не затрагивающие внутренние органы. Микроскопический периартериит является одной из форм узелкового периартериита, поражающий преимущественно мелкие сосуды.
Узелковый периартериит крайне редко встречается среди детей. Ежегодно регистрируется всего один случай на миллион населения. Заболевание чаще встречается среди детей в возрасте 9-11 лет. В настоящее время среди взрослого населения выявлена связь между этим заболеванием и гепатитом В.
Основные симптомы заболевания
Из-за того, что кровеносные сосуды проходят в каждом органе и ткани тела, данное заболевание сопровождается различными симптомами. Однако по некоторым причинам определенные ткани и органы поражаются чаще, чем другие.
Общими жалобами являются:
— Мышечные и суставные боли
— Красные пятна на коже, выпуклые и иногда болезненные или синевато-фиолетовый сетчатый рисунок на коже (сетчатое ливедо)
— Болезненность в яичках
Воспаление стенок артерий вызывает кожные нарушения. Ребенок с данной патологией будет чувствовать постоянную усталость и общее недомогание. Кроме того, возможна высокая температура и потеря веса, вероятны частые обмороки. В особо тяжелых случаях пациенты будут чувствовать резкую боль.
Подобные симптомы могут быть вызваны и другими, более распространенными, детскими заболеваниями, поэтому, при постановке диагноза, необходимо исключить возможность инфекции.
Данная патология характеризуется наличием хронических симптомов и воспалительных процессов, выявленных при анализе крови. Диагноз подтверждается с помощью агиографического исследования.
Основной удар во время болезни берут на себя почки и легкие. Это может привести к появлению белка и крови в моче или к повышению артериального давления. Воспаление артерий кишечника вызывает боль в животе, расстройство кишечника и ухудшению усвоения пищевых веществ. Центральная нервная система также, как и любой другой орган, может быть повреждена.

Наличие характерного воспаления артериальных стенок сосудов, выявленное с помощью биопсии кожи и почек, окончательно подтвердит диагноз.
Синдром Такаясу (TAKAYASU ARTERITIS)
Синдром Такаясу поражает крупные артерии, в особенности аорту, ее ветви и главную легочную артерию. В поврежденных стенках артерий формируются гигантские многоядерные клетки с гранулематозным воспалением вокруг.
Данная патология встречается крайне редко, хотя и является третьим наиболее распространенным заболеванием кровеносных сосудов в детском возрасте (после геморрагического васкулита и синдрома Кавасаки) . К этому заболеванию более предрасположены девочки, чем мальчики.
Основные симптомы заболевания
Первичными симптомами заболевания являются: высокая температура, понижение аппетита, мышечные и суставные боли, повышенное потоотделение по ночам. В лабораторных исследованиях будут выявлены признаки воспалительных процессов. По мере развития заболевания происходит ослабление стенок артерий, что приводит к плохому прощупыванию или отсутствию пульса на лучевых артериях, различию артериального давления в руках, шумам в ушах и болезненности конечностей. Сужение аорты приводит к повышению артериального давления. Кроме того, могут быть жалобы на боль в груди и ухудшение зрения.
Диагностика с помощью УЗИ (доплеровское исследование) эффективна для выявления воспаления крупных артерий сердца, но не способна выявить воспаления более мелких кровеносных сосудов. Одним из основных методов обследования является ангиография.
Гранулематоз Вегенера (WEGENER‘S GRANULOMATOSIS)
Гранулематоз Вегенера является хроническим системным воспалением, повреждающим мелкие и средние кровеносные сосуды верхних дыхательных путей, легких и почек.
Данное заболевание является редким, особенно в детском возрасте.
Распространенность заболевания: 1-2 пациента на миллион детей в год, поражая оба пола в равной степени. Среди взрослого населения воспаление чаще встречается у мужчин.
Основные симптомы заболевания
Общие жалобы включают в себя: потерю веса, общее недомогание, боли в суставах, повышенное потоотделение по ночам и жар.
У большинства пациентов заболевание начинается с хронического насморка, не реагирующего на лечение антибиотиками. Пациенты жалуются на язвы слизистой оболочки, кровотечение из носа, иногда происходит деформация носа.

В большинстве случаев (около 65%) с прогрессированием заболевания возникает почечная недостаточность. Воспалительные процессы могут также затронуть ткани глаз или ушей.
Клиническая картина заболевания в сочетании с признаками поражения почек (присутствие белка и крови в моче) может вызвать подозрение на Гранулематоз Вегенера.
Анализ крови способен подтвердить воспалительный процесс (повышение СОЭ и повышенный уровень CRP). Для большинства пациентов типично присутствие в крови высокого уровня ANCA (Антинейтрофильные Цитоплазматические Антитела).
Другие возможные заболевания, связанные с воспалением кровеносных сосудов
Кожный аллергический васкулит (Cutaneous leukocytoclastic vasculitis ) является воспалением стенок кровеносных сосудов из-за чрезмерной реакции иммунной системы на аллергены. Распространенными причинами заболевания в детском возрасте являются лекарства и инфекции.
Уртикарный васкулит (Hypocomplementemic urticarial vasculitis) характеризуется сыпью различной величины (как при крапивнице). В отличие от аллергической сыпи не перемещается, а локализуется на одном месте.
Синдром Чурга-Штрауса/Аллергический гранулематоз (Churg–Strauss syndrome ) — крайне редко встречающаяся среди детей форма васкулита. Кроме общих симптомов васкулита, заболевание сопровождается астмой и высоким уровнем эозинофилов в крови.
Синдром Когана (Cogan syndrom) является очень редким заболеванием, поражающим глаза и внутреннее ухо. Симптомами заболевания являются: сокращение слуха и глухота, головокружения, нарушения зрения (в том числе светобоязнь).
Что такое васкулит?
Васкулит – аутоиммунное заболевание, при котором защитная система организма сохраняет функциональность, но ошибочно атакует кровеносное русло собственного тела, что приводит к воспалению и сужению сосудов. Васкулит может развиваться как автономно, так и являться признаком такой патологии ревматического характера как ревматоидный артрит , системная красная волчанка (СКВ, волчанка) или системный склероз. В случаях тяжелого поражения у пациентов может развиться некроз органов или наступить смерть. Ежегодно в Соединенных Штатах васкулит становится причиной госпитализации около 100,000 жителей. Это заболевание способно поражать всех людей вне зависимости от их возрастной, расовой и гендерной принадлежности.
Существует несколько типов васкулита. В основе классификации заболевания – размеры пораженных сосудов.
- Крупные сосуды.Ревматическая полимиалгия, артериит Такаясу, гигантоклеточный темпоральный артериит (болезнь Хортона)
- Средние соссуды. Болезнь Бюргера, кожный васкулит, болезнь Кавасаки, узелковый полиартериит
- Мелкие сосуды.Синдром Бехчета, синдром Чурга-Стросса, кожный васкулит, пурпура Шенлейна-Геноха, микроскопический полиангиит, гранулематоз Вегенера, васкулит Гольфера, криоглобулинемия
Причины васкулита
Васкулит развивается, когда иммунная система ошибочно выдает защитную реакцию на кровеносные сосуды собственного организма. Причина такой аномалии еще не установлена полностью. Иногда расстройства аутоиммунной природы сопровождаются васкулитом. А сами расстройства развиваются, когда иммунная система вырабатывает антитела, повреждающие ткани и клетки тела.

Симптомы васкулита
Симптомы и проявления васкулита разнообразны. Они зависят от типа васкулита, пораженных заболеванием органов и остроты состояния. У части пациентов наблюдается скудный набор симптомов. У других – форма проявлений очень тяжелая. Иногда симптомы развиваются медленно, в течение нескольких месяцев. В других случаях симптоматика заболевания развивается быстро – за несколько дней или недель.
К системным симптомам относится такая их группа, которая влияет на организм в целом. Общие системные симптомы васкулита:
- Лихорадка
- Отсутствие аппетита
- Потеря веса
- Усталость
- Генерализированные боли и ломота
Васкулит способен поражать отдельные органы и системы организма, что сопровождается определенными симптомами.
- Кожа. Фиолетовые либо красные пятна или волдыри; скопления мелких точек, пятен, волдырей или язв; зуд
- Суставы. Боль и признаки артрита в одном или нескольких соединениях
- Легкие. Учащенное дыхание; кашель с кровью
- Желудочно-кишечный тракт. Язвы на слизистой рта; боль в животе; в тяжелых случаях блокируется кровоснабжение кишечника, что может вызвать его ослабление или некроз
- Носовые пазухи, нос, горло и уши. Синусит или хроническое инфицирование среднего уха; язвы на слизистой носа; в отдельных случаях – потеря слуха
- Глаза. Зуд, покраснение и раздражение глаз; фотосенсибилизация; размытое видение; изредка — слепота
- Головной мозг. Головные боли; проблемы с ясностью мышления; изменения психо-эмоционального фона; симптомы, характерные для инсульта, такие как мышечная слабость и паралич
- Нервы. Онемение, покалывания и слабость различной локализации; потеря чувствительности и слабость в руках и ногах; иррадиирующие боли в конечностях
Диагностика васкулита
Диагностирование васкулита производится на основе оценки симптомов, изучения истории болезни, результатов физического осмотра и лабораторных анализов.
- Лабораторные анализы. Изучение результатов анализов крови и мочи поможет выявить аномальные уровни содержания определенных клеток крови либо обнаружить повышенное наличие антител (белка) в крови.
- Биопсия. Зачастую эта методика исследования — наилучший способ подтвердить диагноз васкулита. Во время данной манипуляции производится забор небольшого образца ткани пораженного кровеносного сосуда или органа для дальнейшего изучения под микроскопом. Такое изучение позволяет обнаружить/уточнить признаки воспаления или поражения/некроза тканей.
В зависимости от симптоматики, лечащий врач может назначить ряд дополнительных обследований и анализов, в набор которых могут входить:
- Измерение артериального давления
- Анализ мочи
- Электрокардиограмма (ЭКГ)
- Эхокардиография
- Рентгенограмма грудной клетки
- Оценка функциональности легких
- УЗИ брюшной полости
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
- Ангиография
Лечение васкулита
Протокол лечения васкулита зависит от типа заболевания, того, какие органы поражены, а также от тяжести состояния. Основная цель терапии при васкулите – уменьшить воспаление в кровеносных сосудах, затронутых патологией. Пациентам с острой формой заболевания рекомендован прием рецептурных лекарств. Людям, у которых васкулит выражен более мягко, могут облегчить состояние такие безрецептурные препараты как ацетаминофен, аспирин, ибупрофен или напроксен.
Набор препаратов для лечения васкулита, отпускаемых по рецепту, объединяет кортикостероиды и болезнь-модифицирующие базисные противовоспалительные препараты (БПВП). Кортикостероиды помогают купировать воспалительный процесс в кровеносных сосудах. Примерами таких лекарств являются преднизон, преднизолон и метилпреднизолон. БПВП назначают в случаях тяжелого состояния, вызванного васкулитом, или недостаточной эффективности препаратов кортикостероидного ряда. Эти лекарства уничтожают клетки, провоцирующие воспаление. Примеры таких средств: азатиоприн, метотрексат и циклофосфамид.
Индивидуальное участие пациента в лечении васкулита
Организация контроля над проявлениями заболевания предполагает осознание пациентом целей терапии и соблюдение назначенного врачами протокола лечения. Также важно произвести коррекцию образа жизни таким образом, чтобы иметь возможность противостоять физическим и психологическим проявлениям такого ревматического или аутоиммунного заболевания как васкулит. Подобная коррекция ежедневного распорядка позволит сохранить качество жизни и поддержать здоровье.
Читайте также:


