Как лечить ревматоидные бляшки
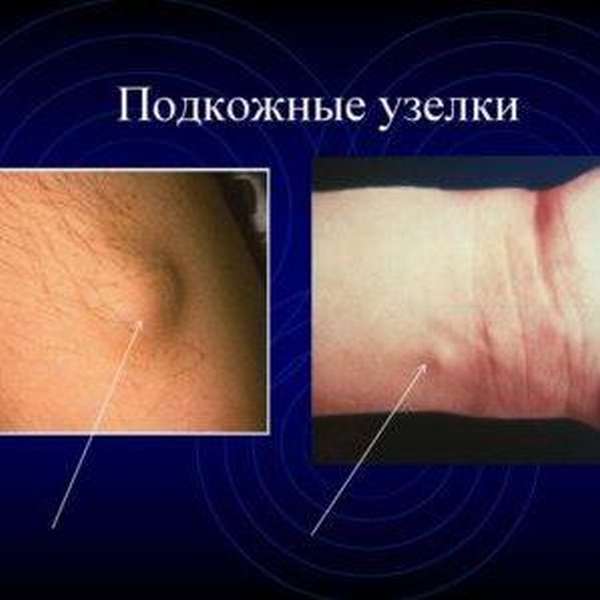
Почти у 20% людей, страдающих ревматоидным артритом, появляются узловатые высыпания — ревматические узелки. Они представляют собой подкожные либо периостальные уплотнения диаметром от нескольких миллиметров до 2 сантиметров.
Наиболее часто подобные высыпания многочисленные, но безболезненные. Располагаются близ костных структур часто рядом с суставами, особенно локтевыми. В данной статье мы рассмотрим причины появления таких узелков и способы их лечения.
Причины
На сегодняшний день нет точных причин, из-за которых образуются подкожные узелки. Существует версия, что развитие подобных образований происходит в результате изменений стенок кровеносных сосудов, возникающих из-за сбоя в функционировании иммунной системы.
Данные подкожные образования иногда бывают совсем незаметны, и диагностировать их может только специалист. Отмечается, что узлы под кожей почти во всех случаях образуются при тяжелой степени поражения суставов, протекающей на протяжении долгого времени.
Порой на фоне полного отсутствия заболеваний образуются псевдоревматические узелки, которые не доставляют неудобств и не влияют на общее самочувствие человека.
Симптомы
Пациенты иногда не замечают появления ревматоидных узелков, так как они почти безболезненны и не причиняют неудобств. Чрезмерная чувствительность и болезненность образований, а также их нагноение либо появление язв —, явление довольно редкое.
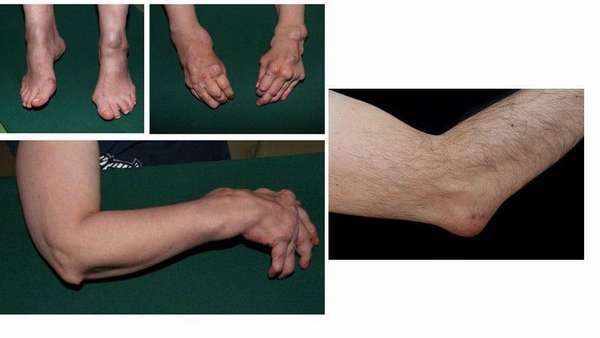
Ревматоидные узелки могут быть разных размеров, например, маленьким характерна плотная структура. Из-за этого их зачастую путают с подагрическими тофусами. Более объемные подкожные образования имеют консистенцию, которая напоминает плотную резину.
Порой они внешне похожи на кисту, так как в середине узла может образовываться небольшое количество жидкости. У некоторых пациентов наблюдается перемещение ревматических узлов в подкожной клетчатке, хотя в большей степени новообразования срастаются с близлежащими тканями.
Также узелки могут располагаться вне кожи: в легком, плевре, сердце, сетчатке глаза. Более подробно рассмотреть, как выглядят указанные новообразования, вы можете на фото ниже.
Методы диагностики
При обнаружении узелков необходимо сразу обратиться к врачу для постановки точного диагноза. При диагностике выясняется ревматоидная форма недугов, таких, как лепра, узловатая эритема, саркоидоз и т.д. Для установления причины назначаются следующие виды диагностических исследований:
- физикальный осмотр больного, сбор анамнеза и симптоматики,
- анализ крови, при котором устанавливается повышение СОЭ, С-реактивного белка, анемия, а также ревматоидный фактор,
- анализ мочи для выявления уровня кератина и наличия белка,
- рентгенография крупных и мелких суставов,
- проводится оценка почечной функции, чтобы выстроить грамотное медикаментозное лечение.
Вам может быть интересно, что такое реактивный артрит и как его лечить.
Лечение
Лечение ревматоидных узлов основывается на терапии основного недуга – ревматоидного артрита.
В данном случае лечение комплексное и включает в себя:
- медикаментозную терапию,
- ЛФК,
- физиотерапию,
- лечение народными средствами.
При лечении ревматоидного артрита специалист назначает несколько видов препаратов, которые имеют широкий спектр действия. Важно помнить, что выстроить правильную терапию может только врач, исходя из индивидуальных особенностей больного.
Виды медикаментов, которые назначаются при лечении ревматоидных узлов:
- Нестероидные противовоспалительные средства. Купируют воспалительный процесс и снимают болевой синдром. Представители данной группы:
- «,Мелоксикам»,,
- «,Нимесулид»,,
- «,Целекоксиб»,.
- Цитостатики и иммунодепрессанты. Данные препараты входят в общую базисную терапию. Прием подобных средств необходим для исключения вероятности разрушения суставов. К этим препаратам относятся:
- «,Метотрексат»,,
- «,Циклоспорин А»,,
- «,Сульфасалазин«,,
- «,Азатиоприн»,,
- «,Циклофосфан»,.
- Глюкокортикоиды. Гормональные препараты используют для снятия воспаления в пораженной области и облегчения болевого синдрома. При системных проявлениях недуга применяются высокие дозы гормонов, если же заболевание протекает в легкой форме, то терапия назначается короткими курсами. Представители группы:
- «,Дипроспан»,,
- «,Преднизолон«,,
- «,Метотрексат»,.
Читайте также о том, какие противовоспалительные препараты можно принимать для суставов.
По рекомендации врача дополнительно к основной терапии возможно употребление средств народной медицины. Домашние препараты пользуются популярностью из-за своей натуральности и минимального количества побочных эффектов.
Распространенные рецепты при ревматоидных узелках:
- компресс из сырого картофеля. Картофель необходимо натереть на крупной терке и переложить полученную массу в сито либо дуршлаг. Далее сито с картошкой нужно опустить на 3 секунды в кипящую воду, затем сразу же переложить в мешочек из хлопковой ткани. Полученный компресс приложить к узелкам, накрыть сверху пленкой и фиксируем повязкой,
- хвойный бальзам. Одно из самых популярных средств, к тому же оно не вызывает привыкания, ввиду чего бальзам можно применять длительное время. Ингредиенты: 40 г веточек сосны, 40 г сухих ягод шиповника, маленький зубчик чеснока. Все компоненты необходимо прокипятить в 2 л воды на протяжении 30 минут. Далее средство переливаем в термос, тщательно укутываем и убираем в темное место. Спустя двое суток, полученный отвар процеживаем и употребляем по полному стакану 4 раза в день. Для придания более яркого вкуса можно добавить в бальзам немного меда,
- хвойная ванна. Чтобы провести эту процедуру, можно использовать сырье в любом виде: бальзам, экстракт, засушенные брикеты, таблетки либо свежие ветки хвои. Мы рассмотрим самый натуральный вариант – свежие ветки хвои. Чтобы приготовить концентрат, потребуется примерно 1 кг веток, которые нужно залить 7-8 л воды. Массу нужно прокипятить на протяжении получаса, а затем оставить настаиваться еще 10 часов. По прошествии указанного времени отвар процеживают и выливают в ванну, предварительно наполненную водой. Подобные ванны с хвоей отлично регенерируют поврежденную область, а также оказывают общий положительный эффект на организм человека.
Ревматоидный артрит, который является причиной возникновения подкожных узелков, характеризуется деформацией суставов и ограничением их подвижности. Чтобы уменьшить симптомы и избежать необратимых последствий, врач назначает больному лечебную физкультуру.
Внимание! Упражнения подбираются индивидуально под каждого пациента.
Самые популярные упражнения при ревматоидном артрите:
- упражнение для ног. Для его выполнения необходимо лечь спиной на твердую поверхность. Далее выполняем сгибание одной ноги в коленном суставе, не отрывая стопу от поверхности. Делаем так называемые скользящие шаги. После этого повторяем упражнение на вторую ногу,
- упражнение для плечевого пояса. Садимся на стул и кладем ладони на плечи. Поочередно осуществляем вывод локтей вперед. Выполняем по 10-15 раз на каждую руку,
- упражнение для рук. Для его выполнения необходимо встать, а руки сложить перед грудной клеткой ладошками друг к другу. Далее прижимаем с силой ладони друг к другу примерно на 5 секунд, после чего делаем перерыв на 5 секунд и снова повторяем. Со временем длительность упражнения увеличивается до 15 секунд,
- упражнение для бедер. Садимся на стул и сгибаем одну ногу в коленном суставе. На оставшейся выпрямленной конечности нужно максимально сильно напрячь бедренные мышцы. В напряженном состоянии держимся 5 секунд. На каждую ногу повторяем упражнение по 5-15 раз.
Заключение
При терапии ревматоидного артрита и подкожных узелков важно помнить, что успех в борьбе с недугом зависит от правильно подобранного лечения и своевременного обращения к врачу. Выполняя все рекомендации специалиста, можно победить болезнь и добиться длительной ремиссии, а значит, все в ваших руках.

Давно эта тема назревала — кожные проявления ревматических болезней. Тема просто огромная, поэтому планирую несколько постов, потому как практически все ревматические заболевания имеют те или иные кожные проявления. Начнем, конечно, с волчанки. ФОТО — здесь.
Кожные проявления СКВ очень разнообразны, часто болезнь дебютирует именно с поражения кожи. Также кожные проявления могут выступать в качестве прогностического маркёра.
Диссеминированная кожная волчанка: первоначально возникшие пятна не имеют тенденции к значительному росту. Достигнув определенной величины, они останавливаются в росте. На их поверхности возникает гиперкератоз в виде белых, с трудом удаляемых чешуек, соскабливание которых вызывает болезненность. Количество очагов различно; они беспорядочно рассеяны на коже лица, изредка возникают на ушных раковинах, на коже верхней части груди и спины. В некоторых случаях отмечается выраженное поражение волосистой части головы с развитием обширной рубцовой алопеции. Через несколько недель или месяцев начинается разрешение очагов. Течение отличается большой длительностью и склонностью к обострениям и рецидивам, которые часто возникают на местах ранее бывших поражений, на фоне рубцовой атрофии или в их окружности.
Токсический эпидермальный некроз: потенциально опасный для жизни вариант с массивным поражением кожи. Обычно усиливается на солнце. Может оставлять после себя стойкую пигментацию.
Фотосенсибилизация: поражение коже после пребывания на солнце. Не приводит к образованию рубцов, но может привести к воспалительной гипо- или гиперпигментации.
Центробежная эритема Биетта: характерны небольшое шелушение, точечные кровоизлияния, четкие границы, симметричность, рецидивирующий характер. Очаги обычно локализуются в средней зоне лица и напоминают бабочку.
Глубокая красная волчанка Капоши–Ирганга встречается редко. Проявляется одним или несколькими узловатостями в подкожной клетчатке. Кожа нормальной окраски или синюшно-красного цвета. Очаги глубоко расположены, безболезненны, резко отграничены, от 2 до 10 см в диаметре. Обычная локализация — лоб, щеки, плечи, бедра и ягодицы. При разрешении узлов возможно появление участков атрофии кожи.
Папилломатозная красная волчанка: очаги, покрытые роговыми наслоениями, приобретают бородавчатый характер и возвышаются над окружающей кожей. Редкая форма с локализацией на кистях, волосистой части головы значительно напоминает бородавчатый красный плоский лишай.
Гиперкератотическая (веррукозная) красная волчанка близка к папилломатозной. Очаги выглядят гипсовидными или напоминают кожный рог. Характеризуется плотными бляшками, не сопровождающимися субъективными ощущениями. Бляшки на лице локализуются преимущественно на красной кайме губ, могут встречаться на волосистой части головы (здесь очень напоминают фолликулярный красный плоский лишай).
Опухолевая красная волчанка: очень редкий вариант. Гиперкератоз выражен слабо, очаги отечны, значительно возвышаются над уровнем окружающей кожи, синюшно-красного цвета, покрыты множественными рубчиками.
Дисхромическая красная волчанка отличается депигментацией центральной зоны и гиперпигментацией периферической зоны очагов поражения.
Пигментная красная волчанка представлена пигментными пятнами с незначительно выраженным фолликулярным гиперкератозом.
Телеангиэктатическая красная волчанка очень редкая форма, проявляющаяся сетчатыми очагами расширенных сосудов.
Ознобленная красная волчанка Хатчинсона: хроническая, не склонная к ремиссиям форма волчанки, характеризующаяся очагами ознобления на носу, щеках, ушных раковинах, кончиках пальцев рук, икрах и пятках стоп, особенно у женщин. Признаки ознобления появляются раньше очагов дискоидной красной волчанки на лице.
Проявления волчанки в полости рта и на красной кайме губ могут быть длительное время изолированными. Высыпания локализуются чаще на нижней губе в виде эритемы, отека, гиперкератоза, трещин, обильных наслоений чешуек, корок. Очаги нередко переходят на соседние участки кожи, а также на слизистую рта. Они могут также проявляться в виде яркой отечной эритемы, склонной к эрозированию или изъязвлению. Больных беспокоит чувство жжения и болезненность при приеме пищи. Высыпания в полости рта обычно сочетаются с другими кожными проявлениями.
Ревматоидный артрит – тяжелое, с трудом поддающееся лечению заболевание. Причины развития его установлены не полностью, тем не менее, при проведении правильно назначенного комплексного лечения качество жизни пациента может быть вполне удовлетворительным. Но это при условии неукоснительного выполнения больным всех рекомендаций лечащего врача.
Что такое ревматоидный артрит
Ревматоидный артрит (РА) – хроническое системное прогрессирующее заболевание, проявляющееся в виде воспаления в основном мелких суставов. Связано оно не с инфекцией, а с поломкой иммунной системы. Поражается соединительная ткань, поэтому данное заболевание называется системным. Патологический процесс часто распространяется и внутренние органы (сердце, сосуды, почки) – это внесуставные проявления болезни.
Всего в мире ревматоидным артритом болеет около 1% населения. Заболеть можно в любом возрасте, но чаще это случается в 35 – 55 лет у женщин и немного позже (в 40 – 60 лет) у мужчин. Ревматоидный артрит у женщины диагностируют в три раза чаще, чем мужчины.
Причины
Точные причины начала данного заболевания не установлены. Но известны основные причинные факторы:
- Наследственная предрасположенность – встречаются случаи семейных заболеваний.
- Влияние внутренних (эндогенных) факторов – у большинства больных женщин и мужчин отмечается низкий уровень мужских половых гормонов; научно подтверждено, что после использования оральных контрацептивов (ОК) риск развития болезни снижается.
- Влияние факторов внешней среды (экзогенных). Возбудители инфекции запускают аутоиммунную реакцию – аллергию на собственные ткани организма. Это связано с тем, что некоторые инфекционные возбудители имеют в составе своих клеток белки, схожие с белками тканей человека. При попадании этих возбудителей в организм иммунная система вырабатывает антитела (IgG), которые по неизвестной науке причине становятся антигенами (чужеродными для организма веществами). На них вырабатываются новые антитела IgM, IgA, IgG (ревматоидные факторы), уничтожающие их. Нарастание количества антител сопровождается усилением воспаления. Некоторые возбудители выделяют вещества, способствующие разрастанию суставной синовиальной оболочки и ферменты, повреждающие ткани.
В результате целого комплекса причин клетки синовиальной оболочки начинают выделять воспалительные цитокины – белковые молекулы, инициирующие и поддерживающие воспаление. Развивается длительно протекающий воспалительный процесс, происходит разрушение хрящевой и костной суставной ткани, деформация конечности. Хрящевая ткань заменяется соединительной, появляются костные разрастания, нарушается функция сустава. Очень часто причиной развивающегося аутоиммунного поражения суставов является герпетическая инфекция – вирусы простого герпеса 1, 2 типа, цитомегаловирус, вирус Эпштейна – Барр (вызывает мононуклеоз) и другие возбудители, например, микоплазмы.
Предрасполагающие (запускающие, триггерные) факторы:
- травмы, заболевания суставов;
- переохлаждения, постоянное пребывание в сыром помещении или в сыром климате;
- нервные перенапряжения, стрессы;
- имеет значение наличие хронических очагов инфекции – тонзиллиты, кариозные зубы, любые инфекционно-воспалительные процессы;
- прием некоторых лекарств с мутагенными свойствами.
Симптомы
Заболевание протекает волнообразно, в виде периодов обострений (рецидивов) и ремиссий.
Начало в большинстве случаев подострое и имеет связь с перенесенной инфекцией, переохлаждением, травмой или нервным перенапряжением, беременностью, родами.
Одновременно появляются незначительно выраженные боли в пораженных суставах, сначала преходящие, а затем постоянные. Еще один из первых симптомов, на который стоит обратить внимание, - легкая припухлость в суставной области. Она может проходить в течение дня, но затем становится постоянной.
В большинстве случаев при ревматоидном артрите поражается сначала небольшое количество суставов стоп и кистей. На ранней стадии могут также поражаться коленные суставы. Поражения симметричны. При подостром течении первые признаки нарушений появляются через несколько недель, при медленном, хроническом – через несколько месяцев.
Острое начало, высокая активность патологического процесса и системные проявления характерны для ювенильного ревматоидного артрита у детей и подростков. Он может начинаться с высокой температуры, изначального поражения сразу нескольких суставов и признаков поражения внутренних органов.
Ревматоидный артрит сопровождается признаками общей интоксикации. Это слабость, недомогание, небольшое повышение температуры тела, головные боли. Нарушается аппетит, больной теряет массу тела.
Суставной синдром. Поражаются сначала мелкие суставы кисти (число их увеличивается), а затем и крупные суставы (плечевые, коленные). Они опухают, становятся очень болезненными, постепенно теряют свою функцию, обездвиживаются. Длительное обездвиживание приводит к выраженной атрофии (уменьшению в объеме) мышц. Ревматоидный артрит характеризуется также тем, что поражения разных суставов могут быть неодинаковыми: в одних могут преобладать признаки воспаления (отек), в других – пролиферации (разрастания соединительной ткани с деформацией и нарушением функции).
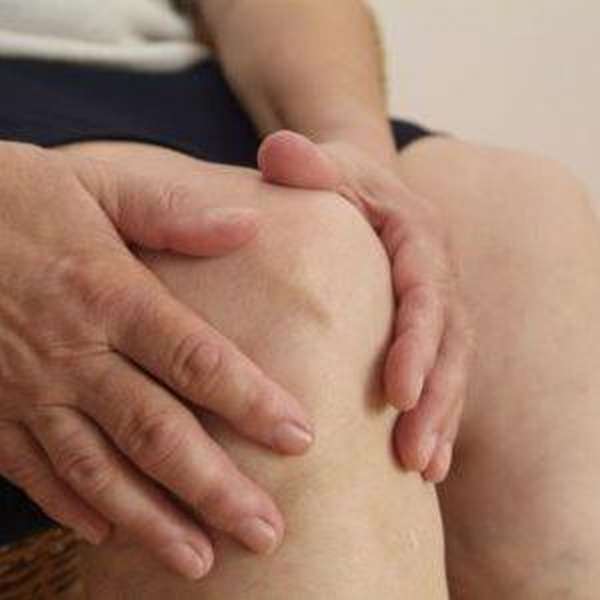
Появляются подкожные ревматоидные узелки – небольшие, умеренно плотные, безболезненные образования, располагающиеся на поверхности тела, чаще всего на коже локтей.
Поражается периферическая нервная система. Из-за поражения нервов больные ощущают онемение, жжение, зябкость в конечностях.
При ревматоидном васкулите происходит поражение различных мелких и частично средних кровеносных сосудов. Часто это проявляется в виде точечных очагов некроза в области ногтей или безболезненных язв в области голени. Иногда васкулит может проявляться в виде микроинфарктов.
При частых обострениях и прогрессировании ревматоидного артрита происходит поражение внутренних органов - сердца (эндокардит), почек (нефрит), легких (узелковое поражение легочной ткани) и т.д.
К врачу следует обращаться при появлении следующих симптомов:
- Болей в суставах, легкой скованности движений по утрам, если:
- кто-то из близких родственников болеет ревматоидным артритом;
- вы недавно перенесли какое-то инфекционно-воспалительное заболевание (ОРВИ, ангину), затяжной стресс или просто переохладились;
- вы проживаете в холодной сырой местности.
- Небольшого повышения температуры, недомогания, снижения аппетита, потери массы тела, сопровождающихся легкой утренней скованностью движений.
Локализации процесса
При ревматоидном артрите вначале обычно поражаются мелкие суставы кистей, пальцев рук и стоп. Внешний вид верхних х конечностей:
Хруст в суставах - когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Внешний вид нижних конечностей:
- пальцы стоп приобретают молоточковидную форму;
- подвывихи мелких суставов приводят к развитию плоскостопия;
- для ревматоидной стопы характерно также вальгусное (кнаружи) отклонение стопы, связанное с поражением голеностопа;
- при поражении коленных суставов появляется сгибательная контрактура (неподвижность).
Тазобедренные суставы поражаются редко.
Стадии ревматоидного артрита
Ревматоидный артрит протекает в три стадии:
- Начальная, воспаления– поражение синовиальных сумок сопровождается болями, отеком околосуставных тканей.
- Прогрессирующая, пролиферации – быстрое деление клеток синовиальной оболочки, приводящее к ее уплотнению.
- Завершающая, деформации – при длительном течении воспаленные клетки начинают выделять фермент, разрушающий хрящевую и костную ткань, что приводит к изменению суставной формы и тяжелому нарушению их функции.
По длительности течения выделяют следующие стадии ревматоидного артрита:
- очень ранняя – до полугода;
- ранняя – от полугода до года;
- развернутая – до 2-х лет;
- поздняя – после 2-х лет.
- Околосуставной остеопороз – разрежение, истончение костной ткани;
- Сужение суставной щели и единичные эрозии на хрящевой суставной поверхности;
- Множественные глубокие эрозии суставных хрящей и костей;
- Присоединяется анкилоз - неподвижность сустава из-за сращения суставных поверхностей.
Стадии ревматоидного артрита
Существует несколько типов классификаций ревматоидного артрита по разным критериям.
По клинико-анатомическим признакам выделяют следующие формы ревматоидного артрита:
- суставная форма;
- суставно-висцеральная (системная) – поражаются не только суставы, но и внутренние органы;
- ювенильная форма – развивается у детей до 16 лет, характеризуется острым началом, лихорадкой и выраженными внесуставными проявлениями.
- медленнопрогрессирующий РА – самая частая форма, может продолжаться годами;
- быстропрогрессирующий РА – характеризуется злокачественным течением;
- без признаков прогрессирования – встречается редко.
По иммунологическим признакам:
- Наличие или отсутствие содержания в крови ревматоидного фактора (РФ) – антител к собственному иммуноглобулину G:
- серопозитивные – РФ обнаружен;
- серонегативные – РФ не обнаружен.
- Наличие или отсутствие в крови антител к циклическому цитрулинсодержащему пептиду – анти-ЦЦП или АЦЦП (цитрулин – продукт обмена, в норме полностью выводящийся из организма; при РА выделяются ферменты, встраивающие цитрулин в белки и превращающие его в чужеродный белок – антиген; на этот антиген иммунная система вырабатывает антитела):
- серопозитивные – АЦЦП обнаружен;
- серонегативные – АЦЦП не обнаружен.
Выделяют следующие критерии сохранности функций опорно-двигательного аппарата:
- Выполнение движений в полном объеме.
- Снижение двигательной активности. Появляются трудности, не позволяющие выполнять движения в полном объеме, особенно в профессиональной сфере.
- Нарушение подвижности, возможно только самообслуживание.
- Невозможны любые виды двигательной активности, в том числе самообслуживание.
Что будет, если не лечить
Если ревматоидный артрит не начать лечить своевременно, в дальнейшем он начнет быстро прогрессировать, что увеличивает риск развития возможных осложнений:
- деформации и утрата суставных функций, приводящие к инвалидности;
- изменению нервно-мышечной системы с нейропатиями и уменьшением объема мышц;
- поражению сердечно-сосудистой системы в виде васкулитов, эндокардитов, микроинфарктов;
- нарушениям со стороны почек с постепенным формированием хронической почечной недостаточности;
- поражениям органов зрения, в том числе язвенного характера;
- поражению плевры и легких - развитию плеврита и интерстициальной пневмонии;
- развитию анемии и системных тромбозов мелких кровеносных сосудов.
Диагностика
Диагноз ревматоидного артрита подтверждается данными дополнительного обследования. Диагностика ревматоидного артрита включает:
- Лабораторные исследования:
- общий анализ крови – выявляет воспалительный процесс (ускоряется СОЭ, изменяется число лейкоцитов);
- биохимия – позволяет уточнить причины воспаления и нарушения обменных процессов;
- иммунологические исследования – наличие или отсутствие специфических антител.
- Инструментальные исследования:
- рентгендиагностика – выявляет патологию суставов;
- компьютерная и магнитно-резонансная томография (КТ, МРТ) – позволяют провести оценку ранних суставных изменений;
- УЗИ – выявляет увеличение объема суставной жидкости и наличие участков некроза.
Как лечат ревматоидный артрит
Лечение ревматоидного артрита начинается с устранения воспаления и боли. Затем присоединяется комплексное лечение:
- диета;
- медикаментозная терапия (базисное лечение);
- средства народной медицины;
- физиотерапевтические процедуры;
- лечебная гимнастика и массаж;
- новые методики;
- хирургические методы лечения.
Питание при ревматоидном артрите должно быть регулярным и полноценным. В суточном рационе должны присутствовать продукты, богатые кальцием (творог, сыр, кефир), овощи, фрукты, овощные супы, нежирное мясо и рыба.
Из рациона должны быть исключены: концентрированные бульоны, овощи, богатые эфирными маслами (свежий лук, чеснок, редис), жирные, копченые, консервированные продукты, сладости, сдоба, сладкие газированные напитки. Должен быть полностью исключен прием алкоголя.
Это индивидуально подобранная терапия, включающая в себя применение нестероидных противовоспалительных препаратов (НПВП), глюкокортикоидных средств (ГКС), базисных препаратов и биологических агентов.
Чтобы облегчить состояние больного, лечение начинают с назначения НПВП. Современные лекарственные препараты этого ряда (нимесулид, целекоксиб, мелоксикам) снимают воспаление и боль в суставах, не вызывая выраженных побочных явлений, характерных для ранних НПВП (диклофенака и др.).
Если воспаление и боль носят выраженный характер и НПВП не помогают, назначают глюкокортикоидные гормоны (ГКС - преднизалон, дексаметазон, триамсинолон). Они быстро снимают отек, боль, устраняют повышенное содержание синовиальной жидкости, но имеют много побочных эффектов, поэтому их стараются назначать короткими курсами. Препараты этой группы назначают также для того, чтобы подавить разрастание синовиальной оболочки сустава. Иногда ГКС вводят в суставную полость. При сильных болях и воспалении ГКС назначают в виде пульс-терапии: внутривенно большими дозами на протяжении не более трех дней.
При тяжелом течении ревматоидного артрита назначают плазмаферез – очищение крови от антител. С этой же целью назначают сорбенты, например, Энтеросгель, очищающий организм от токсинов.
Препараты базисной терапии подавляют аутоиммунный воспалительный процесс и пролиферацию (размножение) клеток соединительной ткани, оказывающих разрушающее действие на суставы. Базисные средства действуют медленно, поэтому их назначают длительными курсами и подбирают индивидуально. Эффективные, проверенные временем базисные препараты метотрексат, сульфасалазин и лефлуномид (Арава). Последний препарат относится к новому поколению и имеет меньше побочных эффектов.
В последнее время для лечения ревматоидного артрита стали применять биологические агенты – антитела, цитокины и другие активные вещества, играющие значительную роль в иммунных реакциях. Одним из таких препаратов является ритуксимаб (Мабтера, Реддитукс). Активным действующим веществом препарата являются антитела мыши и человека, которые подавляют иммунные реакции. Назначение этого препарата позволяет реже назначать курсы комплексной медикаментозной терапии.
Народные средства при ревматоидном артрите применяют в основном наружно. Вот некоторые из них:
- кору вяза высушить, растереть в порошок, развести водой, разложить на салфетке над пораженной поверхностью в виде компресса на всю ночь; хорошо лечатся воспаление и боль;
- спиртовые растирания с экстрактами растений (корня лопуха, хмеля, цветков одуванчика, чабреца); в стеклянную банку помещают измельченные растения, заливают водкой, настаивают в темном месте 10 дней и используют как растирание.
Физиотерапевтические процедуры помогают быстрее избавить больного от воспаления и боли. С этой целью назначают:
- электрофорез с диклофенаком;
- фонофорез с дексаметазоном;
- аппликации с димексидом.
Хондропротекторы что это как выбрать, насколько они эффективны
Ревматические болезни (РБ) занимают одно из видных мест в структуре заболеваемости детского возраста. По сводным отчетным данным МЗ РФ, распространенность болезней ревматического круга составляет 5,7 на 100 000 детского населения.
Ревматические болезни (РБ) занимают одно из видных мест в структуре заболеваемости детского возраста. По сводным отчетным данным МЗ РФ, распространенность болезней ревматического круга составляет 5,7 на 100 000 детского населения.
Ревматические заболевания детского возраста представлены в отечественной рабочей классификации РБ (1988—1998 гг.). Это ревматическая лихорадка (ревматизм), диффузные болезни соединительной ткани, ювенильные артриты, системные васкулиты, другие болезни суставов, костей и мягких тканей.
Среди клинических проявлений при целом ряде РБ важное место занимают кожные изменения, правильная оценка и интерпретация которых играет большую роль в дифференциально-диагностическом поиске, способствует достоверному и своевременному распознаванию болезни.
В данной статье освещены особенности кожного синдрома при некоторых ревматических заболеваниях детского возраста, наблюдаемых авторами.
Ревматическая лихорадка (ревматизм) рассматривается как системное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе, развивающееся в связи с острой инфекцией β-гемолитическим стрептококком группы А у предрасположенных лиц, главным образом у детей и подростков 7—15 лет.
К диагностическим критериям относятся полиартрит, поражение сердца, хорея, аннулярная эритема и ревматические узелки.
Среди кожных проявлений кольцевидная эритема (аннулярная сыпь) наблюдается у 7—10% детей, обычно не сопровождается субъективными жалобами, не возвышается над уровнем кожи, исчезает при надавливании, преимущественно локализуется на коже туловища, реже — на руках и ногах. Кольцевидная эритема, как правило, отмечается в дебюте заболевания, при стихании активности она исчезает, но может и персистировать в течение ряда месяцев.
Ревматические узелки в последние годы встречаются очень редко, в основном у детей с возвратным ревматизмом. Это округлые, плотные, варьирующие по размерам от нескольких миллиметров до 1–2 см, безболезненные образования. Преимущественная локализация — у мест прикрепления сухожилий, над костными поверхностями и выступами, в области коленных, локтевых, пястно-фаланговых суставов, в затылочной области и области ахилловых сухожилий. Количество узелков варьирует от одного до нескольких. Они персистируют от 7—10 дней до двух недель и реже — до одного месяца.
Специального местного лечения ни аннулярная эритема, ни ревматоидные узелки не требуют.
С современных позиций ЮРА рассматривается как самостоятельная нозологическая форма неизвестной этиологии, характеризующаяся сложными аутоиммунными процессами патогенеза, наличием большого каскада воспалительных и иммунологических процессов, развивающихся на генетически измененном фоне и сопровождающихся системной дезорганизацией соединительной ткани с преимущественным вовлечением в патологический процесс суставов и прогрессирующим течением заболевания.
Самый серьезный вариант по характеру клинических проявлений, течению и прогнозу — это системный вариант ЮРА, который подразделяется на две формы: болезнь Стилла и субсепсис Висслера-Фанкони.
Встречается, как правило, у детей раннего возраста, обычно начинается остро, сопровождается гектической лихорадкой, выраженной реакцией со стороны ретикулоэндотелиальной системы (лимфаденопатия, гепатолиенальный синдром), вовлечением в патологический процесс внутренних органов (полисерозиты), поражением суставов, значительными сдвигами лабораторных показателей.
Классическим признаком системного варианта является наличие кожных изменений в виде нефиксированной эритематозной сыпи, которая представляет собой розового цвета, пятнисто-папулезные, реже мелкоточечные кожные элементы, располагающиеся на груди, животе, руках, ногах. Они исчезают при легком надавливании, не сопровождаются субъективными проявлениями и значительно усиливаются при лихорадке и на высоте активности патологического процесса. Сыпь нередко сохраняется длительное время, может появляться при обострении заболевания.
У 5—10% детей с полиартикулярной формой ЮРА отмечается появление ревматоидных узелков. Узелки плотновато-эластичной консистенции обычно подвижны, не спаяны с подлежащими тканями, кожа над ними иногда эритематозно изменена. Узелки могут спонтанно исчезать или сохраняются в течение длительного времени. Их появление считается неблагоприятным прогностическим признаком.
Представляет собой острое воспалительное состояние, характерными особенностями которого следует считать гектическую лихорадку, персистирующие сыпи, артралгии или нестойкий артрит, гепато- и/или спленомегалию, лимфаденопатию, а также высокий лейкоцитоз со сдвигом влево, увеличение СОЭ и анемию в крови. Картина болезни напоминает сепсис и болезнь Стилла.
Отличительной чертой сыпи следует считать ее стабильность. Сыпь значительно усиливается при повышении температуры.
В целом заболевание отличает клинический полиморфизм. Наиболее характерным является формирование склеродермических очагов бляшечной или полосовидной формы, локализующихся в различных областях, чаще на конечностях и туловище. Очаги могут встречаться гипо/гиперпигментированные, с желтоватым либо красноватым оттенком. У многих детей определяется достаточно выраженное уплотнение кожи, сочетающееся у некоторых из них с уплотнением подкожных мягких тканей. Субъективные ощущения у большинства заболевших отсутствуют, однако могут наблюдаться зуд и боль. С течением времени очаги претерпевают отчетливую трансформацию с формированием остаточных изменений в виде атрофии и/или дисхромии кожи.
У детей с системной склеродермией отмечается более выраженный спектр признаков со стороны кожи и подкожных мягких тканей, их относительно большая неспецифичность.
Это тяжелое прогрессирующее системное заболевание мышц, кожных покровов и сосудов микроциркуляторного русла с менее отчетливым поражением внутренних органов, нередко осложняющееся кальцинозом и гнойной инфекцией. В клинической картине имеют место лихорадка, прогрессирующая мышечная слабость, вплоть до полной обездвиженности, интенсивные мышечные боли, нарастающая мышечная и общая дистрофия.
Системные васкулиты (СВ) — это группа болезней, характеризующихся первичным деструктивно-пролиферативным поражением стенки сосудов различного калибра, приводящим ко вторичным изменениям органов и тканей. Существующие классификации СВ учитывают калибр пораженных сосудов, характер воспаления, гистологические данные, иммунологические особенности процесса. Кожные феномены включены в разные схемы оценки активности. К ним относятся: петехии/экхимозы, сетчатое ливедо, кожные некрозы, язвы, узловатая эритема, узелки по ходу сосудов.
Наиболее значимыми с точки зрения частоты вовлечения кожи заболеваниями из группы системных васкулитов являются геморрагический васкулит и узелковый полиартериит.
Наиболее распространенный системный васкулит у детей, характеризующийся поражением мелких сосудов с изменениями прежде всего кожи, кишечника, почек. Основные проявления: нетромбоцитопеническая пурпура, артрит и артралгии, абдоминальные боли, желудочно-кишечные кровотечения и гломерулонефрит. Почти в половине случаев отмечается рецидивирующий характер процесса. Прогноз чаще благоприятный.
Почти у всех больных наблюдаются изменения кожи. Характерна симметричная петехиальная сыпь и/или пальпируемая пурпура, локализующаяся преимущественно дистально на нижних конечностях, усиливающаяся после пребывания ребенка в вертикальном положении и наблюдающаяся в течение нескольких дней. Данные изменения настолько характерны, что занимают одну из ведущих позиций среди других диагностических критериев. Наряду с этим встречаются эритематозные, папулезные и везикулезные элементы.
Представляет собой некротизирующий васкулит периферических и центральных артерий среднего и мелкого калибра. Ювенильный узелковый полиартериит характеризуется некротизацией кожи с подлежащими мягкими тканями и слизистых с развитием полиморфной клинической симптоматики. Изменения могут касаться любого органа и развиваться на фоне довольно выраженных общих симптомов болезни (лихорадки и кахексии). Кроме этого, отмечаются потеря веса, кожные изменения, абдоминальные и мышечно-скелетные боли, вовлечение центральной нервной системы.
Кожные изменения отмечаются более чем у половины больных и нередко являются одним из первых симптомов болезни. Наиболее типичны болезненные подкожные узелки по ходу сосудов, ливедо (сетчатое или древовидное). Ливедо, встречающееся у большинства больных, может сохраняться и в периоды ремиссий, становясь более ярким при обострении. У каждого третьего пациента развивается тромбангиитический синдром с быстрым формированием некрозов кожи и слизистых оболочек, гангрены дистальных отделов конечностей. Также могут наблюдаться папуло-петехиальные высыпания, везикулы, буллы. Значимость кожных изменений в диагностике состояния подчеркивается наличием кожных симптомов в диагностических критериях заболевания.
Это полисистемное заболевание, вызываемое спирохетой Borrelia burgdorferi, которая переносится иксодовыми клещами. Кожные изменения представлены, прежде всего, клещевой мигрирующей эритемой на месте укуса клеща. Эритема представляет собой красное, растущее по периферии пятно диаметром не менее 5 см, гомогенно окрашенное или кольцевидной формы с просветлением в центре. В трети случаев эритема может сопровождаться зудом и болезненностью. Эритема может самопроизвольно исчезать, однако возможны прогрессирование и хронизация процесса, появление вторичных эритем кожи. Достаточно редко отмечаются также появление уртикарных элементов, узловатая эритема, единичная доброкачественная лимфоцитома кожи и — у взрослых — хронический атрофический акродерматит. Из других клинических признаков встречаются гриппоподобный синдром, увеличение регионарных лимфоузлов, проявления со стороны нервной системы (поражение лицевого и других черепно-мозговых нервов и радикулопатия), сердца (атриовентрикулярная блокада), артралгии, артрит, иногда поражение глаз.
Кожные изменения встречаются при болезни Кавасаки, смешанном заболевании соединительной ткани, периодической болезни и других редких заболеваниях, относящихся к ревматологической рубрике.
Лечение кожных изменений, при большинстве ревматических заболеваний сводится к купированию основных симптомов болезни. Одно из ведущих мест в спектре антиревматических средств занимают глюкокортикостероиды. Наиболее интенсивным методом введения стероидов является пульс-терапия, при которой доза вводимого препарата достигает 20–30 мг/кг в сутки. Курс составляет три дня, при необходимости показано повторное введение. Дозы, назначаемые внутрь, варьируют в зависимости от нозологической формы и степени активности процесса от 1-2 мг/кг (в расчете на преднизолон) до 0,5–0,7 мг/кг в сутки. Поддерживающей может считаться доза 0,1–0,3 мг/кг в сутки. Нередко ГКС назначаются в сочетании с НПВП в стандартных дозах. Среди базисных средств, дополняющих ГКС, препаратом выбора на сегодняшний день (особенно при ЮРА) является метотрексат (расчетная доза 10 мг/мІ в неделю). Используются также азатиоприн (1,5 мг/кг в сутки), циклоспорин А (сандиммун) (3,5—5 мг/кг в сутки), циклофосфан, сульфасалазин, препараты золота, хинолиновые средства, а также их сочетания. Определенная роль в лечении ревматических заболеваний отводится иммуноглобулинотерапии, которая осуществляется курсами по несколько циклов внутривенного введения из расчета 0,4-0,5 г/кг на одно введение. В последнее время ведется поиск новых эффективных и безопасных лекарственных средств, таких, как ингибиторы фактора некроза (ремикейд, этанерцепт и др.), мофетила микофенолат, лефлуномид и др.
Применяется также и местная терапия. Назначаются аппликации ДМСО, солкосерила, индовазина, крема долгит, мадекассола, гепарина и других местных средств. Немаловажную роль также играют физиотерапевтические процедуры, в том числе курортотерапия. Во многих случаях в лечебный комплекс включаются антифиброзные препараты (пеницилламин, а также мадекассол, колхицин, ферменты и др.), глюкокортикостероиды, средства, влияющие на систему микроциркуляции (пентоксифиллин, никошпан и др.). Обсуждается необходимость использования иммунодепрессантов (метотрексата, азатиоприна и др.), хинолиновых производных (плаквенил), системной энзимотерапии.
При дерматомиозите в ходе лечения кожных изменений определенную роль играют солнцезащитные препараты, противовоспалительные и противозудные средства, стероидные мази. Эффективны в отношении дерматологических проявлений заболевания хинолиновые производные. При резистентности кожных изменений наряду с использованием ГКС и плаквенила в лечебный комплекс могут быть добавлены дапсон, мофетила микофенолат (позволяет постепенно уменьшить дозу ГКС), такролимус (топическое применение при эритематозных, отечных изменениях).
Таким образом, кожные изменения, нередко являющиеся неотъемлемой частью сложной картины нарушений во всем организме, занимают значимое место в практике педиатра и детского ревматолога. Именно кожный синдром, впервые выявляемый на приеме у дерматолога или врача первого контакта, должен настораживать в плане возможного развития одного из заболеваний ревматологического круга.
Д. Л. Алексеев, кандидат медицинских наук
Н. Н. Кузьмина, доктор медицинских наук, профессор
С. О. Салугина, кандидат медицинских наук
Институт ревматологии РАМН, Москва
Читайте также:


