Как лечить ревматизм у пожилых людей
Диагностика трудна, так как клиническая картина похожа на атеросклеротическое поражение аорты и миокарда, особенно при наличии мерцательной аритмии, которая бывает и при ревматическом митральном пороке, и при недостаточности кровообращения.
Диагностические критерии и особенности течения: при измерении температуры тела каждые 3 часа выявляется субфебрильная температура, атаки ревматизма в молодом возрасте, наличие митрального порока сердца, особенность внешнего вида (моложавость, цианотичный румянец), неэффективность лечения сердечными гликозидами и эффективность — от противоревматической терапии.
У пожилых пациентов редко бывает полиартрит, наблюдается минимальная степень активности процесса (чаще нормальная температура тела, СОЭ слегка увеличена, нейтрофилез без лейкоцитоза), на ЭКГ — удлинение Р-Q (характерно для ревматизма). Лечение пожилых пациентов не отличается от лечения молодых.
Лечение ревматизма
Успех лечения ревматизма и предупреждение развития порока сердца связаны с ранним распознаванием и проведением индивидуализированного лечения, основанного на оценке варианта течения, степени активности патологического процесса и выраженности кардита, профессии пациента.
В период атаки лечение стационарное, пациент помещается в маломестную палату с регулярным проветриванием и систематическим ультрафиолетовым облучением. Рекомендуется постельный или полупостельный режим в первые 7-10 дней. К моменту выписки пациент переводится на свободный режим.
В диете ограничивается поваренная соль, назначается диета № 10. Ограничивается калорийность до 1700-1800 ккал за счет значительного сокращения углеводов (до 200 г), как источника аллергических явлений, умеренного ограничения белков <60-70 г) и жиров (70 г). Потребление жидкости снижается до 1 л в сутки. Диета обогащается витаминами, особенно витаминами С, Р, рутином, калием (свежие овощи, фрукты, зелень). Прием пищи 5—6 раз в сутки.
Обосновано трехэтапное лечение, включающее:
1. Лечение активной фазы болезни в кардиоревматологическом или кардиологическом стационаре.
2. Продолжение лечения после выписки в кардиоревматолотческих кабинетах поликлиники или в пригородном санатории с проведением реабилитационных мероприятий.
3. Последующее многолетнее диспансерное наблюдение и профилактическое лечение в поликлинике.
В активную фазу ревматизма назначается противомикробная и противовоспалительная медикаментозная терапия. Пациентам — носителям стрептококка группы А в течение 10—14 дней показан пенициллин по 500 тыс, ЕВ 4-6 раз в сутки внутримышечно или другие антибиотики пенициллинового ряда и широкого спектра действия.
Ко второй группе лекарственных средств относятся производные салициловой кислоты и пиразолона (ацетилсалициловая кислота 0,5 г — 4— 6 раз в сутки после еды, бутадион 0,15 г — 4 раза в сутки, ибупрофен по 0,4 г — 3 раза в сутки, индометацин 0,025 г — 4 раза в сутки (метиндол), вольтарен 150 мг в сутки).
Указанные средства обладают противовоспалительным, антилиретическим и анальгезирующим действием.
К третьей группе лекарственных средств относятся: препараты, снижающие иммунную активность и обладающие противовоспалительным действием: глюкокортикоиды (кортизон, преднизолон, триамсинолон, дексаметозон и др.); иммунодепрессанты (имуран, азатиоприн и др.); препараты, обладающие легким иммунодепрессивным и противовоспалительным действием (резохин, делагил). Препараты этой группы назначаются пациентам с тяжелым течением заболевания, при затяжном ревматическом кардите, при отсутствии эффекта от лечения салицилатами. В таких случаях сочетается назначение лекарственных средств 2 и 3 групп.
К четвертой группе лекарственных средств относятся антигистаминные препараты: димедрол по 0,05 г 3 раза в день, супрастин по 0,025 г 3 раза в день, тавегил по 0,001 г З раза в день и др. Их назначают пациентам с аллергическими реакциями, чаще в сочетании с препаратами 1 или 2 группы. Для уменьшения проницаемости сосудов, улучшения метаболических процессов, повышения сопротивляемости организма применяют препараты пятой группы: витамины: группы В, Р, С; стимуляторы метаболизма — нестероидные гормоны (неробол), метилуроцил, пентоксил. При ослаблении сердечной деятельности применяют кардиологическую терапию (сульфокамфокаин, сердечные гликозиды по показаниям). При хорее к лечению добавляют люминал либо психотропные средства типа аминазина, седуксена.
Стационарное лечение длится 1-1,5 месяца, после чего пациент переводится на поликлиническое или местное санаторное лечение. Цель этого этапа — продолжение лечения нестероидными противовоспалительными средствами, индивидуально подобранными в стационаре, аминохинолиновыми производными (при хроническом течении) и бицил-лином-5. Проводятся реабилитационные мероприятия. Третий этап ле-чения включает также диспансерное наблюдение и профилактическое лечение.
Профилактику ревматизмаможно разделить на первичную и вторичную. Главная цель первичной профилактики ревматизма состоит в организации комплекса индивидуальных, общественных, общегосударственных мер, направленных на ликвидацию первичной заболеваемости ревматизмом. Это пропаганда разумного закаливания организма, развитие и укрепление физкультуры и спорта среди населения, борьба со скученностью в жилищах, школах, детских садах, общественных учреждениях, проведение широких индивидуальных и общественных санитарно-гигиенических мероприятий, снижающих возможность инфицирования населения стрептококком А.
Большое внимание отводится своевременному распознаванию и лечению остро протекающей стрептококковой инфекции. С этой целью назначается пенициллин, эритромицин (энтерально или парентерално) в течение 5-7 дней, а в дальнейшем — санация хронических очагов инфекции в организме.
Немаловажное значение в первичной профилактике ревматизма отводится повышению социально-бытовых и материальных условий жизни населения, что в основном зависит от политики государственной власти (обеспеченность жильем, учебные занятия в школах в одну смену и др.)
Вторичная профилактика направлена на предупреждение рецидивов (атак) и прогрессирования болезни у лиц, перенесших атаку ревматизма. С этой целью проводится круглогодичная профилактика бицилли-ном-5 (1500тыс.ЕД 1 раз в месяц внутримышечно) в течение 5 лет после атаки.
Больных ревматизмом беременных женщин с первых недель наблюдает акушер-гинеколог, бициллин им назначается только с 8- 10-недель-ного срока беременности и до родов. В послеродовый период вопрос решается индивидуально.
Кроме бициллинопрофилактики рецидивов всем пациентам, страдающим ревматизмом, или угрожаемым (членам семей пациентов), в период распространения острых респираторных заболеваний, ангин, осуществляется текущая профилактика, состоящая из 10-дневного курса лечения пенициллином при ангине, а также до и после оперативных вмешательств (экстракция зуба, тонзилэктомия, аборт).
На этапе вторичной профилактики большое внимание необходимо уделять мероприятиям, способствующим восстановлению нарушенной иммунной системы, компенсации функции сердечно-сосудистой системы. С этой целью используются курортные факторы в этапном лечении ревматизма.
















Артритом называется заболевание, характеризующееся поражением суставов. На сегодняшний день данное заболевание полностью вылечить нельзя, но при своевременном обращении за медицинской помощью его развитие можно немного приостановить и тем самым улучшить состояние здоровья человека.

Причины возникновения артритов в пожилом возрасте
Артрит суставов возникает вследствие дегенеративных изменений костной ткани. Также причинами развития недуга становится нарушение в обмене веществ. Это аутоиммунное заболевание. Оно возникает, когда иммунная система начинает вырабатывать антитела против собственных клеток. Другими словами, организм начинает бороться сам с собой, вследствие чего происходит воспаление в хрящевой ткани суставов.
Артритом страдает 1% людей преклонного возраста, но чаще всего данное заболевание проявляется у женщин после 60 лет.
Причиной развития артрита у пожилого человека чаще всего становится несбалансированное питание, то есть когда человек не получает в необходимом количестве все витамины и минералы для нормального функционирования организма. Также заболевание могут спровоцировать инфекционные болезни, течение которых человек перенес на ногах.
Другие причины:
- Постоянные стрессы и депрессивные состояния.
- Регулярное переохлаждение.
- Нарушение обмена веществ.
- Наследственный фактор.
У многих людей данное заболевание проявляется из-за чрезмерных физических нагрузок или систематического ношения тяжестей.

Симптомы заболевания
Симптоматика у людей, больных артритом проявляется постепенно. Изначально появляется хроническая усталость, затем человек резко худеет. Такие проявления характеризуются общей слабостью и полной потерей аппетита.
- Отечность и припухлость в области сустава.
- Покраснение кожного покрова.
- Слабость.
- Уменьшение массы тела.
- Нарушенная двигательная активность сустава.
- Скованность движений.
У больных людей наблюдается субфебрильная температура – повышение температуры тела на протяжении весьма длительного периода времени в пределах от 37.1 до 38.0 градусов.

Лечение артрита
Для лечения данного заболевания стоит обратиться к ревматологу или терапевту. Лечение артрита у пожилых людей несколько отличается от лечения молодого поколения. При назначении лечения очень важно выяснить специфику обменных процессов больного, ведь с возрастом метаболизм замедляется. Если врачом будут выявлены отклонения, то дополнительно будут назначаться препараты для улучшения обмена веществ.
Обычно для лечения артрита применяются нестероидные противовоспалительные средства, которые выпускаются в виде мазей, или инъекций для внутримышечного введения. Данные лекарственные средства купируют воспалительные процессы в суставах, снимают боль и снижают повышенную температуру тела.
- Напроксен;
- Ибупрофен;
- Вольтарен;
- Диклофенак;
- Метиндол;
- Диклак;
Также в лечении артрита важную роль играют гликокортистероиды. Данные препараты помогают увеличить чувствительность миокарда и повышают уровень глюкозы в крови. Для больных артритом они прописываются с целью оказания мощного иммуннорегулирующего эффекта.
- Дексаметазон;
- Плибекорт;
- Будесонид;
- Нозефрин;
- Будостер;
- Беклазон;
Миорелаксанты прописываются для снятия мышечных спазм.
- Мидокалм;
- Тизанидин;
- Сирдалуд;
- Баклофен;
Если человек ощущает тревожность, страх или пребывает в состоянии постоянного стресса, то врач назначает прием антидепрессантов.
- Терафлекс;
- Румалон;
- Дона;
- Структум;
- Артадол;
- Хонда Эвалар;
- Артра;
Помимо приема медикаментов человеку необходимо изменить свой рацион и употреблять больше свежих фруктов и овощей для насыщения организма витаминами и минералами.
Рацион должен состоять из продуктов, содержащих такие витамины и минералы, как:
- А (говяжья печень, морковка, петрушка, шпинат, курага, щавель);
- Е (масло зародышей пшеницы, подсолнечное и миндальное масло);
- С (облепиха, черная смородина, укроп, апельсин, шиповник, лимон);
- В1 (кедровые орехи, спаржа, горох, чечевица, красное мясо, гречка);
- В3 (арахис, баранина, говядина, миндаль, сухие абрикосы, злаки);
- В6 (фисташки, семечки подсолнуха, тунец, горбуша, рис, пшено);
- В12 (краб, сардина, устрицы, сельдь, сыр, шпинат, куриные яйца);
- Молибден (говяжьи почки, печень куриная, соя, овсяная крупа);
- Селен (пшеничные отруби, пшеничная крупа, овес, творог, чеснок);
- Сера (нут, судак, яйца куриные, фасоль, грецкие орехи, соя);
- Цинк (картофель, редька, чеснок, мак, угорь, кедровые орехи);
Также больным стоит периодически проходить курсы мануальной терапии. Это лечебные массажи, помогающие снять болевые ощущения в суставах.

Заключение
В заключении можно отметить, что самостоятельно приобретать лекарственные средства для лечения ревматоидного артрита для пожилых людей не стоит. Это очень опасно для здоровья. Для каждого человека врач разрабатывает индивидуальную схему лечения, которая базируется на правильном подборе лекарств и их совместимости. При подборе медикаментов учитывается стадия развития болезни, наличие сопутствующих заболеваний у человека преклонного возраста и переносимость им выписанных медикаментов.
Ремиттирующий серонегативный симметричный синовит, сопровождающийся мягким отеком. За несколько последних лет список ревматических заболеваний, присущих исключительно или почти исключительно людям пожилого возраста, пополнился еще одним — ремиттирующим серонегативным симметричным синовитом, сопровождающимся мягким отеком (табл. 15.1).
В 1985 г. известным американским ревматологом D.McCarty и коллегами, работающими в г.Милуоки (штат Висконсин), был описан (10 наблюдений) своеобразный артрит. Особенности его были следующими.
1. Заболевание развивалось остро (в течение нескольких дней) почти исключительно у лиц пожилого возраста (48—86 лет, в среднем 71 год); среди заболевших было в два раза больше мужчин.
2. Наблюдались поражение многих суставов и симметричный характер синовита. У всех больных были воспалены лучезапястные, запястные, пястно-фаланговые и проксимальные межфаланговые суставы кистей, поражались также любые другие суставы верхних и нижних конечностей: локтевые, плечевые, тазобедренные, коленные, голеностопные и суставы стоп. Боль и нарушения функций суставов были значительными, что приводило к необходимости госпитализации.
У ряда больных отмечались болевые ощущения в области плечевого пояса, напоминающие ревматическую полимиалгию. Синовит, как правило, достаточно выражен, но характер изменений синовиальной жидкости варьировал от явно воспалительного до слабо воспалительного и нормального. Клеточный состав синовиальной жидкости не был постоянным, отмечалось преобладание как нейтрофилов, так и мононуклеаров. Морфологическая картина синовиальной оболочки чаще соответствовала острому неспецифическому синовиту.
3. У всех больных обращал на себя внимание двусторонний значительный мягкий отек кистей, скрывавший воспаление отдельных мелких суставов и особенно выраженный на тыльной поверхности, где после нажатия оставалась ямка (кисть в виде боксерской перчатки). Определялись признаки поражения сухожилий—сгибателей и сухожилий—разгибателей пальцев, чем в значительной мере и объяснялся их значительный отек. У ряда больных подобные отеки отмечались в области стоп и голеней.
4. При лабораторном обследовании отмечались высокая СОЭ, снижение альбумина и чаще нормальный уровень гемоглобина
5. Ревматоидный фактор в сыворотке крови отсутствовал.
6. Рентгенологические признаки деструкции суставов, в частности эрозии, не выявлялись ни при первом обследовании, ни при дальнейшем наблюдении.
7. Нестероидные противовоспалительные средства были малоэффективны. Внутрисуставное введение кортикостероидов приводило только к кратковременному улучшению.
8. Применение кортикостероидов внутрь в небольших дозах (преднизолон в дозе 10 мг в день) приводило к быстрому положительному эффекту, нередко заметному уже в первые часы и дни: на глазах исчезали симптомы артрита и мягкий отек кистей. После постепенного снижения дозы и отмены преднизолона у всех больных сохранялась стойкая ремиссия; у большинства она была полной, у некоторых сохранялись небольшие сгибательные бессимптомные контрактуры пальцев кистей и утолщение сухожилий—сгибателей пальцев.
В этом названии нашли отражение следующие наиболее примечательные особенности заболевания: симметричный множественный синовит, серонегативность по ревматоидному фактору, выраженный двусторонний мягкий отек кистей и развитие ремиссии, сохраняющейся после прекращения лечения.
Обсуждая возможные причины этого заболевания, авторы обратили внимание на определенную сезонность его начала (у преобладающего большинства артрит развивался в осенние месяцы), а также на то, что все пациенты проживали в сельской местности. У 70 % больных выявлен HLA-B7, что примерно в 4 раза превышало популяционную частоту этого антигена. Клинических признаков каких-либо известных инфекций не отмечено, антитела к Borrelia burgdorferi не выявлялись. Позже установлено отсутствие антител к ВИЧ и к человеческому Т-клеточному лимфотропному вирусу-1, а также отсутствие антигенов ретровирусов в синовиальной оболочке. Через пять лет (в 1990 г.) D.McCarty и его коллеги сообщили еще о 13 подобных больных.
В последующем сообщения о синдроме RS3PE появились и в других странах. В этих наблюдениях наряду с подтверждением существования заболевания, описанного в Милуоки, были установлены два новых важных обстоятельства, не соответствующих первому описанию. Во Франции при ретроспективном анализе 24 больных, начало заболевания у которых было неотличимым от синдрома RS3PE, установлено, что с течением времени (в среднем через 5 лет) почти у половины пациентов возникали обострения, характеризовавшиеся умеренно выраженным олигоартритом, при этом мягкий отек кистей рецидивировал только у одного пациента.
Первое обострение развивалось небыстро (через 18 мес — 12 лет после начала заболевания) и хорошо контролировалось небольшими дозами кортикостероидов или нестероидными противовоспалительными средствами. Французские авторы выразили сомнение в нозологической самостоятельности синдрома RS3PE, указав, что длительное наблюдение многих больных вынуждает пересмотреть диагноз.
Заключение об отсутствии нозологической целостности синдрома RS3PE сделано и в ретроспективном исследовании, проведенном в Испании. При анализе течения заболевания у 27 больных изменить первоначальный диагноз (синдром RS3PE) пришлось со временем как минимум у 4 пациентов. У двух больных развилась Т-клеточная лимфома, у одного — миелодиспластический синдром и еще у одного при повторном рентгенологическом исследовании выявлен эрозивный процесс в суставах.
A.C.Koeger, M.Karmochkine и P.Chaibi сообщили о развитии выраженного симметричного полиартрита, сопровождавшегося мягким отеком кистей, запястий, а также тыла стоп у 63-летнего пациента, в течение многих лет страдавшего анкилозирующим спондилитом. Лечение преднизолоном (20 мг/день) привело к быстрому стиханию артрита и устранению отеков. Через 10 мес преднизолон был отменен, на протяжении последующего года сохранялась ремиссия заболевания. Было высказано мнение о том, что у данного больного развился, скорее всего, синдром RS3PE, а не обострение анкилозирующего спондилита, обычно не поддающегося терапии кортикостероидами.
Известно сообщение о синдроме RS3PE, возникшем у 80-летней женщины через несколько дней после проведения гастроскопии, выявившей рак желудка. Вскоре после хирургического удаления опухоли полиартрит и отеки кистей полностью прошли и не возобновлялись в течение 3 лет наблюдения. Определены два новых важных обстоятельства, не соответствующих первому описанию.
Во Франции при ретроспективном анализе 24 больных, начало заболевания у которых было неотличимым от синдрома RS3PE, установлено, что с течением времени (в среднем через 5 лет) почти у половины пациентов возникали обострения, характеризовавшиеся умеренно выраженным олигоартритом, при этом мягкий отек кистей рецидивировал только у одного пациента. Первое обострение развивалось небыстро (через 18 мес — 12 лет после начала заболевания) и хорошо контролировалось небольшими дозами кортикостероидов или нестероидными противовоспалительными средствами.

Что такое ревматизм? Что следует относить к факторам риска, и каково лечение этого заболевания?

Многие привыкли считать, что ревматизм – это простое воспаление суставов. Но мало кто знает, что ревматизм – заболевание более многогранное. Так что же такое ревматизм?
Ревматизм – это системное инфекционно-аллергическое заболевание с поражением тканей сердечно-сосудистой системы и суставов. Ревматизм обычно приписывают пациентам в возрасте, однако в последнее время все больше фиксируется случаев ревматизма у детей и подростков. Ревматизм молодеет?
Основной причиной возникновения ревматизма является стрептококковая инфекция. Также в группе риска находятся родственники людей, страдающих ревматизмом, ведь некоторые факторы данного заболевания являются наследственными. Рассмотрим основные симптомы ревматизма.
Симптомы ревматизма
Как все мы знаем, ревматизм – воспаление суставов. Значит, несложно предположить, что основным симптомом ревматизма является острая, нарастающая боль в суставах. Еще одними симптомами ревматизма являются высокая температура и обильное потоотделение. Следует сказать, что ревматизм обладает двумя очень неприятными моментами.

Ваулина Анастасия Владимировна

Журавлев Кирилл Андреевич
Ортопед (Травматолог)
9 лет стажа

Алексеев Константин Александрович

Славина Ирина Борисовна
Терапевт
27 лет стажа

Головачев Александр Вячеславович
Хирург
25 лет стажа

Гергов Темирбек Адальбиевич
Травматолог
13 лет стажа

Вирани Яссер Магомедович
Травматолог
13 лет стажа

Цапко Алексей Витальевич
Травматолог
10 лет стажа

Савелова Елена Евгеньевна
Терапевт
11 лет стажа

Титова Ольга Ивановна
К симптомам ревматизма также относят увеличение лимфоузлов и нарушения в работе нервной системы. Итак, подытожим наши знания о симптомах ревматизма:
- сильнейшая боль в суставах;
- высока температура (38-40 градусов);
- симметричная и «летучая боль в суставах;
- увеличенные лимфоузлы;
- невриты.
Лечение ревматизма

Во-первых, пациенту в качестве лечения ревматизма назначается постельный режим, который может продлиться несколько недель. Также проводится медикаментозное лечение ревматизма следующими препаратами:
- противовоспалительные средства;
- глюкокортикоиды;
- антибиотики;
- препараты для стимуляции иммунного ответа организма;
- препараты для стимуляции сердечной деятельности.
Необходимо сказать, что все вышеперечисленные препараты назначаются врачом! Пожалуйста, не занимайтесь самолечением, ведь высока вероятность развития осложнений ревматизма!
Также в ходе лечения ревматизма назначается диета: фрукты, овощи, яйца, любые легкоусваиваемые белки, продукты богатые ионами калия и витамином С.
Для лечения ревматизма также врач может назначить физиотерапевтические процедуры.
Осложнения ревматизма
Самые опасные осложнения ревматизма – это поражение внутренних органов. Подавляющее большинство (80%) приобретенных пороков сердца происходит из-за осложнений ревматизма. Появляется одышка, повышенная частота сердцебиений, аритмия и боли в груди.
Существуют болезни, которые постоянно о себе напоминают. К ним относится ревматизм. Это группа различных патологий, характеризующихся болезненными ощущениями в костно-мышечной системе: мышцах, суставах, сухожилиях, костях.

Заболевание ухудшает качество жизни. Люди с воспалительным ревматизмом в два раза чаще имеют инсульт. Нужно научиться противостоять этому заболеванию.
Что такое ревматизм суставов?
Ревматизм — это реактивное заболевание после заражения стрептококками группы А (классификация Лэнсфилда). Через одну-три недели после заражения происходит бактериальное воспаление различных систем органов. Компоненты стрептококковой мембраны, некоторых типов белка M, действуют как антиген и стимулируют продуцирование антител.
Однако антигены стрептококков сходны по структуре с собственными белками организма. Образовавшиеся антитела реагируют на эндогенные структуры и вызывают воспаление.
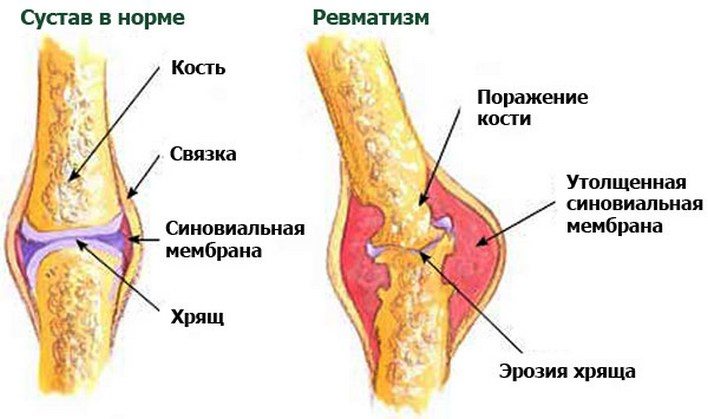
Причины развития ревматизма
Основные причины заболевания у взрослых и детей одинаковы:
- неполноценное питание;
- пониженный иммунитет;
- наличие стрептококковой инфекции (скарлатина, фарингит, тонзиллит и ряда других);
- переохлаждение организма;
- наследственная предрасположенность;
- отсутствие физических упражнений;
- переутомление.
Заболеванию подвержены подростки в возрасте от 7 до 15 лет, в три раза чаще болеют девочки, которые переболели заболеваниями лор органов (синусит, гайморит, фронтит, ангина) или стрептококковой инфекцией.
Стадии развития и виды ревматизма
Заболевание чаще обостряется весной и осенью.
Существует три стадии активной фазы ревматизма:
- Минимальная (I степень), симптомы можно увидеть только при диагностике на ЭКГ и ФКТ. При исследованиях показатели лишь слегка отклонены от нормы.
- Умеренная (II степень). Наблюдаются повышенная температура, выявляются все симптомы кардита, появляются боли в суставах, слабость, быстрая утомляемость.
- Максимальная (III степень). Наблюдается острая и подострая фаза болезни, встречаются все симптомы болезни, возможные осложнения. Грамотно составленная программа лечения предотвращает острую форму болезни и осложнения кардиосклероз — и порок сердца.
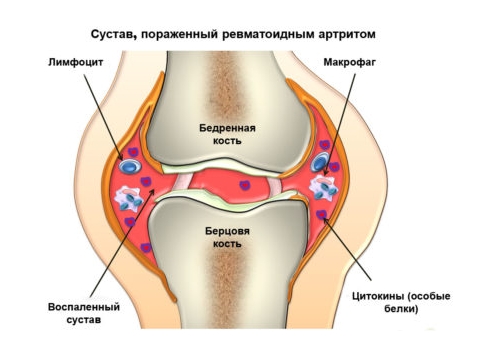
Болеют в основном дети от 7 до 15 лет. Он исключителен до 3 лет и редко встречается после 30 лет. Возникновение ревматической лихорадки через 2-3 недели после ангины, назофарингита или синусита, который не лечился.
Симптомы: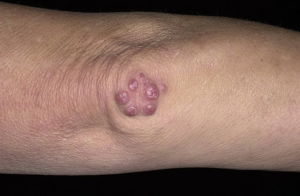
- Большая бледность, когда анемия.
- Высокая температура, сопровождающаяся сильным потоотделением, болями в теле, ознобом.
- Горячие и болезненные суставы.
- Увеличенный объем сустава.
- Регрессия боли без осложнений.
- Иногда под кожей и в области пораженных суставов появляются узелки Мейнета.
- Появление пятен на коже (макулопапулы — слегка заметные пятна).
- Частая боль в животе с гепатомегалией (увеличение объема печени) или ревматическим перитонитом.
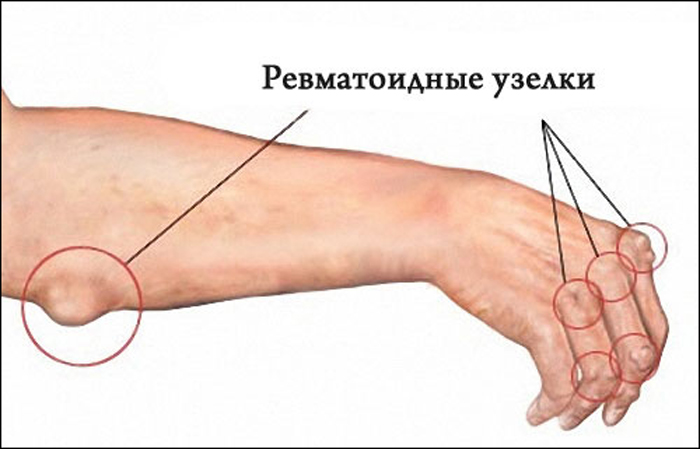
Ревматизм в основном поражает колени, запястья, лодыжки и характеризуется сильной и кратковременной болью в суставах. Мигрирующие боли переходят, через несколько дней, от одного сустава к другому.
Летучий ревматизм провоцируется такими факторами:
- Молодой возраст.
- Генетические факторы.
- Социально-экономические факторы.
- Возникновение стрептококковой эпидемии в местах скопления людей: школе, армии.
Лечится антибиотиками и кортикостероидами по назначению врача.
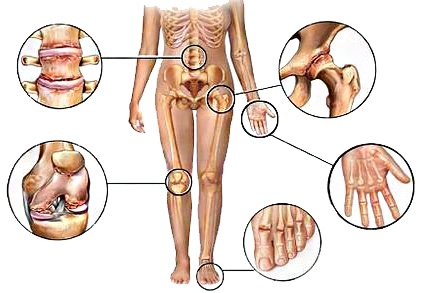
Ревматизм, который сохраняется в течение времени, проходит с приступами и периодическими обострениями — называется хроническим. Хроническое воспаление развивается в течение длительного периода времени и может быть вызвано аутоиммунным заболеванием, при котором иммунная система атакует хрящ.
Наиболее часто болеют:
- пожилые люди с избыточным весом;
- женщины после менопаузы;
- спортсмены, которые интенсивно используют суставы.
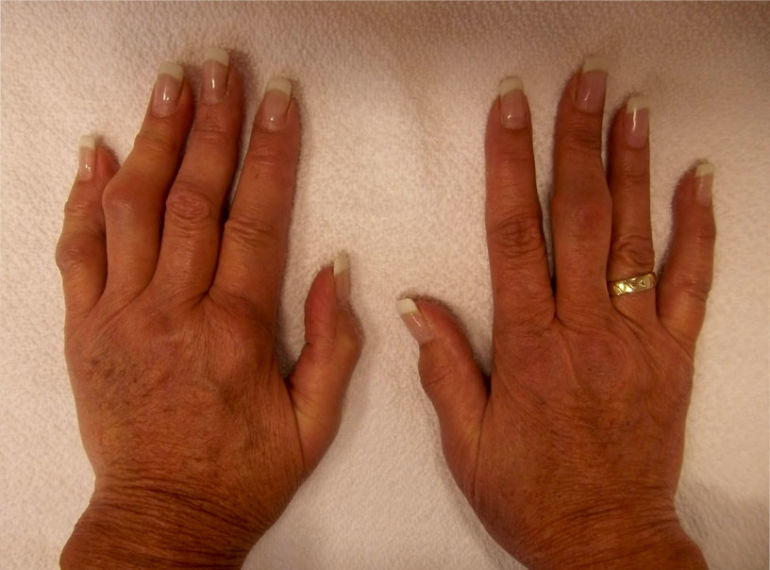
Воспаление тканей вокруг сустава вследствие травмы или чрезмерного стресса может быть причиной воспаления мышц, сухожилий, связок вокруг сустава.
Острая фаза развивается через 1-3 недели после перенесенного инфекционного заболевания.
Симптомы:
- боли в суставах;
- повышенная температура тела;
- головные боли;
- гипергидроз;
- слабость;
- быстрая утомляемость.
Диагностика
Диагностика проводится с помощью обычного медицинского обследования, в котором врач задает вопросы пациенту:
- о продолжительности боли;
- о характере боли, какие суставы затронуты;
- как проявляется боль при обследовании суставов.
В зависимости от местоположения боли и симптомов, проводятся дополнительные исследования:
- Анализ крови.
- МРТ.
- Ультразвуковое сканирование.
- Компьютерная томография.
- Анализ жидкости в суставе, на наличие бактерий или затвердевших кристаллов.
При активной фазе ревматизма, наблюдается:
- повышенное СОЭ;
- умеренный лейкоцитоз со сдвигом влево;
- анемия.
Диагноз ставится на основании истории болезни, физического осмотра, лабораторных исследований, а также рентгеновских лучей рук и ног.
Какой врач лечит ревматизм?
Когда суставы заставляют вас страдать, обратитесь к врачу-терапевту. Этот врач в случае необходимости направит к разным специалистам: ревматологу, физиотерапевту или травматологу. По мере того как тело стареет, организм меняется, с годами меняется структура костей и мышечная масса.
Ревматизм у детей и взрослых лечат врач кардиолог-ревматолог.
Признаки и симптомы ревматизма
Ревматизм является общим термином для болезней, которые могут влиять на суставы, кости, сухожилия, мышцы, соединительную ткань, а иногда и внутренние органы.
Существует множество различных форм, которые отличаются: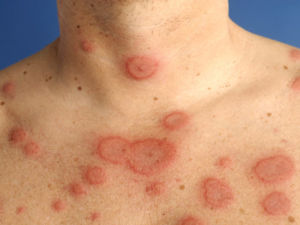
- продолжительностью возникновения боли;
- местом локализации боли;
- количеством пораженных суставов;
- продолжительностью симптомов;
- другие связанные симптомы (пищеварительный тракт, кожа, глаза и т. д.).
Основные причины:
Лечение ревматизма у взрослых
Больному назначается постельный режим, полноценное питание. Этиологическое или этиотропное лечение – это ликвидация очагов стрептококковой инфекции. Пенициллинотерапию проводят в течение двух недель. Патогенетическое лечение — стероидные и нестероидные противовоспалительные препараты и лекарства.
Успех лечения зависит от правильного плана лечения. Для лечения показано назначение обезболивающих.
Для облегчения боли используют анальгетики:
- Аспирин.
- Парацетамол.
- Ибупрофен.
Нестероидные противовоспалительные препараты используются для устранения боли и воспаления соединительной ткани в виде мазей и таблеток:
Миорелаксанты центрального действия:
- Толперизон.
- Баклофен.
- Дитилин.
Основная цель антибиотиков — подавление стрептококковой инфекции. Для этого применяют препараты группы пенициллина и антибиотики широкого спектра действия (Эритромицин, Ампициллин). Терапия не менее одной недели проводится по определенной схеме в стационарных условиях.
В дальнейшем, в течение 5 лет проводится профилактика рецидива, а также осложнений по назначению врача препаратами последнего поколения:
- Бициллин — 3 показан, при обострениях заболевания.
- Бициллин — 5 показан, для профилактики рецидивов заболевания.
- Пенициллин.
Необходимо очень внимательно отнестись к лечению инфекций. Лучше не игнорировать, необходимость принимать антибиотики по схеме и протоколу, прописанному врачом. Они могут сохранить вас от пагубных последствий.
Они используются при аутоиммунных заболеваниях, связанных с образованием антител, которые атакуют собственное тело, а не защищают его от микробов:
- Меркаптопурин.
- Азотиоприн.
- Лейкеран.
Хондопротекторы способствуют лечению суставов :
- Глюкозамин.
- Артрон.
- Алфлутоп.
Кортикостероидные гормоны назначаются при выраженном болевом синдроме и активном воспалительном процессе:
- Преднизолон.
- Дипроспан.
- Гидрокортизон.
- Целестон.
Хирургия: протез коленного сустава — заменяется слишком поврежденный остеоартритом сустав. Это происходит тогда, когда человек не может выпрямить сустав и других способов, кроме оперативного вмешательства не существует.
Важная поддержка для пациентов с ревматизмом — физиотерапия. В случае воспалительного ревматизма сеансы физиотерапии могут уменьшить боль и облегчить страдание пациентов. Все больше и больше практики используют новые методы для лечения воспалительной боли.
Физиолечение активно применяют вместе с другими методами лечения. С целью реабилитации пациентов ревматологические службы предлагают студии со специальными тренажерами, где учат справляться с жизненными трудностями. Тренажеры является частью терапевтического обучения пациента и важным шагом в лечении ревматизма.

Существует несколько санаториев, которые предлагают стандарты лечения пациентам страдающим ревматизмом. Лечится ревматизм в санаториях Кисловодска и Крыма.
В санаториях пациенты могут получить оздоровительные процедуры: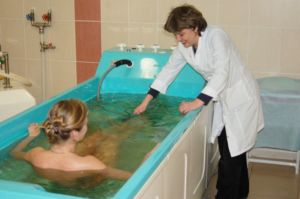
- кислородные и хлоридно-натриевые ванны;
- радоновые, сухие углекислые, сероводородные ванны — назначают больным с ревмокардитом;
- криосауна — камеры на медицинском жидком азоте;
- бальнеогрязелечение;
- магнитотерапия;
- диадинамотерапия — лечение электрическим током;
- биоптрон — светотерапия.
Если ребенок перенес стрептококковой инфекции, и появились первые симптомы боли в суставах, спешите к врачу. А если генетическая предрасположенность, то диагностику нужно провести, даже если признаков проблем с суставами еще нет.
Лечение детского ревматизма проводится в стационаре медикаментозными способами, при строгом двухнедельном постельном режиме. Следующие две три недели не строгий постельный режим. Рекомендуются настольные игры и дыхательная гимнастика.
Для лечения детей используют медикаменты:
- Кортикостероидные гормоны (Преднидозолон, Триамсолон);
- НПВП (Вольтарен, Индометацин);
- Иммунодепрессанты (Делагил, Хлорбутин).
Бициллин – 5 показан для профилактики ревматизма у детей во время ремиссии, а также в качестве противорецидивной терапии.
Как лечить ревматизм народными средствами?
Народная медицина предлагает большой спектр вариантов для лечения в домашних условиях:
- Для лечения подагры и ревматизма хорошо помогают компрессы из свежих листьев болиголова. Обдать кипятком свежие листья, прикладывать на больное место, для снятия боли накрыв пищевой пленкой и повязкой.
- Лечат ревматизм укусами пчел: метод заключается в том, чтобы приложить пчелу, чтобы ужалила больное место. В первый день нужно 1 пчела. Через сутки — уже 2 пчелы. Укус делают на 4-5 сантиметров в сторону от первого места. Через день берут 3 пчелы. И так до пяти. Затем нужно сделать двухдневный перерыв и повторить в обратном порядке: 5, 4, 3, 2,1.
- Возьмите 30 грамм листьев желтой акации, 200 мл водки. Настоять течение 7 дней. Принимать по 1 ч. л. 3 раза в день.
- Возьмите 20 грамм вяза, залейте стаканом кипятка. Кипятить на медленном огне 10 минут. Затем оставить на 3 часа. Настойку принимают по 1 ст. л. 4 раза в день.
- Возьмите 2 ст. л. свежих цветов одуванчика, добавьте 2 ст. л. сахара. Настоять в прохладном темном месте на 8-9 дней, затем отожмите сок. Принимать 3 раза в день по 1 ч. л.
Николай Мазнев в своем лечебнике собрал множество рецептов для избавления от ревматизма:
- Основной терапией воспалительного ревматизма в период ремиссии является курс талассотерапии.
- Снизят боль суставов активные упражнения в горячей воде.
- Анкилозирующий спондилит поражает в основном крестцово-подвздошный сустав и позвоночник. Постепенно позвоночник теряет гибкость, страдают в основном мужчины. Показаны морские грязи.
- Периартрит чаще поражает бедренные и плечевые суставы. Вызывает скованность и боль. Восстанавливает функции: физические упражнения и подводный гидромассаж душем.
Питание при ревматизме
При ревматизме показана диета No 15.
В период обострения рекомендуется исключить:

- бобы и горох;
- мясные бульоны;
- шпинат;
- грибы;
- щавель.
Рекомендуется кушать:
- овощи и фрукты;
- яйца;
- сыр;
- мясо и рыбу можно кушать в отварном и тушеном виде.
Профилактика
В целях профилактики ревматизма необходимо:
- принимать витамины: В1, В6, В12, С, Р и полноценно питаться.
- закаливать организм и повышать иммунитет;
- вовремя лечить инфекционные заболевания, своевременное лечение ЛОР-органов и зубов;
- соблюдать гигиену;
- не переохлаждаться.
Лечение ревматизма в Китае и Израиле
В Китае ревматизм лечат комплексным подходом к оздоровлению всего организма. Самыми распространенными методами являются: лечение травами, иглоукалывание, массаж.
Лечение ревматизма в клиниках Израиля базируется на использовании даров Мертвого моря и гомеопатическими препаратами. Однако без традиционных схем терапии обойтись нельзя, поэтому израильские врачи используют разные комбинации лекарств в сочетании с плазмоферезом и иммуномодуляторами.

Заключение
Для того чтобы не было ревматизма: важно вести здоровый способ жизни и своевременно проходить диагностику. От скорости обращения к врачу зависит объем усилий, которые придется приложить для ликвидации недуга. Не нужно волноваться, лечение от ревматизма проводится успешно, особенно при своевременном обращении в поликлинику. Заболевание необходимо вовремя лечить, иначе человек может стать инвалидом.
Читайте также:


