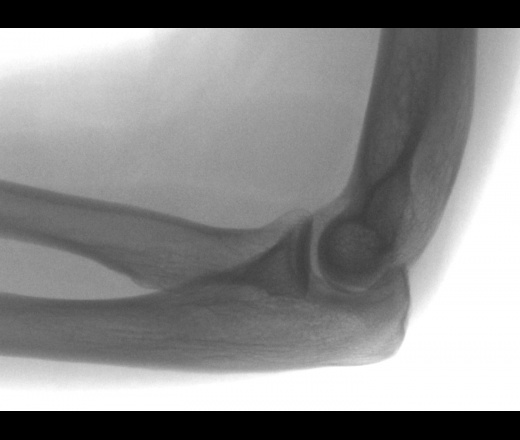
Эпикондилит рентгенологические признаки эпикондилита
Признаки воспаления сустава зависят от стадии течения эпикондилита. Главным симптомом заболевания является интенсивная боль точной локализации, появляющаяся при развороте локтя. Болевая точка четко определяется при прощупывании. Если поражается локтевой нерв, боль становится нестерпимой. В зависимости от области (внутренней или внешней) поражения сухожилий, клиническая картина разнится. Но есть и общие признаки недуга.
Общие симптомы
Болезнь подкрадывается незаметно - сначала боль ощущается изредка, только при нагрузке на сустав или при его активных движениях. Особенно боль ярко выражена при развороте руки. При переходе болезни в хроническую форму боль становится постоянной, ноющей и тупой. Она может иррадиировать к пальцам руки и особенно беспокоить во время рукопожатия или при другом незначительном движении. Диапазон движений локтевого сустава резко ограничивается, мышечный тонус ослабевает, становится трудно удерживать любой предмет в кисти.
Латеральный и медиальный эпикондилит имеет свои особенности.
При воспалении задней части локтя поражается суставная сумка, развивается бурсит. Чаще возникает при неадекватном разгибании локтя, при неожиданном падении на локоть.
Если вовремя не обратиться к врачу, болезнь может возвратиться даже через год и не будет связана с нагрузкой. В дальнейшем недуг может перейти в хроническую форму. В этом случае стадии ремиссии будут сменяться обострениями. Во время рецидива ноющая боль будет изматывать больного и беспокоить даже во время сна. Рука со временем будет слабеть. В дальнейшем пациент не сможет даже что-то взять в руку.
Врач ставит диагноз после разговора с пациентом, сбора жалоб, осмотра и дополнительных методов исследования при необходимости. Изменения в лабораторных анализах не характерны для болезни.
- Сбор анамнеза.
Пациент должен быть готов ответить на следующие вопросы:
- Чем занимается пациент? Какой род его трудовой деятельности и есть ли хобби?
- Занимается ли пациент каким-либо видом спорта, как часто и с какой нагрузкой?
- Давно ли появилась боль? Она беспокоит только при нагрузке на локтевой сустав?
- При появлении боли какие медпрепараты принимаются?
- Были ли травмы суставов? Как часто возникают растяжения связок?
- Страдает ли пациент заболеваниями костно-мышечного аппарата?
- Появляется ли боль в момент разгибания пальцев кисти?
- Ограничена ли амплитуда движений сустава?
- Появляется ли боль в момент сгибания-разгибания сустава?
- Появляется ли болезненность во время рукопожатия?
- Легко ли пациент удерживает предметы в руке?
- Осмотр пациента.
При осмотре специалист оценивает цвет кожи вокруг сустава, отечность в этой области, температуру ткани, дискомфорт при пальпации и болезненность определенных участков. Врач совершает пассивные движения больной рукой, которые не вызывают каких-либо неприятных ощущений при эпикондилите. А проверочные тесты, которые пациент совершает сам, вызывают болезненность разной силы.
Проводятся следующие функциональные тесты, оценивающие подвижность и болезненность проблемных мест:
- поднять стакан с водой;
- пожать руку;
- завести руку за поясницу;
- сгибать и разгибать руки в локте;
- развернуть ладони кнаружи и вверх;
При проведении этих тестов не должна появляться боль, если пациент здоров. Как правило, оцениваются и другие суставы, позвоночник, статичность тела, мышечная сила рук и пальцев, рефлексы и кровообращение на проблемных участках.
- Дополнительные методы исследования.
Врач может назначить метод мануально-мышечного тестирования (ММТ). Это молодая, но эффективная методика. Она позволяет оценить мышечную возможность руки и подобрать оптимальное лечение. Инструментальные методы исследования (рентген в трех проекциях, МРТ, ультразвук и ядерное обследование) показаны при необходимости дифференциальной диагностики или для выявления осложнений при хроническом течении.
Осложнения возникают только тогда, когда заболевание приобретает хронический характер и при несвоевременном посещении врача. В связи с тем, что мышцы предплечья ослабевают и не способны выдерживать нагрузку, могут возникнуть следующие осложнения.
- Мышечная атрофия предплечья
При длительном течении болезни может развиться мышечная атрофия предплечья. Это осложнение подтверждают следующие симптомы, которые сопровождаются интенсивной болью:
- симптом Велта – пациента просят расположить предплечья рук на одном уровне с подбородком и одновременно сгибать и разгибать их, врач видит отставание в скорости больной руки от здоровой.
- симптом Томсона – пациента просят расположить кисть тыльной стороной вверх и сжать ее в кулак, но кисть будет достаточно быстро переходить в положение ладонной поверхности.
Атрофия мышц может достигнуть такой степени, что пациент не в состоянии взять в руку ручку или карандаш.
- Бурсит локтевого сустава
Воспаление синовиальной оболочки серьезно осложняет прогноз заболевания. Это осложнение часто требует оперативного вмешательства
Если вас беспокоят боли в области локтя, если вы чувствуете дискомфорт во время рукопожатия, а привычные движения становятся болезненными, обращайтесь в Европейский Центр ортопедии и терапии боли. Вам осмотрят высококвалифицированные специалисты, проведут необходимые обследования, поставят правильный диагноз и назначат оптимальное лечение.
Эпикондилит плеча является одним из распространенных и серьезных профессиональных заболеваний рабочей руки. Это заболевание нередко приводит к потере трудоспособности и необходимости в переквалификации. Вместе с тем эпикондилиту плеча уделяется незаслуженно мало внимания, рентгенологическая картина его недостаточно изучена. Между тем в связи с неполной еще механизацией и автоматизацией процессов производства и применением ручного труда в промышленности эпикондилит плеча встречается чаще других профессиональных заболеваний опорно-двигательного аппарата.
Эпикоидилитом заболевают лица физического труда — столяры, сельскохозяйственные рабочие, нагревальщики на рейдерах, шлифовщики, обрубщики, слесари, машинистки, парикмахеры, утюжильщицы, музыканты, теннисисты и др.
При эпикондилите наружном и внутреннем поражаются мягкие ткани в области надмыщелков плеча.
Клиническая картина эпикондилита, описанная В. П. Недохлебовым и особенно полно М. А. Элькиным, весьма характерна.
Рентгенологическое исследование при эпикондилитах занимает важное место. Рентгенологический метод помогает дифференцировать эпикондилит со сходными по клинической картине другими заболеваниями локтевого сустава, как-то: деформирующим остеоартрозом, невритом, миозитом и бурситом. Особое значение он, естественно, приобретает при решении профпатологических и спорных экспертных вопросов.
При рентгенологическом исследовании в одних случаях определяются костные изменения в виде ограниченной краевой резорбции кортикального слоя надмыщелка или наружного суставного края плеча. Иногда кортикальная каемка сохранена, а участок резорбции лежит в кости рядом. Размеры его не превышают 1—2 см, контуры нечеткие, и он постепенно переходит в нормальную структуру соседней ткани. При резорбции кортикального слоя контур его неровный, шероховатый.

Схематическое изображение многообразных изменений при эпикондилите плеча.
а — гомогенное уплотнение на широком основании; б — параоссальные обызвествления;
в — шиловидные уплотнения; г — краевая резорбция надмыщелка; д — плоские остеофиты.
В других случаях, наряду с указанными изменениями или без них, определяются многообразные параоссальные обызвествления. Они занимают типичное место рядом с надмыщелком плеча, охватывая его выпуклый контур. Обызвествление имеет форму свисающей капли или запятой, иногда одиночной, а иногда в виде 2—3 мелких скоплений. Тень обызвествления весьма интенсивна, гомогенна, контуры ее четкие.
Обычно из-за сложного профиля надмыщелка и близкого расположения к нему извести тень обызвествления накладывается на тень кости. Только специальными дополнительными проекциями удастся отделить контур надмыщелка от тени обызвествления. К сожалению, просвет между ними столь мал, что он ненадежно устанавливается просвечиванием.
Заболевает один наружный надмыщелок, реже можно видеть изменения во внутреннем, а иногда одновременно поражаются оба. В редких случаях наблюдается двустороннее одновременное или последовательное заболевание. При обследовании нами 233 больных эпикондилитом рентгенологические изменения были установлены у 53,6% обследованных (Н. С. Толстопятова).
Наиболее многочисленную группу — 52% составляли гомогенные бесструктурные, неинтеисивиые уплотнения, повторяющие по форме контуры надмыщелка, к которому они прилежат, размером 0,2—0,4x0,5-1,0 см. Эти уплотнения имеют обычно ровный четкий наружный контур, реже фестончатый.
Следующую группу — 14,4% образовали бесструктурные уплотнения шиловидной формы, основание которых неотделимо от надмыщелка, а вершина обращена дистально или проксимально по ходу сухожилия.
Наряду с бесструктурными параоссальными уплотнениями в ряде случаев (8%) наблюдалось развитие окостенений этих образований с усилением интенсивности их тени и появлением костной структуры. Они располагаются рядом с надмыщелком или сливаются с ним костной связью — широким или узким основанием. Иногда их местная структура переходит в костный рисунок надмыщелка. Для появления окостенения требуется обычно длительное время (2—6 лет).
Краевая резорбция надмыщелка иногда являлась или единственным проявлением эпикоидилита, или сочеталась с параоссальными уплотнениями.
Реже (4,8%) встречались лежащие отдельно от надмыщелка овальной или округлой формы гомогенные, бесструктурные уплотнения, размеры которых не превышают 0,2—0,4 см. Целесообразно привести одно наблюдение.
Штамповщица, 49 лет. Два месяца тому назад у нее заболел левый локоть.
Объективно: припухлость и локализованная болезненность внутреннего надмыщелка левого плеча.
На рентгенограмме левого локтевого сустава определяется характерная картина внутреннего и наружного эпикоидилита в виде параоссальных обызвествлений по соседству с палмыщелками. Больная продолжала выполнять работу штампопщицы, нагружая преимущественно здоровую правую руку. Через 10 месяцев вслед за левым локтем заболевает правый локоть. На рентгенограмме правого локтевого сустава явления те же, что и слева.
Больная оставила штамповку. Руки постепенно перестали болеть. Через 6 лет жалобы отсутствуют. Пальпация надмыщелков безболезненна. На рентгенограмме локтевых суставов по-прежнему определяются параоссальные окостенения надмыщелков плеча.
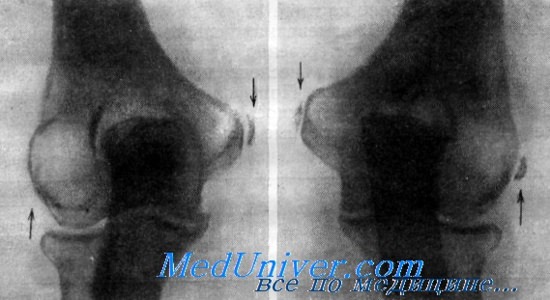
Рентгенограмма локтевых суставов. Наружный и внутренний эпикондилит с обеих сторон у 49-летней штамповщицы.
Рентгенологические изменения при эпикоидилитах зависят от профессионального стажа. Однако иногда и при небольшом стаже, в пределах 2—3 месяцев, уже определяются явные изменения, в то время как у лиц, с продолжительностью заболевания свыше 3 лет, рентгенологически может быть нормальная картина.
Все же чем больше времени проходит от начала заболевания, тем чаще обнаруживаются рентгенологические симптомы эпикондилита.
Рентгенологические изменения, следовательно, присоединяются к клиническим. Естественно, что отрицательные данные первого рентгенологического исследования не могут быть доводом против эпикондилита. При упорном клиническом течении повторное рентгенологическое исследование раньше или позже устанавливает характерные изменения.
Практически важно, что у части больных рентгенологические изменения обнаруживаются в относительно ранние сроки, спустя 2—6 месяцев от начала болезни.
Повторное рентгенологическое обследование больных, проведенное спустя 1 и 3 года, показывает, что морфологические изменения у половины больных прогрессируют, а у другой половины остаются без изменений. Это прогрессирование выражается как в увеличении размеров уплотнений и окостенения их, так и в появлении уплотнений, ранее неустановленных.
Таким образом, у рабочих с клинически выраженным эпикондилитом рентгенологические изменения обнаруживаются в 60%. При этом «несколько чаще встречается краевая резорбция и реже параоссальные обызвествления и остеофиты. При повторных исследованиях рентгенологически отрицательных случаев позднее можно наблюдать отложение известковых масс. Большей частью рентгенологические изменения при эпикондилите при повторных исследованиях через 5 и 8 лет, т. е. много времени спустя после клинического выздоровления, остаются без существенных перемен.
Проведенные исследования в нашем отделении (Д. С. Кузьмин, Н. С. Толстопятова) склоняют нас рассматривать эпикондилит как параоссалыюе обызвествление, которое может быть связано с суставной сумкой, связками сустава и сухожилиями мышц на месте бывших кровоизлияний в результате хронической микротравматизации. Исследования других авторов свидетельствуют о том, что эти обызвествления не связаны с расположенной здесь слизистой сумкой, а локализуются в клетчатке, окружающей сухожилия и связки.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Женщина средних лет. В анамнезе, раньше, травма. Беспокоят боли в локте. Ваше мнение? 







![]()
Отрыв коркового слоя боковой поверхности наружного надмыщелка плечевой кости.
![]()
Отрыв коркового слоя боковой поверхности наружного надмыщелка плечевой кости.
Травма. раньше. все то, что мы видим - последствия. как по мне. Не есть ли это признаки эпикондилита?
![]()
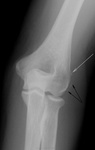
Светлая стрелочка, то, вполне мочжет быть откал фрагмента "кортикалочки", а, вот черные стрелочки, то мягких тканях. ЧТО?
И мал - мал остеопороз в области соответствующего мышелка и надмыщелка, на мой взгляд, имеет место быть.
![]()
Стрелочка указывает на т.н. "шпору" . что является характекрным для эпикондилита - оссификат у места прикрепления мышцы, насколько я понимаю.
![]()
Рентгенологические признаки наружного эпикондилита плеча бывают двух видов.
Во-первых, они проявляются в виде ограниченной краевой резорбции кортикального слоя надмыщелка или наружного суставного края плеча, причем контур кортикального слоя шероховатый, неровный.
Во-вторых, наряду с изменениями в кортикальном слое или без них, определяются разнообразные параоссальные обызвествления, занимающие типичное место рядом с надмыщелком плеча и охватывающие его выпуклый контур. Эти обызвествления имеют форму запятой, заостряющейся к периферии, или капли.
Параоссальные тени весьма интенсивны, гомогенны, контуры их четкие. Тень обызвествления обычно накладывается на контур кости, но довольно часто удается видеть, что контур надмыщелка находится на некотором расстоянии от тени параоссального обызвествления. Изредка в области надмыщелка образуется узура. На схематическом рис. представлены варианты рентгенологических симптомов наружного эпикондилита плеча.
При повторных рентгенологических исследованиях, проведенных с большими интервалами, нередко удается отметить, что морфологические признаки эпикондилита прогрессируют в размерах и интенсивности плотности, хотя клинические признаки эпикондилита стали менее выраженными или вовсе исчезли. Рентгенологические признаки эпикондилита плеча (в отличие от таковых при плече-лопаточном периартрите) отличаются стойкостью и остаются отчетливо выраженными даже в случаях полного клинического выздоровления. На основании наблюдений, проведенных у оперированных больных, считается, что параоссальные обызвествления при эпикондилите плеча локализуются в тканях, непосредственно прилегающих к надмыщелку плеча, — связках, сухожильных волокнах и мышцах— и образуются на месте бывших кровоизлияний, возникших в результате микротравматизации.
Рис.Схематическое изображение различных рентгенологических картин при эпикондилите плеча.
а — гомогенное уплотнение на широком основании; 6 — параоссальное обызвествление; в — шиповидные уплотнения; г — краевая резорбция надмыщелка; д — плоские остеофиты.
Рентгенологическое исследование наружного эпикондилита плеча имеет весьма существенное значение для диагностики и дифференциальной диагностики.
Содержание
- 1 Общие сведения
- 2 Рентгенологические признаки наружного эпикондилита
- 3 Примечания
- 4 См. также
Общие сведения
Впервые рентгенологические исследования при эпикондилите плеча выполнил Momburg (1910), который считал, что самым характерным признаком этого заболевания является периостит. [1] Bergman (1924) утверждал, что рентгенологическое исследование может выявить некоторые признаки эпикондилита плеча только в случаях, когда заболевание длится более полугода, а в случаях более ранних обычно видимых на рентгенограмме изменений не выявляется. Д. С. Кузьмин (1940) на основании рентгенологического исследования 55 больных эпикондилитом плеча приходит к выводу, что имеется прямая зависимость между частотой видимых на рентгенограмме изменений, профессиональным стажем больных и давностью заболевания. У 24 больных рентгенологических изменений не найдено, у 18 больных найдены костные изменения в виде очаговой резорбции корки надмыщелка и мыщелка плечевой кости, у 13 больных определялись уплотнения в мягких тканях вблизи надмыщелка плеча. Д. С. Кузьмин обращает внимание на то, что у каждого четвертого больного с эпикондилитом плеча параллельно с изменениями, присущими эпикондилиту, имелись изменения в самом локтевом суставе по типу деформирующего артроза, а также образование шпор локтевого отростка. Wiesner (1952) при рентгенологическом обследовании 116 больных эпикондилитом плеча только у 13 выявил изменения в виде периостальных наслоений. Н. С. Толстопятова (1961) при обследовании 233 больных наружным эпикондилитом плеча различной давности нашла у 125 из них рентгенологические изменения, причем отметила совершенно отчетливую зависимость частоты и выраженности этих изменений от давности заболевания; реже всего они встречались у больных, страдавших эпикондилитом плеча до 3 месяцев, чаще всего — у болевших более 3 лет.
Рентгенологическое исследование проведено Элькиным М.А. и соавторами у 507 наших больных, и на основании этих наблюдений представляется возможным оценить значение этого исследования для диагностики, в особенности ранней, наружного эпикондилита плеча. Прежде всего отмечается отчетливо выраженная прямая зависимость частоты положительных рентгенологических симптомов эпикондилита в зависимости от давности заболевания в первые месяцы заболевания положительные рентгенологические признаки наружного эпикондилита плеча выявляются только у 58 из 176 больных (32,9%) и, таким образом, существенного значения для ранней диагностики не имеют. А. В. Гринберг считает, что рентгенологические изменения при эпикондилитах плеча зависят от профессионального стажа. Подобной зависимости Элькин М.А. и соавторы не отметили. От стажа работы зависит частота заболеваемости в определенных профессиональных группах, но это уже совсем другое дело. [2]
Рентгенологические признаки наружного эпикондилита

Рентгенологические признаки наружного эпикондилита плеча бывают двух видов. Во-первых, они проявляются в виде ограниченной краевой резорбции кортикального слоя надмыщелка или наружного суставного края плеча, причем контур кортикального слоя шероховатый, неровный. Во-вторых, наряду с изменениями в кортикальном слое или без них, определяются разнообразные параоссальные обызвествления, занимающие типичное место рядом с надмыщелком плеча и охватывающие его выпуклый контур. Эти обызвествления имеют форму запятой, заостряющейся к периферии, или капли (рисунок выше).

Параоссальные тени весьма интенсивны, гомогенны, контуры их четкие. Тень обызвествления обычно накладывается на контур кости, но довольно часто удается видеть, что контур надмыщелка находится на некотором расстоянии от тени параоссального обызвествления. Изредка в области надмыщелка образуется узура. На схематическом рисунке представлены варианты рентгенологических симптомов наружного эпикондилита плеча.
При повторных рентгенологических исследованиях, проведенных с большими интервалами, нередко удается отметить, что морфологические признаки эпикондилита прогрессируют в размерах и интенсивности плотности, хотя клинические признаки эпикондилита стали менее выраженными или вовсе исчезли. Рентгенологические признаки эпикондилита плеча (в отличие от таковых при плече-лопаточном периартрите) отличаются стойкостью и остаются отчетливо выраженными даже в случаях полного клинического выздоровления. На основании наблюдений, проведенных у оперированных больных, мы считаем, что параоссальные обызвествления при эпикондилите плеча локализуются в тканях, непосредственно прилегающих к надмыщелку плеча, — связках, сухожильных волокнах и мышцах— и образуются на месте бывших кровоизлияний, возникших в результате микротравматизации.
В параоссальных отложениях при эпикондилите плеча отмечают метапластические образования костной ткани, что только подтверждает их связь с экстравазатом. П. В. Сиповский отмечает способность фокусов кровоизлияний активизировать местные тканевые процессы в сторону появления в них остеопластических потенций, причем наиболее благоприятные условия для оссификации экстравазатов создаются в предварительно поврежденной мышечной ткани. Рассматривая начальные явления наружного эпикондилита плеча как следствие множественных надрывов мышц и связок в зоне надмыщелка плеча, нетрудно объяснить и появление параоссальных образований, состоящих из солевых отложений и способных частично к оссификации.
Среди больных с отчетливыми рентгенологическими признаками наружного эпикондилита плеча у 11,3% обнаруживаются также рентгенологические признаки деформирующего артроза локтевого сустава, а у некоторых выявлеется картина расслаивающего остеохондрита. Подавляющая часть этих больных, и среди них все с расслаивающим остеохондритом, длительно подвергалась действию вибрации (обрубщики, электролизники алюминиевых заводов).
Эпикондилит и его лечение
Некоторые кости скелета, в частности, плечевая и бедренная, в области суставных поверхностей коленного и плечевого сустава имеют мыщелки и специфические костные образования, участвующие в формировании сустава. На поверхности мыщелков расположены другие костные возвышения – надмыщелки, по-латыни – эпикондилусы. Надмыщелки не участвуют в формировании сустава, но служат местом прикрепления близлежащих мышц. Эпикондилит – воспаление надмыщелков и близлежащих сухожильных и мышечных тканей.
В клинической практике чаще всего наблюдается плечевой эпикондилит. По сути это эпикондилит локтевого сустава. Ведь плечевой мыщелок и надмыщелки расположены в зоне эпифиза (концевого отдела) плечевой кости, который наряду с соответствующим отделом локтевой кости образует локтевой сустав. В плечевой кости выделяют два надмыщелка – внутренний (медиальный) и наружный (латеральный). Соответственно этому, эпикондилит может быть медиальным и латеральным.
К медиальному эпикондилусу крепятся сухожилия мышц-сгибателей локтевого, лучезапястного сустава и пальцев кисти. Эти же мышцы осуществляют вращение внутрь (пронацию) кисти и предплечья. Наружная, латеральная группа мышц предплечья и кисти с помощью сухожилий прикрепляется к наружному надмыщелку. Эти мышцы, напротив, разгибают локоть, кисть и ее пальцы, обеспечивают вращение наружу (супинацию) кисти и предплечья.
Причины эпикондилита локтевого сустава заключаются в постоянной травматизации сухожилий при несильных, но часто повторяющихся нагрузках на сустав. Механизм этого процесса до конца не изучен. Считается, что постоянная нагрузка на мышцы, сопровождающаяся трением сухожилия о кости надмыщелков, приводит к микротравмам в виде разрывов отдельных сухожильных волокон. Впоследствии разрывы сменяются рубцами. В надкостнице эпикондилуса и в близлежащем участке сухожилия развиваются дегенеративные изменения. Впоследствии дегенерация сменяется воспалением.
Существуют группы риска – категории людей, которые по роду деятельности в наибольшей степени подвержены эпикондилиту.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Наибольший уровень заболеваемости эпикондилитом наблюдается в возрастной группе от 30 до 60 лет. Причем наружный эпикондилит встречается в несколько раз чаще, чем внутренний. У правшей эпикондилит поражает правый локтевой сустав, у левшей – левый. Болезнь протекает хронически с периодическими обострениями. Симптомы эпикондилита в наибольшей степени выражены именно в фазу обострения.
Пациенты жалуются на боль в области воспаленного надмыщелка. Боль иногда жгучая, интенсивная, имеет четкую локализацию. Боль возникает при движении в локтевом и лучезапястном суставах. В случае воспаления латерального надмыщелка боль провоцирует супинация и разгибание кисти в локтевом и лучезапястном суставе. Пронация и сгибание усиливают боль при медиальном эпикондилите. Пальпация (прощупывание) воспаленных надмыщелков резко усиливает боль. Однако покраснение кожи и отека в зоне воспаления не возникают.
Для эпикондилитов характерны симптомы рукопожатия, кофейной чашки, кулака. Попытка поднять наполненную жидкостью чашку, пожать руку, сжать пальцы в кулак, совершать хватательные движения вызывают боль в воспаленных надмыщелках. Иногда боль с надмыщелков иррадиирует (отдает) в соответствующие группы мышц. Примечательно, что боль в эпикондилусах возникает только при активных движениях. Пассивные движения, когда врач сгибает локоть или кисть пациента, безболезненны. Но сопротивление пассивным движениям со стороны пациента также вызывает боль. При хроническом, длительно текущем эпикондилите характер боли меняется – она становится тупой, ноющей. Стойкие ограничения объема движений в локтевом суставе со временем осложняются атрофией мышц и снижением чувствительности в предплечье и кисти.
На время активной фазы воспаления надмыщелков требуется максимально ограничить нагрузку на локтевой сустав. Для иммобилизации (обездвиживания) сустава вполне подойдет обычная косыночная повязка. Но лучше использовать специальные ортопедические приспособления – ортезы. Медикаментозное лечение эпикондилита предполагает использование нестероидных противовоспалительных средств (НПВС) в гелях и в мазях с Диклофенаком, Вольтареном, Индометацином. Эти средства устраняют боль и воспаление.
Наряду с НПВС хорошо зарекомендовали себя стероидные препараты – Кеналог, Бетаметазон, Дипроспан. Эти средства вводятся местно, непосредственно в зону воспаленного надмыщелка, где они и оказывают свое действие. Наряду с инъекциями стероидов проводятся местные блокады Новокаина, Лидокаина. Правда, эти средства только устраняют боль, но никак не влияют на воспалительный процесс.
В дополнение к медикаментам проводится лечебная физкультура. Причем упражнения здесь выполняются щадяще – силовые нагрузки здесь противопоказаны. Осуществляют круговые движения в плечевых суставах, сгибание-разгибание в локтях, сжимание кулаков. После улучшения состояния и уменьшения боли можно приступать к физиотерапевтическим процедурам – электрофорезу, магнитотерапии, парафинолечению. Хорошо лечит эпикондилит ударно-волновая терапия – воздействие на воспалительный очаг ультразвуковых волн заданной частоты.
Более подробно о лечении эпикондилита можно почитать тут
Массаж всей верхней конечности укрепляет мышцы и сухожилия, способствует усилению местного кровообращения. Полностью избавиться от эпикондилита, как и от всякого хронического дегенеративного воспалительного процесса, нельзя. Но добиться длительного затихания (ремиссии) воспалительного процесса и продолжать заниматься привычной работой — вполне возможно.
Еще статьи про эпикондилит
Эпикондилит плеча — заболевание, которое проявляет себя при мышечном перенапряжении и микроповреждении. Зона локализации травмы — надмыщелки плечевой кости.
Наряду с болезнью плечевого сустава, встречается эпикондилит коленного сустава, который также наблюдается у спортсменов.
Наиболее подвержен возникновению патологии мужской пол, нежели женский. Первые симптомы и признаки возникают после сорока лет жизни мужчины. Если эпикондилит плеча развивается у профессионального спортсмена, признаки могут возникнуть раньше.
В медицине существует разделение патологии на:
- Травматическую. В результате травматического эпикондилита возникают микротравмы в том месте, где прикрепляются мышцы и сухожилия к кости. Подвержены травматическому виду заболевания люди, занимающиеся тяжелым трудом и спортсмены. Также, как причину, провоцирующую развитие такой патологии, можно отметить наличие деформирующего артроза локтевого сустава, патологических состояний локтевого нерва, остеохондроза шеи.
- Посттравматическую. Развитие посттравматической патологии наблюдается после растяжения, вывиха либо иного патологического процесса сустава. Как правило, развитие патологии наблюдается в результате несоблюдения предписаний, которые дал врач на реабилитационный период после вывиха или растяжения.
В том случае, когда человек после снятия бандажа производит нагрузку на этот сустав, развитие посттравматического эпикондилита расценивается в качестве осложнения после травмы.
Какие симптомы эпикондилита плечевого сустава проявляются в первую очередь? Как правило, симптомы являются следующими:
Как правило, латеральный эпикондилит плеча — состояние хроническое. Затихания болезненных проявлений можно достигнуть уже спустя неделю после обеспечения покоем пораженных мышц. Но при возобновлении физических нагрузок симптомы боли могут возвратиться с большей вероятностью.
Прежде чем назначать лечение, врач проводит процедуры диагностики. К таковым можно отнести:
Динамометрия проводится на обеих руках. Для более точной диагностики процедуру нужно проделать в количестве трех раз. В результате динамометрии можно наблюдать выраженность силового снижения сжатия кисти на пораженной руке.
Можно отметить повышенную температуру кожного покрова в области надмыщелка.
Ранняя стадия патологии не способна проявлять какие-либо изменения на рентгенографическом снимке. Последующие стадии позволяют выявить воспалительный процесс и уплотнение на снимке.
4. Личный осмотр.
Врач проводит личный осмотр путем пальпации, при котором человек чувствует боль. Также врач выясняет моменты, когда начались такие симптомы и с какими промежутками времени они стихают.
5 Дифференцирование с иными патологиями.
Эпикондилит можно легко спутать с развитием артрита плеча, бурсита, остеоартроза. Симптоматика в этих случаях довольна схожая. Артрит проявляет боли как при активном, так и при пассивном движении плечом. При эпикондилите человек не ощущает боль при движениях плечом.
Врач может назначить лечить патологию таким лекарственным средством, как Димексид. 
Раствор препарата Димексид используют при диагностировании различных дисфункций опорно-двигательной системы. Также можно отметить препарат Димексид, как средство лечения эпикондилита.
Димексид используют в качестве компресса. При этом препаратом Димексид смачивают салфетку или отрезок ткани и накладывают на пораженный сустав и локоть. После наложения салфетки, смоченной препаратом Димексид, сверху нужно пораженное предплечье и локоть обмотать с помощью полиэтилена или хлопчатобумажной ткани.
Лекарственное средство Димексид используют каждый день, особенно перед сном. Димексид поможет избавиться от симптомов боли. Также препарат Димексид способствует устранению отечности.
Лечение эпикондилита путем проведения блокады врач назначает для устранения сильной боли, а также, если имеется запущенное и хроническое воспаление. Блокада может содержать в себе Лидокаин, Новокаин и Гидрокортизон. Как правило, количество блокад с использованием таких средств, как Новокаин и Гидрокортизон, достигает четырех сеансов.
Рассмотрим подробнее, какой вид эпикондилита требует проведения блокады:
1. Лечить латеральный эпикондилит врач может назначить путем проведения блокады, применяя средства Новокаин и Гидрокортизон в зоне наблюдения наиболее сильной боли. При этом нужно учесть некоторые правила:
- перед проведением блокады кожный покров нужно обработать, используя антисептический раствор;
- после проведения блокады обязательно наложение бандажа на срок до трех дней.
![]()
2. Лечить медиальный эпикондилит необходимо так же, как и латеральный тип болезни. Кожный покров следует предварительно обработать с помощью антисептика, после чего провести блокаду с использованием таких средств, как Новокаин и Гидрокортизон, в области максимального проявления боли.
Медиальный тип патологии имеет свои сложности в лечении. Нужно учесть, что в зоне медиального надмыщелка наблюдается сосредоточение локтевого нерва. Именно поэтому лечение такой патологии, как медиальный эпикондилит, с помощью проведения блокад должен осуществлять опытный хирург. В противном случае, можно вызвать пункционные повреждения локтевого нерва.
Врач может назначить гипс для наложения на поврежденную руку. Гипс необходим для обеспечения неподвижности поврежденного сустава. Как итог — гипс помогает быстрому устранению болезненных проявлений.
Правильная иммобилизация зависит не только от того, наложен ли гипс, а от того, насколько правильно это сделано. Не только локоть и локтевой сустав нужно обездвиживать, но и саму кисть. 
Так, гипс необходимо накладывать в такой последовательности: нижняя плечевая треть – предплечье — локоть — кончики пальцев. Гипс следует накладывать так, чтобы область предплечья находилась под углом в 90°.
Нельзя с точностью утверждать, что гипс, а точнее, иммобилизация с его помощью приведет к полному устранению патологии. Гипс нельзя рассматривать как самостоятельное средство устранения болезни. Следовательно, иммобилизация и гипс — лишь вспомогательный метод лечения эпикондилита.
Врач при диагностировании патологии назначает проведение физиопроцедур. Острый период заболевания предполагает такие процедуры:
- Проведение магнитотерапии.
- Использование диадинамотерапии.
- Применение лазеротерапии.
В период ремиссии врач назначает такие процедуры, как:
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Ударно-волновая терапия.
- Фонофорез.
- Электрофорез.
- Парафиновые аппликации и криотерапия.
Парафинолечение назначают по истечении четырех недель после того, как проведена иммобилизация и новокаиновая блокада. 
Не менее действенно проведение массажа, грязелечения, влажных и сухих воздушных ванн. Также показана лечебная физкультура.
В том случае, когда консервативное лечение не принесло желаемого выздоровления, врач назначает оперативное вмешательство. Операция показана при непрекращении болезненных проявлений на протяжении четырех месяцев. Операцию проводят с применением проводникового или общего наркоза.
С давних времен эпикондилит лечили народными средствами. К таковым можно отнести:
Рецепт 1 — Использование компрессов из ледяного чая назначают при стадии обострения. Для приготовления компресса нужно заварить зеленый чай, процедить, остудить, перелить в пакет и заморозить. Использовать компресс из замороженного чая до того времени, пока чай не растает.
Рецепт 2 — Применение голубой глины. Назначают компрессы из глины в период ремиссии.
Лечение эпикондилита может быть весьма успешным при своевременном выявлении патологии.
Читайте также: