Что такое дерматополимиозит симптомы

Заболевания соединительной ткани — это довольно частое явление. Одна из таких болезней — дерматомиозит.
Недуг может возникнуть в любом возрасте. Не зависит от половой принадлежности — проявляется как у женщин, так и у мужчин. Симптомы дерматомиозита разнообразны. Зависят от того, какие органы и системы затронуты патологическим процессом.
Современная медицина позволяет диагностировать это заболевание на ранних этапах, когда назначенное лечение будет наиболее эффективным.
Что это такое?
Дерматомиозит — тяжелое прогрессирующее системное заболевание соединительной ткани, скелетной и гладкой мускулатуры с нарушением её двигательной функции, кожных покровов в виде эритемы и отёка сосудов микроциркуляторного русла с поражением внутренних органов, нередко осложняющееся кальцинозом и гнойной инфекцией.
У 25–30 % больных кожный синдром отсутствует. В этом случае говорят о полимиозите (ПМ).
Причины развития
На сегодняшний день точных причин, которые могут спровоцировать возникновение дерматомиозита, не существует. Ученые-медики отнесли данный тип патологии к мультифакториальной группе заболеваний (с наследственной предрасположенностью). Огромную роль в развитии заболевания играют:
Другими предрасполагающими факторами являются:
- переохлаждение организма.
- солнечный / тепловой удар.
- травмы физического и психического типа.
- наследственная предрасположенность.
- обострение очаговой инфекции.
- аллергия на лекарственные препараты.
С учетом того, что факторов, которые могут спровоцировать развитие синдрома Вагнера (дерматомиозит), слишком много и они различны, ученые приняли решение распределить заболевание по классам.

Классификация и стадии
В зависимости от этиологического фактора, спровоцировавшего развитие дерматомиозита, выделяют следующие его формы:
- Идиопатическая форма, то есть это такой дерматомиозит, причины которого не установлены. Его диагностируют в 30-40% случаев. Он часто развивается после постановки плановой вакцины. Если идиопатическая форма болезни манифестирует у ребенка, то ее называют ювенальной. У больных с такой формой патологии снижается функционирование половых желез, надпочечников и гипоталамуса. Скелетные мышцы становятся слабыми, страдает кожа и слизистые оболочки.
- Вторичный опухолевый (паранеопластический) дерматомиозит. Он манифестирует из-за формирования злокачественных опухолей в организме. Диагностируется такая форма болезни преимущественно у пожилых пациентов. На коже появляются элементы сыпи, имеющие фиолетовый окрас. Проксимальные мышцы ослабевают, Вокруг глаз заметны отеки лилового цвета. Симптомы вторичного дерматомиозита могут напоминать симптомы первичного дерматомиозита, но при опухолевой форме болезни терапия будет неэффективной.
- Детский (ювенальный) дерматомиозит. Он диагностируется в 20-30% случаев. У больных выявляется кальциноз мышечных тканей. Сама болезнь имеет острое начало, которое сопровождается болями в мышцах, повышением температуры тела и высыпаниями.
- Смешанный дерматомиозит, который сочетается с другими заболеваниями соединительной ткани.
В зависимости от характера течения болезни различают острый, подострый и хронический дерматомиозит.
Стадии развития дерматомиозита:
- Продромальная стадия. Симптомы болезни яркие, они могут сохраняться в течение нескольких дней или нескольких месяцев.
- Манифестная стадия. У больного развиваются кожные, мышечные и другие симптомы патологии.
- Дистрофическая стадия. Она является самой тяжелой, так как при ней страдает организм в целом.
Симптомы и первые признаки
Один из самых ранних неспецифических признаков дерматомиозита – слабость мышц нижних конечностей, которая с течением времени постепенно усиливается. Также манифестному периоду заболевания могут предшествовать синдром Рейно, полиартралгии, кожные высыпания.
Основной симптом дерматомиозита (см. фото) – поражение скелетной (поперечно-полосатой) мускулатуры. Клинически это проявляется нарастающей слабостью мышц шеи, верхних конечностей, что со временем затрудняет выполнение самых обычных, рутинных действий. При тяжелом течении заболевания из-за выраженной слабости мышц больные утрачивают способность к передвижению и самообслуживанию. По мере прогрессирования дерматомиозита в патологический процесс втягиваются мышцы глотки, верхнего отдела пищеварительного тракта, диафрагмы, межреберные мышцы. В результате возникают:
- расстройства речевой функции;
- дисфагия;
- нарушения вентиляции легких;
- рецидивирующая застойная пневмония.
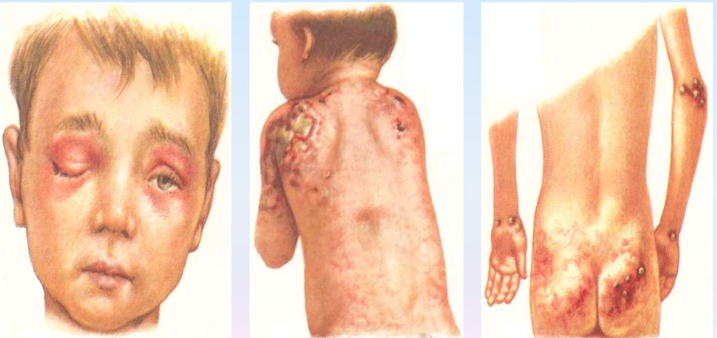
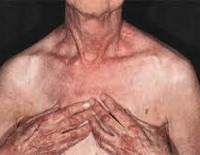
Для дерматомиозита характерны кожные проявления:
- эритематозно-пятнистая сыпь;
- периорбитальный отек;
- симптом Готтрона (околоногтевая эритема, исчерченность ногтевой пластинки, покраснение ладоней, эритематозные шелушащиеся пятна на коже пальцев);
- чередование участков атрофии кожи и гипертрофии, пигментации и депигментации.
Поражение слизистых оболочек на фоне дерматомиозита приводит к развитию:
- гиперемии и отечности стенок глотки;
- стоматита;
- конъюнктивита.
К системным проявлениям дерматомиозита относятся поражения:
- суставов (фаланговых, лучезапястных, локтевых, плечевых, голеностопных, коленных);
- сердца – перикардит, миокардит, миокардиофиброз;
- легких – пневмосклероз, фиброзирующий альвеолит, интерстициальная пневмония;
- органов желудочно-кишечного тракта – гепатомегалия, дисфагия;
- нервной системы – полиневрит;
- почек – гломерулонефрит с нарушением выделительной функции почек;
- эндокринных желез – снижение функции половых желез и надпочечников.
По сравнению с взрослыми пациентами у детей дерматомиозит начинается более остро. Для продромального периода характерны:
- общее недомогание;
- повышение температуры тела;
- миалгии;
- снижение мышечной силы;
- артралгии;
- общая слабость.
Клиническая картина ювенильного дерматомиозита сочетает признаки поражения различных органов и систем, но наиболее ярко выражены воспалительные изменения со стороны кожных покровов и мышц.
У детей и подростков на фоне дерматомиозита могут образовываться внутримышечные, внутрифасциальные и внутрикожные кальцификаты, обычно локализующиеся в проекции крупных суставов, ягодиц, плечевого пояса и области таза.

Осложнения
Если человек не получает лечения, то повышается вероятность развития таких осложнений, как:
- Формирование пролежней и трофических язв.
- Контрактуры, деформации костной ткани.
- Анорексия.
- Кальциноз.
Если болезнь имеет длительное течение, то она начинает угрожать жизни пациента.
Повышается вероятность развития таких опасных патологий, как:
- Пневмония, которая будет спровоцирована трудностями в проглатывании пищи. В дыхательные пути больного будут попадать частички пищи и приводить к их воспалению. Кашель вытолкнуть инородные тела не помогает. Вокруг них формируется воспаление, которое способно захватывать большие участки легкого.
- Нарушение сердечного ритма, обусловленное застойной сердечной недостаточностью. Кровообращение замедляется, в сосудах начинают формироваться тромбы. Они закупоривают их и могут стать причиной отмирания тканей, которые питают пораженные сосуды.
- Язвенные дефекты органов ЖКТ с кровотечением. Может пострадать желудочная стенка, кишечник. Это приведет к развитию перитонита и гибели больного.
Если больной будет получать лечение, то грозных последствий патологии удастся избежать, в отличие от миопатии Дюшена.
Диагностика болезни
Диагностика дерматомиозита включает в себя сбор данных по симптомам, а также проведение опроса, лабораторных и инструментальных исследований. К таковым исследованиям относятся:
- Рентген. Посредством рентгена определяются наличие кальцинатов, увеличение размеров сердечной мышцы и признаки остеопороза.
- Анализ крови. Посредством анализа выявляется состав креатинфосфокиназа, альдолазы и СОЭ. По повышенному количеству этих составляющих врач определяет наличие заболевания.
- Электрокардиография. Это исследование позволяет определить наличие нарушений проводимости и аритмий.
- Спирография. Позволяет выявить наличие дыхательной недостаточности.
- Иммунологическое исследование. Выявляется высокий титр ревматоидного фактора.
- Биопсия мышц. Если же все вышеперечисленные исследования не позволяют построить картину заболевания, тогда решающим методом является проведение биопсии. Она проводится под местным наркозом, у больного с помощью специального приспособления взимается образец участка мышечной ткани для исследования. После взятия образца проводится микроскопическое изучение для определения наличия воспаления.
После того как диагноз будет поставлен, врач примет соответствующее решение по выбору методики лечения недуга.

Как лечить дерматомиозит
Препаратами выбора в лечении больных с дерматомиозитом являются глюкокортикостероиды. Это вещества с высокой противовоспалительной активностью. Особенно эффективны они при назначении в адекватной для стадии заболевания дозе, желательно на ранних сроках.
Основным глюкокортикостероидом в лечении дерматомиозита является преднизолон. Его назначают в таблетках, в дозе до 100 мг в сутки, в 4-6 приемов. Обычно за 1-2 недели терапии гормонами состояние больного значительно улучшается: восстанавливается тембр голоса, больной перестает поперхиваться при еде, уменьшаются отеки, боли и слабость в мышцах.
После достижения максимального эффекта дозу преднизолона начинают постепенно снижать. Это делается для того, чтобы найти то количество таблеток в день, которое поможет пациенту сохранять удовлетворительное состояние и избегать периодов обострения.
К сожалению, преднизолон, как и другие глюкокортикостероиды, имеет ряд побочных эффектов:
- Образование эрозий и язв в желудке и двенадцатиперстной кишке.
- Присоединение инфекций.
- Повышение уровня сахара в крови.
- Кардиомиопатия.
- Панкреатит и панкреонекроз.
- Артериальная гипертензия.
- Психозы (особенно у женщин климактерического возраста).
Иммунодепрессанты назначаются для борьбы с иммунной системой, которая поражает собственные ткани. Лекарством выбора является азатиоприн. Назначают его по 2-3 мг на кг массы тела пациента. Азатиоприн обычно вводят в схему лечения, если терапия одним преднизолоном не дает желаемого эффекта.
Профилактика
Специфическая профилактика не разработана. К первичной профилактике относится избегание факторов риска развития заболевания, общая закалка организма. При выявлении симптомов профилактика сводится к предотвращению рецидивов и осложнений.
Прогноз для жизни
При запущенном течении дерматомиозита летальность в первые 2 года развития заболевания достигает 40%, главным образом, вследствие поражения дыхательной мускулатуры и желудочно-кишечных кровотечений. При тяжелом затяжном характере дерматомиозита развиваются контрактуры и деформации конечностей, приводящие к инвалидности.
Своевременная интенсивная кортикостероидная терапия подавляет активность заболевания и существенно улучшает долгосрочный прогноз.

Общие сведения
Дерматомиозит или по-другому — болезнь Вагнера является тяжелым диффузным прогрессирующим системным заболеванием соединительной ткани, поражающим скелетную и гладкую мускулатуру, микроциркуляторную систему сосудов, внутренние органы и кожные покровы. Приводит к замене функциональных структур на фиброзные.
Клиническая картина выражается в виде двигательной дисфункции, васкулита, отеков, эритемы, гиперкератоза и может быть:
- острой, начинающейся с лихорадки и запоминающегося развития симптомов, без лечения приводит к летальному исходу спустя 2-3 мес., вызванному полным обездвиживанием и тяжелой сердечно-легочной недостаточностью;
- подострой– с постепенным нарастанием на протяжении нескольких лет мышечной слабости, артралгии, эритемы, изменений во внутренних органах;
- хронической– с доброкачественным исходом, имеющим циклическое течение и длительные ремиссии, отличается наличием локальных атрофических и склеротических изменений мышц и кожных покровов, причем во внутренних органах происходят компенсированные изменения.
В результате дерматополимиозит приводит к осложнениям – фиброзу, кальцинозу, атрофии и гнойным инфекциям.
Болезнь Вагнера встречается редко – 2-6 взрослых особей и 1-2 ребенка на 100 тыс. человек. Патология более распространена в странах на юге Европы. Заболеваемость повышается в весенне-летний сезон, что связывают с инсоляцией — более интенсивным облучением солнечным светом.
Патогенез
Начинается патогенетический процесс с неспецифического воздействия — переохлаждения, избыточной солнечной инсоляции, вакцинации, острой интоксикации, травм и прочих экзогенных факторов. Он связан с наличием инфекционных агентов, внедренных в геном мышечных клеток, изменениями нейроэндокринной реактивности или генетической предрасположенностью — наличием антигенов гистосовместимости HLA, связанных с B8 либо DR3.
При дерматомиозите происходит развитие иммунновоспалительной реакции, направленной на деструкцию измененных внутриядерных структур клеток мускулатуры и кожи. Благодаря перекрестным реакциям в иммунное поражение вовлекаются родственные по антигенам клеточные популяции. Микрофагальные механизмы элиминации из организма иммунокомплексов приводят к активации фиброгенеза и системного воспаления мелких сосудов. Гиперреактивность иммунной системы направлена на разрушение внутриядерного строения вириона, она проявляется наличием в кровотоке антител Mi2, Jo1, SRP, а также аутоантител к ядерным белкам и другим антигенам растворимого типа.
Классификация
Примерно в 25-30% случаев отсутствуют кожные симптомы и тогда говорят о частном случае этого системного заболевания – полимиозите.
В зависимости от происхождения и течения выделяют:
- первичный идиопатический дерматополимиозит;
- вторичный паранеопластический или опухолевый тип встречается у особ старше 55 лет на фоне рака молочной железы, легких, яичников, предстательной железы, матки, желудка, толстой кишки, при гемобластозах и прочих злокачественных новообразованиях;
- ювенильный – детский;
- полимиозит, сочетающийся с прочими диффузными заболеваниями соединительных тканей.
Отличается очаговым кальцинозом таких мягких тканей как мышцы, эпидермис и подкожная жировая клетчатка. Депозиты солей кальция – гидроксиапатиты могут откладываться на поверхности и глубоко, образуя ограниченные единичные или диффузно расположенные узелки и псевдоопухоли. Поверхностные бляшки с кальцинатами вызывают воспалительные реакции окружающих тканей, они нагнивают и отторгаются в виде крошковатой массы.
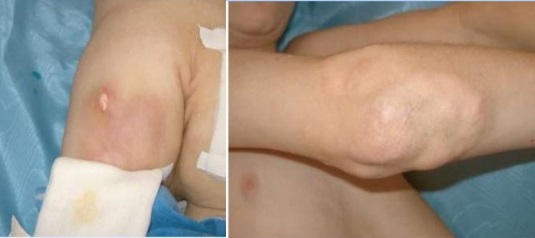
Как и у взрослых наблюдаются классические высыпания и симптом Готтрона. Постепенно нарастающая мышечная слабость начинается с причудливой походки ребенка, которая в дальнейшем еще больше сковывает движения, не давая возможности играть, бегать и обслуживать себя.
Причины
Патология полиэтиологическая, ей предшествует множество факторов:
- латентные инфекционные агенты: вирусы гриппа, парагриппа, гепатита B, пикорнавирусы, парвовирусная инфекция, бактериологические возбудителиболезни Лайма и бета-гемолитические стрептококкигруппы А, простейшие, например, токсоплазмы;
- злокачественные новообразования;
- вакцинирование от тифа, кори, паротита, холеры, краснухи;
- терапия Д-пеницилламинами, гормонами роста.
Симптомы дерматомиозита
Болезнь Вагнера представляет собой целый симпатокомплекс, обусловленный прежде всего генерализованными нарушениями микроциркуляторного кровяного русла и проявляющийся со стороны различных органов и систем, больше всего – со стороны эпидермиса и мускулатуры.
Симптом Готтрона – наличие розовых и ярко-красных шелушащихся папул, бляшек, локализованных на разгибательных поверхностях суставов, таких как: межфаланговые и пястнофаланговые складки, локтевые и коленные сгибы. Неяркие покраснения могут самопроизвольно регрессировать и оказываться полностью обратимыми.
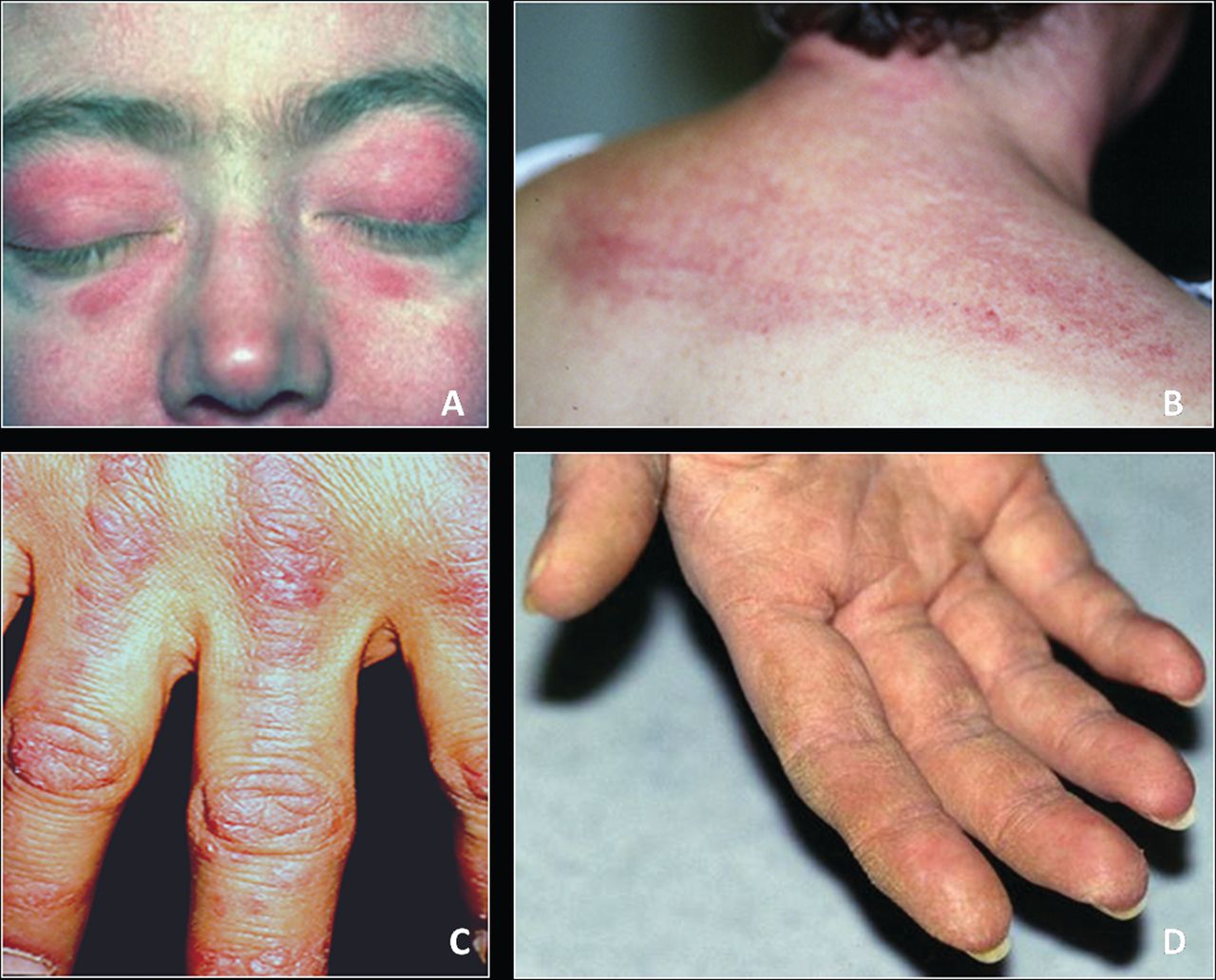
У больных развивается фотодерматит – повышение чувствительности к солнечным лучам открытой поверхности кожи.
Ранним симптомом дерматомиозита считается изменения ногтей – покраснение и разрастание кожи вокруг ногтевой пластинки.
Главные симптомы полимиозита – это атрофия и мышечная слабость, которая обычно симметрична и вовлекает в патологический процесс плечевой и тазовый пояс, сгибатели шеи и мышцы брюшного пресса, проявляется сложностью подъема по лестнице, вставания со стула, удержания головы.
Опаснее всего, когда задеты дыхательные, глазодвигательные и глотательные мышцы, ведь это провоцирует дыхательную недостаточность, дезориентацию и диплопию, трудности во время акта глотания (дисфагия), охриплость и изменения голоса. Воспалительный процесс в мускулатуре может сопровождаться болевым синдромом — миалгией. Нарушения кровоснабжения и трофики вызывает уменьшение мышечной массы, развитие тяжелого некротического миозита, в результате происходит разрастание соединительной ткани в мышечных волокнах и образование уплотнений, а также сухожильно-мышечных контрактур.
Влияние на сердечно-сосудистую систему вызывает не только патологию миокарда — миокардит, но и коронарных сосудов и всех трех оболочек сердца, провоцируя тахикардию, артериальную гипотензию, приглушенность тонов, дилатационную кардиопатию, нарушения сердечного ритма, вплоть до AV-блокады и инфаркта.
Обычно это вторичные осложнения, вызванные гиповентиляцией в результате слабости дыхательных мышц и диафрагмы, развитием инфекции, аспирацией при глотании. Чаще всего они приводят к фиброзирующему альвеолиту, базальному пневмофиброзу, интерстициальной пневмонии и даже метастатическим новообразованиям. Главными проявлениями являются такие симптомы как:
- одышка;
- хрипы;
- непродуктивный кашель;
- цианоз;
- крепитация– хрустящий звук, выявляющийся при аускультации;
- уменьшение объемов и диффузионных характеристик легких.
- скованность движений – вследствие поражения суставов ( артралгии и артрита), что может сопровождаться их припухлостью и болями;
- субфебрильная температура – до 38° в острых фазах;
- развитие гастрита, колита, эрозивно-язвенных поражений и геморрагиипрактически в 50% случаев приводят к утрате веса и спровоцированы изменениями сосудов и нарушениями питания слизистых ЖКТ, проходимости нервных импульсов и перистальтики;
- синдром Рейно – онемение рук и холодные пальцы после действия холода, эмоционального стрессалибо без явных причин, что в итоге вызывает боль и отечность, багрово-красный цвет кожных покровов;
- конъюнктивит, стоматит и другие поражения слизистых;
- умеренная гепатомегалия и незначительные нарушения функции печени;
- лимфаденопатия– наличие плотных распространенных отеков;
- нарушения чувствительности — гиперестезии, гипералгезии, арефлексии, чаще всего вызванные полиневритом;
- гормональный дисбаланс, сопровождающийся функциональными нарушениями работы половых желез и гипофизарно-надпочечниковой системы.
Анализы и диагностика
При подозрении на дерматомиозит необходим первичный осмотр и изучение состояния больного, сбор данных анамнеза и жалоб. В анализах крови можно выявить:
- незначительное повышение СОЭ;
- умеренный лейкоцитоз;
- увеличенное количество миоглобина, фибриногена, креатина, мочевой кислоты, гаптоглобинов, серомукоида, α-2-иγ-глобулинов;
- повышение ферментативной активности, вызванной мышечным распадом, наибольшее диагностическое значение имеет креатинфосфокиназа, лактатдегидрогеназа, АЛТ, АСТ, альдолаза.
При полимиозите важны электромиографические исследования нормальной электрической активности расслабленных мышц, низкоамплитудной — при их произвольных сокращениях, а также изучение коротких, полифазных потенциалов моторных единиц, выявляющих спонтанные потенциалы фибрилляции.
Для подтверждения диагноза следует провести:
- биопсию мышц;
- иммунологические пробы антител Jo 1 к гистидил-транспортной РНКсинтетазе;
- рентгенографию и УЗИ для выявления альвеолита, пневмонии, кальцинатов, остеопорозаили других глубинных изменений.
Лечение дерматомиозита
В основном лечение дерматомиозита медикаментозное. Обычно для ликвидации иммунновоспалительного фиброзирующего процесса назначают:
- глюкокортикоиды;
- цитостатики.
Кроме того, лечение полимиозита может включать симптоматическую коррекцию нарушений работы органов и систем – прием сердечных гликозидов, гепатопротекторов, поливитаминных комплексов, нестероидных противовоспалительных препаратов и средств, улучшающих нервно-мышечную передачу и повышающих метаболические процессы в мышечных тканях. При обнаружении глубинного или поверхностного отложения кальцинатов вводят внутривенно с 5%-раствором глюкозы динатриевую соль этилендиаминтетрауксусной кислоты, которая образует комплексы с ионами кальция, и они выводятся из организма.
В ходе лечения важно сохранять объем движений и препятствовать мышечной слабости, образованию контрактур, к примеру, при помощи лечебной физкультуры. Больным категорически противопоказана иммобилизация.
Дерматомиозит – диффузная воспалительная патология соединительной ткани с прогрессирующим течением, характеризующаяся поражением гладких и поперчно-полосатых мышечных волокон с нарушениями двигательных функций, заинтересованностью кожи, мелких сосудов и внутренних органов. При отсутствии кожного синдрома говорят о наличии полимиозита. Клиника дерматомиозита характеризуется полиартралгиями, выраженной мышечной слабостью, лихорадкой, эритематозно-пятнистой сыпью, кожными кальцификатами, висцеральными симптомами. Диагностическими критериями дерматомиозита служат клинические, биохимические, электромиографические показатели. Основная терапия – гормональная, течение дерматомиозита волнообразное.
- Классификация дерматомиозитов
- Симптомы дерматомиозита
- Диагностика дерматомиозита
- Лечение дерматомиозита
- Прогноз и профилактика дерматомиозита
- Цены на лечение
Общие сведения
Дерматомиозит – диффузная воспалительная патология соединительной ткани с прогрессирующим течением, характеризующаяся поражением гладких и поперечно-полосатых мышечных волокон с нарушениями двигательных функций, заинтересованностью кожи, мелких сосудов и внутренних органов. При отсутствии кожного синдрома говорят о наличии полимиозита. Клиника дерматомиозита характеризуется полиартралгиями, выраженной мышечной слабостью, лихорадкой, эритематозно-пятнистой сыпью, кожными кальцификатами, висцеральными симптомами. Диагностическими критериями дерматомиозита служат клинические, биохимические, электромиографические показатели. Основная терапия – гормональная, течение дерматомиозита волнообразное.
Предполагается этиологическая связь дерматомиозита с вирусной инфекцией (пикорнавирусы, Коксаки-вирусы) и генетической обусловленностью. Хроническая персистенция вирусов в мышцах и антигенное сходство между вирусными и мышечными структурами вызывает иммунный отклик с образованием аутоантител к мышечной ткани. Пусковыми моментами к развитию дерматомиозита может послужить переохлаждение, инфекционное обострение, стресс, гипертермия, гиперинсоляция, лекарственная провокация (вакцинация, аллергия).

Классификация дерматомиозитов
Дерматомиозит и полимиозит относятся к группе идиопатических воспалительных миопатий. Вторичный паранеопластический (опухолевый) дерматомиозит встречается в 20-30% случаев. Течение дерматомиозита может быть острым, подострым либо хроническим.
В развитии патологии выделяют период неспецифических предвестников (продромальный), клинических проявлений (манифестный) и этап осложнений (терминальный, дистрофический, кахектический). Дерматомиозит может протекать с различной степенью активности воспаления (от I до III).
Симптомы дерматомиозита
Клиника дерматомиозита развивается постепенно. В начале заболевания отмечается прогрессирующая слабость в мышцах конечностей, которая может нарастать годами. Острое начало менее характерно для дерматомиозита. Основным клиническим проявлениям может предшествовать появление кожных сыпей, полиартралгии, синдрома Рейно.
Определяющим симптомом в клинике дерматомиозита служит поражение поперечно-полосатой мускулатуры. Характерна слабость в мышцах шеи, проксимальных отделах нижних и верхних конечностей, приводящая к затруднению выполнения повседневных действий. При тяжелых поражениях пациенты с трудом приподнимаются в постели, не могут удержать голову, самостоятельно передвигаться и держать предметы в руках.
Вовлечение мускулатуры глотки и верхних пищеварительных путей проявляется нарушением речи, расстройствами глотания, поперхиванием; поражение диафрагмы и межреберных мышц сопровождается нарушением вентиляции легких, развитием застойных пневмоний. Характерным признаком дерматомиозита служит поражение кожи с различными проявлениями. Отмечается развитие периорбитального отека, эритематозно-пятнистой сыпи над верхними веками, в области скул, носогубных складок, крыльев носа, верхней части спины, грудины, суставов (коленных, локтевых, пястно-фаланговых, межфаланговых).
Типично наличие симптома Готтрона - шелушащихся эритематозных пятен на коже пальцев рук, шелушения и покраснения ладоней, ломкости и исчерченности ногтей, околоногтевой эритемы. Классическим признаком дерматомиозита является чередование на коже очагов депигментации и пигментации в сочетании с телеангиэктазиями, сухость, гиперкератоз и атрофия участков кожи (пойкилодерматомиозит).
Со стороны слизистых оболочек при дерматомиозите отмечаются явления конъюнктивита, стоматита, отека и гиперемии неба и задней стенки глотки. Иногда наблюдается суставной синдром с поражением коленных, голеностопных, плечевых, локтевых, лучезапястных суставов, мелких суставов кистей. При ювенильном дерматомиозите возможно появление внутрикожных, внутрифасциальных и внутримышечных кальцификатов в проекции тазового, плечевого пояса, ягодиц, суставов. Подкожные кальцинаты могут приводить к изъязвлению кожи и выходу отложений кальция наружу в виде крошковатой массы.
Диагностика дерматомиозита
Основными диагностическими маркерами дерматомиозита служат характерные клинические проявления поражения кожи и мускулатуры; патоморфологическая трансформация мышечных волокон; повышение уровня сывороточных ферментов; типичные электромиографические изменения. К дополнительным (вспомогательным) критериям диагностики дерматомиозита относятся дисфагия и кальцинозы.
Достоверность диагноза дерматомиозита не вызывает сомнения при наличии 3-х основных диагностических критериев и кожной сыпи либо 2-х основных, 2-х вспомогательных критериев и кожных проявлений. Вероятность дерматомиозита нельзя исключить при выявлении поражений кожи; при совокупности любых 2-х других основных проявлений, а также при сочетании любого основного и 2-х вспомогательных критериев. Для установления факта полимиозита необходимо наличие 4-х диагностических критериев.
Картина со стороны крови характеризуется анемией умеренной степени, лейкоцитозом, нейтрофильным сдвигом лейкоцитарной формулы влево, нарастанием СОЭ в соответствии с активностью процесса. Биохимическими маркерами дерматомиозита служит увеличение уровня α2- и γ-глобулинов, фибриногена, миоглобина, сиаловых кислот, гаптоглобина, серомукоида, трансаминаз, альдолазы, отражающих остроту поражения мышечной ткани. Иммунологическое исследование крови при дерматомиозите выявляет сниженный тир комплемента, уменьшение количества Т-лимфоцитов, рост уровня иммуноглобулинов IgG и IgM при уменьшении IgA, незначительное количество LE-клеток и антител к ДНК, высокое содержание миозитспецифических антител, наличие неспецифических антител к тиреоглобулину, миозину, эндотелию и т. д.
При исследовании кожно-мышечных биоптатов определяется картина тяжелого миозита, фиброз, дегенерация, воспалительная инфильтрация мышечных волокон, утрата поперечной исчерченности. Электромиограмма при дерматомиозите фиксирует повышенную мышечную возбудимость, коротковолновые полифазовые изменения, фибриллярные колебания в покое. На рентгенограммах мягких тканей видны участки кальцификации; при рентгенографии легких определяется увеличение размеров сердца, кальцинаты плевры, интерстициальный фиброз легочной ткани. В костях выявляется умеренно выраженный остеопороз.
Лечение дерматомиозита
При поражении дыхательной мускулатуры и нёбных мышц необходимо обеспечение функций адекватного дыхания и глотания. Для подавления воспалительных явлений при дерматомиозите применяются кортикостероиды (преднизолон) под контролем сывороточных ферментов крови и клинического состояния пациента. В ходе лечения подбирается оптимальная дозировка кортикостероидов, прием препаратов производится длительно (1-2 года). Возможно проведение стероидной пульс-терапии. Противовоспалительная схема при дерматомиозите может дополняться назначением салицилатов.
В случае неэффективности кортикостероидной терапии дерматомиозита назначаются иммуносупрессоры цитостатического действия (метотрексат, циклоспорин, азатиоприн). Для контроля кожных проявлений дерматомиозита используются производные 4-аминохинолина (гидроксихлорохин); для нормализации мышечных функций – инъекции неостигмина, АТФ, кокарбоксилазы, витаминов группы B. В терапии дерматомиозитов применяется внутривенное введение иммуноглобулина, сеансы лимфоцитафереза и плазмафереза. В целях профилактики мышечных контрактур назначается комплекс ЛФК.
Прогноз и профилактика дерматомиозита
При запущенном течении дерматомиозита летальность в первые 2 года развития заболевания достигает 40%, главным образом, вследствие поражения дыхательной мускулатуры и желудочно-кишечных кровотечений. При тяжелом затяжном характере дерматомиозита развиваются контрактуры и деформации конечностей, приводящие к инвалидности. Своевременная интенсивная кортикостероидная терапия подавляет активность заболевания и существенно улучшает долгосрочный прогноз.
Мероприятий, предупреждающих развитие дерматомиозита, не разработано. К числу мер вторичной профилактики дерматомиозита относятся диспансерный контроль ревматолога, поддерживающая терапия кортикостероидами, снижение реактивной гиперчувствительности организма, санирование очаговой инфекции.
Читайте также:


