Боли в мышцах груди и паха
Миозит мышц грудной клетки — воспалительный процесс в мышцах груди, при котором возникают болезненные уплотнения (представляют собой очаги воспаления) и боли. Грудная клетка — это анатомическое образование, которое состоит из грудины, ребер, позвоночника, а также связанных с ними мышц. Миозит — воспалительный процесс, который по определению затрагивает мышечную ткань. Хотя, в некоторых случаях он может распространяться и в другие места, например, на плевру — пленку из соединительной ткани, выстилающую грудную клетку изнутри.
Почему возникает миозит грудных мышц?
К воспалительному процессу могут приводить разные заболевания. Основные причины:
- Инфекции, среди которых лидируют грипп и ОРВИ. В данном случае миозит рассматривают как осложнение инфекционного заболевания.
- Паразитозы. Паразиты, которые живут в организме, также могут стать причиной грудного миозита. Но это случается редко.
- Отравления некоторыми веществами. Еще одна достаточно редкая причина.
- Особенности профессии. Некоторые люди вынуждены подолгу находиться в позах, которые способствуют повреждению грудных мышц и развитию в них воспаления. К этой категории относятся скрипачи, пианисты, водители.
- Травмы мышц. Распространенные причины: механические травмы, частые судороги.
- Бактериальная инфекция. Вызывает самую тяжелую форму миозита, когда в мышечной ткани возникает очаг гнойного воспаления. Это проявляется сильными болями, повышением температуры, ухудшением состояния, недомоганием. Инфекция может перекинуться на плевру, легкие, другие органы. Заболевание может развиваться после ранений, несоблюдения правил асептики и антисептики во время медицинских процедур.
Когда беспокоят боли в груди — сложно сразу понять, в чем их причина. Часто в первую очередь подозрение падает не на миозит грудных мышц, а на проблемы с сердцем, позвоночником, межреберную невралгию. Опытный врач сможет разобраться, почему возникли симптомы, и назначит правильное лечение.
Какие бывают формы грудного миозита?
Миозит грудного отдела может протекать в острой или хронической форме. При острой форме заболевания беспокоят довольно сильные боли в груди. Если не лечиться, со временем течение патологии приобретает хронический характер. Боль становится не такой сильной, и человек зачастую вообще перестает её замечать. Обострение происходит во время простуды, долгого пребывания в неудобной позе, смены погоды.
Миозит грудной клетки может возникать слева или справа, или с двух сторон. При левосторонней локализации он может имитировать болезни сердца.
Также существуют две специфические хронические формы заболевания, при которых поражаются разные группы мышц: полимиозит и дерматомиозит.
Лечение миозита грудной клетки
Врач-невролог назначает лечение болезни индивидуально для каждого пациента.
В первую очередь нужно выявить и устранить причину. Если виноваты вирусы — как правило, специфического противовирусного лечения не требуется. Проводят стандартные мероприятия при простуде, через некоторое время происходит выздоровление. С бактериями борются при помощи антибиотиков, с паразитами — при помощи противопаразитарных средств. При хронической травматизации рекомендуют покой, затем — правильную организацию труда и отдыха.
Общие принципы лечения разных форм миозита грудной клетки:
- При острой форме болезни нужно обеспечить покой. Поврежденные мышцы необходимо держать в тепле, обычно грудную клетку оборачивают шерстяной тканью.
- Для облегчения болей применяют обезболивающие препараты из группы нестероидных противовоспалительных средств: такие как диклофенак, ибупрофен.
- При некоторых формах миозита хорошим эффектом обладает финалгон и другие разогревающие мази.
- При повышении температуры применяют жаропонижающие препараты.
- Также применяют физиотерапию, массаж, лечебную физкультуру.
При гнойной форме заболевания нередко приходится прибегать к хирургическому лечению: гнойник вскрывают и очищают.
Болезненность паховой области нередко указывает на серьезное заболевание, требующее экстренной помощи. Например, камни застряли в мочеточнике или злокачественная опухоль дала метастазы. По статистике, боли в паху по разным причинам возникают у 30% мужчин в возрасте от 20 по 50 лет.
Почему возникают боли в паховой области у мужчин
У представителей сильного пола паховая зона ограничивается сверху нижней частью брюшной стенки, а снизу – лонным сочленением. На эту область проецируется прямая кишка, мочевой пузырь, предстательная железа и мочеиспускательный канал. Любая патология этих органов вызывает неприятные ощущения в паху у мужчин и мальчиков.
В паховой области имеется канал, через который проходит семявыносящий проток, нервы, сосуды и мышца, поднимающая яичко. Здесь находятся наружные половые органы мужчины, включающие член, мошонку. Структуры, при воспалении которых возникают болевые ощущения в паху:
- мочевой пузырь;
- почки;
- мочеточник;
- семенные пузырьки;
- уретра;
- предстательная железа;
- яички;
- толстый кишечник;
- паховые связки, мышцы и лимфоузлы;
- нервы поясничного сплетения.

Возможные причины боли в паху
Дискомфорт может возникать из-за воспалительного процесса, нарушения обменных веществ, развития доброкачественной или злокачественной опухоли. Боль в области паха провоцирует поражение:
- Желудочно-кишечного тракта: паховая грыжа, хронический запор, аппендицит, геморрой, кишечная непроходимость, онкология или воспаление нижних отделов толстого кишечника, свищ прямой кишки.
- Половой сферы: перекрут или воспаление яичка, везикулит, аденома предстательной железы, простатит, крипторхизм, застой крови в органах малого таза.
- Мочевыделительной системы: камни в мочевом пузыре или мочеточниках, уретрит, цистит.
- Опорно-двигательного аппарата: поражение нервов поясницы, травма паха.
- Сосудистого русла: аневризма бедренной артерии, варикоз большой подкожной вены ноги или тазовых сосудов.
При воспалении аппендицита больной ощущает острую боль. Червеобразный отросток проецируется на правую подвздошную область, поэтому и боли чувствуются в этой стороне живота. Почечные колики или камень в протоке мочеточника характеризуются острой резью. Болевой центр при этих патологиях располагается в поясничном отделе, но иррадиирует на область правого подреберья. Ущемление правосторонней грыжи тоже характеризуется появлением резкой локальной боли.
Болезненные ощущения, которые возникают с левой стороны, обусловлены ущемлением левосторонней паховой грыжи. Такую реакцию могут давать инфекции мочеполовой системы и присутствие почечного камня, который опускается вниз. Левая подвздошная зона становится болезненной при хроническом запоре, кишечной непроходимости, обострении заболеваний прямой и/или сигмовидной кишки.
Характер болевых ощущений
Причину симптомов можно узнать по выраженности дискомфорта. Тянущая, ноющая боль в паху у мужчин возникает при хронических заболеваниях, опухолях или отеках тканей. Резкая колика свидетельствует о мочекаменной болезни. Острые боли в области лобка у мужчин являются следствием венерических заболеваний, острого цистита, невропатии срамного нерва или артроза тазобедренного сустава.
Многие патологии желудочно-кишечного тракта вызывают болезненность лобковой области. Паховая грыжа при ущемлении проявляется выпячиванием брюшной стенки и болевым синдромом с резким началом. Патологический процесс сопровождается задержкой стула, тошнотой, рвотой.
Хронический дискомфорт в паху у мужчин наблюдается при синдроме раздраженного кишечника. Помимо этого у больного меняется частота и консистенция стула (понос или запор), происходит вздутие живота. При кишечной непроходимости появляется резкий прострел в левой подвздошной области, который иррадиирует в пах. Сопутствующие симптомы заболевания – асимметричность живота, рвота, тошнота, задержка стула, метеоризм.

Заболевания органов, накапливающих и выделяющих мочу, тоже дают болезненность паховой области у мужчины. При цистите наблюдается боль пронзительного характера, которая усиливается при мочеиспускании. У мужчины возникает ощущение неполного опорожнения мочевого пузыря, поднимается температура, в моче присутствуют примеси крови.
Злокачественная опухоль, которая разрастается из эпителия, выстилающего стенки мочевого пузыря, проявляется болью на поздней стадии рака. Первые симптомы – болезненное ощущение внизу живота, рези во время мочеиспускания, кровь в моче. Тяжесть в паховой области наблюдается при инфекционном и неинфекционном уретрите. Болезнь сопровождается выделением гноя из мочеиспускательного канала
Патологии органов, которые участвуют в процессе размножения, имеют сходный симптом – болезненность паховой зоны у мужчины. Основным признаком острого простатита является сильная боль, локализующаяся внизу живота, затрагивающая промежность и прямую кишку. У больного присутствует онемение половых органов, учащенное и затрудненное мочеиспускание, вплоть до острой задержки выхода мочи.
При воспалении головки полового члена и его крайней плоти (баланопостит), помимо тупой паховой боли, наблюдаются гиперемия, жжение и зуд пениса, отекает крайняя плоть, из мочеиспускательного канала появляются гнойные выделения. Воспаление семенных пузырьков (везикулит) дает болезненность над лобком. Сопутствующий симптом – это дискомфорт во время акта дефекации, семяизвержения при полном мочевом пузыре.
Травмы паха, которые особенно распространены среди спортсменов, сопровождаются сильным болевым синдромом. Боль усиливается при ходьбе и отведении ноги в сторону. Процесс сопровождается небольшой припухлостью мягких тканей. При поражении нервов поясничного сочленения у мужчины появляются боль, которая отражается внизу живота, во внутренней поверхности бедра.
Диагностика
При болях в паху у мужчин надо обращаться к урологу или андрологу. Основная цель диагностики – выявление причины патологического состояния. Для этого применяются несколько методик:
- Опрос больного. Выявляется характер, интенсивность, продолжительность, локализация болезненности, условия, при которых она возникла.
- Объективное обследование. Врач проводит общий осмотр, перкуссию, пальпацию, аускультацию (выслушивание звуков стетоскопом).
- Лабораторная диагностика. Назначают общий и биохимический анализы крови, клиническое исследование мочи и секрета простаты, берется мазок из уретры.
- Инструментальные тесты. Включают ультразвуковое исследование, эндоскопическую диагностику и рентген толстой кишки, костей таза, мочевого пузыря, тазобедренных суставов.
Что делать, если болит пах
Выбор схемы лечения зависит от причины заболевания. При травмах будет полезна физиотерапия (УВЧ, электрофорез). Медикаментозное лечение включает:
- Этиотропную терапию. Лечение направлено на устранение причин недуга. Например, при инфекциях бактериальной природы (простатит, цистит) мужчине назначаются антибиотики (Амоксициллин, Ципрофлоксацин).
- Патогенетическую терапию. Проводится коррекция нарушения работы органов, повышение иммунной реактивности, нормализация обмена веществ. К примеру, при лечении инфекционных заболеваний с выраженной интоксикацией (острый простатит, уретрит) назначают энтеросорбенты (Энтеродез, активированный уголь).
- Симптоматическая терапия. Назначается для устранения признаков заболевания. Например, при выраженном болевом симптоме больному прописывают обезболивающие препараты (Ибупрофен, Парацетамол).
При низкой эффективности консервативной терапии применяется хирургическое лечение. Среди заболеваний, при которых требуется операция, выделяют ущемленную грыжу, острый аппендицит, мочекаменную болезнь. При этих патологиях оперативное вмешательство является единственным методом лечения.

Рези неясной этиологии – это симптом патологического процесса, угрожающего жизни. Поэтому при появлении острой боли внизу живота рекомендуется сразу вызвать скорую помощь. Алгоритм действий до приезда врача:
- Принять удобное положение. Боль утихнет.
- Положить на область паха пакет со льдом, обернув в теплую ткань. Холод облегчит боль.
- Не принимать обезболивающих препаратов. Анальгезирующий эффект затруднит определение локализации и причины боли.
- Не прикладывать грелку на больной участок. Тепло спровоцирует распространение воспалительного процесса по всему организму.
Чем опасны паховые боли для мужчин
Некоторые заболевания, симптомами которых является болезненность в паху, приводят к летальному исходу. Самые опасные осложнения:
- рак толстой кишки;
- онкология мочевого пузыря;
- злокачественное поражение уретры;
- рак предстательной железы;
- гнойный перитонит.
Мышечная ткань —, одна из важных составляющих опорно-двигательного аппарата. Как и любой элемент этой системы, она подвержена различным патологическим процессам. Одним из таких поражений является миозит грудных мышц, поэтому далее рассмотрим что это за недуг, почему развивается и как лечится.
Что такое миозит
Миозит грудной клетки —, патология воспалительного характера, поражающая мышечные ткани. Поражению при этом подвергаются межреберные мышцы.
Справка. Недуг можно спутать с сердечной болью.
Воспаление мышц грудной клетки может протекать в 2 формах:
- острая —, характеризуется выраженным болевым синдромом в груди,
- хроническая —, сильной боли не наблюдается, однако спровоцировать появление дискомфорта могут негативные факторы (переохлаждение, стресс, неудобное положение тела).
При отсутствии лечения в острый период, заболевание может приобрести хронический характер.
Если брать во внимание место локализации, то воспаление может быть как левосторонним, так и правосторонним.
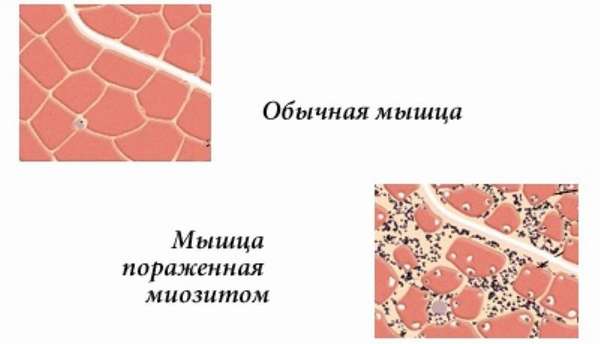
В зависимости от причины возникновения, болезнь классифицируется на следующие формы:
- Острая гнойная —, развивается на фоне заражения организма патогенными организмами (стрептококки, стафилококки).
- Инфекционная —, является следствием перенесенного инфекционного заболевания.
- Аутоиммунная —, при возникновении в организме аутоиммунных нарушений.
- Паразитарная —, результат поражения организма человека паразитами.
- Оссифицирующая —, возникает вследствие травмирования (ушибы, растяжения).
Также в медицине выделяют еще 2 особенные разновидности болезни: полимиозит и дерматомиозит.
Первая разновидность характеризуется поражением сразу нескольких групп мышц, невыраженной болью и постоянной мышечной слабостью.
Вторая —, не имеет точной причины развития. Принято считать, что этот вид патологии связан с генетической предрасположенностью либо инфицированием.
Причины
Развитие миозита мышц грудной клетки могут спровоцировать самые разнообразные факторы:
- переохлаждение,
- местное инфицирование,
- травмирование,
- суставные патологии (артрит, сколиоз, остеохондроз),
- инфекционные заболевания,
- отравление токсическими веществами,
- чрезмерное напряжение грудных мышц (часто наблюдается у профессиональных спортсменов: гимнасты, фехтовальщики и т.д.),
- паразитарные инвазии,
- аутоиммунные недуги.
В группе риска развития патологии находятся люди, чьи профессии связаны с длительным пребыванием тела в неудобном положении: водители, офисные работники, музыканты.
Симптомы
Симптомы миозита мышц грудной клетки нарастают постепенно. Начало недуга характеризуется ноющей несильной болезненностью и усталостью.
По мере развития патологии симптоматика становится все более выраженной, что значительно снижает самочувствие человека и его качество жизни.
Справка. Симптоматика заболевания может нарастать в течение нескольких дней.
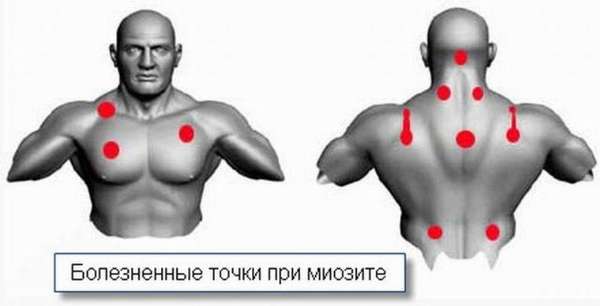
К характерным проявлениям миозита можно отнести:
- Боль в груди.
- Затруднение любой двигательной активности.
- Иррадация боли в руку, плечо либо шею.
- Напряженность мышц.
- Усиление боли при надавливании.
- Местное повышение температуры.
- Покраснение, припухлость в месте локализации боли.
- Одышка, кашель.
- Головная боль.
- Чувствительно кожи в пораженной области.
- Трудности при глотании.
Симптомы заболевания разнообразны. Чтобы не спутать их с проявлениями другой болезни, выделим некоторые характерные особенности развития миозита:
- в холоде боль усиливается,
- после отдыха боль не исчезает, мышцы болят и ночью,
- ощущение боли при поворотах, наклонах туловища.
Также отличительной особенностью заболевания является наличие уплотнений в месте поражения. Это объясняется тем, что одни мышечные волокна спазмированы, а другие —, расслаблены.
Диагностика
Постановка диагноза основана на опросе больного, его осмотре, а также применении инструментальных и лабораторных методик обследования.

Определить миозит мышц грудной клетки помогут такие методы диагностики:
- Общий и биохимический анализ крови —, помогает определить показатель активности ферментов мышечных волокон, который при воспалении значительно повышен.
- Электромиография —, самое точное диагностическое исследование, которое позволяет выявить поражения нервно-мышечной системы. Также она применяется и для оценки действенности назначенного лечения.
- Биопсия —, может применяться для постановки окончательного диагноза. Позволяет уточнить форму миозита.
При необходимости проводятся консультации со специалистами узкого профиля: ревматолог, эндокринолог, инфекционист, венеролог. Какой врач будет задействован зависит от причины, спровоцировавшей развитие патологического состояния.
Лечение
Лечение грудного миозита направлено на устранение первопричины, вызвавшей возникновение и развитие патологического явления.
На начальных стадиях заболевание лечится весьма просто и эффективно, чего нельзя сказать про запущенное состояни.
Справка. Во время терапии не должно быть никакой физической нагрузки, поскольку есть риск возникновения спазмов, что вызовет усиление болевого синдрома.
Лечение должно проводиться под контролем специалиста, поскольку только он сможет подобрать адекватную терапевтическую схему для каждого конкретного случая.
В ходе терапии могут применяться консервативные методики (медикаменты и физиопроцедуры) и хирургические вмешательства.
Лекарственные препараты должны подбираться специалистом, поскольку самостоятельные попытки вылечиться могут исказить картину заболевания и усугубить состояние больного.
Справка. Выбор препарата зависит от формы недуга и характера его течения.
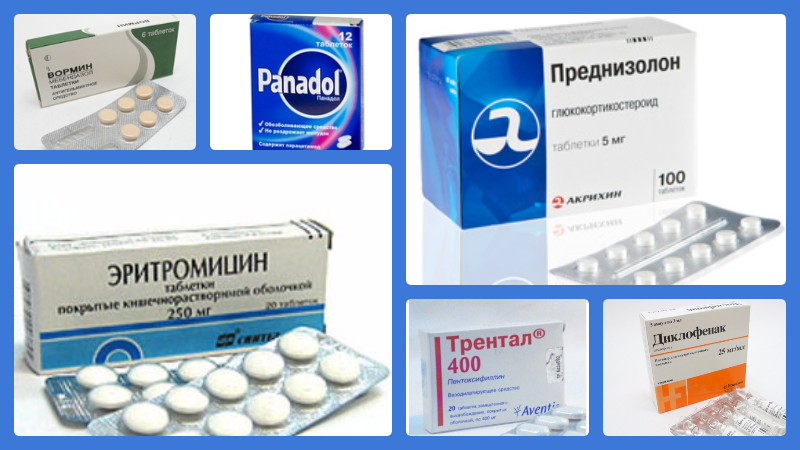
Для лечения грудного миозита применяются следующие группы лекарственных средств:
- НПВП —, для устранения боли и воспаления (Диклофенак, Кетонал).
- Жаропонижающие средства —, в случае повышения температуры тела (Панадол).
- Препараты, устраняющие причины воспаления:
- паразитарная форма —, антигельминтные препараты (Вормин, Саноксал),
- инфекционная —, антибактериальные препараты (Эритромицин, Амоксиклав),
- аутоиммунная —, иммуносупрессоры и гормональные препараты (Преднизолон).
- Средства для улучшения кровообращения —, способствуют нормализации циркуляции крови, однако противопоказаны при гнойной форме (Трентал, Пентоксифиллин).
- Согревающие мази (противопоказаны при гнойных процессах) —, применяются на этапе выздоровления для снятия болезненных ощущений и расслабления мышц.
Обязательным условием терапии при этом является строгое соблюдение постельного режима. Также желательно обеспечить проблемной зоне сухое тепло, то есть просто укутаться в шерстяной платок.
Весьма полезны для терапии грудного миозита физиотерапевтические процедуры. Они способны восстановить сократительную способность мышц и улучшить кровообращение.
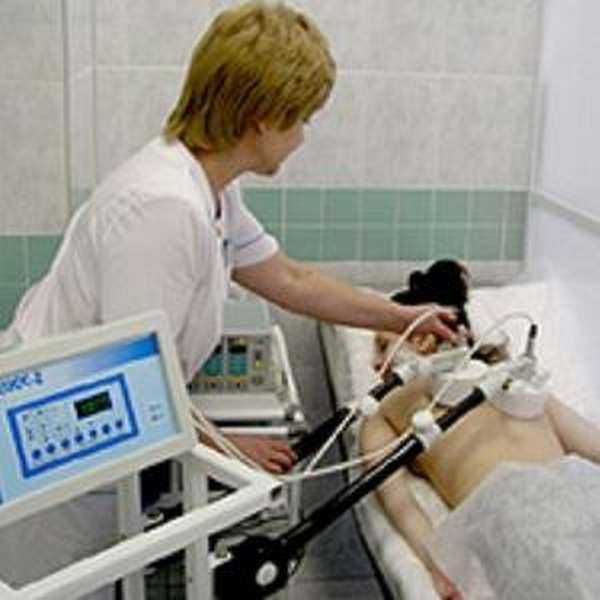
Рекомендуются к применению следующие физиотерапевтические методики:
- магнитотерапия,
- ультрафиолетовое и инфракрасное облучение,
- электрофорез,
- фонофорез гидрокортизона,
- аппликация озокерита,
- миостимуляция.
Физиотерапия не назначается при острой форме, поскольку в подобном случае такое лечение может спровоцировать нарастание отечности и усиление боли.
Назначаться выполнение оперативного вмешательства может при 2 формах патологии: гнойной и оссифицирующей.
Гнойный миозит требует обязательного хирургического вмешательства, которое заключается во вскрытии гнойника, промывании раны и наложения дренажа.
При оссифицирующей форме (в результате травмы образуются костные наросты —, оссификаты) консервативная терапия не дает результатов. Если наросты мешают человеку и причиняют ему боль, нарушая образ его жизни, то проводится операция по их удалению.
Применять народные средства можно в качестве дополнения к основному лечению.
Важно! Следует заранее проконсультироваться врачом для предупреждения непредвиденных реакций со стороны организма.
Существует множество народных рецептов для лечения данного заболевания, среди которых самыми популярными являются:

- Растирка —, 100 гр. сушеных цветков сирени залить 500 мл спирта, плотно закрыть в посуде из темного стекла. Поставить в темное место на неделю для настаивания. Готовым средством растирать пораженную область несколько раз в день.
- Компресс —, лист капусты намылить хозяйственным мылом, посыпать содой и приложить к больному месту. Сверху накрыть пленкой и тканью. Держать такой компресс нужно пару часов. Делать ежедневно до исчезновения боли.
- Настойка —, 1 ч. ложка сухой травы адониса запарить стаканом кипятка и дать настояться в течение 1 часа. Далее средство процедить и принимать по 1 ст. ложке 3 раза в день.
Эти средства способны устранять боль и воспаление, одновременно усиливая действие медикаментозных препаратов.
Заключение
Боль в груди —, опасное явление, поскольку она является симптомом многих заболеваний, в том числе и миозита. Данный недуг требует немедленного лечения. При отсутствии адекватных действий воспалительный процесс может распространиться на другие мышцы, что ухудшит состояние человека, и снизит качество его жизни.
Это то состояние, к которому надо отнестись серьёзно.
Когда надо немедленно звонить в скорую
Самая опасная боль в груди связана с проблемами с сердцем или лёгкими. Предположить такое состояние можно по ряду признаков.
Срочно Chest pain — Symptoms and causes набирайте 103 или 112, если:
- боль в грудной клетке можно описать как жгучую или сокрушительную, и при этом она распространяется на шею, плечо, спину, челюсть или отдаёт в руку;
- боль затянулась на 5 и более минут;
- присутствует чувство давления, переполненности, стеснения в груди;
- появляются проблемы с дыханием — оно становится ускоренным или сопровождается одышкой;
- вас подташнивает вплоть до рвоты;
- боль усиливается при физической активности, даже незначительной;
- на коже выступает холодный пот;
- присутствуют головокружение, слабость, помутнение сознания.
Даже если дискомфорт в груди сопровождается всего одним из перечисленных симптомов, это повод обратиться за неотложной помощью.
Впрочем, ситуация не всегда бывает опасной. Если угрожающих признаков нет, проанализируйте своё состояние. Возможно, причина боли в грудной клетке относительно безобидна.
Сейчас читают 🔥
Почему появляется боль в груди
Медики разделяют возможные причины на пять больших категорий What Are the Causes of Chest Pain and When Do I Need Help? .
Предположить их можно, если неприятные или болезненные ощущения концентрируются в области этого органа.
Этим термином обозначают боль в груди, которая вызвана ухудшением кровоснабжения сердца. Чаще всего это происходит из‑за накопления холестериновых бляшек на стенках артерий, по которым поступает к органу кровь. Как правило, стенокардия обостряется при физической нагрузке. Боль при этом сдавливающая, может отдавать в руку, плечо или другое место в верхней части тела, нередко сопровождается головокружением.
Возникает, когда тромб блокирует одну или несколько артерий, снабжающих сердце кровью. Чаще всего боль при инфаркте сильная, острая, колющая. Но иногда может походить на ощущения при стенокардии.
Так называют воспаление сердечной мышцы, чаще всего вызванное вирусной инфекцией. Боль при этом давящая, но несильная, практически всегда сопровождается одышкой и ускоренным сердцебиением.
Это тоже воспаление, но мешочка, который окружает сердце. Как правило, перикардит проявляет себя острой болью, которая усиливается, когда человек вдыхает или ложится.
Аорта — самая большая артерия в организме: кровь в неё поступает непосредственно из сердца. Из‑за большой нагрузки её стенки иногда истончаются и на аорте появляются выпуклости — так называемые аневризматические мешки.
Это целая группа заболеваний, которую объединяет одно: сердечная мышца ослабевает, и ей становится сложно перекачивать необходимые дозы крови. Боль в груди при кардиомиопатии умеренная, чаще всего возникает после еды или физической нагрузки.
Так называют смертельно опасную ситуацию, когда кровяной сгусток попадает в лёгочную артерию, блокируя приток крови к лёгким. Симптомы этого состояния схожи с признаками сердечного приступа, а пострадавший человек нуждается в столь же неотложной медицинской помощи.
Возникает, когда воздух попадает между лёгким и рёбрами. В результате лёгкое не может расшириться при вдохе. Вдыхая, человек испытывает боль в груди, а само состояние сопровождается сильной одышкой.
Это воспаление лёгочной ткани. Чаще всего пневмония возникает как осложнение после перенесённого гриппа или другой ОРВИ. Боль в груди при этом острая, колющая, усиливается при вдохе.
При этом заболевании воспаляется плевра — слой ткани, окружающей лёгкие. Боль в груди проявляется при каждом расширении лёгких, то есть при дыхании. Если вы кашляете, она становится сильнее.
Это не одно конкретное заболевание, а обобщающий термин Что такое хроническая обструктивная болезнь лёгких (ХОБЛ)? . Его используют в ситуациях, когда по каким‑то причинам ограничивается поступление воздуха в лёгкие и из них. Классический пример ХОБЛ — хронический бронхит. Боль в груди при этом носит давящий характер и сопровождается кашлем и хрипами в грудной клетке.
Эта болезнь затрудняет дыхание из‑за воспаления в дыхательных путях (бронхах). Когда она обостряется, бронхи сжимаются, производят больше слизи. Как следствие, воздуху сложно попасть в лёгкие. Ощущение болезненного стеснения в груди при этом не основной симптом. Куда более выражены одышка и сложности со вдохом.
Это состояние возникает при повышенном кровяном давлении в артериях, снабжающих лёгкие кровью. На ранних стадиях лёгочная гипертензия Лёгочная гипертензия проявляет себя быстро возникающей одышкой, на более поздних присоединяются учащённое сердцебиение и сдавливающие ощущения в груди.
Может проявлять себя нерегулярной и не связанной с физическими нагрузками болью в груди, спине и плечах. Если такие ощущения сопровождаются влажным кашлем, а тем более если в кашле присутствует мокрота с примесью крови, важно как можно быстрее обратиться к врачу — терапевту, лору или пульмонологу.
Это состояние, при котором желудочный сок попадает в пищевод. Изжога может сопровождаться довольно ощутимым, вплоть до болезненности, жжением за грудиной.
Дисфагия — это клинический термин, обозначающий проблемы с глотанием, вызванные самыми разными нарушениями в работе пищевода. Иногда сложности с тем, чтобы отправить в пищевод кусок еды, вызывают боль в грудной клетке.
Жёлчные камни, а также воспаление жёлчного пузыря или поджелудочной железы вызывают боль в верхней части живота, которая нередко отдаёт в грудную клетку, преимущественно справа.
Боль может быть вызвана ушибом мягких тканей в районе грудины, трещиной или переломом ребра.
Это состояние возникает, когда воспаляется хрящ, соединяющий рёбра и грудину. Симптомы костохондрита похожи на признаки сердечного приступа.
Это общее название болей в мышцах, чаще всего неустановленной природы. Боль в груди, вызванная фибромиалгией, как правило, несильная и тупая, может продолжаться несколько месяцев.
Дискомфорт в грудной клетке также может быть вызван следующими состояниями.
Приступ сильного беспричинного страха часто сопровождается учащённым сердцебиением, дрожью, одышкой и сжимающей болью в груди.
Так называют Межрёберная невралгия поражение нервных окончаний в грудной клетке. Причины могут быть самыми разными — от обычной простуды до стрессов или онкологических процессов.
Это заболевание вызывается тем же вирусом, что и ветрянка, и раздражает нервные окончания — чаще всего в районе поясницы, но может быть затронута и грудная клетка. Как правило, опоясывающий лишай сопровождается повышением температуры и высыпаниями по ходу поражённых нервов.
Что делать при боли в грудной клетке
Ориентируйтесь на самочувствие и самоанализ. Если боль в груди — разовое явление, быстро проходит и возникает по вполне объяснимым причинам (например, после острой, жирной еды или торопливого подъёма по лестнице), скорее всего, волноваться не о чем.
Но если неприятные ощущения стали появляться регулярно, обязательно обратитесь к врачу — для начала к терапевту. А далее к кардиологу, гастроэнтерологу, пульмонологу — в зависимости от предполагаемых причин боли. Медики поставят диагноз и назначат вам соответствующее лечение.
Читайте также:






