Боли в кишечнике при васкулите

Для этой болезни характерно начало воспалительного процесса и постепенное омертвление стенок сосудов. Васкулит может проявиться в любом возрасте: у детей, взрослых или пожилых людей. С течением времени больных становится все больше, что связано с ухудшением экологии и неправильным лечением.
Для васкулита характерна определенная симптоматика и классификация. Именно от различных форм зависит течение болезни и схема лечения. Отсутствие своевременной помощи или неправильная терапия способны оказать непоправимый вред здоровью больного (поражение переходит на близлежащие ткани и органы). Главная опасность заключается в обретении группы инвалидности или смертельном исходе.
Именно поэтому важно предпринимать соответствующие меры устранения недуга. В этом помогут определенные методы, которых существует великое множество. Самыми популярными считаются: медикаментозное и немедикаментозное лечение, диетотерапия, средства народной медицины.
Содержание статьи:
1. Васкулиты классификация
2. Васкулит симптомы:
2.1. Высыпания при васкулите
2.2. Отравление
2.3. Нарушения ЦНС
2.4. Проблемы со зрением
2.5. Поражение дыхательной системы
2.6. Васкулит поражение почек
2.7. Поражение суставов
2.8. Нарушения в органах пищеварения
3. Медикаментозное лечение васкулита
4. Немедикаментозная терапия
5. Диета при васкулите
6. Васкулит лечение народными средствами
7. Что если не лечить васкулит
- Васкулиты классификация
- Васкулит симптомы
- Высыпания при васкулите
- Отравление
- Нарушения ЦНС
- Проблемы со зрением
- Поражение дыхательной системы
- Васкулит поражение почек
- Поражение суставов
- Нарушения в органах пищеварения
- Медикаментозное лечение васкулита
- Немедикаментозная терапия
- Диета при васкулите
- Васкулит лечение народными средствами
- Что если не лечить васкулит
Васкулиты классификация
Васкулит классифицируется по различным критериям. По причине возникновения выделяют:
- Первичные – характерные нарушения стенок сосудов, проявляющиеся из-за ослабления иммунитета.
- Вторичные – поражения стенок сосудов, связанные с реакцией на проникновение инфекции в организм (туберкулез, гепатит, сифилис), системные нарушения (артрит, волчанка).
По степени поражения заболевание бывает:
- легкой формы – возможны частичные высыпания на коже, при этом серьезные проблемы со здоровьем не наблюдаются;
- средней формы – обильные высыпания, сильная боль в суставах, кровяные выделения в моче, ухудшение самочувствия (плохой аппетит, недомогание, апатия);
- тяжелая форма – многоточечная сыпь, изменения во внутренних органах и системах, кровотечения в легких и кишечнике, почечная недостаточность, ощутимое ухудшение самочувствия.
В зависимости от локализации воспалительных процессов можно подразделить васкулит на группы:
- капиллярит – воспалены капиллярные стенки;
- артериолит – воспалены стенки артериол;
- артериит – воспалены артериальные стенки;
- флебит – воспалены венозные стенки.
Ввиду местоположения больных суставов существую и отличительные формы заболевания.
· Гигантоклеточный темпоральный артериит
· Поражение кожи — кожный лейкоциткластный ангиит, узелковый периартериит, кожный артериит
· Проблемы суставов — геморрагический васкулит
Васкулит симптомы
Отличительные признаки васкулитов различны, но объединяют их высыпания на коже. Характер проявлений болезни и самочувствие самого человека складываются от формы и видов патологии. При ухудшении состояния без должного лечения возможно развитие проблем со здоровьем: инвалидность, смерть.
Симптомы кожной сыпи при заболевании различны, но некоторые характеризуют именно васкулит. У больных людей проявляются определенные формы высыпаний:
- Пятна имеют отличительный оттенок – красный или розовый, не выходящий за пределы сыпи. Главной причиной подобных состояний считают закупорку крови в определенном месте, как реакция на начало воспаления.
- Геморрагическая пурпура возникает ввиду обильного поражения сосудистой стенки и прилива крови. Сыпь проявляется отдельными пятнами красного цвета. Интенсивность повреждения разнообразна (от 3 до 10 см.). По истечению некоторого времени, с момента их образования, наблюдется изменение оттенка кожного покрова – с синя или желта. При пальпации не выявляется каких-либо улучшений/осложнений.
- Крапивница возникает в результате аллергии, сопровождающейся зудом и жжением. На коже данное проявление напоминает пузыри розового или красного цвета, имеющие неровные границы.
- Подкожные узлы образуются благодаря бесчисленному росту ткани и кожного покрова. Они больше походят на круглые или плоские узлы, несколько выступающие над эпидермисом. Размеры различны, доходя до 2 см. При любом воздействии ощущается сильная боль. С течением времени на месте узлов проявляются омертвевшие участки, отличающиеся черным цветом, в конечном итоге кожа отпадает.
- Пузыри – поражение стенок сосудов в определенном месте, из которых впоследствии выделяется кровяная жидкость на поверхность кожи. Такие действия приводят к формированию пузырей, размером от 5 мм. Внешняя пленка не имеет цвета, а вот внутреннее содержание – жидкость, возможна примесь крови.
- Язвы и эрозии возникают, когда узлы теряют соединительную связь друг с другом, из-за чего не наблюдается препятствий к различным повреждениям (они могут быть тяжелой формы – язвы). При проникновении на место заражения инфекции/бактерий способно развитие гноя.
Любая из форм высыпаний характеризуется отличительными проявлениями, которые возможно заметить и при визуальном осмотре. Главное вовремя предпринять соответствующие меры лечения, чтобы предотвратить осложнения.
Заболевание сопровождается проблемами с кровообращением, из-за чего можно наблюдать серьезные отравления (нарушаются обменные процессы). Эти состояния находят внешнее отражение:
- безразличие к окружающей действительности;
- недомогание и апатия;
- сонливость;
- сильные боли;
- высокая температура тела – доходит до 40 градусов.
При различных степенях васкулитов симптомы интоксикации проявляются особым образом, они более или менее выраженные.
Негативное влияние токсических веществ на организм человека приводит к изменениям в кровообращении, поражает нервную систему. Подобные состояния не проходят бесследно, на их наличие обязательно указывают симптомы:
- перепады настроения;
- судороги;
- атрофия мышечной ткани, паралич конечностей;
- ослабление чувствительности;
- кровоизлияние в мозг, способствующее развитию инсульта.
Обнаружение данных симптомов требует незамедлительного лечения, поскольку дальнейшее их осложнение может отрицательно сказаться на здоровье (усугубив его еще больше).
Благодаря изменению кровоснабжения наблюдается недостаточное насыщение внутренних органов полезными элементами, что приводит к их поражению:
- слабая зрительная активность – возможна слепота;
- отек и покраснение вокруг глаз;
- осложнено движение глазного яблока;
- увеличение глаз в размерах, выходящих за пределы век.
Проблемы со зрением – частые признаки васкулитов. Оставлять нарушения без лечения нельзя, поскольку они способны повлиять на качество жизни человека.
Как восстановить зрение ребенку. Продукты полезные для зрения
Воспаление или нарушение целостности сосудов выступают побуждающими факторами развития отечности органов дыхания. Впоследствии неадекватного лечения или бездействия можно наблюдать такие проблемы:
- Продолжительный ринит.
- Синусит, гайморит (острой формы).
- Бронхит, перерастающий в астму.
- Нехватка воздуха.
- Приступы удушья.
- Бронхоэктатическое заболевание.
Признаков развития васкулитов множество, одно из них поражение органов дыхания. При отсутствии должного лечения можно наблюдать серьезные проблемы со здоровьем.
Большинство форм васкулитов связывают с изменением обмена веществ, формирующих неправильное питание и нарушение работы почек. Этому состоянию предшествуют характерные признаки:
- болезненные ощущения в пояснице;
- озноб;
- отечность;
- мизерное выделение мочи;
- наличие белка и примесей крови в моче.
В зависимости от тяжести таких поражений у больного симптоматика проявляется более выраженно. Эти симптомы оказывают прямое влияние на развитие острой или хронической формы почечной недостаточности.
Заболевания могут приводить к нарушениям суставной сумки, причиной чего выступает отечность, воспаление и наличие в ней жидкости. В первую очередь воздействие приходится на коленные суставы, характеризующиеся отличительными симптомами:
- краснота, отек, высыпания на коленях;
- болезненные ощущения, мешающие нормальному передвижению;
- поражение суставной сумки.
По истечению непродолжительного времени воспаление перекладывается на близ-расположенные суставы, что способствует стиханию боли. В основном отмечается самопроизвольное исчезновение симптомов, не грозящее больному серьезными осложнениями.
Поражение стенок кишечника чревато для человека возникновением проблем с кровообращением. Это все неблагоприятно сказывается на самочувствии, вызывая воспаление, которому сопутствуют определенные признаки:
- сильные боли внизу животы, проявляющиеся с разной степенью интенсивности;
- тошнота и рвотный рефлекс;
- жидкий стул, с возможностью выделения примесей крови.
Масштабные поражения сосудов способны привести к замедленному разрушению стенок кишечника. Эти явления не проходят бесследно – развивается перитонит.
Медикаментозное лечение васкулита
Подбор эффективного метода лечения при васкулите может назначить квалифицированный специалист, беря во внимание результаты обследования, характер и интенсивность поражения. При легкой форме терапия не длится более 3 месяцев, при средней – 6 месяцев, при тяжелой – около года. Если васкулит имеет способность внезапного ухудшения/улучшения состояния (на короткое время), то терапия проходит с перерывами по 6 месяцев.
Поспособствовать скорейшему выздоровлению могут медикаментозные препараты:
- нестероидные (Пироксикам) позволяют снизить воспаление, боль, отечность и высыпания;
- антиагреганты (Аспирин) предотвращают развитие тромбофлебита;
- антикоагулянты (Гепарин) препятствуют закупорке крови;
- энтеросорбенты (Тиоверол) выводят из организма вредные вещества, проникающие в период заболевания;
- глюкокортикостероиды (Преднизолон) снимают воспаление при острой форме васкулита, снижают выработку антител;
- цитостатики (Азатиоприн) позволяют замедлить регрессивное течение болезни;
- антигистаминные средства (Супрастин) активно борются с проявлениями заболевания в детском возрасте, если причина поражения – аллергическая реакция на препараты или некоторые продукты питания.
Важно помнить, что эффективное лечение вправе назначить только квалифицированный специалист. Самолечение в таком случае, может привести к усугублению ситуации, за которой следуют опасные осложнения.
Немедикаментозная терапия
При наличии проблем с кроветворением, что является характерным симптомом васкулита, врач может прописать специальные процедуры. Они рекомендованы при определенных показаниях. Популярные исследования крови:
- Иммуносорбция – очищение крови, проводимое посредством специального устройства.
- Гемосорбция – очищение крови от вредных примесей, антител.
- Плазмаферез – осуществление замены или очищения крови, при помощи определенного оборудования.
Данные методики не способны нанести вреда здоровью больного человека, а напротив, обеспечат быстрое выздоровление.
Очищение крови народными средствами
Диета при васкулите
Если причиной развития любой формы васкулита послужило аллергическое проявление, то лечение предполагает соблюдение специальной диеты. При этом продукты питания разграничивают на 2 группы.

К запрещенным относят:
- яйца;
- шоколад;
- фрукты;
- мед;
- усилители вкуса, часто встречающиеся в продуктах питания (ароматизаторы, консерванты, красители);
- хлебобулочные изделия – торты, булочки, хлеб;
- консервированную продукцию;
- чайные и кофейные напитки;
- спиртное;
- непереносимость отдельных компонентов – молочное, рыба, орехи.
При характерной симптоматике нарушений пищеварительного тракта и проблем с почками рекомендовано придерживаться специальных диет.
Диета при заболеваниях печени и желчного пузыря
Васкулит лечение народными средствами
Борьба с васкулитом подручными средствами недопустима, поскольку употребление травяных сборов может привести к развитию аллергии, что вызовет новые проблемы со здоровьем. Если не выявлено особых противопоказаний, то врач-ревматолог вправе назначить больному средства народной медицины:
- корень солодки;
- травяные сборы;
- применение медицинских пиявок.
Лечение народными средства должно проходить под строгим наблюдением врача. Данный способ терапии является наиболее востребованным среди людей, а потому от его приема последствий еще больше (при самолечении).
Что если не лечить васкулит
Он зависит он некоторых показателей: разновидности болезни, возраста больного, наличия рецидива, своевременности лечения. Благоприятный прогноз с выживаемостью в 5 лет составляет большую часть – 90% (только в случае быстрого реагирования на возникновение васкулита). Также наблюдается снижение этого показателя (5% людей) – при этом больных ждет инвалидность и летальный исход (отсутствие лечения).
Поспособствовать ухудшению самочувствия могут определенные заболевания:
- Почечная недостаточность.
- Нарушения ЦНС.
- Сосудистые патологии.
- Проблемы в пищеварительном тракте.
- Появление васкулита в пенсионном возрасте.
Эти факторы ведут к тому, что таким пациентам жизненно-необходимо постоянное медицинское наблюдение, строгое следование предписаниям лечащего врача. Трепетное отношение к здоровью позволит человеку продлить жизнь.
Краткая характеристика заболевания

Васкулит – воспаления стенок кровеносных сосудов. В зависимости от того, какие сосуды задеты, выделяют такие виды васкулита:
- Флебит – вызывается воспалением стенок венозных сосудов.
- Артериолит – воспаление мелких артерий.
- Артериит - поражения стенок артерий.
- Капиллярит – воспаление капилляров.
Известны случаи, когда поражается сразу несколько сосудов, это называется системный васкулит.
Отдельно выделяют геморрагический васкулит, поражающий сосуды кожи, почек, ЖКТ, суставов.
Причины появления заболевания
Васкулит может быть первичным, развивающимся как самостоятельное заболевание и он может возникать как осложнение определенных болезней.
Причины первичного васкулита не установлены до сих пор, а васкулит вторичный может проявиться на фоне хронических, острых инфекций, проведенной вакцинации, онкологических заболеваний, сильного перегрева или охлаждения, термических поражений кожи, в т.ч. солнечных ожогов. Васкулит может развиться после травм или воздействия биологических ядов, химических веществ.
Все эти негативные факторы могут привести к тому, что структура тканей сосудов изменится, и организм начнет ее отторгать, воспринимая как инородную, вырабатывать антитела.
Симптомы васкулита
Характерный симптом васкулита – кожные кровоизлияния. После кожи поражение идет в мышцы, суставы, нервы, вот почему при дальнейшем развитии болезни симптомы васкулита отличаются в зависимости от того, сосуды какого органа воспалились.
При периартериите узелковом больной чувствует боли в мышцах, резкие боли в животе, у него появляется тошнота, рвота, повышается температура.
При темпоральном гигантоклеточном артериите ощущаются слабость, головные пульсирующие боли, есть припухлость в височной области.
При аортоартериите немеют и болят конечности, болит спина, живот, нарушается зрение, больной падает в обморок.
С кожных высыпаний в виде симметричных мелких синяков начинается геморрагический васкулит. Сыпь образуется на ягодицах, вокруг суставов, на разгибательных поверхностях рук и ног. Реже можно увидеть сыпь на лице, стопах и ладонях, туловище. По этим признакам ставится первичный диагноз васкулит у детей.
Второй характерный симптом геморрагического васкулита – поражение суставов, сопровождающееся болью и/или воспалением, наблюдается у более чем половины заболевших. Страдают обычно крупные суставы, устойчивого их повреждения с нарушением функциональности зачастую не наблюдается.
Третий важный симптом геморрагического васкулита – боль в животе. Развивается как до поражений кожи и суставов, так и во время. Приступы боли могут длиться несколько дней. Также есть жалобы на тошноту, плохой стул, рвоту, повышение температуры, в редких случаях открываются желудочные и кишечные кровотечения.
Диагностика заболевания
Чтобы диагностировать системный васкулит, необходимо провести анализ крови, мочи, рентгенографию грудины, исследовать сосуды.

Для определения геморрагического васкулита также делают анализ мочи и крови, рентгенографию грудины. Кроме этого пациенту назначают УЗИ брюшины, если появились признаки поражения почек – то и УЗИ почек. Для постановки диагноза васкулит у детей дополнительно могут назначить динамическую нефросцинтиграфию, т.к. может быть аномалия в развитии мочевыводящей системы, накопительной и выделительной почечной функции.
На этапе постановки диагноза важно отличить системный васкулит от инфекций, сопровождающихся похожими высыпаниями, исключить тромбоцитопеническую пурпуру.
Боли в животе могут возникать и при остром аппендиците, прободной язве, кишечной непроходимости, язвенном колите – все эти болезни перед началом лечения васкулита следует исключить. Также исключают гломерулонефрит и красную волчанку.
Лечение васкулита
Для лечения васкулита назначают препараты, подавляющие выработку антител, уменьшающие чувствительность тканей: цитостатики, глюкокортикостероиды.
Также при некоторых формах геморрагического или системного васкулита могут назначить процедуры по очистке крови – гемосорбцию и плазмаферез.
Если заболевание протекает в легкой форме, находится в стадии ремиссии, лечение васкулита заключается только в назначении нестероидных противовоспалительных средств, например, вольтарена или индометацина.
Дополнительно при лечении васкулита могут назначить средства, уменьшающие проницаемость сосудов и свертываемость крови – для предотвращения тромбообразования.
Профилактика болезни
Для профилактики васкулита у детей и взрослых необходимо избегать самолечения и необоснованного проведения вакцинации, закаляться, проводить меры по устранению негативного воздействия внешних факторов, например, не допускать перегрева, переохлаждения, долгого пребывания на солнце, избегать прямого контакта с ядохимикатами и т.д.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Геморрагический васкулит представляет собой редкое заболевание мелких сосудов. Причиной чаще всего является перенесенная простудная инфекция. Как заподозрить эту болезнь и правильно лечить?
Аутоиммунные заболевания одни из наиболее тяжелых среди всех внутренних болезней. Точные причины их неизвестны, поэтому и защититься от них невозможно. Одним из них является геморрагический васкулит, встречающийся у взрослых и детей. Что это за заболевание, кто занимается такими больными, какова диагностика и лечение геморрагического васкулита? Все об этом тяжелом недуге.
Что такое геморрагический васкулит
Геморрагический васкулит – это заболевание, при котором развивается асептический воспалительный процесс в самых мелких сосудах человеческого тела. Преимущественно они поражаются в коже, суставах, почках и кишечнике. Остальные страдают в меньшей степени. Другое название этого недуга – болезнь Шенлейн Геноха или аллергическая пурпура, именно под последним названием этот недуг можно обнаружить в Международной классификации болезней (МКБ) 10 пересмотра.
Сыпь при геморрагическом васкулите бывает настолько характерной и специфической, что врачи обычно достаточно быстро могут заподозрить это заболевание. Диагностикой и лечением занимается врач-ревматолог.
Геморрагический васкулит у детей встречается гораздо чаще, чем у взрослых, поэтому врачи-педиатры более знакомы с этим тяжелым заболеванием. Болезнь эта очень непредсказуема: она может самопроизвольно пройти без каких-либо последствий, либо привести к быстрой гибели.
Геморрагический васкулит у детей встречается относительно редко: распространенность составляет около 25 случаев на 10 тысяч детского населения. Наиболее подвержены ему дети младшего и среднего школьного возраста: от 7 до 12 лет. Малыши в возрасте младше 5 лет крайне редко страдают от симптомов геморрагического васкулита: зафиксированы лишь единичные случаи. У подростков старше 12 лет эта болезнь также редкость.
Если возник геморрагический васкулит у детей, лечение проводится исключительно в стационаре под контролем врачей. Никакое самолечение недопустимо, ведь болезнь может быть смертельно опасна. Применяются различные группы препаратов в зависимости от того, какая группа симптомов преобладает.
Геморрагический васкулит у взрослых – это редкость. Большинство заболевших – это мужчины с нарушением метаболизма. Однако и женщины могут страдать от этого недуга: нередко он начинается в период беременности или кормления грудью, при серьезных гормональных перестройках. До сих пор неизвестно почему, но часто дебют начала геморрагического васкулита у взрослых приходится на весенний период. Иногда у больного имеются и другие заболевания из группы аутоиммунных: ревматоидный артрит, системная красная волчанка, неспецифический язвенный колит.
Если развивается геморрагический васкулит, лечение у взрослых проводится в отделении ревматологии круглосуточного стационара. Врач в индивидуальном порядке подбирает необходимые лекарства и курс.
Геморрагический васкулит причины
Если у человека возник геморрагический васкулит, причины его до сих пор точно науке неизвестны. Есть несколько теорий, среди которых на первом месте стоит инфекционно-аллергическое происхождение этого заболевания. Не случайно чаще всего оно возникает ранней весной, в период эпидемии гриппа и других простудных болезней.
Таким образом причиной геморрагического васкулита многие врачи считают чрезмерно активную реакцию иммунной системы на попадание в организм возбудителей вирусных и бактериальных инфекций (стрептококки, стафилококки, кишечная палочка, вирус простого герпеса и аденовирусы). Вместе с чужеродными агентами иммунитет начинает вырабатывать антитела против клеток собственных капилляров.
Сотрудники Ростовского государственного университета в 2014 году провели исследование, в котором выявили очень большой процент положительных результатов на герпетическую инфекцию у больных геморрагическим васкулитом. Особенно высок он был среди тех, у кого отмечались осложнения со стороны почек.
Оставьте свой email, чтобы всегда получать важную информацию и сервисы для сохранения вашего здоровья
Специалисты Самарского государственного университета в 2012 году высказали гипотезу о зависимости тяжести данного заболевания от генетически детерминированных особенностей свертывающей системы крови.
Если у больного начался геморрагический васкулит, причины болезни могут быть и иными:
- лекарственная болезнь – поражение сосудов возникает вследствие активации иммунной системы различными лекарственными средствами (антибиотики, анальгетики, противоаритмические средства),
- аллергический анамнез – сочетание данного недуга с различными прочими аллергическими болезнями (атопический дерматит, бронхиальная астма, ринит, конъюнктивит),
- провоцирующие факторы внешней среды: переохлаждение или перегрев, укус насекомого, обострение хронических болезней, травмы и др.
Геморрагический васкулит патогенез
Если у больного развился геморрагический васкулит, патогенез заболевания заключается в поражении мелких капилляров кожи, почек, суставов и кишечника аутоантителами. Комплексы антиген-антитело, которые образуются при активном воспалительном процессе (чаще всего, вирусная или бактериальная респираторная инфекция), циркулируют в крови и откладываются в просвете самых мельчайших сосудов.
Далее, когда у больного прогрессирует геморрагический васкулит, патогенез заключается в их закупорке и появлении микротромбов, приводящих к нарушению микроциркуляции, кислородному голоданию тканей, которые в норме эти сосуды кровоснабжают.
Патогенез геморрагического васкулита связан с воспалительным процессом во всех мелких сосудах: капиллярах, венулах, артериолах, и он обуславливает все клинические проявления этого недуга.
Если у больного начался геморрагический васкулит, симптомы болезни могут быть очень разнообразными. Нередко заболевание начинается с лихорадки, но это не обязательно. При повышении температуры при геморрагическом васкулите появляются симптомы интоксикации: ломота, боль в суставах, костях, мышцах, головная боль, слабость, головокружение. Помимо этого присутствует три основные группы симптомов.
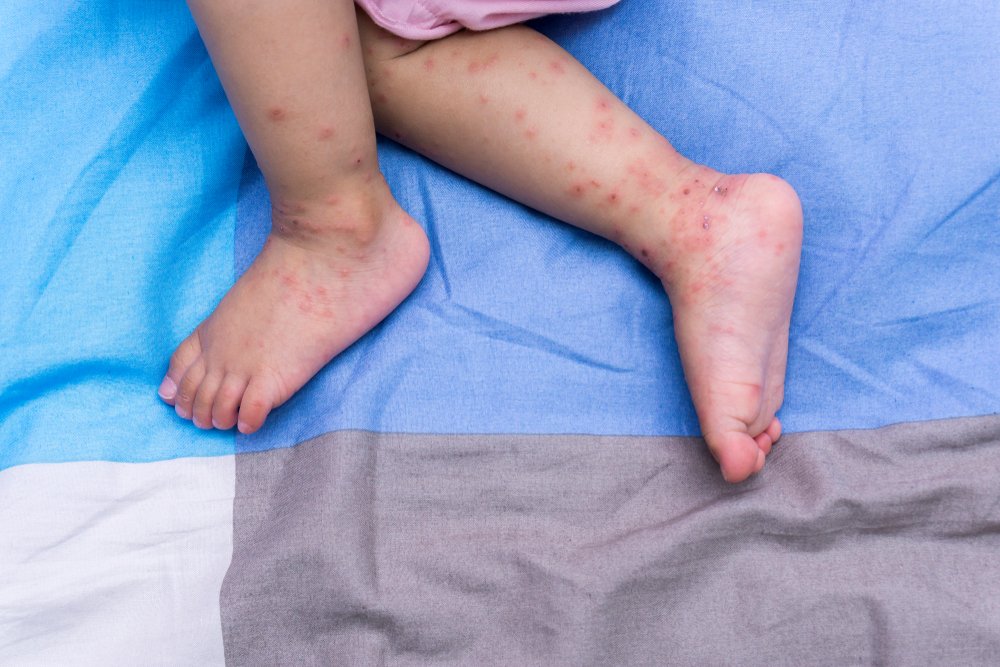
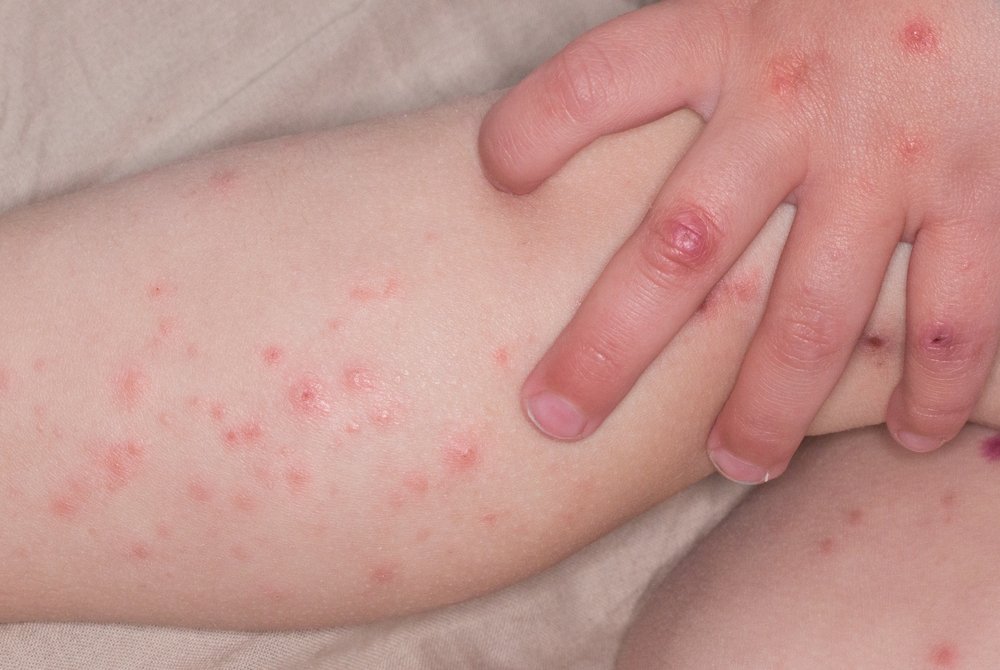
Сыпь при геморрагическом васкулите бывает у 100% больных. Это патогномоничный симптом, без него поставить такой диагноз нельзя. Высыпания имеют пятнисто-папулезный геморрагический характер, маленькие размеры. Характерной особенностью сыпи при геморрагическом васкулите является то, что она не исчезает при надавливании. При тяжелом течении болезни в центре элемента может появиться некроз или язва, которая долго не заживает, а после заживления оставляет пигментацию.
Основная локализация – бедра, ягодицы, голень, реже – руки и область крупных суставов. Они имеют симметричный характер. Тяжесть заболевание определяют именно по характеру высыпаний, по их интенсивности, объему пораженной площади кожного покрова.
Поражение суставов встречается у 70% больных. Характерны кратковременные боли в крупных суставах, иногда они становятся яркими, отечными. Процесс никогда не приводит к их деформации, после излечения артралгии проходят бесследно.
При геморрагическом васкулите у каждого четвертого больного развивается поражение почек. Оно проявляется клинической картиной острого гломерулонефрита. Возможно появление темного окрашивания мочи (цвет мясных помоев), отечности на лице, повышения артериального давления. Некоторые больные отмечают появление болей в пояснице.

Симптомом поражения кишечника является боль в животе. Причем больные не могут точно указать ее локализацию, просто говорят, что у них болит живот. Неприятные симптомы не связаны с приемом пищи и дефекацией, иногда им сопутствует тошнота и рвота. Боль начинается сама и самопроизвольно проходит.
Помимо этих основных четырех групп симптомов возможны и более редкие: признаки поражения легких (геморрагическая пневмония), сердца (геморрагический перикардит, миокардит), нервной системы (приступы эпилепсии, геморрагический менингит). Они более опасны и при неблагоприятном течении могут привести даже к летальному исходу.
Геморрагический васкулит диагностика
Если у человека или доктора есть подозрение на геморрагический васкулит, диагностика должна быть начата как можно раньше. Особенно, когда речь идет о детях. Таким больными занимается врач-ревматолог, в детской поликлинике иногда работает данный специалист, но чаще всего больного с подозрениями на этот недуг отправляют в ревматологическое отделение стационара. Детям, у которых не исключается геморрагический васкулит, диагностика осуществляется в больнице обязательно, чтобы вовремя оказать помощь при развитии серьезных осложнений со стороны сердца, легких и нервной системы.
Во время первого визита врач беседует с больным, спрашивает, что его беспокоит, как давно появились эти симптомы, не было ли у него в недавнем прошлом простудного заболевания, не принимал ли он антибиотики, либо жаропонижающие. После беседы он приступает к осмотру высыпаний, оценивает их характер, локализацию, осматривает суставы. Далее врач дает направления, какие анализы при геморрагическом васкулите позволят подтвердить или опровергнуть этот диагноз.
Читайте также:


