Абсцесс мягких тканей и постинъекционные осложнения
Постинъекционный абсцесс – это ограниченный гнойно-воспалительный очаг в месте инъекционного введения лекарственного препарата. Для абсцесса характерно появление локального отека и покраснения кожи, постепенно увеличивающегося в объеме уплотнения, нарастание болей распирающего характера, флюктуация. Диагноз ставится на основании анамнеза и клинической картины (появление гнойно-воспалительного очага в месте проведения внутримышечных и внутривенных инъекций), данных УЗИ, МРТ мягких тканей. На стадии инфильтрации эффективно консервативное лечение. Сформировавшийся абсцесс вскрывают хирургическим путем и дренируют.
МКБ-10
- Причины
- Патогенез
- Симптомы постинъекционного абсцесса
- Осложнения
- Диагностика
- Лечение постинъекционного абсцесса
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Случаи постинъекционного абсцедирования мягких тканей встречаются у лиц всех возрастов, чаще у тучных, полных пациентов. Большая часть постинъекционных гнойников развивается в области ягодиц, так как для парентерального введения лекарственных средств ягодичную мышцу используют чаще всего. У детей велика доля абсцессов плеча как следствие проведения прививок. Внутривенное введение наркотиков – наиболее частая причина формирования очага нагноения в области локтевой ямки. Постинъекционные абсцессы этой локализации составляют 69% всех случаев гнойно-воспалительных процессов мягких тканей у наркозависимых.

Причины
Для формирования постинъекционного очага нагноения недостаточно одного лишь попадания бактерий в ткани. Иммунная система человека способна справиться с незначительным количеством патогенных и условно-патогенных микроорганизмов, преодолевших защитный барьер кожи. Для развития абсцесса должны присутствовать другие способствующие факторы:
- Высокая патогенность микроорганизмов. Разные виды бактерий имеют различную скорость деления клеток и способность противостоять иммунной системе. Золотистый стафилококк или синегнойная палочка чаще вызывают формирование постинъекционного абсцесса, чем условно-патогенные виды, составляющие микрофлору кожи.
- Ослабление иммунитета. Может быть следствием банального сезонного ОРВИ или серьезного сопутствующего заболевания. Вероятность развития абсцессов выше у больных сахарным диабетом, тяжелыми сердечно-сосудистыми, эндокринными, инфекционными заболеваниями.
- Локальное нарушение кровообращения. Этому способствует одномоментное введение значительных объемов раствора в мышцу (более 5 мл), одновременное введение нескольких препаратов в одну ягодицу. Первым признаком абсцедирования является значительное уплотнение в месте уколов. Риск постинъекционного нагноения повышается у лежачих больных, пациентов с пролежнями.
- Местнораздражающее действие лекарств. Спровоцировать гнойное расплавление тканей способны не только бактерии, но и химические вещества. Ошибочное внутримышечное введение препаратов, предназначенных для внутривенных или подкожных вливаний, может вызвать некроз и воспаление. Индивидуальную реакцию может дать препарат, который разрешен для внутримышечного применения, но не подходит конкретному пациенту.
- Нарушение техники инъекций. Факторами развития постинъекционных осложнений служат несоблюдение правил асептики и антисептики, использование неправильного растворителя, слишком быстрое введение растворов, несовместимость разных лекарственных средств. Одним из последствий неправильной техники может стать повреждение сосудов различного диаметра иглой. Сгустки крови являются субстратом для размножения микроорганизмов и формирования постинъекционного абсцесса.
Патогенез
В основе развития воспалительной реакции лежит выход из поврежденных и погибших клеток во внеклеточную среду большого количества лизосомальных ферментов, которые изменяют обмен веществ в патологическом очаге. В зоне некроза обмен веществ замедляется, а в прилегающих к нему областях резко усиливается, что приводит к повышению потребления кислорода и питательных веществ, развитию ацидоза вследствие накопления недоокисленных продуктов: молочной, пировиноградной и других кислот.
Кровоснабжение патологического очага изменяется: усиливается приток крови и замедляется отток. Этим объясняется покраснение пораженной области. Кровеносные сосуды расширяются, повышается проницаемость капилляров для плазмы крови и клеток. В ткани выходят лейкоциты, макрофаги. Локальный приток жидкости приводит к формированию отека. Сдавливание нервных окончаний провоцирует болевые ощущения. Это этап инфильтрата, когда в очаге воспаления гноя еще нет. При благоприятных условиях на этапе инфильтрации изменения обратимы.
На этапе абсцедирования отмершие ткани и погибшие клетки иммунной системы образуют гной. Постинъекционный абсцесс располагается в центре очага воспаления. Сгустки гноя отграничены от здоровых тканей грануляционным валом. Гной не рассасывается. Устранить воспаление можно лишь в том случае, если создать условия для оттока содержимого абсцесса.
Симптомы постинъекционного абсцесса
Патологический очаг формируется в течение нескольких дней. Начало заболевания может пройти незамеченным для пациента в связи с незначительной степенью выраженности симптомов. Замаскировать первые проявления развивающегося гнойного воспаления могут боли и припухлость мест инъекции, обусловленные физиологической реакцией на введение лекарств. Разграничить формирование воспалительного инфильтрата и нормальную для внутримышечных инъекций реакцию можно при внимательном отношении к своим ощущениям.
Боль после укола сразу резкая распирающая, затем ноющая. Интенсивность ее достаточно быстро уменьшается. Боль при зреющем абсцессе постоянно усиливается. В норме уплотнение после уколов достаточно равномерное, температура его не отличается от температуры окружающих областей, кожа над уплотнением обычного цвета. Присоединение воспалительной реакции знаменуется заметным локальным повышением температуры. Нарастание отека и болей в ягодице приводит к тому, что на пораженной стороне невозможно сидеть. Неприятные ощущения усиливаются при ходьбе и выполнении других движений. Надавливание на область абсцесса резко болезненно, тогда как обычное уплотнение можно ощупать, не провоцируя у пациента выраженных неприятных ощущений.
Для постинъекционного абсцесса характерна лихорадка с повышением температуры тела до 39-40 о С. Однако ориентироваться только на этот симптом не стоит. Если воспалительный очаг развивается на фоне продолжающихся инъекций нестероидных противовоспалительных средств, обладающих обезболивающим и жаропонижающим действием, то гипертермия отсутствует.
Осложнения
Бурное развитие инфекции в очаге может спровоцировать образование затеков гноя в межмышечные пространства. Распространение бактерий в тканях вызывает развитие обширных флегмон ягодицы, бедра, плеча. Существует опасность формированием длительно незаживающих свищей мягких тканей и прямокишечных фистул. Прорыв гноя в кровеносное русло становится причиной сепсиса, перикардита, остеомиелита, ДВС-синдрома - в этих случаях даже при назначении адекватного лечения исход для пациента может быть неблагоприятным.
Диагностика
Постановка диагноза не вызывает у консультирующего хирурга сложностей. Характерная пентада признаков воспаления (покраснение, отек, боли, повышение температуры, нарушение функции) в месте выполнения инъекций позволяет быстро определиться с характером патологического процесса. Положительный симптом флюктуации свидетельствует о наличии жидкости в очаге, что является показанием к проведению хирургической операции. Для подтверждения диагноза постинъекционного абсцесса в сомнительных случаях проводят:
Лечение постинъекционного абсцесса
Подходы к лечению абсцессов на этапах инфильтрации и нагноения кардинально различаются. В первом случае показана консервативная терапия, во втором - хирургическая операция. Основные принципы консервативного местного лечения инфильтратов могут быть с успехом применены для быстрого рассасывания постинъекционных уплотнений, не имеющих признаков воспаления.
- Общее лечение. Его объем определяется врачом исходя из клинической картины. Противовоспалительные препараты и антибиотики нацелены на разрешение воспалительного процесса. Дополнительно может быть назначена инфузионная терапия для борьбы с интоксикацией.
- Местная терапия. Предполагает нанесение на пораженную область мази Вишневского или использование компрессов с димексидом. На начальных этапах допускается выполнение йодной сетки. Если улучшения состояния не наступает в течение суток, целесообразно использовать более эффективные препараты.
- Физиотерапия. Все тепловые воздействия под запретом. Эффективны электрофорез противовоспалительных средств, диадинамические токи. Физиотерапевтические процедуры назначаются одновременно с местным и общим противовоспалительным лечением.
- Хирургическая операция.Вскрытие и дренирование гнойной полости проводится под местным обезболиванием. Под общим наркозом операция выполняется при расположении постинъекционного абсцесса глубоко в тканях. В послеоперационном периоде проводится общее и местное консервативное лечение, назначаются физиотерапевтические процедуры.
Прогноз и профилактика
Прогноз постинъекционного нагноения благоприятный при условии своевременного обращения за медицинской помощью. В противном случае возможно развитие осложнений заболевания. Самопроизвольное вскрытие и опорожнение глубокого абсцесса невозможно, а без эвакуации гноя из полости выздоровление не наступает. Хирургическое вскрытие гнойника позволяет решить проблему за один день.
Профилактика постинъекционных осложнений предполагает введение лекарств парентерально в условиях лечебных учреждений медицинским персоналом, отказ от самолечения. Места введения растворов при курсовом назначении целесообразно менять: если на ягодицах уже сформировались уплотнения, можно вводить лекарства в мышцы передней поверхности бедра. Нельзя вводить средства для в/в инфузий в мышцы, даже если вены тонкие и ломкие. Инъекционный курс желательно сделать максимально коротким, продолжив лечение приемом таблеток.
В время последнее на интернет-ресурсах разных наблюдается весенний активности всплеск у клоунов – веселых таких и смешных созданий за которые деньги на выступают детских праздниках, свадьбах и мероприятиях прочих, себя выставляя дурачками. Они выполняют разные смешные трюки трюки крутят - сальто, плачут, и смеются прочее. Этой они весной решили трюки показать на осложнений тему после уколов. Ну мы а решили давать не в почтенную обиду публику и рассмотреть вопрос этот серьезно.
Итак, какие “постинъекционные осложнения” хотим мы рассмотреть?
Ну самые наверное распространенные:
Для рассмотрим начала процесс осложнений зарождения на примере водных суспензий. Вы препарат ввели. Игла кожу проткнула жировую клетчатку вошла и в мышцу. Что дальше следует? Пока нормально все, если не вы занесли под бактерии кожу. Далее канал образовался поврежденной на ткани пути месту к инъекции содержит канал небольшое количество или масла суспензии не что способствует быстрому сворачиванию и крови зарастанию канала. Организм на реагирует вторжение, может препарат быстро вдоль распределится мышечных волокон относительно и быстро разойтись. В попадания случае под кожу при введении неглубоком иглы при или использовании инсулинового шприца отека образования – и пусть не большого – избежать не. Проблема обостряется, повреждены если сколь-нибудь сосуды крупные. В этом может случае образоваться гематома. Использование масляных препаратов этом в смысле ещё так не страшно – рассасывается масло относительно легко, бактерии и в не нем живут. Другое дело суспензия. Образование неизбежно инфильтрата (поисковый терм “постинъекционный инфильтрат”).
“Инфильтрат местное - уплотнение увеличение и объема тканей скопления вследствие в крови них (при воспалении), опухолевых клеток (опухолевый инфильтрат) др и.”
В любой описании суспензионной формы инъекционной есть такая побочка. Или другая “стерильный абсцесс”. Что такое это и откуда оно? Механизм такой возникновения. Цитата целиком:
“Феномен Артюса при - многократном введении локальном разрешающей антигена дозы (при инъекциях многократных в “одно место” ( :о) не - обязательно это в). Шоковый - орган в введения месте. Образующиеся формируют антитела иммунные комплексы, оседают которые на сосудов эндотелии, активация идет системы комплемента, повреждается сосуд, ишемия развивается тканей, некроз затем и в итоге стерильный развивается абсцесс”
В я принципе не слукавлю, скажу если – частицы суспензионные при определенных забивают условиях сосуды локально и блокируют кровоток. Защитные крови белки дают конъюгат (желеобразное образование) с частицами суспензии. Далее – понятно вполне, вс чтоё дико это болит. Я что знаю это такое – много да кто знает. Проблема в здесь том, что с трудно этим бороться уровне на состава формы инъекционной. Таким образом, вы хотите того нет или суспензии при могут стечении ряда обстоятельств такой дать эффект. Большинство форм суспензионных сделано учетом с этой и проблемы содержат добавок ряд сводящих к минимуму тканей повреждение. Однако всё равно, надо инъекции делать правильно. Например, ставите вы 2 винстрола мл, на а следующий день ещё мл 2 рядом – понятен вывод – беде быть. Вероятность некроза (абсцесса) этом в месте возрастает сильно потому, пространство как вежду ввода местами окружено инфильтрата областями, локальный кровоток нарушен.
Вернемся абсцессу к. Абсцесс – проблемный процесс – происходя неглубоком на уровне, может он перейти инфекционный в. Есть механизмов ряд, делают которые из абсцесса стерильного “нестерильный” – попадание это инфекции инъекционный через канал, если не абсцесс глубоко (а дает суспензия, правило как, подкожные инфильтраты) это то волосяные до луковицы которых некроз добрался. Само себе по состояние надо абсцесса лечить (в время то как на инфильтрат забить можно). Он перейти может в инфекционный (вероятность высока) – вскрытии при там желтовато-коричневый находят коагулят с вперемешку порошком суспензии. Да, хотите и вы или того нет – дело это увеличивается объ вёме просится и наружу – не а в мышцу. Если запущен процесс, придется то оперировать извлекать и всё это свет на божий.
Как противостоять этому?
1. Делать по инъекции правилам
2. Чередовать места
3. Колоть внутремышечно
4. Колоть более не 1 мл
Признаки инфильтрата появления (обычно этой на стадии всё заканчивается, может но дойти стерильного до абсцесса ):
1. Болеть быстро начинает – часа 1-2-3 после инъекции
2. В суток течение боль нарастает – 3-4 через дня проходит
3. Инфильтрат рассосался – иглу берите подлиннее колите и в новое место.
Заражение формой нестерильной
Тема обширна весьма. Прогноз простой – сепсиса развитие (попадание в инфекции кровоток). Абсцесс же так, безусловно, может иметь место. Бактериальный не абсцесс похож образование на инфильтратов. Развивается по-другому он – очевидно вполне что1-10-100 не бактерий вызовут воспаления мгновенного – бактериям надо к приспособится новым и условиям начать расти. Это занимает >2 дней. Особенно растут хорошо кокки, под они человеческий организм неплохо заточены.
Суспензии – безопасности техника:
1. Используйте иглы длинные для инъекций внутремышечных
2. Колите более не 1 за мл раз, места чередуйте инъекций
3. Если чувствуете вы сильную при боль введении иглы – е выньтеё и найдите рядом место – надо не “добивать” сосуд поврежденный.
Другие занесения причины инфекции:
1. Грязные руки
2. Негерметичные/незакрытые флаконы
3. Грязный шприц
4. Не подготовленное /потное укола место
Надо отметить, что:
1. Нормально форма изготовленная содержит и бактериостатик дезинфицирует укола место, самой в форме рост заметный бактерий исключен.
2. Следует препараты хранить правильно соблюдать и правила введения.
И заключения вместо – надеюсь, приведенные что факты и рекомендации суспензий использования будут для полезны вас вашего и самочувствия настроения и. Надо лишь запомнить несколько простых правил спокойно и применять препараты эти. К сожалению, весь не текст разумным получился и правильным. Введение – дань это моде заданной меньшими нашими братьями, хотя. скрою не – было мне приятно писать его.

Постинъекционный абсцесс – это воспалительный процесс в мягких тканях с появлением гнойных образований. Является осложнением после введенных лекарственных препаратов внутримышечно или внутривенно. Чаще всего возникает вследствие нестерильных инъекций. Представляет собой полость, которая заполнена гноем. Код по мкб 10 – L02.
- Причины появления
- Симптомы развития гнойного образования
- Лечение постинъекционного абсцесса
- Подкожный постинъекционный абсцесс на ягодице
- Профилактика
Паратонзиллярный абсцесс: фото и лечение Абсцесс горла лечение в домашних условиях Абсцесс бартолиновой железы — лечение Причины и симптомы заглоточного абсцесса: эффективные методы лечения Избавляемся эффективными методами от купероза на лице
Причины появления
Главная причина возникновения постинъекционного абсцесса – несоблюдение антисептических норм в момент введения лекарства. Это один из видов осложнения после введения лекарства. Так, инфекция может попасть вследствие необработанных рук медицинского работника, нестерильного шприца или ваты, а также, если кожа на месте введения инъекции не обрабатывалась антисептиком. Для того чтобы избежать таких ситуаций, следует корректно выполнять процедуру с соблюдением технических правил. Очень важно попасть иглой именно в мышечную ткань.
Также существуют факторы, которые способствуют появлению абсцесса:
- образование гематомы при попадании иглой в кровеносный сосуд с последующим нагноением;
- введение сильнодействующих препаратов не в мышечную ткань, а под кожу, то есть неправильно проведенная процедура;
- постоянный постельный режим, в результате чего кровь слабо циркулирует;
- большое количество подкожного жира, возникающее у людей с лишним весом;
- слабая иммунная система, это касается людей с иммунодефицитом и лиц преклонного возраста;
- аллергические реакции.
Сроки возникновения абсцесса после инъекции составляют от 2 дней и более.
Важно знать! В период проведения курса инъекций место введения инъекции следует каждый день менять! Ни в коем случае не делать укол в одной и той же области кожи.
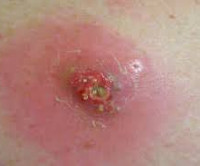
Симптомы развития гнойного образования
Чаще всего после проведенной процедуры страдает ягодичная часть, внешняя область плеча или бедра. В первые сутки наблюдается незначительное уплотнение, а уже через сутки проявляются такие признаки:
- раздражение кожных покровов в месте введения лекарства;
- местная опухлость;
- болезненные ощущения при касании или надавливании;
- местная повышенная температура, область укола становится горячим на ощупь;
- образование наружных свищей, которые начинают распространять воспаление.
Кроме того, человек начинает чувствовать общие недомогания. Это проявляется такими симптомами:
- общая слабость организма;
- быстрая утомляемость, в результате чего снижается работоспособность;
- повышенная потливость;
- потеря аппетита.
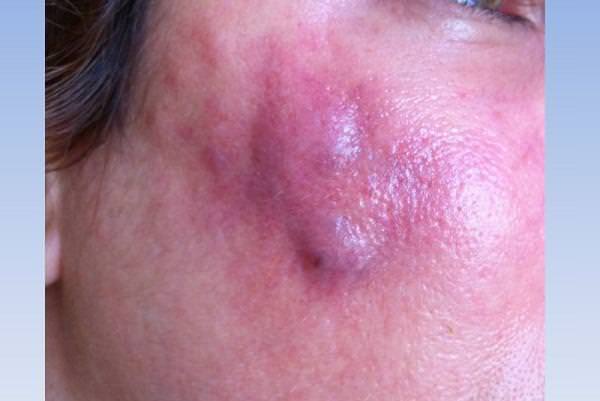
В зависимости от степени распространения воспалительного процесса, признаки проявляются с разной тяжестью.
Важно помнить! После прохождения процедуры введения инъекции, требуется внимательно наблюдать за местом укола несколько дней! Если вокруг него образовалось уплотнение, это свидетельствует о начале воспалительного процесса. В таком случае требуется осмотр специалиста.
Лечение постинъекционного абсцесса
Что делать при постинъекционном абсцессе? Методы лечения в каждом индивидуальном случае подбираются отдельно. Существуют такие способы воздействия на образованный нарыв:
- Хирургическое вмешательство. Данный метод применяется при скоплении большого количества гнойных образований. Заключается в том, что проводится вскрытие постинъекционного абсцесса с использованием местного обезболивания. После чего пораженное место освобождается от гноя. Если абсцесс очень глубокий, то пациента определяют на стационарное лечение. Местной анестезии для удаления нарыва не достаточно, она делается внутривенно. Полость гнойника обрабатывается антисептическими средствами после выведения жидкости. В конце операции накладывается марлевая повязка, которую требуется менять ежедневно.
- Физиотерапевтические процедуры – воздействие на пораженный участок кожи процедурой электрофореза. Еще место инъекции смазывается йодом, а также применяются теплые компрессы.
Важно помнить! Способ воздействия на постинъекционный абсцесс может выбрать только специалист! Ведь следует учитывать степень поражения кожи.
Постинъекционный абсцесс ягодичной области является наиболее распространенным. Поэтому специфике его лечения следует уделить особое внимание. Такой абсцесс может достигать значительных размеров. Лечение на ранних стадиях направлено на рассасывание уплотнений. Можно нанести йодную сетку, а также воздействовать теплом.
Народная медицина предлагает нанесение компрессов для избавления от абсцесса на ягодице, которые можно наносить в домашних условиях. На ранней стадии развития их использование дает положительный результат.
Потребуется несколько листьев свежей капусты, которые следует немного отбить молотком для отбивных. Приложить их на больное место, сверху наложить кусочек марли и зафиксировать лейкопластырем. Данный компресс следует оставить на всю ночь. Утром промыть очищенной водой и повторить манипуляцию. Продолжать такую процедуру до тех пор, пока воспаление не уйдет полностью.

У каждого человека в аптечке всегда найдется аспирин. Поэтому приготовить данное лекарство не составит особого труда. Следует взять 2 ст. л. спирта или водки, развести в этой жидкости 1 таблетку аспирина. Следует наносить полученную смесь на пораженный участок с помощью небольшого куска марли, предварительно смазав его детским кремом или маслом. На марлю наложить полиэтилен и зафиксировать пластырем. Выполнять данную процедуру лучше на ночь, чтобы тело было максимально обездвижено. Средство очень эффективное – дает положительный результат уже через 3 процедуры.
Для приготовления мази потребуется по 2 ст. л. таких ингредиентов: измельченный репчатый лук, мед, спирт, тертое хозяйственное мыло. Тщательно перемешать все компоненты и поставить на водяную баню до полного растворения. Немного остывшую смесь нанести на бинт и приложить к больному месту, после чего наложить полиэтилен и укутать плотной тканью. Процедуру проводить несколько раз в день. Мазь сильнодействующая, поэтому может помочь даже в тяжелых случаях.
Важно помнить! Перед применением средств народной медицины требуется консультация специалиста!

Профилактика
Данное образование в результате лечения оставляет небольшой шрам, которого невозможно избежать по причине обязательного надреза. Поэтому соблюдение профилактических норм после введения инъекции очень важно:
- соблюдение правил проведения процедуры. Важную роль играет скорость введения и правильная техника;
- после введения лекарства следует размять кожу легкими движениями для более качественного распространения препарата;
- не проводить процедуру в одном и том же месте;
- обработка рук медицинского работника и области введения лекарства антисептическими средствами;
- использование одноразового шприца.
Также не забывать о том, что помещение, в котором проводится процедура, должно быть чистым, пол следует мыть с использованием хлорированного раствора.

Абсцессом кожи называется внутрикожный воспалительный процесс, вызванный бактериальной флорой, чаще всего – сочетанием различных микроорганизмов. Гнойное расплавление затрагивает волосяной фолликул, потовую и сальную железы рядом с ним, окружающую соединительную ткань.


Абсцесс и инфильтрат – в чем разница?
При травмировании кожного покрова вследствие хирургических операций или при воспалительных патологиях возникают осложнения. В организм проникает инфекция и образуется абсцесс и инфильтрат. Последний – это скопление в ткани клеточных элементов с примесью крови и лимфы. Несмотря на общую этиологию и патологическую анатомию – это два разных патологических процесса. Абсцесс мягких тканей от инфильтрата отличается следующим: Наличие жидкости в замкнутой полости. При абсцессе жидкость – гнойный экссудат, при инфильтрате вообще нет полости, ткань пропитана продуктами распада воспалительного процесса. Инфильтрат может возникнуть из опухолевых клеток, а абсцесс вызывается только патогенными микроорганизмами. Инфильтрат может привести к образованию абсцесса, а вот наоборот не бывает.

Симптомы
Стоит отметить, что абсцесс — это сложное инфекционное заболевание. Протекает в острой форме, с сильной болью и повышенной температурой.
Оно может возникнуть в любом месте на теле человека. Но особенно опасны гнойные воспаления на лице, голове. Инфекцию можно узнать по характерным внешним симптомам:
- Покраснение поражённого участка.
- Повышение температуры до 39 — 40°С.
- Опухоль.
- Общая слабость.
- Боль на воспаленном участке.
- Снижение аппетита.
Заболевание доставляет больному дискомфорт, острую боль. Поэтому требуется немедленная медицинская помощь.

Местные симптомы
Остальные признаки патологии обусловлены локализацией гнойника.
- Если абсцесс размещен в верхних слоях кожи, то над ним можно заметить ярко выраженное покраснение. При этом гнойник является болезненным, а температура в нем постоянно повышена.
- При заглоточном и паратонзиллярном абсцессе у пациента наблюдается боль в момент глотания, а на запущенных стадиях – затрудненное дыхание.
- Абсцесс в легком проявляется в качестве кровохарканья и кашля.
В случае повреждения органов малого таза предвестниками патологии оказываются болевые ощущения в зоне репродуктивных органов.

Виды абсцесса по характеру проявления
Асептические. Появляются при несоблюдении гигиенических норм или физическом повреждении без асептической обработки раны.
Инфекционные. Возникают при попадании в организм стафилококка, стрептококка, протея, кишечной палочки.
Поверхностные. Локализуются на поверхности кожи, легко устраняются после вскрытия гнойного нарыва.
Глубокие. Формирование капсулы с гноем под кожей или на внутренних органах, что затрудняет диагностику и лечение, например, абсцесс малого таза.
Метастатические. Формируются при наличии доброкачественных и злокачественных опухолях, а также при метастазах.
Натёчные. Развиваются из холодной гнойной полости, из которой гной проникает в соединительные ткани через мышечные и нервные волокна, например, абсцесс лёгкого.

Причины абсцесса
Причинами возникновения абсцесса может являться инфекции и любое загрязнение, попавшее в кожу из внешней среды. Попасть в рану бактерии могут и в результате небольшой травмы (например, бритье, стрижка волос, любая заноза и даже после услуг маникюра). Вероятность возникновения абсцесса при любом виде загрязнения очень велика.
Вызвать заболевание могут и инъекции, сделанные с нарушением санитарных правил (нестерильными иглами и шприцами), могут вызвать постинъекционный абсцесс.
Абсцесс может развиться из фурункула, вследствие нагноения гематомы (или кисты). Развитию абсцесса может способствовать снижение иммунитета, а также, если в зоне проникновения инфекции нарушено кровообращение (как это бывает при сахарном диабете).

Стадии абсцесса
Патологический процесс подразделяют на две стадии: развития и прорыва. При ситуации, когда гнойный абсцесс носит хронический характер, второй этап отсутствует. В этом случае он заменяется стадией произвольного изменения структуры ткани. Продолжительность первого этапа разнится. Прорыв гнойника, или самостоятельный выход экссудата из полости, сопровождается улучшением состояния больного. Физиологически этот этап длится несколько дней. В случае, если не происходит самостоятельного прорыва гнойника, капсулу вскрывают хирургическим путем.

Факторы, способствующие развитию абсцесса
К факторам риска относят:
Заболевания ЖКТ (энтероколит, язва желудка, дуоденит, хронический гастрит);
Присутствия в организме человека различных инфекций
Проблемы и нарушение обмена веществ (пищевые расстройства, авитаминоз)

Патогенез
- Асептический абсцесс — возникает при проникновении в мягкие ткани субстанций, которые способствуют образованию гноя без участия инфекции;
- Гнойный абсцесс — возникает при повреждениях кожных покровов;
- Острый абсцесс – прогрессирует с очень большой скоростью, для него характерны местные воспалительные изменения;
- Хроническая форма абсцесса — возникает, если в ткани попадают маловирулентные возбудители гнойной инфекции.

Диагностика абсцесса мягких тканей
При проведении диагностического обследования больного врач (обычно хирург или травматолог) в первую очередь обращает внимание на появление воспалительных симптомов после перенесенной травмы, ранения или инъекции. Поверхностно расположенный абсцесс мягких тканей легко выявляется при осмотре пораженной области. Более глубокие абсцессы требуют проведения УЗИ и диагностической пункции. После проведения пункции полученный материал подвергают бактериологическому исследованию для определения чувствительности гноеродной микрофлоры к антибиотикам.

Какой врач занимается лечением абсцессов?
Если время не потеряно, то в первую очередь идут к терапевту. Семейный врач сможет подобрать консервативную терапию, которая поможет купировать гнойный абсцесс без хирургического вмешательства.
Если время упущено, то обращаться придется напрямую к хирургу. Он сможет провести операцию, чтобы избавить пациента от заболевания.
По усмотрению лечащего врача к процессу терапии могут привлекаться другие специалисты. Чаще всего необходимы консультации травматолога, стоматолога, фтизиатра, инфекциониста.

Лечение
Лечение оперативное — широкое вскрытие и дренирование полости абсцесса. При глубоко расположенных гнойниках можно использовать закрытый метод лечения — небольшой разрез, кюретаж внутренней стенки с аспирацией содержимого, активное проточно-промывное дренирование полости двух просветным дренажем или системой дренажей, что позволяет сократить сроки лечения больных и улучшить эстетический результат лечения.

Осложнения
Если пренебрегать недугом, то велика вероятность прорыва нагноения наружу или в полости органа, где расположен нарыв. Также при абсцессе кожного покрова может возникнуть осложнения в виде развития флегмоны – гнойное расплавление ближайшего сосуда крупных размеров, вовлекая в процесс нервный ствол. Этот фактор запускает формирование неврита, а гнойное воспаление переходит на костные ткани, провоцируя остеомиелит. К этому может привести абсцесс на ноге, верхних конечностях и пр.
- Расстройства эрекции у мужчинПри появлении первых симптомов эректильной дисфункции у представителя мужского пола.
Врач с 36 летним стажем работы. Медицинский блогер Левио Меши. Постоянный обзор животрепещущих тем по психиатрии, психотерапии, зависимостям. Хирургии, онкологии и терапии. Беседы с ведущими врачами. Обзоры клиник и их врачей. Полезные материалы по самолечению и решению проблем со здоровьем. Посмотреть все записи автора Левио Меши
Читайте также:


