2 в 1 здоровые суставы побеждаем артроз артрит остеопороз
После 50-55 лет многие люди сталкиваются с артрозом. Но ничуть не реже среди представителей этой возрастной категории встречается и другое заболевание – остеопороз. Зачастую они сопровождают друг друга. Как строится тактика лечения в этом случае?

Что общего у остеопороза и артроза
Остеопороз – это уменьшение плотности костей, вследствие которого они становятся очень хрупкими, а значит, повышается риск переломов. Причина этого заболевания – нарушение обмена веществ. В течение всей нашей жизни костная ткань обновляется: клетки частично разрушаются, а на их месте образуются новые. Пока эти процессы находятся в норме, кости сохраняют прочность. Если баланс нарушен, они становятся пористыми и ломкими.
При артрозе происходят примерно те же процессы, только не в костях, а в суставах – хрящевой ткани. В норме в ней сбалансированы синтез и распад клеток, тогда хрящ остается прочным и эластичным. Если процесс изнашивания преобладает над обновлением, поверхность растрескивается и истончается, появляются боль и дегенеративные изменения.

И артроз, и остеопороз возникают на фоне нарушения обмена веществ – в суставах и костях
Факторы риска артроза и остеопороза
Эти болезни, на первый взгляд, сильно отличаются. Артроз чаще бывает у людей с лишним весом, а остеопороз – у пациентов с хрупким телосложением. Ломкость костей чаще атакует женщин, в то время как лечение остеоартроза проходят в одинаковой пропорции представители обоих полов.
- Общий фактор риска для заболеваний – пожилой возраст.
С годами метаболизм в тканях замедляется. Начальные изменения в хрящах и костях происходят практически у всех людей после 50-55 лет, у многих – развивается артроз или остеопороз, у некоторых – одновременно обе болезни.
- Второй фактор риска – малоподвижный образ жизни.
При дефиците физической активности циркуляция крови замедляется, хрящ не получает достаточно питания и теряет способность к восстановлению. Плотность костей, в свою очередь, зависит от давления прилегающих к ним мышц. Если человек двигается мало, мускулатура ослабевает, возрастает риск остеопороза.

Малоподвижный образ жизни – огромный шаг к артрозу и остеопорозу
В чем сложность сочетания артроза и остеопороза
Даже по отдельности каждая болезнь очень опасна. Если же они дополняют друг друга, клиническая картина ухудшается. Кости, которые образуют сустав, теряют плотность, поэтому увеличивается нагрузка на хрящи – они изнашиваются с утроенной силой. Испытывая боль из-за артроза голеностопа, колена или тазобедренного сустава, человек подсознательно меньше двигается. Из-за этого плотность костей стремительно уменьшается.
Получается практически замкнутый круг, разорвать который может только опытный ортопед-ревматолог. Чем раньше начато лечение, тем лучше прогнозы, поэтому обращаться за помощью стоит даже при появлении утренней скованности в суставе, не дожидаясь сильной боли.

Артроз плюс остеопороз без лечения – это почти наверняка быстрая инвалидность
Боль в суставах может указывать на разные болезни. Как правильно реагировать на нее и как действовать в таком случае?
Как лечат артроз с остеопорозом
В отличие от артроза, который теоретически вполне можно обнаружить на ранней стадии, например с помощью МРТ, выявить остеопороз в начале развития невозможно. Поэтому медики рекомендуют всем женщинам после 45 лет в профилактическом порядке проходить исследование плотности костей – денситометрию.
Лечить необходимо сразу оба заболевания, атаковать только одно не имеет смысла. От остеопороза назначают препараты, замедляющие разрушение костной ткани, средства с кальцием и витамином D. Если пациентка только вступила в период менопаузы, ей подбирают заместительную гормональную терапию.

По статистике, в России остеопорозом страдает около 14 млн человек, артрозом – около 15 млн
Сохранить здоровье и активность до глубокой старости реально!
Немного времени и внимания к своему телу, и даже в 70 лет вы будете бодры и энергичны! Книга расскажет, как добиться этого. Здесь собраны как традиционные, так и народные способы лечения заболеваний сосудов и суставов, в частности остеоартроза, артрита, остеопороза, варикоза, тромбоза, атеросклероза и др.
Подробные рекомендации по профилактике и реабилитации, советы по выбору лекарств, физиотерапевтических и прочих процедур позволят людям, не имеющим специальных знаний, грамотно следить за здоровьем.
Здоровые суставы. Побеждаем артроз, артрит, остеопороз 1
Глава 1. Немного о строении опорно-двигательного аппарата человека 1
Глава 2. Артриты 7
Глава 3. Остеоартроз 16
Глава 4. Заболевания околосуставных мягких тканей 25
Глава 5. Лечебные и профилактические мероприятия при заболеваниях опорно-двигательного аппарата 28
Глава 6. Остеопороз 38
Здоровые сосуды. Побеждаем варикоз, тромбоз, атеросклероз, геморрой 48
Глава 1. Атеросклероз сосудов нижних конечностей 48
Глава 2. Варикозное расширение вен 52
Глава 3. Тромбофлебит и тромбоз глубоких вен 61
Глава 4. Геморрой 66
2 в 1. Здоровые суставы. Побеждаем артроз, артрит, остеопороз + Здоровые сосуды. Побеждаем варикоз, тромбоз, атеросклероз, геморрой
Составитель Периостовцев Валерий
Здоровые суставы. Побеждаем артроз, артрит, остеопороз
Введение
Опорно-двигательный аппарат относится к важнейшим органам человека, определяющим его существование и жизнедеятельность от самого рождения и до смерти. Именно благодаря суставам человеческое тело обладает поразительной подвижностью, которая позволяет ходить, бегать, прыгать, заниматься спортом, физическим трудом – словом, полноценно и активно жить в этом мире.
И здесь возникает парадокс: несмотря на всеобщую грамотность, касающуюся здорового образа жизни, мы по-прежнему обращаем мало внимания на состояние костей и суставов. Так происходит до тех пор, пока не появляются серьезные проблемы. В молодом возрасте эти проблемы в основном связаны с травмами. А в зрелости и старости ситуацию осложняют множество причин, которые совместно могут привести к серьезным заболеваниям. Один из основных факторов известен давно: кости в нашем организме формируются примерно до 30 лет, после этого они начинают постепенно разрушаться. Кальций вымывается из костной ткани, из-за чего кости становятся хрупкими и ломкими.
Подобную тенденцию подтверждают данные статистики: в наши дни проблемы с суставами имеет каждый четвертый человек в возрасте 30 лет; артрозы и артриты начинают развиваться в той или иной степени у 90 % людей старше 55 лет. В целом же боли в суставах, возникающие при нагрузках, растяжении, при воспалительном процессе, простуде, характерны для всех возрастных категорий. Не случайно, по данным Всемирной организации здравоохранения (ВОЗ), болезни суставов занимают первое место в мире среди болезней внутренних органов, которые в запущенной стадии могут приводить к временной нетрудоспособности и даже инвалидности!
Не менее тревожна и другая ситуация: сегодня различными артритами болеет до 2 % живущих на Земле людей, в том числе и молодых. А от артрозов и вовсе страдает примерно 10 % населения земного шара! Причем если молодых людей артрозы поражают сравнительно редко, то в старшей возрастной группе заболеваемость возрастает многократно. Например, при достижении 50-летнего возраста те или иные артрозные изменения суставов выявляются уже у каждого третьего человека. А среди 70-летних артрозами в той или иной форме болеет практически каждый второй.
Еще одна проблема – позднее начало лечения и несистемное лечение дегенеративно-дистрофических заболеваний. Это объясняется тем, что первые клинические симптомы болезни, по поводу которых больной обращается к врачу, появляются спустя годы после начала структурных изменений в суставе, однако без явных рентгенологических изменений.
Нередко у такой особенности есть ряд причин: во-первых, позиция отдельных врачей, которые не видят целесообразности лечения начальных стадий артрозного процесса; во-вторых, стоимость современных препаратов бывает очень высокой. К тому же оперативное лечение (артроскопия, артропластика, реконструктивно-восстановительные операции, эндопротезирование сустава) является лишь одним из этапов продолжительной системы реабилитации.
В последние десятилетия все чаще можно услышать об остеопорозе как о системном заболевании скелета, которое выражается в снижении плотности кости и микроструктурных повреждениях костной ткани. Это приводит к повышенной ломкости костей и, соответственно, к увеличению риска переломов. Однако в большинстве случаев болезнь протекает бессимптомно, поэтому часто пациенты обращаются к врачу на поздних ее стадиях, в основном после переломов костей – шейки бедренной кости, лучевой и плечевой костей, тел позвонков, ребер и пр. Во многих случаях пациенты не придают значения первым проявлениям остеопороза – болям в разных частях скелета, больше выраженным в грудном и поясничном отделах позвоночника, изменениям осанки и деформации позвоночника. В главе, посвященной остеопорозу, описаны основные его признаки, по которым можно вовремя заметить начало заболевания, предпринять необходимые меры (традиционное лечение, специальные упражнения, здоровый образ жизни) и избежать различных осложнений.
Данное издание ориентировано на широкую аудиторию читателей, поэтому здесь минимизировано количество специальных медицинских терминов и понятий, что обеспечивает большую доступность восприятия. В книге описаны наиболее распространенные заболевания опорно-двигательного аппарата, которые зачастую носят хронический характер, снижают работоспособность, а иногда приводят к инвалидности людей в зрелом, наиболее трудоспособном возрасте. Это те заболевания, по поводу которых хоть раз в жизни вам или вашим близким приходилось обращаться к врачу – хирургу, ревматологу, ангиохирургу или ортопеду-травматологу. Здесь вы найдете ответы на вопросы, на которые не всегда может ответить ваш лечащий врач (в силу занятости либо по другим причинам), много внимания уделено профилактике и лечению, а также даются рекомендации по реабилитации и восстановлению после перенесенного заболевания. В книге описаны различные способы лечения растениями, мазями и кремами, изготовленными на их основе, приведены наиболее популярные комплексы гимнастических упражнений, физиотерапевтических и других процедур.
Глава 1. Немного о строении опорно-двигательного аппарата человека
Чтобы разобраться, что же послужило причиной возникших болей, необходимо знание анатомии и понимание физиологических процессов, происходящих в позвоночнике и суставах. Освежим школьные знания анатомии и дополним их современными понятиями о течении физиологических процессов в опорно-двигательном аппарате человека.
Вначале поговорим о костях. Кости – твердая опора для мягких тканей тела, рычаги, перемещающиеся силой мышц. Кости защищают головной и спинной мозг, органы грудной клетки и малого таза. Костная ткань является складом минералов и играет важную роль в процессах кроветворения и обмена веществ. Кости (их более двухсот – 203–206) образуют скелет.
Кость состоит из кортикальной и губчатой тканей, снаружи покрыта надкостницей (иначе периост). Строение кости отвечает принципам строительной механики и обеспечивает максимальную прочность при наименьшей затрате материала. Прочность кортикальной кости составляет 1∕10 прочности стали, а прочность губчатой кости – 1∕10 прочности кортикальной кости (более подробно о прочности костной ткани см. главу "Остеопороз"). Суставные поверхности кости покрывает суставной хрящ. В глубине кости имеется губчатое вещество ячеистой структуры, представленное костными мостиками – трабекулами, в ячейках которого находится костный мозг (рис. 1.1).
Рис. 1.1. Длинная кость (большеберцовая правая):
1 – наружный слой надкостницы; 2 – внутренний слой надкостницы; 3 – эпифизы (концы); 4 – метафизы (зоны роста кости); 5 – диафиз
Толщина гиалинового хряща колеблется в пределах от 0,2 до 6 мм и находится в прямой зависимости от функциональной нагрузки, которую испытывает сустав: чем больше нагрузка, тем толще хрящ. Суставной хрящ лишен кровеносных и лимфатических сосудов, а также не имеет нервных окончаний. Хрящ на 75–80 % состоит из воды, а остальные 25–20 % – это коллаген, протеогликаны и гликопротеины.
Белок коллаген отвечает за прочность. Протеогликаны и гликопротеины определяют степень упругости хряща. В связи с тем, что в суставном хряще отсутствуют кровеносные и лимфатические сосуды, его питание обеспечивает синовиальная жидкость за счет диффузно-нагрузочного механизма. Это означает, что здоровье хрящевой ткани, обеспечение таких важных ее характеристик, как прочность и упругость, напрямую зависят прежде всего от качества синовиальной жидкости и нагрузок, которые испытывает хрящ.
Скольжение суставных поверхностей облегчается благодаря их увлажнению синовиальной жидкостью, продуцируемой клетками внутреннего слоя синовиальной оболочки. Она обильно снабжается кровью и содержит клетки – синовиоциты, которые вырабатывают синовиальную жидкость и ее главный компонент – гиалуроновую кислоту.
Плотный наружный слой суставной капсулы – фиброзная мембрана – прикрепляется к костям вблизи краев суставных поверхностей и переходит в надкостницу. Суставная капсула укрепляется связками, которые направляют и ограничивают движения в суставе.
В норме суставная полость представляет собой узкую щель, в которой содержится синовиальная жидкость, обычно 2–3 см3. Суставные поверхности редко полностью соответствуют друг другу по форме, поэтому для достижения конгруэнтности (соответствия) в суставах имеется ряд вспомогательных образований – это хрящевые диски, мениски, хрящевые губы.
Суставы различаются по числу суставных поверхностей (простые, сложные, комплексные, комбинированные), по форме их сочленения (шаровидные, эллипсовидные, блоковидные, цилиндрические, плоские и др.), по числу осей, определяющих функцию сустава (одно-, дву- и многоосные).
Движения в суставах совершаются вокруг трех осей: сагиттальной (отведение и приведение), фронтальной (сгибание и разгибание), вертикальной (вращение). Различают также круговое движение. Функция сустава определяется количеством осей, вокруг которых совершаются движения.
Мышцы являются активным элементом опорно-двигательного аппарата. За передвижение в пространстве и поддержание скелета в вертикальном положении, контроль и синхронизацию всех его движений отвечают мышцы, формируя так называемый двигательный стереотип.
Мышц у человека около 600 (в три раза больше, чем костей!). Причем это только так называемые скелетные (поперечнополосатые) мышцы, то есть такие, которые мы сокращаем (или расслабляем) осознанно, по собственному желанию. Скелетные мышцы образованы поперечнополосатыми мышечными волокнами. Эти волокна собраны в пучки, расположенные параллельно друг другу и связанные между собой рыхлой соединительной тканью. Снаружи мышца окружена соединительнотканной оболочкой (рис. 1.3).
Утолщенная средняя часть мышцы называется брюшком. На концах она переходит в сухожильные волокна, с помощью которых прикрепляется к костям скелета.
По форме мышцы бывают двуглавые, трехглавые, четырехглавые, квадратные, треугольные, пирамидальные, круглые, зубчатые и камбаловидные.
По направлению волокон – прямые, косые, круговые.
По месторасположению выделяют мышцы туловища, головы и шеи, верхних конечностей и плечевого пояса, нижних конечностей и тазового пояса.
По выполняемой функции мышцы разделяются на сгибатели, разгибатели, приводящие, отводящие, вращающие, поднимающие, сжимающие (напрягающие), мимические, жевательные, дыхательные.
Рис. 1.3. Веретенообразная мышца: 1 – головка; 2 – брюшко; 3 – хвост
Мышцы работают рефлекторно: в ответ на механическое, химическое и физическое раздражение в них возникает возбуждение, и они сокращаются. Но даже в состоянии покоя они всегда находятся в некотором напряжении – тонусе благодаря редким импульсам, поступающим в них из центральной нервной системы.
Рассмотрим строение позвоночника (рис. 1.4). У человека 33–34 позвонка (реже 35), которые в виде налагающихся друг на друга колец складываются в позвоночный столб. Последний имеет 4 искривления: шейное и поясничное выпуклостью обращены кпереди (так называемые лордозы), грудное и крестцовое – кзади (кифозы).
В позвоночнике выделяют следующие отделы: шейный насчитывает 7 позвонков и обозначается латинской буквой С (cervicalis); в грудном – 12 позвонков, обозначаемых Th (thoracalis); в поясничном – 5 позвонков, L (lumbalis); крестцовый отдел насчитывает 5 позвонков, обозначаемых S (sacrales); копчиковый – 4–5 позвонков, Со (coccigeus).
Рис. 1.4. Позвоночный столб:
а – вид справа; б – вид спереди; в – вид сзади; 1 – шейный отдел (С), 7 позвонков; 2 – грудной отдел (Th), 12 позвонков; 3 – поясничный отдел (L), 5 позвонков; 4 – крестцовый отдел (S), 5 сросшихся позвонков; 5 – копчиковый отдел (Со), 4–5 сросшихся позвонков
Две тазовые кости, соединяясь сзади с крестцом, а спереди – с лобковым симфизом, образуют прочное костное кольцо – таз (рис. 1.5). Пояснично-крестцовый отдел позвоночника фиксируется к тазовым костям мощными связками, которые помогают удержать нижние поясничные позвонки вместе с крестцом (а также тяжесть тех вещей, которые мы переносим, двигаем, поднимаем) на месте.
Рис. 1.5. Таз (вид спереди):
1 – крылья подвздошной кости; 2 – седалищные кости; 3 – лобковые кости; 4 – крестцовая кость; 5 – запирательное отверстие; 6 – вертлужная впадина (суставная поверхность тазобедренного сустава)
Суставы верхних и нижних конечностей и мышцы, связанные с ними
Верхние конечности (руки) представлены поясом верхних конечностей (ключица и лопатка) и свободной верхней конечностью. Верхняя конечность, к которой относятся плечевая кость, кости предплечья (локтевая и лучевая), кости запястья (в количестве 8, расположены в 2 ряда), 5 пястных костей и фаланги пальцев, показана на рис. 1.6.
Рис. 1.6. Верхняя конечность:
1 – акромиально-ключичное сочленение; 2 – плечевой сустав; 3 – локтевой сустав; 4 – лучевая кость; 5 – лучезапястный сустав; 6 – пястно-фаланговый сустав; 7 — проксимальный межфаланговый сустав; 8 – дистальный межфаланговый сустав; 9 – фаланги пальцев; 10 – пястные кости; 11 – кости запястья; 12 – локтевая кость; 13 — плечевая кость; 14 – лопатка; 15 – ключица
Мышцы плечевого пояса – дельтовидная, надостная, подостная, малая и большая круглые подлопаточные – окружают плечевой сустав и обеспечивают различные движения в нем.
Мышцы руки подразделяются на мышцы плеча (двуглавая, или бицепс, клювовидно-плечевая, трехглавая и плечевая), предплечья (передние и задние) и мышцы кисти, расположенные на ладонной поверхности. На тыльной поверхности кисти проходят только связки мышц-разгибателей, расположенных на предплечье.
Плечевой сустав образован головкой плечевой кости, представляющей по форме треть шара, и суставной впадиной лопатки, расположенной на ее наружном углу. Величина суставной впадины лопатки вчетверо меньше головки плечевой кости. Ее анатомическое соответствие увеличивается за счет суставной губы, имеющей волокнисто-хрящевую структуру. Это своего рода амортизатор, смягчающий резкие движения в суставе. Суставные поверхности покрыты хрящом, который толще в центре и тоньше у краев. Суставная капсула прикрепляется вдоль наружного края суставной губы лопатки и по анатомической шейке плечевой кости. Капсула укрепляется связками, которые представляют собой утолщенные участки ее фиброзного слоя. Первостепенное значение имеет клювовидно-плечевая связка, бóльшая часть волокон которой вплетается в капсулу (рис. 1.7).
Рис. 1.7. Плечевой сустав (фронтальный разрез):
1 – подакромиальная сумка; 2 – большой бугорок плечевой кости; 3 – сухожилие длинной головки бицепса в межбугорковой борозде; 4 – капсула плечевого сустава; 5 – суставная (гленоидальная) впадина лопатки; 6 – акромиальный отросток лопатки
Дегенеративными болезнями суставов и костей могут страдать и мужчины, и женщины, но все же гораздо чаще эти болезни бывают у женщин.
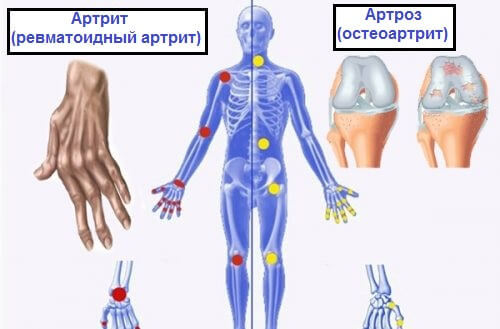
Разница между артрозом, артритом и остеопорозом: это нужно знать
Дегенеративными болезнями суставов и костей могут страдать и мужчины, и женщины, но все же гораздо чаще эти болезни бывают у женщин.
Артроз, артрит и остеопороз — не одно и то же. Это хорошо знают те, кто страдает одной из этих болезней, но люди, которых они обошли стороной, часто путают эти названия.
Это весьма распространенные болезни.
Они относятся к разряду хронических и дегенеративных болезней, и, к сожалению, излечиться от них полностью нельзя. .
Есть паллиативные лекарственные средства, которые уменьшают воспаление и облегчают боль.
У артроза, артрита и остеохондроза есть еще одна общая черта: большей частью от этих болезней страдают женщины.
Мы объясним разницу между этими тремя болезнями. Уверены, что эта информация будет полезна многим.
Артроз, самая распространенная из этих болезней
Артроз — одна из самых распространенных ревматических болезней. При ней происходит дегенерация хрящевой ткани.
Напомним, что это разновидность соединительной ткани, покрывающая кости, там где они соединяются друг с другом. Это как бы прокладка между костями, предохраняющая их от трения одна о другую.
Если хрящевая ткань теряет свое качество и сопротивляемость, головки костей начинают тереться друг о друга, появляется боль, воспаление…
Артроз чаще всего поражает тазобедренный, коленный и голеностопный суставы (все они выдерживают вес нашего тела).
Боль часто проходит после отдыха.
И нужно отметить, что никакие лекарства не могут вылечить пораженный артрозом сустав. С их помощью можно только замедлить развитие болезни.
Если у нас нет артроза, и мы хотим избежать его появления, нужно регулярно заниматься физическими упражнениями, которые не дают слишком большой нагрузки на суставы. И важно не набирать лишних килограммов.
Рекомендуется также придерживаться сбалансированной диеты, богатой витамином С. Он играет важную роль в синтезе коллагена.
Если же артроз уже стал частью нашей жизни, нужно следить за тем, чтобы в пище было достаточно того же витамина С и таких минералов, как кальций, фосфор, магний, кремний и сера.
Артрит — болезнь, не связанная со старением

В отличие от артроза, артрит не связан со старением организма.
Есть разные виды артрита; эта болезнь может возникать у детей, у спортсменов, у тех, кто много и интенсивно работает.
Важно отметить, что эта болезнь может иметь разное происхождение:
Иммунное происхождение: иммунная система атакует синовиальную мембрану (слой соединительной ткани, которая выстилает полости суставов).
Посттравматическое происхождение: заболевание развивается после полученного удара или после того, как человек длительное время повторяет одно движение (работа за компьютером тоже может способствовать развитию этой болезни).
Происхождение, связанное с накоплением в суставах кристаллов мочевой кислоты. Это происходит в случае подагры.
При артрите часто бывает сильная и продолжительная боль. При артрозе же после отдыха боль обычно утихает.
Для предупреждения артрита нужно заботиться, чтобы в диету входили продукты, богатые кальцием, жирными кислотами Омега-3 и Омега-6, и практиковать умеренную физическую активность на свежем воздухе (солнечные лучи способствуют синтезу витамина D).
Остеопороз очень распространен среди женщин
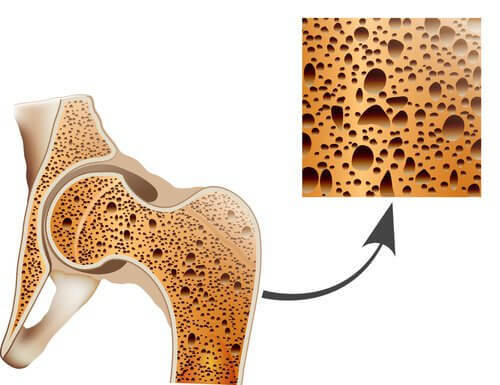
Остеопороз — системное хроническое заболевание, поражающее кости.
Обычно в течение нескольких лет болезнь развивается незаметно, а потом вдруг, без видимых причин происходит перелом кости.
Остеопороз связан с процессами, происходящими в костной ткани. Она постоянно обновляется, образуются новые ее структуры, а старые отторгаются.
Но в определенных случаях, например в ситуации менопаузы, равновесие нарушается.
Костеразрушение начинает преобладать над костеобразованием, костная ткань становится менее плотной, повышается риск переломов.
При остеопорозе кости становятся пористыми, особенно позвонки и кости запястий и бедер.
Бороться с этой болезнью помогают диетические пищевые добавки на основе кальция и витамина D.
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Что такое остеопороз?
Компоненты костей регулярно возобновляются в процессе восстановления костной ткани. Во время периода, начиная с детства и до молодости включительно, количество клеток, продуцируемых организмом, превосходит число отмирающих клеток, что позволяет укреплять кости. В итоге, к 25 годам костные формации набирают пик массы, оставаясь стабильными в течение многих лет. Примерно с 40-летнего порога скорость отмирания клеток костных тканей преобладает над формированием новых клеток. В результате, костная масса начинает снижаться, что приводит к развитию остеопороза.
Остеопорозом может быть поражена любая кость организма. Тем не менее при развитии этой болезни, патологическому воздействию чаще всего подвержены кости позвоночника, бедер, ребер и запястий. Остеопороз также может спровоцировать формирование горба в верхнем отделе позвоночника или уменьшение роста.
Следует отличать остеопороз от остео артроза – формы артрита – при котором разрушается хрящевая ткань сустава – эластичной ткани, покрывающей соединения костей.
Остеопорозом страдают свыше 10 миллионов человек. Более 1,5 миллиона новых пациентов страдают от этого нарушения ежегодно в результате травм позвоночника, запястий и тазобедренных суставов. Около 34 миллионов человек подвержены риску развития патологий в силу понижения плотности костной ткани (остеопении). Остеопороз более распространен среди женщин. Он является основной причиной перелома костей в женской группе постклиматерического периода и в пожилом возрасте. Тем не менее мужчины также подвержены риску остеопороза.
Симптомы остеопороза
Остеопороз – бессимптомная болезнь. В связи с тем, что остеопороз развивается на протяжении многих лет, пациент, пораженный этой патологией может не подозревать о заболевании до перелома той или иной кости, либо до выраженного развития горба в верхнем отделе позвоночника.
Иными симптомами остеопороза являются:
- Утрата зубов. Такая симптоматика сигнализирует о том, что остеопороз поразил челюсть.
- Боль в спине. Перелом или иная травма позвоночника – признак развития остеопороза.
Важно ознакомиться с угрожающими факторами данного заболевания, которые включают:
- Старение
- Потребление излишних доз алкоголя
- Раннюю менопаузу
- Семейный анамнез остеопороза
- Подверженность артриту или другим заболеваниям воспалительного ряда
- Курение
- Продолжительный прием таких препаратов, как кортикостероиды
Во время или по завершении менопаузы у женщин сокращается содержание эстрогена, снижение которого (гормона) провоцирует утрату костной массы. Такая утрата может достигать до трети от первоначального веса от массы скелета после 5-10 лет после начала менопаузы. Такие же изменения касаются мужчин, которых по мере старения затрагивает изменение костной ткани, однако женщин эти физиологические изменения касаются в большей мере. Остеопороз является основной причиной переломов костей у женщин в периоде менопаузы и более старшего возраста.
Если Вам уже исполнилось 6о лет, либо Ваш возраст превышает 65, рекомендуем пройти базовый анализ плотности костей при условии приема кортикостероидов. Однако при диагностировании ревматоидного артрита подобный анализ является базовым при подозрении на РА.
Причины остеопороза
Риск развития остеопороза определяют количество костной массы у человека в молодости и скорость ее утраты в старости. Кроме возраста, пола, семейной предрасположенности и ряда медицинских состояний определенную роль также играют образ жизни и прием некоторых лекарств.
В большей мере остеопороз характерен для:
- Женщин, в особенности, вступивших в период менопаузы или пожилого возраста
- Женщин, вступивших в период менопаузы до 45 лет или имеющих нерегулярный менструальный цикл
- Женщин, у которых удалены яичники в результате гистерэктомии
- Женщин, которые не занимаются регулярно физическими упражнениями либо таких, у которых угенетен менструальный цикл в силу чрезмерных нагрузок
- Мужчин с низким уровнем тестостерона
- Невысоких людей с астеническим типом телосложения
- Людей, родственники которых были поражены остеопорозом или имеющих предков с европеоидного или азиатского происхождения
- Людей, которые получали переломы вследствие незначительного травмирующего воздействия
- Пациентов с такими разновидностями воспалительного артрита, как ревматоидный артрит либо волчанка
- Людей с такими формами спондилоартропатии, как анкилозирующий спондилоартрит, реактивный артрит, псориатический артрит либо спондило артропатия
- Пациентов, принимающих такие лекарства, снижающие прочность костей, как препараты кортикостероидной группы (кортизон, преднизон или метилпреднизон), противосудорожные лекарства (ингибиторы обратного захвата) или гепарин – препарат для снижения вязкости крови
- Людей, страдающих целиакией (аллергией на клейковину), воспалительными заболеваниями кишечника (ВЗК), гипертиреозом, хронической обструктивной болезнью легких (ХОБЛ) или множественной миеломой (раком костного мозга)
- Людей, перенесших операции по показаниям бариатрической хирургии
- Людей с заболеваниями щитовидной или паращитовидной желез
- Курильщиков
- Лиц с неумеренным ежедневным потреблением алкоголя
- Людей, перенесших нервную анорексию или другие расстройства пищевого поведения
- Людей, имеющих в анамнезе длительные периоды неподвижности либо постельного режима
Людям, у которых наблюдаются один или больше из перечисленных симптомов, следует проконсультироваться с врачом относительно снижения риска развития остеопороза и актуальности анализа плотности костной ткани.
Диагностика остеопороза
Для остеопороза характерно медленное развитие в течение ряда лет. Такие симптомы, как выпадение зубов или боли в спине могут быть ошибочно приняты за проявление иных заболеваний. Следует обсудить с врачом шансы развития болезни тем людям, в семейном анамнезе которых присутствует остеопороз или имеются индивидуальные факторы риска. Есть группа врачей со специальной подготовкой и опытом диагностирования и лечения остеопороза. В эту группу входят ревматологи, эндокринологи и хирурги ортопедического профиля. Кроме того, терапевты общего профиля, рентгенологи и специалисты в сфере охраны здоровья женщин могут получить специализированную подготовку, которая позволяет проводить оценку плотности костей.
При диагностировании остеопороза врач опирается на ряд факторов, перечисленных ниже.
Врач проведет физический осмотр и задаст вопросы об истории индивидуальных проявлений недуга у пациента и прецедентах болезни среди родственников, а также соберет сведения о принимаемых пациентом лекарствах, его диете и случаях переломов.
Анализ крови и мочи поможет исключить другие болезни, которые сопровождаются ухудшением состояния костей.
Врач может порекомендовать пройти оценку плотности костной ткани. Такое исследование должно проводиться среди:
- Женщин в возрасте 65 лет и старше, если они не принимают препараты – протекторы костей
- Людей, которые принимали, принимают или собираются принимать кортикостероиды в течение длительного периода
- Людей с личным либо семейным анамнезом частых переломов
- Лиц, страдающих заболеваниями, которые угнетают усвоение кальция или снижают прочность костей
Тест по измерению плотности костей может быть рекомендован некоторым женщинам уже в возрасте 50 лет, если у них отмечается высокий риск развития остеопороза. Такое измерение – скоротечное и безболезненное исследование. Самым точным тестом является двухэнергетическая рентгеновская абсорбциометрия (ДЭРА). Она позволяет замерять снижение плотности костной ткани даже на 1-2%. Кроме того, ДЭРА применяют для оценки изменений плотности костей на протяжении определенного времени либо в ходе лечения.
Сканирование методом компьютерной томографии (КТ) также дает возможность оценить плотность кости.
Что касается рентгенографии, она эффективна для обнаружения повреждений в костях, но непригодна для замеров их плотности. Отметить сокращение массы костной ткани на рентгенограмме возможно лишь в случаях, когда потери составляют более 30%.
Лечение остеопороза
Лечение остеопороза подразумевает замедление скорости ухудшения состояния костной ткани или стимулирование скорости формирования костей. Для решения этих задач существует два типа лекарств.
- Лекарства, замедляющие снижение костной массы, называются антирезорбтивными препаратами.
- Лекарства, которые стимулируют скорость образования костей, называются анаболическими препаратами.
Эти препараты уменьшают разрушение (резорбцию) старой ткани за счет связывания с костью и предотвращают процессы реабсорбции в нормальных клетках костной ткани. В их число входят:
До недавнего времени общепринятым способом лечения симптомов менопаузы и профилактики остеопороза была заместительная гормональная терапия (ЗГТ) эстрогеном. Однако согласно новым данным, прием эстрогена может увеличить риск развития рака молочной железы, инсульта или сердечного приступа. В связи с этим, у пациенток после менопаузы эстроген не применяется для профилактики остеопороза.
Самоконтроль при остеопорозе
Важно активное включение в процесс лечения остеопороза. Ключевым же фактором предотвращения этого заболевания являются меры по укреплению костной ткани; чем раньше их предпринять, тем меньшими окажутся ее потери. Повысить качество здоровья поможет увеличение объема физических упражнений, переключение на сбалансированную диету, богатую кальцием и витамином D, а также сокращение вредных пристрастий к чрезмерному потреблению алкоголя и курению.
Обеспечьте необходимое количество кальция и витамина D. Поступление кальция необходимо для профилактики снижения объемов костной массы. Его роль важна и для ряда таких процессов в организме, как сердцебиение, сворачивание крови и сокращение/расслабление мышц. Потребность человека в кальции зависит от пола, возраста и наличия факторов риска развития остеопороза. Лучшими источниками кальция являются такие продукты, как молочная продукция, черноглазая фасоль (коровий горох) и лосось. Немолочные продукты с добавлением сои и миндаля также богаты кальцием. Ежедневная потребность в кальции для женщин и мужчин в возрасте от 19 до 49 лет, а также для беременных и кормящих грудью женщин составляет 1,000 миллиграмм. Для людей, принимающих кортикостероиды, женщин в постменопаузе, которым противопоказан прием эстрогена, а также женщин и мужчин старше 50 лет ежедневное поступление кальция должно составлять не менее 1,200 миллиграмм. Те, кто не имеет возможности потреблять молочные продукты или продукцию, обогащенную кальцием, могут выбрать кальцийсодержащие добавки. Обсудите с доктором, какая из добавок наиболее оптимальна.
Витамин D способствует увеличению объемов кальция, которые организм усваивает из пищи. Этот витамин вырабатывается клетками кожи под воздействием солнечного света. Часть людей способна получить достаточное количество витамина D, подставляя лицо и руки под солнечное дневное освещение от 10 до 15 минут 2-3 дня в неделю. Продукты, богатые витамином D: печень, рыбий жир, обогащенное витамином D молоко и различные добавки. (Ищите присутствие витамина D3 – активной формы нутриента). Проконсультируйтесь с врачом относительно объемов потребления этих продуктов.
Не курите. У курильщиков риск не только риск переломов выше по сравнению с теми, кто не курит, но и реабилитация после травм занимает больше времени. У курящих женщин часто понижена выработка эстрогена и наблюдается склонность к более раннему наступлению менопаузы, что может привести к утрате костной массы. К тому же, у курильщиков наблюдается пониженное усвоение кальция.
Пейте алкоголь умеренно. У людей, потребляющих много алкоголя, риск развития остеопороза повышен. В силу воздействия спиртного на костную ткань, у них не только понижена масса ткани, но и процессы ее уменьшения ускорены. Употребление алкоголя также увеличивает вероятность падений и нарушений целостности костей. Эксперты рекомендуют ограничиться потреблением не более двух алкогольных напитков в день. Один алкогольный напиток равен 350 миллилитров пива, 150 миллилитров вина или 50 миллилитров крепких напитков.
Сохраняйте активность. Упражнения или иные физические нагрузки, укрепляющие кости, помогут сохранить костную массу. Особенно полезны упражнения с использованием дополнительного веса или на преодоление сопротивления. Упражнения на повышение гибкости и улучшение координации помогут предотвратить падения и уменьшат риск переломов. Наибольшую пользу для здоровья принесут упражнения с весом и резистивные упражнения, выполняемые 30 минут ежедневно 5 дней в неделю. Можно заниматься блоками по 10 или 15 минут с перерывами. Перед началом тренировок проконсультируйтесь с врачом.
Ознакомьтесь с возможными добавками. Хотя кальций и витамин D играют ключевую роль в поддержании здоровья костей, есть и другие витамины и минералы, значение которых тоже велико. К таким нутриентам относятся витамины С и К, а также минералы бора, магния, марганца и калия.
Читайте также:


