Воспаление под ребром мышцы на спине
В лечение мышц при недуге помогут несколько методов в комплексе. К ним входят народные, медикаментозные, а также физические упражнения, массаж и сбалансированная диета. Ребра человека всегда находятся в напряжение. Мускулатура обычно очень напряжена. Неприятные ощущения (миозит) в скелетной мускулатуре могут проявиться не сразу. Но если воспаление проявит себя, то человек должен быть готов активно действовать и излечить недуг полностью. Как это сделать и что нужно предпринимать, какие боли и симптомы можно ожидать – далее в нашей статье.

Что такое межреберный недуг – его характеристики?
Миозит , это болезнь мышечной ткани, которая влечет за собой различные воспалительные процессы и симптомы. Поэтому при заболевание часто возникают болевые ощущения и образования твердых клеток в самом очаге воспаления. В общем, в мире этим заболеванием страдает около 60-65% людей, которые ориентировочно пятидесятилетнего возраста. Чаще всего страдают на миозит мышц – слабый пол человечества (женщины за 35+).
Миозит хребетной зоны , это воспалительный процесс мышечной ткани, который образуется в реберных отделениях и проявляется он болями в тканях и упадком сил. При запущенных стадиях болезни в районе мышц будут ощущаться сильные боли.
Во время двигательной активности нытье в ребрах и в некоторых зонах хребта увеличивается и возможно даже можно ожидать онемение тканей. Очень часто это ощущение может переходить в район спины, ключицы и шейного отделения. Обычно, миозит является хроническим заболеванием, поэтому его нужно постоянно лечить. Если вы не долечили болезнь единожды, существует большая вероятность того, что произойдет процесс атрофии мышечной ткани.
Миозит мышц грудной зоне подразделяют на:
| Острый с гнойными образованиями | Этот процесс происходит в тех случаях, когда больной запускает болезнь в тяжелую стадию. Чаще всего он вызван такими микроэлементами, как стафилококк и стрептококк. Такую форму заболевания вылечить возможно, но с очень сильными усилиями. В этом случае часто случаются ремиссии. |
| Хронический | Это такая форма болезни, которая не поддается полноценному выздоровлению. Вы можете облегчать симптомы и лечить болезнь, но должны быть готовы к тому, что это очень долгий и хлопотный процесс. |
| Инфекционный | Данная форма болезни, считается такой, которая распространяется инфекционным путем. Такая инфекция может проявится через другие заболевания, которыми вы были заражены ранее. Таким образом, инфекционный процесс распространяется на мышечные ткани. |
| Токсический | Такая форма недуга образуется из-за заражения токсичными веществами, которые попадают в организм. Вылечить возможно, но необходимо будет принимать сильные лекарственные средства. |
По способу распространения миозит делится на:
- Болезни локального характера. Эти симптомы распространяются на одну группу мышц. Таким образом, с каждым днем все больше и больше усиливаются болевые ощущения и выбиваются из сил мышечные ткани. Может наблюдаться яркое покраснение на участке пораженной коже.
- Заболевания диффузного происхождения , это такая форма недуга, которая поражает большое количество групп мышц. Она постепенно ослабляет состояние организма, захватывая почти каждую часть человеческого тела.
Причинами возникновения недуга могут быть:
- сквозняки,
- заболевания инфекционного и вирусного типов,
- низкий уровень подвижности,
- отсутствие нужных физических нагрузок,
- холодные условия пребывания человека,
- стрессы,
- избыточный вес,
- поднятие тяжелых масс.
- Таблетки и анальгетики для лечения миозита в домашних условиях
- Медикаментозные средства для лечения миозита
- Миозит мышц грудной клетки : главные симптомы, как происходит лечение
Симптомы межреберной болезни?
Основные симптомы недуга проявляются в различных формах. Это зависит от того фактора, от которых мышечные ткани находятся в воспалительном процессе. Симптомы этого недуга имеют локальный характер и распространяются по всей области грудной клетки и давят на ребра. Чаще всего они проявляются в виде:
- Повышенной температуры тела до 38-39 градусов.
- Хронического кашля, который длится дольше 2-3 недель.
- Болей при глотании.
- Слабостях в организме.
- Спазмов.
- Ноющих неприятных болях при дыхании.
- Проявлениях дискомфорта во время боковых движений спины (поворотов).

Эти симптомы могут распространяться даже на соседние внутренние органы. Очень часто из-за болезни возникает онемение верхних конечностей. Также распространены такие симптомы, как повышенная чувствительность в разных местах кожи. Обычно, в зоне поражения болезни, эпидермис становится слабым и на том или ином участке усиливается потоотделение. Это несет и другие негативные последствия , появление прыщей, жирности кожи, неприятный запах и другие.
Во время любых телодвижений, боли в меж ребровом отделение, значительно увеличиваются и практически не позволяют человеку двигаться.
Межреберный миозит , это форма недуга ребрового типа, образующаяся в мышечных тканях. Она может поражать ткани не только в области ребер, но и распространяться на зону мышц грудного отделения , легочной зоне, в отделении молочных желез, в ключицы и плечах.
Межреберный миозит: как вылечить народными и медикаментозными методами?
Лечение данного заболевания возможно несколькими способами , медикаментозным и народными средствами. Чтобы достичь наилучшего результата, стоит пользоваться обоими методами.
Лечение медикаментозным способом является несложным, но затяжным. Лучшими методами является прием медицинских средств различного типа. Обычно, в первую очередь, врачи назначают антибиотические препараты для того, чтобы обеззаразить инфекционные образования в организме, а также прием противовоспалительных средств, которые уменьшат болевые ощущения. Обязательным требованием при лечение является постельный режим.
Народные методы применяют в качестве обогрева пораженных зон разогревающими смесями из натуральных ингредиентов. Чаще всего используют лопух. Способ приготовления очень легкий – пять листиков ошпарить кипятком и наложить на область хребта, где чувствуете сильные болезненные ощущения. Еще одним домашним рецептом считается смешивание сала с хвощем полевым. Однородную массу необходимо втирать. Лечение народными методами намного легче, но или помогут они вылечить и симптомы, и непосредственно сам миозит может наверняка сказать только лечащий врач.

Существует ряд популярных домашних и медикаментозных способов вылечивания недуга мышц. Лечение проводится с помощью компрессов. На область хребта нужно ставить смочившиеся ранее в растворе марлевую ткань. Итак, рецепт таков: яичный желток и скипидарная мазь. Хорошенько перемешать и наложить. Компоненты должны выглядеть будто густая сметана – только в этом случае вы сможете быть уверенными, что средство готово. Все симптомы болей мышц пройдут моментально уже в первую ночь.
Миозит — воспалительное заболевание одной или нескольких групп скелетных мышц. Может проявляться как самостоятельное заболевание или быть следствием другой болезни. Женщины страдают миозитом чаще мужчин.
Что такое межрёберный миозит?
Межрёберный (грудной) миозит представляет собой воспалительный процесс в мышцах грудной клетки. Воспаление сопровождается сильным болевым синдромом и нарушением функций мышц гортани и глотки.
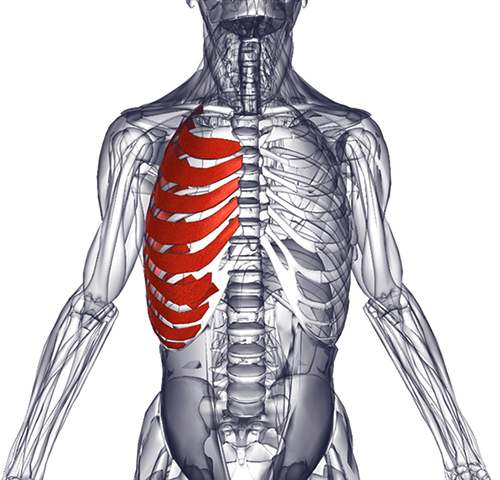
В чём опасность?
Грудной миозит таит в себе большие опасности. Значительное распространение воспаления приводит к нарушению работы мышц гортани и горла. Это вызывает появление трудностей с глотанием, провоцирует кашель. С каждым днём человеку всё труднее сделать глубокий вдох. Переход воспаления со скелетных мышц на дыхательную мускулатуру приводит к развитию фиброза лёгких. В особо тяжёлых случаях не исключён летальный исход.

Причины возникновения
К основным причинам возникновения миозита относятся:
- Инфекционные и вирусные заболевания (грипп, ОРВИ, туберкулёз, герпес).
- Аутоиммунные болезни (ревматоидный артрит, волчанка, склеродерма).
- Паразитарные инвазии (токсоплазмы, трихинеллы, эхинококки).
- Токсическое воздействие (яды, спирты, лекарства, укусы насекомых).
- Травмы.
- Нарушения осанки (профессиональные издержки).
Каждая из вышеперечисленных причин может запустить в мышечных тканях сильный воспалительный процесс, который в случае неправильного лечения будет длиться годами.
Классификация
Для классификации миозитов используют следующие параметры:
Подобное разделение на группы позволяет поставить более точный диагноз и назначить подходящее лечение.
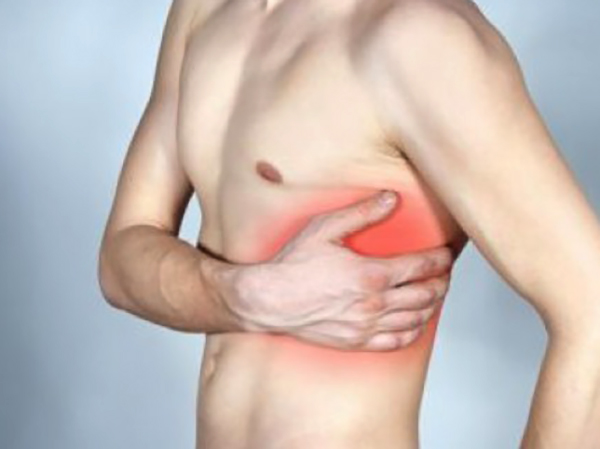
Симптомы
Одним из первых признаков миозита является болевой синдром. Интенсивность боли варьируется от слабой, до очень сильной. Боли могут иметь временный или постоянный характер, не зависят от времени суток и уровня физической нагрузки. Испытывая боль, человек рефлекторно старается меньше двигаться. Постепенно это приводит к мышечной слабости, а потом и к полной атрофии мышц.
В зависимости от причин вызывающих миозит, к болевому синдрому и мышечной атрофии могут присоединиться следующие признаки:
- Сыпь на коже.
- Быстрая утомляемость.
- Повышение температуры тела.
- Уплотнение и покраснение кожных покровов.
- Прорыв наружу гнойного содержимого тканей.
- Головные боли.
- Скованность движений близлежащих суставов.
Острое появление симптомов миозита почти всегда связано с травмой, перенапряжением или переохлаждением мышц.
Диагностика
Диагностировать межрёберный миозит при обычном осмотре практически невозможно, особенно при незначительном проявлении признаков.
Диагностика миозита должна включать в себя:
- Анализы крови и мочи (общие и биохимические).
- Анализ крови на выявление аутоиммунных заболеваний.
- Рентгенография грудной клетки (для определения сопутствующих заболеваний лёгких).
- Магнитно-резонансная томография (в сомнительных случаях).
- Пункция воспалённых тканей (при гнойной форме болезни).
При подозрении на миозит токсико-аллергической или паразитарной природы применяются дополнительные методы исследования крови, позволяющие выявить токсины, аллергены, и антитела к большинству видов гельминтов.
Лечение
Лечение миозита в первую очередь бывает направлено на устранение основной проблемы.
- Если болезнь вызвана переохлаждением, перенапряжением или нарушением осанки, и протекает в лёгкой форме, то рекомендуется начинать лечение с проведения курса физиотерапии, массажа и ЛФК. Для снятия боли и ускорения выздоровления параллельно назначают препараты из группы НПВС, в виде таблеток, мазей, уколов (Диклофенак, Нурофен, Кетонал).
- Лечение миозита аутоиммунного характера проводится с применением иммуносупрессоров (Метотрексат, Азатиоприн). Эти лекарственные средства подавляют выработку антител, тем самым ослабляя реакцию организма на собственные ткани. Препараты способны приводить к появлению большого числа побочных эффектов. При их приёме необходим ежемесячный контроль показателей крови и работы печени. Часто терапия аутоиммунного миозита сочетает в себе препараты разных групп. Комбинированное лечение усиливает негативное воздействие на организм.
- В терапии миозита важную роль играет применение гормональных препаратов, глюкокортикоидов (Дексаметазон, Преднизолон, Гидрокортизон). Они снижают воспалительный процесс, способствуют быстрому заживлению тканей, уменьшают иммунный ответ организма. Влияние гормональных препаратов на иммунитет имеет и отрицательные стороны. На фоне лечения глюкокортикоидами могут развиться другие заболевания. Выбор препарата и дозы производится лечащим врачом. Самостоятельное применение лекарств данной группы недопустимо.
- В редких случаях, когда другие схемы лечения не дают положительного эффекта, назначается введение гамма-иммуноглобулина. Препарат тормозит разрушение мышечной ткани путем снижения уровня фермента креатинфосфокиназы. Лекарственное средство лучше всего справляется с миозитом, вызванным вирусной инфекцией. Несмотря на хороший терапевтический эффект препарат обладает большим количеством побочных действий. Именно поэтому его применяют только в крайних случаях.

Профилактика
Развитие миозита можно предупредить, внимательно относясь к своему здоровью. Необходимо следить за осанкой, избегать переохлаждений, долечивать до конца вирусные и бактериальные инфекции, контролировать системные заболевания.
В случае если болезнь всё-таки развилась, надо не затягивая обратиться к врачу. Во время поставленный диагноз позволит избежать развития тяжёлых форм заболевания.
Миозит мышц грудной клетки — воспалительный процесс в мышцах груди, при котором возникают болезненные уплотнения (представляют собой очаги воспаления) и боли. Грудная клетка — это анатомическое образование, которое состоит из грудины, ребер, позвоночника, а также связанных с ними мышц. Миозит — воспалительный процесс, который по определению затрагивает мышечную ткань. Хотя, в некоторых случаях он может распространяться и в другие места, например, на плевру — пленку из соединительной ткани, выстилающую грудную клетку изнутри.
Почему возникает миозит грудных мышц?
К воспалительному процессу могут приводить разные заболевания. Основные причины:
- Инфекции, среди которых лидируют грипп и ОРВИ. В данном случае миозит рассматривают как осложнение инфекционного заболевания.
- Паразитозы. Паразиты, которые живут в организме, также могут стать причиной грудного миозита. Но это случается редко.
- Отравления некоторыми веществами. Еще одна достаточно редкая причина.
- Особенности профессии. Некоторые люди вынуждены подолгу находиться в позах, которые способствуют повреждению грудных мышц и развитию в них воспаления. К этой категории относятся скрипачи, пианисты, водители.
- Травмы мышц. Распространенные причины: механические травмы, частые судороги.
- Бактериальная инфекция. Вызывает самую тяжелую форму миозита, когда в мышечной ткани возникает очаг гнойного воспаления. Это проявляется сильными болями, повышением температуры, ухудшением состояния, недомоганием. Инфекция может перекинуться на плевру, легкие, другие органы. Заболевание может развиваться после ранений, несоблюдения правил асептики и антисептики во время медицинских процедур.
Когда беспокоят боли в груди — сложно сразу понять, в чем их причина. Часто в первую очередь подозрение падает не на миозит грудных мышц, а на проблемы с сердцем, позвоночником, межреберную невралгию. Опытный врач сможет разобраться, почему возникли симптомы, и назначит правильное лечение.
Какие бывают формы грудного миозита?
Миозит грудного отдела может протекать в острой или хронической форме. При острой форме заболевания беспокоят довольно сильные боли в груди. Если не лечиться, со временем течение патологии приобретает хронический характер. Боль становится не такой сильной, и человек зачастую вообще перестает её замечать. Обострение происходит во время простуды, долгого пребывания в неудобной позе, смены погоды.
Миозит грудной клетки может возникать слева или справа, или с двух сторон. При левосторонней локализации он может имитировать болезни сердца.
Также существуют две специфические хронические формы заболевания, при которых поражаются разные группы мышц: полимиозит и дерматомиозит.
Лечение миозита грудной клетки
Врач-невролог назначает лечение болезни индивидуально для каждого пациента.
В первую очередь нужно выявить и устранить причину. Если виноваты вирусы — как правило, специфического противовирусного лечения не требуется. Проводят стандартные мероприятия при простуде, через некоторое время происходит выздоровление. С бактериями борются при помощи антибиотиков, с паразитами — при помощи противопаразитарных средств. При хронической травматизации рекомендуют покой, затем — правильную организацию труда и отдыха.
Общие принципы лечения разных форм миозита грудной клетки:
- При острой форме болезни нужно обеспечить покой. Поврежденные мышцы необходимо держать в тепле, обычно грудную клетку оборачивают шерстяной тканью.
- Для облегчения болей применяют обезболивающие препараты из группы нестероидных противовоспалительных средств: такие как диклофенак, ибупрофен.
- При некоторых формах миозита хорошим эффектом обладает финалгон и другие разогревающие мази.
- При повышении температуры применяют жаропонижающие препараты.
- Также применяют физиотерапию, массаж, лечебную физкультуру.
При гнойной форме заболевания нередко приходится прибегать к хирургическому лечению: гнойник вскрывают и очищают.
- Причины
- Опоясывающая боль под ребрами и в спине
- Болят ребра на спине с обеих сторон
- Боль в подреберье сзади со спины
- Боли в правом подреберье и спине
- Боли в левом подреберье и спине
- Видео по теме
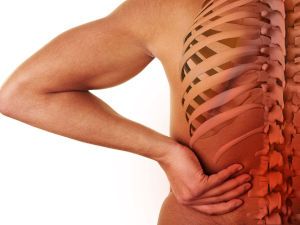
Опоясывающая боль под ребрами и в спине, дискомфортные ощущения с правой или левой стороны — признаки протекающего в организме патологического процесса. Это может быть сбой в работе опорно-двигательной системы, почек, поджелудочной железы, пищеварительного тракта. Избавиться от острых или тупых, давящих болей позволит полное обследование позвоночника и внутренних органов.
Причины
Причины любого болевого синдрома в подреберье со стороны спины бывают естественными и патологическими. К последним относятся острые, подострые и хронические заболевания, поражающие позвоночник и внутренние органы, а также травмы различной степени тяжести. Выставить начальный диагноз, быстро обнаружить причину болезненности врачу помогает не только ее локализация, но и комплекс сопутствующих симптомов. Например, тугоподвижность, повышение местной температуры тела, хруст при наклонах и поворотах корпуса явно указывает на прогрессирующий остеохондроз.
Физиологичных причин болей под ребрами, отдающих в спину, не так уж и много. Они естественны для начинающих спортсменов, сразу приступивших к активным тренировкам. Неподготовленные мышцы не успевают адаптироваться к повышенным нагрузкам, поэтому болят на протяжении нескольких дней. Подобный дискомфорт характерен и для всего периода вынашивания ребенка.
Провоцируют его различные факторы:
- постоянные колебания гормонального фона;
- дефицит в рационе питания продуктов с высоким содержанием витаминов и минералов;
- сдавление растущей маткой органов, расположенных в брюшной полости.
В клинической практике отмечены случаи возникновения болей на фоне стрессов, эмоциональных потрясений, депрессий. Чтобы избавить от них пациентов, врачи включали в лечебные схемы не анальгетики, а нейролептики, транквилизаторы, антидепрессанты.

Опоясывающая боль под ребрами и в спине
Боль в спине в области ребер сзади, которая распространяется на живот и (или) нижнюю часть грудной клетки, — ведущий симптом многих патологий. Чаще всего это признак воспалительного или дегенеративно-дистрофического процесса в грудном или поясничном отделе позвоночника. Дискомфортные ощущения значительно усиливаются при наклонах и даже перемене положения тела. Они могут быть вызваны и недавно перенесенными травмами: ушибами, падениями, направленными ударами. К их появлению предрасполагает и снижение функциональной активности одного из органов мочевыделительной системы.
С возрастом скорость течения восстановительных процессов в организме снижается. На фоне уменьшения выработки коллагена это приводит к медленному, но упорному разрушению хрящевых межпозвонковых дисков. Они утрачивают прочность, эластичность, смещаются за пределы позвоночного столба. Формируется грыжа, ущемляющая кровеносные сосуды и чувствительные нервные корешки. Помимо опоясывающих болей на нее указывают такие симптомы:
- тоническое мышечное напряжение;
- ограничение движений в пораженном участке позвоночника.
Подобное патологическое состояние настолько болезненно, что требует незамедлительного использования мощных анальгетиков. Причинами становятся травмы, остеохондроз, злокачественные и доброкачественные новообразования, активизация герпесвирусов, интоксикации, желудочно-кишечные патологии. Сильное сдавливание нервного окончания воспалительным отеком, костным наростом, мышечным спазмом проявляется такими симптомами:
- постоянными острыми болями, жжением, покалыванием;
- их усилением при кашле или чихании, поворотах корпуса;
- вынужденным положением тела для облегчения болей;
- потерей чувствительности;
- сильной потливостью;
- резкими скачками артериального давления.
Болезненность спины с обеих сторон, иррадиирущая в переднюю часть тела, может свидетельствовать о поражении почек пиелонефритом. Так называется неспецифическая инфекционная патология, спровоцированная внедрением бактерий. Для острой формы характерны повышение температуры, боли в области поясницы, озноб, лихорадочное состояние. О развитии хронического пиелонефрита свидетельствует слабость, нарушение аппетита, учащение мочеиспусканий и неинтенсивные опоясывающие боли. Для лечения применяются антибактериальные препараты, к которым чувствителен данные вид патогенных микроорганизмов.
Болят ребра на спине с обеих сторон
Боли в спине под ребрами — специфический симптом поясничного, пояснично-крестцового или грудного остеохондроза. Они возникают время от времени после травм, если пострадавший не обращался за медицинской помощью. Разорванные связки, сухожилия, мышцы спины срослись неправильно, поэтому не справляются с возникающими при ходьбе нагрузками. Боль во всем подреберье указывает и на развитие почечных патологий.
Он возникает из-за повышенных физических нагрузок, малоподвижного образа жизни, естественного старения организма, нарушений кроветворения, эндокринных расстройств. Межпозвонковый диск разрушается, утрачивает свои амортизирующие свойства. Он уже не смягчает удары позвонков друг о друга, что приводит к их деформациям. Костные структуры разрастаются с образованием наростов — остеофитов. Боли в подреберье сзади со спины являются закономерным последствием их сдавления спинномозговых корешков. Для поясничного и пояснично-крестцового остеохондроза характерны следующие симптомы:
Клиника грудного остеохондроза значительно разнообразнее. На приеме у врача пациенты жалуются на сухой непродуктивный кашель, ощущение нехватки воздуха при вдохе, першение в горле. Сдавление кровеносного сосуда остеофитом на уровне грудных позвонков может стать причиной кислородного голодания грудного мозга. Человек страдает от головокружений, сильных головных болей, нарушений координации движений, ухудшения памяти, снижения умственной работоспособности.
Мочекаменная болезнь — патология, проявляющаяся формированием конкрементов в органах мочевыделительной системы. На начальном этапе развития она протекает бессимптомно. Изредка возникают слабые дискомфортные ощущения, которые быстрые исчезают. Но с течением времени из микроскопических песчинок формируются камни, серьезно нарушающие мочеиспускание.
В клинической картине преобладают такие симптомы:
- болезненность в области поясницы, которая при обострении ощущается и спереди;
- отделение небольших порций мочи;
- ощущение неполного опорожнения мочевого пузыря;
- появление в моче примесей крови, ее сгущение;
- отечность лодыжек, голеней, лица.
Если мочеточник закупорен крупным камнем, то в лоханке почки происходит резкое повышение давления. Эта почечная структура оснащена множеством болевых рецепторов, которые задействуются при ее растяжении. Они ущемляются и при отхождении камня, а его попадание в мочеточник чревато разрывами, опасными для жизни человека.
Боль в подреберье сзади со спины
Если болят ребра только со стороны спины, то требуется проведение тщательной диагностики органов брюшной полости и позвоночника. Они могут свидетельствовать об инфекционном и неинфекционном поражении почек, проблемах с мочевым пузырем, почками, мочевыводящими путями. Частые причины болевого синдрома подобной локализации — радикулит, остеохондроз, ревматизм средней или умеренной степени тяжести. Также следует сообщить врачу о недавних травмах, особенно пожилым пациентам. Ведь в этом возрасте даже незначительная трещина в позвонке не исчезает в течение длительного времени.
Если пациент жалуется, что боль отдает в спину, то врач подозревает ревматизм. Это воспалительная инфекционно-аллергическая патология, поражающая соединительные ткани. Повреждаются не только позвоночные и суставные структуры, но и сердце с кровеносными сосудами.
Причиной ревматизма становится генетическая предрасположенность к формированию неадекватного иммунного ответа на внедрение в организм стрептококков. Каждое последующее проникновение болезнетворных бактерий приводит к ревматическим атакам. Их специфические признаки:
- повышение температуры тела;
- множественные симметричные артралгии;
- острый болевой синдром в поясничной области.
Лечение ревматизма длительное с использованием иммунодепрессантов, глюкокортикостероидов, нестероидных противовоспалительных средств. Но окончательно справиться с ним пока не удается. Поэтому важная часть комплексной терапии — профилактика стрептококковых инфекций.
Радикулопатия — заболевание, возникающее в результате поражения спинномозговых корешков. В основе его патогенеза лежат дегенеративно-дистрофические изменения позвоночника. Они всегда рано или поздно приводят к деформации тел позвонков, истончению и хрупкости межпозвонковых дисков.
При ущемлении нервного окончания, расположенного около позвоночного столба, появляется сильнейшая, пронизывающая боль, отдающая в бедра, бока и даже голени. Он иррадиирует по ходу нерва, чей корешок сдавлен остеофитом.
Радикулопатия проявляется следующим образом:
- уменьшением мышечной силы;
- выпадение чувствительности;
- изменением походки;
- вынужденным положением тела.
Боли в подреберье сзади со спины характерны и для грудной радикулопатии, опасной вовлечением в патологический процесс симпатических нервов. Отмечаются различные вегетососудистые нарушения. Человек страдает от избыточной потливости, похолодания конечностей, отечности. Из-за общности иннервации нередки боли в кардиальной области, одышка, кашель.
Боли в правом подреберье и спине
Болевой синдром такой локализации всегда становится причиной тщательного обследования почек. А при его частом появлении под лопаткой врач подозревает поражение легких. Обычно это указывает на развитие воспалительного процесса бактериального, вирусного или грибкового происхождения. Но не исключено и формирование в них злокачественных новообразований, снижающих функциональную активность.
Боли под правым ребром возникают далеко не сразу. Проходит несколько суток с момента проникновения в легочную плевру инфекционных возбудителей. Пневмония часто становится последствием не обращения к врачу при трахеитах, бронхитах, тонзиллитах, гриппе. К ней также предрасполагает застойная сердечная недостаточность хронические бронхиты, хроническая носоглоточная инфекция, врожденные пороки развития легких, тяжелые иммунодефицитные состояния, длительная иммобилизация, пожилой и старческий возраст. Заболевание проявляется такими симптомами:
- Повышением температуры.
- Сильными болями за грудиной справа.
- Одышкой, ощущением нехватки воздуха при вдохе.
- Бледностью кожи, посинением носогубного треугольника.
- Избыточным потоотделением.
У детей и ослабленных больных нередки расстройства пищеварения и перистальтики — диарея, приступы тошноты и рвоты, угнетение аппетита.
Болезненность внизу ребер, расположенных справа, может указывать на плеврит — формирование воспалительного очага в зоне плевральных листков. Это приводит к отложению волокон фибрина на плевре с дальнейшим образованием спаек. Возможно и скопление внутри плевральной полости гнойного, серозного или геморрагического выпота.
В большинстве случаев у пациентов диагностируется инфекционный плеврит: паразитарный, бактериальный, грибковый, вирусный. Но он развивается и вследствие злокачественных опухолей плевры, рака молочной железы, лимфомы, опухолей яичников, системного васкулита, красной волчанки, ревматоидного артрита, инфаркта миокарда. Помимо болей с правой стороны плеврит характеризуется:
- кашлем;
- повышением температуры до значительных цифр;
- снижением аппетита;
- землистым оттенком кожи;
- неприятным запахом изо рта.
Проводится одновременная терапия и плеврита, и спровоцировавшей его патологии. Применяются системные антибиотики, антимикотики или противовирусные средства. При тяжелой форме используются глюкокортикостероиды в виде инъекционных растворов.
Боли в левом подреберье и спине
Боли в спине и под левым ребром встречаются значительно реже и характерны для патологий внутренних органах. На начальных этапах их развития они локализованы только на определенном участке. Но по мере прогрессирования воспалительного или дегенеративного процесса боли иррадиируют в грудной или поясничный отдел позвоночника. О возникновении каких патологий может свидетельствовать постоянные или временные боли в левом боку:
- панкреатита;
- гломерулонефрита;
- стенокардии;
- абсцессе селезенки.
Болезненность слева — один из типичных симптомов предынфарктного состояния. Поэтому необходима незамедлительная госпитализация человека, иначе высок риск тяжелого, необратимого поражения сердечной мышцы.
Даже слабая, редко возникающая боль в подреберье и спине должна стать сигналом для обращения к врачу. Патология, обнаруженная на начальной стадии, значительно легче поддается лечению. Если человек заглушает боли приемом анальгетиков, игнорирует их усиление, то развиваются осложнения. Поэтому вскоре врачу приходится лечить не только патологию высокой степени тяжести, но и избавляться от ее последствий.
Читайте также:






