Вазобрал при синдроме позвоночной артерии
А.С.Кадыков, Н.В.Шахпаронова
Научный центр неврологии РАМН, Москва
Заболевания, в патогенезе которых важную роль играют изменения сосудистого тонуса, часто встречаются в клинической практике невролога. К ним относятся:
В арсенале врача-невролога имеется уникальный препарат, непосредственно влияющий на состояние сосудистого тонуса, — Вазобрал.
Вазобрал состоит из двух компонентов: алкалоида спорыньи — α-дигидроэргокриптина и кофеина.
Кофеин обладает психостимулирующим и аналептическим действием.
В 1 таблетке или в 4,0 мл препарата содержится 4 мг α-дигидроэргокриптина и 40 мг кофеина.
Побочные явления возникают редко, чаще это тошнота и диспептические явления.
Хронические сосудистые заболевания головного мозга (ДЭ)
ХСЗГМ — этим термином в Классификации сосудистых поражений головного и спинного мозга, разработанной в НИИ неврологии РАМН, обозначается цереброваскулярная патология, развивающаяся при множественных очаговых и/или диффузных поражениях мозга. При этом прогрессирование неврологических и психических нарушений может быть обусловлено устойчивой и длительной недостаточностью мозгового кровообращения и/или повторными эпизодами дисциркуляции, протекающими как с острой клинической симптоматикой (острые нарушения мозгового кровообращения), так и субклинически.
Термин ДЭ предложен ГА.Максудовым и В.М.Коганом в 1958 г. В Международной классификации болезней 9 и 10-го пересмотров этот термин не упоминается, а среди близких по клинической картине состояний представлены: церебральный атеросклероз, прогрессирующая сосудистая лейкоэнцефалопатия, гипертензивная энцефалопатия, другие неуточненные поражения сосудов мозга, в том числе ишемия мозга (хроническая) и цереброваскулярная болезнь неуточненная.
В зависимости от этиологии заболевания выделяют гипертоническую ДЭ и атеросклеротическую ДЭ.
Гипертоническая ДЭ
В основе гипертонической ДЭ лежит артериальная гипертония, имеющая определенные особенности, в значительной степени связанные с нарушением сосудистого тонуса:
Если в далеко зашедших случаях гипертонической ДЭ на первый план выходят когнитивные нарушения, иногда достигающие степени деменции, для ранних стадий гипертонической ДЭ характерны: головная боль, нарушение сна, астенический и астеноневротический синдромы.
При гипертонической ДЭ причиной головных болей может быть вовлечение в процесс венозной системы мозга. Для таких больных характерны:
По данным исследователей, Вазобрал эффективен при лечении больных ХСЗГМ, особенно в тех случаях, когда на первый план выступают жалобы больных на головную боль, головокружение, слабость, повышенную утомляемость.
Многие авторы указывают на вегетостабилизирующий эффект препарата, который проявляется в усилении пульсового кровенаполнения, нормализации тонуса сосудов и венозного оттока, что обусловлено положительным действием Вазобрала на симпатическую нервную систему при снижении активности парасимпатической системы. Это приводит к уменьшению или исчезновению соматовегетативных расстройств, таких как головокружение, головная боль, сердцебиение, онемение конечностей и т.д. Назначают препарат в дозе 2-4 мл (1-2 пипетки) или 0,5-1 таблетка в сутки в течение 2-3 мес. Препарат принимают с небольшим количеством воды. Побочные явления возникают редко. Следует отметить, что благодаря наличию жидкой и таблетированной форм, двукратному приему, хорошей переносимости Вазобрал удобен при длительном применении, что крайне важно в терапии хронических заболеваний.
Инсульт
Вертебрально-базилярная недостаточность
Для ВБН характерна полисимптомность клинической симптоматики, связанная с мозаичностью, полиморфностью поражения территории, кровоснабжаемой ВБС.
Наиболее часто встречающийся симптомокомплекс поражения ВБС (более чем у 80% больных с ВБН) включает:
Предположительный диагноз ВБН можно ставить при наличии не менее двух из упомянутых симптомов.
Для ВБН характерны частые приступы головокружений, сопровождающиеся обычно тошнотой, реже рвотой, длящейся несколько дней. Головокружения могут быть системного и несистемного характера. Развитие головокружений связано с ишемией или самого вестибулярного аппарата, или вестибулярных ядер и их связей. Вестибулярные ядра наиболее чувствительны к ишемии и гипоксии.
Головные боли, обычно затылочные, часто иррадиирующие в шею (шейно-затылочные боли), в теменно-височную область и глазницы, по мнению Н.В.Верещагина, являются частым симптомом ВБН. Затылочные головные боли бывают постоянными и приступообразными, возникают или усиливаются:
В основе затылочных головных болей, по мнению Н.В.Верещагина, лежит ирритация периартериального симпатического сплетения позвоночной артерии во время ее прохождения по позвоночному каналу.
Вазобрал при ВБН принимают по 1 таблетке (или 4 мл) 2 раза в день в течение 2-3 мес. Эффективность Вазобрала при ВБН подтверждена многочисленными исследованиями.
Вегетативно-сосудистая дистония
ВСД (синонимы: нейроциркуляторная дистония, нейроциркуляторная астения) — синдром, проявляющийся различными нарушениями со стороны вегетативной нервной системы и иннервируемой ею сосудистой системы (дистония сосудов).
ВСД включает в себя проявления всех форм нарушений вегетативной регуляции. Среди причин возникновения ВСД следует отметить:
Выделяют следующие синдромы внутри ВСД:
Вегетативные проявления могут быть как перманентными, так и пароксизмальными. Среди вегетативных пароксизмов выделяют: симпатоадреналовые и вагоинсулярные кризы, ортостатический синдром с предобморочными и обморочными состояниями.
Вазобрал входит как составной элемент в комплекс лечения ВСД.
Мигрень
Мигрень можно охарактеризовать как первичную головную боль, проявляющуюся в виде приступов пульсирующей боли, обычно захватывающую 1/2 головы (гемикрания) и сопровождающуюся тошнотой или рвотой, непереносимостью яркого света (фотофобия) и резких звуков (фонофобия). Согласно Международной классификации головной боли различают следующие виды мигрени:
Лечение мигрени
Исходя из клиники и существующих представлений о патогенезе мигрени, можно выделить следующие алгоритмы ее лечения:
В настоящее время основным средством лечения тяжелых приступов мигрени являются триптаны (суматриптан, золмитриптан, ризатриптан и др.). При относительно умеренном приступе головной боли возможно применение 4,0 мл (1 таблетка) Вазобрала.
Профилактика приступов мигрени
Профилактическое лечение проводится лишь при относительно частых и тяжелых приступах мигрени. Не существует какого-либо одного универсального профилактического средства, поэтому выбор препарата, его дозы и длительность курса определяется на строго индивидуальной основе.
Препараты спорыньи применяются не только для купирования приступов мигрени, но и для их профилактики. В этих целях используют:
Курс лечения названными препаратами составляет 3-4 мес.
Возможности Вазобрала не исчерпываются перечисленными заболеваниями. Имеются сведения о его эффективности при:
Режим дозирования вазобрал®
Назначают по 1/2-1 таблетке или по 2-4 мл раствора 2 раза в сутки. Продолжительность курса лечения составляет 2-3 мес; при необходимости возможно проведение повторных курсов.
Препарат следует принимать во время еды, с небольшим количеством воды. Раствор перед применением следует разбавить небольшим количеством воды.
(видны только специалистам, верифицированным редакцией МЕДИ РУ)

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Причины
- Патогенез
- Симптомы
- Стадии
- Осложнения и последствия
- Диагностика
- Что нужно обследовать?
- Как обследовать?
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз

Код по МКБ-10
Причины синдрома позвоночной артерии
В большинстве случаев к синдрому позвоночной артерии приводят болезненные изменения в позвоночнике, в мышечном каркасе, окружающем позвоночный столб. Также провоцирующим фактором является различные заболевания самих артериальных сосудов.
Таким образом, можно выделить основные возможные причины развития синдрома:
- врожденные сосудистые аномалии (извитые, суженные артерии, патологические изгибы и пр.);
- болезни, при которых наблюдается сужение артериального просвета (атеросклеротические изменения сосудов, ангииты и васкулиты, сосудистые тромбозы и тромбоэмболии);
- влияние внешних причин на просвет артерии (шейный остеохондроз, механические травмы позвоночника, искривление позвоночника, опухолевые процессы, мышечные спазмы, рубцовые натяжения тканей).
Стоит заметить, что синдром левой позвоночной артерии возникает чаще, чем правой. Это происходит из-за того, что анатомически левая артерия выходит из участка аортальной дуги, которая наиболее часто страдает от атеросклеротических изменений. Кроме этого, на данном участке зачастую обнаруживается остеохондроз, который протекает с дистрофическими и дегенеративными изменениями тканей. При остеохондрозе происходит сдавливание артериального сосуда костными наростами – остеофитами, вследствие чего значительно ухудшается кровообращение в головном мозге.
Несмотря на то, что синдром правой позвоночной артерии встречается реже, к его появлению могут привести сразу несколько из вышеперечисленных причин. При этом у больного отмечается выраженное ухудшение самочувствия, что особенно заметно при резких движениях головой.

[1], [2], [3], [4], [5], [6], [7], [8]
Патогенез
Кровообращение в головном мозге осуществляется, благодаря поступлению крови из четырех артериальных сосудов: это пара общих сонных артерий и пара позвоночных – левая и правая.
Основной объем кровотока пропускается посредством сонных артерий, поэтому большая часть инсультных состояний развивается из-за нарушений кровообращения именно в этих сосудах. Позвоночные артерии имеют значительно меньшую пропускную способность, и нарушение в них кровотока не представляет риска для жизни, но значительно ухудшает её качество.
Любое выраженное изменение движения крови по позвоночным артериям приводит к нарастающим признакам гипоксии головного мозга, что не может не сказываться на его функциональности.

[9], [10], [11], [12], [13], [14], [15], [16]
Симптомы синдрома позвоночной артерии
Первые признаки синдрома позвоночной артерии – это постоянные изнуряющие головные боли, пульсирующие, локализованные в области затылка.
Боли при синдроме позвоночной артерии присутствуют постоянно или нарастают приступами. Часто становится чувствительной кожа в области болезненной зоны: даже незначительное прикосновение может вызвать весьма неприятные ощущения.
Во время движений головой зачастую слышен специфичный хруст: при этом больной чувствует покалывание и дискомфорт в шее. Иногда состояние сопровождается головокружением, диспепсией, нарушением слуха и зрения. Некоторые пациенты жалуются также на дискомфорт в области глотки (чувство инородного тела), трудности с проглатыванием пищи.
Среди дополнительных неспецифичных симптомов следует выделить жажду, преходящее чувство голода, озноб, сменяющийся жаром.
Тугоухость при синдроме позвоночной артерии начинает проявляться с ощущения шума или звона в ушах, головокружения. Слух может понижаться только в одном ухе, в зависимости от зоны локализации нарушения кровообращения. Одновременно наблюдаются расстройства вестибулярного аппарата.
При беременности нагрузка на позвоночник существенно возрастает. Более того, изменяется его естественное положение, что влечет за собой напряжение прилегающих к позвоночному столбу мышц. Все это в совокупности с сосудами, пережатыми увеличивающейся маткой, и влияет на появление признаков синдрома позвоночной артерии.
Как правило, после родов организм постепенно приходит в норму, состояние позвоночника также восстанавливается, и проявления синдрома исчезают. Для ускорения стабилизации положения позвоночного столба и снятия мышечного спазма рекомендуется после родов пройти курс мануальной терапии, массажа и ЛФК.
Стадии
В своем развитии синдром позвоночной артерии имеет две стадии.
- Функциональная (дистоническая) стадия характеризуется головными болями, которые присутствуют постоянно, иногда усиливаясь при движениях или поворотах шеи.
Кроме этого, для стадии дистонии характерны головокружения, как легкой, так и выраженной степени, расстройства слуха и зрения. Оценка глазного дна обычно указывает на пониженный сосудистый тонус.
- При дальнейшем прогрессировании синдрома позвоночной артерии после дистонической стадии приходит следующая – ишемическая. Для неё характерны расстройства кровотока в головном мозге, которые проявляются в виде транзиторных ишемических атак. Подобные атаки – это не что иное, как приступы, сопровождающиеся головокружением, координационными расстройствами, диспепсией, речевыми нарушениями. Приступ может начаться при очередном неосторожном движении шеей. По окончании приступа пациент становится вялым, слабым, он жалуется на звон в ушах, мелькания света в глазах, усталость, боль в голове.

[17], [18], [19], [20]
Осложнения и последствия
Чем опасен синдром позвоночной артерии? При синдроме позвоночной артерии происходит расстройство кровотока в головном мозге. Это может проявляться в виде нарушений речи, сознания, пищеварительной функции.
Прогрессирование патологического процесса может привести к устойчивому функциональному сбою стволовых мозговых структур. При подобном развитии событий возникают резкие приступы заболевания с недолговременными обморочными состояниями (порядка 10-15 мин).
Тесная взаимосвязь нервов, проходящих вблизи с позвоночной артерией, и сердечно-сосудистой системы при патологии может стать причиной ишемии миокарда, а при повторяющихся регулярных приступах может развиться инфарктное состояние.
Синдром позвоночной артерии иногда проявляется расстройством процессов глотания, что способно привести к дыхательной дисфункции.
Если не лечить синдром позвоночной артерии, то состояние пациента постепенно будет ухудшаться, вплоть до присвоения ему соответствующей группы инвалидности.
За расстройством кровообращения в головном мозге может возникнуть острая ишемия, инсульт, больной становится нетрудоспособен и часто теряет возможность обслуживать себя самостоятельно.

[21], [22], [23], [24], [25], [26], [27], [28], [29]
Диагностика синдрома позвоночной артерии
Зачастую диагноз устанавливается уже при предварительном осмотре пациента врачом. Доктор прощупывает болезненные зоны в области затылка, проверяет амплитуду движений головы и наблюдает за реакцией больного.
В некоторых случаях дополнительно назначаются анализы. К примеру, биохимическое исследование крови может определить повышенный уровень холестерина, что указывает на наличие атеросклероза. Анализ свертываемости крови помогает определить гиперкоагуляцию и склонность организма к повышенному тромбообразованию.
Инструментальная диагностика может выражаться в проведении рентгенологического исследования позвоночника. Особенно важно осмотреть зону от I шейного позвонка до затылочной кости, так как этот участок является наиболее частым местом компрессии позвоночной артерии.
Кроме этого, возможно проведение магнитно-резонансной томографии. Данный вид исследования позволяет определить наличие грыж, остеофитов, дисковых протрузий. Дополнительное применение контраста обеспечивает визуализацию просвета позвоночной артерии.
Реже проводят УЗИ шейных сосудов, которое помогает выявить дефекты внутри сосудистого просвета.

[30], [31], [32], [33], [34], [35], [36]
Что нужно обследовать?
Как обследовать?
Дифференциальная диагностика
Дифференциальная диагностика проводится с обыкновенной мигренью, из-за схожести клинической картины.

[37], [38], [39], [40], [41], [42]
К кому обратиться?
Лечение синдрома позвоночной артерии
Так как синдром позвоночной артерии является мультисимптомным заболеванием, то лечение его должно проводиться только в комплексе.
Лекарства, которые врач может использовать для лечения синдрома, в первую очередь, должны быть нацелены на снятие отека и воспаления с тканей, а также на возможное расширение просвета артерии.
Принимают в количестве от 15 до 60 мг в сутки, в три приема.
Нарушения сна, усталость, одышка, понижение кровяного давления, отеки, нарушения мочеиспускания.
Лечение препаратом начинают и заканчивают, постепенно увеличивая и уменьшая дозу. Резко отменять препарат нельзя.
Назначают по 1-2 таблетки трижды в день до приема пищи. Лечение продолжают 1-1,5 мес.
Лихорадка, дерматиты (в том числе и аллергические), изменения показателей кровяного давления, слабость.
В тяжелых случаях прибегают к инъекционному введению препарата.
Принимают по 1-2 таблетки трижды в сутки, после еды.
Нарушения сна, ступор, дрожь конечностей, покраснение конъюнктивы, анемия.
Препарат не используется в детской практике.
Принимают по ½-1 таблетке дважды в сутки. Лечение продолжают до 3-х месяцев.
Боли в животе, нарушения сна, диспепсия.
Принимают по 1 таблетке два раза в сутки, после приема пищи.
Боли в животе, изжога, аллергия.
Требует осторожности при наличии заболеваний пищеварительной системы.
Может применяться в таблетках или в инъекциях. Таблетки принимают по 1-2 шт. до 3-х раз в сутки. Инъекционно препарат вводят по 1 мл до 3-х раз в сутки на протяжении 3-5 дней.
Боль в голове, покраснение лица.
Не назначается при эпилепсии.
Витамины группы B – одна из составляющих грамотного лечения синдрома позвоночной артерии. Такие витамины, как тиамин (B1), никотиновая кислота (B3), пиридоксин (B6) и цианокобаламин (B12) принимают участие в клеточном метаболизме, стимулируют работу нейронов головного мозга, ускоряют передачу нервных импульсов.
Для того чтобы улучшить и облегчить работу головного мозга, можно принимать следующие витаминные препараты:
- Мильгамма – нейротропное витаминное средство, которое часто назначают при патологиях нервной и опорно-двигательной системы. Препарат вводят внутримышечно, по 2 мл 1 раз в сутки, затем через день. В период ремиссии возможно альтернативное применение таблеток Мильгамма – по 1 шт. трижды в сутки.
- Нейробион – комбинация нейротропных витаминов, выпускается в виде инъекций и таблеток. Инъекционно препарат вводят внутримышечно по 1 ампуле ежедневно до нормализации состояния больного. Таблетки принимают по 1 шт. трижды в день, с пищей.
- Нейровитан – комплексное витаминное средство для лечения заболеваний нервной системы, артралгий и миалгий. Обычно назначают от 1 до 4-х таблеток в сутки.
Физиотерапевтическое лечение применяется с целью ускорения кровообращения, стабилизации сосудистого тонуса, нормализации работы ЦНС и поддержки обменных процессов. Помощь в лечении синдрома позвоночной артерии могут оказать такие процедуры:
- электрофорез сосудорасширяющих и стимулирующих препаратов, гальванизация;
- электрофорез с вазоконстрикторами, контрастные процедуры;
- дарсонвализация;
- электросон, франклинизация, ванны с хвоей, азотом;
- аэротерапия, талассотерапия;
- трансцеребральная УВЧ-терапия.
Мануальная терапия помогает снять напряжение в шейном отделе позвоночного столба и мышцах головы. Такая процедуры состоит из целого комплекса механических приемов, которые успокаивают боль, восстанавливают амплитуду движений в шее, регулируют сосудистый тонус. Не следует отождествлять мануальную терапию с массажем, так как это совсем разные лечебные воздействия.
Остеопатия представляет собой один из вариантов мануального лечения, при помощи которого можно повлиять на циркуляцию спинномозговой жидкости, на качество кровообращения. Доктор-остеопат проводит воздействие на различные зоны черепной коробки, в частности, на область висков, затылка и нижней челюсти, применяя незначительные надавливающие движения в такт работе дыхательной системы.
Иглоукалывание, в отличие от лекарств, позволяет стимулировать собственную защиту организма, при которой происходит синтез особенных веществ, которые направляют все внутренние силы на борьбу с заболеванием. Данный вид лечения особенно актуален при синдроме позвоночной артерии, так как устраняет мышечные спазмы, купирует болезненные ощущения. Введение иглы абсолютно не причиняет боли. Эта процедура проводится строго по показаниям и только специально обученным медицинским специалистом.
Гомеопатия назначается только после определения точных причин синдрома позвоночной артерии. Только в таком случае можно ожидать значительную пользу от гомеопатических препаратов.
При постоянных болях рекомендовано применять разведение C6-C12. Лекарства принимают в количестве от 6 до 8 гранул до 3-х раз в сутки. Продолжительность приема – на усмотрение доктора, до улучшения состояния.
- Арника – помогает при давящей боли, травмах головного мозга, а также болях, зависящих от положения головы или эмоционального состояния.
- Бриония – подойдет пациентам с пульсирующими и подергивающими болями, которые сопровождаются приступами рвоты и диспепсией.
- Ромашка – применяется для облегчения состояния у пациентов, которые особенно чувствительны к любой боли.
- Коккулюс – может использоваться при болях в затылочной области, которые сочетаются с головокружением и нарушениями сна.
- Вератрум – будет эффективен при болях, которые сопровождаются потерей сознания, потливостью, особенно при наклоне головы или туловища кпереди.
Оперативное лечение применяют лишь в очень крайних случаях, если сужение позвоночной артерии становится критичным и представляет угрозу для жизни пациента. Применение хирургического вмешательства позволяет воздействовать непосредственно на причину синдрома, поэтому операция может заключаться в удалении опухоли, остеофита, тромба или другого фактора, влияющего на проходимость позвоночной артерии.
Самостоятельное лечение синдрома позвоночной артерии обычно заключается в проведении упражнений, называемых изометрическими: во время занятий нагрузка приходится на верхние конечности, а шея и голова при этом неподвижны.
Одно из упражнений предназначено для создания бокового напряжения:
- ладонь кладут на височную область и начинают надавливать, при этом шея должна сопротивляться;
- выполняется сначала с одной, затем с другой стороны.
Подобные же упражнения проводятся, когда ладонь расположена на лбу и на затылке.
Перед проведением цикла занятий необходимо знать, что на первых порах допускается некоторое ухудшение состояния, которое впоследствии нормализуется.
В качестве народного лечения можно использовать следующие популярные средства:
- Три большие чесночные головки очищают, измельчают и оставляют в холодильнике на трое суток. После этого сок процеживают, добавляют равное количество меда и сока лимона. Средство пьют на ночь по 1 ст. л.
- Как можно чаще пьют чай с добавлением ягод и плодов, содержащих аскорбиновую кислоту (клюква, смородина, цитрусы, облепиха и т. п.).
- Натирают на терке 0,5 кг свежих каштанов, заливают их водой и оставляют в прохладном месте на 7 суток. Полученное средство фильтруют и пьют трижды в день на 30 минут до еды по 1 ч. л.
Лечение травами обычно успешно дополняет традиционную терапию. Улучшить состояние больного можно, используя такие варианты рецептов:
- Готовят мятный настой из 250 мл кипящей воды и 1 полной чайной ложки сухих листьев мяты. Настаивают 20 минут. Пьют по 1/3 стакана трижды в сутки за полчаса до приема пищи.
- Берут траву прострела (2 ч. л.), заливают 250 мл горячей воды и настаивают в течение ночи. Утром процеживают и выпивают понемногу на протяжении дня.
- Готовят настой цветков бузины – 250 мл кипящей воды на 1 ст. л. цветков. Настаивают 30 минут, фильтруют. Пьют настой с медом, по 50-75 мл трижды в сутки до приема пищи.

[43], [44], [45], [46], [47], [48], [49], [50], [51]
Большую пользу принесут упражнения, направленные на облегчение симптоматики при синдроме позвоночной артерии. К примеру, на всех этапах заболевания можно практиковать такие занятия:
- ротации вправо и влево плечевыми суставами, разминание руками мышц шеи, махи руками вверх и вниз;
- свободный вис рук с наклоненной кпереди спиной и расслабленной шеей;
- упражнения со скакалкой и гимнастической перекладиной, прогибание и сгибание спины;
- плавание.

[52], [53], [54], [55], [56], [57], [58], [59], [60], [61]
Снижение памяти, быстрая утомляемость, чувство головокружения, мелькание ярких точек перед глазами – все это может быть симптомами опасной патологии. Эта статья посвящена синдрому позвоночной артерии, и различными возможностями лечения этой патологии. Мы подробно опишем причины заболевания, время чтения 7 минут. Проблемы обусловлены изменением просвета в сторону сужения позвоночной артерии. Часто стенозирование в этом сосуде появляются при атеросклерозе. Различные заболевания позвоночника усугубляют ситуацию.
Содержание

Причины
Заболевание проявляется при ее сужении артерии. Изменение просвета сосуда встречается при разных ситуациях.
- слабость шейного отдела позвоночника;
- остеохондроз;
- спондилоартроз;
- межпозвонковые грыжи.
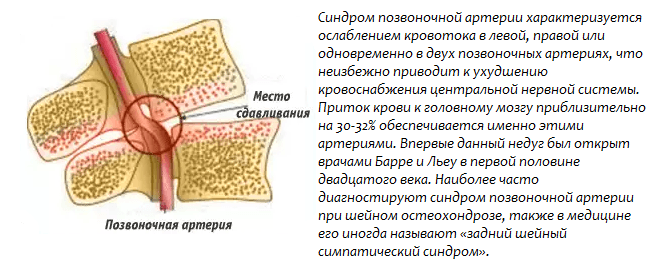
Диаметр сосуда при данных заболеваниях уменьшается из-за давления извне. Эта причина в современном мире актуальна и распространена. Большинство людей имеют сидячую работу с нагрузкой на шейный отдел. Это способствует развитию заболеваний позвоночного столба. В половине случаев поражения встречается синдром позвоночной артерии.

К причинам, приводящим к данному синдрому, относятся и аномалии внутри самой артерии, например, атеросклероз, васкулиты, эмболия, тромбозы. Возникновению синдрома позвоночной артерии способствуют и врожденные нарушения развития сосудистого русла.
Но, как правило, диагноз синдром позвоночной артерии в неврологии выставляется больным с поражением позвоночника. Мы будем рассматривать эту проблему именно с этой стороны.
Симптомы
Клиническая картина заболевания разнообразная и яркая. Можно выделить несколько синдромов при данной патологии:
- Поражение мозжечка;
- Нарушение зрения и слуха;
- Мигрени;
- Симпатические нарушения.
Могут встречаться изолированно или все вместе. Рассмотрим подробнее перечисленные процессы и некоторые другие.
При движении головой появляется чувство головокружения, мелькание ярких вспышек, пятен перед глазами. Походка шаткая, появляется сложность при удерживании позы.
При синдроме позвоночной артерии, нередко встречается клиника со стороны глаз. Человек обращается в этом случае к офтальмологу, но с данным заболеванием нужна помощь невролога или вертебролога. Со стороны органа зрения, могут возникнуть мушки, вспышки перед глазами, временная потеря зрения. У некоторых пациентов возникает конъюнктивит, покраснение глаз.
У этого синдрома есть второе название – Барре – Льеу.
Симптомы характеризуются сильной болью в области затылочной части головыи в шее.
Болезненные ощущения возникают при физической активности в шейном отделе.
Чтобы возникла данная симптоматика достаточно незначительных движений в шее, неудобной или не физиологичной позы, например, сон на неправильной не ортопедической подушке.
Неприятные болезненные ощущения в области затылка распространяется по всей голове, усиливается, сопровождается другими проявлениями болезни.
Начинается проявление симптоматики мигрени с ауры. Она представляет собой зрительные нарушения: появление мушек, пятен, пелены перед глазами.Затем начинается сильная боль в затылочной части головы. Часто неприятные ощущения сопровождаются тошнотой, доходящей до рвоты, шумом в ушах, расстройством речи, походки, кратковременной потерей сознания.
В данном случае, возникает симптоматика со стороны ушей. Это может быть шум в ушах, тугоухость, человек может не слышать шепотную речь. Вестибулярные изменения характеризуются головокружениями, ощущениями покачивания, неустойчивости.
При таких расстройствах человек может ощущать периодично чувство жара или озноб.
Для этого синдрома характерно появление чрезмерной потливости.
При вегетативных расстройствах у человека могут быть прохладные стопы и кисти, при высокой окружающей температуре, характерны изменения со стороны сердца: тахикардия, скачки артериального давления
Человека может страдать от бессонницы.
Симптоматика характеризуется недолгим отсутствием сознания, возникающим при движении головой или неудобным положением ее. Когда человек приходит в сознание, у него сохраняется чувство слабости.
Эта патология опасна и может являться предвестником инсульта. Симптоматика представлена нарушениями движений, расстройствами чувствительности.

Могут быть нарушения зрения:
- частичное отсутствие зрения;
- мушки в пределах зрительных полей;
- нечеткое зрение.
Появляются речевые расстройства, человек испытывает сложности с глотанием, может быть боль в области головы, рвота. Эти нарушения сохраняются не более суток.
Помните! Если подобные признаки продолжаются больше, чем 24 часа, это уже микроинсульт или ОНМК.
Появляется при наклоне головы назад, возникает резкая слабость и невозможность движения в верхних и нижних конечностях с двух сторон. Но человек остается в сознании.
Подробнее узнать о причинах и симптомах синдрома позвоночной артерии, вы можете в этом видео:
Классификация синдрома позвоночной артерии
Существует несколько классификаций синдрома позвоночной артерии.
Одна из них по причинному фактору или этиологическая. Синдром позвоночной артерии может возникнуть из-за пережатия артерии первым шейным позвонком, межпозвоночных грыж, артрозов.
Есть классификация синдрома позвоночной артерии по степени нарушения кровообращения:
- дистоническая;
- ишемическая.
При дистонической степени есть все группы симптомов: офтальмологические, кохлео – вестибулярные, мозжечковые, зрительные. Но все они носят преходящий характер, возникают резко и быстро проходят. При ишемическом повреждении в головном мозге, формируются очаги, которые недополучают кислород.
Это органическое поражение мозга – может проявляться в виде дискоординации движений.
Есть разделение заболевания по характеру нарушения кровообращения:
- механическое сдавление артерии;
- раздражение волокон позвоночного сплетения;
- спазмирование артерии;
- смешанная.
Эти нарушения в позвоночной артерии могут возникать при патологии позвоночника в области шеи.
Важно! Любое заболевание шейного отдела позвоночного столба способно закончится этим синдромом.
Диагностика
Самостоятельно диагностировать отклонение от нормы сложно, так как проявления самые разнообразные. Чтобы поставить верный диагноз, нужно посещение врача.
К какому специалисту нужно обращаться при появлении симптомов?
Ошибочно можно обратиться к окулисту, отоларингологу, но здесь нужна помощь невролога, либо вертербролога. Основная причина связана с нарушениями в позвоночнике.
Врач проведет опрос пациента, выяснит все жалобы, проведет специальное неврологическое обследование. При нем можно обнаружить спазм мышц затылка, боль при движении головой в разные стороны. Отмечают дискомфорт при попытке вращательных движений, болезненные ощущения при пальпации шейных позвонков.
Чтобы точно поставить диагноз, нужны инструментальные исследования.
Следует пройти рентгенографию шеи, желательно в двух проекциях. Рентген позволяет увидеть костную патологию позвоночных суставов шеи.
УЗДГ сосудов шеи позволяет определить проводимость позвоночных артерий.
Это очень важное исследование, которое обязательно нужно выполнить.

Магнитно – резонансную томографию можно провести области шеи, чтобы выявить нарушения в позвоночном столбе и тканях. Если у больного сохраняется симптоматика, нужно провести исследование головного мозга, на наличие участков ишемии и определения места нарушения кровотока.
Методы лечения
Существует множество методов лечения и профилактики. В данной статье мы рассмотрим несколько видов лечения синдрома.
Важно! Заниматься самолечением не стоит, нужна обязательная консультация врача.
Препараты может назначить только специалист. Они подбираются каждому индивидуально. Что может подойти одному человеку, будет противопоказано для другого.
Используются следующие лекарственные средства:
- сосудорасширяющие препараты – для предотвращения спазма позвоночной артерии;
- антиагреганты – обычно используется аспирин, но есть и другие препараты, в случае непереносимости, уменьшают вероятность возникновения тромбов;
- лекарственные средства, снижающие артериальное давление;
- ноотропы – Ноопепт, Семакс, Пирацетам применяются для стимулирования мозговой деятельности;
- для уменьшения проявлений болезни, используются противорвотные, анальгетики, антидепрессанты, снотворные средства.
Монотерапия только лекарственными средствами полностью не излечит. Обязательно назначается комбинированное лечение – медикаментозное совместно с другими методами.
Различные физиотерапевтические методы могут помочь в лечении данного синдрома.
Можно использовать массаж, но обязательно выполнение этой процедуры грамотным специалистом. Неправильные техники массажа могут только усугубить заболевание и навредить.
Лечащий врач может направить к мануальному терапевту. Применяют обычные физиотерапевтические процедуры – магнитотерапия, лазерное лечение.

На время возможно ношение корсета на область шеи.
Если есть возможность, нужно дома самостоятельно выполнять упражнения.
Метод набирает популярность и помогает значительно облегчить течение. При сильной головной боли, когда не помогают анальгетики, используют иглоукалывание.
При манифестации проблем данного заболевания, например, офтальмологических, мозжечковых и всех остальных, используют эту технику.
Для каждого синдрома существуют свои точки. Воздействие на них облегчает жизнь больному и помогает избавиться от проявлений заболевания.
При различных болезнях позвоночника, в области шейного отдела используются лечебные грязи. Метод помогает улучшить питание стенки артерии, убрать спазм с нее, улучшить кровообращение в области шеи.

Стимуляция симпатических нервов ослабляется, снижается вегетативная симптоматика. Грязи способствуют снятию напряжения с мышц шеи, чаще используются торфяные субстанции.
Лечебная физическая активность оказывает общеукрепляющее действие на позвоночник и обязательно используется при этом заболевании. ЛФК может проводиться в стационаре, в физиотерапевтическом отделении. Дома тоже можно выполнять несложные упражнения.
Для укрепления шейного отдела и улучшения кровообращения в этой области существуют определенные гимнастические упражнения. На кровообращение в шейной области оказывают положительное влияние занятия с кистями рук.
Можно применять: сжимание – растопыривание пальцев, вращение лучезапястных суставов, массаж кистей.
Для области шеи рекомендуется делать упражнения:
- Мельница;
- Опускание и поднимание плеч.
Положительно на весь организм влияет плавание.
Подробнее узнать, какие упражнения делать, можно, посмотрев это видео:
Народная медицина
В качестве единственного метода лечения данный вид терапии не применяется. Используется только в комплексе с другими и является дополнительным средством лечения.
Из народных средств применяют чеснок – для изменения реологических свойств крови, она становится более жидкая. Для этой же цели используют конский каштан, его перетирают, добавляют к нему воду. Против повышенного давления применяют настой трав: мяты, руты, валерианы, кукурузных рылец.
Чтобы устранить спазм сосудов, используют настой плодов боярышника.
Важно! Самостоятельно назначить препараты не рекомендуется. Можно навредить своему организму.
Тренажер древмасс
Эффективное лечение можно обеспечить посредством регулярных занятий. Выполнять их правильно поможет тренажер. Он улучшит кровообращение в зонах около позвоночника, Происходит плавное вытяжение позвоночного столба и укрепление мышц спины.
Все это можно сделать с помощью тренажера Древмасс, если уделить занятиям всего 5 – 15 минут ежедневно.
Использовать Древмасс просто. С его помощью можно забыть о заболеваниях позвоночника.
Можно использовать как для лечения, так и с профилактической целью. Это позволит остановить прогрессирование заболеваний позвоночника. Предотвратит или устранит проявления синдрома позвоночной артерии.
Важно! Тренажер не только облегчает проявления болезни, но и лечит ее.
Древмасс действительно снимает симптомы заболевания и способствует выздоровлению.
Если проблем с шейным отделом позвоночного столба нет – можно использовать его в качестве профилактики.
Профилактика
Нужно помнить, что укреплять позвоночник и заниматься своим здоровьем стоит постоянно.
Общими мерами профилактики являются здоровый образ жизни, наличие физической активности.
Если у человека сидячая работа, обязательно выполнение гимнастики для шеи.
Всегда лучше предотвратить заболевание, чем потом лечить его.
Читайте также:


