Сводит пах при остеохондрозе
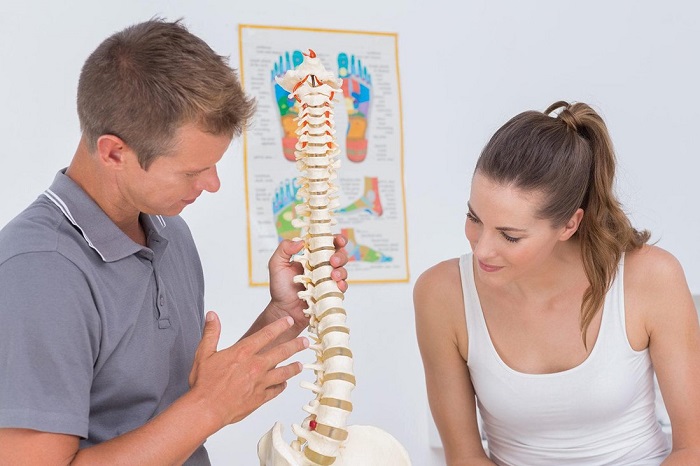
Поясничный остеохондроз и ноги связаны между собой тончайшей сетью нервного волокна. Дело в том, что именно в пояснично-крестцовом отделе позвоночника от спинного мозга отходят корешковые нервы, которые отвечают за иннервацию тканей нижних конечностей. Совершенно очевидно, что при дегенеративном дистрофическом разрушении межпозвоночных дисков происходит компрессионное сдавливание корешковых нервов и они не могут обеспечивать полноценную иннервацию. Начинаются проблемы с ногами – они немеют, слабеют и болят.
Что делать в такой ситуации и к какому врачу обратится за помощью? На эти вопросы найдете ответы в предлагаемой вашему вниманию статье.
Начнем с того, что остеохондроз поясничного отдела на ноги может оказывать влияние не на любой стадии своего развития, а только в запущенных случаях, когда происходит сдавливание нервного волокна. Чтобы лучше понять данный процесс,
Рассмотрим физиологию иннервации нижних конечностей:
- от спинного мозга, который находится внутри позвоночного столба через боковые фораминальные отверстия отходят парные корешковые нервы;
- они содержат в себя сенсорные (чувствительные), моторные (двигательные) и смешанные типы аксонов;
- по мере удаления от позвоночника корешковые нервы разветвляются и часть ветвей направляется к мягким тканям, а часть к пояснично-крестцовому нервному сплетению;
- из нервного сплетения выходят нервы, отвечающие за иннервацию нижних конечностей (самые крупные из них это паховый, бедренный, седалищный, кожный латеральный и т.д.);
- каждый из таких нервов сформирован из ответвлений нескольких корешковых нервов, таким образом осуществляется защита в случае поражения одного корешка;
- по мере своего продвижения крупные нервы распадаются на более мелкие.
Что может стать причиной повреждения нервного волокна, которое отвечает за иннервацию нижних конечностей:
- снижение высоты межпозвоночного диска на фоне дегенеративных дистрофических изменений в хрящевых тканях (остеохондроз на стадии протрузии);
- разрыв фиброзного кольца межпозвоночного диска и грыжевое выпячивание пульпозного ядра, которое оказывает давление на корешковый нерв или мягкие ткани, вызывая сильное воспаление и отечность;
- смещение тела позвонка на фоне снижения высоты межпозвоночного диска и сдавливание спинномозгового канала;
- поражение пояснично-крестцового нервного сплетения (плексит);
- защемление нервов по пути их прохождения через ткани к нижним конечностям, например, синдром грушевидной мышцы;
- травматическое поражение целостности нервного волокна (разрывы, переломы костной ткани, растяжения связочной и сухожильной ткани и т.д.).
при подобных патологиях нужно обращаться на приём к неврологу или вертебрологу. Эти доктора смогут поставить точный диагноз и назначить эффективное и безопасное лечение. Перед его проведением следует исключить все вероятные факторы риска, которые могут привести к поражению пояснично-крестцового отдела позвоночника и вызывать ощущение онемения и боль в ногах.
Почему поясничный остеохондроз отдает в ногу?
Поясничный остеохондроз отдает в ногу – почему это происходит уже объяснили выше. А теперь разберемся в том, на какой стадии развития дегенеративных дистрофических изменений в межпозвоночных дисках может наблюдаться такое клиническое проявление.
Чаще всего остеохондроз поясничного отдела отдает в ногу на той стадии, когда начинает повреждаться нервное волокно. Одна из функций позвоночго столба – защитная. Внутри позвоночного столба находится спинномозговой канал. Там располагается защищенный твердыми оболочками спинной мозг. Он окружен ликвором (жидкостью, через которую передаются нервные импульсы от головного мозга к телу и обратно).
От спинного мозга отходят нервные волокна, отвечающие за иннервацию всего тела. Это вегетативная нервная система и она обеспечивает функциональность всех тканей, систем и внутренних органов.
Задача позвончого столба – обеспечивать безопасность этих процессов. Для этого предусмотрены эластичные хрящевые диски, которые разделяют между собой соседние тела позвонков, не позволяя им сомкнуться во время движений и сдавить корешковые нервы, которые располагаются между ними.
Строение межпозвоночного диска с одной стороны простое – это фиброзное кольцо и расположенное внутри него пульпозное ядро, с другой стороны незащищенное. Нет защиты от того, что человек будет вести пассивный образ жизни.
Природой так устроено, что здоровье межпозвоночных дисков напрямую зависит от степени работоспособности окружающих позвоночный столб паравертебральных мышц. Они сокращаются при физической нагрузке и выделяют жидкость. В ней растворены питательные вещества и кислород. Эта жидкость усваивается хрящевыми тканями фиброзного кольца межпозвоночного диска. Обратный процесс происходит при расслаблении мышцы и сжатии межпозвоночного диска. Так осуществляется диффузное питание. Другого способа получения жидкости и питательных веществ у межпозвоночных дисков нет.
Поясничный остеохондроз и боли в ногах могут развиваться при воздействии следующих факторов риска:
- избыточная масса тела – чем она выше, тем сильнее оказывается давление на хрящевые межпозвоночные диски;
- отсутствие регулярных физических нагрузок в достаточном объеме;
- тяжёлый физический труд или длительное нахождение в статичном положении, в результате чего мышцы спазмируются и утрачивают способность осуществлять диффузное питание хрящевых тканей;
- курение и употребление алкоголя;
- неправильная постановка стопы в виде плоскостопия и косолапости – неправильно распределяется амортизационная нагрузка;
- ношение неправильно подобранной одежды и обуви;
- нарушение правил эргономики организации своего спального и рабочего места;
- искривление позвончого столба и изменение осанки.
Эти факторы негативного влияния следует исключать из своей жизни для проведения активной профилактики поясничного остеохондроза.
Остеохондроз поясничного отдела и боли в ногах
Поясничный остеохондроз боли в ногах может провоцировать при радикулите, ишиасе и других вариантах осложнений. Как правило все клинические случаи связаны с компрессией нервного волокна. Реже остеохондроз поясничного отдела боли в ногах вызывает по причине нарушения иннервации сосудистого русла.
В таких случаях у пациента начинает развиваться:
- атеросклероз кровеносных сосудов – отложение холестериновых бляшек на внутреннем эндотелии на фоне снижения сократительной активности мышечной сосудистой стенки;
- варикозное расширение вен нижних конечностей – застой венозной крови с последующим разрушением системы клапанов, влечёт за собой нарушение гемодинамики, отёчность мягких тканей, развитие трофических язв голени;
- облитерирующий эндартериит – чаще развивается у лиц мужского пола, имеющих проблемы с поясничным отделом позвоночника, курящих и ведущих малоподвижный образ жизни.
Если у вас развивается поясничный остеохондроз и болят ноги, рекомендуем как можно быстрее обратиться на прием к неврологу. Это состояние может быть опасно для вашего здоровья. Поражаются нервные волокна, которые регулируют не только чувствительность. В скором времени у вас может появиться выраженная мышечная слабость. Появится быстрая утомляемость мышц ног и начнется их дистрофия. Это очень серьезные осложнения поясничного остеохондроза которые могут привести в итоге к параличу и парезу. Вы можете стать инвалидом.
Онемение ног при поясничном остеохондрозе
Остеохондроз в поясничном отделе позвоночника ноги затрагивает по-разному. У кого-то появляются боли, другие страдают от ощущения онемения. И это важно разделять. В обоих случаях поражаются сенсорные типы нервного волокна. Но в первом варианте от нарушения процесса иннервации происходят трофические ишемические изменения, которые и провоцируют болевой синдром. Во втором случае онемение свидетельствует о начальных дистрофических процессах или об окончательной атрофии нервного волокна.
Как вы понимаете, онемение ног при поясничном остеохондрозе не является безобидным признаком, на который можно не обращать особого внимания. Стоит быть предельно внимательным, особенно если клинический признак затрагивает сразу обе конечности. Это говорит о том, что компрессии подвергается не корешковый нерв, который отвечает только за одну конечность, а спинной мозг. Это может быть стеноз спинномозгового канала. Это состояние рано или поздно спровоцирует полный паралич нижней части тела.
Слабость в ногах при поясничном остеохондрозе
Может ли поясничный остеохондроз вызывать слабость в ногах и почему это происходит. В области поясничного отдела позвоночника отходят не только чувствительные аксоны, которые отвечают за передачу ощущений от нижних конечностей к структурам головного мозга. Здесь же выходят и двигательные нервные волокна. По ним к миоцитам приходит сигнал из головного мозга (двигательного центра), дающий команду расслабится или сжаться. Таким образом осуществляется управление мышцами.
Слабость в ногах при поясничном остеохондрозе связана с тем, что прохождение команды по моторным аксонам блокируется на каком-то уровне. Это может быть межпозвоночная грыжа, которая давит на корешковый нерв, отек мягких тканей или напряжение мышц, которые сдавливают ответвления корешковых нервов. Часто мышечная слабость бывает сопряжена с сосудистыми проблемами.
Появление выраженной слабости в ногах на фоне длительно протекающего поясничного остеохондроза практически всегда связано с серьезными осложнениями. Это может быть стеноз спинномозгового канала, выпадение межпозвоночной грыжи, смещение тела позвонка или поражение пояснично-крестцового нервного сплетения. Обратитесь срочно к врачу.
Что делать, если при поясничном остеохондрозе болят ноги
Если на фоне остеохондроза поясничного отдела болят ноги, первое что делать – обращаться за медицинской помощью. Следует записаться на прием к вертебрологу или неврологу. Врач назначит ряд обследований. Наиболее достоверные сведения о текущем состоянии нервного волокна и хрящевых тканей позвоночника позволяет получить МРТ обследование. Но оно не всегда доступно. Поэтому для опытного врача будет достаточно осмотра, мануального обследования, функциональных диагностических тестов и рентгенографического снимка, по которому он оценит состояние хрящевой и костной ткани позвоночго столба.
Лечение боли, онемения или слабости в ногах изолированно от основного заболевания проводить невозможно. Необходимо проводить комплексную терапию, направленную на восстановление ткани позвончого столба. Делать это целесообразно с помощью методов мануальной терапии, поскольку нет никаких фармакологических препаратов, которые могли бы это сделать. Хондропротекторы не имеют никакого лечебного воздействия без их использования в сочетании с методами мануального воздействия. Как вы уже поняли, при остеохондрозе нарушается диффузное питание хрящевых тканей. Поэтому хондропротекторы просто не проникают внутрь хрящевых межпозвоночных дисков.
Для начала нужно восстановить нормальные межпозвоночные промежутки с помощью вытяжения позвончого столба. Затем задействовать остеопатию, массаж, лечебную физкультуры, кинезиотерапию, физиопроцедуры и т.д. Для проведения лечения обратитесь в клинику мануальной терапии по месту жительства. Там вам разработают индивидуальный курс терапии, который восстановит иннервацию нижних конечностей.
Имеются противопоказания, необходима консультация специалиста.
Внезапные боли и ощущения онемения в конечностях — это симптомы дегенеративных изменений позвонков. Шейный остеохондроз и ноги, которые немеют без явной причины, требуют тщательной диагностики и лечения в медицинском учреждении.

Шейный остеохондроз способен влиять на состояние ног.
Как шейный остеохондроз влияет на нижние конечности
Остеохондроз – воспалительный процесс суставов опорно-двигательного аппарата, поражая различные участки позвоночного столба заболевание может проявляться атипичной симптоматикой. При развитии дегенеративного процесса в шейном отделе позвоночника может наблюдаться ряд неблагоприятных факторов, которые влияют на нарушение чувствительности и проявления характерных симптомов в ногах:
- разрушение хрящевой и соединительной ткани со смещением позвонков, дисфункцией амортизационных свойств позвоночника, что ведет к сдавливанию нервного корешка, появлению болезненности при ходьбе и в состоянии покоя;
- слабость в ногах при шейном остеохондрозе отмечается вследствие недостаточного кровоснабжения по причине спазма кровеносных сосудов, кислородного голодания в нижних конечностях;
- на фоне воспаления и сопутствующем раздражении нервной системы, пациенты отмечают, что более выраженно ощущается дискомфорт с иррадиацией боли от тазовых костей к стопе, тянущими ощущениями, которые могут отдавать в паховую зону, онемением, покалыванием в ногах;
- сочетание головной, шейной боли, покалывания в области челюсти, давления в затылке с шаткостью походки, дискомфорт при ходьбе.

Основные причины болей и слабости в ногах
При патологических процессах в шейном отделе и сопутствующем развитии нарушений в ногах первоочередно стоит определиться с этиологическими факторами остеохондроза:
- воздействие деструкции позвонков с разрушением костно-хрящевых структур создают условия для смещения дисков, их протрузии и создания микронестабильности – изменение амортизации в позвоночнике. Процесс может осложняться костными наростами, сдавливанием нервных волокон;
- воспалительный процесс при шейном и поясничном остеохондрозе распространяется по всему позвоночному столбу при серьезных нарушениях анатомического строения опорно-двигательного аппарата. В связи со сдавливанием нервных окончаний – наблюдается корешковый синдром с выраженной болезненностью, слабостью в конечностях;
- нарушение питания пораженного отдела ведет к тому, что немеют ноги при шейном остеохондрозе и затрудняется свободное движение корпуса с постепенным нарастанием симптоматики;
- возможно сочетание с патологией внутренних органов с нарушениями в нижних конечностях: заболевания репродуктивной системы, сердечно-сосудистая патология, дисфункция мочевыделительной системы;
- нарушение мозгового кровообращения, что усугубляет питание мозга кислородом, затрудняет циркуляцию крови по всему организму;
Правильное лечение
После проведениящательной диагностики и осмотра пациента, врач определятся с дальнейшей схемой терапии, учитывая степень развития патологии, исходное состояние организма, наличие сопутствующих осложнений.

Общие принципы лечения, когда болит нога при шейном остеохондрозе, включают:
- обеспечение покоя, постельный режим при тяжелой симптоматике заболевания;
- консервативная медикаментозная терапия с купированием болевого синдрома, спазма мускулатуры нижних конечностей;
- физиотерапевтические процедуры шейной области и для пораженной ноги;
- массаж воротниковой зоны от остеохондроза;
- ЛФК.
При наличии серьезных деформаций, отсутствии эффекта от традиционного лечения может понадобиться хирургическое вмешательство с коррекцией осанки при помощи вытягивающих аппаратов и металлоконструкций.

При возникновении быстрой утомляемости при остеохондрозе шейных позвонков, снижении выносливости и слабости мышц ног назначают постельный режим в течение 2–5 дней. Матрас, на котором спит пациент, должен быть жестким, конечности необходимо положить на возвышенности из подушек или на валике из плотной ткани.
Рекомендуется носить специальную ортопедическую обувь для снятия нагрузки с позвоночника, стараться не перенапрягаться физически, полностью исключив нагрузку весом на ноги и шейный отдел – сидячую работу, поднятие груза, подъемы по лестнице, длительную ходьбу.
Шейная боль, чувство онемения ног, покалывания купируется при помощи лекарственных средств для улучшения кровоснабжения. При данном симптоме остеохондроза помогают препараты, расширяющие кровеносные сосуды, улучшающие трофику тканей, спазмолитики, витамины группы В. К подобным лекарствам относят: Мильгамма, Нейрорубин, Нейровитан, Дротаверин, Кардонат.
Отлично зарекомендовали себя физиотерапевтические методы воздействия на шейный отдел: лазеротерапия, магнитная и ударно-волновая терапия, электрофорез, иглотерапия. Методы эффективны в сочетании с лечебной физкультурой для ног при остеохондрозе.

Применяют специальные упражнения для мышц нижних конечностей из ассанов йоги, пилатес, укрепляющие упражнения, исключающие резкие движения, направленные на постепенный результат без перегрузки организма.
Болевой синдром ног при остеохондрозе шейных позвонков и воспалительные реакции купируются назначением нескольких групп фармакологических препаратов:
- нестероидные противовоспалительные, анальгезирующие средства – Диклофенак, Кетолорак, Ибупрофен;
- миорелаксанты – Мидокалм, Сирдалуд;
- хондропротекторы – Хондроитин-сульфат, Хондросила;
- витаминные комплексы с группой витаминов В;
- инъекционные новокаиновые блокады при помощи спинномозговой пункции, которые проводятся строго в стационаре опытным врачом.
При острой фазе шейного и поясничного остеохондроза непозволительно применять физиотерапию для ног, при появлении боли в стадии обострения применяют: лазеротерапию, бальнеотерапию, акупунктуру, электротерапию (Дарсонваль, Амплипульс).
Что будет если не лечить шейный остеохондроз
Остеохондроз в шейном отделе может осложняться нарушениями нижних конечностей с характерной болезненностью, покалыванием и онемением. При отсутствии адекватного своевременного лечения могут прогрессировать симптомы и развиться серьезные последствия для функционирования опорно-двигательного аппарата, работы организма в целом:
- варикозное расширение, венозная недостаточность ног при шейном типе остеохондроза;
- постоянные иррадиирущие в пах боли с локальной гипертермией, зудом;
- нарушение подвижности стоп и цианоз пальцев;
- человек не может длительно находиться в положении стоя, преодолевать даже малые расстояния становиться непосильной задачей;
- сильная отечность ног и боль особенно ближе к вечеру при шейном типе остеохондроза;
- ухудшение состояния кожного покрова конечностей со склонностью к сухости, появлением трещин, болезненных, длительно незаживающих эрозий;
- множественные трофические язвы стоп, вплоть до гангренозного перерождения, сепсиса, что может вести к летальному исходу.

При возникновении симптомов боли, онемения в шее, в ногах стоит обратиться за квалифицированной медицинской помощью для тщательного осмотра и диагностики, максимально быстрого лечения недуга.
Не стоит заниматься самолечением, шейный и поясничный остеохондроз часто маскируется под иные заболевания, при прогрессии патологии терапия может занимать длительный промежуток времени и потребовать оперативного вмешательства.
Часто мышечные спазмы при шейном остеохондрозе свидетельствуют о стремительном развитии патологии, что сопровождаются дегенерацией структурных элементов позвоночной оси. В таком случае позвонки неспособны нормально функционировать и часть их работы выполняют мышцы, что вызывает перенапряжение и провоцирует судороги. Спазм мышц шеи требует медикаментозного лечения, так как усложняет жизнедеятельность человека.

Основная причина возникновения
Шейный остеохондроз считается главной первопричиной, которая провоцирует спазм и подергивание мышц. В первую очередь такое состояние связано с нарушением венозного оттока и скоплением продуктов распада в мышцах. В норме ткани получают важные элементы и кислород путем кровотока, а также выводят шлаки и токсины. При развитии дегенеративных процессов налаженная система нарушается, что связано с изменением анатомического положения позвонков.
При венозном застое развивается припухлость тканей, которые оказывают давление на основание сосудов головного мозга, провоцируя гипоксию.
При остеохондрозе шейного отдела, который считается самой распространенной патологией, спазмы мышц шеи, являются естественной реакцией на застой венозной крови. Мышечные волокна патологически сокращаются и не могут расслабиться, пытаясь протолкнуть ее по сосудам. Неспособность мышечных тканей к расслаблению становится причиной скопления молочной кислоты, что вызывает болезненные ощущения в области плеча, шеи и головы.
Шейный остеохондроз — не единственная первопричина, по которой возникают мышечные спазмы. Существуют факторы, которые провоцируют возникновение негативного симптома на фоне дегенерации позвоночника:
- травмы спины;
- статистическое положение тела;
- стресс;
- ущемление нервов;
- нарушение кальциево-магниевого обмена;
- систематическое воздействие на мышцы;
- гиподинамия;
- межпозвонковые грыжи;
- искривление осанки.
Сопутствующие симптомы
Патологический тонус мышц при остеохондрозе наблюдается на всех этапах развития патологии и особенно выражен под воздействием внешних и внутренних раздражителей. Патология сопровождается не только мышечным спазмом, но и рядом других негативных симптомов, проявление которых зависит от локализации дегенеративного процесса:

Если проблема в поясничном отделе, то у человека могут возникать судороги ног.
- Шейный хондроз. Подергивание мышц отмечается в области шеи и затылка, в запущенных случаях нарушение иннервации распространяется на верхние конечности. Для болезни характерны ноющие боли, головокружение, тремор рук, нарушение глотательной функции, изменение слуха, болезненные ощущения в затылочной области головы. Бывают случаи проявления невралгических признаков, при которых дергаются веки.
- Грудной хондроз. Патологию сопровождают боли в загрудинной области, что имитируют приступ стенокардии и тахикардия. Спазмы затрагивают межреберное пространство.
- Поясничный хондроз. Сильные боли сопровождают судороги ног. Иногда возникает озноб по всему телу. При этом нарушается подвижность и отмечается отечность нижних конечностей, которые периодически непроизвольно дергаются.
К специфическим симптомам относится спазмирование мышечных внутренних органов, что напоминает болезни воспалительного характера.
Лечение мышечных спазмов при остеохондрозе
В основном снятие спазмов происходит благодаря применению медикаментов в комплексной терапии по лечению хондроза. Снизить выраженность негативной симптоматики способны средства физической реабилитации и стабилизация психоэмоционального состояния больного. Лечебные мероприятия при остеохондрозе имеют симптоматический характер.
Можно прибегнуть как к помощи профессионала, так и выполнять самомассаж. Под действием массажных движений улучшается микроциркуляция и трофика в тканях, снижается отечность, устраняются застойные явления и уменьшаются болевые ощущения. При хондрозе массаж способен ускорить дегенерацию клеток хрящевой ткани и снизить выраженность воспалительного процесса.
Снять спазм мышц способны средства народной медицины в виде согревающих растирок. А также помогают физические упражнения. Благодаря ЛФК, улучшается кровообращение и нормализуется подвижность пораженных участков позвоночника. Любое упражнение выполняется в медленном темпе, чтобы не травмировать мышечные волокна. При ходрозе применяют физиотерапию. Используют такие процедуры, как:
- иглоукалывание;
- гирудотерапия;
- медикаментозный электрофорез;
- магнитотерапия;
- аппликации.
Чем опасно?
Основная опасность спазмирования мышечных волокон шейного отдела заключается в нарушении поступления кислорода в головной мозг, что приводит к гипоксии. Ущемление просвета сосудов провоцирует патологическое кровообращение, что вызывает дефицит полезных веществ в тканях. Помимо этого спазм становится причиной возникновения и усугубления негативной симптоматики, что существенно усложняет жизнедеятельность человека.
Остеохондроз поясничного отдела – распространенный вид дегенеративных нарушений в позвоночнике, которым чаще всего страдают люди после 30 лет. Остеохондроз проявляется в виде приступообразных болей при поднятии тяжестей, ощущения жара или холода, покалываний в пояснице и ногах, ограниченной подвижности тела из-за болевых ощущений, являющихся следствием защемления нервных окончаний и стирания межпозвоночных хрящей.
Какие причины возникновения болевых ощущений?
Поясничный остеохондроз – мультифакторное заболевание, провоцируемое множеством причин.

Основными из них являются:
- регулярное ношение тяжелых сумок;
- плоскостопие;
- чрезмерно долгое нахождение в положении стоя;
- длительное сидение с полусогнутой спиной в автомобиле, на работе или учебе;
- травмы;
- работа грузчиком, строителем;
- увлечение тяжелой атлетикой;
- ожирение;
- врожденные изменения скелета;
- нарушение метаболизма, связанного с медленным синтезом гликопротеинов.
Механизм появления
Остеохондроз развивается постепенно, начинаясь с разрушения полисахаридов и белков в межпозвоночных дисках. В процессе распада этих веществ прочность и функциональность хрящевой ткани уменьшается, пропадает эластичность, возможно появление трещин.
Волокнистая ткань диска стирается, а пульпозное ядро смещается к спинномозговому каналу, то есть в место наименьшего сопротивления фиброзного кольца. Находящиеся там нервные окончания сдавливаются, возникают отеки, что вызывает боль и нарушение функциональности органов, к которым перестали поступать импульсы от пораженных участков спинного мозга.
Из-за разрушения межпозвоночного диска окружающие его ткани начинают делиться и появляются остеофиты. Эти костные образования нарушают кровообращение в ближайших органах и тканях.
Стадии развития и характер
Степень болевых ощущений, их периодичность и податливость лечению зависит от стадии развития остеохондроза.

Существует 4 стадии заболевания:
- Первая стадия характеризуется изменениями в структуре ядра, находящегося вокруг межпозвоночного диска, нарушением кровообращения. Из-за нехватки кислорода сухожилия уплотняются в местах крепления к костям. Возникает острая или тупая боль в районе пораженного позвонка, которая может, посредством нервных импульсов, распространяться на ноги, живот и верхнюю часть ягодиц.
- Вторая стадия – разрушение фиброзного кольца. Позвонки приобретают чрезмерную подвижность, что приводит к постоянному перенапряжению мышц. Помимо тупой или острой боли появляется постоянное чувство усталости в поясничной зоне, которое частично проходит только в лежачем положении.
- На третьей стадии фиброзное кольцо разрывается и образуется грыжа. В области пораженных позвонков появляется повышенная чувствительность и боль, ощущается жжение и покалывание, которые сменяются онемением, нарушается двигательная активность ног. На этой стадии возможно сдавливание спинномозговых нервов, ведущее к параличу конечностей.
- Четвертая стадия – остеопороз охватывает остальные неповрежденные позвонки и сухожилия. Ткани заменяются рубцовыми, подвижность человека сильно снижается, локализация болевых ощущений постоянно меняется. Патологические изменения затрагивают и мочеполовую систему, вероятно появление недержания.
Локализация – куда отдает?
Место локализации болей зависит от номера поврежденного корешкового нерва.
Они отвечают за следующие места:
- L1 и L2 – влияют на органы брюшной полости, поэтому при их повреждении боль будет отдавать в живот, появится метеоризм, диарея или запор.
- L3 – функционирование мочевого пузыря. Боль появляется в паху и колене.
- L4 – отвечает за нижние конечности, поэтому при поражении появится боль в коленях, бедрах, ступнях.
- L5 – голеностопный сустав, пальцы ног.
Тянущая боль в ногах возникает из-за развития дистрофии мышечных волокон. Далее постепенно разрушаются тазобедренный, голеностопный и коленный суставы, что приводит к утрате способности активного передвижения.
Непроходящая боль в ногах возникает, если зажат нерв, отвечающий за питание нижних конечностей. Это обычно вызвано ущемлением седалищного нерва или синдромом грушевидной мышцы.
Также возникает нарушение циркуляции крови, образуется венозный застой в тазу, появляются геморроидальные узлы в прямой кишке. При отсутствии терапии в последствие развивается варикозное расширение вен нижних конечностей.

Остеохондроз поясничного отдела может вызывать следующий дискомфорт ЖКТ:
- вздутие, метеоризм;
- ускоренную перистальтику, бурление;
- чередование запора и диареи;
- потерю аппетита.
При подобных проявлениях рекомендуется дополнительно проводить диагностику гастрита, язвы ЖКТ, колита, болезни Крона и дуоденита, так как не всегда их вызывает именно остеохондроз.
Регулярно присутствующую боль внизу живота может вызывать защемление верхних нервных корешков L1-L2. Если боль возникла внезапно, не исключено секвестрование грыжи или сдавливание спинномозгового канала.
Если поврежден корешок L3, женщинам может казаться, что паховые боли возникают в матке. Из-за защемления нервов также нарушается менструальный цикл.
Обострения
Обострение остеохондроза может быть вызвано:
- тяжелыми физическими нагрузками;
- стрессом;
- неудобной позой;
- перегревом/переохлаждением;
- непрофессиональным массажем.
У женщин оно может случится на фоне гормональных изменений – скачков эстрогена.
Рассмотрим, как долго болит поясница или наблюдаются болевые ощущения в других зонах при остеохондрозе поясничного отдела позвоночника. Острый период длится в пределах 7 суток, а остаточные болевые ощущения утихают еще на протяжении 2-3 недель. Но при отсутствии лечения боли могут затянуться на 1-2 месяца.

Если началось обострение в области грыжи, то целесообразно применять холодные компрессы. Они снимают отек и оказывают обезболивающие действие. Также допустим прием препаратов-анальгетиков на основе ибупрофена или нимесулида.
Так снимать обострение допустимо только в первые сутки, далее требуется осмотр врача и комплексное лечение.
Прострелы (люмбаго) – самая острая боль, которая возникает в ноге или пояснице. Спровоцировать ее может кашель, чихание или неаккуратное резкое движение. Попытки согнуться или разогнуться также вызывают прострел.
Болевой синдром и мышечное перенапряжение при поясничном остеохондрозе вызывает сужение сосудов и кислородное голодание поврежденных тканей. Это вызывает нарушение в работе органов, затронутых в результате прогрессирования остеохондроза.
Диагностика
Если врач заподозрил поясничный остеохондроз по локализации и характеру болей, нарушению чувствительности и двигательной активности ног, дисфункции мочеполовой системы, то дополнительно проводятся тесты:
- Рефлекс Бехтерева – боль возникает, если прижать вытянутые колени к полу.
- Рефлекс Лагеса – боль появляется, когда человек из положения лежа поднимает ровную ногу вверх и исчезает при сгибании колена.
Методы терапии

Лечение поясничного остеохондроза сочетает консервативные методы и хирургические. К первым относятся:
- таблетки;
- мази;
- лечебная физкультура;
- мануальная терапия.
Современное оперативное лечение заключается в эндоскопическом и микрохирургическом вмешательстве.
Также допускается домашнее лечение, но только вне периода обострения.
Консервативное лечение основано на:
- обезболивании;
- уменьшении воспалительного процесса;
- снятии спазмов;
- витаминотерапии;
- восстановлении подвижности тела.
Для этого применяются:
- анальгетики – Ибупрофен, Кетопрофен;
- нестероидные противовоспалительные препараты – Диклофенак, Диклоберл;
- хондропротекторы – Дона, Хондроксид, Алфлутоп;
- инъекции витаминов группы В;
- миорелаксанты – препараты на основе толперезона и тизанидина.

В качестве снятия боли используются нестероидные анальгетики:
- Ибупрофен.
- Мелоксикам.
- Нимесулид.
- Кетопрофен.
- Эторикоксиб.
Обычно они назначаются в виде таблеток, но если у пациента нарушена работа ЖКТ, то предпочтительнее инъекционная форма, так как иная не усвоится.
При отсутствии должного эффекта используются гормональные препараты в виде уколов:
- Преднизолон.
- Дексаметазон.
- Триамцинолон.
Квалифицированный мануальный терапевт способен индивидуально подобрать массаж и точки нужного воздействия. В результате его действий происходит:
- расслабление мышц;
- нормализация кровообращения;
- вправление смещенных позвонков.
Обычно назначаются следующие упражнения:
- растяжка коленных сухожилий из положения стоя;
- посменное выгибание и прогибание спины;
- вертикальный подъем и опускание таза из положения лежа;
- растяжка грушевидных мышц;
- подтягивание колен к груди;
- повороты торса;
- частичный подъем вперед, как при качании пресса;
- посменное поднятие руки и ноги из положения на четвереньках.
В период обострения лечебная гимнастика запрещена.

Хирургическое вмешательство проводится, если консервативное лечение не дало нужных результатов и болезнь продолжает проявляется:
- болями, не утихающими в течение 3 месяцев и более;
- серьезным сдавливании корешков спинного мозга, выражающемся в онемении и слабости конечностей;
- синдромом конского хвоста;
- разрушением хрящевых и костных тканей, которые подлежат замене на имплант.
В домашних условиях нужно придерживаться следующего лечения:
Советы докторов и мнения пациентов

Медики советуют:
- совершать пешие прогулки;
- кататься на велосипеде;
- делать лечебную гимнастику вне обострения, избегать интенсивной аэробики;
- сидеть в стуле, опираясь на спинку;
- спать на ровной поверхности, допустима подушка до 4 см высотой.
Мнение пациентов:
- обращаться к врачу и начинать лечение надо при первых проявлениях остеопороза;
- заниматься плаванием – расслабляет мышцы;
- применять аппликатор Кузнецова;
- обратиться к мануалу, если точно нет грыжи, иначе высок риск ее раздавить и попасть на срочную операцию;
- сделать МРТ поясничного отдела или рентген;
- посещать физиопроцедуры.
Поясничный остеохондроз – заболевание не только спинных позвонков и прилегающих тканей, но и органов, к которым уменьшился доступ кислорода из-за нарушения кровообращения и защемления нервных корешков. Поэтому нужно избегать чрезмерных физических нагрузок во избежание повреждения суставов, а при появлении первых признаков заболевания обращаться к невропатологу.
Читайте также:


