Стадии остеохондроза по шморлю
Имеющиеся классификации, основанные на данных морфологических и рентгенологических исследований, не могут удовлетворить практического врача главным образом из-за отсутствия клинико-рентгенологических параллелей.
Проблема дегенеративных поражений позвоночника - прежде всего проблема патологии дисков и суставов и в меньшей мере тел позвонков. Реактивные (компенсаторные) явления со стороны тел позвонков и суставов чаще всего представляют собой ответ на поражения диска.
По классификации Шморля различают следующие дегенеративные поражения позвоночника: 1) хрящевые узлы тел позвонков и дисков; 2) остеохондроз; 3) спондилез; 4) спондилоартроз.
Некоторые авторы (А. Д. Динабург, А. Е. Рубашева и др.) представляют хрящевые узлы, остеохондроз и спондилез как три самостоятельных, исключающих друг друга процесса. Если условно признать возможность изолированного дегенеративного поражения каждого из элементов диска, то следует считать, что в основе остеохондроза лежит первичная патология пульпозного ядра, в основе спондилеза - патологический процесс в фиброзном кольце и передней продольной связке, в основе выпячивания диска кзади - патологический процесс в фиброзном кольце и задней продольной связке, а в основе узлов Шморля - первичный патологический процесс в гиалиновой пластинке или фиброзном кольце. Однако на практике установить первоначальную локализацию процесса почти невозможно. Кроме того, в процесс развития заболевания обязательно вовлекаются и другие элементы диска, а в завершающей стадии они нередко заканчиваются одинаково (Н. С. Косинская, 1961).
Правильнее, конечно, выделение двух стадий заболевания:
I стадия - хондроз, когда патологический процесс ограничивается диском (пульпозным ядром, фиброзным кольцом, гиалиновыми пластинками и связочным аппаратом). В этом случае клинические симптомы начинают проявляться при вовлечении B процесс нервных элементов.
II стадия - остеохондроз. Характеризуется дальнейшим переходом процесса на костную основу позвоночника: тела смежных позвонков и межпозвонковые суставы. При этом к клиническим проявлениям присоединяется синдром функциональной несостоятельности позвоночника.
Из этих соображений совершенно не обоснованно выделение хрящевых узлов (трыжи диска) и спондилоартроза как самостоятельных форм болезни.
По мнению авторов, придерживающихся классификации Шморля, любые формы дегенеративных поражений позвоночника, за исключением остеохондроза, протекают при полном сохранении тургора и целости пульпозного ядра. Однако любое выпадение пульпозного ядра, будь то через поврежденную гиалиновую пластинку в тело позвонка или через разрывы фиброзного кольца в сторону спинномозгового канала всегда сопровождается деформацией и дегенерацией этого ядра. Мы считаем, что пролабированное ядро - это уже не нормальное ядро, а проявление остеохондроза, поэтому нет никаких данных для выделения хрящевого узла как отдельной нозологической единицы. Деформирующий артроз суставов позвоночника (сиондилоартроз), если не считать обычные возрастные диффузные изменения, является результатом статических расстройств (И. Л. Тагер, 1949), где на первом месте стоит остеохондроз.
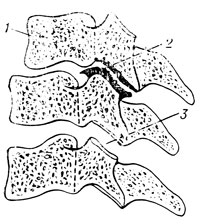
Рис. 25. Вторичный спондилоартроз на почве остеохондроза (схема). 1 - подвывих тела позвонка; 2 - деформирующий артроз с остеофитами суставного отростка; 3 - нормальный межпозвонковый сустав
Уменьшение высоты межпозвонкового пространства и патологическая подвижность между телами позвонков (дегенеративный спондилолистез) ведут к подвывиху суставных отростков на данном сегменте. Вследствие постоянной травматизации этих отростков неминуемо развивается сиондилоартроз (Н. С. Косинская, 1961). Такое развитие характерно для любого отдела позвоночника, особенно шейного (рис. 25).
Таким образом, из приведенной классификации выпадают две нозологические единицы - хрящевой узел и сиондилоартроз, да и сами авторы, придерживающиеся классификации Шморля, указывают, что эти поражения почему-то очень часто сочетаются с остеохондрозом. Все становится ясным, если принять их, как оно и есть на самом деле, за следствие остеохондроза.
Несколько по-другому характеризуется спондилез. Некоторые авторы считают, что при этом первично поражаются наружные волокна фиброзного кольца при сохранении упругости пульпозного ядра. Появление остеофитов, которые чаще располагаются не параллельно, а в виде клювов, по мнению Н. С. Косинской, является следствием обызвествления передней продольной связки. И. Л. Клионер и Т. П. Виноградова убедительно доказали, что остеофиты являются продолжением тел позвонков и состоят из такой же губчатой ткани.
Для классического спондилеза характерны отсутствие склероза замыкательных пластинок, сохранение высоты межпозвонкового пространства, фиксирующие остеофиты в виде скоб.
Н. С. Косинская считает спондилез медленно протекающим процессом локального старения. Несмотря на большие анатомические изменения, являющиеся приспособительной реакцией, клинически спондилез почти никогда не проявляется.
Фиксирующий лигаментоз (болезнь Форестье) можно рассматривать, по-видимому, как разновидность спондилеза. Мы наблюдали 3 больных, у которых в анамнезе отмечен незначительный болевой синдром, бесследно исчезнувший через 2 - 3 года. Остались лишь явления ограничения подвижности позвоночника. На рентгенограммах (рис. 26) определялись отслоение и оссификация передней продольной связки на протяжении многих сегментов. Поражения мелких суставов и крестцово-подвздошных сочленений, характерных для болезни Бехтерева, не было выявлено.
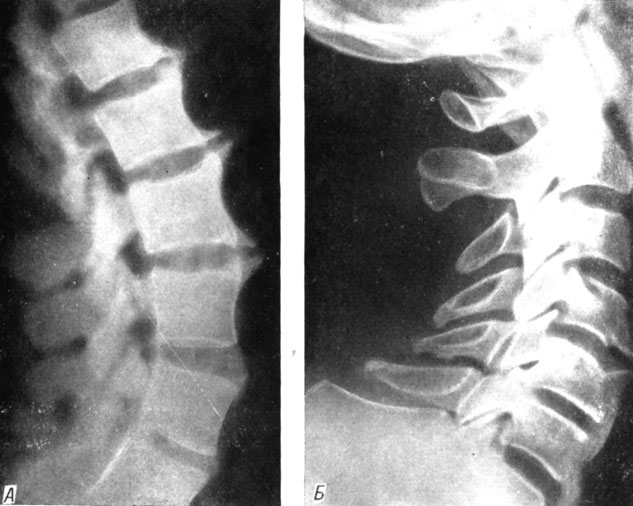
Рис. 26. Рентгенограмма больного, страдающего болезнью Форестье (фиксирующий лигаментоз) в поясничном (А) и шейном (Б) отделах позвоночника
Большинство авторов относят к спондилезу и унковертебральные разрастания, и задние остеофиты, и сужения просвета межпозвонковых отверстий, также ссылаясь на приспособительные реакции, несмотря на то, что перечисленные факторы (в частности, остеофиты) сами по себе часто вызывают тяжелые клинические синдромы.
Расхождение во взглядах среди различных специалистов особенно выявляется при интерпретации рентгенограмм. Нередко одну и ту же картину одни авторы считают спондилезом, а другие - остеохондрозом. Такое различие во взглядах привело к статическому разнобою. Так, например, М. Е. Альховский наблюдал спондилез в шейном отделе в 66 - 87%, Н. С. Косинская (1961) - всего в 3% случаев.
По нашим наблюдениям, наряду с выраженной картиной остеохондроза, но вместе с тем на тех же уровнях или на соседних сегментах могут встретиться признаки спондилеза. Кроме того, при выраженном спондилезе могут быть обнаружены и уменьшение высоты диска, и склероз замыкательных пластинок, и другие (признаки остеохондроза (рис. 27).
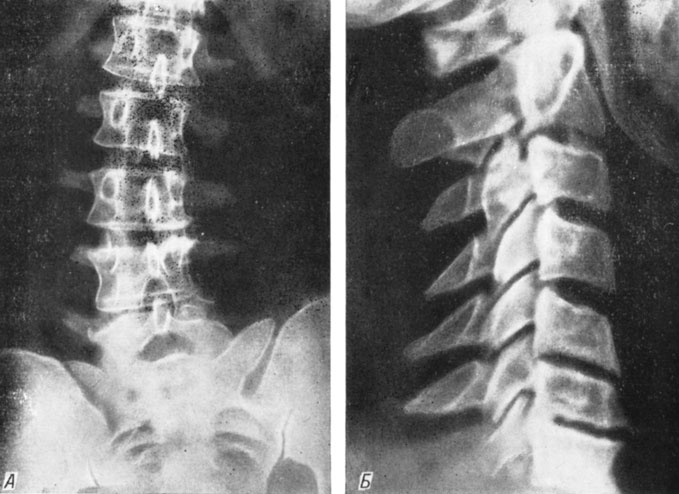
Рис. 27. Сочетание рентгенологических признаков остеохондроза и спондилеза в поясничном (А) и шейном (Б) отделах позвоночника
С. А. Рейнберг еще в 1934 г., т. е. через 2 года после публикации работ Шморля, выступил против взаимоисключаемости спондилеза и спондилоартроза. Такого же мнения придерживается и И. Л. Тагер по отношению к спондилезу и остеохондрозу, остеохондрозу и хрящевому узлу и т. д.
В пользу единства дегенеративного процесса выступают А. И. Арутюнов, В. Т. Виноградова, А. И. Осна, Я. Ю. Попелянский, Sicard, De Seze и др. Высказывания В. Д. Чаклина о том, что деформирующий спондилоартроз захватывает более обширные участки, чем остеохондроз, не противоречит этому процессу. Некоторые авторы предлагают единое наименование - остеохондроз.
В современной зарубежной литературе подавляющее большинство хирургов, занимающихся данной проблемой, вообще не пользуются терминами "остеохондроз", "спондилез" и т. д. Наиболее часто они употребляют термин "дегенерация диска" (Bailey, 1960; Harris, 1963; Connoly, 1965, и др.), что соответствует, на наш взгляд, термину остеохондроз, применяемому в широком, собирательном понятии. Термин "спондилез с грыжей диска" (Abbott, 1963) не совсем удачен. На операциях мы не раз убеждались, что грани между элементами пораженного диска как бы стираются, и трудно высказаться о первоначальной локализации процесса.
По данным Я. Ю. Попелянского (1966), у 55% больных точный рентгенологический диагноз был невозможен, так как обнаруженную картину можно было отнести в равной степени и к остеохондрозу, и к спондилезу, и к хрящевому узлу. Но самые большие затруднения возникли при анализе данных, касающихся 45% больных, у которых рентгенологически была точно установлена соответствующая форма: у всех больных имелись выраженные клинические синдромы остеохондроза.
Некоторые авторы фиксируют внимание на количественной стороне рентгенологических признаков остеохондроза, разделяя его на легкие, средние и тяжелые изменения (Saker, 1952). Нейрохирурги при определении стадии процесса учитывают лишь выраженность дискорадикулярного конфликта. Не принимая в расчет другие факторы (в частности, нестабильность позвоночника), процесс при этом делят на три стадии: I -выпячивание диска без разрыва фиброзного кольца; II - разрыв фиброзного кольца с выпадением пульпозного ядра; III - невправляемая грыжа с реактивным рубцово-спаечным эпидуритом. При всей механичности таких воззрений на причины разнообразия клинических проявлений заболевания сам по себе учет состояния диска крайне важен (Я. Ю. Попелянский, 1971).
Таким образом, классификацию Шморля по-разному приняли рентгенологи; для клиники она мало приемлема.
Формы поражения позвоночника не могут иметь такие четкие грани еще и потому, что патогенез всех этих форм один и тот же - дегенеративный процесс в дисках (Saunders, 1940; Frykholm, 1951; И. Л. Клионер, 1957; А. И. Арутюнов, М. К. Бротман, 1960; Я. Ю. Попелянский, 1961; А. И. Осна, 1963; Г. С. Юмашев, М. Е. Фурман, 1966, и др.), а "чистые" формы встречаются редко и их не всегда возможно установить даже рентгенологически.
Вызванный общими этиопатогенетическими предпосылками, остеохондроз, однако, имеет излюбленные локализации, обусловленные анатомо- физиологическими и биомеханическими особенностями каждого отдела позвоночника. Так, например, грудной отдел, фиксированный ребрами, нагружается более равномерно и менее значительно, чем смежные шейные и поясничные сегменты, и в этом отделе остеохондроз встречается реже. Чаще всего поражаются поясничный и шейный отделы позвоночника (табл. 3).
| Отдел позвоночника | Число больных | |
| абс. | % | |
| Поясничный | 605 | 49,55 |
| Шейный | 360 | 29,49 |
| Грудной | 86 | 7,04 |
| Копчик | 34 | 2,78 |
| Распространенный остеохондроз | 136 | 11,14 |
| Всего | 1221 | 100 |
В зависимости от локализации остеохондроза имеются особенности в клиническом проявлении заболевания, его течении и в проведении лечебных мероприятий, поэтому целесообразно выделять остеохондроз шейного, грудного, поясничного и копчикового отделов позвоночника. Особое место занимает распространенный остеохондроз.
На основании изложенного выше мы предлагаем классификацию дегенеративных поражений позвоночника, основанную на клинико-рентгенологпческих данных. В этой классификации фигурируют две нозологические единицы: спондилез и остеохондроз.
Спондилез - дегенеративно-дистрофическое изменение позвоночника, возникающее в процессе естественного старения организма. Его характерными рентгенологическими признаками являются костные краевые, иногда сливающиеся разрастания, ведущие к образованию блока между телами позвонков на данном сегменте. При этом сохраняется нормальная высота диска, а склероз замыкательных пластинок отсутствует. Развидностью спондилеза является фиксирующий лигаментоз.
Так как спондилез, несмотря на выраженные рентгенологические изменения, клинического значения почти не имеет, диагноз ставят главным образом на основании рентгенологических данных. При этом достаточно указать только соответствующий отдел позвоночника. Например: спондилез нижнегрудного и верхнепоясничного отделов позвоночника; фиксирующий лигаментоз шейного отдела позвоночника.
Остеохондроз - дегенеративно-дистрофическое поражение межпозвонкового диска, при котором процесс, начинаясь чаще всего в пульпозном ядре, прогрессивно переходит на все элементы диска, а в дальнейшем вовлекает весь сегмент (тела смежных позвонков, межпозвонковые суставы и связочный аппарат).
Рентгенологические признаки в начальной стадии остеохондроза (вернее, хондроза) немногочисленны и носят рефлекторный характер (выпрямление лордоза, сколиоз).
Точный рентгенологический диагноз в этой стадии возможен только на основании данных контрастных и в меньшей степени функциональных исследований. При этом выявляются дегенерация пульпозного ядра, разрывы фиброзного кольца, грыжевые выпячивания и нестабильность данного сегмента. В последующем на обычных спондилограммах обнаруживаются уменьшение высоты диска, склероз замыкательных пластинок, остеофиты, псевдоспондилолистез и спондилоартроз.
Клиническая картина остеохондроза характеризуется хроническим течением заболевания с различной длительностью периодов обострения и ремиссий. Главенствующими синдромами являются болевые, статические (вертебральпые), неврологические, вегето-сосудистые и висцеральные, синдром нестабильности позвоночника. Параллелизм между интенсивностью клинических симптомов и рентгенологическими признаками имеется не всегда.
При сочетании рентгенологических признаков спондилеза и остеохондроза, а также при наличии соответствующей клинической картины целесообразно ставить диагноз остеохондроза. Этот диагноз должен быть развернутым с включением следующих данных: 1) локализация соответствующего отдела позвоночника (шейный, грудной, поясничный, распространенный) ; 2) локализация соответствующих сегментов (например, С5-6, L4-5); 3) отображение основного клинического синдрома (корешковый, дискальгический, висцеральный и др.); 4) клиническая фаза заболевания (обострение, ремиссия); 5) особые клинико-рентгенологические данные (грыжа диска, псевдоспондилолистез, спондилоартроз и др.).
Приводим примеры нескольких диагнозов с учетом указанных требований.
Шейный остеохондроз с синдромом плече-лопаточного периартрпта в стадии обострения; гиперэкстензионная сублюксация и спондилоартроз С4-5.
Шейный остеохондроз с синдромом позвоночной артерии в подострой стадии; ункоартроз С5-6.
Шейный остеохондроз с синдромом цервпкальной миелопатии в стадии обострения; задний остеофит тела С6.
Грудной остеохондроз Th4-5, Th5-6 и Th6-7 с корешковым и кардиальным синдромами в подострой стадии; обызвествление диска Th6-7.
Грудной остеохондроз с синдромом функциональной недостаточности позвоночника в стадии ремиссии; множественные внутрителовые узлы Шморля на уровне Th8 - Th12.
Поясничный остеохондроз с корешковым и вертебральным синдромами в стадии резкого обострения (люмбаго) с задне-боковой грыжей диска L5 - S1.
Поясничный остеохондроз с явлениями нестабильности позвоночника и дискальгическим синдромом в стадии ремиссии; псевдоспондилолистез и спондилоартроз L4-5 и L5 - S1.
Для распространенного остеохондроза достаточно указать соответетствующий отдел позвоночника без перечисления всех сегментов.
Распространенный остеохондроз шейного (дискальгический синдром) и поясничного (синдром компрессии конского хвоста) отделов позвоночника в стадии обострения; срединная грыжа диска L4-5.
Таким образом, предлагаемая нами классификация довольно проста и практична. Она устраняет терминологическую путаницу в литературе, посвященной заболеваниям позвоночника. Развернутый диагноз позволяет ориентироваться в каждом конкретном случае, что облегчает тактику врача при проведении лечебных и профилактических мероприятий, а также при экспертизе трудоспособности больных остеохондрозом.
До 76% людей в год испытывают боль в спине [1] . Эта статистика затрагивает людей всех возрастов и профессий. Причины боли могут быть различными, одна из них — остеохондроз позвоночника. Из-за малоподвижного образа жизни остеохондроз позвоночника встречается все чаще, и не всегда удается победить его самостоятельно. Поговорим о том, почему он возникает и как с ним бороться.





Что такое остеохондроз позвоночника
Остеохондроз может развиваться в любых отделах позвоночника.
В связи с большой нагрузкой чаще всего встречается остеохондроз поясничного отдела позвоночника. Симптомами являются:
- боль в пояснице, которая может быть резкой или тупой, постоянной, может усиливаться при движении;
- болевые ощущения могут отдавать в ноги, органы таза, в область крестца;
- в тяжелых случаях может встречаться нарушение чувствительности или подвижности, атрофия мышц нижних конечностей.
Второй по встречаемости — остеохондроз шейного отдела, который чаще связан с длительным неудобным положением головы, например, при работе за компьютером или с документами. Остеохондроз шейного отдела позвоночника проявляется следующими симптомами:
Реже всего остеохондроз поражает грудной отдел позвоночника, так как позвонки малоподвижно соединены друг с другом. Поражение в этой зоне может маскироваться под болезни сердца или легких. Симптомы грудного остеохондроза позвоночника:
- боль в спине на уровне лопаток, в грудной клетке, которая может усиливаться при наклонах, поворотах, во время вдоха или выдоха;
- нарушения кожной чувствительности.
Независимо от уровня поражения, боли при остеохондрозе позвоночника могут усиливаться при надавливании на те позвонки, которые участвуют в процессе.
При поражении нескольких отделов сразу можно говорить о распространенном остеохондрозе позвоночника.
Позвоночник обладает высокой прочностью и для развития заболевания нужно действие сразу нескольких провоцирующих факторов. Важно понимать, что на большинство, если не на все такие факторы пациент может повлиять и таким образом уменьшить вероятность развития болезни.
- отсутствие движения — при этом ухудшается кровоснабжение, а значит, и питание всех элементов позвоночника;
- чрезмерные физические нагрузки также вредны и могут привести к повреждению межпозвонковых дисков;
- длительное нахождение в неправильном, не физиологическом положении — неподходящая высота рабочего стола или стула приводит к тому, что человек вынужден постоянно наклонять голову, горбиться;
- стресс — чрезмерное напряжение в мышцах может привести к сдавлению сосудов, питающих позвоночник;
- избыточный вес;
- курение ухудшает микроциркуляцию во всех тканях организма;
- недостаточное употребление воды и белка сказывается в том числе и на состоянии межпозвонковых дисков.
Непосредственные причины остеохондроза позвоночника не всегда очевидны, но можно выделить следующие варианты:
- наследственная предрасположенность — генетически запрограммированные особенности хрящевой и костной ткани, при которых процесс изнашивания идет быстрее;
- травмы позвоночника — в месте повреждения могут развиваться разнообразные осложнения, в том числе и остеохондроз;
- профессиональные вредности, например вибрация;
- воздействие инфекций или химических веществ;
- естественное старение организма.
В зоне риска по развитию остеохондроза позвоночника находятся люди самых различных профессий. Это строители и спортсмены, хирурги и офисные работники.
Описание четырех стадий остеохондроза позвоночника предложил Осна в 1971 году. Они не используются для формулировки диагноза, но позволяют понять, как протекает заболевание.
- Межпозвонковые диски становятся менее упругими. Диск может незначительно деформироваться, происходит сдвиг внутреннего пульпозного ядра в пределах диска. Данный этап или никак себя не проявляет, или возникают незначительные боли.
- На втором этапе в диске могут появляться трещины, происходит ослабление окружающих связок. Соединение позвонков становится нестабильным. Возникают приступы острой боли с нарушением трудоспособности.
- Третий этап характеризуется полным повреждением межпозвонкового диска. При выходе пульпозного ядра за пределы диска возникает грыжа межпозвонкового диска. Может произойти деформация позвоночника или ущемление нервных корешков.
- На четвертой стадии затронуты окружающие ткани — позвонки, связки, спинномозговые оболочки. В итоге позвоночный сегмент может полностью потерять подвижность.
В результате остеохондроза позвоночника в ряде случаев возникают различные осложнения. Проблемы со стороны межпозвонковых дисков, грыжи и протрузии могут привести к сужению позвоночного канала, сдавлению спинного мозга и инвалидности.
В зависимости от уровня поражения, возможны различные проблемы с вовлечением нервных корешков. Это межреберная невралгия, нарушения чувствительности и двигательной функции верхних и нижних конечностей, нарушения в работе внутренних органов. Воспаление седалищного нерва, или ишиас, не только вызывает сильную боль, но и может приводить к заболеваниям тазовых органов и бесплодию.
Кроме нервных корешков при остеохондрозе могут сдавливаться позвоночные сосуды. При нарушении кровотока в позвоночных артериях, которые проходят в шейном отделе и питают головной мозг, могут развиваться мозговые нарушения, проблемы со зрением или слухом, дыханием или сердечной деятельностью.
В рамках официальной медицины диагностика остеохондроза включает в себя осмотр невролога для определения степени поражения нервных корешков, проверку рефлексов и чувствительности.
Из инструментальных методов могут применяться следующие:
- УЗИ сосудов позволяет выявить степень нарушения кровообращения, например, в позвоночных артериях;
- рентгенография позвоночника;
- КТ также использует рентгенологические методы, но позволяет построить трехмерное изображение изучаемой области, выявить даже небольшие смещения позвонков;
- МРТ специализируется на изучении мягких тканей, позволяет оценить состояние спинного мозга, визуализировать внутреннюю структуру межпозвонкового диска.
Для дифференциальной диагностики используются лабораторные исследования, общий анализ крови и мочи, показатели обмена кальция.
Терапия остеохондроза носит комплексный характер.
- Первым и очень важным средством в лечении остеохондроза является образ жизни. Нормализация условий труда, умеренные и регулярные физические упражнения, а также здоровый сон значительно улучшают состояние пациентов.
- Для медикаментозного лечения остеохондроза позвоночника невролог или врач общей практики может назначить лекарственные препараты. Чаще всего назначаются нестероидные противовоспалительные средства — это стандарт лечения остеохондроза позвоночника. Они уменьшают болевой синдром и снижают воспаление. Миорелаксанты способствуют уменьшению мышечного спазма. Витамины и антиоксиданты назначаются для защиты нервной ткани от повреждения. Однако любые лекарственные средства обладают побочными эффектами, например, НПВС могут негативно влиять на желудок.
- Кроме лекарственных средств используются средства физиотерапии, например массаж при остеохондрозе позвоночника, а также мануальная терапия. При тяжелых осложнениях остеохондроза может потребоваться хирургическая операция, однако ее назначают только при отсутствии эффекта от длительного консервативного лечения.
Лечение остеохондроза в классической медицине в большинстве случаев является длительным процессом и может оказывать на здоровье человека негативные эффекты. Так, ряд лекарств, в частности анальгетики и миорелаксанты (особенно с седативным эффектом), могут вызывать привыкание, а некоторые средства негативно влияют на работу желудочно-кишечного тракта. В качестве альтернативы можно рассмотреть методы, которые используются, например, в традиционной китайской медицине.
Традиционная медицина Китая очень популярна во всем мире, во многих странах существуют специальные центры и обучающие курсы. Подходы и методы терапии в Поднебесной отличаются от привычного, европейского взгляда на диагностику и лечение болезней. Все заболевания рассматриваются как нарушение баланса и движения энергии Ци в организме, а лечебные мероприятия направлены на восстановление этого равновесия. В Китае используются различные лечебные травы, животные компоненты, минералы, а также различные методы внешнего воздействия, такие как акупунктура и акупрессура. Эти методики имеют широкий спектр показаний и минимальное количество побочных эффектов.
Акупунктура
Синонимичные названия этого метода — иглоукалывание, рефлексотерапия. Принцип лечения посредством акупунктуры заключается в постановке игл на биоактивные точки. Каждая точка связана с органом, на который проводится воздействие. Рефлексотерапия позволяет снимать напряжение и мышечные спазмы, обладает анестезирующим действием, способствует уменьшению болевого синдрома. Метод безопасен, так как большинство врачей используют одноразовые стерильные иглы. А в случае использования игл с покрытием из золота или серебра их в обязательном порядке стерилизуют. Ощущения во время процедуры зависят от индивидуальной восприимчивости, пациент может испытывать покалывание или онемение. Важно, чтобы процедуру проводил высококвалифицированный специалист с большим опытом работы. Неправильная установка игл будет бесполезна или даже вредна. В некоторых случаях иглоукалывание сочетают с воздействием слабых доз электрического тока.
Моксотерапия
Это специфический способ воздействия на активные точки с помощью специальных полынных сигар. Принцип действия похож на акупунктуру и часто используется в комбинации. Тлеющая сигара устанавливается на теле в специальном деревянном домике, при этом происходит прогревание активных точек. Полынь обладает дезинфицирующим, успокаивающим и расслабляющим действием.
Этот метод безопасен, так как тлеющий участок сигары не соприкасается с кожей, хотя в некоторых районах Китая применяются и прямые методы, действующие на кожу.
Массаж
Лечебный массаж в Китае практикуют несколько различных школ. Они используют приемы вращения, нажатия одним пальцем, методы мануальной терапии. Приемы традиционного массажа позволяют прорабатывать мышцы и суставы, а также опосредованно действуют на другие органы и ткани, способствуют повышению защитных сил организма.
Цигун
Традиционная китайская гимнастика так же, как и массаж, имеет несколько школ. Движения цигун, плавные, растягивающие и скручивающие, прекрасно подходят как упражнения для позвоночника при остеохондрозе. Приемы цигун не требуют наличия специального оборудования и могут выполняться в домашних условиях. Однако перед этим лучше всего подобрать подходящие упражнения вместе с врачом, а также отработать правильную технику выполнения под руководством квалифицированного специалиста.
Уровень науки и медицины в Китае очень высок, сочетание традиций и инноваций дает поразительные результаты. Примером достижения китайской науки могут служить методы ДНК-терапии и ДНК-вакцины — именно эти методики в настоящее время используются для разработки лечения рака и борьбы с ВИЧ.
Независимо от выбранных методов лечения, не меньшую роль играет профилактика остеохондроза. Что можно сделать для здоровья позвоночника:
- употреблять достаточное количество воды;
- контролировать вес, не переедать;
- подобрать правильную обувь, при необходимости — ортопедические стельки;
- выбрать хороший матрас для сна, не очень мягкий и дающий достаточную поддержку позвоночнику;
- употреблять пищу, богатую коллагеном (рыба, индейка, холодец, различные желе);
- выполнять регулярные физические упражнения;
- отрегулировать высоту рабочего стола и стула с учетом роста.
Что касается альтернативных методов профилактики, хорошо себя зарекомендовали массаж, цигун и акупунктура — по причинам вполне понятным и описанным выше.
Важно помнить, что с болью в спине можно и нужно бороться. Для того чтобы изменить образ жизни, не обязательно дожидаться первых признаков болезни. Можно уже сейчас встать из-за компьютера, размять шею, включить в свой список дел прогулки или массаж. А если остеохондроз позвоночника превратился в проблему, которая мешает жить спокойно, то совместные усилия науки и традиционной медицины помогут вернуть здоровье и радость движения.
Лечение заболеваний в традиционной китайской медицине направлено на оздоровление всего организма в целом. При остеохондрозе позвоночника может применяться рефлексотерапия в сочетании с множеством достижений традиционной медицины. Однако для успешной практики необходимы глубокие знания.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-000991
от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы
Читайте также:


