Спинальный арахноидит отзывы больных
![]()
24.11.13 03:05 Ответ на сообщение Церебральный арахноидит пользователя troya
Я не доктор, но:
Диагноз церебрального арахноидита как самостоятельной нозологической формы представляет значительные трудности. К неврологу такие больные попадают много позже, после окончания острого периода болезни, в связи с развившимися осложнениями, когда трудно установить связь между имеющимися синдромами и перенесенной инфекцией. Диагностика арахноидита основывается на учете инфекционного начала заболевания, ремиттирующего течения с обострениями на фоне повторных инфекций, гипертензионного синдрома.
Важное место в диагностике арахноидита принадлежит исследованию спинномозговой жидкости, пневмоэнцефалографии, эхоэнцефалоскопии, электроэнцефалографии, реоэнцефалографии.
Надежное распознавание арахноидита достигается с помощью компьютерной томографии головы после цистернографии с водорастворимым контрастом (амипак), а ЯМР-томография позволяет установить утолщение мозговых оболочек
Поэтому я бы обязательно сделала томографию и уже с этими результатами пошла к доктору, чтобы уже наверняка знать.
Она сегодня пахнет корицей. снежинками и апельсинами. Она сегодня обнимает весь мир,ведь она верит,верит в сказки.
24.11.13 03:07 Ответ на сообщение Церебральный арахноидит пользователя troya
Она сегодня пахнет корицей. снежинками и апельсинами. Она сегодня обнимает весь мир,ведь она верит,верит в сказки.
24.11.13 13:54 Ответ на сообщение Церебральный арахноидит пользователя troya
![]()
24.11.13 21:14 Ответ на сообщение Re: Церебральный арахноидит пользователя 1824
В ответ на: В любом случае следует нормализовать артериальное давление. Обязательно!
В ответ на: Есть ли расстройства зрения, деформация грудной клетки и набухание грудных желез?
В ответ на: Сдать кровь - пролактин, ТТГ, тестостерон. Общий анализ мочи+посев мочи. Мониторирование температуры тела в течение 3 суток - каждые 2 ч. МРТ головного мозга.
alles in ordnung
![]()
24.11.13 21:24 Ответ на сообщение Церебральный арахноидит пользователя troya
Говорите,говорите. я всегда зеваю,когда мне интересно
25.11.13 01:26 Ответ на сообщение Церебральный арахноидит пользователя troya
25.11.13 10:51 Ответ на сообщение Re: Церебральный арахноидит пользователя troya
Елена Анатольевна
В личке не консультирую!
![]()
25.11.13 17:07 Ответ на сообщение Церебральный арахноидит пользователя troya
![]()
25.11.13 17:12 Ответ на сообщение Re: Церебральный арахноидит пользователя KUSJA
![]()
25.11.13 17:19 Ответ на сообщение Re: Церебральный арахноидит пользователя Dr_ES
В ответ на: голова мужа, по крйней мере 16 лет назад, была здорова.
25.11.13 17:36 Ответ на сообщение Церебральный арахноидит пользователя troya
![]()
25.11.13 17:42 Ответ на сообщение Re: Церебральный арахноидит пользователя KUSJA
25.11.13 20:46 Ответ на сообщение Re: Церебральный арахноидит пользователя troya
![]()
25.11.13 23:41 Ответ на сообщение Re: Церебральный арахноидит пользователя KUSJA
Мне 35. Да, и мне тоже ставили диагноз арахноидит лет с 16, в 2005 отправляя меня на мрт, невролог сказала, что налицо будет гидроцефалия и арахноидит. она не ошиблась, мрт я делала в ниито, там они и описали все как кистозно-слипчивый арахноидит. а лет с 10 мне ставили нейроинфекцию(после ангины) якобы, голова болит, сколько себя помню, особенно на изменения погоды, именно осенью и весной, прошлый март еле пережила, пока ветра дули.
В 2011 мрт сделала в Авиценне, там они диагнозов вообще не ставят, только описание гол.мозга, зато много проекций. По поводу "моего арахноидита" врач сказала, что нужно выводить жидкость из мозга. курсами принимать сосудистые, ноотропы, и капельницы с реоглюманом, никакого диакарба, как ранее.
У меня также поднималось артериальное давление, а всю жизнь низкое. Так я замучалась, и кризы единичные правда, со рвотой были и скачки до 140, но я при том вся никакая была. Назначили конкор(бисопролол), пью уже почти два года 2,5 мг, все в норме, 100, 110 держится давление и пульс, самое главное от 65 до 70 и чуть выше, а как мучалась, то выше 90 и 100-120 ударов, а когда начала препарат принимать и 150 ударов было(ошибочно назначен эглонил был-несовместимость с бисопрололом).
Автору, по своему опыту хочется сказать, что у мужа может не только арт.давление быть, но и внутричерепное, если я ошибаюсь, пусть неврологи поправят. Но учитывая перенесенный мененгит, нужно исключить вероятность повтора. Лично мне эланаприл не нравится как средство, снижающее давление. Тут грамотного терапевта надо.
По поводу рвоты. А шейного хондроса нет случайно? Ну, шея, там не болит? Хорошо бы уздг сосудов шеи сделать(узи) И странно, что вам назначен только милдронат.
26.11.13 01:15 Ответ на сообщение Церебральный арахноидит пользователя N_talis
![]()
26.11.13 01:28 Ответ на сообщение Re: Церебральный арахноидит пользователя KUSJA
Незнаю, врач сказал не стоит его пить. Диакарб производит отток жидкости из мозга, если есть реальное наличие, хотя бы признакам(незнаю какие) и мрт. Сейчас сказали, что не назначают его.
Я когда пила, у меня судороги были, лицо и руки-ноги сводило, несмотря на аспаркам. Когда капельницы проставила 3 шт реоглюман, было лучше, ставила в июне 2011, в октябре потом болела меньше голова. Хотя.. предыдущие года вспоминаются плохо, насчет обострений. В этом году в октябре удалось пролечиться в стационаре в больнице водников в Матвеевке, капали эуффилин и мексиприм(аналог мексидола)+амитриптилин, феназепам. Стандартное лечение всем для всех. Сперва показалось, что есть улучшение по сосудам(мерзнет нога и вообще мерзну) потом заболела шея вместе с головой ровно через месяц. Боли имеют разные сиптомы, хотя основной остается боль в одной половине головы. Лечиться нужно 2 раза в год!! Иначе прогрессирует со временем усыхание гол.мозга(по словам моего врача) ну и страдает память, цнс, и т.д. У меня не получалось ранее лет 10 регулярно пролечиваться, после того, как промаялась 3 месяца в 2011 с весны гол.болью, так согласна и на 2 раза в год, лишь бы не мучиться. Желаю вам здоровья!
Еще хочу спросить, смена климата пошла вам на пользу? Я очень мерзну, говорят это сосуды. А как у вас?
26.11.13 02:11 Ответ на сообщение Церебральный арахноидит пользователя N_talis
![]()
26.11.13 10:12 Ответ на сообщение Re: Церебральный арахноидит пользователя KUSJA
![]()
26.11.13 13:48 Ответ на сообщение Церебральный арахноидит пользователя N_talis
В ответ на: Автору, по своему опыту хочется сказать, что у мужа может не только арт.давление быть, но и внутричерепное, если я ошибаюсь, пусть неврологи поправят. Но учитывая перенесенный мененгит, нужно исключить вероятность повтора. Лично мне эланаприл не нравится как средство, снижающее давление. Тут грамотного терапевта надо.
В ответ на: По поводу рвоты. А шейного хондроса нет случайно? Ну, шея, там не болит? Хорошо бы уздг сосудов шеи сделать(узи) И странно, что вам назначен только милдронат.
Хондроз есть, и так же проблема с артериями, подходящими к головному мозгу, какая-то проблема с кровотоком, точно не могу сейчас написать, нужно искать в бумажках.
Сегодня муж сходил к врачу, предварительно - неполадки с внутренним ухом и вестибуляркой+ кровоснабжение головного мозга.
Пока назначили обследования - сдать кровь, узи шейных артерий, узи щитовидной железы, узи почек и вестибулярную гимнастику.
26.11.13 14:27 Ответ на сообщение Re: Церебральный арахноидит пользователя N_talis
![]()
26.11.13 19:30 Ответ на сообщение Re: Церебральный арахноидит пользователя troya
Я узи в дорожной делала. А почему экг не назначили? Странно.
Вестибулярка, имеется в виду вертебро-базиллярная недостаточность, скорее всего.. Интересно, что за гимнастика? Расскажите потом.
Ну и конечно повторюсь, я не врач, просто пациент со стажем))) В-баз. недостаточность мне после приступа со рвотой и давлением поставили по скорой в другой городе, думаю, я спала тогда на высокой подушке, это перещемляет нервы и корешки в шее, сразу болит затылок дико и нарастает давление. Вообще сплю на плоских, спец.ортопед. нет у меня. Вот это замечательное слово "вертебро" объясняет почти все головные боли в моем диагнозе - вертеброгенные цервикальные краниалгии, врач сказала, "боль хроническая и имеет ряд причин; шея, хондрос, вн.давление, хрон.черепные боли и мигрень" Краниалгии обозначают хрон.боли. Ну как то, не знаю, ясно или нет, вообще пусть врач скажет, может вам платно сходить? Главное, чтобы врач был толковый диагност, и читал снимки. а не так, встаньте глаза закройте и кончиком пальца дотроньтесь до кончика носа. Я этих врачей перевидала столько. Если хотите, дам контакт своего врача, она женщина в возрасте. Работала в поликлинике и в нерв.отдлении, сейчас принимает платно. Я наблюдалась с 15 лет, хотя периодично.
Насколько я поняла, почки обследуют чтобы исключить эту причину по давлению,. потом по щитовидке, все правильно в принципе, щитовидка может тахикардию давать.
Из лекарств по идее актовегин, луцетам(это пирацетам, только доза выше и чище) кортексин, еще любят назначать мексидол и милдронат, на какого врача попадешь. это уколы, в таблетках луцетам, детралекс, мексидол, милдронат. Всё сосудистые, ноотропы и антиоксиданты. Все для мозга. Что лучше, только врач скажет, я в данное время проколола актовегин и мексидол(мексикор), миорелаксанты для шеи и нпвс уколы и таблетки, сильная боль улеглась.. Вы не переживайте, моя врач говорит, мне все время - осенью всегда обострение!и весной.
Забыла сказать, возьмите воротник шанца, я его ошейником называю, если есть проблемы в шее, то точно надо при обострениях дома носить, недолго, от часа до двух. Когда у меня было обострение, с головокружением(отсюда ухо, про которое вы говорите, здесь есть взаимосвязь конечно) я носила ошейник, только не ела и не пила в нем, так, кино смотрела и перед компом сидела. Продается в аптеках и медтехнике.
Лемберг И.В.
Доктор медицинских наук
В современном бурно развивающемся обществе арахноидит – заболевание нередкое и трудно излечимое. В повседневной медицинской практике неврологам, терапевтам и нейрохирургам приходится сталкиваться с четырьмя основными видами арахноидита: конвекситальным или арахноидитом выпуклой поверхности мозга, оптико-хиазмальным, арахноидитом задней черепной ямки и спинальным.
Мы с вами прекрасно знаем, что конвекситальный арахноидит (как, впрочем, и все остальные его виды) носит пролиферативный характер и распространяется на мягкую оболочку мозга, в связи с чем правильнее было бы говорить о лептоминенгите. Для конвекситального арахноидита характерны головные боли, снижение трудоспособности, быстрая утомляемость. Встречаются эпилептические припадки, расстройства памяти, речи, двигательной активности.
Для оптико-хиазмального арахноидита типичны симптомы поражения образований передней черепной ямки, где расположены обонятельные и зрительные нервы. Отмечается снижение обоняния, сужение полей зрения концентрического характера, уменьшение остроты зрения, цветоощущения. Типичны умеренно выраженные общемозговые симптомы – головная боль лобной локализации, астеническое состояние, эмоциональные нарушения.
Арахноидит задней черепной ямки характеризуется развитием преимущественно спаечных процессов и нарушением продукции и циркуляции спинномозговой жидкости. При этой форме заболевания выражены общемозговые и менингиальные симптомы, головные боли ночного и утреннего характера, сопровождающиеся тошнотой и рвотой, головокружением, пошатывание при ходьбе, нарушение координации, шум в ушах, поражение черепных нервов. Появляются изменения на глазном дне по типу отека сосков зрительных нервов.
Спинальный арахноидит сопровождается болями корешкового типа, изменением двигательной сферы, чувствительными расстройствами в нижних конечностях. Процесс может распространяться как на спинномозговые корешки, так и на спинной мозг с симптомами его компрессии и нарушения функции тазовых органов.
Такова общая видовая клиническая картина данных расстройств, причинами которых могут являться нейроинфекции, интоксикация, переохлаждения или травмы. Немаловажным обстоятельством при возникновении данных расстройств является устойчивая неврастения с рецидивирующими психическими отклонениями по мере развития воспалительного процесса. В стадии обострения и усиления болевых факторов у больного возникает эффект оглупления, он не реагирует на окружающую обстановку, граница контактности с другими людьми снижается до предельного уровня. Когда наступает стадия затишья, боли отступают, взаимоотношения с окружающими в некоторой степени восстанавливаются и даже носят комплиментарный характер. Т.е. пациент благодарен окружающим за заботу и уход. Но, тем не менее, вспыльчивость, плаксивость, недовольство своей печальной участью в любой момент могут явиться катализатором для развития нового приступа, иногда похожего на эпилептоидные формы, что на ранних стадиях заболевания приводит к ошибочной диагностике.
Известно, что клинический диагноз церебрального или спинального арахноидита основывается на выявлении общемозговых, менингиальных и очаговых симптомов поражения оболочек головного или спинного мозга. Из дополнительных методов диагностики могут быть использованы компьютерная томография, магнитно-резонансная томография, исследование глазного дна и полей зрения, цветоощущения, рентгенография черепа и позвоночника. Однако, к примеру, судорожный синдром, тошнота и рвота присущи не только арахноидиту, но и ложной (неорганической эпилепсии), отеку мозжечка, атеросклерозу и многим другим расстройствам центральной нервной системы. И все эти заболевания способны вызывать комплексную неврастению как сопровождающий фактор в общей цепочке отклонений психо-эмоциональной сферы. Клиническая диагностика затрудняется еще и наличием сопутствующих заболеваний организма; нередко дифференцируются стенокардия, нейроперибронхит, остеопороз при спинальных формах арахноидита.
Большим подспорьем для врача-клинициста является возможность просчета таймерных величин (частот) органов и систем больного. Ведь именно частотные отклонения дают точную картину патологических изменений как в головном мозге (или спинном), так и в системах, зависимых от расстройств мозга напрямую либо косвенно. Если, например, печень способна некоторое время биохимически компенсировать серозное воспаление паутинной оболочки, то становится понятным отсутствие специфических изменений в клинических анализах крови и цереброспинальной жидкости. Некоторыми врачами-клиницистами отдается предпочтение миелографии, как методу диагностики, дающему абсолютную дифференциацию арахноидита. Дискутировать в данном случае наверно не стоит, но хотелось бы заметить, что психологическое тестирование на наличие неврастенического комплекса и установление таймерных частот организма помогли бы уточнить и детализировать клиническую картину заболевания. Несомненно, миелография, позволяет увидеть характерную картину арахноидита, отличную от миелограммы при опухоли спинного мозга. И вместе с тем у подавляющей части больных, много лет лечащихся по поводу арахноидита, на самом деле имеются неврозоподобные (преимущественно астенические, астенодепрессивные) состояния, включающие упорную головную боль, а отдельные органические микросимптомы, выявляемые при этом, и становятся отправным пунктом ошибочной диагностики.
В заключение необходимо сказать об оперативном лечении данного заболевания. Если консервативное лечение предполагает в зависимости от причины заболевания (инфекция в стадии ремиссии, черепно-мозговая травма, интоксикация и др.) противовоспалительную терапию, витамины группы В, лидаза, бийохиноль, алоэ, ФИБс. При симптомах повышения внутричерепного давления – диуретики (лазикс, фуросемид). В стадии ремиссии рекомендуется санаторно-курортное лечение, грязевые аппликации, радоновые и сероводородные ванны, морские купания, плавание. То при процессах, ограничивающих внутричерепное пространство и позвоночный канал, необходима консультация нейрохирурга и ставится вопрос о возможном оперативном вмешательстве. Известно, что арахноидиты задней черепной ямки и спинного мозга, протекающие с псевдотуморозной картиной, обычно лечат хирургическим путем. При этом немаловажное значение имеют комплексная фитотерапия, энерго-корректирующий резонанс, иглорефлексотерапия и легкий волновой массаж головы и позвоночника. Но последние виды комплексного лечебного воздействия не отменяют оперативное вмешательство, а лишь дополняют его и облегчают процесс реабилитации больного.
Существует немало заболеваний, способных привести к инвалидизации или летальному исходу. Одно из них — это церебральный арахноидит. При данном недуге больные люди нуждаются в незамедлительном и эффективном лечении. При своевременно проводимой терапии прогноз для жизни оказывается благоприятным. Как можно выявить церебральный арахноидит? Как он лечится? Перед тем как ответить на эти вопросы, стоит разобраться в том, что же такое арахноидит, как он классифицируется.
Что такое арахноидит?
Головной и спинной мозг у человека покрыт тремя мозговыми оболочками: твердой, паутинной (арахноидальной) и мягкой. Воспаление паутинной оболочки — это заболевание, называемое арахноидитом. В 60 % случаев недуг провоцируют инфекционные и инфекционно-аллергические заболевания. В 30 % случаев арахноидит возникает из-за полученной ранее черепно-мозговой травмы. У остальных людей, у которых диагностируется заболевание, не удается установить этиологию.
Классификация заболевания
В зависимости от локализации патологического процесса выделяют несколько видов заболевания. Один из них — это спинальный арахноидит. При этом заболевании воспаление протекает в мозговой оболочке, которая окружает спинной мозг. Еще один вид — церебральный арахноидит. При нем поражается оболочка только головного мозга. Для цереброспинального арахноидита характерно сочетание двух вышеназванных видов заболевания.
Существует еще одна классификация. Согласно ей имеются следующие виды недуга, это арахноидит:
- задней черепной ямки;
- основания мозга (базальный);
- выпуклой поверхности полушарий большого мозга (конвекситальный);
- в области перекреста зрительных нервов (оптико-хиазмальный);
- мостомозжечкового угла.
В зависимости от морфологических изменений выделяют:
- слипчивый;
- слипчиво-кистозный;
- церебральный кистозный арахноидит.
Причины возникновения церебрального арахноидита
Данное заболевание может возникать в виде осложнения при различных инфекционных болезнях, развиваться из-за воспалительных процессов, протекающих в среднем ухе, околоносовых пазухах. Таким образом, к причинным факторам относят ревматизм, грипп, хронический тонзиллит, отиты, риносинуситы, корь, скарлатину и т. д.
Причиной заболевания иногда выступает черепно-мозговая травма. Это посттравматический церебральный арахноидит. Некоторые специалисты полагают, что заболевание может возникать после родовой травмы и давать о себе знать в зрелые годы после травмы или инфекции.
Общемозговые симптомы
Для церебрального арахноидита характерны определенные клинические проявления. В первую очередь заболевание дает о себе знать общемозговыми симптомами. Часто встречается головная боль. Она является наиболее сильной по утрам. У некоторых людей она сопровождается тошнотой, рвотой.
Головная боль может усиливаться при напряжении, натуживании, неловких движениях. Помимо нее люди с церебральным арахноидитом отмечают головокружения. У больных ухудшается память, появляется раздражительность, быстро наступает утомление, нарушается сон, наблюдается общая слабость.

Симптомы, отражающие локализацию патологического процесса
Диагностика церебрального арахноидита
Диагноз ставится специалистами с учетом клинических проявлений заболевания и результатов неврологического обследования. Оно включает в себя исследования остроты зрения, полей зрения и глазного дна. Также выполняется краниография. Это рентгенография черепа без контрастирования. При церебральном арахноидите на обзорных краниограммах могут быть выявлены косвенные признаки внутричерепной гипертензии.

Выполняется также электроэнцефалограмма головного мозга. Главную роль в диагностике играет пневмоэнцефалограмма. Исследование позволяет обнаружить неравномерное заполнение воздухом субарахноидального пространства, расширение желудочков мозга, очаговые скопления воздуха. Для получения дополнительной информации и исключения иных заболеваний больным людям назначаются:
- компьютерная томография;
- ангиография;
- магнитно-резонансная томография;
- сцинтиграфия;
- другие диагностические методы.
Устранение недуга
Заболевание церебральный арахноидит должно лечиться длительно, курсами. Для устранения источника инфекции врачи своим пациентам назначают антибиотики. Также применяются следующие средства:
- противовоспалительные;
- рассасывающие;
- гипосенсибилизирующие;
- дегидратационные и др.
При повышении внутричерепного давления необходимы мочегонные (например, "Фуросемид", "Маннитол") и противоотечные средства. Если у больных наблюдаются судороги, то врачи выписывают противоэпилептические препараты. При необходимости применяются симптоматические лекарственные средства.

Хирургическое лечение
Применение медикаментов не всегда способствует устранению такого заболевания, как церебральный арахноидит. Лечение в некоторых случаях назначается хирургическое. Показаниями к оперативному вмешательству выступают:
- отсутствие улучшения после проведенной лекарственной терапии;
- нарастание внутричерепной гипертонии;
- нарастание очаговой симптоматики;
- наличие оптико-хиазмального арахноидита, которому свойственно неуклонное ухудшение зрения.
Например, нейрохирургическая операция может быть проведена при развитии слипчивого процесса с формированием спаек или кистозного процесса при таком заболевании, как церебральный арахноидит головного мозга. Лечение подобного рода позволит избавиться от препятствий, нарушающих нормальную циркуляцию цереброспинальной жидкости.
Прогноз и трудоспособность при церебральном арахноидите
Обычно жизни пациента ничто не угрожает, если лечение начато своевременно. Хороший прогноз дается при конвекситальной форме заболевания. Более худшим он является при оптико-хиазмальном воспалении. Особую опасность в себе таит арахноидит задней черепной ямки с окклюзионной гидроцефалией. Стоит отметить, что прогноз могут значительно ухудшить имеющиеся заболевания, полученные травмы.
Люди из-за недуга могут быть признаны инвалидами III группы, если на легкой работе уменьшается объем их производственной деятельности. При сильном ухудшении зрения, частых судорожных припадках устанавливается инвалидность II группы. Инвалидами I группы становятся из-за потери зрения, вызванной оптико-хиазмальным арахноидитом.

Причины ограничения жизнедеятельности
Выше было сказано, что церебральный арахноидит способен привести к инвалидизации. Таким образом, заболевание провоцирует ограничение жизнедеятельности, т. е. больные полностью или частично утрачивают возможность или способность к осуществлению основных компонентов повседневной жизни. Происходит это по следующим причинам:
- Судорожные припадки. Больные люди периодически теряют контроль над своим поведением. В связи с этим ограничивается жизнедеятельность и нарушается трудоспособность.
- Ухудшение зрительных функций. У людей, страдающих церебральным арахноидитом, снижается острота и сужается поле зрения. Они не могут работать с мелкими деталями, выполнять свои профессиональные обязанности, требующие напряжения зрения. Некоторые постоянно нуждаются в помощи окружающих людей из-за слепоты.
- Нарушения ликвородинамики при заболевании церебральный арахноидит. Последствия — проявление гипертензивного синдрома с повторными кризами. Кризы сопровождаются головокружением, расстройством ориентации.
- Неврастения и сопутствующая вегетативная дистония. У людей снижается выносливость к климатическим факторам, утрачивается способность к длительному физическому и умственному напряжению. Больные негативно реагируют на громкие звуки, слишком яркий свет.
Профилактика заболевания
Церебрального арахноидита можно избежать. Итак, чтобы не столкнуться с этим заболеванием, необходимо уделить внимание его профилактике. Она заключается в своевременном лечении тех недугов, которые могут спровоцировать арахноидит. Например, при появлении первых признаков синуситов, отитов нужно незамедлительно обращаться к врачу. Специалист своевременно назначит эффективную терапию. Адекватное лечение необходимо и при черепно-мозговой травме.

В заключение стоит отметить, что церебральный арахноидит головного мозга — это заболевание, которое не так просто диагностировать. При подозрительных симптомах назначаются различные исследования. Проводится также дифференциальная диагностика, ведь многим заболеваниям присуща схожая клиническая картина (например, опухолям головного мозга, нормотензивной гидроцефалии, нейросаркоидозу, рассеяному склерозу, идиопатической эпилепсии).
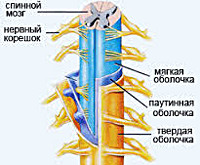
- Причины спинального арахноидита
- Классификация спинального арахноидита
- Симптомы спинального арахноидита
- Диагностика спинального арахноидита
- Лечение и прогноз спинального арахноидита
- Цены на лечение
Общие сведения
Впервые спинальный арахноидит с миелографическим подтверждением был описан в 1929 г. В средине XX века он рассматривался преимущественно как осложнение операций на позвоночнике. В период с 1960 г. по 1980 г. отмечалось существенное увеличение частоты встречаемости арахноидита, связанное с использованием для контрастирования в ходе миелографии йодфенилундецилатов. Позже выяснилось, что жировые капли этих контрастных веществ способны длительное время сохраняться в субдуральном спинальном пространстве, обрастать фибрином и провоцировать асептический воспалительный процесс в паутинной оболочке. Замена миелографии современными методами нейровизуализации спинного мозга, а также техническое усовершенствование операционных вмешательств на позвоночнике, в т. ч. благодаря применению микрохирургии, привели к значительному снижению заболеваемости. Однако по сей день спинальный арахноидит остается актуальной проблемой практической нейрохирургии и неврологии.

Причины спинального арахноидита
Среди триггерных факторов развития арахноидита спинного мозга существенная доля принадлежит травмам позвоночника. Травмирование спинного мозга и его оболочек может произойти во время хирургических вмешательств на позвоночном столбе, в результате многократного проведения эпидуральных блокад и люмбальных пункций. Вторичный спинальный арахноидит может возникнуть на фоне стеноза позвоночного канала, дегенеративных заболеваний (спондилеза, остеохондроза, спондилоартроза), опухолей позвоночника, гематомиелии. Асептический арахноидит может сформироваться вследствие введения в позвоночный канал различных химических веществ, например, контрастов для миелографии.
Инфекционный спинальный арахноидит может быть вызван специфическим возбудителем и являться следствием сифилиса, генерализованного туберкулеза или туберкулеза позвоночника, бруцеллеза, риккетсиоза, системной грибковой инфекции у лиц с ВИЧ или ослабленных пациентов и др. Неспецифический инфекционный арахноидит в половине случаев обусловлен золотистым стафилококком; описана роль стрептококковой инфекции, протея, эшерихий. В 37% случаев арахноидита острого и подострого течения выявить возбудителя не удается.
Классификация спинального арахноидита
По протяженности поражения спинальный арахноидит классифицируется на ограниченный и диффузный. Ограниченный вариант обычно возникает вследствие микротравмы, диффузный — обусловлен позвоночно-спинномозговой травмой, инфекционно-воспалительным поражением ЦНС или системным инфекционным процессом. По этиологии спинальный арахноидит может быть асептическим и инфекционным (специфическим и неспецифическим).
Морфологически спинальный арахноидит разделяют на слипчивый (адгезивный), кистозный и смешанный кистозно-слипчивый. Для слипчивой формы характерно утолщение арахноидальной оболочки и наличие ее спаек с твердой спинальной оболочной; иногда наблюдается оссифицирование арахноидальной оболочки. Кистозная форма протекает медленно с постепенным образованием арахноидальных кист, которые могут быть экстрадуральными (включающими и не включающими нервные корешки) и интрадуральными. Наиболее часто наблюдается кистозно-слипчивая форма арахноидита, сочетающая в себе образование кист наряду со спаечным процессом.
В соответствии с клинической классификацией выделяют 4 варианта арахноидита: корешково-чувствительный, корешково-заднестолбовой, двигательно-спинномозговой, корешково-спинномозговой. По своему течению спинальный арахноидит бывает острым, подострым и хроническим, хотя временные рамки этих форм течения точно не установлены и по-разному описаны в неврологической литературе.
Симптомы спинального арахноидита
Клинические проявления арахноидита спинного мозга зависят от локализации и распространенности воспаления по паутинной оболочке. Ограниченный арахноидит чаще имеет субклиническое течение и может быть случайно диагностирован при обследовании или на вскрытии. Острый и подострый диффузный спинальный арахноидит манифестирует высокой температурой, оболочечными симптомами, островоспалительными изменениями в крови и ликворе. Часто сопровождается церебральным арахноидитом.
Первыми проявлениями арахноидита зачастую выступают преходящие корешковые боли и парестезии. Затем боли становятся постоянными, носят характер упорного радикулита, ишиалгии. Развиваются сегментарные и проводниковые расстройства чувствительности, моторные нарушения, выпадают сухожильные рефлексы, появляются тазовые расстройства. Хронический арахноидит имеет медленно прогрессирующее течение, сопровождается ликвороциркуляторными расстройствами. Если происходит формирование кист, то проявления арахноидита включают симптомокомплекс компрессионной миелопатии и аналогичны клинике спинальных опухолей.
Диагностика спинального арахноидита
Диагностический поиск при арахноидите спинного мозга состоит из изучения анамнеза, осмотра невролога, лабораторных исследований, люмбальной пункции, миелографии или томографии. Острый спинальный арахноидит отражается в анализе крови подъемом уровня лейкоцитов и С-реактивного белка, ускорением СОЭ. О ликвороциркуляторных нарушениях свидетельствует повышенное давление цереброспинальной жидкости, ее быстрое вытекание при люмбальной пункции. При исследовании цереброспинальной жидкости наблюдается белково-клеточная диссоциация, незначительное увеличение концентрации белков.
Как правило, однозначно установить диагноз арахноидита не представляется возможным без применения миелографии или томографических исследований. Патогномоничным признаком арахноидита при проведении контрастной миелографии является задержка контраста в виде отдельных капель. Визуализировать изменения спинальной арахноидальной оболочки стало возможным после внедрения в неврологическую практику МРТ позвоночника. МРТ позволяет также исключить опухоли и другие органические поражения спинного мозга.
Дифференциальный диагноз проводится с менингомиелитом, миелитом, эпидуральным абсцессом, посттравматической гематомой, грыжей межпозвонкового диска и прочей позвоночно-спинномозговой патологией.
Лечение и прогноз спинального арахноидита
Фармакотерапия инфекционного арахноидита предусматривает назначение антибиотиков, при необходимости — противотуберкулезных и противосифилитических препаратов. Применяются противовоспалительные препараты, по показаниям — кортикостероиды. Проводится противоотечная терапия мочегонными средствами (триамтереном, гидрохлоротиазидом, фуросемидом, спиронолактоном), сосудистое (никотиновая к-та, пентоксифиллин) и нейрометаболическое (витамины В, неостигмин) лечение. При спастических параличах используют миорелаксанты (толперизона гидрохлорид), при тазовых нарушениях — уросептики (уротропин). Основу восстановительной терапии составляет адекватная лечебная физкультура, физиотерапевтические процедуры (электростимуляция, рефлексотерапия, электрофорез, магнитотерапия и т. п.), массаж и водолечение (радоновые, йодобромные, хлоридно-натриевые лечебные ванны).
Вопрос о хирургическом лечении арахноидита возникает при неэффективности консервативной терапии, в основном при хроническом течении болезни с формированием кист и спаек. Решение о целесообразности операции обсуждается совместно с нейрохирургом. Задачей оперативного вмешательства является опорожнение арахноидальных кист и рассечение спаек. Операционный доступ осуществляется путем ламинэктомии. Однако открытое хирургическое вмешательство зачастую не приносит ожидаемых результатов из-за своей травматичности, частых осложнений в виде образования повторных сращений и активации дремлющей инфекции. Более эффективными являются малоинвазивные техники операции, предусматривающие разъединение спаек при помощи манипуляторов эндоскопа, введенного в пространство дурального мешка.
Острый спинальный арахноидит имеет относительно благоприятный прогноз. При адекватном и своевременно проведенном консервативном лечении возможно полное восстановление неврологических функций. Хроническая форма менее благоприятна, зачастую приводит к инвалидности и плохо поддается терапии. Внедрение новых операционных техник несколько улучшило послеоперационный прогноз, и работа в этом направлении продолжается.
Читайте также:


