Сосуды позвоночника поясничного отдела
Нарушения, происходящие в сосудистой структуре позвоночника, в результате разрастания из вновь формирующихся кровеносных сосудов, находящихся в области тела позвонка, ведут к снижению его прочности (перестройка костной ткани). В результате таких сосудистых изменений возможно формирование медленно увеличивающейся сосудистой опухоли, которая может быть разных размеров. Относится к первичной доброкачественной опухоли. Называется она гемангиомой.
Локализация при сосудистых нарушениях в позвоночнике
Может появляться в других костных структурах организма человека, но чаще всего появляется именно в позвоночнике. В большинстве случаев поражается одно тело (позвонок), но бывают поражения и нескольких позвонков (от 2-х до 5-ти, больше 5-ти встречается редко) одновременно – гемангиоматозные поражения.
Появление опухоли отмечается у взрослых, преимущественно женского пола, после 40 лет, очень редко встречается и у детей. Увеличение опухоли появляется с возрастом.
Частота проявлений отмечается:
-на первом месте — в грудном отделе позвоночника — шестой грудной позвонок;
-на втором — в поясничном отделе;
-на третьем месте — в шейном и крестцовом отделах (отмечается в 1% случаев).
Патогенез заболевания не имеет точного определения, но причинами развития опухоли по определяющим факторам выступают:
-генетическая предрасположенность;
-локальная тканевая гипоксия;
-высокое содержание количества эстрогена;
-анатомическая неполноценность структуры сосудистых стенок определенных позвонков.
Последняя причина становится благоприятным условием в случае получения позвонком микротравм. Такое строение будет вызывать увеличение нагрузки на пораженный позвонок. Травма и периодические кровоизлияния разрушают структуру кости позвонка, активируя функцию, формирующую неполноценные новые сосуды и одновременно нарушая свободное движение крови по сосудам, из-за формирования сгустка крови (появление антигенных тромбозов).
Классификация гистологических структурных образований
| Структура | Проявления |
| Капиллярная (простая) — самый распространенный вид | Малосимптоматичны. Имеют различные размеры, состоят из переплетающихся между собой формирований сосудов и капилляров, стенки которых тонкие, при этом каналы разделяются жировой и фиброзной тканью. Располагаются в несколько слоев. |
| Соединенные рацематозные ветви | Характеризуются наличием соединенного образования венозных или артериальных сосудов |
| Кавернозная полая структура | Проявляется болезненностью. Представляет несколько полостей, которые разделяются тонкими гипертрофированными перегородками соединительной ткани. Стенки сосудов не имеют эластичных волокон. Подпитывает один либо несколько крупных сосудов |
| Смешанная | Структура будет зависеть от объема поражения, и будет включать тонкостенные капилляры, крупные сосуды увеличенных полостей |
В зависимости от места развития патологического процесса гемангиомы в анатомических структурах позвонка выделяют степень поражения: локализованную и изолированную, когда поражается весь позвонок, только его тело, тело и заднее полукольцо, канал спинного мозга. Увеличение образования определяется по динамическим критериям.
Клиническое течение при сосудистых нарушениях в позвоночнике
Учитывая малосимптомность данной патологии, клиническое значение имеют проявления агрессивных форм. Клиническая картина будет иметь локальный болевой синдром. В некоторых случаях (1/3 выявлений) присутствуют сопутствующие дегенеративно- дистрофические изменения в структурах позвоночника.
Степень агрессивности абсолютных признаков классифицирует: малые гемангиомы (не требуют клинического наблюдения), неагрессивные и агрессивные.
Динамическое наблюдение проводится для своевременного определения механического нарушения прочности тела позвонка.
Распространение опухоли за пределы позвонка может сочетаться с компрессионным синдромом, с последующим переломом позвонков. Сопровождающиеся неврологические расстройства при экстрадуральном расположении гематомы появляются при сдавлении спинного мозга. Компрессионное положение нервов вызывает проявление боли и при вовлечении всего тела позвонка и при сосудистых аномалиях.
Возможно, полное отсутствие клинических проявлений опухоли на протяжении всей жизнедеятельности организма и может определяться случайно при обследовании других патологий позвоночника.
Определение клинического проявления данной патологии будет положительным: при активном появлении опухолевого образования большого размера, при снижении высоты позвонка, при его коллапсе, при расширении позвонка образованием, вызывающем натяжение продольных связок (передней и задней), т.е. на пике болевого синдрома.
Снижается двигательная активность позвоночного столба. Локализация болей будет определяться в месте пораженного позвонка и усиливаться при поворотах. Давление от опухоли может действовать не только на спинной мозг, но и на тело позвонка, вызывая периостальное раздражение рецепторов, тем самым вызывая наличие болевого синдрома. При наличии эпидуральной гематомы раздражаются корешки спинного мозга, с появлением миелопатических синдромов.
Диагностика при сосудистых нарушениях в позвоночнике
Диагностическое определение ставиться чаще неврологами, при неврологическом осмотре на основании данных МРТ (определяют тип гемангиом – самый информативный метод) и КТ (позволяет определять структурную патологию). Учитывается необходимость в проведении клинико-рентгенологического обследования. Рентгенологическими признаками при опухолевом процессе будут поражения, вызывающие перестройку костной ткани. Отмечаются при агрессивных или потенциально агрессивных гемангиомах.
Данные современных наблюдений дают основание для проведения лабораторного обследования, т.к. образования могут иметь различную патоморфологическую структуру. В алгоритм диагностических действий включаются: веноспондилография (цифровая спондилография), радионуклидные исследования, селективная ангиография. Клинические проявления гемангиом и результат лечения оцениваются по оригинальной шкале качества жизни.
Обследования дополняются определением наличия неврологических дисфункций. Направление лечения будет определено степенью кровотечения.
Минимальные размеры гемангиомы снижают риск развития возможных вариантов осложнений.
Методы лечения гемангиомы
Существует достаточно много радикальных методов решения проблемы, но многие из них являются опасными для дальнейшего здоровья пациентов, к таким методам относятся:
-рентгенотерапия, воздействие на компонент опухоли лучевой нагрузкой.
-частичная резекция пораженной кости или удаление компонента образования, представляют трудность технического доступа.
-склерозирование гемангиомы, без дополнения стабилизирующими системами возможно появление осложнений в виде комрессионных переломов тел позвонков.
-трансвазальная эмболизация (искусственное тромбирование) вызывает закупорку сосудов.
Лучший эффект без послеоперационных осложнений при лечении гемангиом достигается наиболее современны методом лечения – пункционная костная вертебропластика. Преимуществом данного метода является предупреждение компрессионных переломов и повышение биомеханической прочности тела позвонка. Назначение такого метода лечения показано при агрессивных формах гемангиомы, при этом учитывается наличие дегенеративно-дистрофического изменений в позвоночнике. Может проводиться в два этапа: вертебропластика, с хирургическим удалением эпидурального компонента опухоли.
Поясничный спинальный стеноз является хроническим патологическим состоянием, при котором суженный спинномозговой канал оказывает давление на структуры, находящиеся внутри него. Патология прогрессирует медленно, без лечения улучшений быть не может. С течением времени и усугублением ситуации пациентам требуется оперативное вмешательство. В основном от стеноза страдают возрастные пациенты, наиболее частая его локализация – поясница. Без лечения стеноз неуклонно развивается, в результате приводя к потере трудоспособности.
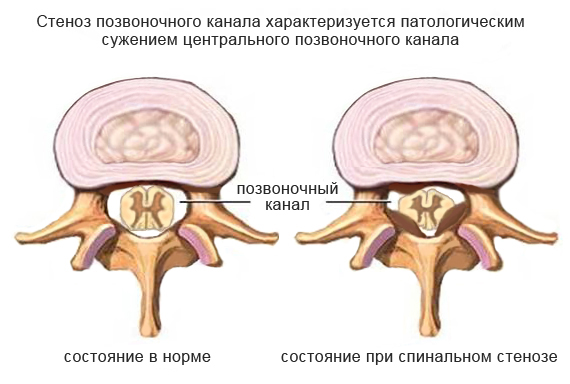
Виды стеноза
Классификация основывается на характере нарушения, расположения и степени выраженности:
- Боковой – сужение просвета до четырех мм.
- Центральный – сужение в направлении наружу с уменьшением переднезаднего размера просвета.
- Комбинированный – нарушение происходит разу в нескольких направлениях с комбинированными симптомами.
- При относительном стенозе внутренний диаметр канала имеет величину в 10-12 мм. При таком состоянии целесообразно применение терапевтического лечения, которое, как правило, дает хороший результат. Если лечение не начато вовремя, прогресс патологии неизбежен.
- Абсолютный – просвет составляет один сантиметр и меньше. При таком диагнозе речь не идет о консервативной терапии. Сдавливание провоцирует неврологические симптомы и требует хирургической коррекции.
- Латеральный стеноз – это крайняя степень поражения с сильным сужением канала (диаметр около 3 мм). Лечение - только операция.
Почему возникает
Возникновение стеноза позвоночника может быть обусловлено как врожденными особенностями, так и приобретенными. Врожденный стеноз появляется вследствие утолщения или уменьшения длины позвоночной дуги, укорочения тела позвоночника или ножки. Такие изменения возникают редко, гораздо чаще пациенты сталкиваются с приобретенным стенозом спинномозгового канала. Причины появления приобретенного стеноза следующие:
- Изменение нормального положения позвонков, грыжа, остеохондроз, прочие повреждения в тканях.
- Травмы, хирургически операции и их последствия в виде спаек и рубцов.
- Заболевания – ревматоидный артрит, онкологические образования, акромегалия.
- Изменение структуры желтой связки позвоночника.
Проявления патологии
Спинальный стеноз поясничного отдела имеет целый ряд характерных признаков, среди них:
- Снижение тонуса ног, перемежающаяся хромота, снижение чувствительности конечностей, боли при ходьбе. Локализацию боли обычно трудно определить, она может возникать в разных местах. Больному хочется остановиться, лечь. При снижении нагрузки на позвоночник – наклоне туловища вперед, сгибании ног в коленях неприятные ощущения уменьшаются. По этой причине возникает вынужденная поза. При выполнении физической работы в положении сидя боль не ощущается.
- Распределение боли вдоль ног.
- Чувство натяжения.
- Нарушение чувствительности, при котором пациент не может точно указать, как сейчас расположены его конечности.
- Жжение, покалывание.
Есть несколько признаков, определяющих последнюю стадию стеноза:
- Нарушение выделительных функций организма – недержание мочи и кала.
- Нарушение рефлексов.
- Парезы.
- Дистрофия ног.
- Судороги после физической активности.
Постановка диагноза
Диагноз ставится после опроса, осмотра и обследования. В качестве дополнительных методов диагностики используются:
- Компьютерная томография позвоночника.
- МРТ позвоночника.
- Рентген позвоночника.
- Миелография, сцинтиграфия и электронейромиография используются при необходимости.
Лечение стеноза без операции
Если неврологические изменения не отмечаются, заболевания можно ле6чить консервативными методами без оперативного вмешательства. Когда пациент жалуется только на боли и его обращение к врачу оказалось своевременным, могут применяться следующие методики:
- Прием препаратов для снятия воспаления, боли, отеков.
- Прием миорелаксантов, способствующих расслаблению мышц поясницы.
- Массаж, упражнения лечебной физкультуры.
- Прием сосудистых средств для обеспечения нормального кровотока.
- Применение блокад гормональными и обезболивающими препаратами.
- Физиотерапия – токи, электрофорез, грязи, магнитное воздействие.
При комплексном подходе и грамотном комбинировании методик достигается требуемый результат. Выбор методов проводится строго индивидуально с рассмотрением особенностей пациента, противопоказаний и других факторов.
Операция для коррекции сужения
Операция необходима для прекращения сдавливания нервных корешков и возобновления нормального функционирования тканей. Проводиться могут как закрытые, или эндоскопические, так и полномасштабные открытые вмешательства. Чаще используются методики:
- Стабилизирующая операция. Предполагает расширение пространства позвоночного канала с последующим усилением функции опоры за счет установки скоб.
- Декомпрессионная ляминэктомия. Расширяет канал путем изъятия некоторых частей костного отростка, дуги позвоночника, связки. Этот метод считается одним из самых травматичных.
- Микрохирургическая декомпрессия. Операция предполагает использование фиксирующей системы после того, как стеноз будет ликвидирован. Важно, что функции и гибкость позвоночника сохраняются.
- Микродискэктомия или лазерная вапоризация проводится, иногда вместе с ламинэктомией, проводится в случаях, когда стеноз вызван грыжей.
- Использования того или иного метода вмешательства зависит от клинической картины. В большей части случаев после операции больной полностью восстанавливается. Важную роль в реабилитации играет поведение пациента, соблюдение всех ограничений и правил, установленных врачом.
Возможные последствия спинального стеноза
При несвоевременном или полностью отсутствующем лечении патология может давать серьезные осложнения:
- Стабильные парезы, паралич нижних конечностей.
- Нарушение работы органов таза, расстройство половой функции.
- Снижение или полная потеря чувствительности нижней части тела.
- Резкие боли в ногах и спине.
Профилактические меры
Некоторые простые действия помогут предупредить развитие спинального стеноза поясничного отдела или быстро избавиться от проблемы, если она уже возникла:
- Посещать кабинет специалиста необходимо при любых тревожных симптомах, боли или дискомфорте.
- Вес должен оставаться в пределах нормы, чтобы не провоцировать чрезмерную нагрузку на позвоночник и другие системы организма.
- Важно следить за тем, чтобы здоровая физическая нагрузка сохранялась – частые прогулки, утренняя зарядка, разминка в течение дня при сидячей работе.
Стеноз снижает качество жизни пациента и неизбежно приносит дискомфорт. Если к врачу обратиться вовремя, когда патология не переросла в серьезную стадию, ее можно устранить консервативными методами, без операции. Оперативное вмешательство требуется тогда, когда ситуация запущена, стеноз прогрессирует и выводит из строя весь организм.
Пациенты, перенесшие операцию, отмечают, что своевременное обращение за квалифицированной помощью могло существенно упростить ситуацию. Для полного выздоровления важно соблюдать здоровый образ жизни и вовремя обращаться к врачу.
а) Терминология:
1. Сокращения: передняя спинномозговая артерия (ПСА), задняя спинномозговая артерия (ЗСА), артерия Адамкевича (АА).
2. Синонимы: большая передняя корешковая артерия, arteria radicularis magna = большая корешковая артерия Адамкевича = артерия Адамкевича.
б) Лучевая анатомия сосудов позвоночника:
1. Позвоночная артерия. Позвоночная артерия подразделяется на четыре сегмента. Первый сегмент (V1) позвоночной артерии продолжается от начала артерии до ее входа в отверстие поперечного отростка шейного позвонка, обычно это шестой шейный позвонок. Позвоночная артерия обычно является наиболее проксимальной и самой крупной ветвью подключичной артерии. Описаны различные варианты отхождения и дальнейшего хода позвоночной артерии. Наиболее распространенный вариант начала позвоночной артерии —ее отхождение от проксимальной части подключичной артерии.
Отхождение левой позвоночной артерии от дуги аорты между левой общей сонной и левой подключичной артерии описано в 2,4-5,8% случаев. Если позвоночная артерия начинается от дуги аорта, то в последующем она обычно входит в отверстие поперечного отростка пятого шейного позвонка. При наиболее распространенном варианте начала левой позвоночной артерии от подключичной артерии она в 88% случаев входит в отверстие поперечного отростка шестого шейного позвонка. Вход в отверстие поперечного отростка располагается на уровне С4 в 0,5% случаев, С5 - в 6,6% случаев, С7 - в 5,4% случаев.
Описаны редкие случаи отхождения левой позвоночной артерии от левой общей сонной артерии или наружной сонной артерии. Также описаны редкие анатомические варианты начала правой позвоночной артерии от аорты, сонных артерий или плечеголовного ствола (менее 1% случаев).
Второй сегмент (V2) — это вертикальная часть позвоночной артерии от точки входа ее в отверстие поперечного отростка позвонка до поперечного отростка С2. Третий сегмент (V3) позвоночной артерии продолжается от выхода из поперечного отростка С2 до входа в спинномозговой канал. После выхода из отверстия поперечного отростка С2 артерия следует латерально и кзади и входит в отверстие поперечного отростка С1. Затем артерия следует назад и медиально и располагается в горизонтальной борозде на краниальной поверхности задней дуги С1. Ближе к срединной линии позвоночная артерия резко поворачивает и проникает через заднюю атлантозатылочную мембрану в позвоночный канал. Аномальные анастомозы позвоночной артерии в этой области встречаются нечасто, однако здесь может существовать анастомоз между позвоночной артерией и наружной или внутренней сонной артерией, которой носит название межсегментарной артерии проатланта.
Может наблюдаться локальное удвоение или фенестрация V3 сегмента позвоночной артерии. Также V3 сегмент может давать начало затылочной артерии. Персистирующая первая межсегментарная артерия может встречаться в случаях, когда позвоночная артерия после выхода из отверстия поперечного отростка С2 не входит в отверстие поперечного отростка С1, а проникает в спинномозговой канал ниже уровня С1 (3-4%).
Четвертый сегмент (V4) позвоночной артерии проникает через твердую мозговую оболочку и следует в большое затылочное отверстие, на уровне которого артерия располагается кпереди от продолговатого мозга и иногда образует анастомоз с противоположной позвоночной артерией, называемый базилярной артерией. Экстракраниальные сегменты позвоночной артерии дают начало достаточно крупным ветвям, кровоснабжающим глубокие мышцы шеи и мозговые оболочки. Задняя оболочечная ветвь берет начало от позвоночной артерии выше уровня С1 и ниже большого затылочного отверстия и кровоснабжает намет мозжечка и медиальные отделы твердой мозговой оболочки затылочной ямки. Перед тем, как обе позвоночные артерии образуют базилярную артерию, они отдают ветви, которые следуют вниз и медиально и, объединяясь друг с другом, образуют переднюю спинномозговую артерию. Задние спинномозговые артерии могут брать начало от задних нижних мозжечковых артерий или от интракраниальных сегментов позвоночных артерий.
2. Спинномозговые артерии. Кровоснабжение спинного мозга осуществляется сегментарными ветвями позвоночных артерий, а также многочисленными корешковыми артериями, являющимися ветвями сегментарных сосудов. Такими сегментарными сосудами являются нисходящие шейные, глубокие шейные, межреберные, поясничные и крестцовые артерии. Передняя спинномозговая артерия начинается в области слияния интрадуральных сегментов позвоночных артерий несколько каудальней базилярной артерии. Передняя спинномозговая артерия спускается вдоль срединной линии от большого затылочного отверстия до терминальной нити. Обеспечиваемое передней спинномозговой артерией кровоснабжение спинного мозга дополняется многочисленными сегментарными сосудами. Сегментарные сосуды дают начало передним комиссуральным, или центральным, артериям спинного мозга, которые кровоснабжают передние 2/3 поперечника спинного мозга. Передние 2/3 спинного мозга включают передние рога спинного мозга, спиноталамические тракты и кортикоспинальные тракты.
Передняя спинномозговая артерия располагается вдоль срединной линии на вентральной поверхности спинного мозга в борозде передней срединной щели спинного мозга. Задние спинномозговые артерии берут начало от задних ветвей позвоночных артерий или от задних нижних мозжечковых артерий.
Задние спинномозговые артерии являются парными продольно ориентированными сосудами, расположенными вдоль дорзальной поверхности спинного мозга кнутри от дорзальных корешков. Вместе они образуют разветвленную сеть с множеством анастомозов друг с другом. Задние спинномозговые артерии кровоснабжают заднюю 1/3 поперечника спинного мозга, в т.ч. задние столбы спинного мозга и отчасти - кортикоспинальные тракты. Кровоток на уровне каудальных сегментов передней и задних спинномозговых артерий осуществляется благодаря наличию множества анастомозов между ними и сегментарными артериями. Последние являются ветвями дорзальных ветвей позвоночных артерий, подключичных артерий, межреберных и поясничных сегментарных артерий. Дорзальные ветви проникают в спинномозговой канал через невральные отверстия, пенетрируют твердую мозговую оболочку и делятся на две основные ветви: оболочечную ветвь, кровоснабжающую воронку корешка и твердую мозговую оболочку, и радикуломедуллярную ветвь. Радикуломедуллярная ветвь делится на корешковую артерию, которая проникает в субарахноидальное пространство и кровоснабжает передний и задний корешки спинного мозга.
Медуллярная ветвь анастомозирует с передней и задней спинномозговыми артериями. Корешковые артерии являются ветвями радикуломедуллярной артерии и следуют вдоль переднего и заднего корешков спинного мозга. Передняя корешковая артерия следует вдоль передней поверхности спинного мозга, а задняя корешковая артерия-вдоль задней поверхности спинного мозга.
Многочисленные эмбриональные сегментарные сосуды со временем облитерируются, у взрослых остаются лишь 2-14 (в среднем шесть) передних корешковых артерий и 11-16 задних корешковых артерий. Основные источники кровоснабжения спинного мозга из корешковых артерий на шейном уровне располагаются на уровне С5-С7. Обычно это 2-3 передних корешковых артерии диаметром 400-600 микрон и 3-4 задних корешковых артерии меньшего (150-400 микрон) диаметра. V3 сегмент позвоночной артерии никогда не дает начало радикуломедуллярным артериями. На уровне грудного отдела позвоночника сегментарные сосуды дают начало 2-3 питающим спинной мозг артериям. Все они обычно располагаются слева и имеют диаметр примерно 550-1200 микрон. Также могут встречаться вентральные питающие сосуды диаметром 200 микрон.
Передняя спинномозговая артерия заканчивается на уровне конуса спинного мозга, где она образует коммуникантные ветви с задними спинномозговыми артериями. От задних отделов подвздошных артерий берут начало нижние и верхние латеральные крестцовые артерии, которые входят в передние крестцовые отверстия и дают начало спинномозговым артериям. От передних отделов подвздошных артерий берут начало нижние ягодичные артерии, кровоснабжающие седалищный нерв. Задние ветви внутренних подвздошных артерий дают начало подвздошно-поясничным артериям, кровоснабжающим на уровне крыльев подвздошной кости бедренный нерв.
3. Спинномозговые вены. Вены спинного мозга в основном расположены параллельно соответствующим спинномозговым артериям. Венозные коллекторы, однако, характеризуются симметричностью распределения, в отличие от артерий (которые кровоснабжают спинной мозг в значительной степени асимметрично): сегментарные вариации между задними и передними, правыми и левыми венозными стволами выражены минимально. В толще паренхимы спинного мозга располагаются две группы радиально ориентированных венозных коллекторов, которые на поверхности спинного мозга образуют множество анастомозов. Центральная группа вен осуществляет венозный возврат крови от передних рогов спинного мозга и окружающего их белого вещества и дренируется в центральные вены, расположенные в области передней срединной борозды спинного мозга. Здесь из них формируется передняя срединная вена. Периферия дорзальных и латеральных отделов поперечника спинного мозга дренируется мелкими бесклапанными радиально ориентированными венами, которые сообщаются с венозным сплетением на поверхности спинного мозга и которое в свою очередь дренируется в эпидуральное венозное сплетение Батсона.
Эпидуральное сплетение образовано передним и задним внутренними позвоночными сплетениями и сообщается с системами верхней и нижней полых вен, непарной и полунепарной вен и внутричерепными венозными синусами. Венозные коллекторы спинного мозга включают от 30 до 70 корешково-медуллярных вен. Передняя срединная вена каудально продолжается вдоль терминальной нити и заканчивается на уровне дистального конца дурального мешка. Фронтальная и срединная вены дренируются в медуллярные вены, которые покидают интрадуральное пространство в области дуральных воронок корешков и продолжаются в эпидуральное венозное сплетение. На уровне листка ТМО медуллярные вены имеют клапаноподобный механизм, предотвращающий рефлюкс крови из эпидурального сплетения в интрадуральное пространство. Интрадуральные сегменты вен клапанов не имеют.
в) Эмбриология. Эмбриогенез позвоночной артерии начинается примерно на 32 день эмбрионального развития и заканчивается к 40 дню. Позвоночная артерия образуется путем слияния продольного анастомоза, соединяющего межсегментарные артерии, являющиеся ветвями примитивной парной дорзальной аорты. Межсегментарные артерии в процессе эмбриогенеза регрессируют, за исключением седьмой пары этих артерий, из которых формируются проксимальные сегменты подключичных артерий, включающие зоны, где начинается позвоночная артерия. По мере исчезновения анастомозов с примитивной дорзальной аортой позвоночная артерия начинает приобретать типичную для сосуда форму, хотя в течение некоторого периода вид ее все еще имеет форму бус и извитой ход. Базилярная артерия формируется путем слияния двух примитивных позвоночных артерий.
Сосуды спинного мозга берут начало от капиллярной сети на вентральной поверхности спинного мозга, сообщающейся с сегментарными ветвями аорты. Здесь образуется две примитивные артериальные системы. К концу второго месяца эмбрионального развития вентролатеральные артериальные системы трансформируются в единственную срединно расположенную переднюю спинномозговую артерию. Напоминающий сплетение сосудистый рисунок артериаль ной сети остается только на дорзальной поверхности спинного мозга. Формирование передней спинномозговой артерии сопровождается в различной степени выраженным регрессированием сегментарных питающих сосудов (число которых изначально соответствует числу сегментов спинного мозга - 31). Этот процесс завершается к четвертому месяцу гестации. Наиболее выражен этот регресс на грудном и поясничном уровнях. Сегментарные артерии сохраняются только в виде межреберных и поясничных артерий. На шейном уровне сохраняются дорзальные межсегментарные анастомозы, являющиеся ветвями позвоночных артерий. Вентральные анастомозы на уровне шеи образуют щитошейный ствол.
г) Список использованной литературы:
1. Gailloud Р: The artery of von Haller: a constant anterior radiculornedullary artery at the upper thoracic level. Neurosurgery. 73(6): 1 034-43, 201 3
2. Eskander MS et al: Vertebral artery anatomy: a review of two hundred fifty magnetic resonance imaging scans. Spine (Phila Pa 1976). 35(23):2035-40, 2010
3. Becske T et al: The vascular anatomy of the vertebro-spinal axis. Neurosurg Clin N Am. 20(3):259-64, 2009
4. Bell R et al: Neurovascular anatomy: a practical guide. Neurosurg Clin N Am. 20(3):265-78, 2009
5. Debette S et al: Cervical-artery dissections: predisposing factors, diagnosis, and outcome. Lancet Neurol. 8(7):668-78, 2009
6. Goyal MS et al: The diagnosis and management of supraaortic arterial dissections. Curr Opin Neurol. 22(1):80-9, 2009
7. Johnson MH et al: Vascular anatomy: the head, neck, and skull base. Neurosurg Clin N Am. 20(3):239-58, 2009
8. Kim YK et al: Cervical artery dissection: pathology, epidemiology and management. Thromb Res. 123(6):810-21,2009
9. Tubbs RS et al: Surgical anatomy and quantitation of the branches of the V2 and V3 segments of the vertebral artery. Laboratory investigation. J Neurosurg Spine. 11(1 ):84-7, 2009
10. Wang S et al: Anomalous vertebral artery in craniovertebral junction with occipitalization of the atlas. Spine (Phila Pa 1976). 34(26):2838-42, 2009
11. Bagheri SC et al: Penetrating neck injuries. Oral Maxillofac Surg Clin North Am. 20(3)393-414, 2008
12. Chen JW: Cervical spine injuries. Oral Maxillofac Surg Clin North Am. 20(3)381 -91,2008
13. Turan TN et al: Treatment of intracranial atherosclerotic stenosis. Rev Neurol Dis. 5(3): 1 17-24, 2008
14. Schmidt WA: Takayasu and temporal arteritis. Front Neurol Neurosci. 21:96-104, 2006
15. Nelson PK et al: Vertebrospinal angiography in the evaluation of vertebral and spinal cord disease. Neuroimaging Clin N Am. 6(3)389-605, 1996
Редактор: Искандер Милевски. Дата публикации: 3.9.2019
Любой стеноз позвоночного канала поясничного отдела – это высокий риск развития паралича нижних конечностей, нарушения функции тазовых органов, кишечника и т.д. Поэтому при подозрении на стеноз поясничного отдела позвоночника нужно как можно быстрее обратиться за медицинской помощью. Только опытный врач невролог сможет установить точную причину развития такого серьезного заболевания. В домашних условиях подобное заболевание диагностировать практически невозможно. Хотя есть ряд специфических клинических признаков, позволяющих предположить развитие данной патологии.
Для того, чтобы понять, что такое стеноз позвоночного канала поясничного отдела позвоночника, нужно изучить основы анатомии этой части опорно-двигательного аппарата. Итак, поясничный отдел позвоночника граничит с крестцом и грудном отделом. Он состоит из пяти тел позвонков. Каждый позвонок имеет дугообразные отростки. Вместе с телом позвонка они образуют овальное отверстие. Между телами позвонков располагаются хрящевые межпозвоночные диски. Они в точности повторяют форму тела позвонка с дугообразными отростками. Таким образом, внутри межпозвоночного диска также имеет овальное отверстие. Весь позвоночный столб (до 2 крестцового позвонка) полый – внутри расположен овальный спинномозговой канал. В шейном отделе позвоночника он через овальное отверстие в черепной коробке соединяется с внутричерепной полостью, откуда поступает ликвор. С помощью этой жидкости происходит передача нервного импульса к структурам головного мозга и обратно.
В спинномозговом канале находится спинной мозг и кровеносные сосуды, которые его питают. Это крупные спинномозговые артерии и вены. Даже при небольшом стенозе спинномозгового канала начинается ишемия спинного мозга. Это негативно сказывается на иннервации тела.
Для иннервации от спинного мозга через фораминальные боковые отверстия в телах позвонков отходят парные корешковые нервы. В их составе находятся сенсорные и моторные аксоны. Сенсорный тип нервного волокна отвечает за передачу сигнала от кожных и мышечных рецепторов к головному мозгу. По моторным (двигательным) аксонам от головного мозга передается нервный импульс с сигналом о том, какое действие нужно произвести.
Стеноз спинномозгового канала – это сужение его внутреннего просвета за счет разрастания костной ткани или смещения хрящевых межпозвоночных дисков. Проявляется патология частичным выпадением тех или иных функций вегетативной нервной системы. Далее в статье рассмотрим основные причины развития патологии, её распространенные виды, клинические проявления и способы лечения в домашних условиях.
Причины стеноза поясничного отдела
Существуют разные причины развития стеноза поясничного отдела, грыжа межпозвоночного диска – одна из них. Все факторы риска подразделяются на:
- травматические (переломы, в том числе компрессионные тел позвонков, трещины, растяжения связочной и сухожильной ткани, вывих тел позвонков и т.д.);
- ортопедические (нарушение осанки и искривление позвоночного столба, прекос костей таза, синдром короткой ноги, плоскостопие, косолапость);
- воспалительные (инфекционные и асептические типы воспалительной реакции, в том числе спровоцированные выпадением грыжевого выпячивания в просвет спинномозгового канала, туберкулезом, полиомиелитом, сифилисом и другими инфекциями);
- дегенеративные дистрофические (это развитие остеохондроза с протрузией и экструзией межпозвоночного диска, которые в конечном итоге приводят к появлению грыжи, сдавливающей дуральные оболочки спинного мозга);
- вертеброгенные (нестабильность положения тел позвонков, ретролистез, спондилолистез, деформирующий остеоартроз межпозвоночных суставов и т.д.);
- врожденные (патология развития тканей позвоночного столба на внутриутробном этапе формирования нервной трубки плода).
С высокой долей вероятности сопутствовать развитию стеноза спинномозгового канала поясничного отдела позвоночника могут следующие факторы негативного влияния:
- тяжелый физический труд с подъемом значительных тяжестей;
- отсутствие регулярных физических нагрузок на мышечный каркас спины и поясницы в достаточном объеме – приводит к нарушению диффузного питания хрящевой ткани межпозвоночных дисков и развитию остеохондроза;
- курение и употребление алкоголя – нарушают микроциркуляцию крови в области паравертебральных мышц;
- сидячая работа;
- неправильная организация рабочего и спального места;
- привычка сутулится и переносить тяжести в одной руке;
- неправильный выбор обуви для занятий спортом и повседневной носки;
- опухоли внутренних органов брюшной полости;
- спаечная болезнь и дислокация внутренних органов брюшной полости и малого таза;
- падения, ДТП, проникающие ранения, занесение инфекции во время проведения хирургической операции на позвоночнике.
При стенозе спинномозгового канала в первую очередь всегда исключают грыжу и гемангиому. Затем проводят обследование брюшной полости для исключения роста новообразований. Диагностикой должен заниматься квалифицированный врач невролог или вертебролог. Только эти доктора обладают достаточным уровнем профессиональной подготовки для того, чтобы определить, какие факторы спровоцировали развитие стеноза и какое лечение поможет избежать хирургического вмешательства.
Виды стеноза поясничного отдела позвоночника
У взрослого человека чаще всего развивается вторичный стеноз позвоночного канала поясничного отдела, спровоцированный негативным воздействием со стороны внешних факторов (травмы) или внутренних (заболевания). Первичная форма патологии может быть только врожденной, обусловленной пороком внутриутробного развития.
Дегенеративный стеноз поясничного отдела может наблюдаться при ревматических патологиях (болезнь Бехтерева, системная красная волчанка) и у пожилых людей. Снижение высоты межпозвоночного диска при увеличении занимаемой им площади (протрузия) – это очень распространенный фактор в развитии относительного стеноза позвоночного канала поясничного отдела, причем самая встречаемая локализация – диск L5-S1.
Латеральный стеноз поясничного отдела – это вид патологии, который характеризуется компрессией дуральных оболочек спинного мозга в боковом направлении. В большинстве случаев латеральный стеноз позвоночника поясничного отдела оказывает негативное влияние на корешковые нервы, провоцирует появление признаков радикулита и люмбоишиалгии.
Спинальный стеноз поясничного отдела позвоночника может развиваться на фоне остеохондроза, смещения тел позвонков, искривлении позвоночного столба и т.д. Вылечить полностью спинальный стеноз поясничного отдела можно только в том случае, если устранено основное заболевание, его провоцирующее.
Абсолютный стеноз поясничного отдела – это полное перекрытие канала с компрессией спинного мозга. Сопровождается резкой утратой функций нижних конечностей, тазовых и брюшных органов. Развивается паралич ног, человек может упасть. В тяжелых случаях абсолютный стеноз позвоночного канала поясничного отдела может привести к летальному исходу на фоне болевого шока. Требуется экстренная хирургическая помощь. Чаще всего абсолютный стеноз является следствием травматического воздействия, например, смещения позвонка, компрессионного перелома и т.д.
Стеноз пояснично-крестцового отдела позвоночника
У довольно молодых людей, ведущих сидячий малоподвижный образ жизни часто диагностируется стеноз пояснично-крестцового отдела на уровень L5-S1. На этот межпозвоночный диск приходится условный центр тяжести человеческого тела. Если человек не занимается физкультурой и нарушает правил личной гигиены, то у него быстро подвергаются дегенеративному дистрофическому процессу хрящевые ткани фиброзного кольца. Оно утрачивает свою эластичность. В результате межпозвоночный диск расплющивается и начинает оказывать давление на дуральные оболочки спинного мозга. При выраженной степени протрузии или при выпадении дорзальной межпозвоночной грыжи наблюдается стеноз пояснично-крестцового отдела позвоночника. Он может даже при незначительном сужении провоцировать синдром гиперактивности мочевого пузыря, дисплазию ткани предстательной железы (у мужчин), недержание мочи (у женщин).
Признаки и симптомы стеноза спинномозгового канала
Первые признаки стеноза поясничного отдела позвоночника обычно появляются в разгар основного заболевания. Внезапно начинает появляться слабость в мышцах ног, судороги икроножных мышц, расстройство кишечника и учащенное мочеиспускание.
Постепенно симптомы стеноза поясничного отдела нарастают. Если компрессия на спинной мозг не уменьшается, то самочувствие пациента быстро усугубляется.
Основные клинические симптомы стеноза позвоночного канала поясничного отдела:
- резкая боль в области поясницы, которая может распространяться по ягодичной зоне, всем поверхностям бедра и голени;
- мышечная слабость, ощущение, что ноги становятся ватными и не слушаются;
- непроизвольное мочеиспускание и дефекация;
- последующая задержка мочеотделения за счет паралича мышечной стенки мочевого пузыря;
- судороги в мышцах ног;
- затруднение при совершении любых движений туловища (повороты, наклоны);
- головная боль за счет повышения давления ликвора и вторичной внутричерепной гипертензии;
- головокружение, тошнота, на высоте боли возможны приступы мозговой рвоты.
При незначительной степени стеноза клинические признаки могут быть не сильно выражены. Это может быть периодически возникающий синдром раздраженного кишечника, судороги в ногах (особенно после тяжелых физических нагрузок), тупые и тянущие боли в пояснице, распространяющиеся на ягодицы и бедра.
При появлении любых признаков неблагополучия в области поясницы следует незамедлительно обратиться за медицинской помощью. Своевременно поставленный диагноз позволит проводить эффективное лечение консервативными методами.
Последствия стеноза спинномозгового канала
Последствия стеноза спинномозгового канала поясничного отдела позвоночника могут быть самыми непредсказуемыми и негативными. Если учитывать, что спинной мозг отвечает за все функции и жизнеспособность тела человека, то понятно, что ничего хорошего ожидать от нарушения этого процесса не стоит.
Самые распространенные последствия при отсутствии своевременного лечения стеноза спинномозгового канала:
- парез или паралич нижних конечностей – человек утрачивает способность самостоятельно передвигаться, становится инвалидом;
- нарушение работы внутренних органов брюшной полости (может начаться процесс образования камней в желчном пузыре за счет застоя желчи, парализуется кишечник, нарушается работа мочевого пузыря);
- у мужчин начинаются проблемы с эрекцией и потенцией, у женщин возникают трудности с зачатием и вынашиванием детей;
- при тотальной атрофии спинного мозга может наступить летальный исход.
После устранения стеноза последствия необходимо купировать с помощью грамотно разработанного курса реабилитации. Напрмиер, если были парализованы нижние конечности, то с помощью специальных упражнений, рефлексотерапии, массажа и физиотерапии можно постепенно восстановить работоспособность вегетативной нервной системы. Естественно, что для этого придется приложить некоторые усилия. Но проводить реабилитацию нужно под руководством опытного врача. В этом случае возможно полностью устранить все негативные последствия перенесенного стеноза спинномозгового канала.
Как лечить стеноз позвоночного канала поясничного отдела
Перед тем, как лечить стеноз позвоночного канала поясничного отдела, необходимо установить причину его возникновения. Основное лечение стеноза поясничного отдела должно быть направлено на восстановление нормальной проходимости позвоночного канала. Если это грыжа диска, то её нужно вправить и провести комплексное лечение остеохондроза. Если причиной является опухоль, то она подлежит хирургическому удалению. Если стеноз развивается на фоне воспалительного процесса и отека дуральных оболочек спинного мозга, то важно провести этиотропное лечение.
Лечение стеноза позвоночного канала поясничного отдела на фоне дегенеративных дистрофических изменений в хрящевых межпозвоночных дисках можно проводить в домашних условиях. Для этого рекомендуется использовать индивидуально разработанный комплекс лечебной гимнастики. Также необходимо посещать сеансы массажа и рефлексотерапии. Прекрасные результаты дает лазерное лечение пораженных участков межпозвоночных дисков.
Лечение стеноза позвоночника поясничного отдела необходимо проводить под контролем со стороны опытного врача. Это должен быть невролог или вертебролог. Эти специалисты ведут постоянное наблюдение за состоянием пациента. Если они заметят отрицательную динамику (ухудшение состояния), то будет своевременно подкорректирован курс лечения и тактика его применения.
Не рекомендуем откладывать лечение стеноза спинномозгового канала, поскольку это заболевание характеризуется достаточно быстрым прогрессирующим течением. И если сегодня вы себя чувствует еще довольно неплохо, то завтра может утром проснуться с парализованными ногами. Это не простое заболевание. Оно требует лечения специалистами.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:


