Синдром шейной апертуры как лечить
Шейный Синдром: Симптомы, Лечение
Шейный синдром – это симптоматический комплекс, возникающий в результате нарушения кровоснабжения в одной или обеих артериях, снабжающих мозг кислородом и питательными веществами. Чаще всего синдром возникает из-за защемления сосуда рядом расположенными позвонками, спазма спинномозговых корешков или же механического сдавливания. Еще можно услышать другое название этой патологии – синдром позвоночной артерии или вертебро-базиллярный синдром.
Заболеванием же этот синдром называть было бы неправильно.

Опасно ли такое состояние? Безусловно. В чем заключается современное лечение шейного синдрома? Этот и ряд других вопросов мы обязательно рассмотрим.
Особенности патологии
Шейный синдром по своей сути – это защемление артерии, которое привело к нарушению в ней кровотока. Он характеризуется такими особенностями:
В результате ущемления, которое может произойти по разных причинам, мозг испытывает нехватку кислорода и веществ, необходимых для его полноценного функционирования. Поражение может затронуть как одну, так и одновременно две артерии.
В результате частично перекрытого кровотока начинает проявляться симптоматика, по которой поначалу очень сложно распознать искомую проблему.
Если не лечить синдром, возможно развитие ишемической атаки и даже ишемического инсульта. Могут возникнуть и другие заболевания, так как мозг отвечает за функционирование всех систем органов.
Симптоматика
По одной лишь симптоматике и без специальной диагностики распознать ущемление шейной артерии очень сложно. Во многих случаях не потому, что симптомы отсутствуют, а потому, что множество заболеваний и состояний проявляют себя так же. Например, человек может связать плохое самочувствие с проблемами в позвоночнике, что на самом деле может не соответствовать действительности.
И все же мы рассмотрим симптомы шейного синдрома:
- Головные боли. Этот признак встречается чаще остальных. Боли могут быть как постоянными, изнуряющими, так и возникать периодически. Ее эпицентром обычно является затылок. Также может возникать в шейной зоне, висках и иррадиировать в лобную часть. Со временем боли чаще всего только усиливаются до такой степени, что становятся постоянным спутником при поворотах или наклонах головы. В области роста волос начинает ощущаться дискомфорт, который может сопровождаться жжением. Когда больной начинает вертеть шеей, возможно появление характерного хруста, ощущения напряженности мышц.
- Повышение артериального давления.
- Боли в области сердца.
- Человек испытывает постоянную усталость без видимых на то причин, быстро утомляется даже при выполнении несложной работы.
- Часто возникает тошнота, которая иногда сопровождается рвотой.
- Могут периодически беспокоить головокружения и предобморочные состояния. В некоторых случаях больной может терять сознание.
- Боли в глазах или ушах, ухудшение зрения. Симптомы такого рода возникают значительно реже.
- Психоэмоциональные нарушения. При прогрессирующем синдроме человек часто начинает испытывать внезапные перепады настроения, раздражительность может сменяться страхом, злостью и даже агрессивностью. Иногда больной испытывает сильную психологическую усталость, так как ему становится тяжело терпеть плохое самочувствие и проблемы со сном.
Стоит согласиться, что такие симптомы могут поначалу привести в замешательство, так как можно заподозрить массу других заболеваний с аналогичными проявлениями.
Чем дольше продолжается защемление и наблюдается ухудшение кровотока, тем выше вероятность того, что могут развиться другие патологии: гипертензия (повышение внутричерепного давления), вегето-сосудистая дистония, онемение пальцев рук или верхних конечностей. Если долгое время будет отсутствовать адекватное лечение, последствия будут все тяжелее.
Основные причины
Все причины, способные вызвать уменьшение просвета артерии, можно разделить на те, которые связаны с позвоночником (вертеброгенные), и те, которые не связаны с позвоночником (невертеброгенные).
В качестве основных причин синдрома следует указать:
Синдром с левой стороны развивается гораздо чаще, чем с правой стороны. Это объясняется тем, что указанный сосуд отходит непосредственно от аорты и его чаще поражает атеросклероз.

Что делать с патологией
Отметив у себя тревожную симптоматику, не стоит ждать, пока она самоустранится. Нужно посетить врача, а может и нескольких специалистов, чтобы выявить причину недомогания.
В диагностике обычно используется два вида методов:
- Лабораторные исследования (например, общий биохимический анализ).
- Инструментальные исследования (допплерографическое обследование, УЗИ, МРТ, КТ, реоэнцефалография, рентгенография, ангиография).
По результатам диагностики будет разработана стратегия лечения, даны рекомендации больному.
- Медикаментозная терапия. Нестероидные противовоспалительные препараты не только помогают снять воспаление и обезболить, а и снизить способность тромбоцитов к склеиванию.
- Также могут использоваться миорелаксанты, чтобы снять повышенный тонус мышц, судороги, боли.
- Вазоактивные и сосудорасширяющие средства помогают активизировать нарушенную микроциркуляцию, восстановить нормальный тонус сосудов, убрать гипоксию тканей.
- В ряде случаев врач принимает решение о назначении успокаивающих медикаментов или даже антидепрессантов.
- Физиотерапевтическое лечение. Чтобы уменьшить болевые ощущения в острой фазе синдрома, могут применяться диадинамические токи, электрофорез с ганглиоблокаторами, фонофорез с анальгином или анестезином, импульсный ультразвук, токи д'Арсонваля на область головы. Также довольно успешно используется гальванизация воротниковой зоны, иглоукалывание, мануальная терапия (выполняться должна исключительно опытным специалистом).
- Хирургическое лечение. Если медикаменты и физиотерапия не принесли должных результатов, возможно оперативное вмешательство. Проводиться оно должно в специализированной клинике опытным хирургом. Сегодня используется эндоскопическая техника, позволяющая сквозь маленький разрез проникнуть в необходимый сосуд и избежать повреждения жизненно важных органов.
Очень важно соблюдать все рекомендации врача, скорректировать свой образ жизни. Так, нужно ежедневно выполнять предписанный курс гимнастических упражнений, спать на ортопедическом матрасе и специальной подушке, лечить остеохондроз (если такое заболевание имеет место), дважды или трижды в году проходить курсы массажа.
Особенно тщательно за своим здоровьем и образом жизни должны следить люди, входящие в группу риска.
3. Синдром грудной (верхней) апертуры. Под сборным понятием синдрома верхней апертуры (выхода) грудной клетки описывается сдавление плечевого сплетения в области реберно-ключичного промежутка за счет врожденных и приобретенных заболеваний костно-связочного аппарата этой области и сосудов. Так, сплетение может быть сдавлено костной мозолью после перелома ключицы, высоко поднятым первым ребром при эмфиземе легких, контрактурой лестничных мышц (скаленус — синдром Нафцигера), шейными ребрами. В последнем случае надо однако иметь в виду, что только 10% носителей этого дефекта имеют неврологические осложнения, а остальные на протяжении всей жизни остаются здоровыми. Иными словами, само по себе обнаружение шейных ребер не решает диагностики причины плечевого плексита. Как правило, при всех описанных вариантах костоклавикулярного синдрома страдает нижний пучок сплетения, а кроме того, здесь собственно невритическим симптомам обычно сопутствуют и сосудистые расстройства, обусловленные сдавлением а. и V. subclavia. В тяжелых случаях, когда обсуждается вопрос о хирургическом вмешательстве, существенную помощь может оказать артериография и венография подключичных сосудов. Схожую с костоклавикулярным синдромом картину может дать тромбофлебит подключичной вены.
Лечение хирургическое: удаляют шейные ребра, костную мозоль, пересекают спазмированную мышцу и так далее.
Лечение консервативное: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
4. Плечевой периартрит (плече-лопаточный периартроз, periarthritis humeroscapularis) имеет общие симптомы в виде болей в плечевом суставе и ограничения объема движения в нем. Это достаточно частая патология для невропатолога поликлиники – каждый одиннадцатый пациент. По этиопатогенезу можно классифицировать плече-лопаточные периартриты на ложные и истинные.
5. Туннельная невропатия длинного грудного нерва или синдром зубчатых мышц. Синдром верхней задней и передней зубчатой мышцы развивается при радикулите на уровне верхних грудных межпозвонковых дисков (до Th.4) и проявляется постоянной тупой глубинной болью в лопаточной области. Для пальпации зубчатой мышцы следует сместить лопатку, латерально помещая кисть в противоположную подмышечную впадину, или рука должна свободно свисать у больного, сидящего с легким наклоном туловища вперед.
Синдром нижней задней зубчатой мышцы развивается при радикулите на уровне верхних грудных межпозвонковых дисков (до Th.4) и проявляется упорной, тупой, надоедливой болью в спине в области нижней части грудной клетки. Отмечаются умеренное ограничение сгибания туловища в грудопоясничном отделе, разгибания корпуса и его ротации, болезненность при пальпации мест прикрепления этой мышцы к нижним ребрам. Часто встречается спондилогенный синдром напряжения мышц, выпрямляющих позвоночник, многораздельной мышцы, подвздошно-реберной мышцы. При их пальпации определяются гипертонус и болезненность, ограничивается подвижность грудного отдела позвоночника. Боль нередко иррадиирует в поясницу (люмбаго). Если боль локализуется в нижней части грудной клетки, то синдром приходится дифференцировать с плевритом.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
7. Туннельная невропатия нерва C.6 – Th.1 или cиндром мышцы, поднимающей лопатку, лопаточно-реберный синдром. Эта мышца прикрепляется к задним бугоркам поперечных отростков четырех верхних шейных позвонков и к верхнему отделу медиального края лопатки. Клиника: боль (ноющая, мозжащая) в шее и в области верхнее-внутреннего угла лопатки, в надплечье, иррадиирует в плечевой сустав, в плечо или по боковой поверхности грудной клетки. Боль усиливается при напряженной пронации кисти, заведенной за поясницу.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
8. Туннельная невропатия (радикулит) нервов Th.1 – Th.7 или межлопаточный болевой синдром является частым расстройством грудной локализации, вызванным ущемлением спинального нерва. При этом появляются чувство тяжести груза, ломящая, сверлящая или ноющая боль в межлопаточной области, болезненность при пальпации паравертебральных точек (проекция корешков нервов и реберно-позвоночных суставов). Боль усиливается при наклонах во фронтальной плоскости, длительном лежании на спине, езде по тряской дороге.
Во-первых, в 65% случаев вирусные поражения, которые вызывают сначала радикулит или остеохондроз, одновременно являются причиной вторичного вирусного поражения этих мелких суставов позвоночника. Поэтому клиническая картина воспаления мелких суставов накладывается на клинику радикулита и остеохондроза.
Во-вторых, при поражении суставов, которые соединяют ребра и боковые отростки позвонков, нажатие врача пальцем на мышцы, расположенные на 1,5-2 сантиметра от остистых отростков вправо и влево, вызывает болезненность. Если пациент лежит во время исследования на животе, то последовательность расположения костей в грудном отделе позвоночника (при наблюдении сверху вниз) будет следующая: сначала располагается короткий боковой отросток позвоночника, а на его нижней поверхности прикрепляется двумя суставами ребро. Поэтому надавливание пальца врача перпендикулярно сверху вниз на мышцы, расположенные на 1,5-2 сантиметра от остистых отростков вправо и влево, вытягивает реберные суставы, и если они воспалены, этот диагностический прием вызывает усиление боли. Точно такие же нажатия пальцем и в том же месте вызывают деформацию воспаленного корешка нерва, что также вызывает усиление болей. Поэтому отличить радикулит от воспаления реберных суставов этим методом невозможно. Однако существует другой метод для различия этих двух болезней. Если надавливание на ребра производить на расстоянии 4-6 сантиметров от остистых отростков (то есть вдали от воспаленного корешка нерва), то при артрите пациент отмечает резкое усиление болей, но боли отсутствуют при радикулите.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
Молостов Валерий Дмитриевич
ведущий иглотерапевт Белоруссии,
невропатолог, мануальный терапевт,
кандидат медицинских наук,
e-mail: [email protected]
Без выходных с 9-00 до 21-00
- Главная
- Что лечим
- Синдром верхней апертуры
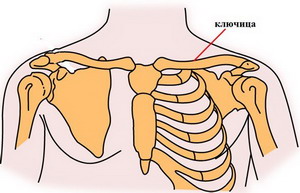
Синдром верхней апертуры
Верхняя апертура – это небольшое пространство, которое расположено между ключицей и ближайшим (первым) ребром, через которое к рукам проходит много сосудов, мышц и нервов.
Синдром верхней апертуры – патология, при которой происходит частичное или полное сдавливание этого пространства ребром, ключицей или мышцей.
Причины возникновения синдрома верхней апертуры:
- Чаще всего причиной становится наличие добавочного (шейного) ребра, перелом первого ребра или ключицы, слабость мышц.
- Недуг бывает, если приходится много и постоянно работать руками. В этом случае ключица сильно и постоянно давит на первое ребро, что и приводит к сужению апертуры.
- Очень редко причиной становятся те или иные диагностические вмешательства, ангиопластика или установка пейсмекера. В этом случае в сосуде может образоваться тромб, что и приводит к развитию данной болезни.
Симптомы синдрома верхней апертуры:
Симптомы синдрома верхней апертуры могут различаться в зависимости от того, какие структуры подвергаются компрессии.
- Если сдавлены нервы, появляются следующие признаки и симптомы:
a) атрофия мясистой части основания большого пальца
b) онемение или покалывание в руке или пальцах рук
c) болезненные ощущения в шее, плече или кисти
d) ослабление захвата кистей - Если сдавлены сосуды, то возможны следующие симптомы:
a) изменение окраски кожи на кисти (синеватый оттенок)
b) образование тромбов в венах или артериях верхней части тела
c) бледность кожных покровов одного или нескольких пальце рук или всей кисти
d) слабый пульс или его отсутствие на пораженной руке
e) холодные пальцы рук, кисти или руки
f) ощущение усталости в руке после физической нагрузки
g) пульсирующая припухлость рядом с ключицей
При постоянном присутствии какого-либо из признаков и симптомов синдрома верхней апертуры необходимо обратится к врачу.
ПРИЕМ ВЕДУТ

Стаж работы 25 лет
Основатель и руководитель Клиники.
Врач-невролог, доктор остеопатии Европы (DOE), реабилотолог, ортопед.

Стаж работы более 20 лет
Остеопат, мануальный терапевт, реабилитолог.
Специалист по восстановительной медицине, вакуум-градиентной терапии, медицинской растяжке и лечебной гимнастике.
Диагностика синдрома верхней апертуры:
Диагностика синдрома верхней апертуры сложна, так как симптомы, характерные для этой патологии, присущи и многих другим заболеваниям сосудов или нервной системы.
Обследование включает следующие методы:
- рентгенография шеи или плеча
- ультразвуковое исследование
- исследование нервной проводимости
- компьютерная томография
- магнитно-резонансная томография
Лечение синдрома верхней апертуры:
Лечение синдрома верхней апертуры грудной клетки преимущественно консервативное. Именно такое лечение предлагаем мы в Клинике доктора Григоренко. Комплекс процедур составляется индивидуально с учетом особенностей пациента, характера и причины патологии, и направлено на укрепление мышц области верхней апертуры и плечевого пояса, что уменьшает давление на нервы и сосуды верхней конечности.
Лечение может включать в себя:
- Остеопатия – способствует снижению мышечного напряжения, восстановлению нормального кровообращения, устранению главного фактора развития заболевания, активизирует процессы обмена веществ. Процедуры улучшают чувствительность пальцев и способствуют восстановлению мышечной силы рук, устраняют болевые симптомы.
- Рефлексотерапия – приводит к устранению симптомов онемения, потери чувствительности, мышечной слабости и других признаков защемления нерва или сосудов. Помогает снять воспаление, отечность тканей вокруг зажатых и воспаленных нервов и сосудов, улучшает кровообращение и обменные процессы.
- Физиотерапия – ультразвуковое воздействие, лазеротерапия, воздействие электрического тока и магнитного пока положительно влияют на поврежденные участки организма, обладают противовоспалительным и обезболивающим эффектом, улучшают обменные процессы в тканях, снимают отеки.
- Лечебная физическая культура укрепляет мышцы шеи, способствует восстановлению нарушенных свойств опорно-двигательного аппарата, обучению правильному и безопасному выполнению движений, улучшению функции кровообращения, органов дыхания, обмена веществ, увеличению выносливости, силы и координации.
- Курс механотерапии способствует укреплению мышечного каркаса всего тела и поддержания организма в тонусе, обеспечивает функциональное восстановление суставов, устраняет осложнения заболеваний, развивает физические качества — силу, гибкость, выносливость, подвижность, вырабатывает правильные стереотипы движений и поз.
- Функциональный тренинг помогает отработать механизмы движения, необходимые человеку в повседневной жизни, подготовить организм к любым нагрузкам, способствует развитию координации движений, гибкости, увеличению мышечной силы и выносливости, укреплению суставного аппарата.
Хирургическое вмешательство рассматривается в качестве варианта лечения только в том случае, если другие способы лечения оказались неэффективными. При оперативной помощи удаляют шейные ребра, костную мозоль, пересекают спазмированную мышцу и так далее, что характеризуется более высокими рисками и не всегда устраняет симптомы.

Головная боль, головокружение, шум в ушах, мушки перед глазами… Это не что иное, как признаки синдрома позвоночной артерии — заболевания, при котором страдает кровообращение заднебоковых отделов мозга.
Лечить патологию необходимо, так как она может привести к раннему развитию ишемического инсульта.
Терапевтические меры должны быть комплексными.
Что это такое? ↑
Это сочетание симптомов, которые возникают при уменьшении просвета вышеуказанного сосуда и компрессионного воздействия на окружающее его нервное сплетение.
Для того, чтобы разобраться в том, как развивается синдром, рассмотрим топографическую анатомию позвоночных сосудов.

Всего подключичных артерии – две.
Они отходят из подключичных артерий с каждой стороны, направляются к 6 шейному позвонку, входят в канал, образованный поперечными отростками шейных позвонков, идут в нем до большого затылочного отверстия.
При костной патологии этого отдела данные сосуды страдают почти всегда.
В полости черепа они сливаются воедино, образуя базилярную артерию, которая питает такие структуры:
- ствол мозга;
- мозжечок;
- отделы височных долей;
- черепно-мозговые нервы;
- внутреннее ухо.
На них приходится всего 15-30% притока крови (остальной обеспечивают сонные артерии).
При их поражении появляются симптомы повреждения всех тех структур, которые они кровоснабжают.
Позвоночная артерия делится на такие сегменты (они обозначаются на УЗИ римскими цифрами):
- I – от отделения ее от подключичной артерии до входа в костный канал;
- II – от 6 до 2 позвонка;
- III – от места выхода из 6-го позвонка до входа в полость черепа. Именно здесь находятся изгибы артерии, то есть это место опасно тем, что в нем могут скапливаться тромбы и атеросклеротические бляшки, перекрывая ток крови;
- IV – от момента вхождения артерии в полость черепа до слияния двух позвоночных артерий.
Большая часть позвоночной артерии проходит в подвижном канале из позвонков и их отростков.

В этом же канале проходит симпатический нерв (нерв Франка), который оплетает артерию со всех сторон.
На уровне I-II шейного позвонков артерия остается прикрытой только мягкими тканями (в основном, это нижняя косая мышца живота).
Основные симптомы ↑
Начинается заболевание с того, что у человека появляются выраженные головные боли.
Они бывают связаны с вынужденным неудобным положением головы в дневное время или во время сна, охлаждением или травмой шеи.
- распространяется от шеи через затылок к вискам;
- изменяется в зависимости от движений головой (в некоторых ее положениях может совсем проходить);
- ощущается болезненность при прощупывании позвонков шейного отдела;
- характер может быть любым: пульсирующий, стреляющий, распирающий, стягивающий;
- длительность приступа может быть любой: от минут до нескольких часов;
- сопровождается другими симптомами, описанными ниже.

Оно чаще всего возникает после сна, особенно если человек отдыхал на высокой подушке, но может развиваться и в течение дня, продолжается от нескольких минут до часов.
При этом симптоме воротник Шанца служит способом дифференциальной диагностики: если его ношение устраняет головокружение, значит, речь идет именно о синдроме позвоночной артерии.

Фото: воротник Шанца
При данном синдроме большинство людей отмечает именно шум в обоих ушах.
Если же шумит только в одном ухе, то это возникает почти всегда – на стороне поражения, реже – с обратной стороны.
Данный симптом появляется в разные моменты, имеет различную выраженность, что зависит от состояния лабиринта внутреннего уха и тех структур, которые имеют к нему прямое отношение.
Для периода ремиссии характерен слабый и низкочастотный шум в ухе, перед началом приступа он усиливается, становится более высоким. Если синдром был вызван остеохондрозом шейного отдела, то такой шум чаще возникает ночью, в предутренние часы.
Характер шума меняется при поворотах головы.

Может отмечаться онемение части лица (особенно вокруг рта), шеи, одной или обоих верхних конечностей.
Это связано с нарушением кровоснабжения определенных участков.
Если синдром был вызван стенозированием одной или двух позвоночных артерий, потеря сознания бывает обусловлена переразгибанием головы в течение длительного времени.
Причина этого состояния – вертебро-базилярная недостаточность.
Перед таким обмороком обычно появляется один из следующих симптомов:
- головокружение;
- неустойчивость;
- онемение лица;
- нарушение речи;
- преходящая слепота на одном глазу.

В большинстве случаев тошнота и рвота являются симптомами-предвестниками заболевания.
В данном случае этот симптом не связан с повышением внутричерепного давления.
Возникает не сразу, обусловлена не только нарушением нормального кровоснабжения головного мозга, но и моральными причинами, когда человек устал от частых приступов головной боли, головокружения, постоянного шума в ушах.
Вследствие дегенеративных изменений в межпозвоночных дисках происходит смещение позвонков друг относительно друга.
В результате просвет позвоночной артерии уменьшается, задействуется также и симпатическое сплетение (нерв Франка).

Это вызывает развитие таких симптомов:
- головокружение;
- головная боль, которая обычно имеет пульсирующий или жгучий характер, распространяется от затылка до надбровья или виска. Такая боль обычно локализуется в одной половине головы, она усиливается при поворотах головы и шеи;
- шум в обоих ушах;
- ухудшение слуха;
- туман перед глазами;
- тошнота, рвота;
- колебания артериального давления в любую сторону;
- ощущение сердцебиения;
- могут быть боли в плече и руке с одной стороны;
- боль в глазах.
Причины возникновения ↑
Выделяют две основных группы причин:
Вертеброгенный синдром позвоночной артерии
Это такой, который связан с патологиями позвоночника.
Так, у детей заболевание зачастую может быть вызвано аномалиями развития позвонков, а также травмами шейного отдела. У взрослых же синдром развивается при травмах позвоночника, спазме шейный мышц, а также при дегенеративных его поражениях (при болезни Бехтерева, остеохондрозе) и некоторых видах опухолей.
Предпосылкой к развитию синдрома позвоночных артерий вертеброгенного характера являются анатомические особенности костного канала, в котором проходит обозначенная артерия.
Невертеброгенные причины (не связанные с патологиями позвоночника)
Эти причины делятся на три группы:
- окклюзирующие патологии артерий: артерииты, тромбозы, их атеросклеротическое поражение, эмболии;
- деформация сосудов: их перегибы, патологическая извитость, аномалии хода артерий;
- сдавление позвоночных артерий извне – спазмированными мышцами, аномально развившимися шейными ребрами, рубцами (например, после катетеризации сосудов или операций на шее).

У ребенка синдром развивается вследствие таких причин:
- аномальный ход артерий;
- врожденная патологическая извитость сосудов;
- травмы, в том числе и родовая;
- спазм мышц вследствие переохлаждения или кривошеи – врожденной или приобретенной, возникшей из-за различных причин.
Чем опасен синдром? ↑
Если заболевание не лечить или применять неадекватную терапию, могут развиться такие осложнения:

Человек, у которого довольно часто наблюдаются головокружения, падения при сохраненном сознании, нарушения координации и равновесия, теряет трудоспособность и даже способность к самообслуживанию.
Синдром позвоночной артерии не всегда вызывает инсульт, но инвалидность из-за недостаточного кровоснабжения мозга возникает довольно часто.
Диагностика ↑
Заподозрить синдром позвоночной артерии – задача не только невропатолога, но и врача-терапевта.
Исходя из описания симптомов, а также данных осмотра (напряжение затылочных мышц, болезненность при надавливании на отростки шейных позвонков и кожу головы), врач ставит этот диагноз под вопросом, и направляет на инструментальное исследование.
Его проводят с помощью нескольких основных методов:
- Ультразвуковая допплерография. Она выглядит и проводится как обычное УЗИ, позволяет оценить анатомию, проходимость, скорость и характер кровотока в артериях. Именно это исследование является основополагающим для постановки данного диагноза.
- МРТ головного мозга. Позволяет оценить состояние кровоснабжения мозга, выявить участки лейкомаляции, ишемические очаги, постгипоксические кисты – то есть те осложнения, к которым могло привести нарушение трофики.
- Рентгенография шейного отдела. Помогает выявить костные причины развития заболевания.

Как лечить синдром позвоночной артерии? ↑
Терапия заболевания должна быть комплексной.
Только таким образом можно добиться эффекта.
Ношение воротника Шанца при этой патологии – обязательно.
Оно включает в себя прием таких препаратов:

Комплекс упражнений должен быть подобран врачом индивидуально, так как чрезмерная активность может только навредить, равно как и гиподинамия.
Так, могут применяться такие движения:
- Помощник кладет руку на лоб, пациент должен давить на нее. Сначала противодавление должно быть небольшим, с течением времени оно увеличивается.
- Противодавление рукой ассистента оказывается на затылок.
- Легкие и осторожные повороты головой в стороны с постепенным наращиванием амплитуды.
- Противодавление на боковые отделы головы. Вначале такие упражнения выполняются в положении пациента лежа, затем – сидя. Сила надавливания должна возрастать.
- Пожимание плечами.
- Кивание.
- Наклоны головы в стороны.
Он назначается, начиная с подострого периода заболевания.
Основная его цель – расслабить напряженные мышцы шеи, что поможет уменьшить компрессию (сдавливание) позвоночных артерий.
Непрофессиональное выполнение массажных техник может привести к развитию очень серьезных и опасных для жизни осложнений: тромбоэмболии легочной артерии, полному пережатию сосудов шеи с развитием синкопального состояния или даже инсульту.
В случае неэффективности медикаментозного и физиотерапевтического лечения, а также, когда артерии сдавлены остеофитами, опухолями, без оперативного лечения не обойтись.
Проводятся такие операции в условиях нейрохирургических отделений: удаляются остеофиты, патологические костные и некостные образования.
Также может выполняться отдельный вид операции – периартериальная симпатэктомия.

Терапия включает в себя выполнение комплекса упражнений и препаратов, назначенных врачом.
Каких-либо действенных народных методов лечения этой патологии не существует.
Оно включает в себя такие методики:
- ношение воротника Шанца;
- остеопатия;
- лечебная гимнастика, в том числе и упражнения НИШИ;
- аутогравитационная терапия – вытяжение, которое должно применяться только квалифицированными специалистами;
- мануальная терапия;
- массаж;
- физиотерапевтические методы лечения: магнитотерапия, фонофорез с гидрокортизоном, диадинамические токи.
Иглорефлексотерапия или электрофорез, так же, как и прием каких-либо препаратов, во время беременности противопоказаны.
Профилактика ↑
Профилактические меры заключаются в следующем:
- Выполнять упражнения для шеи и плечевого пояса каждый час: поднимать и опускать плечи, аккуратно двигать головой в разные стороны, выполнять упражнения с противодавлением собственной ладонью. Особенно это важно для тех, кто работает в сидячем положении.
- Спать на ортопедической подушке в любом положении, только не на животе, и не в положении с запрокинутой головой.
- Проходить курсы массажа шеи и воротниковой зоны раз в год – полгода.
- Лечение в санаториях, специализирующихся на неврологических заболеваниях.
Важно помнить, что синдром позвоночной артерии и алкоголь – вещи несовместимые.

При этом синдроме и так нарушено кровоснабжение участка мозга, а спиртные напитки будут еще больше усиливать синдром обкрадывания мозга.
Синдром и армия ↑
Берут ли в армию с этим заболеванием, зависит от того, насколько нарушена проходимость артерии, насколько вследствие этого страдает мозг:
Таким образом, синдром позвоночной артерии – полиэтиологичная патология, которая имеет определенное сочетание симптомов.
Ее лечение должно быть комплексным.
Некоторые виды терапии общие при любой причине заболевания, другие же должны бороться непосредственно с ее этиологией.
Читайте также:


