Реабилитация при травматических болезнях спинного мозга
Травмирование и разрыв спинного мозга – это опасное состояние, которое требует незамедлительного лечения. Повреждения спинного мозга и позвоночника несут серьезные последствия для организма, различных его органов и систем. В Юсуповской больнице созданы все условия для восстановления нарушенных функций у пациентов, которые перенесли спинальную травму:
- Комфортные условия пребывания;
- Качественное диетическое питание;
- Профессиональный уход;
- Внимательное отношение медицинского персонала к пожеланиям пациентов и их родственников;
- Применение инновационных методик и авторских программ физической реабилитации.
Восстановительные мероприятия после повреждения спинного мозга могут занимать большое количество времени, а иногда и всю жизнь. Длительность восстановительного периода будет зависеть от масштабов поражения тканей, а также общего состояния организма. Грамотно подобранный план реабилитации позволяет восстановить максимум нервно-двигательных функций и вернуть человека к полноценной жизни. В Юсуповской больнице план реабилитации травмы позвоночника составляют индивидуально, что дает возможность получать лучший результат лечения.
Причины
Повреждение спинного мозга может быть обусловлено врожденными аномалиями, всевозможными заболеваниями и травмами позвоночника. К последним относятся переломы, ушибы, сдавливания, вывихи, сотрясения, сопровождающиеся различной степенью повреждения целостности тканей. Травмы могут происходить в результате автокатастрофы, падения, получения перпендикулярного удара в область спины (пулевое, ножевое ранение, тупая травма).
Наиболее опасен разрыв спинного мозга. Он подлежит длительному лечению и восстановлению нарушенных функций. Однако необходимо быть готовым к тому, что при такой травме очень сложно полностью восстановиться, а в некоторых случаях возобновление работы некоторых органов и систем не представляется возможным. В такой ситуации психологи Юсуповской больницы помогают пациенту человеку адаптироваться к новым условиям жизни.
Симптомы
Признаки травмы спинного мозга обычно проявляются сразу и не вызывают сомнений при постановке диагноза. При повреждении спинного мозга возникают следующие симптомы:
- Нарушение сознания (дезориентация, потеря сознания, кома);
- Боль в области травмы;
- Головная боль;
- Рвота;
- Двоение в глазах;
- Нарушение дыхания;
- Спутанность речи;
- Онемение участков тела ниже области поражения;
- Паралич;
- Недержание кала и мочи.
Наиболее опасным считается повреждение спинного мозга в шейном отделе, поскольку в этом случае существует риск развития паралича всего тела. При данной травме нарушается работа головного мозга, возможна остановка дыхания.
Симптомом повреждения спинного мозга может быть спастичность мышц. При этом состоянии наблюдается патологический тонус мускулатуры, который возрастает при напряжении и пассивном движении. Спастичность не позволяет контролировать мышцы, свободно двигаться, говорить.
Она характеризуется непроизвольным подергиванием мышц, что связано с нарушением нервной проводимости при травме спинного мозга. Однако наличие спастичности может говорить о том, что связь между мышцами и мозгом осталась. Таким образом, при разрыве спинного мозга спастичность – хороший признак, повышающий шансы на восстановление нормальной работы конечности.
Последствия
Перелом позвоночника с повреждением спинного мозга приводит к серьёзным последствиям для организма. Их выраженность будет зависеть от масштабов поражения тканей, своевременности и качества лечебных мероприятий. При незначительных травмах повреждаются периферические нервные клетки. Их работу могут взять на себя здоровые нейроны. В этом случае последствия будут незначительными.
При поражении более глубоких слоев спинного мозга последствия могут быть катастрофическими. У пациента может наступить летальный исход или он останется инвалидом. Головной мозг полностью утрачивает связь с телом ниже области повреждения спинного мозга, что приводит к полной потере чувствительности в этом участке и обездвиживанию.
После тяжелой травмы позвоночника человек испытывает шоковое состояние, которое вводит его в кому. Это защитная реакция организма на возникшее повреждение. Спинальный шок может продлиться от нескольких дней до нескольких недель. В это время все органы и системы (за исключением сердца и легких) не работают правильно, поэтому нельзя проверить рефлексы и определить полную картину повреждений. Мышцы за время коматозного состояния атрофируются, поэтому их тонус специалисты клиники реабилитации поддерживают массажем, гимнастическими упражнениями и электрическими импульсами.
К наиболее серьезным последствиям повреждения спинного мозга относятся:
- Паралич всего тела или отдельных частей;
- Сложности с пищеварением и опорожнением кишечника;
- Тромбоз глубоких вен;
- Пролежни;
- Мышечная спастика;
- Нарушение работы легких (проблемы с дыханием.)
Отдаленные последствия травмы спинного мозга могут проявиться при неполноценной реабилитации. Поэтому очень важно пройти полный курс лечения и выполнять профилактические мероприятия для поддержания работы организма.
Чем опасен разрыв спинного мозга
Разрыв спинного мозга – очень тяжелое состояние, приводящее к инвалидизации человека и угрожающее его жизни. При разрыве спинного мозга в участках тела ниже места разрыва нарушается связь с головным мозгом, они теряют свои функции.
Особенно тяжелое осложнение разрыва спинного мозга – спинальный шок. Длительность спинального шока нельзя спрогнозировать. Она может составлять несколько недель и месяцев. В это время необходимо поддерживать организм и выполнять мероприятия для профилактики атрофии мышц.
Разрыв спинного мозга несет прямую угрозу жизни человека. Если же наиболее тяжелый период удается пережить, человеку необходимо будет проходить длительный курс реабилитации для адаптации к жизни с инвалидностью.
Реабилитация при травме спинного мозга
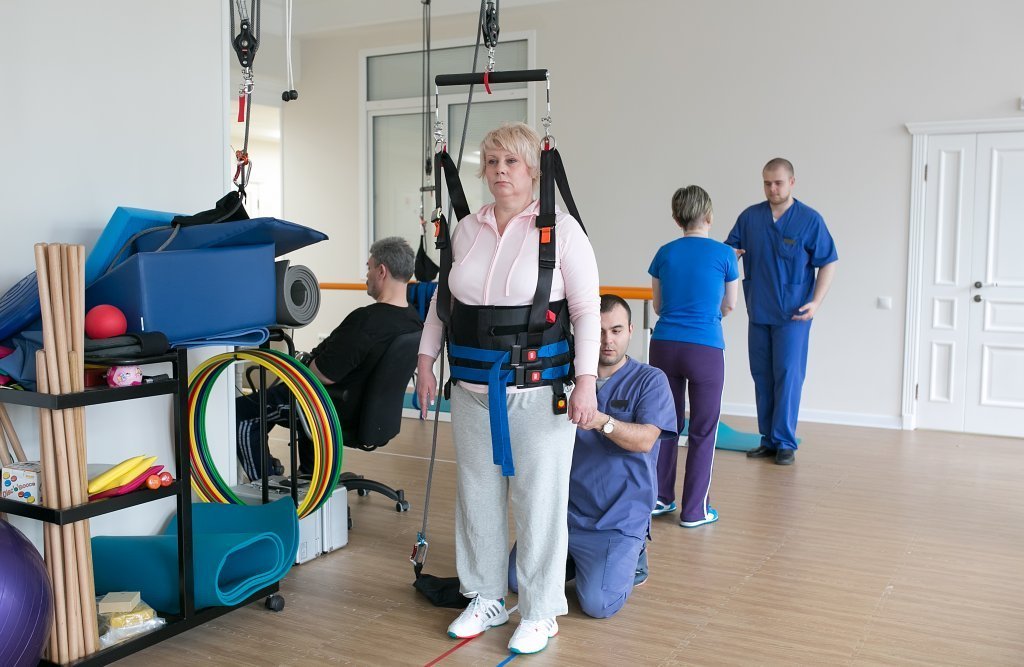
Восстановление спинного мозга после травмы состоит из множества мероприятий. К реабилитации приступают как можно раньше. Реабилитационные мероприятия включают:
- Выполнение физиотерапевтических процедур;
- Лечебную физкультуру;
- Массаж.
Массаж ног после травмы спинного мозга позволяет нормализовать ток крови и лимфы в нижних конечностях, восстановить нервную проводимость. Выполнение реабилитации должно постоянно контролироваться специалистами. Необходимо отслеживать реакцию организма на проводимую терапию и выполнять своевременные корректировки.
Травматическая болезнь спинного мозга
Учёные-медики выделяют следующие периоды травматической болезни спинного мозга (ТБСМ):
- Острый период. Длится около 3-х суток. Как правило, в это время проявляются симптомы спинального шока, такие как потеря рефлексов сухожильных и висцеральных, потеря или нарушения движений, понижение тонуса мышц, потеря чувствительности;
- Ранний период. Длится около 3-х недель. В этот период начинается постепенное восстановление рефлекторной возбудимости. Оно постепенно переходит в гиперрефлексию, также повышается тонус мышц и появляется клиническая активность;
- Промежуточный период. Длиться около 2-3 месяцев. Началом периода считается время от момента получения травмы. Начинает формироваться преобладание разгибательного или сгибательного тонуса мышц. Также может появиться контрактура в суставах, спастичность и гипотрофия мышц;
- Поздний период. Длится около года. В это время происходит постепенное однонаправленное ухудшение или улучшение состояния пациента;
- Резидуальный период. Длится более года от момента получения травмы. В этот период проявляются последствия травмы и остаточные явления, а также формирование нового уровня неврологических функций, которые будут постоянными.
Большинство специалистов утверждает, что хирургические операции при травматической болезни позвоночника должны выполняться как можно быстрее. Оперативные вмешательства, выполненные больше, чем через трое суток после травмы, как правило, оказываются малоэффективными из-за того, что за этот период могут развиться необратимые изменения и их выполнение будет затруднено по ряду причин.
Любое хирургическое вмешательство, цель которого – декомпрессия спинного мозга, сопровождается ревизией спинного мозга с использованием оптического увеличения. Эта ревизия выявляет наличие внутримозговых гематом и подоболочечных кровоизлияний. Они сразу удаляются, иначе могут стать причиной образования кист и рубцов. Очень быстро образуются спайки, которые находятся между веществом спинного мозга, оболочками и нервными корешками. Это значительно усложняет операцию, так как требует применения сильного оптического увеличения и микроинструментов.
Хирургическое вмешательство невозможно при наличии травматического шока, сопутствующих повреждений внутренних органов, острой дыхательной недостаточности и ранних септических осложнениях болезни. При полном поражении спинного мозга основная цель лечении – улучшение сегментарных функций. Данный метод лечения имеет большие успехи в последнее время.

Реабилитация ТБСМ
В последнее время существует множество новых методов реабилитации. Наиболее перспективная и интересная – функциональная электрическая стимуляция. Её основная задача состоит в том, чтобы заставить работать парализованные мышцы, используя для этого специальные стимуляторы. Например, для нормализации работы мочевого пузыря, имплантируются крестцовые электростимуляторы, чтобы предотвратить недержание мочи и активизировать мочеиспускание. Для рук применяются наружные и внутренние стимуляторы и т. д. Большинство подобных устройств, как правило, соединяется с тренажерами, главное призвание которых состоит в предотвращении атрофии мышц.
В Юсуповской больнице широко используется методика обратной биологической связи. Она улучшает двигательные функции пострадавшего после травмы, а у пациентов с неполным повреждением спинного мозга может полностью восстановить возможность передвижения, даже если после травмы они не ходили. Комплексы тренировок разрабатываются индивидуально специалистами клиники реабилитации.
Врачи Юсуповской больницы составляют профессиональный курс реабилитации индивидуально для каждого пациента. В больницу можно обратиться как для основного лечения травмы позвоночника, так и в послеоперационном периоде. В Юсуповской больнице работают лучшие врачи Москвы – хирурги, травматологи, реабилитологи, физиотерапевты, которые назначают оптимальный план реабилитации, позволяющий достигать максимальных результатов. Записаться на прием к врачам, уточнить информацию о работе клиники реабилитации и задать любой интересующий вопрос можно по телефону Юсуповской больницы.
Мы помогаем в самых сложных случаях!
Лечение и реабилитация пациентов с повреждениями спинного мозга
Весь комплекс помощи пациентам с тяжелыми поражениями спинного мозга после травм и заболеваний
Нейрохирургические операции любой сложности
Восстановительное лечение в условиях современного реабилитационного центра
Высококвалифицированные врачи с опытом работы в реабилитационных клиниках США, Европы, Израиля
Позвоните нам +7 495 933-66-55 или
Причины повреждения спинного мозга
Повреждения спинного мозга могут быть травматического и нетравматического характера. Травматические повреждения спинного мозга возникают в результате автомобильных аварий, падений, спортивных травм. Причины нетравматического повреждения спинного мозга:
Онкологические заболевания (первичные опухоли позвоночника и спинного мозга, метастазы)
Туберкулез и другие инфекционные заболевания
Спондилит – воспалительное заболевание позвоночника
Сосудистые патологии и грыжа межпозвонковых дисков
Эпидуральный абсцесс и стеноз позвоночного канала
Признаки повреждений спинного мозга
При повреждении спинного мозга различают две основные фазы развития симптомов: спинальный шок и усиление рефлекторной активности. На стадии спинального шока отмечается полная потеря чувствительности ниже уровня повреждения, задержка мочеиспускания. Продолжительность шока зависит от тяжести травмы. Через 2-3 недели после травмы функция мочевого пузыря частично восстанавливается.
Оценка тяжести и характера повреждений спинного мозга
Для оценки степени повреждения спинного мозга и составления прогноза восстановления применяется шкала тяжести повреждений спинного мозга, разработанная Международным медицинским обществом параплегии (параплегия — паралич обеих верхних или нижних конечностей) и Американской ассоциацией спинальной травмы. Выделяется несколько групп повреждений:
Группа А характеризуется полным повреждением спинного мозга: полностью угнетены двигательные функции ниже уровня повреждения, полностью отсутствует чувствительность в анальной области;
Группа B характеризуется неполным повреждением: отсутствует двигательная функция ниже уровня повреждения, при этом чувствительность сохраняется;
Группа С — спинной мозг поврежден частично: сохранены движения ниже области поражения с силой мышц на уровне менее 3-х баллов.
В группе Д отмечается частичное повреждение спинного мозга, двигательные функции ниже уровня поражения сохранены на уровне 3 и больше баллов;
В группе Е спинной мозг функционирует нормально, моторные и сенсорные функции не нарушены.
Прогноз восстановления
Если спинной мозг поврежден частично, пациенты восстанавливаются как минимум на одну ступень по шкале ASIA. По результатам наблюдений, до 70-80% пациентов с частичным поражением спинного мозга в результате реабилитационных мероприятий добивались существенного улучшения. При полном поражении улучшения носят либо незначительный характер, либо вовсе не наступают.
Пациенты с травмами спинного мозга подвержены риску осложнений, вызванных обездвиженным положением, поэтому реабилитационные мероприятия необходимо проводить с первых дней после травмы или операции. Наиболее частые осложнения:
недержание мочи, инфекция мочевыводящих путей
вегетативная дисрефлексия (повышенное артериальное давление, учащенное или замедленное сердцебиение, аритмии, обильное потоотделение, нечеткое зрение)
статичность, тромбозы глубоких вен, нейропатическая боль
Специалисты выделяют несколько этапов у пациентов с травмами спинного мозга:
Острый период (длится 2-3 дня) — спинальный шок и полная потеря чувствительности ниже области поражения;
Фаза раннего периода (длится 2-3 недели) — частичное восстановление утраченных функций;
Промежуточная фаза (длится 1-4 месяца) —только на этом этапе можно оценить истинный характер полученного повреждения;
Стадия восстановления — длится больше 4 месяцев.
Поздний период восстановления — длится больше 3 лет.
Восстановление ходьбы
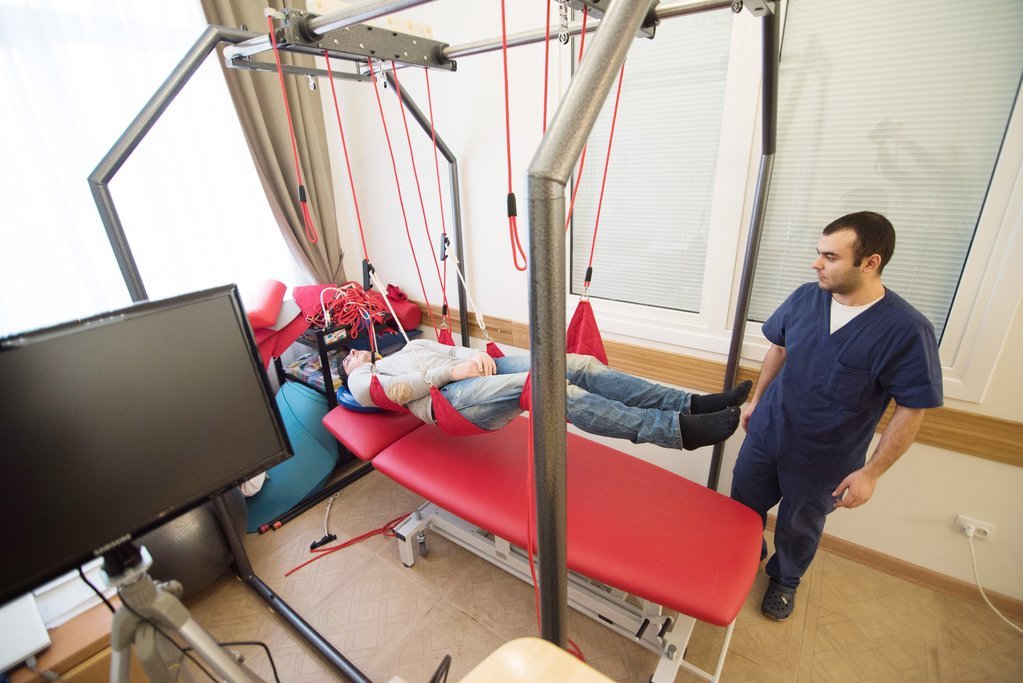
Восстановление способности к самостоятельной ходьбе является одной из приоритетных задач реабилитации пациентов со спинальными травмами. На самом раннем этапе восстановления мы используем роботизированную систему для восстановления ходьбы ReoAmbulator. Несмотря на то, что пациент не может самостоятельно стоять, за счет разгрузки веса и использования роботических ортезов, установка позволяет уже на этом этапе тренировать правильный паттерн ходьбы. Как только происходит восстановление силы в ногах настолько, что пациент может самостоятельно стоять, реабилитация продолжается на антигравитационной дорожке для ходьбы AlterG. Благодаря разгрузке веса и системе биологической обратной связи, с помощью этого тренажера происходит следующий этап тренировки правильного стереотипа ходьбы.
Для реабилитации больных с тяжелыми двигательными нарушениями используется реабилитационная система BIONESS VECTOR. Система дает полную свободу движений пациенту, при этом обеспечивая его безопасность за счет контроля положения тела.
При полном разрыве спинного мозга на любом уровне, часть тела, расположенная ниже очага травмы или нейрохирургического вмешательства, навсегда останется полностью парализованной. В таких случаях основная цель реабилитации – адаптация пациента и его семьи к существующему двигательному дефекту, профессиональная психологическая поддержка в ситуации, которая в корне изменила жизнь пациента и его окружения, эрготерапевтическая реабилитация – обучение бытовым навыкам и приемам самообслуживания. Если пациенту придется перемещаться в кресле, эрготерапевт и социальный работник изучат доступность окружающей среды для пациента дома и на рабочем месте и дадут рекомендации по ее адаптации.
Восстановление функций тазовых органов
Для выбора адекватного метода реабилитации мочеиспускания и дефекации необходимо своевременно оценить состояние функций тазовых органов и мышц тазового дна. В реабилитационном центре ведет прием нейроуролог, который проводит объективное функциональное обследование с помощью уродинамической установки Triton.
Мультидисциплинарный подход
В Реабилитационном центре EMC с пациентом работает команда профессионалов – реабилитологи, инструктора ЛФК, психологи, эрготерапевты. При необходимости привлекаются любые специалисты отделений EMC. Благодаря мультидисциплинарному подходу мы помогаем пациентам вернуться к активной и полноценной жизни.
Любая травма — будь то ушиб или серьезное повреждение внутренних органов — означает резкий выход из зоны комфорта. Отличие лишь в том, что в случае с маленьким инцидентом неудобство кратковременно, а восстановление целостности организма происходит без вмешательства врачей. Когда же речь идет о серьезной травме — такой как ранение спинного мозга — жизнь человека может поменяться кардинально.





Вероятность выжить после травмы позвоночника в первую очередь определяется зоной и масштабами повреждения. Если человек не погибает сразу, а врачи устраняют угрозу смерти вследствие отека спинного мозга или усугубления его ранения осколками костей, основной задачей становится реабилитация пациента — возвращение способности управлять собственным телом. Насколько успешными будут предпринятые усилия, зависит и от самого больного, и от его родственников. Но в первую очередь — от специалистов по восстановительной медицине, привлечение которых целесообразно в первые же дни после происшествия.
Ежегодно жертвами травм позвоночника становятся около 7,5% жителей нашей страны. От 80 до 95% выживших в результате произошедшего остаются инвалидами. В четырех случаев из пяти речь идет о мужчинах, чаще всего трудоспособного возраста (до 55-ти лет).
Виды травм позвоночника и их последствия
Последствия спинномозговых травм можно условно поделить на две большие группы:
Нарушение иннервации конечностей и внутренних органов при повреждении спинного мозга приводит к тому, что больной теряет возможность управлять собственным телом. Это проявляется:
- в нарушении двигательных функций — наблюдается вялый (полное расслабление мышц) или спастический (их патологическое напряжение) паралич верхних и/или нижних конечностей;
- в нарушении чувствительности ниже зоны поражения — кожа тела и конечностей может стать невосприимчивой к прикосновениям, высокой и низкой температуре, болевым ощущениям, вибрации и т.д.;
- в изменении функций органов таза — опорожнение мочевого пузыря и кишечника происходит самопроизвольно, нарушается эректильная функция.
Даже частичный паралич или выпадение отдельных функций наносит глубокую психологическую травму пациентам: иногда, осознав свое положение, люди, пережившие спинальные травмы, утрачивают интерес к жизни и даже пытаются совершить суицид. Их мучают приступы паники, жалость к себе, озлобленность по отношению к окружающему миру, затяжная депрессия. Работа с такими последствиями повреждений спинного мозга не менее важна, чем физическая реабилитация: необходимо внушить больному оптимизм и веру в эффективность курсов восстановительного лечения, стимулировать у него мотивацию для адаптации к новым условиям жизни и сохранению контактов с обществом, желание быть полезным для окружающих.
Особенность реабилитации больных с травмами позвоночника — тяжелое состояние пациента, которое часто ограничивает его способность принимать активное участие в восстановительных мероприятиях. Врачам нередко приходится, одновременно с применением методов, направленных на стимуляцию центральной и периферической нервной системы, бороться с осложнениями. Они вызваны длительным неподвижным положением больного: атрофией мышц, общей слабостью, нарушением работы внутренних органов и так далее. Несмотря на то, что в первые дни после получения травмы пациенту часто запрещается двигаться, к реабилитационным мероприятиям следует приступать так рано, насколько это возможно (по согласованию c лечащим неврологом и нейрохирургом). Речь идет о методах реабилитации и действиях, направленных на повышение жизненного тонуса и морального духа пострадавшего, то есть о начале активизации пациента.
В зависимости от диагноза и самочувствия пациента, программа реабилитации будет включать в себя различные методы, доказавшие эффективность при тех или иных синдромах, сопровождающих повреждения спинного мозга.
Частичный или полный паралич тела может быть устранен как под воздействием внутренних регенеративных процессов (медленного восстановления нервных связей взамен утраченных), так и в результате работы над развитием компенсаторных механизмов и рефлекторной стимуляции мозга извне. В рамках этого направления реабилитации применяются методы кинезиотерапии. Речь идет о физической нагрузке пациента в объеме его функциональных возможностей как с использованием веса собственного тела, так и с применением отягощений и тренажеров. Совместно с кинезиотерапией ведется работа эрготерапевта, назначаются процедуры в рамках электротерапии, массаж. Все эти мероприятия направлены на приобретение пациентом навыков самообслуживания. В ходе занятий больной учится самостоятельно менять положение тела, садиться на кровати, вставать с нее, пересаживаться на коляску, ходить на костылях и пользоваться ортезами.
Крайне важна, так как любое ограничение привычных функций угнетающе действует на психику даже самых уравновешенных людей. Общение с психологом, концентрация на целях реабилитации и сохранение интереса к жизни помогают: с большей вовлеченностью участвовать в реабилитационных мероприятиях; стойко переносить болезненные или причиняющие дискомфорт лечебные манипуляции; сохранять оптимизм в общении с родными и друзьями; подстраиваться под условия жизни в посттравматический период; смиряться с необратимыми физиологическими изменениями и т.д.
Каждому человеку с ограниченными возможностями важно обрести независимость от окружающих — вернуть себе способность к самообслуживанию, домашним делам, в идеале — к привычной работе. Все это включает в себя работа эрготерапевта, который при помощи особых приспособлений и методик заново обучает своего подопечного действиям, которые в дальнейшем позволяют минимизировать зависимость от окружающих и вернуться к привычному образу жизни.
Часто спинальная травма означает невозможность сохранять былую активность, утрату профессиональных навыков или даже социальную изоляцию по причине несовершенства инфраструктуры за пределами квартиры больного (отсутствие пандусов, лифтов для инвалидов и т.д.). Специалисты реабилитационных центров вместе с пациентами продумывают меры по сохранению прежних социальных связей, осваиванию новой рабочей специальности, преодолению барьеров на улице, использованию автомобиля для передвижения и т.д.
Травма позвоночника, ее лечение и последствия вынужденной обездвиженности в раннем восстановительном периоде представляют собой серьезный удар по здоровью человека, поэтому качественная программа реабилитации в обязательном порядке включает в себя общеукрепляющие мероприятия, устранение факторов риска хронических заболеваний и профилактику заболеваний, косвенно связанных с основной патологией (например, ожирения, дыхательной недостаточности, проблем с пищеварением и т.д.).
Спинальная травма — испытание, которое тяжело пройти и больному, и его близким. Но мужество в борьбе со сложностями и надежда на лучший исход помогут пациенту сохранить самое ценное: возможность радоваться жизни и видеть цель, к которой хочется стремиться. Помните, что в неврологии есть много белых пятен, механизмы восстановления изучены далеко не до конца, поэтому даже самый мрачный диагноз не должен звучать как приговор. Упорство и оптимизм еще никогда не приводили в тупик, а значит, в наших интересах не терять присутствие духа и всегда надеяться на возвращение здоровья.
Повреждения спинного мозга
Основная задача ЛФК при травматическом повреждении позвоночника и спинного мозга сводится к нормализации двигательной активности больного или мобилизации компенсаторных возможностей.
Используют физические упражнения, направленные на стимуляцию произвольных движений конечностей: укрепление мышечного корсета, ослабление патологических реакций (ослабление спастического сокращения мышц конечностей и туловища, обучение навыкам бытового самообслуживания и передвижения).
Мероприятия по восстановлению нарушенных функций (сердечно-сосудистая и бронхолегочная системы, локомоторный аппарат) должны проводиться сразу после поступления больного в стационар, так как только в этом случае можно предотвратить угрожающие жизни осложнения.
Средства физической (физические упражнения, массаж, физиотерапевтические процедуры, рефлексотерапия) и социально-трудовой реабилитации увеличивают функциональные возможности и работоспособность сохранившихся элементов нервных клеток (в раннем восстановительном периоде) и наряду с этим способствуют развитию компенсаторных возможностей организма (особенно в позднем восстановительном периоде). При этом важны преемственность и этапность в лечении (стационар — поликлиника — реабилитационный центр — санаторное лечение в специализированных отделениях).
Немаловажное значение при разработке программ физической реабилитации для каждого из этих периодов и особенно для позднего периода травматической болезни спинного мозга имеет определение обратимости изменений в нем.
Согласно классификации, предложенной В. М. Угрюмовым (1964), в 1-ю группу входят больные, у которых после устранения сдавления спинного мозга хирургическим путем практически полностью восстанавливаются его функции. Функции спинного мозга восстанавливаются при систематической, строго дозированной тренировке.
Более многочисленную 2-ю группу составляют больные, у которых после устранения сдавления спинного мозга восстанавливается только часть его нарушенных функций. Компрессия спинного мозга у этих больных обусловлена арахноидитом в стадии фибринозных изменений, костной мозолью и костными отломками, металлическими инородными телами, эпидуральными рубцами (сочетание обратимых и необратимых, главным образом некомпенсируемых морфологических изменений спинного мозга и конского хвоста). У этих больных при помощи физической реабилитации восстанавливают и тренируют сох ранившиеся, но временно угнетенные функции спинного мозга, а также развивают приспособительные, компенсаторные механизмы.
В 3-ю группу входят больные с анатомическим или функциональным перерывом спинного мозга (наименее обратимые его изменения).
У этих больных физическая реабилитация направлена в основном на развитие приспособительных, заместительных функций.
Восстановление нарушенных функций при травмах спинного мозга обеспечивается теснейшей связью и взаимообусловленностью регенерации проводников спинного мозга, реституции и компенсации.
Регенерация проводников спинного мозга — структурно-функциональное восстановление целостности органа, в основе которого лежит способность к росту и размножению специфических элементов ткани. Повышение тонуса антигравитационных мышц у больных с полным перерывом спинного мозга, по-видимому, можно объяснить восстановлением связи между отрезками спинного мозга, так как этот тонус определяется супраспинальным контролем над гамма-мотонейронами.
Реституция — восстановление деятельности обратимо поврежденных структур. Это возможно вскоре после травмы, а также в позднем периоде травматической болезни спинного мозга, если эти проводники не функционировали из-за дистрофических процессов, развившихся в спинном мозге. Реституция не исключена в случаях частичного или почти полного нарушения проводимости по спинному мозгу (при условии его освобождения от компрессии). Усиленное функционирование, достигаемое применением физических методов лечения, является необходимым условием реституции.
Компенсаторное, заместительное развитие функций достигается компенсацией путем выполнения движения мышцами, обычно в нем не участвующими, а также развитием активности в мышцах, иннервированных дистальным отрезком спинного мозга.
При уточнении клинической формы повреждения спинного мозга следует различать четыре периода: острый (начальный), ранний, промежуточный и поздний.
Острый период длится 2–3 суток после травмы. Клинические проявления различных повреждений спинного мозга могут быть сходными вследствие того, что клиническая картина, в частности, полного нарушения проводимости спинного мозга в этом периоде может быть обусловлена спинальным шоком.
Ранний период продолжается последующие 2–3 недели. Как и в остром периоде, при разнообразных повреждениях позвоночника и спинного мозга может наблюдаться синдром полного нарушения проводимости, обусловленный спинальным шоком, нарушениями крово- и лимфообращения, отеком и набуханием спинного мозга.
Длительность промежуточного периода — 2–3 месяца. Сначала (5–6 недель после повреждения) исчезают явления спинального шока, обнаруживаются истинный характер и объем повреждения спинного мозга (его ушиб, частичное нарушение его целости или анатомический перерыв, гематомиелия и др.).
Эти периоды входят в госпитальный этап физической реабилитации больных с повреждением позвоночника и спинного мозга.
Поздний период продолжается с 3–4-го месяца до 2–3 лет после травмы. Восстановление функций спинного мозга зависит от тяжести его поражения и может происходить в течение 5–10 лет после повреждения. На этом этапе проводят санаторно-курортное долечивание больных.
ЛФК в раннем периоде травматической болезни спинного мозга. Относительно сроков назначения физических упражнений и массажа в комплексной терапии этих больных нет единого мнения. Считают, что целесообразно назначать ЛФК в подостром или позднем периоде травматической болезни спинного мозга. Вместе с тем известно, что уже через 2 недели после травмы (операции) развиваются дистрофические процессы, охватывающие главным образом интернейроны и синапсы на мотонейронах. К 6 месяцам они значительно углубляются, что проявляется нарушением рефлекторной деятельности. Дополнительные афферентные раздражения, например физические упражнения, массаж, вызывающие двигательные рефлексы, предотвращают развитие дистрофических процессов в нейронном аппарате спинного мозга. При отсутствии абсолютных противопоказаний рекомендуется назначать средства ЛФК (физические упражнения и массаж) не позднее чем на 2-й неделе после травмы позвоночника и спинного мозга.
Двигательный режим раннего периода — постельный. Проводят коррекцию положением туловища и третичных конечностей, тонизирующие физические упражнения (упражнения, активизирующие функцию дыхания и кровообращения, пассивные движения в суставах паретичных конечностей) и массаж.
С первых дней в занятиях значительное место занимают пассивные движения, так как в сочетании с массажем они понижают рефлекторную возбудимость, стимулируют деятельность соответствующих нервных центров. Способствуя сохранению эластичности суставно-связочного аппарата, пассивные движения предохраняют суставы от деформации, помогают активизации движений. В связи с этим их рассматривают как подготовительный этап в раннем периоде травматической болезни спинного мозга для выявления активного импульса к движениям впоследствии. При возникновении активного импульса к движениям все внимание обращают на условия, способствующие его закреплению. Даже при большой давности травмы и клинико-физиологическом подтверждении нарушения целости спинальных проводящих путей не исключено восстановление активных движений в парализованных конечностях в результате проведения нервного импульса по так называемым окольным внеспинальным путям и в первую очередь через пограничные симпатические стволы. С целью восстановления движений у таких больных целесообразно использовать упражнения с посылкой импульсов к движению.
Для снижения тонуса мышц в лечебной гимнастике применяют вспомогательные приемы, основанные на сочетании изолированных движений с определенными фазами дыхания, волевой релаксации мышц, введении дополнительных пауз для отдыха между упражнениями. Кроме того, используют упражнения для укрепления непаретичных мышц конечности.
Массаж направлен прежде всего на профилактику трофических расстройств и стимуляцию регенеративных процессов. У больных 1-й группы процедуры массажа начинают с сегментарно-рефлекторных воздействий на паравертебральные зоны иннервации спинномозговых сегментов пораженного отдела позвоночника. Применяют легкое поглаживание, растирание, разминание и вибрацию вне очага поражения. У больных 2-й группы используют сначала легкое поглаживание и растирание мышц паретичных конечностей.
ЛФК в промежуточном периоде травматической болезни спинного мозга. Наряду с ранее выполняемыми упражнениями в занятия вводят не только пассивные упражнения, охватывающие крупные суставы и мышечные группы, но и облегченные активные упражнения, выполняемые в различных исходных положениях (лежа на спине, на животе и на боку). Шире используют коррекцию положением и массаж. Общий массаж конечностей, спины и грудной клетки, избирательный массаж пораженных мышц и их антагонистов выполняют широкими штрихами.
В процессе процедур необходимо следить за начинающимся восстановлением движений парализованных мышц. Повышенная истощаемость поврежденных спинальных центров и всего нервно-мышечного аппарата не позволяет прибегать к чрезмерно форсированной тренировке. В конце промежуточного периода нужно дифференцировать методику физических упражнений и массажа в зависимости от характера развивающихся параличей. Дальнейшее применение физических упражнений и массажа у больных с вялыми параличами должно обеспечить повышение тонуса мышц, а при спастических параличах — его снижение, то есть понижение рефлекторной возбудимости спинного мозга и устранение спазма мышц с развитием компенсаторных двигательных механизмов.
При спастических поражениях мышц используют коррекцию положением, пассивные упражнения и поверхностный массаж, упражнения в активном расслаблении мышц, физические упражнения в водной среде. Показаны рефлекторная гимнастика и упражнения в воспитании опорной функции нижних конечностей.
Противопоказаны: упражнения, ведущие к сближению точек прикрепления спастических мышц или сопровождающиеся силовым напряжением (изометрические упражнения), а также те приемы массажа, которые повышают тонус мускулатуры. В ряде исследований показано, что раздражение кожи при массаже может облегчать вовлечение в реакцию мышц, лежащих под данным участком кожи, путем активации гамма-афферентов. Вместе с тем растяжение мышцы (редрессация) возбуждает мышечные веретена, что, в свою очередь, вызывает сокращение мышцы. Исходя из этого, можно полагать, что основную роль в вовлечении мышц, иннервированных дистальным отрезком спинного мозга, в активность играют мышечные и кожные рецепторы, импульсы с которых становятся пусковыми для мышечного сокращения. Например, многократное пассивное сгибание ноги в коленном суставе или ее подтягивание ведет к постепенной активации рецепторов четырехглавой мышцы бедра средней ягодичной мышцы, что вызывает сначала сокращение отдельных групп волокон, а затем всей мышцы. Эти вибрационные реакции легко возникают даже при слабом растяжении мышцы или сдвигании кожи над ней (при помощи приемов массажа). Последнее может быть обеспечено и определенным движением туловища больного.
Необходима последовательная активация отдельных участков тела и суставов конечностей, начиная с проксимальных. Далее в активность могут быть вовлечены новые мышечные группы благодаря раздражению их кожных или мышечных рецепторов. Это раздражение достигается сокращением первой вовлеченной в реакцию мышцы. Таково влияние сочетанного воздействия физических упражнений и приемов массажа.
Физические упражнения и массаж у больных с вялыми параличами служат биологическими факторами стимулирования восстановительных процессов и развития приспособительных заместительных механизмов. При воспитании двигательной функции нужно использовать сохранившиеся активные движения, которые выявляются различными путями: с попыткой выполнения необходимого движения в разных исходных положениях, с различной помощью, в водной среде и т. п. В процедуру включают пассивные упражнения, сопровождаемые посылкой импульсов к движению (идеомоторные упражнения), облегченные упражнения, с сопротивлением и дозированным отягощением, со сближением точек прикрепления паретичных мышц, выполняемые в исходном положении лежа, сидя, стоя на четвереньках.
Показан общий и сегментарный массаж, в том числе избирательный массаж пораженных мышц и их антагонистов: поглаживание (плоскостное и обхватывающее, прерывистое и непрерывистое), растирание (неглубокое, глубокое), штрихование, пиление, разминание (надавливание, валяние, пощипывание, сдвигание, легкое продольное разминание), вибрация (непрерывистая, поколачивание, похлопывание, сотрясение, потряхивание и встряхивание с малой амплитудой и в спокойном темпе, вибрационное поглаживание), массаж сухожилий паретичных мышц (поглаживание и растирание), массаж суставов, пораженных сегментов конечностей (поглаживание, растирание), массаж нервных стволов пораженных конечностей (поглаживание кончиками пальцев, продольное и поперечное растирание, непрерывистая вибрация кончиком пальца по ходу пораженного нерва).
Длительное вынужденное пребывание больных в постельном режиме приводит к резкому нарушению функций сердечно-сосудистой и бронхолегочной систем, вестибулярного аппарата, поэтому значительное место должны занимать упражнения, подготавливающие организм к значительным физическим нагрузкам, которые создаются только в вертикальном положении. Наконец, укрепление плечевого пояса, введение упражнений на координацию для непаретичной мускулатуры, расширяющих двигательные навыки больного, способствуют более благоприятному формированию компенсаторных механизмов.
При нарушении функции тазовых органов рекомендуется включение специальных упражнений, активизирующих крово- и лимфообращение в области малого таза, тренирующих движения в тазобедренных суставах, укрепляющих мышцы промежности, увеличивающих подвижность в поясничном отделе позвоночника.
Таким образом, в занятия следует включать не только специальные упражнения для паретичной мускулатуры, но и общеукрепляющие.
ЛФК в позднем периоде травматической болезни спинного мозга. Давность повреждения спинного мозга позволяет довольно отчетливо определить степень развившихся нарушений и тенденцию к дальнейшему восстановлению функций, их стабилизации или ухудшению (гипотрофия мышц, резкая деформация позвоночника, грудной клетки, порочное положение конечностей, выраженные контрактуры суставов, пролежни и др.).
Двигательный режим — свободный. Используются физические упражнения в гимнастическом зале, на тренажерных установках, в водной среде (упражнения без снарядов, со снарядами, с сопротивлением, на блоковых установках). Следует обращать внимание прежде всего на укрепление непаретичной мускулатуры, поскольку чем совершеннее и разностороннее будут тренировки мышечных групп, сохранивших иннервацию, тем доступнее станет выработка компенсаторных приспособлений. Исходное положение лежа, сидя и стоя. Движениям обучают в условиях, максимально приближенных к естественному осуществлению двигательного акта. В воспитании функции передвижения значительная роль принадлежит приводящим мышцам бедра, прямым и косым мышцам живота и длинным мышцам спины. Путем их дифференцированной тренировки, обучения движениям этих мышц, необходимым для шага, удается в какой-то степени компенсировать двигательный дефект.
Наиболее эффективна такая последовательность обучения ходьбе.
1. Занятия на специализированном столе с переменным углом расположения ложа.
2. Занятия на гимнастических матах в зале ЛФК.
3. Использование укороченных костылей.
4. Использование подвесных плоскостей и эластической тяги.
5. Ходьба между параллельными брусьями в зале ЛФК, в лечебном бассейне.
Для большей свободы самостоятельного передвижения при обучении ходьбе используют различные усложнения или препятствия: ходьбу по лестнице вверх и вниз, ходьбу с перешагиванием через лежащие на полу предметы различной высоты, ходьбу с ношей, ходьбу в темноте или с закрытыми глазами, падение и вставание.
Для оценки изменения двигательной активности, выработки навыков бытового самообслуживания и самостоятельного передвижения предложены следующие методические приемы.
Перемещение в постели: перемещение вправо-влево (с помощью, самостоятельно); поворот на живот (с помощью, самостоятельно); возможность сидеть на кровати с опущенными ногами (с поддержкой, без поддержки); умение причесаться, умыться, побриться и др.; умение пользоваться столовыми приборами, письменными принадлежностями, одеждой.
Перемещение вне постели: кровать — кресло-коляска — кровать (с помощью, самостоятельно); кровать — стул — кресло-коляска — стул — кровать (с помощью, самостоятельно); кресло-коляска — унитаз — кресло-коляска (с помощью, самостоятельно); кресло-коляска — ванна — кресло-коляска (с помощью, самостоятельно); передвижение на кресле-коляске (с помощью, самостоятельно) на 5–50 м и более; умение открывать и закрывать двери; умение пользоваться бытовыми приборами (плита, выключатели, оконные задвижки, дверные замки и др.).
Восстановительные процессы (регенерация, реституция и компенсация) обеспечивают определенную адаптацию организма больного к бытовой и профессиональной деятельности. Клиническое проявление этого приспособления называют компенсацией (О. Г. Коган, 1975).
Под оптимальной компенсацией понимают такое состояние, при котором больной способен передвигаться на значительное расстояние (более 250 м) самостоятельно или с помощью костылей, контролировать функцию тазовых органов, может освоить новую профессию.
Минимальная компенсация отмечается у больных, которые могут передвигаться только в кресле-коляске, нуждаются в постоянном уходе, так как могут только лежать или сидеть непродолжительное время. Трудовая и бытовая деятельность резко ограничена.
При неудовлетворительной компенсации больные лежат в постели, контроль функций тазовых органов резко нарушен, больные не в состоянии самостоятельно обслуживать себя.
Инвалидность резко изменяет жизненный стереотип больного, нарушает систему привычных социальных контактов, нередко наносит ощутимый ущерб личности. В этом случае занятия оздоровительной физкультурой и спортом (баскетбол в креслах-колясках, сидячий волейбол, элементы легкой и тяжелой атлетики, настольный теннис и др.) выступают не только как логическое продолжение медицинской реабилитации, но и как форма социальной деятельности, в основе которой лежат принципы гуманизма.
Данный текст является ознакомительным фрагментом.
Читайте также:


