Радикулит в нервных окончаниях



И еще один момент: не каждая боль в спине связана с корешковым синдромом, причиной могут быть иные ткани – мышцы, кости, суставы и т.д. В этом случае речь идет о дорсопатиях. Это группа заболеваний, основу которых составляют дегенеративно-дистрофические изменения самого позвоночника и окружающих его структур (мягких тканей).
Причины радикулита
Радикулопатия – это не заболевание, а неврологический синдром, группа специфических жалоб человека, возникающих при раздражении одного или нескольких корешков, отходящих от спинного мозга. Корешки строго соответствуют определенному позвонку, располагаясь непосредственно рядом с ним. Корешок отходит от спинного мозга в области небольшого межпозвоночного отверстия, которое окружают связки, сосудистые сплетения и определенные мышцы. Если есть изменения в любом из этих элементов (костных или мягких тканей), корешок может раздражаться или сдавливаться.
Соответственно, радикулопатия той или иной локализации и возникающий болевой синдром, связаны с расположением определенного корешка.
Почему же возникают симптомы радикулита, какие проблемы могут спровоцировать боль и дополнительные жалобы? Есть целый ряд факторов:
-
различные травмы в разных отделах спины (от шеи до крестца);
слабость мышц от малоподвижности и нетренированности;
гормональные, обменные расстройства, негативно влияющие на костные и связочные элементы, мышечный тонус;
возрастные процессы, связанные с дегенерацией и дистрофией (прогрессирование остеохондроза);
хронические воспалительные процессы;
различные типы нарушений осанки (искривления, как в форме горба, так и боковые отклонения);
осложнения поле операций на позвонках;
гравитационная нагрузка, тяжелый физический труд, подъем тяжестей;
врожденные или приобретенные аномалии в строении позвоночника;
опухолевые поражения в области позвонков и окружающих тканей;
резкое сужение спинномозгового канала и межпозвонковых в силу того, что позвонки смещаются с привычного места;

Обычно симптомы радикулита появляются по мере того, как формируются протрузии дисков или грыжевые выпячивания. Они образуются в той зоне межпозвонкового диска, которая наиболее истончена в области фиброзного кольца. Изначально, пока кольцо целое, образуются протрузии, при разрыве фиброзной оболочки образуется уже грыжа.
Выпячивание может давить на нервные корешки, которые проходят по бокам от позвоночника справа и слева. Изначально раздражаются только оболочки нервов, но если процесс не притормозить, постепенно будут сдавливаться все нервные корешки, что приводит к так называемой дискогеннойрадикулопатии.
Для корешкового синдрома типичны две стадии развития, и симптомы при них различаются.
Первая, или неврологическая стадия. Для нее типична повышенная чувствительность тканей в области пораженного корешка, периодическая резкая боль, защитное напряжение мышц, из-за чего люди часто вынуждены принимать неестественную позу. При давлении на определенные (паравертебральные) точки ощущается болезненность.
Самый типичный симптом для всех радикулопатий – это боль, но она может быть от слабой до значительной, когда практически невозможно пошевелить руками или ногами, согнуть спину.
Шейная радикулопатия проявляется острым болевым синдромом по утрам. Возникают болезненность шеи, отдающая в плечо и руку, головная боль, скованность шейных мышц и с их болезненностью, ощущение онемения, холодка или покалывание, ползания мурашек. Кожа в области поражения сухая и холодная, может шелушиться.
Что такое радикулит?
Радикулит или радикулопатия — это состояние, вызванное сдавлением корешка спинного мозга, и характеризующееся болью, онемением, покалываниями или слабостью по ходу защемлённого нерва. Радикулопатия может возникнуть в любом отделе позвоночника, но наиболее часто она возникает в поясничном и шейном отделах. Реже радикулопатия наблюдается в грудном отделе позвоночника. Защемление нерва в поясничном отделе называется поясничной радикулопатией. Также симптомы радикулопатии в поясничном отделе позвоночника принято называть ишиасом.
Ишиас — это термин, который применяется для обозначения любого вида боли, вызванного раздражением или защемлением седалищного нерва. Седалищный нерв является самым длинным нервом нашего тела. Он начинается на уровне таза, проходит по его задней стороне, доходит до ягодиц и по обеим ногам спускается в стопы.
Симптомы поясничного радикулита
Основным симптомом радикулита является боль, исходящая от поясничного отдела позвоночника и иррадиирующая в ягодицу или спускающаяся вниз по задней поверхности ноги. При радикулите пациент может ощущать дискомфорт практически в любой области по ходу защемлённого нерва, но наиболее вероятно боль будет идти от поясничного отдела позвоночника в ягодицу и заднюю часть бедра и голени.
Боль при радикулите варьируется от лёгкой до острой и даже мучительной. Иногда боль может быть похожа на интенсивное жжение или на удар током. Симптомы боли могут ухудшаться, когда Вы кашляете или чихаете, а также при длительном пребывании в сидячем положении. Обычно боль ощущается только с одной стороны тела.
Некоторые люди также испытывают онемение, покалывания или мышечную слабость в поражённой ноге или стопе. Вы можете ощущать боль в одной части ноги, а онемение — в другой.
Что делать при поясничном радикулите?
Лёгкие симптомы радикулита обычно проходят сами по себе. Обратитесь в врачу, если самостоятельные меры по облегчению боли не дают результата, а также если вы страдаете от острой боли, боль длится больше недели или симптомы со временем усиливаются. Обратитесь за экстренной медицинской помощью, если:
- у вас наблюдается внезапная острая боль в поясничном отделе позвоночника или ноге, а также онемение или слабость мышц в ноге;
- боль связана с тяжёлой травмой, например, с автомобильной катастрофой;
- у вас наблюдаются проблемы с контролированием мочеиспускания или дефекации (недержание мочи или кала).
Причины
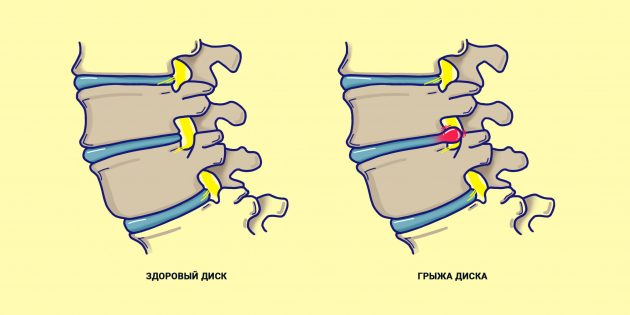
Одной из наиболее частых причин радикулита является грыжа межпозвонкового диска. Межпозвонковые диски расположены между каждой парой позвонков и выполняют функцию амортизаторов трения. Диск состоит из прочного внешнего слоя (фиброзного кольца) и мягкого гелеобразного содержимого (пульпозного ядра). Если внешняя оболочка диска ослабевает в результате возрастных изменений или после травмы, его содержимое может выйти наружу. Это и называется межпозвонковой грыжей диска.
Если какая-нибудь из пяти пар нервных корешков, формирующих седалищный нерв, защемляется межпозвонковой грыжей, то человек начинает чувствовать боль по ходу седалищного нерва. Боль при радикулите вызывается не только сдавлением нервного корешка, но и химическими веществами из пульпозного ядра, которые раздражают нервные корешки и вызывают воспаление.
Остеофиты — это костные разрастания по краям суставов. Они формируется в тех местах, где произошла дегенерация хряща (например, в результате артрита), и кость начинает тереться о другую кость. Формирование костных разрастаний — это попытка нашего организма защитить кости. Сами по себе остеофиты не причиняют боль, но, к сожалению, костные наросты могут защемлять близлежащие нервы, что приводит к возникновению боли.
При этом состоянии один позвонок соскальзывает поверх другого. Это деформирует спинномозговой канал и может привести к защемлению нервных корешков седалищного нерва.
У взрослых спондилолистез обычно наблюдается в нижней части поясничного отдела, например, четвёртый поясничный позвонок (L4) соскальзывает поверх пятого поясничного позвонка (L5). Как правило, спондилолистез является результатом дегенеративных изменений в позвоночнике.
Диагностика поясничного радикулита
Полная история болезни, включая обзор симптомом, и медицинский осмотр могут помочь вашему врачу установить причину радикулита. Например, он или она может провести тест с подъёмом прямой ноги. Врач медленно поднимет Вашу ногу и отметит, на каком уровне начинается боль. Этот тест помогает выявить защемлённые нервы и определить, имеются ли проблемы с межпозвонковыми дисками.
После консультации врач также может порекомендовать выполнение одного или нескольких диагностических исследований. Такие исследования могут включать:
- рентген при подозрении на перелом позвоночника;
- магнитно-резонансную томографию (МРТ) или компьютерную томография (при наличии противопоказаний к проведению МРТ) для создания полной картины состояния вашего позвоночника;
- исследование нервной проводимости/электромиографию для определения, насколько хорошо нервные импульсы проходят через седалищный нерв;
- миелограмму — исследование с использование контрастного вещества, которое вводится в спинномозговой канал с целью выявления проблем с позвонками или дисками (исследование проводится в развивающихся странах, где нет МРТ. Исследование может представлять опасность для пациента).
Лечение поясничного радикулита
Основными целями лечения при поясничном радикулите являются снижение болевого синдрома и увеличение подвижности позвоночника. Лечение обычно включает лимитированный отдых (на жёстком матрасе или на полу), вытяжение позвоночника (лучше безнагрузочное), различные виды массажа. Также пациенту могут рекомендовать выполнение комплекса лечебной гимнастики.
Лекарственные препараты. Обезболивающие и противовоспалительные препараты могут помочь уменьшить боль и скованность, тем самым увеличивая мобильность позвоночника. Существует множество нестероидных противовоспалительных препаратов, отпускаемых без рецепта, в состав которых обычно входит ибупрофен или напроксен. Однако, данные препараты не эффективны при межпозвонковой грыже, которая является самой частой причиной поясничного радикулита и могут вызвать целый букет гастроэнтероллогической патологии. Мы рекомендуем заменить лекарственную терапию гирудотерапией, которая не дает побочных действий и обладает противовоспалительным, рассасывающим и противоболевым действием.
Лечебная гимнастика. Целью физиотерапии является поиск упражнений, снижающих боль при ишиасе путём снижения давления на защемлённый нерв. Лечебная программа обычно включает упражнения на растяжку для увеличения подвижности скованных мышц и занятия аэробикой, в том числе, ходьбу.
Терапевт также может порекомендовать упражнения для укрепления мышц позвоночника, живота и ног.
Оперативное лечение. Операция может быть показана людям, не отвечающим на консервативное лечения и страдающим от прогрессирующих симптомов и сильной боли.
Варианты хирургии на позвоночнике включают:
- микродискэктомию. Эта процедура используется для удаления фрагмента повреждённого диска;
- ламинэктомия. Эта процедура заключается в удалении позвонковой дуги и тканей, вызывающих сдавление седалищного нерва.
Есть не подтвержденные статистикой данные , что йога и иглоукалывание могут помочь в борьбе с симптомами радикулита. Массаж также может помочь снять мышечный спазм, который часто наблюдается при радикулите.
Важно отметить, что операция на позвоночнике может быть сопряжена со многими рисками, в том числе, инфекции позвоночного канала, повреждения нервных корешков и кровотечения. Одним из последствий хирургии на позвоночнике может стать недержание мочи или кала. Тем не менее, описанные выше осложнения встречаются довольно редко. К сожалению, оперативное вмешательство не даёт никаких гарантий, что межпозвонковая грыжа не появится вновь. Перед операцией врач-нейрохирург расскажет Вам о всех возможных операционных и послеоперационных осложнениях. Новая межпозвонковая грыжа образуется после операции практически в каждом случае. Поэтому имеет смысл как можно раньше обратиться к врачу и использовать только консервативные методы лечения.
Осложнения поясничного радикулита
Хроническая (длительная) боль является наиболее частым осложнением не леченого радикулита. Если защемлённый нерв серьёзно повреждён, то это может привести к хронической мышечной слабости, в том числе, к провисающей стопе. При дальнейшем прогрессировании заболевания развивается синдром конского хвоста, который требует немедленного оперативного лечения.
Сразу скажем: это не болезнь, а всего лишь симптом.
Что такое радикулит
Откуда берётся радикулит
Чтобы разобраться, надо вспомнить, как устроен позвоночник Whats to know about radiculopathy? . Он представляет собой набор из 33–34 округлых косточек (позвонков), которые защищают спинной мозг от травм или иных повреждений. От спинного мозга к другим областям тела — тем же рукам, ногам — расходится целая сеть нервов. Часть нерва вблизи спинного мозга и позвонков называется корешком.
- шейный — включает в себя 7 позвонков;
- грудной — 12 позвонков;
- поясничный — 5 позвонков;
- крестцовый (область, соединяющая позвоночник с бёдрами) — 5 позвонков;
- копчиковый — 4–5 позвонков.
Эта система хорошо продумана и отлично работает. Но иногда случается так, что межпозвоночный диск по каким-то причинам начинает выпирать за пределы положенного ему места и давит на расположенный рядом корешок спинномозгового нерва. Это становится причиной воспаления, то есть радикулита.
Впрочем, давить на корешки могут и сами позвоночные кости, если они сместились или видоизменились. Есть и другие варианты.
Что может вызвать радикулит
Вот список Radiculopathy заболеваний и нарушений, которые чаще всего приводят к сдавливанию нервных корешков:
- Грыжа межпозвоночного диска. Это самая популярная причина. Грыжа может появиться из-за физической нагрузки (возможно, вы регулярно поднимаете что-то тяжёлое), травмы или лишнего веса.
- Сколиоз. При неправильной осанке также могут сдавливаться спинномозговые нервы.
- Дегенеративные изменения межпозвоночного диска (связанные, например, со старением).
- Компрессионный перелом позвоночника.
- Стеноз позвоночника. Так называют болезнь, при которой сужается позвоночный канал — тот самый, где пролегает костный мозг.
- Костные шпоры. Иногда костная ткань позвонков кое-где увеличивается в размерах. Такие шпоры могут сдавливать как спинной мозг, так и корешки спинномозговых нервов.
- Опухоли позвоночника.
- Остеоартрит или артрит позвоночника.
- Утолщение (окостенение) позвоночных связок.
- Диабет. В этом случае воспаление возникает из-за того, что нервные волокна недополучают крови.
- Синдром конского хвоста. Так называют повреждение нервного пучка, отходящего от нижнего отдела спинного мозга.
Как распознать радикулит
Самый очевидный симптом радикулита — острая и быстрая, простреливающая боль в спине. Признаки Radiculopathy, Whats to know about radiculopathy? могут отличаться в зависимости от того, в каком из отделов позвоночника расположен пострадавший нерв.
- Шейная радикулопатия проявляется болью в плече, верхней части спины или руке — неважно, левой или правой. Регулярные слабость, онемение, покалывание в пальцах одной из рук, а также усиливающаяся боль при повороте головы либо наклонах шеи тоже могут быть симптомами радикулита в этой области.
- Грудная радикулопатия встречается редко. Её признаки включают в себя жгучую или стреляющую боль в любом из рёбер, боку или животе, онемение и покалывание в этих областях. Этот вид легко спутать с осложнениями, вызванными опоясывающим лишаем, нарушениями со стороны сердца, желчного пузыря, других органов брюшной полости.
- Поясничная радикулопатия наиболее распространена. Она даёт о себе знать жгучей простреливающей болью в районе поясницы, болью и онемением в нижней части спины, бёдер, ягодиц, ног или ступней. Симптомы обычно усиливаются при длительном сидении или ходьбе.
Радикулит в крестцовом и копчиковом отделах встречается реже всего и в целом похож на поясничный.
Как лечить радикулит
Только вместе с врачом. Начните с визита к терапевту — он выслушает ваши жалобы на боль в спине и конечностях и при необходимости порекомендует узкого специалиста.
Чаще всего, чтобы поставить диагноз, достаточно описания симптомов и физического осмотра. Но иногда нужны рентген и электромиография (тест, выясняющий, как проводят сигналы нервные волокна).
Лечить радикулит врач будет исходя из того, какое именно заболевание или нарушение стало его причиной. Понятно, что назначения при сколиозе, опухоли и диабете отличаются. В некоторых случаях (например, при костных шпорах) не обойтись без хирургического вмешательства.
Но есть и общие рекомендации. Они включают в себя:
- Приём обезболивающих средств или миорелаксантов, чтобы снять боль. При выборе препарата доверьтесь лечащему врачу.
- Снижение веса. Доктор может порекомендовать диету или физическую нагрузку, которые помогут избавиться от лишних килограммов.
- Лечебная физкультура. Её основная цель — укрепить мышцы и не допустить излишней нагрузки на позвоночник. Не забывайте об упражнениях, которые снизят боль в спине.

Пояснично-крестцовый радикулит – самое распространенное осложнение остеохондроза с поражением межпозвоночного диска L5-S1. Лечение патологии занимается невролог или вертебролог. Эти доктора обладают всеми необходимыми знаниями для постановки точного диагноза и разработки индивидуального курса лечения для каждого пациента.
Узнать больше информации про симптомы и лечение радикулита пояснично-крестцового отдела позвоночника можно в предлагаемой статье. Здесь рассмотрены основные причины развития данного заболевания, способы его ранней диагностики и проведения эффективного лечения.
Радикулит пояснично-крестцового отдела является осложнением дегенеративного дистрофического разрушения межпозвоночного диска. Он состоит из плотного фиброзного кольца, внутри которого располагается пульпозное ядро. Данное образование призвано обеспечивать защиту корешковых нервов, которые отходят от спинного мозга через фораминальные отверстия в телах позвонков. Корешковые нервы отвечают за иннервацию отдельных участков тела. Корешковый нерв L5, распадаясь на отдельные ветви, обеспечивает иннервацию мягких тканей голени, стопы, пальцы ног. При его повреждении могут возникать плотные отёки в области голени и коленного сустава, боли в лодыжках, постепенно развивается плоскостопие за счет нарушения функции мышечного свода стопы. Корешковые нерв S1 отвечает за иннервацию бедренных костей и области ягодицы. При его поражении появляются боли в крестце, возрастет риск развития деформирующего остеоартроза тазобедренного сустава, может возникать асептический некроз головки бедренной кости.
Острый пояснично-крестцовый радикулит возникает по причине первичных дегенеративных изменений. Они источают фиброзное кольцо межпозвоночного диска, снижают его высоту. В результате непривычной физической нагрузки может произойти ущемление нервного волокна. Оно воспаляется. Появляется сильная боль, которая иррадиирует в область таза, паха, бедро, голень и стопу.
Хронический пояснично-крестцовый радикулит — это постоянно присутствующие тупые боли в области поясницы, отдающие в ногу и паховую область. Сопровождаются различными неврологическими проявлениями, такими как ощущение онемения в определённых областях, снижение температуры кожных покровов, парестезии, снижение мышечной силы и т.д. Является сопутствующим состоянием при протрузии и экструзии межпозвоночного диска L5-S1.
Вопрос о том, что такое радикулит и как его можно безопасно и эффективно лечить часто задают пациенты в кабинете врача вертебролога или невролога. Радикулит — это осложнение длительно протекающего остеохондроза. Иногда он может стать результатом действия различных травм, роста опухолей или искривления позвоночника.
Несколько лет назад считалось, что пояснично-крестцовый радикулит – это удел пожилых людей, которые всю жизнь проработали на тяжелом производстве. В настоящее время это скорее миф, чем реальность. Радикулит пояснично-крестцового отдела позвоночника диагностируется у пациентов в возрасте 20 – 26 лет. К 30 годам примерно 80 % современного городского населения уже имело в анамнезе более 1-го случая развития радикулита.
В большей степени патологическому изменению межпозвоночного диска L5-S1 подвержены женщины. У них первичные дегенеративные процессы здесь запускаются в процессе вынашивания беременности. При росте плода происходит изменение осанки, позвонки поясничного и крестцового отделов меняют свое место положения, смещаются кзади. В процессе родовой деятельности может произойти нарушение целостности окружающего связочного и сухожильного аппарата. Все это негативно сказывается на состоянии фиброзного кольца межпозвоночного диска. В дальнейшем без правильно проведенной послеродовой реабилитации диск разрушается, развивается дегенеративное дистрофическое заболевание позвоночника (остеохондроз), осложненное протрузией, экструзией, грыжей диска и радикулитом.
У мужчин радикулит пояснично-крестцового отдела позвоночника часто развивается при тяжелом физическом труде, увлечении тяжелой атлетикой и т.д. У представителей сильного пола первые признаки дегенерации хрящевой ткани позвоночного столба появляются позже, чем у женщин, примерно в возрасте 30 – 32 лет.
Что такое радикулит пояснично-крестцового отдела позвоночника
Для начала давайте разберемся в вопросе о том, что такое радикулит пояснично-крестцового отдела позвоночника и почему он развивается. Итак, радикулит в точном переводе с латинского означает воспаление корешкового нерва. Почему возникает это воспаление? По ряду причин:
- воздействие компрессионного давления тел позвонков при снижении физиологической высоты межпозвоночных дисков (протрузия);
- избыточное напряжение мышц поясницы при остеохондрозе с компенсаторной целью;
- смещение тела позвонка при ослаблении связочного аппарата и снижении высоты межпозвоночного диска;
- искривление позвоночника;
- нарушение осанки, при котором происходит неравномерное распределение амортизационной нагрузки, особенно опасно изменение глубины физиологических изгибов позвоночника;
- выход пульпозного ядра в виде грыжи – его белки оказывают раздражающее воздействие на окружавшие ткани, в нервное волокно корешковых нервов в том числе.
При воспалении корешкового нерва наблюдается нарушение процесса иннервации тех отделов, за которые он отвечает. Болевой синдром иррадиирует по ходу нервного волокна, может достигать стопы, передней брюшной стенки, области паха.
Причины дискогенного или вертеброгенного пояснично-крестцового радикулита
Дискогенный пояснично-крестцовый радикулит – это воспаление корешкового нерва при разрушении или снижении высоты межпозвоночного диска. Вертеброгенный пояснично-крестцовый радикулит – это воспаление, спровоцированное различными дегенеративными и воспалительными процессами, протекающими в позвоночном столбе.
- Основные причины развития пояснично-крестцового радикулита:
- искривление позвоночника и нарушение осанки;
- неправильная постановка стопы (плоскостопие или косолапость);
- травмы спины (компрессионные перелом, трещины тел и остистых отростков позвонков, растяжение и разрывы связочной и сухожильной ткани, вывихи, смещения и т.д.);
- опухоли позвоночника и спинного мозга;
- инфекции, такие как туберкулез, клещевой энцефалит, полиомиелит и т.д.;
- избыточная масса тела, создающая повышенную нагрузку на спину и позвоночный столб;
- отсутствие регулярных достаточных физических нагрузок на мышцы спины;
- тяжелый физический труд и увлечение тяжелой атлетикой;
- деформирующий остеоартроз тазобедренного, коленного или голеностопного сустава.
Очевидная причина развития радикулита – остеохондроз. Это дегенеративное дистрофическое заболевание приводит к тому, что у пациента начинает обезвоживаться фиброзное кольцо межпозвоночного диска. Оно утрачивает свою эластичность и способность к обеспечению защиты корешкового нерва. В результате длительного течения остеохондроза возникает радикулит как осложнение. Его часто ошибочно принимают за обострение остеохондроза и проводят соответствующее лечение. Это нервная тактика. Радикулит следует лечить дополнительно к остеохондрозу, поскольку при нем помимо хрящевой ткани межпозвоночного диска затрагиваются еще и корешковые нервы. Их также следует восстанавливать.
Клинические симптомы пояснично-крестцового радикулита
Первые симптомы пояснично-крестцового радикулита включают в себя локальные и удаленные проявления. К локальным признакам относится:
- боль в области воспаление корешкового нерва (в проекции межпозвоночного диска L5-S1);
- напряжение окружающих мышц каркаса спины;
- болезненность при пальпации остистых отростков;
- скованность движений;
- покраснение и повышение температуры кожных покровов в области поясницы;
- отечность окружающих мягких тканей.
К удаленным признакам относятся неврологические проявления компрессии и воспаления корешкового нерва:
- ощущение онемения по ходу поражённого нервного волокна;
- снижение уровня кожной чувствительности;
- распространение боли острого, жгучего или стреляющего характера по ягодичной, бедренной области, голени, стопе;
- парестезии (ощущение ползающих мурашек).
В остром периоде нарушается работа вегетативной нервной системы. У пациента появляется повышенное потоотделение, общая слабость, сонливость, апатия, учащенное сердцебиение. Затем возникает ощущение мышечной слабости в нижней конечности на стороне поражение корешкового нерва. При отсутствии полного проведения моторного или сенсорного импульса по воспаленному нерву может развиваться спастический паралич нижней конечности.
Клинические симптомы пояснично-крестцового радикулита у женщин могут дополняться болями внизу живота, спазмами при мочеиспускании, синдромом гиперактивного мочевого пузыря, запорами и т.д.
Перед тем, как лечить пояснично-крестцовый радикулит
Крайне важно перед тем, как лечить пояснично-крестцовый радикулит, провести полную клиническую дифференциальную диагностику и отыскать причину воспаления корешкового нерва. До тех пор, пока не будет устранена причина, проводить лечение будет бесполезно. Даже при успешном проведении терапии в скором времени у пациента появится рецидив заболевания.
Диагностика начинается с посещения врача невролога или вертебролога. Он проводит осмотр и назначает рентгенографический снимок. На нем могут быть видны дегенеративное дистрофические изменения, смещение тела позвонка, искривление позвоночника, разрастание остеофитов, трещины и переломы. Если этого недостаточно для постановки точного диагноза, то необходимо провести МРТ обследование. На данном снимке видно фактическое состояние всех тканей, включая хрящевые, связочные, сухожильные, мышечные волокна. Можно исключить опухоли, грыжи, рубцовые деформации и инфекции.
Опасность медикаментозного лечения
Медикаментозное лечение пояснично-крестцового радикулита не только малоэффективно, но и представляет собой серьезную опасность для здоровья человека. В настоящее время отсутствуют эффективные фармаколочгеиские препараты, способные восстановить структуру поврежденного нервного волокна. Более того, отсутствуют фармакологические средства, которые позволили бы эффективно вылечить причину радикулита – остеохондроз.
Обычно пациенту назначается комплекс, включающий в себя миорелаксанты, нестероидные противовоспалительные препараты, поливитаминные средства, хондропротекторы. Применять из всего этого разнообразия можно только витамины группы B, поскольку они действительно могут оказывать положительное влияние на состояние корешковых нервов. Все остальные препараты частично бесполезны, частично опасны.
Наибольшую опасность представляет собой применение нестероидных противовоспалительных препаратов с обезболивающей целью. Таким образом человек снимает болевой синдром и продолжает оказывать физическую нагрузку на и без того поврежденный межпозвоночный диск. Никакого лечебного эффекта эти средства не дают, напротив, ускоряют процесс распада хрящевой ткани фиброзного кольца межпозвоночного диска.
Миорелаксанты купируют напряжение мышечного волокна. Тем самым усугубляют ситуацию, поскольку напряженные мышцы компенсируют чрезмерную амортизационную нагрузку, оказываемую на поврежденные хрящевые диски. Усугубляется течение радикулита.
Хондропротекторы обладают потенциалом восстанавливающего лечебного эффекта на хрящевую ткань. Но для получения положительного результата необходимо вводить их непосредственно в очаг патологической деформации. При внутримышечном введении или при приеме в виде таблеток они не проникают в поврежденные места межпозвоночных дисков, поскольку нарушение диффузного питания – это и есть основная причина остеохондроза и осложняющего его радикулита.
Лечение радикулита пояснично-крестцового отдела позвоночника
Начинать лечение радикулита пояснично-крестцового отдела позвоночника следует с поиска и устранения его причины. Самое эффективное на сегодняшний день лечение радикулита пояснично-крестцового отдела – это сочетание методов мануальной терапии, тракционного вытяжения, иглоукалывания, физиотерапии и лечебной гимнастики.
При лечении радикулита пояснично-крестцового отдела позвоночника:
- массаж и остеопатия позволяют восстановить нарушенную микроциркуляцию лимфатической жидкости и крови, улучшить проницаемость и эластичность мягких паравертебральных тканей, снять избыточное мышечное напряжение;
- рефлексотерапия запускает процесс естественной регенерации поврежденных хрящевых тканей;
- лечебная гимнастика и кинезиотерапия укрепляют мышечный каркас спины и поясницы, запускают процесс диффузного питания межпозвоночных дисков;
- тракционное вытяжение позвоночного столба позволяет восстановить нормальные размеры межпозвоночных промежутков, устранить давление с корешковых нервов;
- физиотерапия и лазерное воздействие ускоряют процесс выздоровления.
Курс лечения всегда разрабатывается индивидуально. Не стоит в этом деле опираться на знания, полученные в сети интернет. Обратитесь за помощью к опытному вертебрологу или неврологу Доктор проведёт осмотр и разработает индивидуальный план лечения.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:


