Как по польски радикулит
Сразу скажем: это не болезнь, а всего лишь симптом.
Что такое радикулит
Откуда берётся радикулит
Чтобы разобраться, надо вспомнить, как устроен позвоночник Whats to know about radiculopathy? . Он представляет собой набор из 33–34 округлых косточек (позвонков), которые защищают спинной мозг от травм или иных повреждений. От спинного мозга к другим областям тела — тем же рукам, ногам — расходится целая сеть нервов. Часть нерва вблизи спинного мозга и позвонков называется корешком.
- шейный — включает в себя 7 позвонков;
- грудной — 12 позвонков;
- поясничный — 5 позвонков;
- крестцовый (область, соединяющая позвоночник с бёдрами) — 5 позвонков;
- копчиковый — 4–5 позвонков.
Эта система хорошо продумана и отлично работает. Но иногда случается так, что межпозвоночный диск по каким-то причинам начинает выпирать за пределы положенного ему места и давит на расположенный рядом корешок спинномозгового нерва. Это становится причиной воспаления, то есть радикулита.
Впрочем, давить на корешки могут и сами позвоночные кости, если они сместились или видоизменились. Есть и другие варианты.
Что может вызвать радикулит
Вот список Radiculopathy заболеваний и нарушений, которые чаще всего приводят к сдавливанию нервных корешков:
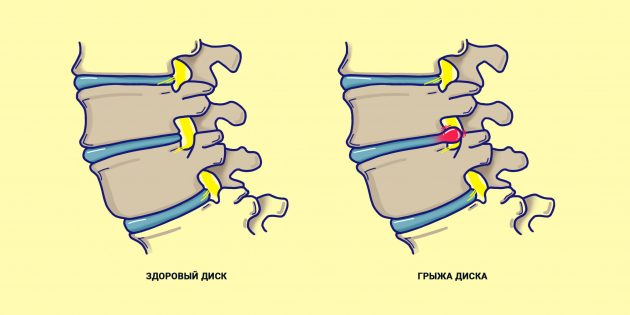
- Грыжа межпозвоночного диска. Это самая популярная причина. Грыжа может появиться из-за физической нагрузки (возможно, вы регулярно поднимаете что-то тяжёлое), травмы или лишнего веса.
- Сколиоз. При неправильной осанке также могут сдавливаться спинномозговые нервы.
- Дегенеративные изменения межпозвоночного диска (связанные, например, со старением).
- Компрессионный перелом позвоночника.
- Стеноз позвоночника. Так называют болезнь, при которой сужается позвоночный канал — тот самый, где пролегает костный мозг.
- Костные шпоры. Иногда костная ткань позвонков кое-где увеличивается в размерах. Такие шпоры могут сдавливать как спинной мозг, так и корешки спинномозговых нервов.
- Опухоли позвоночника.
- Остеоартрит или артрит позвоночника.
- Утолщение (окостенение) позвоночных связок.
- Диабет. В этом случае воспаление возникает из-за того, что нервные волокна недополучают крови.
- Синдром конского хвоста. Так называют повреждение нервного пучка, отходящего от нижнего отдела спинного мозга.
Как распознать радикулит
Самый очевидный симптом радикулита — острая и быстрая, простреливающая боль в спине. Признаки Radiculopathy, Whats to know about radiculopathy? могут отличаться в зависимости от того, в каком из отделов позвоночника расположен пострадавший нерв.
- Шейная радикулопатия проявляется болью в плече, верхней части спины или руке — неважно, левой или правой. Регулярные слабость, онемение, покалывание в пальцах одной из рук, а также усиливающаяся боль при повороте головы либо наклонах шеи тоже могут быть симптомами радикулита в этой области.
- Грудная радикулопатия встречается редко. Её признаки включают в себя жгучую или стреляющую боль в любом из рёбер, боку или животе, онемение и покалывание в этих областях. Этот вид легко спутать с осложнениями, вызванными опоясывающим лишаем, нарушениями со стороны сердца, желчного пузыря, других органов брюшной полости.
- Поясничная радикулопатия наиболее распространена. Она даёт о себе знать жгучей простреливающей болью в районе поясницы, болью и онемением в нижней части спины, бёдер, ягодиц, ног или ступней. Симптомы обычно усиливаются при длительном сидении или ходьбе.
Радикулит в крестцовом и копчиковом отделах встречается реже всего и в целом похож на поясничный.
Как лечить радикулит
Только вместе с врачом. Начните с визита к терапевту — он выслушает ваши жалобы на боль в спине и конечностях и при необходимости порекомендует узкого специалиста.
Чаще всего, чтобы поставить диагноз, достаточно описания симптомов и физического осмотра. Но иногда нужны рентген и электромиография (тест, выясняющий, как проводят сигналы нервные волокна).
Лечить радикулит врач будет исходя из того, какое именно заболевание или нарушение стало его причиной. Понятно, что назначения при сколиозе, опухоли и диабете отличаются. В некоторых случаях (например, при костных шпорах) не обойтись без хирургического вмешательства.
Но есть и общие рекомендации. Они включают в себя:
- Приём обезболивающих средств или миорелаксантов, чтобы снять боль. При выборе препарата доверьтесь лечащему врачу.
- Снижение веса. Доктор может порекомендовать диету или физическую нагрузку, которые помогут избавиться от лишних килограммов.
- Лечебная физкультура. Её основная цель — укрепить мышцы и не допустить излишней нагрузки на позвоночник. Не забывайте об упражнениях, которые снизят боль в спине.

Пояснично-крестцовый радикулит определяется, как набор признаков, которые возникают при повреждении корешков спинного мозга. Этот процесс патологический, боли в пояснице имеют вторичный характер.
Поясной радикулит – это последствие поражений тканей позвоночника. В тот момент, когда межпозвоночные диски не могут получить питание в достаточном количестве, среди их тканей постепенно происходят изменения дистрофического типа – протрузии. При этом процессе значительно ослабевают соединительнотканные тяжи. Для предотвращения сдвига позвонков, края обрастают костными наростами – остеофитами.
Смещенные диски вместе с тканями, раздраженными остеофитами, давят на нервные окончания. Так возникает отдающий в разные конечности тела болевой синдром.
Что это такое?
Радикулит – это воспаление нервных корешков, входящих в межпозвоночные отверстия. Радикулит появляется внезапно, а боль настолько сильная, что её невозможно представить, не испытав на себе. В 95% случаев радикулит является последствием остеохондроза, в остальных 5% — результат травм, грыжи, износа и деформации позвоночного столба и межпозвонковых дисков. В группе риска такой болезни находятся люди, которые занимаются спортом, которые ведут сидячий образ жизни.
Радикулит может быть острым – появиться внезапно, как последствие травмы или перенапряжения, и после своевременного лечения человек надолго забывает о нем, или хроническим. Последняя форма возникает со временем, по причине игнорирования болезни.
Причины развития
Радикулит не является отдельным заболевание, а это лишь последствия более серьезных проблем со здоровьем. Именно поэтому на его появление может влиять множество факторов. Радикулит появляется из-за воспаления или повреждения нервных окончаний, находящихся в спинном мозге. Все эти нервные корешки отвечают за правильное движение и координацию всего тела. Как только их работа нарушается, то возникает резкая боль, которая может приобрести хронический характер.
Причин появления радикулита много, медики выделяют основные:
- малоподвижный образ жизни;
- большая физическая нагрузка на позвоночник;
- межпозвоночные грыжи;
- появление костных наростов на поверхности позвоночника;
- онкологические заболевания;
- артрит;
- изменение позвоночника провоцируют заболевания внутренних органов, таких как сердечно-сосудистая и мочеполовая система;
- перенесенная стрессовая ситуация;
- поднятие тяжелых предметов;
- нарушение обмена веществ;
- гормональный сбой;
- слабость мышечной системы;
- инфекционные заболевания (ГРИПП, ОРЗ);
- чрезмерное употребление соли.
Очевидно, что причин появления радикулита много, поэтому важно прилагать усилия, чтобы избежать появления недуга.
Основные рефлекторные синдромы пояснично-крестцового воспаления спинномозговых корешков — это люмбаго, люмбоишиалгия, синдром грушевидной мышцы, а также периартроз голеностопных, тазобедренных, коленных суставов.
Люмбалгия возникает на фоне переохлаждения, тряской езды, длительной неудобной позы, значительной физической нагрузки. Симптомом люмбалгии будет тупая ноющая боль, которая градирует при смене положения тела (ходьбе, сидении, сгибании). Боль может иррадиировать в ногу или ягодицу. Отмечается болезненность во время пальпации межостистых связок и остистых отростков в области поражения. При наклоне вперед мышцы спины больного резко напрягаются, а при наклоне назад боль устраняется. Рефлексы с сухожилий пяток и коленные рефлексы сохранены. Зачастую процесс имеет подострый либо хронический характер течения.
При люмбоишиалгии развивается глубинная компрессионная боль в области сустава и ягодицы, иррадиирущая в ногу. Боль может нарастать при чихании, кашле, перемене положения тела. Помимо этого больные ощущают жар или зябкость в ноге. При пальпации данных участков отмечается болезненный нейроостеофиброз, в процессе прощупывания мышечной ткани диагностируются образования плотной консистенции, не имеющие четких границ.
Клиническим признаком ишиалгии при этой форме радикулита выступает боль, локализирующаяся в области седалищного нерва, а также мышечная гипотрофия со снижением ахиллова рефлекса. Аналогичная симптоматика может свидетельствовать о другом заболевании — неврите седалищного нерва, отличительной особенностью данного заболевания является характер болей, поскольку при ишиасе они резкие, приступообразные, жгучие, сопровождаются вынужденным положением (как правило, на боку с согнутой ногой).

Симптомы радикулита
Из обширного списка симптомов заболевания можно выделить основные три:
- Болевой синдром. Тупые или острые боли могут отдавать в различные части тела, связанные нервными волокнами с пораженным участком позвоночника.
- Снижение чувствительности. Повреждение нервных окончаний вызывает частичное онемение, жжение или покалывание в тканях.
- Мышечная слабость. Физиологические изменения нервной ткани ведет к прерывистости проведения нервных импульсов, что нарушает нормальную работу мышц, вплоть до полной атрофии.
Другие признаки радикулита
- изменение походки, скованность, неуверенность в движениях;
- самопроизвольное сгибание коленного сустава, когда человек пытается лечь или сесть;
- снижение чувствительности в области воспаления;
- ощущения покалывания и жжения в мягких тканях рядом с областью поражения;
- повышенное потоотделение;
- бледность кожных лицевых покровов;
- ослабление мускульных волокон;
- усиление болевого синдрома по ночам;
- головокружение;
- снижение слуха;
- ухудшение работы зрительного аппарата;
- сбои в работе желудочно-кишечного тракта, мочеполовой и сердечно-сосудистой систем.
Боль при радикулите имеет очень разнообразные характеристики — это и хронические тянущие, ноющие боли, и жгучий непереносимый болевой синдром, из-за которого пациент практически обездвижен. Боль значительно изменяет мышечный тонус шеи, спины и поясницы. Пациент непроизвольно стремится к положению, в котором болевые ощущения минимизированы. Человек может передвигаться в полусогнутой позе, поворачиваться в сторону или наклоняться.
- Острая боль в копчике и пояснице, при наклонах, поворотах, приседаниях и прочих динамических и статических нагрузках.
- Резкое усиление боли во время чихания, кашля и других непроизвольных напряжениях в пояснично-крестцовом отделе.
- Скованность движений корпуса и нижних конечностей.
- Невозможность согнуть пальцы на ногах или приподняться на носок стопы.
Продолжительность острого периода радикулита зависит от патологии, вызвавшей воспаление корешка спинного мозга, и от правильности принятых терапевтических мер. Среднестатистический показатель длительности симптомов поясничного радикулита составляет 7-10 дней, в соответствии с применяемыми средствами от боли в пояснице.
Диагностика
Лечение радикулита входит в компетенцию врача невропатолога. Но если течение болезни осложнено травмами, межпозвоночными грыжами или носит дискогенную природу, может потребоваться вмешательство более узких специалистов, таких как:
- травматологи-ортопеды;
- вертебрологи;
- нейрохирурги.
Чтобы установить точный диагноз, необходимо провести медицинское обследование, включающее ряд процедур:
- Уточнение симптоматики — определение интенсивности и характерных отличий болевого синдрома, его продолжительности, наличие нарушений чувствительности.
- Физическое обследование — позволяет установить амплитуду движений и силу мышц в настоящий момент времени.
- Неврологическое обследование — проверяются рефлекторные реакции пациента, активность и чувствительность различных участков тела.
- Рентгенография — дает полную картину, имеющих место, дегенеративных процессов.
- КТ, МРТ — позволяют точно определить степень компрессионного воздействия на нервные корешки.
- ЭМГ — визуализирует характер и объемы повреждений нервных волокон.
После выявление всех симптомов поясничного радикулита, назначается лечение, медикаментозное и с применением различных современных терапевтических технологий.
Осложнения
Осложнения при радикулитах встречаются редко, но при несвоевременной диагностике и лечении, при длительном сдавлении нервных корешков, нарушении нервной трофики (питания) и замедлении кровообращения наиболее часто развиваются:
- Ишемия и инфаркт спинного мозга.
- Воспаление мозговых оболочек – спинномозговой эпидурит или арахноидит спинного мозга.
- Гемипарез или парапарез (частичный паралич конечностей).
- Атрофический паралич – развивается в результате длительного сдавления спинномозгового нерва и нарушения иннервации конечностей.
Лечение радикулита
У взрослых лечение радикулита представляет собой комплекс медикаментозных и физиотерапевтических процедур, направленных не только на устранение болевых ощущений, но и на восстановление нормального функционирования позвонков.
Терапия заболевания должна осуществляться в щадящих для больного условиях. При лечении радикулита ему необходимо обеспечить покой. Место, на котором он лежит не должно прогибаться, поэтому под него кладут жесткий щит. Пациенту следует ограничить движения того места позвоночника, где произошло воспаление корешка спинного мозга. Для этого врач может порекомендовать жесткий фиксирующий корсет, но носить его можно не более 3 часов в день.
Для уменьшения болевого синдрома пациентам назначают курс нестероидных противовоспалительных препаратов. Если боли характеризуются повышенной интенсивностью, обезболивающие средства вводят внутримышечно, если слабой – используют свечи или таблетированные формы лекарств. В больнице для купирования болевого синдрома врач может осуществить новокаиновую блокаду поврежденного нерва.
Эффективны в лечении радикулита и местные методы, которые включают в себя использование перцового пластыря, противовоспалительных и разогревающих мазей с эфирными маслами, пчелиным и змеиным ядом.
В стационарных или амбулаторных условиях больному могут назначить иглорефлексотерапию и физиотерапевтические процедуры. После купирования болевого синдрома иногда требуется вытяжение позвоночника. Данная процедура выполняется исключительно в условиях стационара квалифицированным специалистом.
Особое внимание хотелось бы уделить вопросу мануальной терапии, которая очень эффективна при лечении радикулитов. Перед назначением мануальной терапии обязательны консультация невролога и рентгенологическое обследование. Лечение мануальными методами категорически противопоказано при наличии большой грыжи межпозвонкового диска, поскольку во время процедуры возможен ее отрыв.
Диета и питание
Питание при радикулите должно быть дробным, многоразовым. Рацион питания составляют следующие продукты:
- Нежирные сорта рыбы и мяса
- Овощи и фрукты
- Продукты, которые содержат клетчатку
- Крупы – гречка, рис, перловка
- Бобовые: фасоль, горох.
- Необходимо употреблять в течение дня достаточное количество жидкости.
Не рекомендуется: сало, жирные сорта мяса и рыбы, сдоба, сладости, копченые изделия. Питание всухомятку не допускается. Людям, страдающим радикулитом или попадающим в группу риска, рекомендуется вести активный образ жизни.

Профилактика
В качестве профилактики радикулита рекомендуют проводить лечебную гимнастику (только не в период обострения). Это необходимо для укрепления мышц, которые снимут излишнюю нагрузку с позвоночника, создадут естественный мышечный корсет. Благоприятно для позвоночника плавание, но в этом случае необходимо избегать переохлаждения и резких движений. Целесообразна борьба с лишним весом, который увеличивает давление на позвонки. Тяжелую физическую работу лучше выполнять в корсете, стараться не поднимать тяжестей, не пребывать долго в наклонном положении.
Также важно следить за осанкой и правильным питанием. Прежде всего –уменьшить в рационе количество соли, увеличить поступление клетчатки (употреблять больше сырых овощей, свежих салатов). Готовить лучше на пару, избегая жирного, жареного, острого. Сладкое, кофе и крепкий чай по возможности тоже следует исключить. Полезен чеснок, сок лимона, бананы. Иногда радикулит обостряется из-за нехватки в организме витамина B12 – его и другие пищевые добавки желательно добавить в рацион.
Прогноз
Благоприятный прогноз возможен в случае своевременной диагностики и развернутого лечения, включающего все возможные направления.
Только при таком подходе можно ожидать выздоровления, не опасаясь рецидивов. В случае развития ишемии и, как следствие, инфаркта спинного мозга невозможно прогнозировать полное выздоровление, так как последствием таких осложнений зачастую становятся нарушение двигательной и чувствительной функций организма.
Пояснично-крестцовый радикулит представляет собой группу неврологических симптомов, возникновение которых связано с воспалением или зажатием корешка спинного мозга поясничного отдела позвоночника.
Чаще всего патология встречается у лиц старше 30 лет. Поскольку поясничный сегмент, состоящий из пяти позвонков, является самым подвижным и испытывает наибольшие нагрузки, то заболевание является достаточно распространенным.
Для того чтобы уменьшить боль при радикулите, пациент часто принимает защитную позу. Он может лежать, подложив подушку под живот, или сидеть, подогнув одну ногу. Также может меняться походка: человек старается уменьшить нагрузку на конечность, в которую отдает боль, поэтому он прихрамывает.
Причины
Спровоцировать возникновение радикулита могут пороки развития, дегенеративные заболевания опорно-двигательного аппарата или серьезные физические нагрузки.
К наиболее частым причинам развития пояснично-крестцового радикулита относят:
- межпозвоночные грыжи. Они становятся причиной смещения пульпозного ядра и разрыва фиброзного кольца, что приводит сдавливанию спинномозговых корешков и появлению воспалительного процесса, сопровождающегося симптомами радикулита;
- остеохондроз. Дегенерация межпозвоночных дисков способствует изменению размеров отверстий, через которые проходят корешки спинного мозга. При длительном течении болезни на позвонках образуются костные наросты (остеофиты), сдавливающие корешки, а присоединившийся воспалительный процесс приводит к развитию отека, что усиливает болевые ощущения;
- травмы позвоночника. Ушибы и переломы способствуют появлению деформации и рубцов, которые в свою очередь становятся причиной сдавливания спинномозговых корешков;
- новообразования в области позвоночного столба. Причиной появления симптомов радикулита могут стать доброкачественные и злокачественные опухоли, происходящие из межпозвоночных дисков, позвонков, спинного мозга и его оболочек, невриномы, гемангиомы или метастазы. Разрастаясь, новообразования сдавливают спинномозговые корешки, вызывая болевые ощущения;
- врожденные пороки развития позвоночного столба. По статистике они наблюдаются у 50% детей. В 30% случаев патологии сохраняются на всю жизнь. Причиной боли в пояснице может стать спондилолистез, а также деформация или расщепление тела позвонка, когда одна его сторона становится выше другой;
- инфекционные заболевания. Причиной радикулита могут стать абсцессы в области позвоночника или остеомиелит;
- болезни межпозвоночных суставов. Часто радикулит связан с такими заболеваниями, как ревматизм, спондилоартрит, спондилоартроз или болезнь Бехтерева;
- внешние причины. Симптомы радикулита могут возникнуть после поднятия тяжести, неловкого движения либо длительного нахождения в одном и том же положении или переохлаждения.
Симптомы пояснично-крестцового радикулита
Основным симптомом заболевания является боль в области поясницы. Она может иметь разный характер: быть невыраженной или настолько острой и жгучей, что пациент не может подняться с кровати и ходить. Часто при радикулите поясничного отдела боль отдает в бедро, голень или стопу.
Болевой синдром может возникнуть внезапно, после поднятия тяжести или переохлаждения. В ответ на раздражение нервных окончаний, местом расположения которых становится фиброзное кольцо межпозвоночного диска, возникает рефлекторный спазм мышц. Приступ боли может парализовать человека, он на несколько минут застывает в одном положении (может даже упасть).
На начальной стадии заболевания боль нестерпимая, простреливающая, пульсирующая. Продолжительность приступа может быть от нескольких минут до двух часов. Поясница скована, а мышцы напряжены, при этом пациент не может согнуться. Человек боится пошевелиться, чтобы неловким движением не вызвать новый приступ.
В некоторых случаях при хронической форме радикулита боль носит подострый характер. Она тупая, ноющая, усиливающаяся при любых движения или кашле. Болевые ощущения могут отдавать в одну или обе ноги. Довольно часто наблюдается повышенный тонус поясничных мышц.
Еще одним признаком пояснично-крестцового радикулита может стать нарушение чувствительности. Сдавливание нервного корешка приводит к тому, что в зоне его иннервации возникает онемение.
Также может пропасть тактильная, болевая или температурная чувствительность кожи. Иногда при поражении периферических нервов в этой области появляется ощущение мурашек, холода или покалывания.
При сильном повреждении нервных корешков, которое наблюдается у пациента в течение длительного времени, нарушается мышечный тонус. В тяжелых случаях может возникать атрофия мышц.
Нарушение чувствительности и движений, в отличие от болевых ощущений, возникает только со стороны поврежденного нервного корешка. Оно не бывает двухсторонним.
Диагностика
При радикулите у пациента наблюдаются определенные симптомы, которые указывают на наличие болезни. Условно их подразделяют на две группы:
В результате сдавливания нервов рефлекторная реакция мышц на раздражение становится слабой
Если пациента, который лежит на спине, просят поднять вверх вытянутую ногу, то у него возникают болевые ощущения в пояснице и задней поверхности бедра, что указывает на наличие радикулита. Когда он переворачивается на живот и врач пытается приподнять конечность, то боль появляется в передней части бедра
Для того чтобы выявить травмы позвоночника, пороки развития или смещение позвонков относительно друг друга, проводят рентгенографию. Наличие грыж межпозвоночного диска можно определить с помощью компьютерной томографии.
Медикаментозное лечение пояснично-крестцового радикулита
До снятия приступа боли пациенту необходим постельный режим. Поясницу нужно согревать с помощью грелки, мешочка с солью или шерстяного платка. Когда боль немного утихнет и человек начнет подниматься с кровати, необходимо проводить лечебную гимнастику.
Для медикаментозного лечения пояснично-крестцового радикулита чаще всего используются нестероидные противовоспалительные препараты в виде таблеток, мазей, свечей, пластырей или инъекций.
Также в комплексной терапии заболевания применяются лекарства из группы миорелаксантов и витамины группы В.
Диклофенак натрия является действующим веществом таких препаратов, как Диклоберл, Олфен, Диклак, Алмирал, Вольтарен, Наклофен. Вещество обладает выраженным противовоспалительным и обезболивающим действием. Его чаще других назначают для лечения радикулита.
Для того чтобы снять воспаление, назначают диклофенак в виде раствора для инъекций. Препарат вводят глубоко в ягодичную мышцу. При сильных болях разрешается повторное применение не ранее чем через 12 часов. Инъекции проводят на протяжении 3–5 дней, в дальнейшем применяют средства в виде таблеток или свечей.
В одной таблетке или капсуле Диклофенака может содержаться от 25 до 150 мг действующего вещества. Препарат принимают после еды, согласно с инструкцией. Не рекомендуется использовать средство людям с язвой желудка, поскольку это может привести к обострению заболевания.
Для того чтобы уменьшить нагрузку на пищеварительную систему, можно применять Диклофенак в виде суппозиториев.
Наружно используются мази и гели на основе диклофенака. Их применяют 2–4 раза в сутки, в зависимости от дозировки. Поскольку действующее вещество попадает в кровь в небольших количествах, средства для наружного применения не оказывают негативного воздействия на желудочно-кишечный тракт.
Мелоксикам (Ревмоксикам, Мелбек, Мовалис) относят к группе нестероидных противовоспалительных средств. Препарат обладает противовоспалительным, жаропонижающим и обезболивающим действием. Его применяют для кратковременного симптоматического лечения заболевания.
Препараты с таким действующим веществом выпускают в виде инъекций, таблеток и суппозиториев. При острой форме заболевания в большинстве случаев назначают Мелоксикам в виде инъекций. Препарат вводят внутримышечно один раз в сутки. Курс лечения составляет 3–5 дней.
При хронической форме патологии применяют препарат в форме таблеток или суппозиториев курсом 5 дней.
Мидокалм (Мидостад, Толперил) представляет собой миорелаксант с центральным механизмом действия. Препарат понижает тонус мышц и улучшает кровообращение в зоне воспаления. Это дает возможность уменьшить болевые ощущения и ускорить выздоровление.
Мидокалм применяют в виде таблеток или инъекций, в зависимости от выраженности симптомов.
В комплексном лечении радикулита используют витамины группы В (В1, В6, В12). В большинстве случаев применяют комбинированные средства, в состав которых входят тиамина и пиридоксина гидрохлорид, а также цианокобаламин, такие как Мильгамма, Витаксон, Нейрорубин.
Нейротропные витамины оказывают противовоспалительное действие, обезболивают, улучшают кровообращение и нормализуют работу нервной системы.
Хороший эффект при радикулите дают гели и мази с согревающим эффектом. Они усиливают кровообращение в пораженной области, устраняют отек и обезболивают на короткое время.
В комплексном лечении заболевания используют такие средства, как Финалгон, Дип Хит, Эспол, Капсикам. Их наносят на кожные покровы тонким слоем 2–3 раза в сутки. Если жжение очень сильное, смывают такие средства подсолнечным маслом.
В комплексном лечении заболевания применяют гомеопатические препараты, такие как таблетки и мазь Траумель С, инъекции Коэнзим композитум, Цель-Т или Убихинон композитум. Такие лекарства обладают противовоспалительным и обезболивающим эффектом, улучшают кровообращение и помогают восстановить хрящевую ткань.
Гомеопатические препараты необходимо применять на протяжении длительного периода, так как они имеют накопительный эффект. Длительность лечения может составлять 3–4 недели.
Лечебная гимнастика
Лечебная гимнастика является универсальным средством, позволяющим справиться с пояснично-крестцовым радикулитом дома. Для того чтобы достичь положительного результата, упражнения нужно выполнять регулярно.
Комплекс упражнений при радикулите поясничного отдела:
- упражнение №1: исходное положение – стоя, ноги на ширине плеч, руки на поясе. Медленно наклониться вправо и задержаться на 4 секунды, затем вернуться в исходное положение. Повторить движение в другом направлении. Максимально количество наклонов – 12. Если человек не испытывает дискомфорт при наклонах, темп можно ускорить;
- упражнение №2: в таком же положении выполнять наклоны вперед и назад. При максимальном наклоне задерживаться 2–3 секунды. Упражнение нужно выполнять очень медленно, без рывков. Повторяют его не более 8 раз. Если возникает сильный дискомфорт, от выполнения упражнения нужно отказаться;
- упражнение №3: стоя в исходном положении поворачиваться влево и вправо, задерживаясь на 3–4 секунды. Упражнение выполняют 8–10 раз;
- упражнение №4: выполняют вращательные движения туловищем, сначала слева направо, затем справа налево. Максимальное количество таких упражнений – 10 раз. Вращения должны быть плавными, без рывков;
- упражнение №5: из исходного положения делают полуприседания. В виде опоры можно использовать спинку стула. Упражнение следует повторить 8 раз. При полуприседании нужно сделать вдох, при возвращении в исходное положение – выдох;
- упражнение №6: исходное положение – лежа на спине, подложив под шею небольшой валик. Ногу сгибают в колене, обхватывают ее руками и осторожно притягивают бедро к груди. Упражнение выполняют плавно, повторяют 4 раза одной ногой, затем другой.
Народные средства
Уменьшить болевые ощущения в области поясницы при радикулите помогут методы народной медицины:
- рецепт №1: черную редьку измельчают на терке, готовую кашицу заворачивают в марлю и прикладывают к пораженному участку. Сверху накрывают пленкой и обвязывают теплым шарфом. Компресс можно оставить на ночь. Применяют средство ежедневно до облечения симптомов;
- рецепт №2: 3 стручка красного жгучего перца необходимо измельчить и залить 100 мг 96% спирта, добавить 20 мл нашатырного спирта и оставить средство на ночь. Поясницу растирают настойкой дважды в сутки;
- рецепт №3: 1 кг побегов сосны нужно залить 5 литрами воды и кипятить на медленном огне четверть часа. Средство настаивают под крышкой не менее трех часов. В ванну с теплой водой добавляют стакан морской соли и литр отвара. Принимают ее в течение 10–15 минут. Затем поясницу обвязывают шерстяным платком;
- рецепт №4: 3 крупные картофелины отваривают вместе с кожурой и разминают в кашицу, добавляют одну чайную ложку соды. Полученную кашицу прикладывают к пояснице. Сверху накрывают компрессной бумагой и обвязывают шарфом. Такой компресс оставляют на ночь;
- рецепт №5: листы капусты из середины кочана отбивают ножом и на поверхность наносят эфирное масло сосны или розмарина. Прикладывают к пояснице, накрывают полиэтиленом и полотенцем.
Профилактика радикулита
Для того чтобы предотвратить развитие заболевания, необходимо:
- заниматься гимнастикой и укреплять мышцы спины. Физические упражнения начинают с минимальных нагрузок, затем их увеличивают;
- заниматься плаваньем. Для людей с заболеваниями позвоночника – это один из самых лучших видов спорта;
- избегать подъема тяжестей;
- посещать баню и сауну;
- спать на твердой ровной поверхности.
В большинстве случаев пояснично-крестцовый радикулит лечат в домашних условиях. Показанием к госпитализации является выраженный болевой синдром, когда боль не купируется с помощью лекарств и народных средств.
При выявлении симптомов радикулита необходимо обратиться за консультацией к неврологу или травматологу.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Читайте также:


