Правила поведения при болях в пояснице

Серьёзные перегрузки
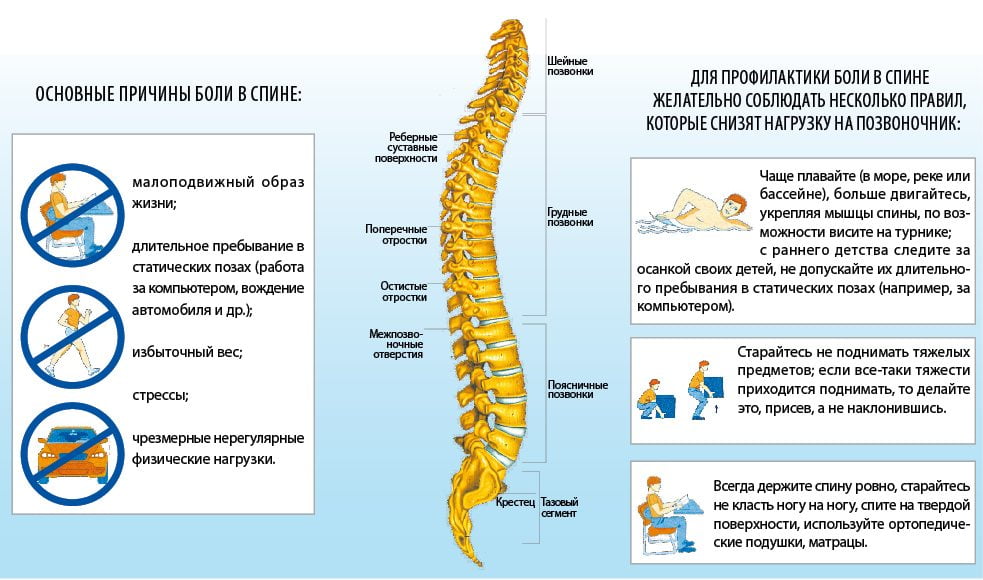
Спина человека ежедневно испытывает колоссальные нагрузки: длительное сидение за компьютером на рабочем месте, поднятие тяжёлых предметов, например, колясок, пакетов с продуктами, ношение детей на руках, сумок на одном плече, у женщин нагрузка на спину возрастает из-за увеличения веса во время беременности. В результате этого у многих появляются болезненные ощущения. Между тем, когда у нас болит горло, мы отлично знаем, как его нужно лечить с хорошим эффектом. С поясницей ситуация гораздо сложнее, ведь часто происходит так, что локализация боли и участок, в котором что-то не так, не совпадают. Именно поэтому существуют миллионы способов убирать боли в спине. Почему так много? Потому что ни одного по-настоящему эффективного нет, и люди ищут и ищут, изобретая всё новые и новые подходы. Хотя корень проблемы совсем не в этом: главное, прежде чем начинать лечение, — это выявить причину, вызывающую боль.

Почему болит поясница?
В 99% случаев боли в пояснице и области таза (медицинское название для них — люмбалгия), как острые, так и хронические, являются следствием травмы копчиково-крестцовой области. Во время травмы происходит смещение крестца, копчика, тазовых костей и поясничных позвонков. Мышцы, перенапрягаясь, вынуждены удерживать неустойчивую конструкцию тела, стараясь её стабилизировать. Из-за мышечного переутомления и перенапряжения возникает боль как следствие ухудшения циркуляции крови в мышцах и накопления в них продуктов обмена. Провоцировать боль могут переохлаждения, стрессы, общие простудные заболевания, физические перегрузки или, наоборот, малоподвижный образ жизни, работа в неудобной позе, беременность. Обычно как раз эти факторы считают причиной, но это не так. Причина в давней травме копчика, которая создаёт неправильные условия для работы мышц поясницы, иначе у всех людей, выполняющих одну и ту же нагрузку или сидящих долго в одной позе, всё болело бы одинаково. На практике мы видим другое: у всех разная переносимость нагрузок, потому что травмированы все по-разному.
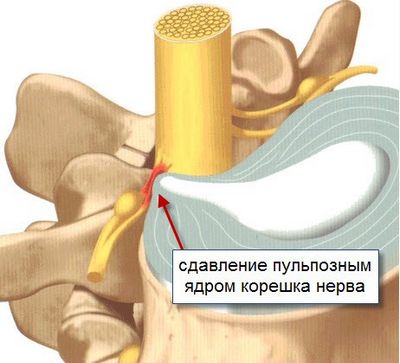
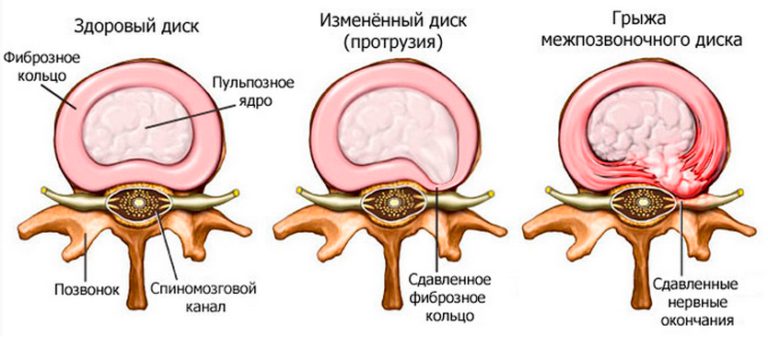
Часто причиной боли в пояснице считают межпозвонковые грыжи и протрузии, но эта точка зрения ошибочна. Причина боли даже при наличии грыжи всё та же: перенапряжение мышц, возникшее из-за давней травмы копчика и крестца. Эта травма и это напряжение как раз и являются причиной возникновения грыж и протрузий: в результате неё позвонки разворачиваются и наклоняются относительно друг друга, увеличивая давление на диск, последующее напряжение мышц усиливает сдавление ещё больше.

Ложная боль
В единичных случаях боли в пояснице могут быть связаны с поражением внутренних органов. Эта причина значительно более редкая, чем травма копчика в прошлом. Понять, что боль исходит не от мышц спины, а от внутренних органов, можно по нескольким признакам. Об этом факте говорит то, что у вас при ощупывании мышц спины не выявляется напряжение. Также во время наклонов, поворотов и какой-либо другой физической активности нет чувства мышечной скованности, а при смене положения тела характер и сила боли не меняются. Чтобы предпринять соответствующие меры, важно поставить правильный диагноз.

— Почки. Боль в пояснице может быть вызвана наличием камней или пиелонефритом.
— Толстая кишка. Поясница может беспокоить, если есть воспалительный процесс в толстой кишке (опухоль, воспаление). Чаще всего в этом случае к боли в поясничном отделе добавляется боль в нижней части живота.
— Поджелудочная железа. Вызывать боль в пояснице могут воспаление и опухоль поджелудочной железы.
— Органы малого таза. Боль в пояснице может обостриться, если есть воспалительные или опухолевые процессы в них. У женщин поражается матка, маточные трубы, яичники, у мужчин — предстательная железа.
Если у вас есть подозрение на заболевание внутренних органов, вам необходимо срочно обратиться к участковому терапевту. Проведя осмотр, он направит вас к тому или иному специалисту для постановки правильного диагноза.
Боли в спине возникают также при опухолевых заболеваниях позвоночника.
Чего нельзя делать?

Как облегчить боль?
Если вы перенервничали, перетренировались в спортивном зале или перенапряглись на работе, то облегчить состояние до того момента, как вы сможете попасть на приём к специалисту, можно самостоятельно. В первую очередь нужно оставить больное место в покое на несколько дней и исключить нагрузки, которые провоцируют боль. Также можно согреть мышцы, которые болят, и таким образом их расслабить. Наилучший вариант — это согреть всё тело полностью, сходив в баню, сауну или приняв горячую ванну. Ни в коем случае в этот момент не обливайтесь ледяной водой! Согреться изнутри поможет горячий напиток. Согревание внутреннее усилит согревание наружное. После процедуры наденьте хлопчатобумажные штаны и футболку, шерстяные носки и шапку и укройтесь тёплым одеялом, чтобы как следует пропотеть, а потом переоденьтесь в сухую одежду. Вы обязательно почувствуете облегчение. Можете повторять процедуру неоднократно в течение нескольких дней. Иногда острую боль можно снять при помощи противовоспалительных и согревающих мазей. Назвать самую эффективную мазь я затрудняюсь, потому что их эффект чаще всего непредсказуем.
При болях в пояснице необходимо как можно скорее обратиться к врачу-остеопату, ведь причина заболевания в травме, в смещении костей, которое можно устранить только механическим путём: воздействием хорошо обученных рук. Прогреванием и мазями, массажем и упражнениями, растяжками устранить причину боли не удастся: восстановить положение костей могут только руки опытного остеопата.
Боль в пояснице — довольно частое явление. Если такая боль появляется изредка и по видимой причине (например, после физических перегрузок этой области), то обычно она не несет серьезной опасности. Однако продолжительный необъяснимый дискомфорт требует квалифицированного вмешательства извне.
Симптомы и виды болей в пояснице
Четкое определение ощущений пациента помогает врачу более конкретно рассмотреть симптомы и выявить причину недомогания.
Что делать с болью в поясничном отделе?

На начальном этапе развития болезни ее прицельное лечение будет наиболее эффективным, легким и менее затратным. Самолечение и промедление (когда человек полагается на саморазрешение проблемы) отбирают ценное время, усугубляя течение патологического процесса. Таким образом, недуг можно обострить до хронического течения, бороться с которым будет сложнее.
На первом этапе диагностики врач проведет внешний осмотр с опросом больного, исследует данные медкарты. В зависимости от тяжести случая могут понадобиться исследования с привлечением спецаппаратуры.
Причины боли и дискомфорта в пояснице

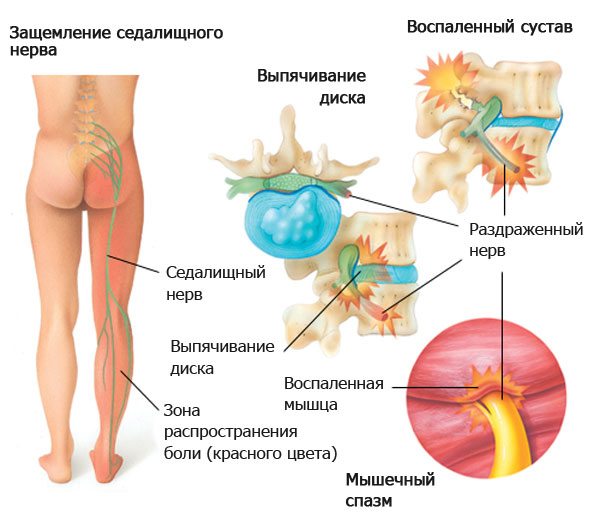
Часто у людей, подолгу сидящих в одном положении, при резком вставании случается простреливающий приступ боли. Это может быть связано с защемлением нервных окончаний.
По сути, существует 2 основных типа причин боли в пояснице.
- Первичные причины боли характеризуются развитием патологических состояний или функциональных изменений позвоночника, затрагивающих связки, мышцы, кости, хрящевую ткань.
Одной из них может стать остеохондроз. Это состояние обусловлено возрастными изменениями и характеризуется протеканием ряда процессов воспалительного или дистрофического типа. Объясняется его течение ухудшением прочности и эластичности межпозвонковых дисков, а также разрушением поверхностного слоя хрящевой и костной ткани.
Причиной боли может быть ишиас. Во время болезни ощущается дискомфорт не только в области поясницы, но и отдача в заднюю часть одной из ног. Источником служит воспаление, развивающееся в результате сдавливания седалищного нерва.
Виновником бывает поясничный радикулит. Боль возникает в процессе резкого воздействия, например чихания, наклона и т. п. Обусловлено заболевание воспалением нервных окончаний, грозит потерей возможности движения.
Заболевание Бехтерева также может провоцировать боль в пояснице, так как сопровождается потерей подвижности суставов из-за изменения объема соединительной ткани. Протекает в хронической форме.
Искривлением позвоночного столба, внешне проявляющемся в разнице высоты плеч, появлении горба на спине или другом искривлении осанки, характеризуется сколиоз. Спровоцировать развитие может ухудшение функционирования скелетных мышц.
Также воспаление, спровоцированное ревматоидным артритом, может приносить ощутимый болевой дискомфорт в зоне поясницы.
- Вторичные причины боли развиваются при получении травм позвоночного отдела, инфекционных и прочих заболеваний органов брюшной полости и малого таза. Одним из проявлений таких внезапных, острых болевых ощущений является люмбаго, причиной которому может служить патологическое изменение тканей позвонков.
К болезням внутренних органов, способствующих появлению боли в пояснице, также относят почечные болезни (пиелонефрит, колика и образование камней) и заболевания желудочно-кишечного тракта, среди которых панкреатит и аппендицит. Возможно появление ломоты и при воспалении легких, усиливающейся в процессе кашля. Боль могут спровоцировать развитие опухолей, костный туберкулез и прочие инфекционные болезни.
Единичные или редкие проявления болей у мужчин могут быть обусловлены тяжестью физических нагрузок, в особенности осуществляемых на сквозняке или сильном холоде. Среди болезней, провоцирующих боль в пояснице — простатит и эпидидимит.
Наличие болей в этой же области у женщин чаще обусловлено нарушениями со стороны гинекологии или физиологической особенности течения определенных процессов. Спровоцировать боль могут аднексит, период вынашивания увеличивающегося в размере плода (приблизительно с 5 месяца), а также климакс.
Профилактика и лечение
После установления основного диагноза осуществляется его прицельное лечение. С позволения лечащего врача, при отсутствии противопоказаний, в некоторых случаях допускаются дополнительные меры, такие, как: курс оздоровительного массажного воздействия, мануальная терапия, лечебная физкультура, а также иглорефлексотерапия. Все эти процедуры выполняются только квалифицированным специалистом. В некоторых случаях разрешаются занятия йогой, но только с позволения лечащего врача, так как большинство ее асан противопоказаны при болях в спине.
Правила профилактики появления поясничных болей гласят:

Люмбаго чаще всего возникает у людей с дегенеративными изменениями пояснично-крестцового отдела позвоночника. Появление болей также могут спровоцировать травмы, тяжелая физическая работа, переохлаждение. Гораздо реже люмбаго развивается на фоне тяжелых заболеваний внутренних органов.
Острая боль в пояснице, отдающая в ногу, называется ишиасом. Патология возникает вследствие защемления или воспаления спинномозговых корешков, участвующих в формировании седалищного нерва. В некоторых источниках ишиас называют пояснично-крестцовым радикулитом.
Специфические и неспецифические боли
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
По статистике, у 85% пациентов с люмбаго врачи не выявляют каких-либо серьезных заболеваний. В этом случае речь идет о так называемых неспецифических БНЧС. Они развиваются на фоне пояснично-крестцового остеохондроза и протекают в виде мышечно-скелетного болевого синдрома. В международной классификации болезней (МКБ-10) патологии присвоен код М54.5.
Причины острых специфических болей в пояснице — злокачественные новообразования, болезни внутренних органов, поражение центральной нервной системы, воспалительные заболевания или травмы позвоночника.
Симптомы, позволяющие заподозрить специфическую БНЧС:
- появление болезненных ощущений в возрасте менее 15 или более 50 лет;
- не механический характер болей (отсутствие облегчения после отдыха или изменения положения тела);
- постепенное усиление болезненных ощущений со временем;
- сопутствующее повышение температуры тела;
- беспричинное похудание;
- чувство скованности в спине по утрам;
- нарушение мочеиспускания;
- перенесенные в прошлом онкологические заболевания;
- наличие патологических изменений в крови или моче;
- симптомы поражения спинного мозга (расстройства чувствительности, мышечные парезы или параличи).
Специфические БНЧС обычно указывают на инфекционные, ревматические, онкологические, сосудистые, гематологические заболевания, могут появляться при болезнях внутренних органов (желудок, поджелудочная железа) или органов мочеполовой системы (почки). У людей старшего возраста специфические боли могут говорить о развитии остеопороза.
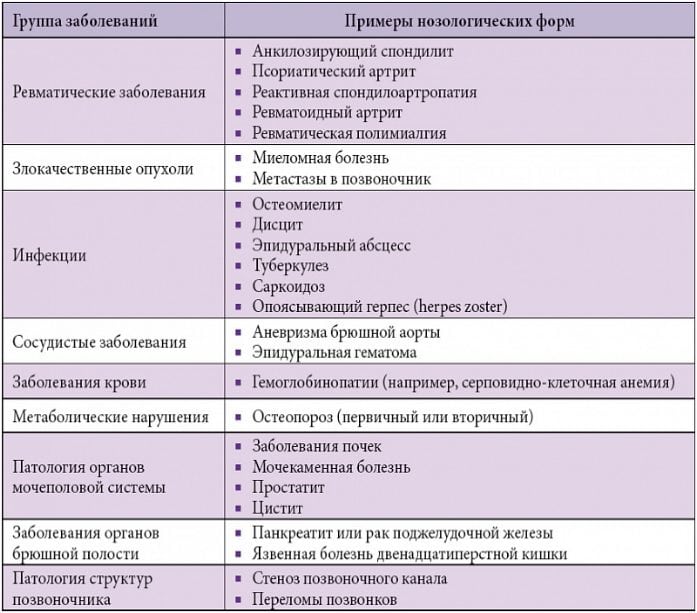
Специфические БНЧС являются причиной люмбаго всего в 8-10% случаев. Еще реже (3-5%) боль и прострелы в пояснице возникают на фоне компрессионной радикулопатии – защемления и повреждения пояснично-крестцовых нервных корешков.
Виды болей
В зависимости от механизма развития выделяют ноцицептивные, невропатические и психогенные боли в спине. Первые возникают вследствие раздражения ноцицепторов – чувствительных нервных окончаний, которые располагаются в определенных структурах позвоночного столба и некоторых внутренних органах.
Виды ноцицептивной боли:
- локальная. Обычно имеет диффузный, ноющий характер. Локализуется непосредственно в области позвоночника. Интенсивность болезненных ощущений меняется в зависимости от положения тела человека;
- отраженная. Не имеет четкой локализации и не ослабевает при изменении положения тела. Возникает при заболеваниях внутренних органов (желудка, почек, поджелудочной железы).
Таблица 1. Локализация ноцицепторов и причины их раздражения
Локализация
Причина возникновения болей
Невропатические боли развиваются вследствие повреждения (защемления, воспаления, демиелинизирующих заболеваний) спинномозговых корешков или нервов пояснично-крестцового сплетения. Они имеют стреляющий характер и нередко иррадиируют в нижнюю конечность.
Причиной психиалгий чаще всего являются стрессы, депрессии, неврозы, истерические расстройства, посттравматический синдром, вегетососудистая дистония. Психогенные боли могут иметь разные характер и интенсивность.
Односторонняя острая боль в пояснице, которая локализируется слева или справа, обычно имеет невропатическую природу и указывает на невралгию, радикулит или радикулопатию.
Факторы, провоцирующие появление люмбаго
Острая боль в области поясницы чаще всего возникает на фоне дегенеративно-дистрофических заболеваний позвоночника. В патологический процесс сначала вовлекаются межпозвоночные диски и фасеточные суставы, затем связки, мышцы, сухожилия и фасции.
Болезненные ощущения, возникающие на фоне заболеваний костно-мышечной системы, обычно имеют механический характер. Это значит, что боли усиливаются при перенапряжении структур позвоночного столба.
Факторы, которые могут спровоцировать острую резкую боль в пояснице:
- переохлаждение;
- травмы спины;
- резкие движения, выполненные без соответствующей подготовки;
- подъем тяжелого груза;
- долгое пребывание в неудобной позе.
При травмах возникновение люмбаго обычно обусловлено механическим повреждением структур позвоночного столба. Длительное сидение в неудобном положении может вызывать мышечный спазм или защемление нервов, которые и приводят к появлению болезненных ощущений. Поднятие тяжестей провоцирует образование грыж межпозвоночных дисков, переохлаждение приводит к невралгии или воспалению нервов, формирующих седалищный нерв.
Некоторые люди жалуются: нагнулся и не могу разогнуться из-за острой боли в пояснице. Подобное явление указывает на пояснично-крестцовый радикулит или образование грыжи межпозвоночного диска. Острая боль в пояснице возникает при наклоне вперед или поднятии тяжестей. В последующем она усиливается при активных движениях ногами, кашле, чихании, натуживании.
Причины острых болей в пояснице
Болезненные ощущения в спине, не связанные с физической активностью, указывают за воспалительные заболевания внутренних органов, злокачественные новообразования или их метастазы. А вот острая боль в пояснице, усиливающаяся при движении, обычно говорит о заболеваниях позвоночника, защемлении спинномозговых корешков или поражении периферических нервов.
Не знаете, что делать при острой боли в пояснице и как бороться с ней в домашних условиях? Купировать болевой синдром можно с помощью мазей и сухого тепла. Однако после облегчения самочувствия нужно сходить к врачу. Обследовав вас, специалист поставит диагноз и назначит лечение.
Миофасциальный болевой синдром
Причина развития патологии — мышечное перенапряжение вследствие тяжелой физической нагрузки, психоэмоциональных расстройств, долгого сидения или лежания в одной позе. Болезненные ощущения возникают из-за раздражения мышечных ноцицепторов молочной кислотой, цитокинами, простагландинами, биогенными аминами, нейрокининами и т. д.
Развитие миофасциальных мышечных синдромов не связано с остеохондрозом позвоночника.
Типичные признаки патологии:
- ноцицептивный характер боли;
- спастическое сокращение мышц спины;
- ограничение объема движений в позвоночнике;
- наличие триггерных зон – уплотнений в мышцах, давление на которые приводит к усилению болей;
- болезненность при пальпации в паравертебральных точках;
- отсутствие неврологических симптомов.
Для миофасциальных болевых синдромов характерна ноющая или резкая острая боль в пояснице. Она усиливается при разгибании позвоночника, поворотах спины, длительном стоянии и положении лежа на животе. Продолжительное мышечное напряжение может вызывать рефлекторное искривление позвоночника с последующим развитием в нем дегенеративно-дистрофических изменений.
Миофасциальные болевые синдромы могут проявляться как острыми, так и хроническими болями.
Мышечно-тонический болевой синдром
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Чаще всего развивается вследствие раздражения ноцицепторов, расположенных в области фасеточных суставов позвоночника. Реже источником боли выступают твердая мозговая оболочка, футляры спинномозговых корешков, задние или передние продольные связки. Мышечно-тонический болевой синдром обычно возникает на фоне остеохондроза или спондилоартроза пояснично-крестцового отдела позвоночника.
Болезненные ощущения в спине вызывают рефлекторный мышечный спазм. В дальнейшем спазмированные мышцы и сами становится источником болей. Из-за этого ухудшается подвижность в пояснице.
Отличить мышечно-тонический синдром можно по одному характерному признаку. У людей с данной патологией острые боли в спине в области поясницы уменьшаются в положении лежа на боку с согнутыми нижними конечностями.
Компрессионная радикулопатия
Возникает из-за повреждения одного или нескольких спинномозговых корешков. Проявляется стреляющими или жгущими болями пояснице. У больного нарушается чувствительность и возникают парестезии в зоне, которая иннервируется пораженным корешком. Реже человека беспокоят двигательные расстройства.
Причины радикулярных болей:
- сдавление нервного корешка вследствие острой протрузии диска в центральный канал позвоночного столба;
- дегенеративные изменения позвоночника (спондилез, спондилоартроз, гипертрофия желтой связки, спондилолистез);
- острая грыжа межпозвоночного диска (вещества, которые выходят из студенистого ядра, вызывают асептическое воспаление, отек и ишемию спинномозгового корешка).
Болевой синдром при компрессионной радикулопатии обычно имеет смешанный характер. Он включает признаки ноцицептивной и невропатической болей. Это объясняется тем, что на фоне радикулопатии практически всегда развивается рефлекторный мышечно-тонический болевой синдром.
При повреждении спинномозговых корешков врачи выявляют у человека положительный симптом Ласега. Прямую нижнюю конечность не удается поднять более чем на 30-50 градусов.
При патологии чаще всего повреждается пятый поясничный (L5) или первый крестцовый (S1) спинномозговой корешок.
Заболевания внутренних органов
Согласно статистике, болезни почек являются причиной острых болей в пояснице в 6% случаев. Реже болезненные ощущения в спине возникают вследствие патологий поджелудочной железы, печени, желудка, 12-перстной кишки или органов малого таза.
Симптомы, указывающие на поражение внутренних органов:
- повышение температуры тела;
- озноб, потливость, общая слабость и апатия;
- тошнота, рвота, ухудшение аппетита;
- колебания артериального давления;
- появление отеков на теле;
- нарушение мочеиспускания;
- отсутствие связи между интенсивностью боли и положением тела.
Двухсторонние болезненные ощущения в спине обычно возникают при пиелонефрите и гломерулонефрите – воспалительных заболеваниях почек. Как правило, они тупые, имеют ноющий характер.
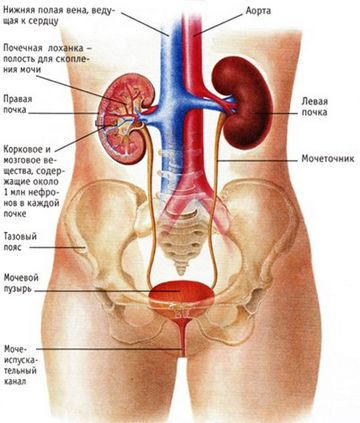
Острая боль в левой или правой части поясницы чаще всего указывает на почечную колику. Она иррадиирует по ходу мочеточников в наружные половые органы и внутреннюю поверхность бедра.
Для панкреатита (воспаление поджелудочной железы) характерно появление опоясывающей боли, которая больше выражена с левой стороны.
Острые боли в пояснице при беременности
Причиной острой боли в пояснице у беременных женщин чаще всего является повышенная нагрузка на позвоночник. Болезненные ощущения возникают не раньше пятого месяца беременности и проходят после родов. Боли также могут появляться во время ложных схваток Брэкстона-Хикса.

Не знаете, чем лечить острую боль в пояснице во время беременности? Спросите совета у своего гинеколога. Он подскажет, какое средство можно использовать без риска навредить малышу.
Что нужно для выявления причины люмбаго
Первое, что следует делать при острых болях в пояснице – это обращаться к невропатологу или врачу-вертебрологу. Опытный врач сможет заподозрить ту или иную патологию уже после беседы с пациентом и его смотра. Для уточнения диагноза он может назначить дополнительное обследование и сдачу некоторых анализов.
Методы, которые могут потребоваться для верификации диагноза:
- ренгтенография позвоночника. Информативна в диагностике последних стадий остеохондроза. На рентгенограммах можно увидеть изменение расстояния между позвонками и разрастание остеофитов;
- МРТ позвоночного столба. Методика позволяет выявить практические любые патологические изменения позвонков, межпозвонковых дисков и суставов. Магнитно-резонансная томография позволяет выявить остеохондроз и спондилоартроз даже на начальных стадиях;
- миелография. Суть исследования заключается в рентгенконтрастном исследовании позвоночника. Метод позволяет выявить асбцессы, опухоли, сужение позвоночного канала, грыжи и разрывы межпозвоночных дисков;
- общеклинические исследования. Позволяют выявить признаки воспалительного процесса в крови или моче. Сдача анализов полезна в диагностике болезней почек, поджелудочной железы и т. д.
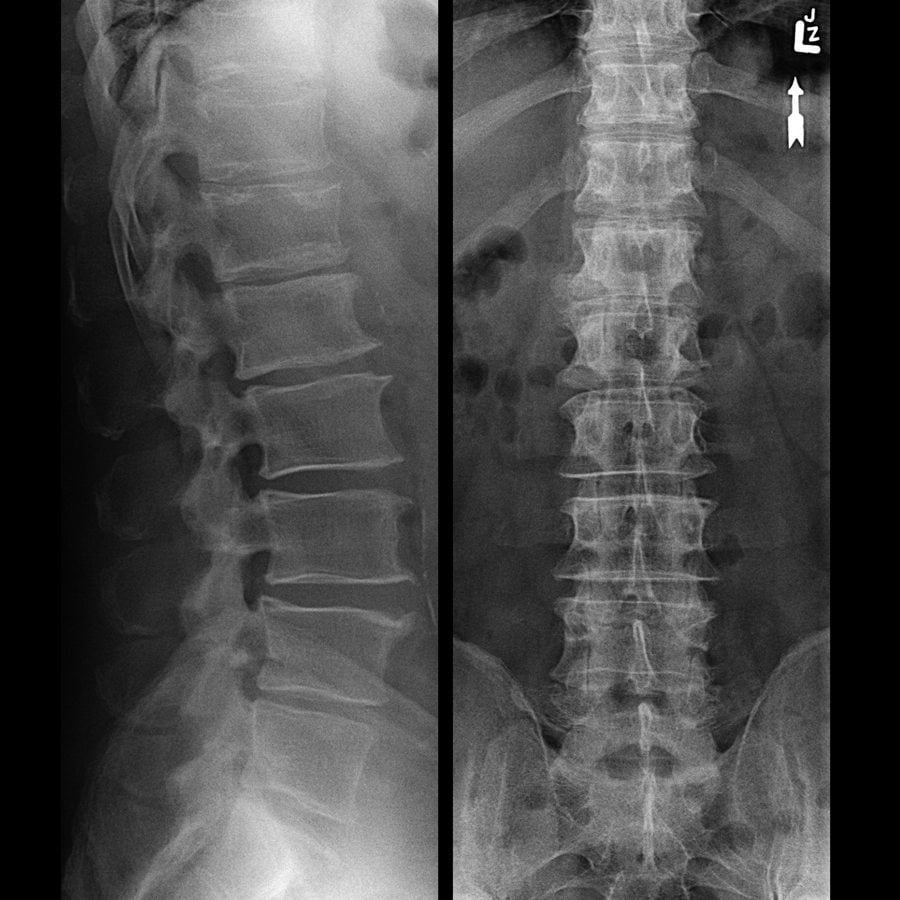
Старайтесь избегать лечения острой боли в пояснице в домашних условиях. При появлении неприятных ощущений в спине лучше сразу же идите к врачу. Специалист определит причину люмбалгии и назначит вам подходящее лечение.
Первая помощь при острой боли в пояснице
Что делать при внезапном возникновении люмбаго? Как уменьшить болевой синдром и быстро облегчить самочувствие? Как и чем лучше всего снимать острую боль в пояснице в домашних условиях?
В первую очередь, следует отказаться от тяжелых физических нагрузок и длительного сидения в одной и той же позе. В первые дни заболевания лучше всего придерживаться постельного режима. Кровать должна быть умеренно жесткой. После улучшения самочувствия очень полезно поддерживать умеренную двигательную активность. Это помогает улучшить трофику в тканях и ускорить выздоровление.
Снять острую боль в пояснице помогают препараты из группы НПВС. Они оказывают выраженное противовоспалительное действие. Лекарства используют в виде мазей или таблеток.
Препараты для купирования болевого синдрома:
- Диклофенак;
- Ибупрофен;
- Кетопрофен;
- Ацеклофенак;
- Лорноксикам;
- Целекоксиб;
- Мелоксикам.

Для снятия мышечного напряжения и улучшения подвижности позвоночника используют миорелаксанты центрального действия. Многочисленные исследования подтвердили их эффективность в борьбе с острой болью в спине. Наиболее популярными средствами данной группы являются Толперизон, Баклофен и Тизанидин.
Одновременное применение НПВС и центральных миорелаксантов намного эффективней, чем использование лишь одного из этих препаратов.
Лечение острой боли
Лечебная тактика при люмбаго зависит от причины его появления. Если боли возникли вследствие заболеваний внутренних органов, больного госпитализируют в терапевтическое, нефрологическое, гастроэнтерологическое, хирургическое или другое отделение. Там пациента дообследуют и вылечат.
Если боли в пояснице являются неспецифическими, человеку назначают лекарственные препараты и физиопроцедуры. Из последних хороший эффект оказывают рефлексотерапия, массаж, мануальная терапия. При острой боли в пояснице полезны специальные упражнения. Они помогают улучшить подвижность позвоночника, снять мышечный спазм и облегчить самочувствие человека.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
10 принципов рационального поведения при острой боли в спине
1. Обязательно вызвать врача. Не забывайте, что острая боль в области спины - это не всегда остеохондроз. Например, опоясывающая боль в грудной клетке характерна и для заболеваний плевры, легких, болезней сердца, даже инфаркта миокарда. И ваши попытки самолечения в виде обезболивающих лекарств, перцового пластыря или других форм самопомощи могут оказаться "медвежьей услугой" самому себе. Драгоценное время будет потеряно и вышеперечисленные заболевания впоследствии будут протекать более тяжко. Самопомощь и высокое самомнение здесь, по меньшей мере, неуместны. Во все века и у всех народов при острых состояниях люди обращались к знающему (лекарю, врачу). Самопомощь может быть эффективной и, самое главное, не опасной при хронических болях в спине, когда диагноз заболевания установлен и вы уже знаете эти ноющие, жующие боли. Они далее для вас в какой-то степени привычны. Вот тогда, посоветовавшись с врачом, вы можете с успехом использовать доступные вам народные средства в домашних условиях.
2. Уменьшить нагрузку на позвоночник.
а) Обязательно постельный режим. Собственный вес тела - достаточно большая нагрузка на позвоночник. Причем постель не должна быть мягкой, при резких болях - положение даже на щите.
б) Принять специальную позу, удовлетворяющую физиологическим изгибам позвоночника, и уменьшить натяжение нервных корешков. При поясничном "простреле" целесообразно лежать на спине с приподнятыми ногами, под которые подложена подушка или одеяло. Это позволяет расслабить крупные мышцы в области позвоночника. Можно использовать и положение на животе, подложив подушку под живот. Это обеспечивает выпрямление изгиба позвоночника в области поясницы, и боль ослабевает. Можно попробовать эти или какие-либо другие позы. Поза выбрана правильно, если боль уменьшается или вообще исчезает.
3. Ограничить движения, причиняющие боль. Для этих целей хороши фиксаторы: при шейном "простреле" постоянно (до исчезновения болей) носить картонно-марлевый бандаж на шее, при поясничном "простреле", люмбаго - кожаный пояс штангиста или пояс-корсет ("радикулитный пояс"), который можно приобрести в аптеке (рис. 22).
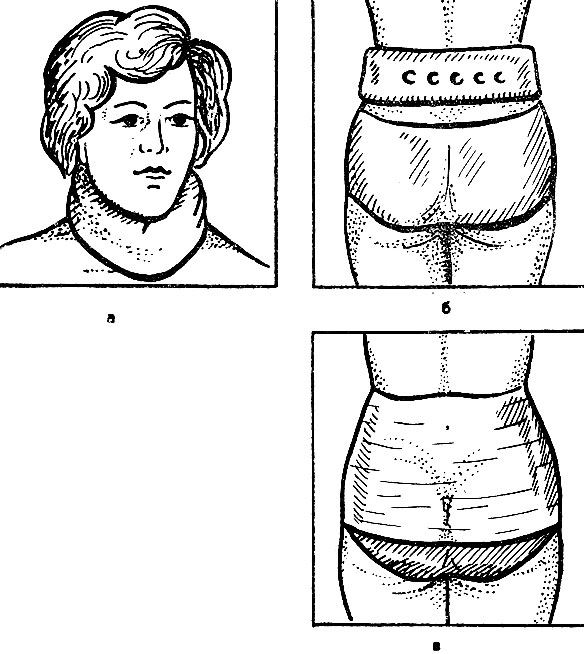
Рис. 22. Картонно-марлевый бандаж (а), пояс штангиста (б), пояс-корсет (в)
Следует научиться вставать и садиться без боли: сначала осторожно опустить ноги на пол, затем, опираясь на руки, приподняться в постели, сесть как можно ближе к ее краю и вставать, не наклоняя сильно верхнюю часть туловища вперед.
4. Превратить вынужденное положение в нужное. Природа в прямом смысле слова заставила вас взять временный отпуск, но и это время обездвиженности можно рационально использовать. Заняться, например, какой-либо неутомительной умной работой или наметить какие-либо планы на будущее. "Надежда - лучший врач из всех, которые мне известны" (С. Цвейг). И еще, не забывайте: "Да, плохо мне, но это не причина, чтоб доставлять страдания другим". (Эсхил).
5. Преодолеть 3 основных страха: страх боли, страх за свое здоровье и страх (тревогу) за невыполненные дела. Преодолению этих страхов помогут пункты 6, 7, 8, 0 данных рекомендаций.
6. Научиться объективно оценивать свое состояние. Объективно - это значит без паники, без истерики оценивать изменение симптомов болезни и прежде всего боли на оснований трех ее основных признаков: интенсивности, длительности и связи боли с движением. Например, сегодня боль невыносимая, постоянная и при любом движении, завтра - боль такая же сильная, но менее постоянная и не при всех движениях, послезавтра - интенсивность боли значительно меньше, она только приступами, при определенных движениях. Все это, несмотря на то, что боль сохраняется, объективно указывает на улучшение вашего состояния. Аналогично можно оценивать и другие симптомы болезни: изменение чувствительности кожи, онемение рук по ночам и другое. Пунктуальные люди могут вести дневник болезни. Даже маленькие положительные изменения помогут вам окрепнуть духом и преодолеть страх. Когда же выздоровление идет не так быстро, как вам бы хотелось, не забывайте, что болезнь - это процесс, это скорый поезд, который несется "на всех парах". И прежде всего нужно этот "скорый" остановить, а затем уже оттолкнуть я повернуть назад. Это происходит не так быстро и нужно время и терпение.
7. Выполнять все назначения врача, ничего не упуская.
Нужно менять не назначения, а самого врача, если вы ему не верите. Если же верите, то выполняйте досконально все, что он советует.
8. Обеспечить полноценный ночной отдых. При наличии резких болей обязательно включить в лечебный комплекс снотворные средства.
9. Не жить половой жизнью в первые несколько дней острых болей, даже молодым людям, привыкшим к частым сношениям. Но как только боли стихнут, однократный половой акт, конечно же, при наличии желания его совершить, не вреден, а даже полезен как в психологическом, так и в физиологическом плане: вы не будете считать себя ущербным, выбитым из жизни. Кроме того, это в определенной степени "встряска" эндокринной, иммунной и других защитных систем организма. Известно, "половой акт - это гормональная буря".
10. Ограничить прием пищи и питья. Это естественный способ восстановления здоровья при любых острых состояниях у всего животного мира. Не поддавайтесь на уговоры ваших близких, которые стараются проявить к вам внимание и предлагают изобилие блюд. Помните: "Кто отказался от излишеств, тот избавился от лишений" (И. Кант),
Читайте также:


