Позвоночная грыжа и атеросклероз головного мозга

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Механизм развития
В итоге дегенеративно-дистрофических конфигураций позвоночника наблюдается защемление позвоночной артерии и сужение ее просвета. В итоге головной мозг не получает нужного количества питательных веществ и кислорода, что приводит к развитию гипоксии – кислородного голодания.
Позвоночные, или вертебральные, артерии несут к головному мозгу лишь 30% крови (они также снабжают спинной мозг), основная часть питательных веществ и кислорода поступает по сонным артериям.
Потому в большая части вариантов синдром позвоночной артерии суровой опасности для жизни не представляет, но все же способен привести к множеству заморочек. Он может стать предпосылкой вегетососудистой дистонии, гипертензии головного мозга и инвалидности.
- Читайте также: синдром позвоночной артерии при шейном остеохондрозе.
Механизм регуляции тонуса сосудов
Способность к сужению и расширению сосудов в организме может иметь рефлекторный нрав, что обеспечивает температурную регуляцию организма. Это происходит благодаря импульсам из наружной среды, которые вызваны переменами температурного спектра и подаются к системе ЦНС. Поступление обратных импульсных действий раздражающих сенсоры кожи принуждают реагировать сужением или расширением сосуды кровеносные. Этот процесс взят за базу в целях закаливания организма.
Но развитие схожего механизма, вызванное рядом пагубных причин, может сыграть и патологическую роль:
- нерациональное питание;
- малая подвижность;
- злоупотребление алкогольными напитками;
- курение;
- склероз;
- гипертензия артериальная;
- гипотония.
Предпосылки
Артерия позвоночника начинается под ключицей и доходит до поперечного просвета 6-ого позвонка шеи. Проходит через отверстия позвонков (составляющий элемент (кость) позвоночного столба) шеи и заходит в черепную область через большое отверстие в затылке. Две шейные артерии обеспечивают третья часть доступа всей артериальной крови в головной мозг. Питаются через них затылочные области головного мозга и его ствол. Сиим и разъясняется возникновение симптоматики при синдроме позвоночной артерии.
С учетом того, что эти артерии на собственном пути взаимодействуют не лишь с позвоночником, но и с мягенькой тканью, находящейся вокруг него, синдром и его симптомы могут развиваться по различным причинам. Предпосылки можно поделить на две группы:
- Патологические конфигурации в позвоночнике – в таковой ситуации синдром именуется вертеброгенным. Происходит это на фоне дегенеративных конфигураций межпозвонковых дисков и позвонков, искривления шейного отдела позвоночника;
- Остальные предпосылки (невертеброгенная симптоматика). Неувязка тут уже в работе самих артерий, их атерсклерозе или врожденных нарушениях работы сосудистой системы.
В левой стороне шеи синдром позвоночной артерии возникает намного почаще, чем справа. Причина в том, что артерия слева отходит впрямую от дуги аорты, потому на нее почаще влияет склероз или аномалия излишнего ребра в шейном отделе позвоночника слева. Почаще всего источник симптоматики синдрома шейной артерии заключается в:
- Артрозе межпозвоночного сустава меж 1-ым и 2-ым позвонками;
- Патологии Киммерли;
- Ненормально высоко расположенном зубовидном наросте 2-ого позвонка шеи;
- Необычно большом расстоянии меж позвоночной артерией и артерией под ключицей;
- Напряжении косой шейной мускулатуры.
Вы рискуете получить симптоматику шейной артерии, ежели резко двигаете шейкой. Когда артерию пережимает, деформируется ее сосудистая оболочка.
Индивидуальности аномалии
Чтоб осознать предпосылки развития гипоплазии правой ПА, следует разобраться с анатомическим строением сосудов, питающих головной мозг. Кровоснабжение отданного органа осуществляется из 2-ух больших сосудистых систем (множество элементов, находящихся в отношениях и связях друг с другом, которое образует определённую целостность, единство), состоящих из сонных и позвоночных артерий. Все эти сосуды парные и поставляют кровь к определенному полушарию головного мозга.
Конечные ветки 2-ух артерий соединяются в основании мозга, образуя замкнутый круг, который именуют Виллизиевым кругом. Отданное образование играет самую важную роль в функционировании системы кроветворения. В том варианте, ежели происходит закупорка одной или пары больших артерий, Виллизиев круг (часть плоскости, лежащая внутри окружности) компенсирует дефицитность кровоснабжения методом перетока крови из остальных сосудистых систем.
За счет таковой способности мозг (центральный отдел нервной системы животных, обычно расположенный в головном (переднем) отделе тела и представляющий собой компактное скопление нейронов и дендритов) способен без помощи других регулировать кровоток, избегая кислородного голодания.
На толику позвоночных артерий приходится около третья части всего размера крови, который проходит в головной мозг. Две парные ветки идут от подключичных сосудов и направляются в шейный отдел позвоночного столба. В нем они окружены отростками позвонков, через затылочное отверстие заходят в череп. В исходной части моста обе артерии (интракраниальные сектора) соединяются в одну и сформировывают сеть сосудов, которая питает:
- шейную часть (часть — элемент множества; воинская часть — в ВС Союза ССР и Российской Федерации — организационно самостоятельная боевая, учебная и административно-хозяйственная единица в Вооружённых сил Союза и) спинного мозга;
- мозжечок;
- продолговатый мозг;
- другие мозговые ткани опосля соединения с сонными артериями (через Виллизиев круг).
Аплазия задних соединительных артерий — это аномалия, которая встречается у почти всех пациентов с церебральными болезнями.
Лица, у которых диагностирована аплазия задних соединительных артерий, находятся в зоне риска образования аневризм головного мозга. Отсутствие или недоразвитие сосудов служит предпосылкой разных многофункциональных нарушений.
У здоровых людей Веллизиев круг представляет собой цельную сосудистую систему, по которой проходит кровоток. У основания головного мозга появляется цельный замкнутый круг, состоящий из одной передней, а также 2-ух задних соединительных артерий. Крайние служат соединителями средней и задних мозговых артерий. Кровоснабжение каждого из полушарий мозга осуществляется раздельно, то есть кровь к ним поступает их соответственных сосудов.
При патологических состояниях, вызывающих изменение уровня давления в артериях, Веллизиев круг начинает работать некорректно.
Невзирая на то, что средняя, передняя и задняя мозговые артерии имеют меж собой связи, их недостающе для того, чтоб восполнить кровообращение в области выключенного (пораженного) сосуда (Сосуды — трубчатый орган у животных и растений, по которому движется жидкая среда).
Ежели имеет место аплазия задних соединительных артерий, то происходит разобщение системы кровообращения головного мозга — аномалия Веллизиева круга. При гемодинамических нарушениях таковая ситуация очень неблагоприятна, так как усугубляется коллатеральное обеспечение.
Приблизительно у 17% лиц, погибших от нарушения мозгового кровообращения, найдена аплазия задних соединительных артерий.
Гипоплазию относят к нарушениям, которые происходят в организме в период развития плода. Это таковое явление, когда определенный орган недостающе развит. Это может произойти и с кровеносными сосудами.
Гипоплазия левой позвоночной артерии диагностируется, ежели ее просвет меньше нормы. При таковых критериях определенные участки мозга нехорошо снабжаются кровью, из-за чего могут появиться неувязки. Это болезнь проявляет себя не сходу и может открыться в зрелом возрасте, так как его симптомы соединены с нарушением кровообращения.
Неврология нередко сталкивается с недостающим или неверным развитием структур, отвечающих за кровоснабжение тех или других участков головного мозга. Эти состояния вызывают некорректную работу церебральных структур, сформировывая клиническую картину неврологического неблагополучия.
Гипоплазия левой и правой позвоночной артерии — это тяжкое состояние, выявить которое довольно трудно, так как требуется особая многофункциональная диагностика. Заподозрить наличие патологии можно в 1-ые годы и даже месяцы жизни малыша. Как правило, это врожденная патология внутриутробного развития.
Её предпосылки в реальнее время не довольно исследованы и включают в себя ряд патогенных причин. Гипоплазия мозговой артерии дает специальные симптомы, идентичные с иными болезнями центральной нервной системы.
Первично признаки появляются в виде нарушения работы вестибулярного аппарата. Могут наблюдаться сбои в общей гемодинамике, возникают симптомы (один из отдельных признаков, частное проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности) сердечно-сосудистой дефицитности.
Анатомически мозговые артерии снутри черепной коробки сформировывают виллизиев круг, омывающий весь бассейн головного мозга. При недостающем развитии (это тип движения и изменения в природе и обществе, связанный с переходом от одного качества, состояния к другому, от старого к новому) кровеносного сосуда с одной стороны происходит компенсаторное расширение противоположной артерии. Но потом это приводит к нарушениям мозговой деятельности в левом или правом полушарии.
В практике невролога также встречаются варианты полученной в течении жизни гипоплазии (термин, означающий недоразвитие ткани, органа или целого организма, обусловленное нарушениями в процессе эмбриогенеза) (дефицитности развития ткани) мозговой позвоночной артерии.
Докторам узнаваемы причины риска развития отданной патологии, которые следует стараться исключать как во время беременности, так и в 1-ые месяцы жизни малыша.
Также следует с огромным вниманием относится к состоянию шейного отдела позвоночника, так как деструктивные процессы в его дисках нередко стают предпосылкой (это утверждение, предназначенное для обоснования или объяснения некоторого аргумента) гипоплазии позвоночной мозговой артерии.
Предпосылки развития гипоплазии левой и правой позвоночной артерии во внутриутробном периоде развития плода:
- механические травмы передней стены животика;
- работа в возможно небезопасных критериях (загрязнение окружающего воздуха, выборы хим веществ, горячие цеха);
- влияние алкогольных напитков, никотина, неких ядовитых веществ и солей томных сплавов (все они вольно попадают через плацентарный барьер);
- внедрение целого ряда фармацевтических продуктов без назначения доктора;
- заразы, вызванные вирусной и бактериальной микрофлорой;
- генетические нарушения, в том числе и наличие в наследственном анамнезе схожих типов патологий.
Настоящие предпосылки развития гипоплазии мозговых позвоночных артерий у плода в реальнее время докторам не узнаваемы.
А вот взрослым клиентам рекомендуется вовремя обращаться за мед помощью при возникновении болевого синдрома в области шейных позвонков.
Это соединено с тем, что основная причина полученной гипоплазии — это разрушение межпозвоночных дисков в шейном отделе и следующая ишемизация всех окружающих тканей.
Гипоплазия правой или левой позвоночной артерии часто не дает никаких выраженных симптомов. Клиническая картина и выраженное проявление заболевания возникает лишь при симметричном поражении обоих церебральных сосудов.
Также стоит огласить, что во время ранешнего периода развития малыша может сформироваться коллатеральная кровеносная сеть, которая полностью компенсирует дефицитность просвета мозговой артерии.
В этом варианте развития событий никаких симптомов проявляться не будет вообщем.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Компенсаторная реакция у взрослого человека — это увеличение уровня артериального давления церебрального нрава. Симптом различается устойчивостью к обычным способам фармакологического действия.
Нередко таковым клиентам ошибочна ставится диагноз первичной формы гипертонической заболевания, исцеление которой не дает ощутимых положительных итогов.
Симптомы гипоплазии позвоночной артерии могут выражаться в последующих признаках, которые требуют немедленного особого обследования:
- головокружения, которые могут появляться как при попытке встать, так и во время активной ходьбы;
- нарушение способности вольное передвигаться в месте при нарушении работы вестибулярного аппарата;
- головные боли, локализующиеся в большей степени в затылочной и височной части головы;
- на высоте головной боли возникает тошнота и рвота содержимым желудка;
- понижение остроты слуха и зрения говорит о продолжительно протекающей патологии;
- депрессии и упадок сил, сопровождающиеся неизменным чувством вялости и сонливости, перепады настроения, понижение работоспособности;
- артериальная гипертензия, не поддающаяся корректировки обычными методами.
У части пациентов наблюдаются транзиторные (временные) ишемические атаки на структуры головного мозга. Они вызывают временное нарушение речевой активности, сглаживание мимики на одной стороне лица, онемение участков кожи волосистой части головы, легкие формы параличей верхних и нижних конечностей.
В реальнее время исцеление гипоплазии позвоночной артерии может быть лишь с помощью непростой хирургическое операции. Вернуть обычную проходимость магистрального сосуда можно попробовать и с помощью методик мануальной терапии. Но это лишь в том варианте, ежели у пациента нет выраженных признаков дефицитности мозговой деятельности.
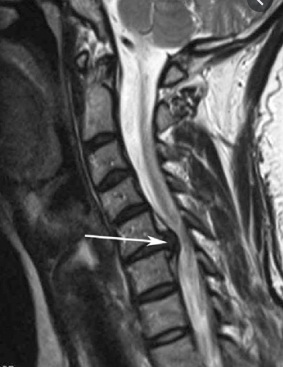
Грыжа шейного отдела на МРТ.
Оба факта свидетельствуют о том, что в шее находится хронический очаг воспаления и источник болевых импульсов, связанный с дефектом хрящевого диска между позвонками. Рассмотрим, насколько опасно периодически обострение грыж или протрузий, как они проявляются, как их следует лечить, каков риск от периодического их обострения. Начать же следует с причин возникновения грыж шейного отдела позвоночника и их обострений, чтобы избежать этих обострений в будущем. Но в самом начале рассмотрим стадии патологии дисков шейного отдела.
Виды и причины дискогенной патологии в шейном отделе
Любое нарушение целостности межпозвонкового диска с выходом его контуров за анатомические пределы является патологией, и в норме не должно встречаться. Производящим, решающим фактором возникновения протрузии и грыжи является критическое повышение механического давления на локальный участок диска. Оно приводит к выпячиванию внутренних структур, а именно пульпозного ядра. Его ткани начинают давить на наружные, прочные фиброзные кольца диска и иногда разрывают их. В зависимости от степени развития дефекта выделяют несколько стадий:
- незначительное пролабирование диска, при котором фиброзное кольцо не повреждено, и оно смещено наружу в каком-либо месте не более, чем на 2-3 мм. Клиника и симптомы выражены незначительно;
- дисковая протрузия, при которой наружные слои фиброзного кольца еле сдерживают под угрозой разрыва внутренние ткани пульпозного ядра, устремившиеся наружу. Размеры такого выпячивания обычно составляет 3-5 мм, и протрузия сопровождается периодическими жалобами, обычно при сохраненной трудоспособности;
- собственно грыжа, которую ещё называют пролапсом или экструзией. Фиброзное кольцо межпозвонкового диска разрывается, и содержимое пульпозного ядра располагается за пределами контура диска, в зависимости от локализации, например, в позвоночном канале;
- наконец, последняя стадия развития грыжи — это секвестрация, когда выпавший фрагмент окончательно отделяется от диска, залегает свободно, может смещаться под влиянием давления, производит движения вдоль позвоночного канала, и может, травмируя нервные структуры, вызывать тяжелые осложнения, связанные с компрессией спинного мозга.
Конечно, межпозвонковый диск не обязательно проходит все эти стадии, далеко не всегда дело доходит до секвестра. Но механизм развития един. Производящий фактор — всегда высокое давление, разрушающее диски. Его причиной чаще всего бывает травма, падение зимой на льду, и удар головой.
Факторы риска обострения
Наиболее важными для формирования обострений протрузий и грыж шейного отдела являются следующие факторы:
- нарушение осанки, сутулость, наличие плоскостопия или ношение неправильной обуви.
Поэтому при нарушении осанки, обезвоживании межпозвонковых дисков, риск деструкции возникает, прежде всего, в шейном отделе;
- важным фактором формирования хронической боли является постоянное тоническое напряжение глубоких мышц шеи и спины, возникновение мышечного спазма и защитной позы.
Большая нагрузка на голову и на мышцы шеи, связанная с высокими женскими прическами, тяжёлыми зимними меховыми шапками, приводит к застою крови в мышцах шеи, ухудшению питания межпозвонковых дисков и их обезвоживанию;
- с возрастом при возникновении и прогрессировании симптомов остеохондроза, с появлением остеофитов на позвонках, ухудшается кровообращение, и, как следствие – вновь мышечный спазм и ограничение движения шеей.
Поэтому при быстром росте давления на край тела позвонка, оно передается на диск. Неравномерное, эксцентричное и нераспределенное давление и заставляет разрушаться диск. Возникает или протрузия, или сразу грыжа. Какими же симптомами будет проявляться протрузия и грыжа в шейном отделе позвоночника при её возникновении или обострении?
Симптомы обострения грыжи
Да, на шейный отдел позвоночника приходится не такая большая нагрузка, как на поясничный. Но грыжи в шейном отделе позвоночника считаются более опасными. Сами шейные позвонки более изящны, размер межпозвонковых дисков, меньше, а сами диски — тоньше. Но это вовсе не значит, что если размер грыжевого дефекта будет меньше, чем в пояснице, то он более безопасен. Ведь именно там, особенно в районе шейного утолщения, на небольшом участке концентрируются все проводящие чувствительные и двигательные пути, в том числе и к ногам, и к тазовым органам, и к рукам. Любое повреждение, компрессия грыжей спинного мозга в шейном отделе чревато тяжелыми последствиями. Грыжа может вызвать снижение чувствительности, анестезию, и даже паралич рук и ног.
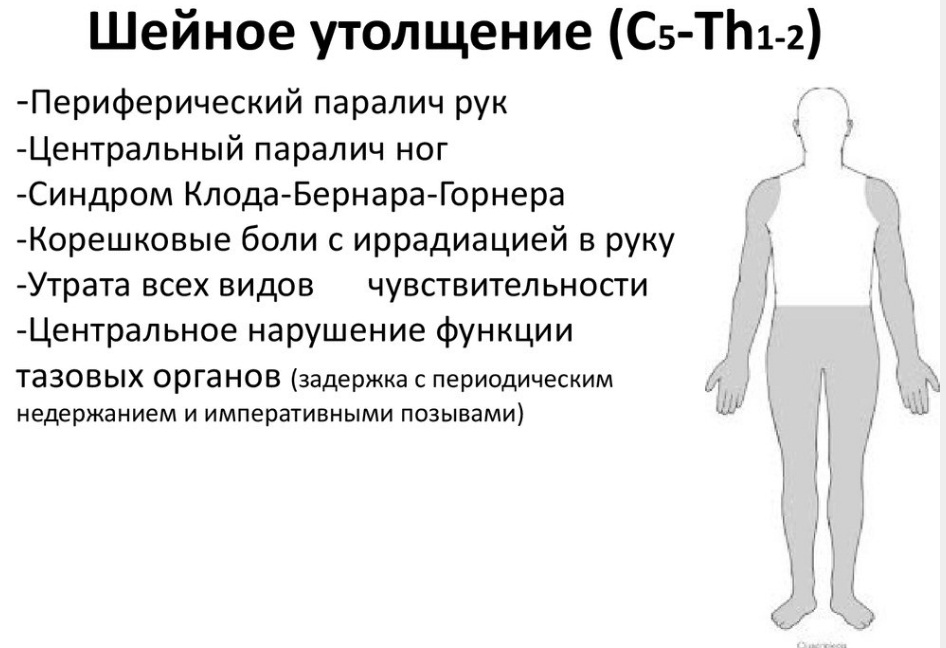
Но чаще всего, при неосложненных шейных грыжах возникают следующие симптомы:
Близость крупных сосудисто-нервных пучков, участков вегетативной нервной системы может вызывать так называемую нейроваскулярную симптоматику.
Нейрососудистая симптоматика
Причина – в болезненном воздействии шейной грыжи на симпатические нервные волокна, которые располагаются внутри стенок позвоночных артерий. Если грыжа межпозвонкового диска будет влиять на структуры, иннервирующие гладкие мышцы сосудов головы и шеи, то и развивается нейроваскулярная патология.
Механизм воздействия грыжи на сосудистый тонус довольно сложен. Болезненные импульсы передаются на чувствительные симпатические волокна, которые окружают позвоночную артерию. Затем болевые импульсы идут в звездчатый узел (солнечное сплетение), а потом через чувствительные корешки импульсы проникают в спинной мозг, где переключаются на боковые рога. Потом, после промежуточного анализа в желатинозной субстанции спинного мозга, этот рефлекторный путь становится двигательным, и в результате возникает рефлекторное включение вазомоторных волокон. Их активация и приводит к спазму позвоночной артерии на стороне поражения. Можно считать это таким же мышечным тоническим синдромом, только не тех мышц, которыми мы сознательно двигаем, а мышц, сокращающих сосуды. В результате появляются такие симптомы, как:
Несколько реже у пациента с грыжей шейного отдела позвоночника при поворотах головы могут даже быть приступы выключения сознания, которые проявляются обмороками. У пациента может быть и особая форма такого приступа, проявляющаяся только выключением двигательной, или моторной активности, когда пациент находится в сознании: резкая слабость в мышцах конечностей, при отсутствии характерных симптомов паралича.
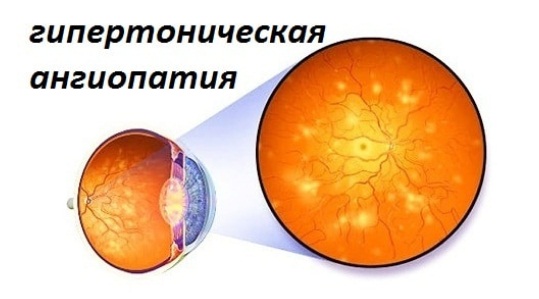
У пациентов с протрузиями и грыжами шейного отдела позвоночника значительно чаще выявляются признаки ангиопатии сосудов сетчатки глаза при проведении офтальмоскопии.
Симптомы в зависимости от уровня поражения
Естественно, если грыжа будет сдавливать соответствующие нервные корешки в шее, то компрессионные синдромы для каждого уровня будут особенными:
- если вовлечен корешок С2, второго шейного позвонка, то хрящевого диска на этом уровне нет, и в роли источника компрессии выступает задняя дуга атланта;
- в случае поражения корешков С3, могут быть резкие боли в шее и в языке, боль при перемешивании языком пищи. Если нервные корешки раздражаются без боли грыжей на этом уровне, то повышается тонус диафрагмы, а это приводит к смещению печени чуть ниже, чем нужно. Даже могут возникать загрудинные боли, напоминающие стенокардию. Не стоит удивляться, что шейный остеохондроз может приводить к смещению печени вниз, это вовсе не клиническая казуистика, а реальность;
- при поражении грыжей пары корешков в сегменте С5 боли будут отдавать от шеи в надплечье, а при поражении двигательной порции будет слабость, и уменьшение тонуса дельтовидный мышцы. Пациенту будет трудно поднимать прямую руку до горизонтального положения;
- поражение C6 будет проявляться болью по наружной поверхности плеча от шеи, от зоны лопаток вплоть до большого пальца руки, чувствительными расстройствами в зоне иннервации этого корешка. Все эти симптомы усиливаются, если пациент двигает головой.
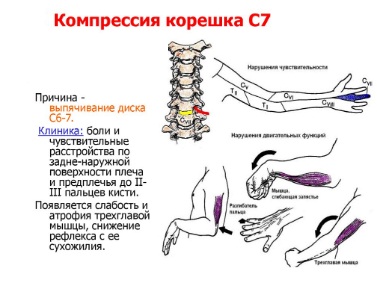
Соответственно возникают специфические симптомы и в других сегментах — C7 и C8, который расположен между последним, седьмым шейным и первым грудным позвонком. Вообще, симптоматика поражений в шейном отделе очень богата и разнообразна, это всегда врачу нужно иметь в виду. С таким пациентом следует тщательно работать. Как же лечить межпозвонковую грыжу, как оказать первую помощь, и какие методы лечения являются наилучшими?
Методы лечения
Чаще всего пациент с наличием межпозвонковой грыжи в шейном отделе позвоночника страдает заболеванием годы, с периодическими обострениями и ремиссиями. Чаще всего болевой синдром и вся симптоматика постепенно уменьшается, или проходит сама в течение нескольких недель или даже месяцев после очередного обострения.
Естественно, при консервативном лечении сама грыжа никуда не исчезает, ликвидируется только последствия её влияния на мягкие ткани, мышцы, нервные корешки. Довольно часто в качестве хронического компонента остается вегетативное рефлекторное воздействие на тонус сосудов – нейроваскулярные симптомы.
Комплексное лечение обычно складывается из назначения лекарственных препаратов, нестероидных противовоспалительных средств (селективных ингибиторов ЦОГ-2), миорелаксантов центрального действия, лекарственного электрофореза с витаминами и эуфиллином. В стадии затухающего обострения полезны физиотерапевтические методы, о применении которых при грыжах было написано в соответствующей статье (ссылка на физиотерапию при грыже). Обязательно для улучшения кровообращения в мышцах необходима лечебная гимнастика, массаж шейно-воротниковой зоны, который нужно проводить очень осторожно. Попытки пролечить межпозвонковые грыжи в шейном отделе с помощью довольно-таки грубых способов — мануальной терапии, тракционного вытяжения, могут привести к значительному ухудшению состояния, к появлению осложнений о которых будет сказано ниже.
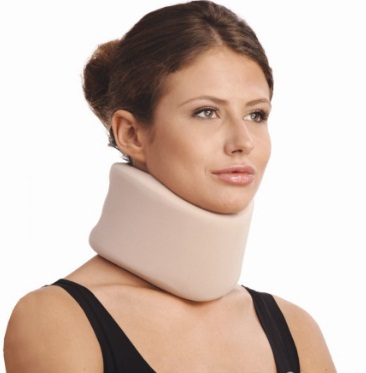
Неотложная помощь будет состоять в наложение воротника Шанца при возникновении болей, который поддерживает голову и позволяет избегать резких наклонов и поворотов головы, которые могут вызвать компрессионную симптоматику, и даже обмороки. После наложения воротника желательно срочно посетить невролога, и выполнить МРТ шейного отдела позвоночника с последующей консультацией нейрохирурга. Тогда будет понятно, каков риск при данной локализации грыжи, и какой метод лечения можно применять.
Когда нужна операция?
При наличии крупных протрузий и грыж в шейном отделе позвоночника лучше обследоваться у нейрохирурга и избавиться от этих тревожных образований в плановом порядке, путем современного малоинвазивного вмешательства. Шейный отдел позвоночника оперируют, как правило, самые опытные хирурги, для операций необходим самый современный инструментарий, а оборудование такой спинальной операционной для операций на шейном отделе стоит весьма недешево.
Поэтому, если есть возможность, то лучше всего ему оперироваться в странах с самым высоким уровнем развития медицины. Это Германия, Великобритания, Израиль. Современная спинальная нейрохирургия развита в таких странах Восточной Европы, как Чехия. Чешские нейрохирурги успешно оперируют пациентов с локализацией грыж в шейном отделе позвоночника, добиваясь высоких стабильных результатов, в том числе и отдаленных во времени.
Когда же необходима операция? Прежде всего, когда:
- у пациента сильная некупируемая боль, источником которой является межпозвонковая грыжа. Такая боль значительно ухудшает качество жизни и требует приёма многочисленных лекарств, что вредно для желудка;
- прогрессирование симптоматики с каждым обострением, и прежде всего — слабости в мышцах рук и плечевого пояса, развитие их гипотрофии, появление параличей, расширение зоны боли и расстройств чувствительности;
- наличие компрессии центрального канала, и угроза спинному мозгу (травма секвестром, гематома, компрессионная миелопатия). Всё это может сопровождаться проводниковыми расстройствами, слабостью в ногах, нарушением чувствительности, мочеиспускания. При наличии этих осложнений имеются показания к неотложному оперативному вмешательству для декомпрессии спинного мозга и корешков. Безусловное показание к срочной операции — наличие секвестрированной грыжи в шейном отделе позвоночника.
Возможные последствия и осложнения
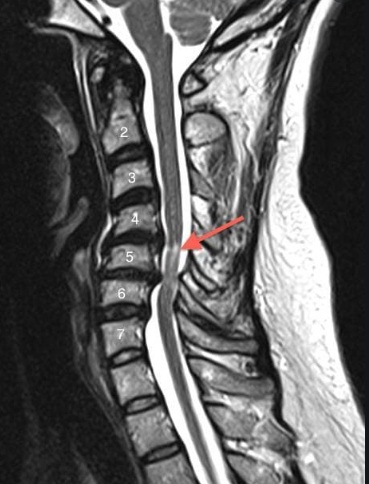
Существуют данные, что шейная локализация межпозвонковых грыж может способствовать компрессии вертебральный артерии справа или слева, и быть дополнительным фактором риска ишемического инсульта, особенно у пациентов молодого возраста. Довольно часто при обострении протрузии и грыжи, при резком движении головы и шеи возникает значительное сужение просвета позвоночной артерии, с развитием ишемического очага в головном мозге. Этот риск особенно высок в том случае, если у пациента существует врождённая анатомическая особенность строения виллизиева круга, при которых он не замкнут и отсутствуют задние соединительные артерии. Когда виллизиев круг замкнут, тогда при внезапно возникшей необходимости усиления кровотока, можно его быстро перераспределить, из заднего вертебробазилярного бассейна в передней, каротидный, или наоборот.
Если задних соединительных артерий нет, они аплазированы или недоразвиты (гипоплазированы), это перераспределение быстро сделать нельзя, и поэтому ишемический очаг может быстро трансформироваться в зону некроза, вызвав инсульт.
Профилактические мероприятия и прогноз
В случае наличия грыж шейного отдела позвоночника следует исключить поднятие тяжестей, при обострениях и при болях в шее и голове – нужно носить воротник Шанца, который должен быть подобран после консультации в ортопедическом салоне. Хорошо подобранный воротник не стесняет пациента, не вызывает дискомфорта, но не разрешает ему выполнить активное движение, наклон и поворот головы, только всем туловищем.
Внимание! После улучшения самочувствия воротник нужно снимать. Длительное его ношение – неделями и месяцами, приводит к слабости мышц шеи, которые атрофируются за ненадобностью.
Пациенту во время обострения запрещается передвигаться на городском транспорте и даже пользоваться автомобилем во избежание сотрясений шеи и головы. В период обострения запрещается проводить тракционную терапию и вытягивания, запрещён бег, езда на велосипеде, лыжный спорт, прыжки, ношение тяжёлых головных уборов.
После снятия острой симптоматики рекомендован осторожный, релаксирующий вид классического массажа шейно-воротниковой зоны, я лечебная физкультура и аквааэробика, улучшающие кровоснабжение мышц. Желательно периодически пользоваться иппликаторами Кузнецова или Ляпко на область шейно-воротниковой зоны, они улучшают кровообращение и уменьшают объем воспалительного очага в случае корешковой компрессии без лекарств.

Несмотря на то, что единственным радикальным способом избавления пациента от грыжи диска является малоинвазивное оперативное вмешательство, большинство пациентов при соблюдении мер профилактики могут избежать ежегодного обострения грыжи, и сохранить объем движений в шее. А вот при наличии увеличения грыжи или при появлении их между другими позвонками шейного отдела — желательна консультация нейрохирурга.
Читайте также:


