Пояснично-крестцовый отдел позвоночника у детей
Дисплазия – термин, используемый в медицине для определения аномального развития в органах или тканях ребенка. Один из наиболее распространенных видов недуга – это дисплазия пояснично-крестцового отдела позвоночника, также называемой дисплатическим сколиозом.
Особенности заболевания

При патологическом развитии позвоночника, позвонки ребенка могут изменять структуру и вид. Возможно даже изменение их количества. Один из симптомов дисплазии – непропорциональное телосложение ребенка.
Пояснично-крестцовая разновидность патологии характеризуется боковой деформацией позвоночного столба, что приводит к перекошенности таза и плеч.
Причины заболевания
Дисплазия пояснично-крестцового отдела относится к врожденным заболеваниям и может развиваться в результате:
- люмбализации (срастание первого крестцового и пятого поясничного позвонков);
- сакрализации (прочное срастание крестца с пятым позвонком без явных признаков дифференциации);
- Spinabifida – незаращение позвоночных дуг.
Причинами данных изменений в развитии позвоночного столба могут стать:
- генетические нарушения (около1/4 всех случаев);
- влияние негативных факторов на плод во время беременности, особенно в первые недели. В то время, когда у эмбриона формируется опорно-двигательный аппарат (около 5% от общего числа случаев).
Более половины случаев заболевания при этом становятся следствием комплексного влияния наследственности и неблагоприятных факторов.
Последствия дисплазии
Неправильное формирование позвоночника сказывается и на работе других систем и органов детского организма. В частности, дисплазия пояснично-крестцового отдела приводит к:
- нарушению походки;
- ухудшению обмена веществ и кровоснабжения;
- поражению почек и других органов мочеполовой системы;
- защемлению нервных корешков;
- возникновению болей (различной продолжительности и интенсивности);
- нервно-психическим расстройствам;
- сдавливанию спинного мозга.
Последнее, в свою очередь, может стать причиной полного или частичного обездвиживания.
Диагностика и лечение

Симптомы дисплатического сколиоза могут проявиться как у младенцев, так и у детей более старшего возраста. Чаще всего диагностируют его уже в первые дни после рождения малыша.Нередко первые проявления заболевания становятся заметными в 3-х-летнем возрасте. Диагностика проводится при помощи рентгена и томографии. Специалисты выделяют четыре стадии патологии. И лечение дисплазии зависит от того, на какой стадии она находится.
Основной метод лечения начальной стадии – гимнастика и ЛФК (лечебная физкультура) в комплексе с массажем, специальным ортопедическим корсетом. Лечебно-физкультурные упражнения при этом подбираются специалистом на основании особенностей организма пациента. Очень полезным на 1-2 стадии заболевания считается плавание. Все эти процедуры позволят расслабить мускулатуру, стимулировать кровоснабжение, и помогают уменьшить деформацию позвоночного столба.
На второй стадии дисплазии в качестве дополнительного лечения назначается процедура электрофореза.
При запущенной дисплазии 3-4 стадии может применяться и хирургическое вмешательство. У детей в возрасте старше двух лет оно проводится под общей анестезией. Во время операции, врачи исправляют дефекты, после чего на пояснично-крестцовый отдел наносится гипс до полного излечения и восстановления маленького пациента. Кроме того, в период реабилитации необходимо ношение специального корсета.
Если дисплазия сопровождается другими заболеваниями, то ребенку назначается дополнительное медикаментозное лечение.
Профилактические меры
Во избежание возникновения патологического состояния у ребенка, родители должны, в первую очередь, позаботиться о своем здоровье. Снизить риск рождения малыша с дисплазией помогут:
- здоровый образ жизни;
- защита от различных травм во время беременности;
- профилактика вирусных заболеваний;
- недопущение интоксикации организма.
Особое внимание своему состоянию должны уделять женщины, находящиеся в группе риска. К таковым относятся:
- состоящие в браке с родственником;
- возраст старше 35 лет;
- наличие предыдущих беременностей с нарушениями развития плода.
Что касается ребенка, то риск развития патологии резко сокращается при наличии у малыша умеренных физических нагрузок, соблюдении им правильной осанки и регулярных прогулок на улице.
Кроме того, большое значение играет правильное питание. В детском рационе должно присутствовать достаточное количество белковой пищи, а также продуктов, содержащих жиры, углеводы, витамины и микроэлементы, необходимых для правильного развития органов и систем организма.
Дисплазия пояснично-крестцового отдела не является приговором для ребенка. Это такое же заболевание, как и многие другие, оно требует своевременной диагностики и правильного лечения. Если вовремя заметить патологию и начать действовать, то велика вероятность того, что в последующем пациент сможет вести обычный образ жизни.
Кроме того, важно помнить, что болезнь проще предотвратить, чем впоследствии лечить. Поэтому лучший способ снизить риск появления дисплатического сколиоза у малыша, это заняться профилактикой патологии, причем еще на стадии зачатия и беременности.
Врожденные пороки развития позвоночника – это патология, развивающаяся внутриутробно, связанная с изменением конфигурации или количества позвонков. Нередко данные патологии сочетаются с другими врожденными пороками развития внутренних органов и систем.
Аномалии позвоночника классифицируются по нескольким видам — и, в зависимости от варианта и выраженности изменений, могут проявляться тяжелейшими симптомами сразу же при рождении малыша или прогрессируют по мере его роста и развития.
Кроме того, они могут существовать и бессимптомно, обнаруживаясь случайно на обследовании по другому поводу.
Содержание статьи:
Виды врожденных аномалий позвоночника
Все аномалии позвоночника, сформировавшиеся внутриутробно, подразделяются на две большие группы – онтогенетического и филогенетического происхождения.
Есть также третья группа смешанных дефектов онтофилогенетического происхождения.
Эти виды аномалий позвонков являются причиной тяжелых форм врожденных сколиозов.
- Пороки, связанные с недоразвитием, уменьшением или увеличением числа позвонков:
- Микроспондилия.
- Асимметричный позвонок.
- Уплощенный позвонок.
- Добавочные клиновидно сформированные позвонки и полупозвонки.
- Задние клиновидные позвонки.
- Сращение (частичное или полное) двух и более смежных позвонков в любом отделе.
- Синдром короткой шеи – сращивание и аномалии развития шейных и иногда также грудных позвонков (вследствие генетически обусловленной патологии, передающейся по наследству. Ещё одно название патологии — синдром Клиппеля-Файля).
- Бабочковидная форма позвонков.
- Расщепление позвоночника.
- Аномалии развития или отсутствие части дужки, остистых отростков, спондилолиз, спондилолистез. Незаращение дужек и тел позвонков.
- Частичная или полная люмбализация (первый крестцовый позвонок отделен от крестца), сакрализация (пятый поясничный позвонок сращен с крестцом), окципитализация (слияние первого шейного позвонка и затылочной кости).
- Переходные седьмой шейный или первый грудной позвонки, которые характеризуются, соответственно, увеличением или уменьшением количества ребер — синдром добавочных шейных ребер).
- Любые другие виды увеличения или уменьшения численности позвонков.
Причины врожденных аномалий позвоночника
Этиология врожденных патологий позвоночника до конца не изучена, и во многих случаях точную причину патологии при рождении установить невозможно.
- Генетических наследственных предпосылок, различных мутаций генов.
- Нарушениях внутриутробного развития плода по различным – экзогенным или эндогенным — причинам.
- Нарушениях в питании будущей матери, недостатке витаминов и микроэлементов, а также нарушениях обмена веществ организма беременной.
- Гормональных нарушениях в организме будущей мамы.
- Тяжелом токсикозе, нефропатии, гестозе беременных.
Диагностика врожденных аномалий позвоночника – можно ли их определить по симптомам?
Выполняет диагностику и ставит диагноз детский хирург или ортопед.
- Рентгенография – позволяет определить добавочные позвонки или полупозвонки, нарушение формы позвонков, смещение относительно друг друга и т.д.
- Компьютерная томография (КТ)– позволяет более четко выявить костные нарушения позвоночного столба.
- Магнитно-резонансная томография (МРТ)– успешно выявляет нарушения со стороны спинного мозга и его структур, а также связочного аппарта.
- Лабораторные исследования крови беременной, а также амниотической жидкости, для определения показателей ацетилхолинестеразы и α-фетопротеина.
- УЗИ-скриниг беременной.
Симптомы и морфологическая картина врождённых аномалий позвоночника
Аномалии, связанные с изменением формы или размеров позвонков, чаще всего встречаются в грудном отделе, хотя могут диагностироваться в любом секторе позвоночника.

Клиновидные дефекты позвонков проявляются различными симптомами, в зависимости от положения дефектного сегмента.
- Например, если большая сторона аномального позвонка находится в заднем отделе позвоночного столба, то у больного есть визуально заметный патологический кифоз, или горб.
- Если в переднем отделе, то наблюдается так называемая плоская спина.
- Боковое положение аномального сегмента является причиной формирования и развития сколиотической деформации.
- Плоскоклиновидные дефектные позвонки могут быть причиной формирования асимметричной грудной клетки (реберный горб), бочкообразной формы и укороченной грудной клетки и т.д.
- Комбинированные аномалии формируют кифосколиоз.
Диспластические аномалии позвонков могут существовать бессимптомно, а со временем проявляться следующими признаками:
- Болями различной силы и продолжительности, локализованной в спине или области грудной клетки.
- Нарушением функции тазовых органов.
- Неврологическим симптомокомплексом.
- Нарушениями работы сердца, сердечного ритма.
- Нарушениями дыхания.
Синдром Клиппеля-Файля имеет определенный набор симптомов:
Спондилолиз и спондилолистез

Спондилолиз в большинстве случаев локализуется в 4 и 5 позвонках поясничного отдела позвоночника. Имеет следующие симптомы:
- Боль в положении сидя и при физических нагрузках.
- Патологический лордоз в поясничной области.
- Напряжение длинных мышц вдоль позвоночника.
При увеличении нагрузок на позвоночник спондилолиз может стать причиной спондилолистеза – соскальзывания позвонка относительно другого.
Сакрализация, люмбализация локализуются в пояснично-крестцовом секторе позвоночника. Могут проявляться следующими симптомами:
- Боли в поясничном отделе.
- Напряженность, скованность в пояснице.
- Люмбализация часто является причиной возникновения спондилоартроза.
- Возникновение остеохондроза в зоне дефекта.
Слияние атланта и затылочной кости
Аномалия очень долгое время может существовать без симптомов и проявиться в зрелом возрасте следующими симптомами:
- Частые головокружения, приступы сильной головной боли.
- Тахикардия.
- Неврит лицевого нерва.
- Дисфагия – нарушения акта глотания.
- Хриплый голос.
- Нистагм.
Незаращение дужек позвонков в большинстве клинических случаев диагностируется в зоне 5 поясничного – 1 крестцового позвонков.
- Проявляется болями, характерными также для радикулита.
Расщепление позвоночника у новорожденных детей со спинномозговой грыжей — spina bifida
Расщепление позвоночника может быть открытым или скрытым, со спинномозговой грыжей или без неё.
- Открытое расщепление позвоночника без грыжи – рахишизис – визуальтно заметен сразу после рождения младенца – на спине отсутствует часть кожи, виден позвоночник и спинной мозг с оболочками.
- При спинномозговой грыже ребенка на спине наблюдается выпячивание, которое может быть различных размеров – от небольшого до огромного.
- Расщепление позвоночника сопровождается характерным комплексом симптомов, включающим в себя неврологические нарушения различной выраженности.
- Открытое расщепление и грыжа часто вызывают частичный или полный паралич нижних конечностей.
- Грыжа нередко сочетается с аномалиями развития нижних конечностей, неправильным положением.
- При спинномозговой грыже часто наблюдается и гидроцефалия.
Скрытые расщепления позвоночника не имеют ярко выраженных симптомов и не приводят к возникновению спинномозговой грыжи. Более того, они могут какое-то время существовать бессимптомно. Со временем они могут проявиться болями в пояснично-крестцовой зоне.
Последние новости
Совсем недавно стартовала уникальная программа Союзного государства помощи детям с патологиями и деформацией позвоночника, разработанная ведущими специалистами в области вертебрологии из России и Беларуси.
Сегодня эти планы воплотились на практике, подарив первым маленьким пациентам здоровое будущее, без болей и ограничений.
В выпуске новостей телеканала Диёр 24 вышел репортаж из Наманганской области республики Узбекистан о визите в областную больницу врачей-травматологов из НИИ Травматологии и ортопедии, г. Ташкент, и профессора С.В. Виссарионова из НИИ детской ортопедии, г. Санкт-Петербург.
28 февраля 2018 Подробнее
Миелодисплазия – это собирательный термин, который в себя включает различные варианты врожденных нарушений развития нижнего отдела позвоночника. Обычно патология диагностируется в раннем детстве. Сопровождается различными по тяжести нарушениями периферической чувствительности, функции органов брюшной полости и малого таза, снижением двигательной функции нижних конечностей. Без своевременного лечения приводит к развитию инвалидности пациента.
Возможные причины развития

Миелодисплазия пояснично-крестцового отдела позвоночника возникает как следствие следующих патологий:
- спинномозговой грыжи (часть спинного мозга выходит за пределы костного канала из-за дефекта оболочек);
- рахишизиса (врожденной аномалии развития нервной ткани);
- сирингомиелии (появления полости в тканях спинного мозга);
- агенезии дистального отдела позвоночника;
- добро- и злокачественных образований спинного мозга;
- травматических повреждений;
- дегенеративных изменений позвоночника;
- расщепления позвоночника (неполного закрытия нервной трубки в период развития плода).
Миелодисплазия пояснично-крестцового отдела позвоночника у детей часто возникает уже с момента рождения. Она проявляется врожденными пороками развития позвоночника, которые сочетаются с детским церебральным параличом, синдромом Арнольда-Кларка, поражением кожи и сирингомиелией.

Эти все патологии объединяет то, что они сопровождаются нарушением иннервации на уровне спинномозговых нервов поясничного отдела (L1-L5).
Код болезни миелодисплазия по МКБ-10 – Q06.8
Клиническая картина
Выраженность клинической картины при миелодисплазии зависит от причины заболевания, степени поражения спинного мозга. При сирингомиелии часто наблюдается медленное прогрессирование симптоматики. Начало заболевания обычно при врожденных патологиях совпадает с моментом рождения. Выраженность симптоматики может варьировать с возрастом ребенка.
Обычно отдельно выделяют несколько групп симптомов:
- неврологические дефекты;
- нарушения функционирования опорно-двигательного аппарата;
- ухудшение со стороны органов пищеварительной или мочеполовой систем.
Симптомы миелодисплазии
Неврологические симптомы такой патологии как миелодисплазия включают в себя:
- снижение периферической чувствительности кожи;
![]()
развитие парестезии (ощущения жжения, бега мурашек по коже);- снижение физической силы отдельных мышц ног (симметрическое или несимметрическое);
- ноющие боли в поясничной области, которые могут отдавать в ногу и усиливаться при отдельных движениях туловища;
- развитие трофических язв на стопах;
- паралич одной или обеих конечностей.
Также наблюдаются признаки нарушения функции опорно-двигательного аппарата:
- мышечная атрофия нижних конечностей;
- деформация поясничного отдела позвоночника и крестца;
- развитие деформации стоп из-за разницы в тонусе различных мышц;
- хронические артриты тазобедренных или коленных суставов;
- аномалии развития таза.
Со стороны внутренних органов возможны следующие симптомы:
- атония мочевого пузыря, что приводит к недержанию мочи;
- склонность к запорам;
- повышенная продукция газов в кишечнике;
- нарушение репродуктивной функции, сниженное сексуальное влечение;
- повышенный риск развития инфекций мочеполовой системы.
Диагностика
Диагностику пациента с такими нарушениями как миелодисплазия проводит врач-невропатолог. Обычно к нему направляют педиатры или участковые терапевты. Сначала он тщательно собирает жалобы пациента или его родителей, особый акцент делается на нарушения чувствительности и моторики.
Также необходимо уточнить течение беременности у матери, наличие заболеваний в этот период, прием медикаментов, наличие аномалий развития у ближайших родственников. После этого проводится тщательный внешний осмотр пациента, при котором часто уже можно выявить признаки аномалий развития поясничного отдела позвоночника.
Общеклинические исследования играют малозначительную роль в диагностике такого нарушения как миелодисплазия. Акцент делается на инструментальную диагностику:
![]()
компьютерную томографию (КТ);- магниторезонансную томографию (МРТ);
- ультразвуковую диагностику органов пищеварительной и мочеполовой систем;
- электромиографию.
Использование этих методов позволяет точно установить тип патологи позвоночника (и/или) спинного мозга и верифицировать причину развития миелодисплазии в большинстве случаев.
Большое значение имеет ранняя диагностика врожденных пороков развития в период беременности женщины. Поэтому необходимо несколько раз проводить скрининговое ультразвуковое обследование, которое позволяет выявить наиболее грубые пороки развития позвоночника уже во втором триместре.
Методы лечения
Операции проводятся в специализированных нейрохирургических клиниках. Наиболее частые варианты вмешательств – следующие:
- оперативная стабилизация позвоночника – проводится при наличии значительного искривления поясничного отдела (более 30°);
- кифэктомия – пластика кифоза поясничного отдела;
- микрохирургические вмешательства на спинном мозге (удаление опухолей, кист);
- люмбальное шунтирование – при наличии гидроцефалии;
- пластика врожденных пороков развития поясничного отдела – желательно проводить в первые недели после рождения ребенка.
Операция позволяет восстановить нормальную физиологическую структуру позвоночника, ликвидировать компрессию спинномозговых нервов.
Терапия лекарственными препаратами позволяет снизить выраженность симптоматики миелодисплазии. Она включает в себя назначение следующих групп медикаментов:
![]()
нестероидные противовоспалительные средства для снижения локального воспаления и болевого синдрома;- ингибиторы холинэстеразы (прозерин, неостигмин, физостигмин) – способствуют восстановлению двигательной активности периферических мышц;
- миорелаксанты (толперизон, баклофен, циклобензаприн) – снижают тонус мышц, который часто повышен при парезах нижних конечностей;
- нейропротекторы (церебролизин, цитиколин, гамма-аминомасляная кислота) – способствует восстановлению (поврежденных участков нервной системы);
- витамины группы В – необходимы для регенерации нервной ткани;
- спазмолитики (дротаверин, папаверин) – при спазматических кишечных коликах;
- стимуляторы моторики пищеварительного тракта (домперидон, итоприд) – при сопутствующем нарушении перистальтики кишечника.
Немедикаментозное лечение в неврологии играет одну из ведущих ролей в лечении пациентов с миелодисплазией. Оно позволяет восстановить нарушенную функцию периферических нервов, сокращает время реабилитации после проведения оперативного вмешательства и позволяет пациентам в дальнейшем жить полноценно.
Обычно к немедикаментозным методам относят:
- Лечебная физкультура (ЛФК) – проводится под контролем квалифицированного реабилитолога по индивидуальной программе для каждого пациента. Начинается в ранний послеоперационный период. Ее цель – максимально развить двигательные способности и укрепить мышечный аппарат пациента. Со временем к ней добавляют также занятия плаванием и гимнастикой.
![]()
Массаж – проводят аккуратно в несколько этапов. Сначала необходимо снять гипертонус отдельных мышц поясницы и нижних конечностей. Затем проводят коррекцию при наличии деформации позвоночных дисков и укрепляют мышечный аппарат.- Физиотерапевтические методы (электростимуляция, магнитотерапия, электрофорез, ультразвук) улучшают микроциркуляцию в области поражения, способствуют более быстрой регенерации тканей, снятию воспалительного процесса.
- Рациональное питание пациента. Диета при миелодисплазии должна включать достаточное количество витаминов и микроэлементов, поэтому она содержит большое число фруктов и овощей.
Профилактика миелодисплазии
Специфической профилактики заболевания не существует. Основные усилия направлены на предупреждение развития врожденных пороков развития у плода. Поэтому беременным выдаются следующие рекомендации:
- Регулярно посещать врача женской консультации в отведенные сроки
- Избавится от курения, и не употреблять алкоголь.
- Приостановить прием медикаментов с возможным токсическим действием на плод.
- Рациональное питание с достаточным употреблением нутриентов.
- Избегать токсического действия промышленных ядохимикатов, ионизирующего излучения.
Врожденное отклонение в строении позвоночного столба у детей – это миелодисплазия. Проявляется в форме различных отклонений от нарушения количества позвонков до дисфункции существующих между ними связей. Она сопровождается нарушением различных функций органов, недержанием кала и мочи, трофическими расстройствами, гидроцефалией, неглубокими парезами рук и частыми врожденными вывихами бедер. Патология наиболее неприятна тем, что ее наличие сильно сказывается на работе органов таза и ног у ребенка.
Симптомы
Большая часть детей с миелодисплазией имеет сочетание патологий. С современными методами аппаратных исследований наличие аномалии развития можно выявить еще на стадии вынашивания, но пороки развития, подобные дисплазии позвоночника, выявляются обычно уже после рождения.
При открытой форме миелодисплазии пояснично-крестцового отдела признаком может быть характерное образование оболочечных и оболочечно-спинномозговых кист. Такая форма легко диагностируется и удаляется хирургическим путем. Закрытая форма проявляется мягкими изолированными симптомами, что затрудняет раннюю диагностику.
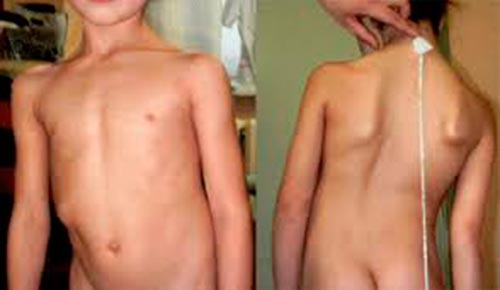
Основными признаками миелодисплазии в грудном возрасте являются:
- недержание кала и мочи,
- нарушение чувствительности промежности,
- отклонение ахилловых рефлексов,
- негативное состояние мононейронов (клеток и нервов спинного мозга, управляющих процессами дефекации и мочеиспускания),
- неврологические показатели (парезы и паралич),
- снижение тонуса и силы мышц пораженных конечностей.
В более позднем возрасте при миелодисплазии наблюдается замедление и задержка развития психики и моторики, искривление позвоночника, ярко выраженные дефекты походки (косолапость), нарушения в виде незаживающих, часто гнойных язв на ногах.
При миелодисплазии пояснично-крестцового отдела почти во всех случаях нарушается работа органов малого таза. Диагностика усложняется сопутствующими негативными явлениями и тем, что пороки могут сочетаться.
Миелодисплазия пояснично-крестцового отдела позвоночника у детей
Серьезная аномалия развития, причиной которой может быть патология половых клеток родителей, неблагоприятное воздействие на плод в период беременности, когда формируется его опорно-двигательная система – это миелодисплазия пояснично-крестцового отдела позвоночника.
В 50% случаев миелодисплазии причиной заболевания может быть генетическая предрасположенность одного или обоих родителей.
Несмотря на частоту проявлений сопутствующих негативных признаков, позволяющих провести раннюю диагностику миелодисплазии, чуть менее половины патологий у пациентов диагностируются на поздних стадиях.
Миелодисплазия может проявляться как открытая и закрытая форма разрушения позвоночника, при которой спинной мозг выпячивается через канал (это, по сути, грыжа с патологиями развития мозга или его оболочек).
Врожденный спондиполиз – вторая форма проявления миелодисплазии, которая представляет собой несрастание патологических элементов между отростками суставов. При люмбализации крестцовый отдел уменьшается, а поясничный увеличивается на некоторое количество позвонков.
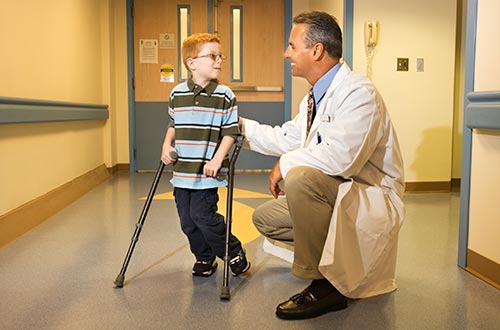
Ортопед или просто опытный врач в состоянии заподозрить патологию развития позвоночника (миелодисплазию) при детальном наружном осмотре, но точная постановка диагноза возможна только при проведении полного обследования.
Для диагностирования миелодисплазии применяется рентгенологическое обследование, компьютерная томография, ЭНМГ (электронейромиография), магнитно-резонансная томография и нейросономиография. УЗИ назначается для обследования органов таза и мочеполовой системы при наличии характерных признаков поражения.
Диагноз миелодисплазия у детей ставится при отсутствии мононейронов или при наличии их дисфункциональности по обеспечению работы тех органов, за которые они отвечают, но не могут справиться из-за врожденной аномалии развития.
Лечение миелодисплазии
При наличии широкого спектра медикаментозных препаратов и методов физиотерапевтического воздействия, основным в лечении миелодисплазии пояснично-крестцового отела позвоночника все равно остается хирургический метод. Оперативное вмешательство позволяет остановить прогрессирование заболевания, снизить инвалидизацию. Это единственный возможный путь, составляющий основную часть показанного в таких случаях комплексного метода лечения.
В качестве параллельных или послеоперационных методов лечения миелодисплазии используются лекарственные препараты и физиотерапевтические процедуры. Во многих случаях, для устранения воспаления, появившегося после оперативного вмешательства, назначается терапия лазером, дающая возможность существенно улучшить состояние малыша.
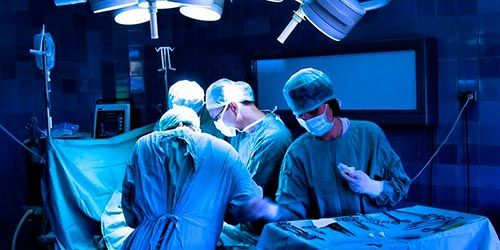
При медикаментозном лечении миелодисплазии пояснично-крестцового отдела позвоночника используются витаминные комплексы, медиаторно-активные препараты, нейротрофные лекарства, десенсибилизирующие и рассасывающие средства.
Урологическая помощь в таких случаях состоит в сохранении функции почек и восстановлении функции мочевого пузыря, для чего, возможно, потребуется дополнительное хирургическое вмешательство, хотя в последнее время намечена тенденция к его минимизированию.
70% процентов детей, родившихся с миелодисплазией позвоночника являются детьми, выношенными в во время патологической беременности. Часть из них пострадала из-за небрежного отношения матери к своему здоровью и здоровью вынашиваемого ею плода.
В отдельных случаях при миелодисплазии применяется электростимуляция, позитивно влияющая на спинальное и периферическое кровообращение. Все это требует немалого мужества от родителей, которым придется сопровождать ребенка по всем этапам проводимого лечения. Немалые сложности возникнут и в приучении к самостоятельному обслуживанию и в социальной адаптации.
Профилактика заболевания
Один позвонок может стать не просто причиной системных патологий всего организма, но и привести к инвалидности, нарушению двигательной функции и отсутствию возможности нормальной жизнедеятельности человека. Профилактика миелодисплазии у детей возможна только в случае ответственного отношения к здоровью планируемого ребенка у будущих родителей.
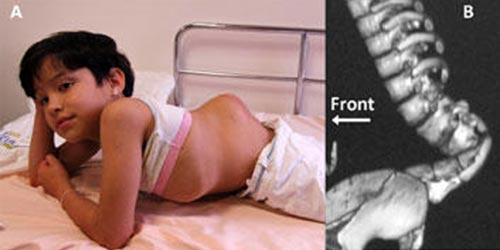
Если уже наблюдались случаи миелодисплазии пояснично-крестцового отдела позвоночника при развития плода, инвалиды в семье, с подобными нарушениями и поражениями, необходимо пройти тщательное диагностическое обследование во время беременности. Это позволит выявить риск появления на свет детей, с врожденной патологией позвоночника. Генетическое обследование родителей должно иметь место и в случае других наследственных заболеваний.
Даже в случае благоприятного прогноза, женщина, вынашивающая ребенка, должна крайне ответственно относиться к протеканию беременности. Будущий малыш должен обеспечиваться необходимыми микроэлементами, минералами, витаминами, полноценным здоровым питанием через организм матери. Это позволит избежать такой патологии, как миелодисплазия пояснично-крестцового отдела позвоночника.
Прием лекарственных средств может производиться только по разрешению врача в случае жизненной необходимости. Также должны быть приняты все меры по недопущению внутриутробной инфекции. Непременно нужно осуществлять регулярное медицинское обследование и контроль над развитием плода.
Только при соблюдении всех условий профилактики при внутриутробном развитии будущего ребенка и ответственном отношении к вынашиваемой жизни, возможно не только избежание врожденных патологий развития, но и просто появление на свет здорового ребенка.
Читайте также:






