Ноющая боль ниже поясницы у женщин слева что это такое может быть
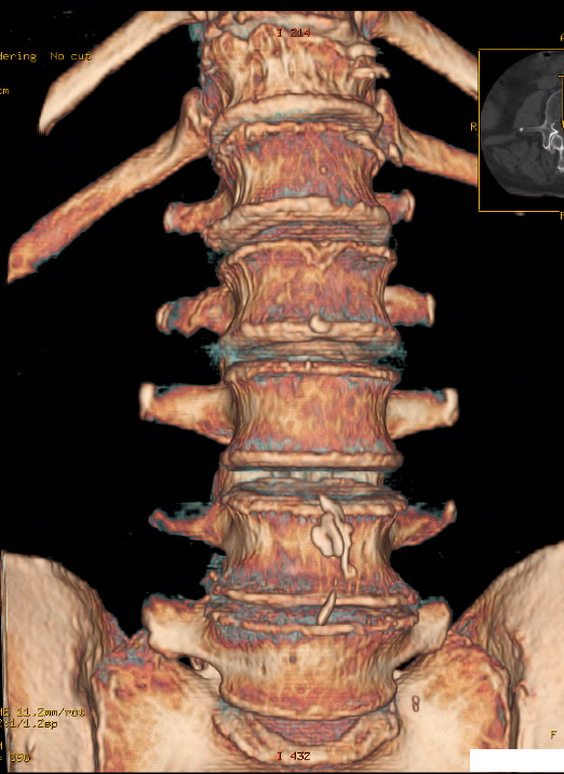
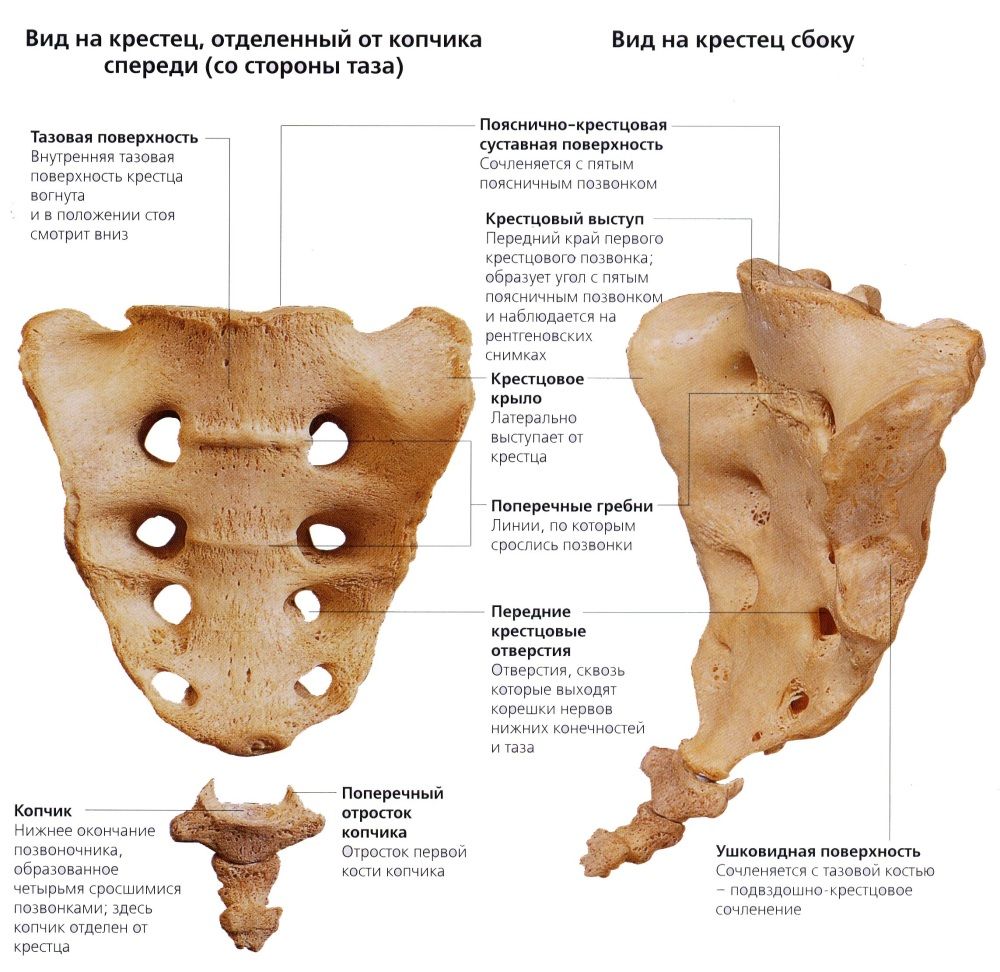
Крестец – одна из важнейших костей в нижней части позвоночника. Сверху она соединяется с нижним поясничным позвонком, а снизу – с копчиком. Любая боль, возникающая в этой области, сигнализирует о том, что в работе организма произошли нарушения. Важно поддерживать его здоровое состояние и работоспособность.

Боль в крестце ограничивает движения человека, ухудшая его трудоспособность и жизнедеятельность. Женщин она беспокоит чаще, чем мужчин. Связано это с тем, что женские позвонки менее прочные и тяжелее справляются с физическими нагрузками.
Что собой представляет крестец?
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Крестец треугольной формы, состоит из пяти позвонков, сросшихся между собой. Представлен двумя поверхностями – передней и задней, основанием и вершиной двух краев по бокам. Вместе с парой тазовых костей формирует верхнюю тазовую часть. С одной стороны соединяется с копчиком, а с другой – с последним позвонком поясницы. Переднюю крестовую часть принято называть тазовой. На ней срастаются пять позвонков крестца в виде четырех перекрестных линий. Нервные окончания вместе с артериальными венами, сосудами и капиллярами пронизывают область таза в четырех местах.
Болевые ощущения в области крестца доктора диагностируют, как следствие более серьезного заболевания. Симптомы, возникшие в крестце, принято называть сакродинией (от лат. os sacrum – крестец). Они могут активироваться за счет повреждений костных структур либо прогрессирующих болезней внутренних органов.
Причины обострения и симптоматика
Вызвать боль в области крестца могут различные факторы, но основной — смещение, которое пациенты получают при рождении или травмах. Смещения разделают на две группы:
- в области правых костей таза;
- в области левых костей таза, симптоматика — разная для каждой из сторон.
В случае травмы в левой части возникают нарушения в работе кровотока в левой ноге, возможны отеки и сильные боли, периодические приступы судорог, нестабильная работа сердечной и дыхательной систем, запоры и избыточный вес. В случае травмы в правой части возникают болевые ощущения в правой ноге, кратковременные судороги, нарушения в пищеварительной системе, проносы и значительный убыток в весе.
Общее недомогание и острая боль в области копчика и крестца может вызываться пережитыми в прошлом травмами – падением, ударом, ушибом, то есть травмированием позвоночника, в результате которого произошло защемление нервов. Болевые ощущения — достаточно сильные, схваткообразные или ноющие. При отсутствии серьезных повреждений боль проходит самостоятельно через некоторое время при условии соблюдения покоя. Иногда болевые симптомы могут проявиться позже.
Обычно после курса лечения и реабилитации боль в крестце, полученная при травме, исчезает. Если тягостные ощущения сохраняются и после терапии, необходимо проконсультироваться со своим лечащим доктором.
Сакродиния может быть спровоцирована:
- длительным пребыванием в сидячем положении (офисная работа);
- физическими нагрузками;
- лишним весом;
- стрессом и эмоциональным перенапряжением;
- проблемами с пищеварением;
- образованием тромбов;
- преждевременным варикозом.
Доктор Алексеев на видео:
Заболевания, связанные с болями в крестце
Как у женщин, так и у мужчин боли в правом боку и одновременно сзади могут свидетельствовать о серьезных заболеваниях, лечение которых требует хирургического вмешательства (гепатит, пиелонефрит, пневмония и другие). Выделяют различные причины, которые не имеют прямой связи с крестцом, но могут проявлять себя болью в этой области. Среди них следующие:
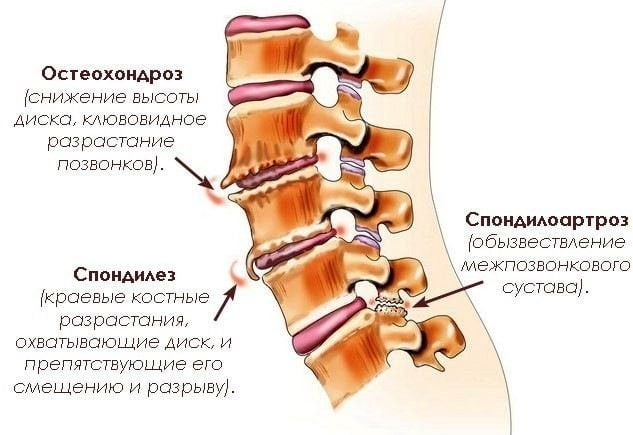
- остеохондроз, вызванный смещением позвоночных пластин, провоцирует осложнения в виде защемления нервных окончаний и значительное сужение каналов позвонка — стеноз. Боль возникает после физических нагрузок, переутомления и отступает после отдыха. Недомогания обычно наблюдают в зоне крестца и копчика, поскольку они имеют непосредственную связь с позвонком;
![]()
- спондилолистез и грыжи нижних позвонков поясницы. Если боль имеет тянущий или ноющий характер, это — первый тревожный сигнал к возможному смещению межпозвоночных дисков. Периодические тупые ноющие боли в области поясницы могут указывать на грыжу между позвонками. В таких случаях боль локализуется в области крестца и отдает в пах или ногу. Ее характер непостоянный – приступы начинаются внезапно в результате резкого движения, при продолжительных физических нагрузках;
![]()
- аномалии развития позвоночника. Деструктивные процессы в области позвоночного столба могут быть врожденного или приобретенного характера. Аномалия — неправильно сформированные пояснично-крестцовый и переходной позвонки. Это может быть образование нового позвонка (люмбализация), незаращение позвоночной дуги, сращение позвонков с уменьшением их количества (сакрализация). Факторы, которые влияют на нарушение в структуре позвоночника – продолжительное нахождение в неправильном положении тела, сидячая работа. Боль при таких нарушениях периодическая;
- закупоривание вен в области малого таза и подвздошных сосудов. Запущенные стадии сосудистых патологий, тромбофлебит, внутренний варикоз – при этих состояниях возможно появление болевых ощущений в крестцовом отделе. Симптомы могут включать высокую температуру тела, посинение кожи и появление сильных отеков в местах, где образовался тромб;
- воспалительные заболевания органов брюшной полости и забрюшинного пространства сопровождаются болями в крестце. Тягостные ощущения также распространяются на область живота, отдают в нижнюю половину спины. Воспалительный процесс может повлиять на менструальный цикл, работу нервной системы, сердца и сосудов. Кроме болевого синдрома, возможны и другие симптомы: повышение температуры тела, озноб, головная боль;
- заболевания инфекционного характера, например, туберкулез, стафилококк. Спровоцированы бактериями и сопровождаются болями, которые не утихают даже после отдыха и приема обезболивающих. Приступы сакродинии усиливаются при малейших движениях и нагрузках;
![]()
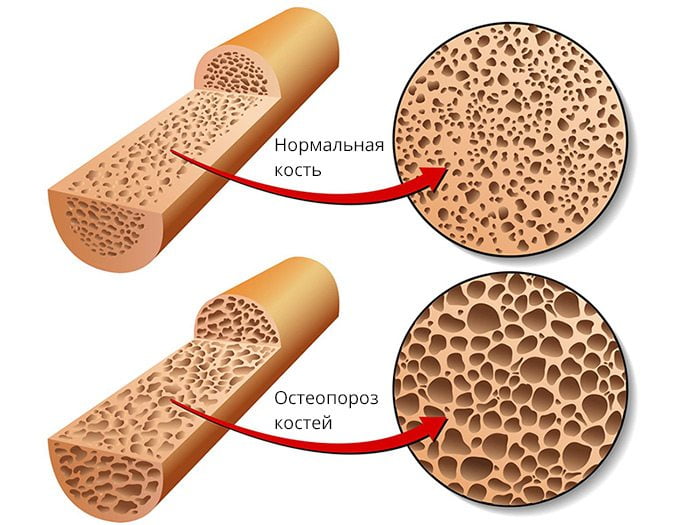
- метаболические болезни костей. К ним относятся остеопороз, рахит, остеомаляция. Первый симптом таких патологий — острая боль, возникающая в районах малого таза, поясницы и крестца. Возможно также появление неприятных ощущений в нижних конечностях;
![]()
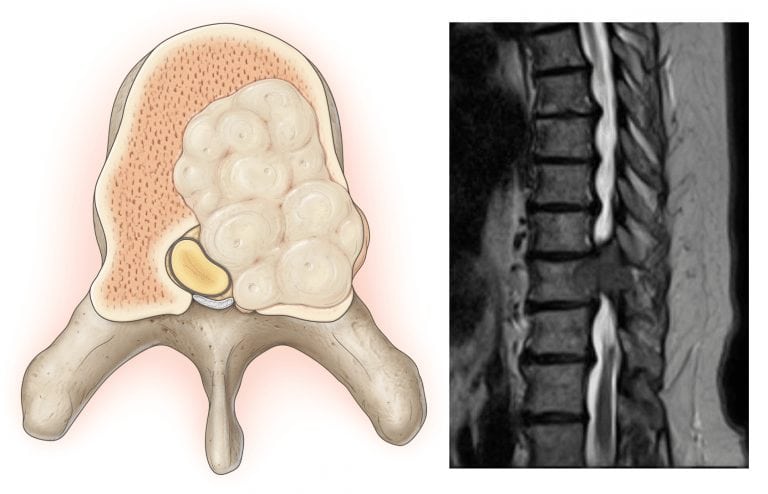
- опухолевидные образования. При любых видах опухолей (как доброкачественных, так и злокачественных) боль ниже поясницы у женщин возникает всегда. Она имеет постоянный непроходящий характер. У мужчин подобные приступы могут вызываться хроническим простатитом;
![]()
В некоторых случаях появление болей в крестце у женщин может быть единственным проявлением заболевания и сигналом развития рака молочных желез или матки, поскольку опухоль может развиться бессимптомно.
Беременность, как причина
Боль ниже поясницы справа сзади у женщины чаще всего наблюдается в период беременности. Из-за увеличения веса на позвоночный столб и гладкую мускулатуру спины приходится большая нагрузка. Постепенно растущий живот смещает центр тяжести, будущей матери приходится прогибать спину в пояснице. Это негативно влияет на крестцовый отдел позвоночника и провоцирует возникновение сакродинии.

Неприятные ощущения при гестации также объясняются гормональным дисбалансом, давлением плода на крестец или с изменением положения ребенка в утробе матери. После родов боли должны пройти самостоятельно.
Диагностика
Появление любых тягостных ощущений в крестце — повод для обращения к врачу. Поскольку причины сакродинии достаточно разнообразны, необходимо пройти полное обследование. Нужна консультация узкопрофильных специалистов: травматолога, невролога, ортопеда, уролога и гинеколога. Обязателен физикальный осмотр со сбором анамнеза: уточнение локализации боли, характер, сила и интенсивность болезненных ощущений, куда отдает, когда усиливается и уменьшается, наличие сопутствующих симптомов.
Лабораторные и инструментальные испытания при сакродинии следующие:
- общие и развернутые анализы крови и мочи;
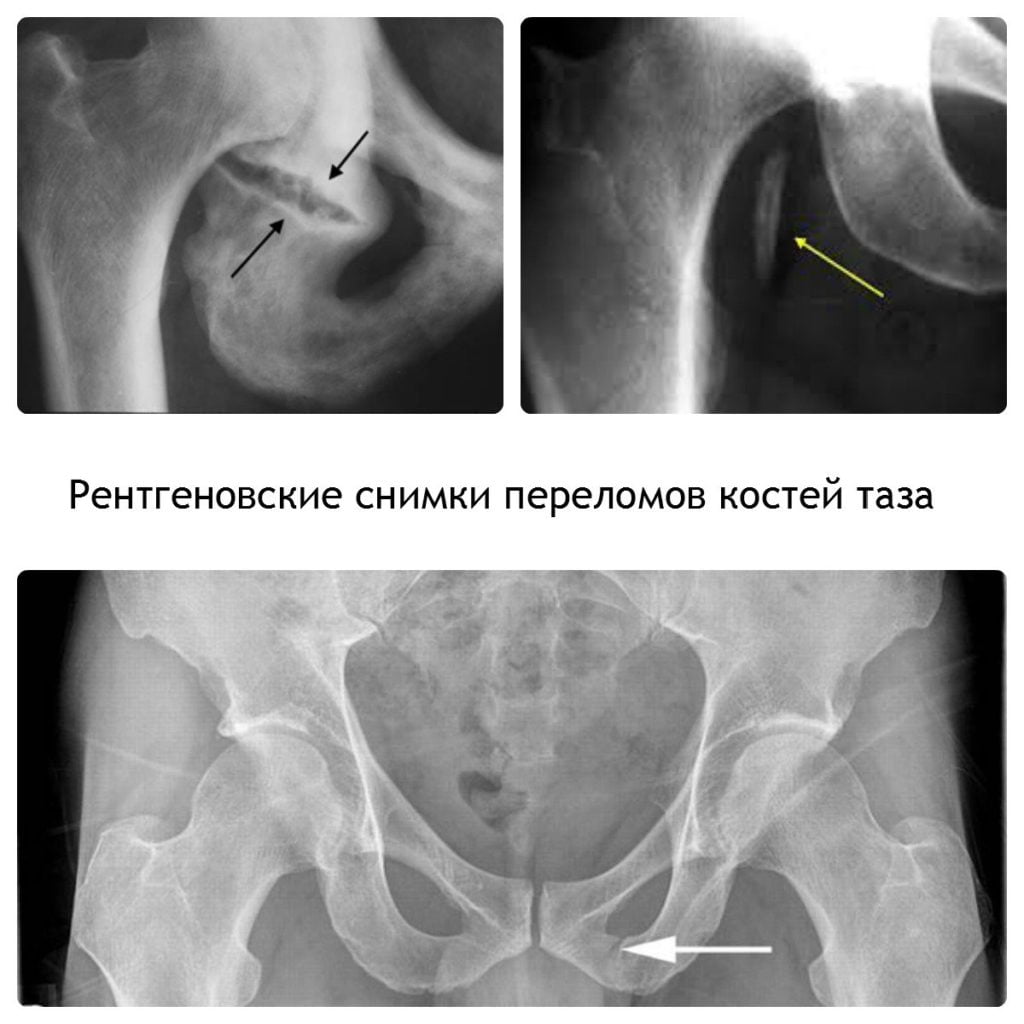
- рентгенография для определения состояния костных структур позвоночника, выявления грыж, смещений дисков и прочих патологий;
- магнитно-резонансная томография обычно назначается для выявления гинекологических патологий;
- компьютерная томография органов малого таза, пояснично-крестцового отдела позвоночника и тазовых костей необходима для их детального изучения, выявления опухолевых образований;
- ультразвуковое исследование органов малого таза;
- денситометрия для определения плотности костной ткани.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Лечение сакродинии
Что делать, когда болит ниже поясницы у женщин? Лечебная терапия сакродинии должна устранить источник болей. Самолечением заниматься не рекомендуется. Схема курса лечения должна быть составлена лечащим врачом с учетом установленного диагноза, наличия сопутствующих заболеваний и общего состояния больной.
Основные элементы терапии включают:
- прием медикаментов. В виде таблеток или уколов назначаются анальгетики, анестезирующие новокаиновые блокады (при сильных приступах), НПВС, препараты для снятия мышечных спазмов, антибиотики, седативные средства, витамины группы В, гормональные препараты;
- местное воздействие. Применение лечебных пластырей уменьшает мышечные спазмы, расслабляет мышцы, снимает отечность и боли;
Курс приема лекарственных препаратов и местных мазей подбирается строго врачом после выяснения причины боли ниже поясницы у женщин.
- физиопроцедуры. УВЧ-терапия, токи Бернара, электрофорез с гидрокортизоном, массаж, иглоукалывания, аппликатор Ляпко. Эти процедуры уменьшают интенсивность болезненных ощущений, снимают напряжение мышц, подавляют воспалительный процесс, улучшают кровоток, восстанавливают правильное положение органов таза, укрепляют иммунную систему;
- лечебная гимнастика. Назначается только после снятия острой боли в пояснице, когда больной необходим полный покой. Комплекс упражнений при боли подбирается индивидуально лечащим врачом и включает упражнения для разработки пояснично-крестцового отдела;
- ортопедический корсет. Такая конструкция представляет собой поддерживающий бандаж для позвоночника, который ограничивает его подвижность и снижает нагрузку на костные и хрящевые структуры;
- хирургическое вмешательство. Мучительные боли в крестце, которые невозможно устранить приемом анальгетиков и лекарственными блокадами, требуют более серьезного подхода – операции. В ходе вмешательства восстанавливают пораженную часть соединения поясницы, копчика или полностью заменяют костные и хрящевые структуры и ткани.
Лечение болей в пояснично-крестцовом отделе не должно ограничиваться применением обезболивающих препаратов и средств для местного воздействия. В большинстве случаев сакродиния — симптом более серьезных патологий, которые требуют своевременной диагностики и терапии. Тогда можно надеяться на благоприятный исход и устранение тягостных ощущений.
Общие рекомендации при лечении травм
- Сразу после получения травмы приложить к месту повреждения холодный компресс. Это предотвратит развитие воспалительного процесса.
- Исключить физические нагрузки, ограничить подвижность травмированной области.
- В качестве медикаментозного лечения использовать обезболивающие и противовоспалительные препараты. Разрешается применение местных мазей и ректальных свечей на основе НПВП.
- По мере уменьшения боли, через 3-4 дня разрешается выполнение легких упражнения из курса ЛФК для разминки пояснично-крестцового отдела.
Если травма обошлась без переломов, то уже через 2-3 недели наступает полное выздоровление: боль проходит и человек возвращается к привычной жизни.
Народные методы лечения
Использовать без согласования с врачом средства альтернативной медицины строго противопоказано, поскольку можно нанести серьезный урон здоровью. Если противопоказаний нет и определена причина болей в крестце, можно использовать фитотерапию.
Настой из фитосбора
- Смешать по 1 ч. л. сухих цветков бессмертника и календулы, листьев кипрея, побегов вереска, травы донника, лабазника, пустырника, хвоща полевого и корня одуванчика.
- От полученного сбора взять 8 г и растереть в порошок.
- Залить 400 мл кипятка, протомить на огне 3 минуты и настоять 1,5-2 часа под полотенцем.
- Отфильтровать и пить по 100 мл за полчаса до еды.
- Курс лечения – 2 месяца.
- В 96% уксусную эссенцию поместить 15 бритвенных лезвий.
- Настоять 2 недели, чтобы они полностью растворились.
- Затем смешать очищенный скипидар, камфару и хлорид аммония (по 50 г).
- Добавить в смесь 5 г березового дегтя, 100 мл 96%-ого винного спирта и 100 мл уже готовой уксусной эссенции с железом.
- Использовать для растирки пояснично-крестцовой области, предварительно взбалтывая.
Настойка для растирки
- В 1 л. оливкового масла добавить 300 г листьев и цветков сирени.
- Настоять в течение месяца на подоконнике, отфильтровать.
- Растирать поясницу дважды в день в течение месяца.
Спиртовой настой
- 100 г эвкалиптовых листьев залить ½ л спирта (алк. не менее 40%).
- Настаивать 7-10 дней.
- Использовать для растирок.
Настойка для компрессов
- 5 ст. сока черной редьки смешать с 1 ст. теплого меда, ½ ст. спирта (40% алк.) и 1 ст. л. пропаренной соли.
- Хорошо взболтать.
- Натирать болезненную область, накладывая сверху компрессную бумагу на 2 часа.
Настой на лавровом листе
- Измельчить лавровый лист, залить сверху растительным маслом так, чтобы полностью покрыть сухое сырье.
- Настаивать 2 недели при комнатной температуре.
- Использовать для компрессов, выдерживая от 3 до 6 часов. Повторять через день в течение месяца.
Отвар для ванны
- 500 г сосновых почек залить 5 л воды и варить 10 минут, отфильтровать.
- Вылить в ванну, разбавив водой, чтобы получилась температура не выше 37 градусов.
- Принимать такую ванну 20 минут через день.
Аромаванна с эфирными маслами
- Смешать по 8 капель ромашковое, имбирное и лимонное масла.
- Добавить в смесь ¼ ст. молока или сливок.
- Добавить состав в ванну, наполненную водой с температурой 37 градусов.
- Принимать ванну 20-30 минут 3 раза в неделю.
Без предварительного осмотра врача не рекомендуется выполнять следующие процедуры в домашних условиях:
- прогревать область локализации боли, поскольку если ее причина — воспалительный процесс;
- самостоятельно вправлять позвонки;
- принимать обезболивающие медикаменты.
Профилактика
Для предотвращения сакродинии рекомендуется соблюдать простые профилактические меры:
- вести здоровый образ жизни;
- придерживаться сбалансированного питания, что очень важно для укрепления мышц и костей. Особенно полезны продукты питания, содержащие кальций, витамины и минералы – кисломолочная продукция, зелень, орехи, свежие овощи и фрукты;
- при возникновении любого болезненного дискомфорта в крестцовом отделе нельзя делать резких движений, заниматься физическими нагрузками и спортом;
- избегать стрессов, больше отдыхать;
- обратить внимание на условия труда, скорректировать физические и спортивные нагрузки, следить за осанкой;
- регулярно посещать врачей и своевременно проводить диагностику.
Появление изнуряющей боли в нижней части поясницы у женщин обусловливается различными патологиями. Поэтому при возникновении подобных расстройств не стоит затягивать с обращением за медицинской помощью. Крайне важно правильно определить этиологию болевых ощущений и принять меры по лечению болезни. Ведь своевременно выявленное заболевание – это гарантия успешной терапии и благоприятного исхода.
Боль ниже поясницы у женщин может иметь разные причины. Чаще всего это заболевания позвоночника – радикулит, пролапс межпозвонкового диска. Но бывает, что боль ниже поясницы вызвана заболеваниями мочевыводящих путей, половой системы и желудочно-кишечного тракта. В зависимости от симптоматики подбирается метод лечения, направленный не только на снятие боли ниже поясницы, но и устранение причины, ее вызвавшей.
- 1. Заболевания позвоночника
- 2. Воспаление и заболевание почек
- 3. Почечная колика
- 4. Гинекологические проблемы
- 5. Заболевания кишечника
Заболевания костно-суставной системы — это самые распространенные причины болей в нижних частях спины. Боли в спине, которые исходят от позвоночника, могут иметь острый или хронический характер. Являются следствием дегенеративных изменений, воспалительных процессов и травм.

Дегенеративные заболевания позвоночника часто сопровождаются болью, которая отдает в ногу и ягодичную область. Эти болезни ограничивают повседневную работу и выполнение движений.
Боли в поясничной области часто вызывает:
- люмбаго (когда боли ощущаются вдоль задней части бедра ),
- ишиас (когда боли ощутимы от поясничной области позвоночника вдоль всего хода седалищного нерва, т. е. задней части бедра и голени, а иногда доходят до пятки и даже большого пальца стопы).
Другие причины боли нижнего сегмента позвоночника:
- растягивание мышц;
- повреждение суставов;
- дегенерация суставов;
- дегенерация позвоночного канала;
- стеноз позвоночного канала;
- дегенерация межпозвонкового диска;
- спондилолистез (смещение позвонков).
Кроме дегенеративных изменений, к причинам боли в нижней части позвоночника относят:
- врожденные дефекты осанки;
- ревматические болезни;
- опухоли позвоночника;
- туберкулез костей;
- травмы позвоночника и таза.
К причинам боли позвоночника относится также ходьба на высоких каблуках. Женщины после нескольких часов, проведенных на шпильках, должны выполнять упражнение. Нужно согнуть ноги в коленях и поочередно касаться коленями пола. Нужно сменить и каблук на более низкий.


К заболеваниям мочевыводящей системы, приводящим к боли в нижней части спины, относятся воспалительные болезни почек и мочекаменная болезнь. К воспалительным заболеваниям почек относят гломерулонефрит. Основной симптом гломерулонефрита – нефротический синдром.
К нему относятся:
- протеинурия выше 3,5 г/сутки ;
- гиперлипидемия;
- липидурия;
- гипоальбуминемия (снижение уровня альбумина);
- отеки.
Гломерулонефрит делится на хронический, острый и резко прогрессирующий. Единственным верным способом диагностики боли в спине, вызванным гломерулонефритом, является биопсия почки, анализ мочи и крови.

Еще одним примером патологии, которая может привести к боли в поясничной области, является нефролитиаз. Это состояние означает наличие конкрементов в мочевыводящих путях. Чаще камни в почках состоят из солей кальция. Типичным симптомом является почечная колика, т. е. боль в области поясницы с иррадиацией в лонное сцепление и/или наружные половые органы.
Устранение сильной боли, возникающей в области спины при камнях в почках, проводится с помощью нестероидных противовоспалительных препаратов. Человек, страдающий от мочекаменной болезни, должен пить большое количество жидкости и ограничить продукты, содержащие соль. Иногда единственным эффективным лечением является инвазивное. К инвазивным методам лечения камней относят экстракорпоральную литотрипсию (или уретеротропную), чрескожную нефролитотрипсию или хирургическое удаление камня.


Боль в нижней части спины может возникать в случае возникновения выкидыша, болезненного нерегулярного цикла, болезней матки и даже эндометриоза.
Выкидыш – это наиболее частое осложнение беременности. К причинам выкидыша относятся генетические, гормональные, анатомические факторы.
- кровянистые выделения или кровотечение из половых путей;
- боли внизу живота и в пояснице.
Еще одним состоянием являются нарушения менструального цикла. Болезненные менструации связаны с резями в брюшной полости и/или нижней части спины, диареей, тошнотой и рвотой.
Эндометриоз — это заболевание, при котором клетки внутреннего слоя стенок матки (эндометрия) разрастаются за его пределами. Встречается у 15% женщин. Болезнь сопровождают следующие симптомы:
- болевой синдром малого таза, в пояснице;
- дисменорея;
- боли, связанные с половой жизнью (диспареуния).
Боль в нижней части позвоночника может возникать и при патологиях желудочно-кишечного тракта. При тяжелом панкреатите возникает симптом Грея Тернера, то есть подкожные пятна в поясничной области спины, свидетельствующие о некрозе окружающей жировой ткани. Он часто сопровождает боль левой надчревной области с иррадиацией в поясничную зону спины.
К другим проблемам пищеварительной системы относятся:
- язвенная болезнь желудка и кишечника;
- воспалительные процессы кишечника, к которым относятся болезнь Лесневского-Крона и неспецифический язвенный колит;
- воспаление желчного пузыря;
- запор и другие причины обструкции толстой кишки;
- аневризма брюшной аорты.
В случае появления болевого ощущения в поясничном отделе стоит обратиться к врачу, который назначит диагностические исследования, такие как рентгенография позвоночника, магнитно-резонансная или компьютерная томография. Визуальные исследования позволят поставить диагноз и определить, какое требуется лечение для больного.
Боль в пояснице слева или справа, которая появляется при наклоне вперед, свидетельствует о блокировке крестцово-тазобедренного сустава в тазу или грыже диска, то есть выпадении диска (грыжа позвоночника). Грыжи межпозвоночного диска требуют проведения операции, а блокировка крестцово-тазобедренного сустава – физиотерапии.
При болевых ощущениях нижнего сегмента позвоночника, возникающих в результате нагрузки, травмы, дегенерации позвоночника, применяют:
- 1. Процедуры реабилитации (упражнения, лечение холодом/теплом, ультразвуком, стимулирование током, массаж).
- 2. Анальгетики. Сначала парацетамол и нестероидные противовоспалительные препараты (Диклофенак, Напроксен), а если они не помогут, врач может назначить опиоидные анальгетики - Трамадол, Кодеин. Лекарства должны применяться под строгим контролем врача.
Иногда врач может принять решение ввести в канал спинного мозга инъекции с глюкокортикоидами. Они вызывают уменьшение воспаления вокруг нервов, в результате чего происходит устранение/уменьшение боли. Обезболивающий эффект не является постоянным и проходит через несколько месяцев.

Общие рекомендации домашнего лечения болевых ощущений в спине включают в себя:
- 1. Соответствующую корректировку физической активности в зависимости от состояния здоровья и физической подготовки пациента.
- 2. Постельный режим до нескольких дней. Длительный отдых может больше навредить, чем помочь.
- 3. Холодные/теплые компрессы (кубики льда, завернутые в полотенце, или пластыри разогревающие) прикладывают на больное место на 15-20 минут несколько раз в день. Холодные компрессы можно заменить на теплые. Нужно ориентироваться на то, что эффективнее в каждом конкретном случае.
- 4. Применение нестероидных противовоспалительных препаратов для уменьшения боли. Предпочтительно использовать мази (содержащие диклофенак), так как по сравнению с таблетками они дают меньше побочных эффектов.
Болевые ощущения, вызванные напряжением мышц или жесткостью суставов, травмой можно преодолеть, выполняя каждый день упражнения на растяжку и укрепление спины:
- 1. Лечь на спину.
- 2. Согнуть в колене левую ногу и подтянуть ее к туловищу.
- 3. Поворачивать медленно бедра в правую сторону до упора, не отрывая плечи от пола.
- 4. Вернуться в исходное положение.
- 5. Повторять поочередно обеими ногами.
Упражнения, которых стоит избегать при боли в пояснице, это наклоны, подъем ног в положении лежа, приседания (но разрешены приседания у стены).
Люди, страдающие от хронической боли в спине, должны записаться в бассейн и научиться плавать на спине. Эффективны упражнения в тренажерном зале, если только подбираются специалистом и проводятся под присмотром инструктора.
Спина может болеть при беременности, особенно в третьем триместре. Ребенок распирает таз и давит на позвоночник. Облегчить боли в спине беременной женщины сможет теплая ванна. Лучше всего ее делать, когда в доме есть другой человек, так как понадобится помощь при входе в ванну или выходе из нее. Другим методом лечения болевых ощущений в пояснице является массаж.

Боль нижнего отрезка спины на ранних сроках беременности появляется из-за растяжения матки. Острая боль, напоминающая ощущения во время менструации, может указывать на угрозу беременности. В таких случаях следует проконсультироваться с гинекологом.
Нужно помнить, что болевые ощущения в пояснице могут быть недооценены. Если невозможно найти ни причину, ни способ избавиться этой болезни, надо обратиться к специалисту. Лучше не использовать непроверенные методы. Это может только усугубить ситуацию.
Боль в области спины, ближе к пояснице, обычно связана с почками или гинекологическими нарушениями. Однако причины болей в левом боку у женщин, локализованные на уровне талии со спины, могут указывать на острые состояния, опасные для жизни. Поэтому важно обращаться к доктору и проходить полную диагностику.
Классификация болей в спине слева у женщин
Болезненные ощущения могут быть тянущими и острыми. Во втором случае симптомы часто сочетаются с признаками обострения хронических патологий и развития тяжелых нарушений. Тянущие боли характерны для вялотекущих хронических процессов.
Не слишком сильные боли, которые не сопровождаются дополнительными признаками, могут быть связаны с непатологическими факторами:
- стрессы и усталость;
- длительное пребывание в одной позе;
- переохлаждение;
- чрезмерные физические нагрузки;
- неосторожные движения.
Если боли сохраняются постоянно, изматывают женщину и не проходят после 1-2 приемов таблеток, следует задуматься о полной диагностике. Такие симптомы почти всегда указывают на патологии.
Острые признаки – тошнота, рвота, появление крови в моче или кале, стреляющая, невыносимая боль, температура – требуют немедленного обращения в скорую помощь.
Возможные патологические причины болей
К патологическим причинам, по которым может болеть в пояснице слева сзади у женщины, относят заболевания позвоночника, яичника и маточных труб, а также некоторые проявления болезней ЖКТ, легких и даже сердца.
Одна из самых обширных групп причин болей в пояснице у женщин – дегенеративные процессы в позвоночном столбе:
- Остеохондроз, протрузии и грыжи. Из-за изменения в строении межпозвоночных хрящей развивается компрессия нервных корешков, сдавливание сосудов. Ухудшается кровообращение и обмен веществ, появляются острые боли. Известно, что женщины страдают остеохондрозом чаще, но грыжи развиваются преимущественно у мужчин.
- Спондилоартрит. Воспаление костей, которое ведет к сращиванию позвонков, появлению остеофитов.
- Травмы, ушибы, переломы позвонков. Если боль появилась после удара, падения, ДТП или другого механического воздействия, нужно немедленно сделать рентген и посетить травматолога.
- Сколиоз. Искривление позвоночного столба со временем ведет к ухудшению работы всех внутренних органов. Боль носит тянущий и ноющий характер.
- Копчиковая грыжа. Может быть следствием тяжелых родов, а также других травм нижнего отдела позвоночника. Проявляется при сидении на твердой поверхности, боли отдают в область промежности и прямой кишки.
У женщин старшего возраста такие боли могут наблюдаться при естественных изменениях в позвонках, костях и хрящах, а также при остеопорозе.
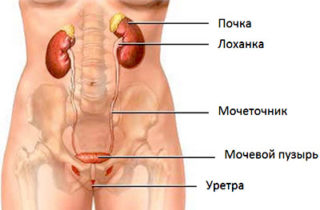
Патологии селезенки проявляются болями слева в пояснице очень редко. Боль носит тянущий и ноющий характер, иногда становится резкой. Гораздо чаще встречаются патологии почек:
- гломерулонефрит – воспаление почек, лоханок, ухудшение фильтрующей функции;
- почечная недостаточность – следствие других патологий или врожденных аномалий органа;
- пиелонефрит – бактериальное воспаление почки и канальцев;
- МКБ, или мочекаменная болезнь, – развивается на фоне повышения доли солей в моче.
При этих нарушениях боли носят сильный характер вплоть до появления колики, которая требует врачебного вмешательства. Если при МКБ камень перекрывает мочеточник, развиваются признаки интоксикации, температура и другие резкие симптомы.
Боль в пояснице при этих заболеваниях может возникнуть, если они протекают нетипично. Чаще всего появляются дополнительные симптомы: аритмия, снижение давления, отдающие в пах и подреберье боли. Стенокардия усиливается при нагрузке на организм. Заподозрить инфаркт или стенокардию можно по сдавленному дыханию.
Некоторые патологии желудка и кишечника тоже могут отдавать острой болью в левую часть поясницы сзади: обострение язвы, гастрита, панкреатит, дисбактериоз толстого кишечника, дисфункции желчного пузыря. Симптомы при этих заболеваниях будут острыми, режущими, сопровождающимися рвотой после приема пищи, изжогой, метеоризмом и вздутием живота.
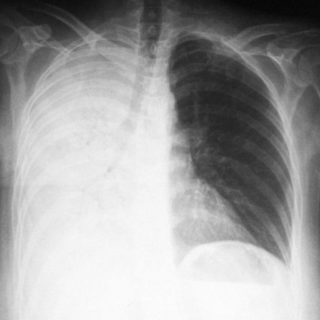
Острые боли в пояснице у женщины могут спровоцировать и совсем другие заболевания:
- Пневмония. Если в воспалительный процесс включается поражение плевры, боль отдает даже в поясницу, конечности, другие части тела. Боль становится острой, усиливающейся при вдохе, простреливающей. Может сопровождаться кашлем, температурой, трудностями с дыханием, отдает под лопатки и в область грудины. У пациента наблюдается тяжелое, хриплое дыхание.
- Диафрагмальная грыжа. В отличие от других нарушений, сопровождается постоянной изжогой, тянущей и сдавливающей болью, а также рефлюкс-синдромом.
- Воспаление маточных придатков и яичников. Часто возникает на фоне прогрессирования патогенной микрофлоры. Боль острая, ноющая, стреляющая. Почти всегда отдает в низ живота.
- Опухолевые процессы. Новообразования, при которых боль возникает слева в пояснице у женщины, могут быть злокачественными и доброкачественными. Особенно опасные первые, при которых развиваются метастазы. Опухоль может быть локализована в легких, а метастазы – в других органах. На начальных стадиях боль почти не ощущается, постепенно усиливается, приобретает тупой характер.
Болеть в пояснице может от острого цистита, которому подвержены женщины. Отличить его от других нарушений просто: появляются проблемы при мочеиспускании, зуд, жжение, учащение ложных позывов.
Методы диагностики неприятных ощущений
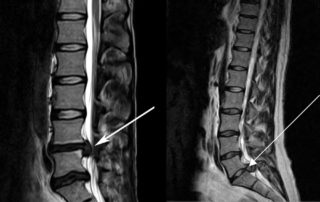
Если женщина при появлении болей в пояснице с левой стороны займется выяснением причин, а не лечением в домашних условиях без постановки диагноза, последующая терапия окажется более результативной. Нужно обратиться к специалисту, который после опроса сможет дифференцировать патологию от других нарушений и дать направление на уточняющее обследование.
При подозрении на болезни сердца могут сделать ЭКГ, УЗИ сосудов. При патологиях позвоночника обязательно потребуется рентген. При разных нарушениях назначают МРТ, КТ, а также сдачу стандартных лабораторных анализов.
Главное в процессе диагностики – искать причину, используя доступные методы обследования. Если тот или иной врач утверждает, что нарушений нет, нужно сменить специалиста или обратиться к другому профильному эксперту.
Методы лечения болей в спине

Избавиться от острых приступов боли, вызванных патологиями органов или позвоночника, помогают медикаменты: НПВС, анальгетики, в тяжелых случаях врачи прописывают глюкокортикостероиды и опиаты. Однако одними лекарствами лечить патологию нельзя, важно изменить образ жизни:
- поддерживать нормальный вес – лишние килограммы оказывают существенную нагрузку на позвоночник, приводя к износу суставов, мышц и связок;
- правильно питаться – не просто есть некалорийную пищу, а обеспечивать организм витаминами и минералами, поступающими вместе с едой;
- повышать двигательную активность – умеренные нагрузки положительно влияют на иммунитет, повышают тонус, укрепляют мышцы;
- защищаться от инфекций и болезней – в периоды ОРВИ и гриппа стараться заниматься профилактикой заражений, постоянно укреплять иммунитет.
В некоторых случаях, особенно при болезнях хрящей, позвонков, мышц помогает физиотерапия: электрофорез, УВЧ, лечение лазером и микротоками.
Если боли вызваны острыми нарушениями в почках, сердце, легких и других органах, может потребоваться экстренная медицинская помощь. При остром панкреатите и инфаркте обязательно оперативное вмешательство.
Своевременная диагностика, строгое следование советам врача, изменение отношения к образу жизни – непременные условия для восстановления пациентки и устранения болей в пояснице.
Читайте также: