Кивательная мышца шеи узи
Ультразвуковое исследование шеи проводится с применением специального аппарата, который генерирует звуковые волны высокой частоты. Колебания отражаются от исследуемых органов и фиксируются встроенным датчиком, после этого происходит обработка данных. Далее полученная информация выводится на экран в виде изображения. Расшифровку результатов делает врач.
Преимущества и недостатки метода
УЗИ относится к современным методам диагностики различных патологий. Позитивные отзывы и широкое распространение оно заслужило благодаря множеству положительных качеств. К основным плюсам ультразвуковой диагностики относятся безболезненность, информативность, доступность и скорость проведения по сравнению с МРТ и КТ.
Также необходимо отметить безопасность метода. При проведении обследования не излучаются опасные для здоровья волны или вещества. Кроме того, УЗИ является атравматичным методом диагностики, благодаря чему исключается возможность передачи инфекционных заболеваний. Потому ультразвуковое исследование можно проводить не только взрослым, но и детям, а также беременным женщинам.
Бесспорным преимуществом является и то, что перед проведением УЗИ отсутствует какая-либо специфическая подготовка пациента. А это значит, что исследование можно провести в любое удобное время. Противопоказаний, побочных эффектов или осложнений УЗИ не имеет.
Выявляемые изменения
Во время обследования врач выявляет патологии, ориентируясь на общую картину УЗИ. Аппарат помогает обнаружить и специфические изменения органов шеи, характерные для ряда заболеваний:
- Остеохондроза – наблюдаются нарушения трофических процессов, провоцирующие дегенеративную патологию позвоночника. Часто заболевание локализуется в шейном отделе. С помощью УЗИ выявляется степень поражения костных, соединительнотканных структур, межпозвоночного хряща, уровень сдавления коронарных сосудов, которые служат для кровоснабжения головного мозга, темпы роста остеофитов.
- Протрузии – представляет собой дефект, из-за которого формируется выпячивание межпозвоночного диска. Диаметр такого поражения не должен превышать 9 мм. При протрузии не обнаруживается разрывов волокон фиброзного кольца.
- Нестабильности шейного отдела позвоночника – характеризуется слабостью его связочного аппарата. Заболевание распознается на УЗИ с помощью нагрузочных тестов, изучения взаимного смещения позвонков при их выполнении.
- Травм шеи – по результатам УЗИ обнаруживаются переломы, вывихи, подвывихи позвонков, гематомы мягких тканей, разрывы связок.
- Кривошеи (гипертонуса кивательных мышц) – недуг может образоваться под влиянием нескольких причин. Среди провоцирующих факторов выделяют кровоизлияние, разрыв мышечных волокон, кальциноз. Своевременное и точно определение этих явлений имеет большое значение для успешной терапии кривошеи.
- Аномалий развития шейных артерий – на УЗИ недуг визуализируется извитостью, сужением, отсутствием, патологическими поворотами сосудистых стволов.
- Окклюзии позвоночной артерии – при этой патологии допплерография на стороне поражения определяет отсутствие кровотока по этому сосуду. Одновременно обнаруживается его компенсаторное усиление по контралатеральному пути. Такой процесс возникает при условии, что поражение не двустороннее.
- Синдрома вертебральной артерии – стеноза сосуда, при котором развивается ишемия головного мозга, наблюдаются обмороки, головокружения, головная боль. Определяется патология путем оценки скорости кровотока, индекса резистентности, замеров диаметра сосуда, в режиме импульсного и цветового допплера исследуются завихрения потока крови.
- Спондилолистеза – характеризуется взаимным смещением позвонков, на фоне которого часто развивается повреждение нервных корешков. При ультразвуковой диагностике обнаруживается дефект межсуставного участка дуги. Выделяется стабильный и нестабильный спондилолистез. Первый вид патологии характеризуется отсутствием изменений взаимного расположения позвонков во время нагрузочных тестов, при втором варианте датчик УЗИ фиксирует смещение, которое зависит от положения больного.
- Грыжи межпозвоночных дисков – посредством диагностической процедуры выявляются повреждения фиброзного кольца и выпячивания (при такой патологии его размер составляет не менее 9 мм).
- Цервикального стеноза – недуга, характеризующегося сдавливанием спинного мозга стенками канала. УЗИ позвоночника помогает выявить причину заболевания (опухоли, остеоартрит, болезнь Педжета). Диагностика показывает ширину канала, состояние окружающих нервных корешков и сосудов.
- Аномалий органов шеи, полученных при рождении, нарушениях внутриутробного развития плода – характеризуются изменениями взаиморасположения, патологиями структур, располагающихся в этой области.
Статья в тему: Равел – инструкция по применению и аналоги
Процедура УЗИ состояния позвоночника отличается информативностью и безопасностью. Такой метод диагностики подходит для своевременного обнаружения заболеваний у младенцев. Использование аппарата ультразвукового исследования поможет выявить следующие нарушения у новорожденных:
- причины возникновения кривошеи;
- травмы, полученные ребенком при рождении, наличие и вид их осложнений;
- нарушения развития младенца.
Показания к проведению ультразвуковой диагностики шеи
Врач может назначить УЗ-диагностику шеи в таких случаях:
- частые, спонтанные головные боли;
- внезапные головокружения и обмороки;
- ухудшение памяти и работы сенсорных систем;
- безосновательная сонливость и недомогание;
- изменение артериального давления;
- ВСД;
- травмы и повреждения головы и шеи;
- наличие отека и уплотнений мягких тканей шеи;
- подозрения на патологические процессы в щитовидной железе;
- увеличенные, болезненные лимфатические узлы шеи;
- подозрение на наличие новообразований тканей шеи (опухолеподобные образования, доброкачественные и злокачественные опухоли);
- при подозрении врожденных аномалий развития обязательно необходимо сделать УЗИ шеи ребенку.
Обследование беременных
Перечислим основные показания к назначению УЗИ-сонографии в ревматологической области:
- Исследование позвоночника и суставов при жалобах пациента на острые и сильные боли в них.
- Исследование крупных суставов на наличие патологических изменений. Сюда входят: тазобедренный, голеностопный, локтевой, сустав стопы, плечевой, лучезапястный, коленный, суставы кисти).
- Посттравматическая диагностика на определение полученных травм.
- Диагностика послеоперационных изменений в костных и прилегающих структурах.
- Проведение диагностики при грыжевых выпадах.
- Обследования при протрузиях.
- Выявление остеохондроза.
- Диагностика артрозов и артритов.
- Выявление воспалительных процессов в тканях.
Медики отмечают, что при прохождении профилактических обследований УЗИ-сонографии у пациентов могут быть выявлены такие заболевания:
- Киста Беккера.
- Петрификат в мягких тканях стопы.
- Подагра.
- Тофусы кисти.
- Гематома в икроножной мышце (после физических перенапряжений).
- Лимфоцеле в подвздошной мышце.
- Фиброз в большой поясничной мышце, вызванный травмами.
- Фиброз в мягких тканях стопы (посттравматическтй).
- Гигромы голеностопного сустава.
- Остеома большеберцовой кости.
- Бурсит надколенника.
- Опухолевые образования в икроножной мышце.
- Перихондрит бедра.
- Симфизит.
Если планируется сонография поясничного отдела позвоночника, то к такому обследованию надо подготовиться. Она необходима потому, что ультразвуковой датчик ставится на брюшную стенку. И наличие в кишечнике газов может отрицательно повлиять на результат.
Итак, за несколько дней до проведения исследования из рациона надо исключить все блюда, приводящие к образованию газов. Среди них – хлеб, молокопродукты, сырые овощи, бобовые в любом виде. Перед таким исследование не надо ничего есть в течение как минимум восьми часов.
Врач может рекомендовать прием активированного угля или Эспумизана для лучшего отхождения газов. А если пациент имеет вес свыше восьмидесяти килограммов, то перед обследованием показана очистительная клизма. Слабительные не назначаются: повышенная перистальтика плохо отображается на результате сонографии.
Оптимальным вариантом для полноценного обследования беременных считается компьютерная сонография. Подобное оборудование позволяет максимально внимательно рассмотреть состояние органов плода, начиная с четырехсантиметрового размера. Обследование полностью безопасно. Оно помогает с четвертой недели беременности прослушивать сердцебиение, определить и устранить угрозу выкидыша, уточнить срок беременности, определить задержки развития и другие отклонения.
Ультразвук проникает в мягкие ткани, но кости для него – непреодолимое препятствие. На мониторе они просматриваются в виде малоинформативных пластов.
Если на костной ткани присутствуют неровности, эрозии, трещины, краевые разрастания и другие деструктивные элементы, ультразвук это покажет.
Показания для УЗИ позвоночного столба такие:
- частое онемение в руках и ногах;
- боль и прострелы в разных отделах позвоночного столба, крестца, поясницы, ягодичной, тазобедренных зонах;
- нарушение осанки;
- мигрени и головокружения до обморочных состояний;
- повышенное артериальное давление;
- нарушение зрительной, слуховой функций;
- боли в глазах, затылочной и височной зонах;
- ухудшение памяти;
- снижение подвижности суставов, боли при поворотах;
- проблемы при ходьбе, скованность движений непонятного характера;
- затрудненное дыхание.
Ультразвуковое обследование назначают при травмах спины, в т.ч. грудничкам для изучения повреждений, полученных при родах.
Процедуру проводят при подозрении на такие патологии:
- межпозвоночную грыжу;
- растяжение или разрыв связок;
- ревматизм;
- сколиоз, гиперкифоз, лордоз;
- болезни спинного мозга.
Благодаря безопасности и простоте проведения УЗИ для маленьких детей является предпочтительным методом обследования. Процедуру назначают ребенку с месячного возраста. УЗИ позвоночного столба помогает вовремя обнаружить кривошею, нарушения развития анатомических структур. При подозрении на родовые травмы УЗИ вокруг позвоночника определяет:
- состояние спинномозговых оболочек;
- кровоток в сонных артериях;
- функционирование спинномозговых сосудов;
- аномалии в строении органов.
Что показывает УЗИ шеи
При проведении данного исследования можно обнаружить различные патологии. К примеру, УЗИ мягких тканей шеи позволяет диагностировать наличие новообразований (срединная и боковая киста, опухоли различного генеза, метастазы из других органов), гнойно-воспалительные заболевания (абсцессы и флегмоны), гематомы, а также прочие травмы и повреждения.
При изучении сосудов видны форма, калибр, проходимость, наличие изменений (атеросклеротические бляшки и тромбы с уточнением локализации и степени закупорки сосуда), аневризмы и состояние кровотока.
Важной составляющей ультразвуковой диагностики является осмотр состояния лимфатических узлов: прегортанных, претрахеальных, паратрахеальных, яремных, подчелюстных и лимфоузлов бокового треугольника шеи. Во время этого исследования можно увидеть количество, парность, структуру, расположение и однородность лимфатических узлов.
Расшифровка
Конечно же, первичный диагноз выставляет врач, проводящий исследование. Тем не менее с полученным результатом необходимо обратиться к врачу, который направил на диагностику.
Нормальными результатами являются следующие показатели:
УЗИ горла и гортани
- длина сонной артерии справой стороны – 7–12 см, с левой – 10–15 см;
- отношение систолы к диастоле не более 25–35 %;
- прямая форма сонной артерии. Вариантом норм является небольшая ее извилистость;
- непрерывная пульсация в позвоночной артерии;
- отсутствие новообразований, припухлостей мягких тканей;
- однородность структуры;
- наличие ровных контуров;
- щитовидная железа не более 20 мм;
- ширина щитовидной железы – 20–25 мм;
- отсутствие воспалительных процессов, узлов;
- отсутствие инородного тела в гортани.
Как проводится УЗИ шейного отдела
Специфическая подготовка перед процедурой не требуется. После консультации и получения направления пациент может сразу идти на обследование. Диагностика проводится в положении лежа на спине или сидя. Врач наносит специальный гель на кожу больного, после чего с помощью специального датчика фиксирует необходимые параметры.
Процедура занимает не более 20–30 минут. При необходимости врач может попросить пациента сделать некоторые функциональные пробы. После исследования УЗИ-диагност фиксирует, расшифровывает результаты и отдает заключение пациенту.
Необходимо отметить, что ультразвуковая диагностика не является окончательным диагнозом, и расшифровкой результатов обследования имеет право заниматься только врач соответствующей специальности и категории.
По какому принципу расшифровываются полученные данные?
У каждого сосуда есть свои параметры, на основе которых производится расчет и оценивается степень их расхождения с показателями нормы.
Транскраниальная и экстракраниальная допплерография артерий сравнивает цифровые данные в каждом сегменте сосуда:
- Толщина стенки артерии.
- Диаметр сосуда.
- Фазы кровотока, его особенности.
- Степень симметричности прохождения крови по идентичным артериям, расположенным с разных сторон.
- Диастолическая скорость движения крови.
- Максимальная систолическая скорость кровотока.
- Пульсационный и резистивный индексы, соотношение систолы и диастолы.
- Степень патологического сужения кровеносных сосудов (стеноз), состояние артерии за его пределами.
Допплерография вен оценивает следующие параметры:
- Состояние венозной стенки сосуда.
- Характер движения крови по исследуемым сосудам.
- Диаметр вен.
Данные, полученные в состоянии покоя и после проведения функциональных проб, сравниваются с показателями нормы. Любые отклонения помечаются специальной аббревиатурой из букв и цифр. На их основе невролог назначает дальнейшие исследования либо формирует курс лечения.
Кому будет полезно пройти такое исследование?
Важно это обследование не только для взрослых людей, но и для школьников, которые в настоящее время очень часто имеют проблемы в осанкой. Они, в свою очередь, связаны с нарушением кровообращения, в том числе, и в артериях, питающих головной мозг. Тем, кто часто испытывает боли в области шеи и головные боли, также стоит провести УЗИ. При обнаруженных отклонениях от нормы нужно вовремя начать лечение. Адекватная терапия поможет облегчить текущее состояние, а кроме этого, предотвратить развитие серьезных заболеваний.
Нужно иметь в виду, что атеросклероз начинается почти одновременно и в самых мелких капиллярах, и в крупных венах и артериях. Кое-где болезнь может быть выражена меньше, в других местах ее признаки могут быть распространены сильнее. К хроническому недостатку кровоснабжения головного мозга приводит атеросклероз сонных артерий. И тут необходим комплексный подход к обследованию и лечению. Ведь важно вовремя определить, есть ли противопоказания к каким-либо методам.


Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Патология мышц достаточно часто встречается в практике врача интерниста и педиатра. Это могут быть первичные генетические синдромы, воспалительные заболевания при диффузных болезнях соединительной ткани, токсическое поражение мышц у людей с онкологическими и гематологическими заболеваниями, миопатический синдром на фоне нейропатий и т.д. Далеко не всегда оправданно и возможно, особенно в динамике, проведение инвазивных исследований (игольчатая электронейромиография, биопсия). Как ответ на практические потребности появилось много публикаций по итогам компьютерной и магнитно-резонансной томографии, ультразвуковых исследований (УЗИ) для оценки состояния мышц [1]. Указанные методики не являются инвазивными, но УЗИ привлекательны отсутствием радиационного эффекта и сравнительной дешевизной. Кроме того, если проведение МРТ и КТ требует полного покоя ребенка, вплоть до седации, то УЗИ можно проводить в любых условиях. В отечественной литературе публикаций по сономиографии немного [2, 3].
Выбор датчика и техника локации - одно из основных условий качественного обследования. Скелетные мышцы располагаются поверхностно, поэтому для сономиографии используются линейные датчики с частотой 6-12 МГц. При большой мышечной массе у старших детей, подростков и взрослых можно использовать конвексный датчик с меньшей частотой излучения. Изучение мягких поверхностных тканей требует ювелирного владения датчиком. Исследователь должен фиксировать датчик бережно и в то же время плотно. Датчик не должен сдавливать структуру, что принципиально важно при проведении акустической эластографии. Для этого врач в процессе исследования должен фиксировать датчик таким образом, чтобы мизинцем этой же кисти касаться пациента (рис. 1), контролируя степень контакта датчика с пациентом [4]. С целью получения максимально возможной информации сканирование проводят по длинной и короткой осям (длинник и поперечник) мышцы. Исследование лучше начинать с симметричной здоровой мышцы, при локальном повреждении (травма, абсцесс) и в окружности патологического очага, только потом переходя в зону интереса.
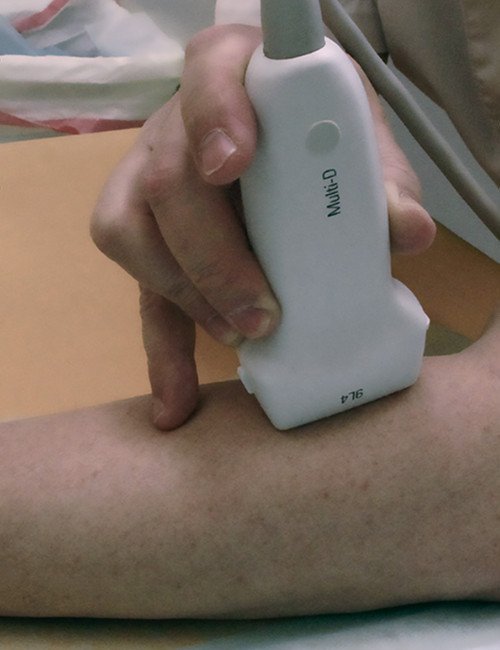
Рис. 1. Техника фиксации датчика при сономиографии и проведении ARFI.
Изображение здоровой мышцы. При частоте излучения, применяемой при сономиографии, эпидермис и дерма сливаются в общий тонкий гиперэхогенный слой. За ним располагается гипоэхогенное изображение подкожной жировой клетчатки с редкими и тонкими неинтенсивными эхопозитивными сигналами от соединительнотканных септ. С возрастом их интенсивность и число увеличиваются. Спутать изображение вен или артерий, попадающих в скан, сложно, особенно при возможности допплеровского картирования. Мышцы низкоэхогенны. На фоне гипоэхогенной мышечной ткани хорошо визуализируется эхогенный перимизий и тонкие прослойки эндомизия внутри мышцы. С возрастом они становятся ярче. Точки фиксации мышцы обусловливают расположение волокон и, соответственно, соединительнотканных прослоек, что объясняет особенности эхографического изображения различных мышц. Например, брюшко двуглавой мышцы имеет параллельную структуру, прямая мышца бедра и икроножная мышца - перистую, широкая мышца спины - веерообразную. В покоящейся мышце кровоток очень слабый, но резко усиливается после нагрузки (рис. 2, 3).
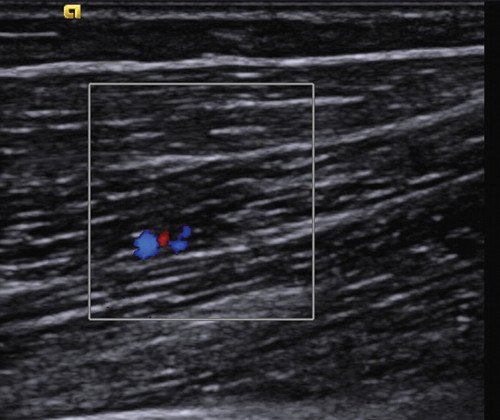
Рис. 2. Эхограмма здоровой двуглавой мышцы плеча. Сама мышечная ткань гипоэхогенна, однородна. Прослеживаются параллельные эхопозитивные линейные структуры - прослойки соединительной ткани. Кровоток в здоровой мышце в состоянии покоя слабый.
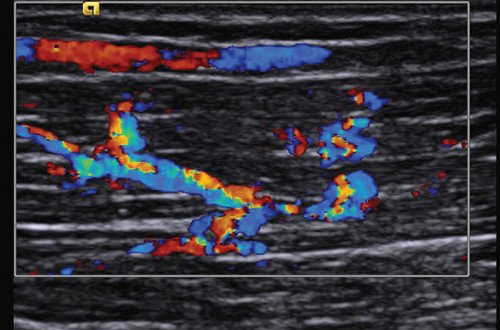
Рис. 3. Этот же участок мышцы после нагрузки. Резкое усиление кровотока.
Эхогенность мышц ребенка и женщины ниже, чем, соответственно, у взрослого и у мужчины (рис. 4, 5). У детей вне зависимости от пола величина ARFI колеблется в пределах 1,74-1,78 м/с, у молодого мужчины - 2,79-2,82, у пожилого мужчины - 2,87-2,91, у женщин - 1,73-2,56. При нагрузке и максимальном сокращении мышцы величина ARFI возрастает до 6,57-7,53 см/с.
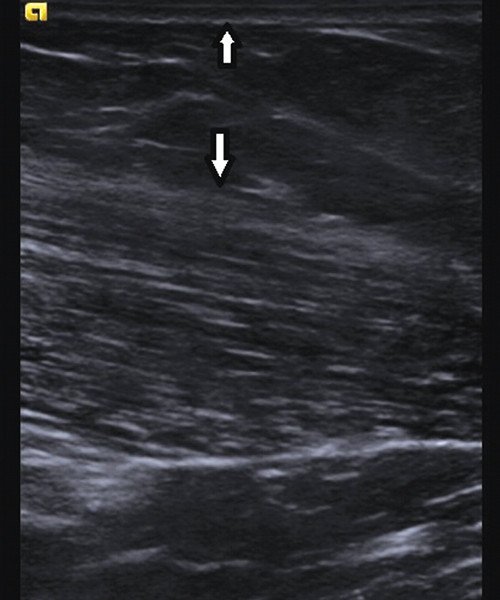
Рис. 4. Эхограмма мышцы женщины. Слой подкожной жировой клетчатки (границы показаны стрелками) выражен. В мышце эндо- и перимизиальные прослойки тонкие.
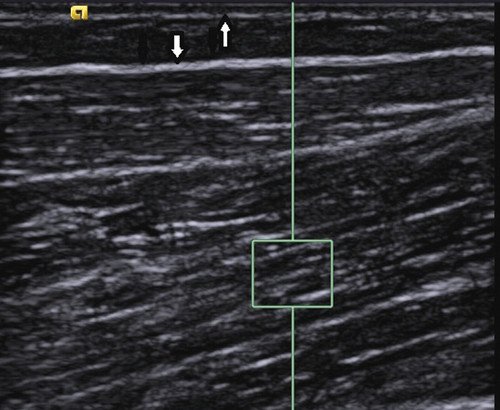
Рис. 5. Эхограмма мышцы мужчины. Слой подкожной жировой клетчатки (границы показаны стрелками) выражен значительно меньше. Четко прослеживаются соединительнотканные прослойки.
Миозит проявляется первоначально утолщением мышечного пласта за счет отека, замутненностью фона. Миофиброз как исход воспаления характеризуется гомогенным интенсивным повышением эхоплотности, уменьшением объема мышцы. В далеко зашедших случаях мышца выглядит как однородный плотный тяж, с трудом отграничивающийся от окружающих тканей. Перспективно исследование мышц при дерматомиозите, осложняющемся кальцинозом. Вначале в толще мышцы отмечаются мелкие эхонегативные очажки, соответствующие, видимо, некрозу. По мере накопления кальция появляются крошковидные эхопозитивные образования, дающие феномен "акустической тени", не выявляющиеся пальпаторно или рентгенологически. Обострения проявляются эхонегативным пояском вокруг кальцинатов. Ранняя УЗ-диагностика значительно улучшает применение комплексонов. Мы обследовали 25 матерей, чьи дети с первых 5 лет жизни страдали дерматомиозитом. У 5 женщин обнаруживалось повышение акустической плотности мышц, что позволяет предположить наличие генетически детерминированных особенностей мышц, облегчающих развитие воспалительного аутоиммунного процесса именно в скелетных мышцах.
При синдромальных формах дисплазии соединительной ткани объем мышц уменьшен, их плотность умеренно повышается, нарушается упорядоченность расположения внутримышечных соединительнотканных прослоек (рис. 6). Гистологические изменения подтверждают эхографические находки (совместно с И.А. Нарычевой). В единичных волокнах отмечалась миграция ядер внутрь волокна, увеличение соединительной ткани в эндо- и перимизий различной ширины, плотности, степени зрелости, отек межуточной ткани и перимизиальной. В перимизиуме обнаруживались небольшие лимфоцитарные инфильтраты вокруг распадающихся волокон. Зафиксировано уменьшение и неравномерное расположение гранул гликогена, в единичных волокнах - грубые гранулы гликогена на периферии волокна и между фибриллами, базофилия, местами некоторая метахроматичность цитоплазмы миоцитов. В нервных волокнах отмечен выраженный отек, дистрофические и склеротические изменения (рис. 7).

Рис. 6. Эхограмма мышцы при синдроме Марфана. Умеренно повышена акустическая плотность, количество соединительнотканных внутримышечных прослоек увеличено.
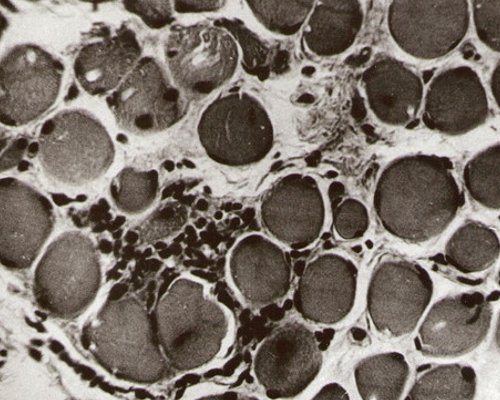
Рис. 7. Гистологический препарат мышцы при синдроме Марфана. При поперечном срезе хаотическое расположение мышечных волокон разного диаметра. Отдельные волокна гомогенизированы. В ряде волокон ядра перемещены к центру, увеличение количества межуточной соединительной ткани. Лимфоцитарные инфильтраты вокруг распадающегося мышечного волокна. Окраска пикрофуксином по методу Ван Гизона, увеличение - 400.
При стероидной и химиотоксической нейромиопатии объем мышцы вначале увеличивался за счет отложения в ней жира, затем быстро уменьшался. В случаях кушингоидного синдрома увеличивалась толщина подкожной жировой клетчатки, она становилась неоднородной, бугристой. В нашей группе пациентов из 10 детей с индексом мышечной слабости в 10 баллов у 2 эхографическая картина мышцы была не изменена, у 8 выявлялась прерывистость рисунка, параллельное расположение эхопозитивных полосок внутри мышцы. По мере прогрессирования мышечной слабости у 8 детей с индексом слабости 3-3,5 балла и у 4 с индексом 2 балла на эхограммах зарегистрировано нарушение эхоструктуры мышцы, утрата перистости, прерывистость рисунка, неоднородность структуры, появление округлых эхонегативных мелких образований (рис. 8). У 2 детей с индексом мышечной слабости в 2 балла и у ребенка с индексом мышечной слабости в 1 балл эхоструктура мышцы была резко изменена, обычный рисунок совершенно не определялся, существенно повышалась акустическая плотность мышцы, кровоток после нагрузки не усиливался и оставался очень слабым (рис. 9, 10).
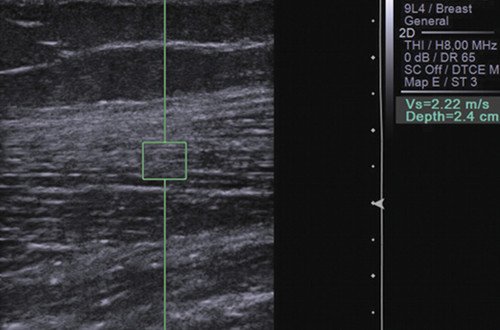
Рис. 8. Эхограмма мышцы при химио- и кортикостероидной нейромиопатии. Эхогенность мышцы повышена, рисунок стерт, на фоне повышенного акустического фона визуализируются очажки пониженной эхогенности.
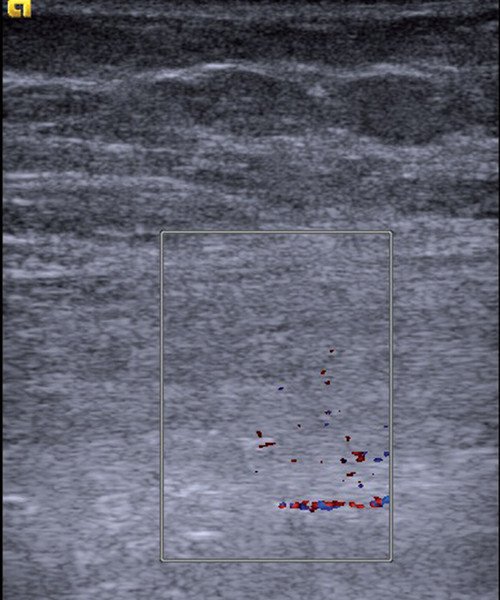
Рис. 9. Эхограмма мышцы при тяжелой химио- и кортикостероидной нейромиопатии. Нормальная текстура мышцы утрачена. Кровоток минимальный.
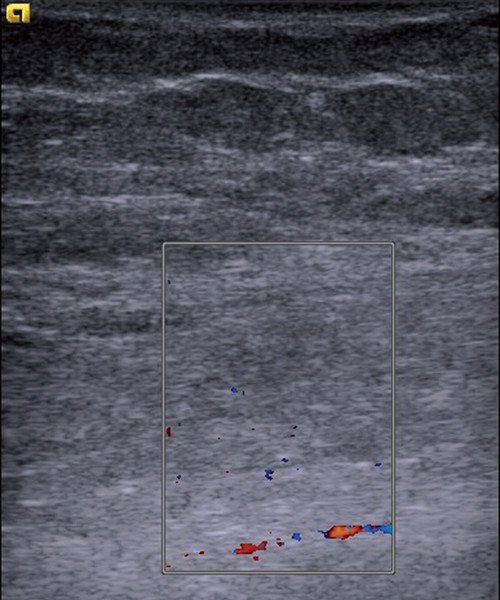
Рис. 10. Эхограмма этой же мышцы в прежней точке сканирования после нагрузки. Кровоток не изменился, остается скудным.
Динамическая сономиография - перспективное, но малоизвестное направление. УЗИ по своей сути оптимальны для визуализации именно движущихся объектов, что позволяет рекомендовать методику для выявления патологических мышечных движений. Некоторые авторы считают, что эхографическое выявление фасцикуляций более информативный метод, чем электромиография [5, 6]. По крайней мере сономиография не связана с введением иглы в мышцу или ударами тока для оценки проводимости по нерву.
УЗИ позволяют с высокой степенью достоверности визуализировать мышцы и говорить об особенностях их строения у детей и взрослых, мужчин и женщин. Отмечено повышение величины ARFI с возрастом и при нагрузке. Мышечная патология проявляется изменением текстуры мышцы, повышением акустической плотности, резким уменьшением кровотока и крайне незначительным приростом кровотока в мышце при нагрузке. Тяжелые варианты лекарственных и воспалительных миопатий приводят к уменьшению мышечной массы, склерозированию мышцы. Не исключено, что дальнейшие исследования позволят обнаружить особенности эхографической картины мышц при различных вариантах нейромиопатий.

Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Продолжаем цикл публикаций о врождённых патологиях у новорождённых. В данной статье мы расскажем, как отличить мышечный тонус от кривошеи.

Врождённая мышечная кривошея (ВМК) - одно из самых распространенных заболеваний новорождённых, по распространенности занимает 2-3 место после врожденного вывиха бедра и врожденной косолапости. Данный диагноз часто ставится специалистами, но иногда он не подтверждается. Возможно, у малыша мышечный тонус. Постараемся разобраться, чем отличаются эти диагнозы и что делать родителям в каждом случае.
Основной причиной ВМК принято считать врожденное недоразвитие грудино-ключично-сосцевидной мышцы, травму её во время родов, а также родовую травму шейного отдела позвоночника. Грудино-ключично-сосцевидная мышца - парная, расположена на боковой поверхности шеи. При сокращении правой мышцы голова наклоняется вправо, а лицо поворачивается влево; при сокращении левой - наоборот. Если одновременно сокращаются обе мышцы, то голова запрокидывается назад и несколько выдвигается.
Таким образом, при ВМК голова наклонена в сторону пораженной мышцы и повернута в противоположную сторону с одновременным отклонением назад. Надплечье и лопатка при выраженной кривошее на стороне поражения выше, затылок со здоровой стороны нередко скошен. К вторичным изменениям при ВМК относится асимметрия лица. При средней и тяжелой степенях ВМК (II-III) может отмечаться отставание ребенка в психомоторном развитии. С ростом детей, перенесших ВМК, отмечаются сглаженность шейного лордоза, формирование патологического кифоза, отставание в росте тел позвонков за счет травмы ростковых зон, явления остеохондроза.
Если вы не обнаружили вышеперечисленных признаков ВМК, но малыш любит держать голову в одну сторону, спать на одном боку то, скорее всего, присутствует мышечный тонус. Понаблюдайте за вашим малышом, и вы заметите, что движения ребёнка случайные и беспорядочные, он не в состоянии поднять голову и удержать её в вертикальном положении. Руки и ноги согнуты во всех суставах и прижаты к телу, кулачки сжаты. Это объясняется тем, что до 3-месячного возраста тонус мышц - сгибателей рук и ног повышен (так называемый физиологический тонус). Но тонус бывает разным. Различают гипертонус (повышенный тонус мышц) и гипотонус (пониженный тонус).
Мы рассмотрели основные признаки заболеваний. Теперь поговорим об их лечении.
Лечение ВМК начинается рано (с 2-3-недельного возраста) и обязательно включает лечение положением (укладки), массаж и лечебную физкультуру.
При лечении положением ребёнок должен лежать на полужёстком матрасе, лучше без подушки. Вместо подушки под голову кладут сложенную в несколько раз пелёнку. Очень важно, чтобы свет, игрушки, общение со взрослым были со стороны поражённой мышцы.
Можно укладывать ребёнка в корригирующее положение с помощью кольца, обёрнутого в ткань и положенного под затылок, а также неполных мешочков с песком (солью, крупой), которые помещают на постели с обеих сторон головы или со стороны кривошеи (над надплечиями). Процедура проводится 2-3 раза в день по 1,5-2 часа. Поскольку новорожденные дети и дети грудного возраста большую часть времени лежат или спят, это средство эффективно и легко в применении.
Обязательным условием лечения положением является правильное положение всего туловища: оно должно быть симметричным, прямым по отношению к голове. Для этого можно положить мешочки или "скатки" из одеяла от подмышек до колен ребёнка. Первое время вы должны наблюдать за малышом. Частые срыгивания исключают предлагаемую укладку.
Ребёнка надо чаще укладывать набок. Если ребёнок спит на стороне кривошеи, то под голову кладётся высокая подушка, если он лежит на здоровой стороне, то подушка не используется совсем. Очень важно правильно носить ребёнка на руках:
- Взяв на руки ребёнка в вертикальном положении, прижмите его грудью к себе, ваши плечи и плечи малыша должны находиться на одном уровне. Поверните малыша в больную сторону, фиксируя это положение своей щекой.
- Взяв малыша в вертикальном положении спиной к себе, своей щекой поверните его головку в больную сторону и слегка наклоните её в здоровую.
- Носите ребёнка на "больном" боку лицом или спиной к себе. В это время поддерживайте его головку, приподнимая её в здоровую сторону.
Мышечная кривошея может развиться (и часто встречается) у детей с нарушением мышечного тонуса (ассиметрией) или при постоянном одностороннем положении в кроватке. Чтобы этого избежать, необходимо часто перекладывать малыша, подходить к нему с разных сторон.
С самого начала лечения ВМК массаж занимает ведущее место, проводится на фоне общеукрепляющего комплекса, соответствующего возрасту и развитию ребёнка. Массаж назначается врачом, проводить его должен квалифицированный специалист. После первого курса массажа, проведённого опытным специалистом, повторные курсы могут проводить родители, внимательно наблюдающие и обученные массажистом.
Курс ЛФК составляет 15-20 занятий, которые проводятся ежедневно или через день с перерывом между курсами в 1-1,5 месяца (в это время основными упражнениями занимаются родители). До года ребенок должён получить 3-4 курса комплексной терапии и еще 2-3 курса до 7-летнего возраста. Кроме того, ежедневно до 2 лет родители должны заниматься с ребенком 3-4 раза в день по 5-15 мин.
С раннего возраста детям с кривошеей показаны занятия в бассейне при температуре воды 35-36 градусов.

Специальные упражнения в воде:
- Руки методиста (или родителей) под затылком ребенка, лежащего на спине, подушечками больших пальцев выполняется поглаживание грудино-ключично-сосцевидной мышцы (шея ребенка в воде).
- Плавное перемещение ребенка в том же положении за голову то в правую, то в левую сторону.
- Круговое движение лежащего на воде ребенка за голову так, чтобы пораженная сторона была на наружной части круга.
- Ребенок в чепчике лежит на спине, ножки опущены. Методист выполняет движение руками в стороны - вниз, осуществляя плавную коррекцию кривошеи, усиливая тягу со стороны повреждения.
- Лежащего на животе ребенка поддерживают под подбородок, ведут по ширине бассейна. Другой рукой плавными пружинящими движениями приподнятое надплечье удерживают в воде.
При легких формах ВМК рекомендуется использовать ортопедические аппараты. При невозможности коррекции кривошеи массажем и ЛФК прибегают к операции. Выделяют пред- и послеоперационный периоды, на поликлиническом этапе реабилитации занятия продолжаются до 9-12 месяцев. Главная задача ЛФК - полное восстановление функции оперированной мышцы. С этой целью используются различные движения головой с сопротивлением и отягощением в различных положениях. Продолжается коррекция осанки (особенно в грудном отделе).
С тонусом мышц поможет справиться массаж. Это самый эффективный способ привести мышцы к нормальному состоянию, то есть уравновесить тонус мышц - сгибателей и разгибателей конечностей. Однако перед проведением процедур необходима консультация невролога, так как возможны случаи, когда использование только массажа недостаточно.
При массаже следует руководствоваться состоянием тонуса мышц. В частности, мышц - разгибателей и сгибателей. На руке сгибатели расположены на её внутренней поверхности, на ноге - на задней поверхности. Массаж сгибателей должен понижать тонус. В этом случае применяются расслабляющие приемы массажа: поглаживание, легкое растирание и нежное разминание, вибрация, потряхивание. Массаж разгибателей направлен на повышение тонуса. Делается укрепляющий массаж: поглаживание, более энергичное растирание и разминание, стимулирующее пощипывание и ударные приемы.
Комплексы ежедневных занятий с малышом вы можете найти на нашем сайте. Занятия рекомендуют проводить по достижении малышом 2 месяцев, если нет других назначений врача. Перед началом занятий проконсультируйтесь у опытного массажиста о том, как делать массаж правильно. Ведь у занятий на уравновешивании тонуса мышц есть свои особенности. Например, при гипертонусе мышц - сгибателей конечностей можно использовать только те упражнения, которые связаны с разгибанием. На этом принципе основаны все активные (когда ребёнок совершает движения самостоятельно) упражнения. Что касается пассивных (совершаемых с помощью взрослого) движений конечностей, то до 3 месяцев они не должны проводиться, так как при наличии повышенного тонуса сгибателей выполнение этих движений связано с резким сопротивлением ребёнка и опасностью насилия над ним.
Главной целью массажа при показаниях мышечного тонуса является уравновешивание тонуса мышц - сгибателей и разгибателей рук и ног. Количество сеансов и их продолжительность назначаются индивидуально.
Читайте также:


