Кислотность в желудке и боли в спине
При наличии гастрита часто возникает боль, которая отдает в спину. Такой болевой синдром в основном локализуются в пояснице и грудном отделе, из-за чего их часто путают с остеохондрозом. Обе болезни опасны своими последствиями, но терапия у них разная. Поэтому очень важно поставить правильный диагноз, обратившись сначала к терапевту, а затем по показаниям к неврологу или гастроэнтерологу.
Гастрит и боли в пояснице
Больные гастритом хорошо знают, какими признаками он проявляется. Это дискомфорт в желудке в виде тяжести, жжения, ощущения кома в верхней части живота, иногда тошнота, рвота. Возможны чередование диареи и запоров. Но на фоне такой патологии может появиться боль в спине, затрагивающая область поясницы, грудной отдел. Схожие симптомы бывают при остеохондрозе. Боли в спине при гастрите свидетельствуют о том, что недуг обострился и начался патологический процесс, затрагивающий другие внутренние органы. Болевые ощущения в районе грудного или поясничного отдела возникают и при образовании язв на слизистой оболочки ЖКТ.
Боль отдает в позвоночник тем сильнее, чем глубже повреждаются ткани пищеварительного органа.
Большинству заболеваний ЖКТ сопутствуют болезненные проявления, отдающие в различные отделы спины. Опытный врач по месту локализации, характеру проявления синдрома может поставить предварительный диагноз. В основном при гастродуодените боль ощущается между лопаток и в пояснице. Характер, интенсивность таких проявлений зависит от степени повреждения больного органа — чем более запущена болезнь, тем интенсивнее болевой синдром. Основными причинами болей в спине при гастрите являются патологические изменения в слизистой желудка, провоцирующие образований эрозий и язв. Неприятные ощущения в области позвоночника вызывают и функциональные расстройства органа, нарушения моторики и процесса пищеварения.
Основной признак, что боль в спине появилась из-за поражения поясничного и грудного отделов позвоночника — отсутствие симптомов заболевания желудочно-кишечного тракта. Болевой синдром может быть одноразовым, связанным с тяжелой работой, переутомлением, травмой, беременностью на поздних сроках. Он может возникнуть когда нагрузка на спину возрастает. Если он имеет систематический характер и сопровождается тошнотой, рвотой, расстройством пищеварения, то причиной его появления является воспалительный процесс в ЖКТ.
Визуализация органов пищеварения поможет поставить точный диагноз.
Если болит поясница при гастрите, необходимо обратиться в лечебное учреждение с целью установить точную причину. Назначаются анализы, которые позволяют подтвердить или исключить болезни ЖКТ:
- Фиброгастроскопия — исследование органов ЖКТ с помощью зонда.
- Ультразвуковое исследование желудка и близлежащих органов.
- При подозрении на Хеликобактер пилори проводится специальный анализ кала и дыхательный тест.
- Общий, иммуноферментный анализ крови.
Характер болей на разных стадиях гастрита
В зависимости от вида и степени повреждения желудка болевой синдром проявляется с разной степенью интенсивности — сильной, слабой, умеренной. Локализация — верхний и нижний отделы живота. Начальная стадия заболевания характеризуется слабым болевым синдромом под грудиной. Хронический гастрит проявляется тянущей ноющей болью, ощущением постоянного голода, отрыжкой и изжогой, тошнотой. Обострения чаще возникают весной и осенью, сопровождаются сильной болью с резями.
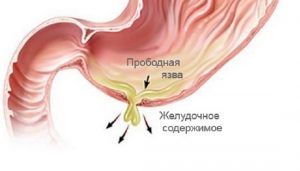
Болезнь сопровождается приступом острой режущей боли.
При остром гастрите боль резкая, провоцируется нарушением пищевого режима и вредными привычками. Важно не спутать такие проявления с симптомами прободной язвы, которая требует немедленной госпитализации. При появлении дефектов на слизистой боль становится сильнее, ярче и продолжительнее. Она ощущается в районе живота и нередко иррадирует в позвоночник. Запущенная стадия недуга характеризуется регулярными болями, отдающими в спину или грудь.
Особенности лечения
Терапия зависит от вида гастрита: острого или хронического, с пониженной кислотностью желудочного сока или с повышенной. Если поражение вызвано Хеликобактер пилори, то назначаются специальные сложные схемы лечения с применением антибиотиков. Необходимое условие для устранения любых болей при гастрите — диета. Все медикаменты и процедуры назначает врач. Поэтому важно как можно подробнее рассказать специалисту о характере болевого синдрома и сопутствующих ощущениях в области спины. Дополнительные обследования и анализы дадут точную клиническую картину, что даст возможность назначить правильное и успешное лечение.
Их особенности играют немаловажную роль в постановке диагноза, поэтому для определения причины нужно знать, о чем может свидетельствовать дискомфорт того или иного характера. Что означает боль в районе желудка, которая отдает в спину, и как бороться с данным симптомом?
Почему возникает
Боли в желудке действительно может иррадировать в спину справа или слева, чаще всего в подреберную область или между лопаток, реже – в поясницу.
Это связано с тем, что нервные окончания органов брюшной полости, представляют собой единую сеть с нервными волокнами спины и спинным мозгом, вследствие чего дискомфорт ощущается в нескольких местах стразу.
Определить точную причину неприятных ощущений может только врач.
При возникновении болей в животе с иррадиацией в спину не стоит сбрасывать со счетов сердечно-сосудистые патологии, так как они также могут сопровождаться подобными проявлениями.
Этиология болевого синдрома
Неприятный дискомфорт появляется в разных состояниях. Сюда можно отнести и неправильное питание, отравление некачественной продукцией, месячные у женщин, период вынашивания. Но по каким причинам возникает опоясывающая боль внизу живота? Чтобы в этом разобраться, нужно определить степень ее проявления. Данный симптом указывает на проблемы с позвоночником, нарушение функциональности мочеполовой или центральной системы, беременность.
Опоясывающая боль в животе бывает:
- острой;
- резкой и внезапной;
- ноющей и слабой;
- режущей и колющей;
- схваткообразной и спазматической;
- постоянной или периодической;
- коликообразной.
Неприятный дискомфорт появляется на фоне раздражения нервных окончаний или рецепторов, которые имеются в каждом органе. Неблагоприятный процесс может затронуть нейронные волокна или корешки. Тогда боль начинает охватывать большую часть тела.
Причины
Существует целый ряд патологий, которые могут вызывать болевой синдром в области желудка с иррадиацией в спину, причем практически все они требуют если не срочной медицинской помощи, то пристального внимание со стороны врачей и самого человека.
Язва желудка является хроническим заболеванием, при котором в слизистой оболочке органа возникают характерные дефекты. Факторов, провоцирующих развитие заболевания, может быть несколько:
- бактерия Helicobacter pylori,
- хронические стрессы и неврозы,
- длительная депрессия,
- генетическая предрасположенность.
Важно! Патологию провоцируют погрешности в питании, неправильный образ жизни, вредные привычки и малоподвижный образ жизни. Болевые ощущения сопровождаются повышенным газообразованием, снижением аппетита, тошнотой.
Боли в области пупка, отдающие в спину, могут свидетельствовать о прободной язве желудка или двенадцатиперстной кишки.
Болевые ощущения проявляются внезапно, а интенсивность их такова, что многие люди просто-напросто не могут ее перенести – больному становится трудно не только двигаться, но и дышать.
Когда тупая боль в желудке отдает в область спины, это может свидетельствовать о гастрите, причем о том, что патологический процесс находится уже в достаточно запущенной стадии, и поразил не только желудок, но и другие органы ЖКТ.
Сопутствующие симптомы зависят от разновидности заболевания (аутоиммунный, атрофический, с пониженной или повышенной кислотностью и т.д.), и чаще всего включают расстройства работы пищеварительной системы, хроническую усталость, частую отрыжку, тяжесть после еды.
Симптомы гастрита напоминают проявления язвы, и отличить их можно по следующему признаку – при гастрите у больных чаще всего наблюдаются поносы, а для язвенных поражений, наоборот, характерны запоры.
При обострении данной патологии часто складывается впечатление, что болит желудок и поясница. На самом деле болевые ощущения возникают вследствие воспаления и разрушения тканей поджелудочной железы, а иррадиация возникает из-за близкого расположения данных органов.
Распознать панкреатит можно по дополнительным признакам, в первую очередь сильной рвоте, которая не приносит облегчения и вздутию живота, иногда у больного повышается температура и артериальное давление, возникает бледность кожных покровов, интоксикация организма.
Инфаркт представляет собой некроз (отмирание) определенной части сердечной мышцы. В большинстве случаев причиной гибели сердечных волокон является недостаток их кровоснабжения, которое осуществляется через сеть коронарных сосудов.
Причиной нарушения их функционирования в большинстве случаев является атеросклероз, гораздо реже – эмболия или спазм.
Внимание! Вне зависимости от причины, просвет сосуда сужается настолько, что кровь в нем прекращает циркулировать, а мышца начинает отмирать.
Основными признаками инфаркта выступают классические проявления нарушения работы сердечно-сосудистой системы:
- боль в груди,
- одышка,
- сбои сердечного ритма.
Кроме того, у многих больных наблюдается желудочная симптоматика – сильно болит желудок, мучительные ощущения отдают в спину и распространяются на лопатки и плечо. Также присутствует сильное чувство страха перед скорой смертью, человек может находиться в полуобморочном состоянии или потерять сознание.
Сильнее всего желудочная симптоматика проявляется при поражении задней части сердечной мышцы – в остальных случаях она ощущается достаточно слабо, или может вообще отсутствовать.
Помимо вышеперечисленных заболеваний, причинами болей в желудке с иррадиацией в спину могут быть приступы почечной или печеночной колики, стенокардия, ишемическая болезнь сердца, а также патологии желчевыводящих путей – желчекаменая болезнь, холецистит, дискинезия желчных протоков.
Что делать при болях в желудке отдающих в спину: Методы терапии и профилактики
Методы терапии зависят от основной причины заболевания. Если у больного выявляется гастрит или язвенная болезнь, то ему назначают ряд лекарственных препаратов:
ингибиторы протонной помпы (Омепразол, Омез) или антисекреторные средства из группы блокаторов гистаминовых рецепторов (Ранитидин, Фамотидин). Медикаменты уменьшают кислотность желудочного сока, защищая внутреннюю оболочку желудка от дополнительного повреждения. Данные препараты также предупреждают развитие изжоги и тошноты;
при хеликобактер-ассоциированном гастрите и язвенной болезни, схема лечения всегда включает в себя антибактериальные препараты. Высокой эффективностью против бактерии Helicobacter pylori обладает Амоксициллин и его защищенные формы — Амоксиклав и др. При устранении микроорганизма, заболевания не прогрессируют, а слизистая оболочка органа восстанавливается;
обволакивающие медикаменты (Маалокс, Альмагель и др.) покрывают оболочку желудка защитной пленкой, защищающей ее от механического воздействия пищи и желудочного сока.
При заболеваниях печени, необходимо устранить непосредственную причину их развития. Положительный эффект в лечении печеночных болезней и поражений желчного пузыря наблюдается при использовании гепатопротекторов. Препараты данного класса защищают клетки органа от повреждения и улучшают их работу. Врачи рекомендуют использовать Урсосан и другие препараты урсодезоксихолевой кислоты. Они имеют большую доказательную базу и зарекомендовали себя в клинической практике.
Характеристики при разных патологиях
Болевой синдром в области живота может иметь разный характер, и в зависимости от ее особенностей можно если не распознать, то, как минимум, заподозрить причину неприятных ощущений.
- Тупая ноющая боль наблюдается при воспалительных процессах в слизистой оболочке желудка (гастрите), а также при хроническом панкреатите, причем в данном случае она чаще всего носит опоясывающий характер. В некоторых случаях тупой болевой синдром может свидетельствовать о начале аппендицита.
- Острые приступы всегда свидетельствуют о серьезных патологиях, которые требуют немедленной медицинской помощи. Данные ощущения могут присутствовать при инфаркте и других нарушениях работы сердечно-сосудистой системы, прободной язве, остром панкреатите, холецистите и т.д.
- Боль давящего характера, как правило, связаны с нарушениями работы желудочно-кишечного тракта (гастрит, язва, панкреатит), особенно если они возникают после еды. Иногда она свидетельствует об ишемии, стенокардии и других патологиях сердечно-сосудистой системы. Еще одна причина – кишечная непроходимость, причем болевой синдром в данном случае достаточно слабый.
- Приступы резкой боли говорят об остром панкреатите, холецистите, прободной язве почечной или печеночной колике, а также об инфаркте миокарда.
Внимание: боли, которые возникают при нарушениях пищеварительного тракта, как правило, связаны с приемом пищи – они возникают до или после еды, а также после употребления определенных продуктов (жирных, жареных, острых и т.д.).
Клиническая картина
При болях, которые возникают в спине и желудке одновременно, определить первичный источник неприятных ощущений достаточно трудно, поэтому зачастую ситуация может быть обратной – дискомфорт возникает в спине и отдает в желудок.
Чаще всего причиной данных явлений выступают заболевания позвоночника – протрузии, грыжи, защемления нервных волокон в области грудного или поясничного отдела позвоночного столба.
Кроме того, боли такого характера могут наблюдаться при сердечно-сосудистых нарушениях, а также при сочетании патологий опорно-двигательного аппарата и пищеварительной системы. Например, если человек страдает от остеохондроза и гастрита, при снижении иммунитета или воздействии других негативных факторов у него начинает одновременно болеть желудок и спина.
Как убрать отрыжку?
Отрыжка в данном случае является симптомом спазма мускулатуры желудка. И для избавления от нее необходимо снять сам спазм. Достигается это приемом спазмолитиков, таких как Но-шпа. Для снятия приступа достаточно однократного приема.
Но само устранение причин боли и другой симптоматики заключается в пролечивании остеохондроза и переводе его в стадию ремиссии. Для этого, при наличии болевого синдрома, осуществляется курс нестероидных противовоспалительных препаратов (Ибупрофен, Ортофен, Нурофен). Также для снятия гипертонуса мышц и их спазма принимают спазмолитики (Но-шпа) и миорелаксанты (Мидокалм) курсом.
Хороший лечебный эффект имеют массаж, физиотерапия (магнитотерапия и электрофорез), правильная диета.
Методы диагностики
Определить причину болей в желудке и спине самостоятельно невозможно, а самолечение может быть опасным, поэтому больному следует пройти соответствующую диагностику, которая включает:
- анализы крови и мочи для определения воспалительных и инфекционных процессов;
- УЗИ органов брюшной полости, в первую очередь поджелудочной железы и желчного пузыря;
- фиброгастродуоденоскопия для оценки состояния желудка, пищевода и кишечника;
- рентген спины и грудной клетки, электрокардиограмма, необходимые для исключения сердечно-сосудистых нарушений;
- КТ и МРТ, позволяющие определить малейшие изменения во внутренних органах и позвоночнике.
В зависимости от результатов исследования, больному может понадобиться консультация гастроэнтеролога, кардиолога, хирурга и других специалистов.
Первая помощь
До приезда бригады медиков больного следует уложить так, чтобы боль ощущалась меньше всего – чаще всего небольшое облегчение наступает в позе эмбриона или на боку.
Лечение
Если причиной неприятных ощущений в желудке и спине выступает прободная язва, острый панкреатит или инфаркт, больному требуется терапия в условиях медицинского учреждения. Лечиться в домашних условиях можно только после постановки диагноза и консультации со специалистом.
Существует несколько категорий препаратов, применяющихся для устранения желудочных болей, причем выбирать подходящие препараты необходимо в зависимости от причины неприятных ощущений и общего состояния больного.
- Спазмолитики. Но-шпа, Папаверин, Дротаверин и их аналоги снимают спазмы гладкой мускулатуры и купируют болевой синдром.
- Антациды. Препараты препятствуют чрезмерной секреции соляной кислоты, устраняют изжогу, тяжесть и боли в животе, наиболее распространенные средства – Маалокс, Гавискон, Алмагель и т.д.
- Ферментные препараты. Необходимы при недостаточной выработке пищеварительных ферментов для улучшения процесса пищеварения, примеры – Фестал, Креон, Панкреатин, Мезим.
- Блокаторы протонной помпы. Группа лекарств, защищающих слизистую оболочку желудка от высокой кислотности и способствующих регенеративным процессам, в число которых входят Амепрозол, Пантопразол и т.д.
Осторожно принимать аспирин, Анальгин, Ибупрофен и другие подобные препараты при болях в желудке категорически не рекомендуется, так как они могут вызвать ухудшение состояния, а в некоторых случаях внутреннее кровотечение.
Прием лекарственных препаратов при болях в желудке обязательно следует сочетать с правильным питанием. Пищу следует принимать небольшими порциями в одно и тоже время, блюда должны иметь полужидкую консистенцию и умеренную температуру (не холодные и не горячие).
- жареных,
- жирных,
- соленых,
- острых и копченых блюд ,
- фаст-фуда,
- полуфабрикатов и других продуктов с содержанием химических добавок.
В рацион обязательно нужно ввести кисломолочные продукты, перетертые супы и каши, отварные овощи, хлеб с отрубями, некислые фрукты, желательно в запеченном виде.
Лечение народными средствами также можно использовать только после консультации с врачом. Чаще всего для устранения неприятных ощущений используются настои и отвары лекарственных трав – ромашка, календула, золототысячник, сушеница, листья малины и смородины.
Хороший эффект дает льняное семя (столовую ложку семян залить стаканом кипятка, настоять ночь, после чего выпить жидкость в несколько приемов), мед, прополис, облепиха, свежевыжатый картофельный сок.
Если неприятные ощущения сопровождаются запорами, нужно употреблять отварную свеклу, сухофрукты, сливы, при поносах полезны бананы, яблоки, стручковая фасоль, баклажаны.
Профилактика
Чтобы не испытывать дискомфорта в животе, необходимо отказаться от алкоголя и вредных продуктов, вместо жареной еды употреблять печеную и тушеную пищу. Необходимо больше есть овощей и фруктов. Кроме этого, нужно меньше переживать и нервничать, ведь постоянные волнения ухудшают здоровье.
Уменьшает риск появления болезней ЖКТ соблюдение гигиены. Не стоит забывать мыть руки, поддерживать жилище в чистоте, хорошо обрабатывать фрукты и овощи.

Желудок — ключевой участник процесса пищеварения. Он накапливает и перемешивает съеденное, подвергает пищу химическому расщеплению, преобразует витамины и микроэлементы в легко всасываемые формы. Выполнению этих функций способствует желудочный сок, содержащий соляную кислоту и ежесуточно вырабатываемый желудком в объеме до 1,5–2 литров.
Кислотность как показатель состояния желудка
Основным показателем нормального функционирования желудка является его кислотность — концентрация кислоты в желудочном соке, измеряемая в pH — условных единицах активности ионов водорода. Так, 1 pH — показатель максимальной кислотности, 7 pH — отметка нейтральности, баланса кислоты и щелочи, 14 pH — среда максимально щелочная.
Для оценки общего состояния органов желудочно-кишечного тракта (ЖКТ) кислотность измеряют одновременно в разных отделах желудка, пищевода и двенадцатиперстной кишки.
При этом желудок условно делится на три зоны. Верхняя, кислотообразующая зона, соответствует дну и телу желудка. Здесь расположены фундальные железы, париетальными клетками которых и производится соляная кислота. Как следствие, в этих отделах ее концентрация максимальна и составляет порядка 0,4–0,6 %. Нормальной кислотностью верхней зоны считается 1,5–2,3 pH.
В нижней области — антральном отделе желудка — кислота нейтрализуется перед последующей транспортировкой в кишечник. Норма кислотности в антриуме расположена в диапазоне от 4,6 до 7,4 pH (до 100 000 раз ниже, чем в теле и своде желудка).
В промежуточной — интермедиарной зоне — кислотность желудка изменяется от 6,0 до 3,0 pH.
Главное предназначение соляной кислоты в желудке — дробление сложных молекул белкового и иного происхождения для их последующего всасывания в тонком кишечнике. Не менее важны создание благоприятных условий для эффективного действия ферментов и усвоения железа, антибактериальная обработка пищи, участие в регуляции кислотно-щелочного баланса в организме.
Концентрация соляной кислоты в желудке здорового человека постоянна и составляет 160 ммоль/л. Но изменение соотношения вырабатываемой кислоты и щелочных компонентов, призванных ее нейтрализовывать, приводит к повышенной или, напротив, пониженной кислотности. Состояние, когда концентрация кислоты превышает норму, характеризуется как повышенная кислотность. Если же выработка кислоты в желудке меньше установленных показателей — диагностируется пониженная кислотность желудочного сока.
Сдвиг в любую из сторон вызывает неприятные симптомы и способен запустить ряд патологических изменений в желудке и работе всей пищеварительной системы, таких как язва желудка и двенадцатиперстной кишки, рак желудка, хронический гастрит, хронический дуоденит, гастроэзофагеальная рефлюксная болезнь и других.
Наиболее информативный и физиологичный метод — внутрижелудочная (интрагастральная) рН-метрия. Кислотность измеряется одновременно в разных зонах желудочно-кишечного тракта в течение длительного времени (до 24 часов) с помощью приборов — ацидогастрометров, оснащенных зондами с несколькими датчиками рН.
Широко применяется метод фракционного зондирования, когда содержимое желудка отсасывается при помощи резиновой трубки и исследуется в лаборатории. Результаты содержат весомую долю погрешности, т.к. забор материала из разных функциональных зон перемешивается, а сам процесс диагностики нарушает нормальную работу желудка, что также ведет к искажению результатов.
Наиболее простой метод исследования — при помощи ионообменных смол. Пациент принимает внутрь реактив, содержащий пигмент. В желудке пигмент высвобождается из смолы, поступает в ЖКТ, затем попадает в почки и выводится из организма с мочой. Заключение о кислотности желудочного сока делается по степени окрашивания мочи. Метод имеет небольшую точность, малоинформативен. Однако подобная диагностика применима в случае противопоказаний к проведению зондирования.
Избыточная секреция соляной кислоты или недостаточная ее нейтрализация приводит к повышенной кислотности в желудке, сопровождающейся следующими симптомами.
- Изжога — забрасывание желудочного сока в пищевод — возникает непосредственно после приема пищи или в тот момент, когда человек принял горизонтальное положение. Желудочный сок раздражает слизистую, вызывая сильное жжение преимущественно в области кадыка.
- Отрыжка — выход газов или пищи из желудочно-кишечного тракта, имеющий кислый или горький привкус.
- Приступ боли, возникающий при попадании кислоты в просвет ДПК или на поврежденные слизистые участки.
- Тяжесть в желудке — ощущение переполненности пищеварительного органа даже после незначительного приема пищи, перекуса.
- Избыток кислоты может проявляться также диареей или — напротив — запором, вздутием живота, снижением аппетита.
К возникновению излишней кислотности может привести систематическое нарушение режима питания, наличие вредных привычек, частые стрессовые ситуации, побочное действие медикаментов (например, нестероидных противовоспалительных препаратов), гормональная терапия, повышенное влияние парасимпатической нервной системы и ряд других факторов.
Среди часто встречающихся последствий излишней кислотности:
- гастрит;
- язвы и эрозивно-язвенные поражения;
- желудочно-кишечное кровотечение;
- синдром неязвенной функциональной диспепсии;
- гастродуоденит.
По статистике язвенной болезнью желудка и ДПК страдает каждый десятый житель России. В развитии недуга виновна и кишечная инфекция Helicobacter pylori — единственный вид микроорганизмов, который не повреждается соляной кислотой. Само название указывает на локализацию бактерий в пилориуме — границе антрального отдела желудка и ДПК, где среда приближена к нейтральной и пригодна для их развития. Патогенные микроорганизмы усиленно защелачивают область своего обитания, тем самым провоцируя дополнительное производство соляной кислоты в верхней зоне желудка. Кроме того, Helicobacter pylori выделяют цитотоксины, повреждающие слизистую оболочку желудка и ДПК.
Для успешной терапии большинства кислотозависимых заболеваний важно, чтобы уровень кислотности в желудке был выше 4,0 рН на протяжении 16 и более часов в сутки. Этот эффект достигается диетическим питанием и приемом лекарств.
При повышенной желудочной кислотности исключается уксус, жирная, острая и соленая пища, колбасные изделия, алкоголь, кофеин, газированные напитки, фаст-фуд.
Основу диеты должны составить каши на основе риса, ячменя, кукурузы, овса и легкие бульоны. Из белковой пищи разрешено нежирное мясо, рыба и морепродукты.
В рацион необходимо включить овощи и фрукты, содержащие мягкую клетчатку: огурцы, кабачки, яблоки, груши, бананы. В списке запрещенных: лук, редис, томаты, болгарский перец, сливы, ягоды с кислинкой (клубника, смородина и т.д.), цитрусовые.
Рекомендовано употребление продуктов, содержащих кальций. Так, молоко, выпитое в небольших количествах после приема пищи, снизит выработку кислоты и поможет преодолеть изжогу. Вместе с тем употребление кисломолочных (кефир, ряженка) продуктов и их производных (сыр, творог) нежелательно.
Избыток кислотности и ее последствия лечатся антацидами (нейтрализуют или поглощают излишки HCl), антисекреторными препаратами (тормозят желудочную секрецию) и гастопротекторами (обволакивают и защищают слизистые от воздействия агрессивных сред).
АЛС разделяют на всасывающиеся и невсасывающиеся. Первые содержат окиси и соли натрия, магния, кальция, активно вступающие в реакцию с соляной кислотой, тем самым нейтрализуя ее. Их действие быстрое, но непродолжительное, так как соляная кислота, требующая нейтрализации, вырабатывается при каждом приеме пищи.
Невсасывающимся антацидам (гидроксид магния, гидроксид алюминия, трисиликат магния) свойственно адсорбирование, то есть поглощение соляной кислоты и медленная нейтрализация. Это обеспечивает более мягкое и долговременное устранение кислотности.
Антисекреторные препараты (в частности ингибиторы протонной помпы — ИПП) направлены на уменьшение выработки соляной кислоты в желудке.
ИПП поддерживают значения рН в желудке в пределах, благоприятных для заживления язвы желудка или двенадцатиперстной кишки, большую часть суток.
Риски длительного использования ИПП — приведение обкладочных клеток в уязвимое состояние по отношению к различным повреждающим агентам, в том числе к хеликобактер, а также развитие гипергастринемии. Отмена препарата не приводит к ухудшению состояния пациента, кислотопродукция восстанавливается в течение нескольких дней.
Действующие вещества гастропротекторов (висмута трикалия дицитрат, висмута субнитрат, сукральфат), попадая в желудок, образуют клейкую полимерную пасту, обладающую щелочными свойствами. Из нее формируется защитная пленка, обволакивающая стенки желудка.
Гастропротекторы принимаются, как правило, 4 раза в сутки за полчаса до еды в дозировке 0,12 мг. Лечение рассчитано в среднем на срок от 4 до 8 недель.
Недостаточная концентрация кислоты имеет почти такие же неприятные симптомы, как и избыточная.
Часто пациенты жалуются на кислотный рефлюкс (заброс кислого содержимого желудка в пищевод), изжогу, повышенное газообразование и вздутие живота, тошноту и рвоту после еды, запоры и снижение аппетита. К ним прибавляются отрыжка с гнилостным серным привкусом и боли в кишечнике.
Факторами снижения pH являются неправильные пищевые привычки (переедание, недоедание или голодание, отсутствие белка и клетчатки в рационе, пристрастие к алкоголю), воздействие некоторых антибиотиков, обезболивающих, противовоспалительных и гормональных препаратов, попадание в желудок кишечных паразитов, сильный и длительный стресс. Среди внутренних причин — атрофия слизистой желудка, замедление обмена веществ, обусловленное снижением функций щитовидной железы или возрастом пациента, рак желудка и применение лучевой терапии для его лечения, аутоиммунные поражения париетальных клеток желудка, недостаток цинка, витаминов В1 и РР.
Понижение кислотности чревато серьезными осложнениями. Снижается бактерицидное действие желудочного сока, что может обернуться заражением и воспалением кишечника и даже общим инфицированием организма через кровеносную систему.
На фоне сниженной кислотности уменьшается активность ферментов желудочного сока, что не позволяет переварить сложную белковую пищу, делая ее токсичной. В ЖКТ начинается брожение, сопровождающееся болями, метеоризмом и прочими неприятными проявлениями. Развивается железодефицитная анемия, дефицит витаминов С, А, Е, В12 и фолиевой кислоты, приводящие к снижению иммунитета.
Пониженная кислотность наблюдается при анацидных или гипоацидных гастрите или гастродуодените, а также при раке желудка.
Повышение кислотности до нормального уровня возможно также за счет диетического питания и медикаментозной терапии.
Рацион призван повысить концентрацию кислоты в желудочном соке и оказывать положительное воздействие на функционирование других органов пищеварительной системы. Необходимо дробное (5–6 приемов) питание.
Показаны овощи и фрукты с высоким содержанием аскорбиновой кислоты, квашеная капуста, кисломолочные продукты, бобы, цельнозерновой хлеб. Полезны овощные и крупяные супы, мясо и рыба на пару, разваренные полужидкие каши (овсяная, рисовая, пшеничная, гречневая).
Рекомендовано потребление лечебной минеральной воды. При положительной динамике лечения в меню можно включать белки, витамины Е, В6 и продукты, обогащенные железом, магнием и цинком.
Крайне желательно сократить потребление соленых и острых блюд, воздержаться от жирной и высокоуглеводной пищи.
Диета назначается одновременно с приемом препаратов, стимулирующих секрецию кислоты. Хорошие результаты дает терапия заместительного характера. Она представлена комплексом препаратов, содержащих ферменты желудочного сока — пепсины, абомины и, собственно, саму соляную кислоту. При наличии обострений назначают спазмолитики. Дополнительно рекомендовано назначение комплекса витаминов: РР, В1, В9, В12.
Важно, что несмотря на сходные симптомы, например, изжогу, лечение антацидными и антисекреторными препаратами в случае с низкой кислотностью недопустимо. Оно не только не даст ожидаемого эффекта, но и может значительно ухудшить состояние пациента.
Стрессовый образ жизни, вредные привычки, нерегулярное и несбалансированнное питание — большая, зачастую непомерная, нагрузка на желудок, ведущая к изменению его кислотности. Крайне важно вовремя распознать первые признаки проблемы и начать лечение, пока сбои не перешли в патологию и не сказались на общем состоянии здоровья.

Чтобы было меньше соблазнов отклоняться от показанной диеты, составляйте себе примерное меню на неделю вперед. Не ставьте себе слишком жесткие рамки, позволяйте лакомства, которые не противопоказаны врачами: зефир, мармелад, пудинги, нежирные мясные рулеты, соки.
Читайте также:


