Катетер при спинальном наркозе
СПИНАЛЬНАЯ И ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ: ПРЕИМУЩЕСТВА
В этой статье мы подробнее остановимся на отдельных видах регионарной анестезии, которые являются наиболее популярными и востребованными на сегодняшний день.
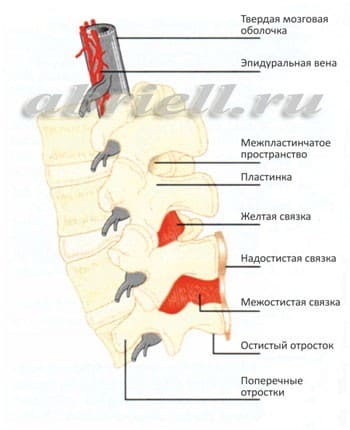
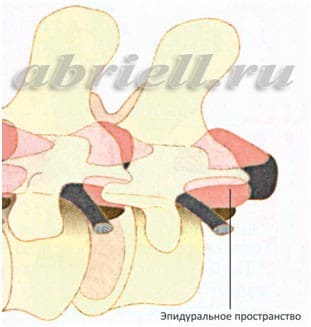
В этой части Вам встретятся некоторые медицинские термины, без которых, к сожалению, невозможно обойтись. Для начала хотим показать Вам некоторые рисунки, на которых отражено строение нашего позвоночника. Обратите внимание на два сектора, субарахноидальное пространство и эпидуральное пространство, и как они располагаются по отношению к спинному мозгу:
Спинномозговой канал имеет три соединительнотканные оболочки, защищающие спинной мозг: твердую мозговую оболочку, паутинную (арахноидальную) оболочку и мягкую мозговую оболочку. Непосредственно спинной мозг и его корешки укрывает хорошо васкуляризированная мягкая мозговая оболочка, а субарахноидальное пространство отграничено двумя прилегающими друг к другу оболочками – паутинной и твердой мозговой.
СПИНАЛЬНАЯ АНЕСТЕЗИЯ
Спинальная анестезия – является одним из наиболее популярных на сегодняшний день методов анестезии. Для спинальной анестезии применяются препараты, хорошо знакомые вам по стоматологической практике: лидокаин, маркаин. При этом виде обезболивания происходит блокада всех видов чувствительности (в первую очередь болевые сигналы), которая вызывается введением анестетика (препарат, блокирующий чувствительность) в ликвор, заполняющий субарахноидальное пространство спинномозгового канала. Во время манипуляции местный анестетик вводится в область, располагающуюся близко к спинному мозгу. Однако, спинной мозг не затрагивается, так как используется очень тонкая игла, которая вводится в субарахноидальное пространство ниже его окончания, то есть только на поясничном уровне и ниже второго поясничного позвонка. Показательны следующие рисунки:
В зависимости от вида вводимого местного анестетика, при спинальной анестезии можно добиться разного по распространённости и продолжительности обезболивания. Мы используем препараты, вызывающие те же эффекты, что и эпидуральная анестезия, но на уровне от нижних отделов живота (ниже уровня пупка) до стоп. Поэтому, при данном виде обезболивания можно выполнять следующие операции:
- липосакция в области ног;
- эндопретезирование ягодиц и др.
(а) затрачивается меньше времени на проведение;
(б) намного быстрее развивается сегментарная блокада;
(в) по качеству обезболивания блокада лучше.
ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ
Эпидуральная анестезия – так же является одним из самых популярных методов анестезии. Для эпидуральной анестезии применяются препараты: лидокаин, маркаин, наропин. Анестетик вводят в пространство над твердой мозговой оболочкой спинного мозга. При этом блокируются все виды чувствительности от отделов, которые расположены в зоне действия анестетика. Чаще всего, при эпидуральной анестезии, в область прокола вводят сначала иглу, а по ней мягкую гибкую трубочку – катетер, по которому в случае необходимости можно добавлять лекарство, иглу же вынимают.
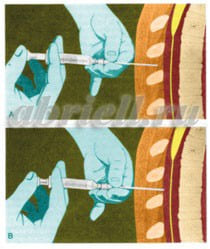
Процедура установки эпидурального катетера выполняется в стерильных условиях под местным обезболиванием, практически безболезненна, могут быть только неприятные ощущения при продвижении иглы или катетера.
Учитывая анатомические особенности расположения эпидурального пространства (отделено от спинного мозга несколькими мозговыми оболочками – твердой, паутинной и мягкой), введение катетера может выполняться, как на грудном, так на поясничном уровне. Структуры спинного мозга при этом абсолютно не затрагиваются.
Поэтому, для пластических операций эпидуральная анестезия может выполняться на верхнем уровне (например, для выполнения абдоминопластики) и заканчивая нижним уровнем (липофиллинг голеней). В послеоперационном периоде может продолжаться постоянное обезболивание многочасовым введением препарата специальным дозирующим устройством, при этом пациент активен, ведёт удобный для него образ жизни до выписки из клиники.
- значительно меньше риск развития головных болей;
- способность удлинить блок, вводя дополнительные дозы препарата через установленный в эпидуральное пространство катетер во время операции;
- есть возможность использовать катетер после операции для дальнейшего обезболивания в палате.
- Нарушение свёртывающей системы крови
- Инфекция в месте пункции
- Боль в спине и пояснице. По сравнению со спинальной анестезией, боль в спине после эпидуральной анестезии возникает чаще и продолжается дольше. Интенсивность болей не значительная, но в одном из исследований упоминается, что боль в спине становится наиболее частой причиной отказа пациентов от эпидуральной анестезии в будущем. Причина этого осложнения чётко не выяснена, хотя в качестве объяснения выдвигаются следующие предположения: травма окружающих тканей иглой, растяжение связочного аппарата позвоночника. В течение нескольких дней боли проходят самостоятельно, можно 3-5 дней принимать найз, индометацин, диклофенак, посоветовавшись предварительно с врачом.
- Головные боли. Чаще возникает после спинальной анестезии. Характеризуются умеренными проявлениями или вообще их отсутствием в положении на спине и значительным усилением в лобно-затылочной области при подъёме головы. У большинства пациентов головные боли проходят самостоятельно от нескольких дней до недели. Лечение же включает постельный режим, обильное питьё, по необходимости обезболивание, дополнительное введение растворов в вену. Установлено положительное влияние от кофеина.
- Неврологические повреждения. Возникают редко и связаны с введением местных анестетиков высокой концентрации, которые не применяются в нашей клинике.
- Эпидуральная гематома. Очень редкое осложнение, в основном связанное с патологией свёртывающей системы крови или приёмом пациентами некоторых препаратов, которые увеличивают кровоточивость.
СПИНАЛЬНАЯ И ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ: вместо заключения
Абсолютных показаний для спинальной и эпидуральной анестезии не существует, то есть, нет таких ситуаций, когда могут применяться только эти виды анестезии и ничего более. Но есть положения (например, предпочтения пациента, общее состояние его здоровья, место операции), при которых спинальная и эпидуральная анестезия становятся методами выбора (то есть, желательно проводить именно их). В эстетической хирургии, эти методы являются методами выбора, учитывая цели анестезии, о которых уже упоминалось ранее:
- Прекрасное обезболивание во время операции;
- Используется мало препаратов для наркоза;
- Меньшее воздействие анестезии на функцию различных систем органов;
- Значимо меньше кровопотеря;
- Меньше тромбоэмболических осложнений;
- Ранняя активизация;
- Снижение частоты малых осложнений анестезии: тошнота, рвота, сонливость;
- Возможность проводить более качественное обезболивание после операции.
Показательными примерами являются операции на ягодицах, когда пациентка во время операции лежит на животе. Спрашивается, зачем создавать неудобства, которые непременно придётся испытывать всем членам бригады и самой пациентке, если проводить общую анестезию с установкой трубки в дыхательные пути, когда есть прекрасным метод спинальной анестезии?
Данные методики анестезии могут улучшить результаты эстетических операций, так как способствуют снижению кровопотери во время операции, уменьшению частоты тромбозов, что наиболее актуально при липосакции, абдоминоплатике, особенно когда эти операции выполняются в комбинации.
На сегодняшний день, с совершенствованием дизайна игл, структуры катетеров, материалов из которых изготовляются эти приспособления, обширной техникой слежения за состоянием пациента в операционной, методика спинальной и эпидуральной анестезии стала практически безопасной.
В настоящей памятке по подготовке к операции подробно описано как готовится к общему наркозу, какие соблюдать правила и условия.
Такой опросник Вы будете заполнять вместе с анестезиологом при подготовке к операции либо на предварительной консультации или непосредственно перед операцией. Здесь для Вашего спокойствия перечислены основные важные вопросы, на которые необходимо четко и верно отвечать для определния наилучшего анестезиологического пособия хирургической операции.
Еще раз остановимся на том как подготовится к наркозу, какие есть важные особенности и рекомендации.
В этой памятке для пациентов перечислены все основные лабораторные исследования и обследования у врачей специалистов, которые необходимо выполнить при подготовке к операции, как для местной анестезии так и для общего наркоза.
Для Вашего удобства при подготовке к операции Вы можете пройти все необходимые лабораторные исследования в клинике "Абриелль". Вы можете сделать это в любое удобное для Вас по предварительной записи с 9.00 до 21.00 ежедневно. Вся процедура займет у Вас не более 15- 20 минут. Результаты исследований будут готовы в течение 1 - 3 дней, их сразу оценивает врач-анестезиолог. Если понадобится дополнительные обследования с Вами свяжутся и запишут на консультацию.
Для начала напомню. Мне 29 лет, 2 месяца назад обнаружили опухоль, проделали операцию и вот я лежу в больнице ожидая результаты исследования вырезанной опухоли.(должны определить доброкачественная она или злокачественная)
Т.к. в больнице скучно (не курорт ведь) решил я написать про перенесённую операцию на мочевом пузыре(и свои ощущения от спинальной анестезии).
Сама операция называется ТУР(вроде как Транс уретральная резекция, да простят меня медики за возможную ошибку). Проводиться она следующим образом: Делается анестезия или наркоз. В уретру (да, именно в неё) вставляется особая трубка-катетер(ширина трубки, на мой субъективный взгляд около 1 см(много, или мало каждый пусть решает для себя, но я вообще не представлял, как такое можно вставить туда). Далее в трубку вводиться особый прибор - Цистоскоп, которым отщипывают маленькими кусочками опухоль и высовывают все ненужное через выше указанный катетер. Потом вставляется трубка мочеотвод. Затем заливается химия. Вуаля - вы прооперированны.сама операция проводиться минут 15-20 + подготовка велась минут 20-25 итого 40-50 минут.
В связи с тем, что операция делалась мною в первый раз в жизни мандраж был бешенный. Выражался он в диком смехе (бедные медсестры не понимали что со мной твориться). После того, как я пообещал всему мёд.персоналу всяких вкусняшек (совпадение), мне был поставлен укол в область позвоночника и капельница в руку.
Мандраж ушёл вместе с влившимся раствором.
И вот вот оно, для чего и писались все эти буквы сверху: у меня создалось впечатление, что операция под спинальным наркозом это как к стоматологу сходить, только на мой взгляд проще(и в какой-то степени интереснее). Чувствительности нет абсолютно никакой. Лежишь и наблюдаеш (в отражении лампы), как тебе доктора-профессионалы что-то делают.
После операции испытал только 3 особо негативных фактора:
1) необходимо терпеть 2 часа наличие щипающего внутренности химиопрепарата в мочевом пузыре.
2) наличие катетера в уретре в течение суток(минимум) после операции
3) постельный режим, когда вот просто абсолютно постельный - изматывает(особенно, когда наличие катетера ограничивает твои движения полу поворотами и лежанием на одном боку)
Плюсы именно спинальной анестезии :
Нет сильного воздействия на сердце, мозг и прочие органы (как при общем наркозе)
Сразу после операции верхняя половина туловища тебе полностью подчиняется. Делай все что хочешь.
Можно пить воду сразу и есть через 2 часа (прямо как у зубного)
А самое главное ты после операции адекват и можешь позвонить тем, кто за тебя переживает на данный момент.
На мой субъективный взгляд спинальная анестезия лучше общего наркоза(единственное такую анестезию делают для операций менее 1,5 часов)
Спасибо всем тем, кто прочитает моё выражение мыслей.
Просто повезло, мне удаляли камень из мочеточника под эпидуральной анестезией, ноги почувствовал только через 3 часа, а сосед по палате только через 12 часов смог встать :)
1 сантиметр ?! или мм ? выздоровливай :з
Мои самые негативные впечатление от спинального наркоза - это его введение. Ощущение такое, как будто тебя палкой по почкам от души втащили. А так норм)
Когда мне ногу оперировали я чувствовал прекрасно как резали мышцы и кожу, и даже мог пальцами шевелить. Анестезиолог был в шоке, типа так быть не может чтобы я все чувствовал. Через катетер в руке ввели какую то дрянь от которой голова поехала жуть, а боль все равно чувствовал.
Мне подобную херню делали, но не резекции ради, а обследования для. Называется восходящая урография. Правда под кетамином. Эх, в каких я мирах только не побывал тогда.
Так это как "сыворотка правды" почти.
Про аппендицит
Навеяно постом Моя история аппендицита
Решил поделиться своей историей.
Сама операция была 4 года назад.
До этого года 2 раз в 3-6 месяцев были сильные боли в области живота. Врачи проверяли желудок (привет, любимый эндоскоп), что-то щупали, тыкали, делали УЗИ брюшной полости, прописывали таблетки.
И вот однажды ночью просыпаюсь в туалет, встаю с кровати и падаю от дикой боли в животе. В глазах яркие круги, боль просто адовая. Доползаю до телефона, звоню в скорую. Просыпается жена. Говорю: "Собирай вещи, поеду лечиться, походу".
Через 20 минут скорая, приемный покой, что-то посмотрели, пощупали, сразу сказали - аппендицит. Время 4 утра.
Спрашивают:
- Оперировать будем?
- А есть варианты?
- Домой ехать, помирать.
3,14дец, думаю, врачебный юмор. Оказывается, даже а такой ситуации нужно было согласие.
Поместили в палату. Назначили на утро операцию.
Утром увезли на каталке в операционную.
Анастезиолог сделала укол. Хирург дал маску подышать.
- Спать хочешь? - говорит.
- Нет.
Реально ни в одном глазу.
- Ещё столько же, - говорит анастезиологу.
- А не много? - удивилась она.
- Давай-давай.
Опять маска. На этот раз вырубился.
Просыпаюсь от того, что неудобно. Неудобно дышать. Во рту трубка, которая качает воздух, сам дышать не могу.
Тело ватное, почти ничего не чувствую. Двигается только кисть правой руки и глаза.
Женский голос:
- Такой-то такой-тович, он проснулся!
- Не может быть. Столько наркоза!
- Посмотрите.
Я активно моргаю и пытаюсь двигать рукой.
Хирург:
- Блэт! Зашиваем бегом.
И тут я почувствовал, как будто живот кто-то тычет чем-то мягким. Как оказалось, меня не успели зашить. Ладно хоть наркоз не до конца отпустил.
Я лежу, пытаюсь попадать в ритм машинки, которая качает воздух. Ощущения те ещё - как будто каждый раз задыхаешься, а потом получаешь немного воздуха.
Зашили, отвезли в палату.
Опять уснул. Проснулся, когда пришла сестра.
Объяснила, что чему. Показала катетер с мочеприёмником. Принесла воды.
Первый день тупо лежал. Ног не чувствовал.
На второй день пришла сестра и убрала (так себе ощущения) катетер. На мой вопрос "как дальше жить?" ответила, что "в туалет захочешь - встанешь".
Тут нужно сделать ремарку: за давностью лет не помню точно, 1 или 2 дня лежал с катетером. Потому что много спал и голова особо не соображала.
К вечеру пришлось вставать, на ватных ногах вдоль стены преодолевать 5 метров коридора минут 15 до туалета.
В этот день давали чай. И воду, в которой варилась греча. Или ХЗ что. Баланда из темной воды. Сказали, что пока ничего нельзя существенного есть.
Попросил жену - принесла контрабанду из жёсткого питания (паштеты и кашки). После нескольких дней водяной диеты - офигенская еда.
Когда рассмотрел живот, увидел 3 маленьких и 1 большой разрез. Оказалось, что аппендикс был не там, где у нормальных рептилоидов, поэтому болело всегда не так, как обычно, на прощупывание толком реакции не было и хирург не сразу нашёл.
В любом случае рад, что ребята со скорой сразу смекнули, что к чему. Иначе фиг знает, чем бы дело кончилось.
![]()
Спасибо нашим врачам.
Впервые пилю пост, прошу сильно не гнобить! В период короновируса и самоизоляции, так сложилось, у меня выстрелил аппендицит. Сутки пил спазмолитики, но не отпускало. вызвал скорую, извинился перед врачами за то что их пришлось побеспокоить в столь тревожное время, но понял что по другому никак (благо пункт скорой помощи из окна видно). Приехали быстро, прощупали, измерили температуру и приняли решение о госпитализации, врач скорой даже сумку у меня отобрал и сам понес. Отвезли в больницу на м. Волжская, там буквально за 30 мин осмотрел хирург (шустрая молодая девушка), сделали узи, анализы, рентген и поставили диагноз острый аппендицит. Также оперативно перевели в палату, пришел лечащий врач и сказал терпи, сейчас операционная освободиться ты следующий! Быстро прооперировали, быстро выпустили (не буду расписывать подробности), обозначу только работу медперсонала. Весь младший персонал круглые сутки не сидит на месте, постоянно моют, чистят, сливают дренажи, моют пенсионеров, воды принести-пожалуйста, укол обезбаливающий по звонку! Помочь встать тоже или еще чего тоже . все очень оперативно и с улыбкой на лице и с юмором!
Ну так вот, продолжу историю. ровно через неделю после возвращения домой у жены аналогичная ситуация, болит живот, ничего не помогает, симптомы схожие на 100 процентов. Вызвали скорую, скорая так же приехала очень быстро, все посмотрели и госпитализация. Увезли на Каширку. Чуть по дольше чем у меня было в приемном отделении (как потом выяснилось, у жены перетонит, узи уже не показывало, сделали кт), но так же быстро прооперировали, промыли, и завтра уже домой отпускают вроде). Вот я все это к чему. несмотря на короновирус, несмотря на зарплаты, переработки, регламенты дурные, бумажки наши врачи отлично делают свое дело! Огромное спасибо им от нашей семьи! А сколько таких еще?
Пункт скорой помощи на Краснодарской улице (напротив тц москва, больница у м. Волжская им. Демихова, больница на Каширке им. Юдина). Всем огромное человеческое спасибо! Мы не смотря ни на что продолжаем делать свою работу каждый в своей отрасли и вот по этому нашу страну не победить. Огромное спасибо врачам!
Все оперативные вмешательства, процедуры, вызывающие боль, в современной медицине проводятся под наркозом. Вид анестезии зависит от типа, продолжительности операции, общего состояния пациента. Существует два вида анестезии: общий наркоз и спинномозговая анестезия, при которой определенный участок тела теряет чувствительность.
Что такое спинальная анестезия
Если необходимо на время операции лишить чувствительности нижнюю часть тела человека, делают наркоз спинномозговой. Суть этого метода заключается во введении анестетика в определенное место возле спинного мозга (в спину – от чего и стал этот метод так называться). Это субарахноидальное пространство, расположенное между мозговой оболочкой и спинным мозгом, наполненное спинномозговой жидкостью (ликвором).
Через ликвор проходит огромное количество крупных нервов, их передачу болевых сигналов в мозг и нужно заблокировать. Спинальная анестезия делается в области поясничного отдела, обезболивается участок ниже поясницы. Анестезиолог должен пройти иглой к позвоночнику, межпозвоночные связки, эпидуральный отдел и оболочку мозга и ввести подобранный анестетик.
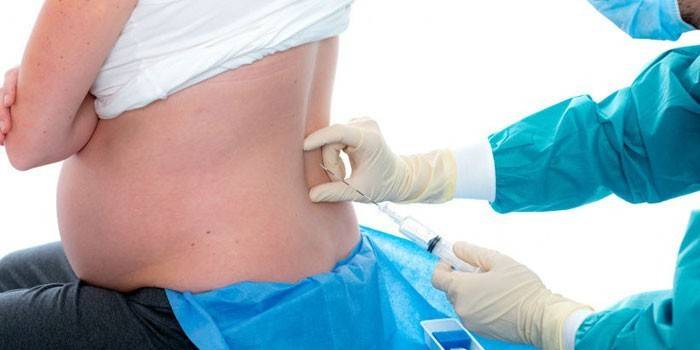
Для проведения этого метода анестезии используется специальная (спинальная) очень тонкая игла, шприц и подобранный анестетик. Очень важным моментом является правильное положение пациента. На этом акцентируют внимание при эпидуральном и спинальном обезболиваниям, чтобы избежать неудачных проколов. Техника спинальной анестезии:
- наркоз в позвоночник делают в таком положении: больной находится в сидячем положении (нужно согнуть спину, прижать к груди подбородок, руки в локтях согнутые) или лежит на боку. Сидячая поза предпочтительней, спинальная зона лучше просматривается. Необходима полная неподвижность, чтобы избежать осложнений при спинальном наркозе;
- прежде чем провести наркоз в спину, врач пальпацией определяет оптимальное место для укола (зона между 5,4 и 3 позвонками);
- чтобы избежать инфицирования или заражение крови, специальными средствами обрабатывается место, где будет проводиться субдуральная анестезия, все должно быть полностью стерильно;
- проводится местное обезболивание в области введения спинальной иглы;
- игла для данной процедуры отличается длинной (около 13 см) и маленьким диаметром (около 1 мм), поэтому в некоторых случаях местное обезболивание не делают;
- игла вводится очень медленно, проходит все слои кожи, эпидуральный слой, твердую мембрану оболочки спинного мозга. При входе в субарахноидальную полость движение иглы останавливают и из нее достают мандрен (проводник, закрывающий просвет иглы). Если действие проведено правильно, из канюли иглы истекает ликвор;
- вводится анестетик, игла извлекается, место введения закрывают стерильной повязкой.
Сразу после введения препарата пациент может испытывать побочный эффект: покалывание в нижних конечностях, разливающееся тепло, длиться оно незначительное время это естественное действие анестезии. В отличие от эпидуральной (полчаса) абсолютное обезболивание при спинномозговой анестезии наступает через 10 минут. Вид препарата определяет срок действия анестезии и зависит от времени, сколько будет длиться операция.
- Способы увеличения производительности ноутбука
- Лечение вегетососудистой дистонии
- Синдром Шерешевского-Тернера - кариотип болезни. Причины, симптомы и лечение синдрома Шерешевского-Тернера
Нейроаксиальная анестезия проводится различными препаратами: местными анестетиками и адъювантами (добавками к ним). Распространенные препараты для спинномозговой анестезии:
- лидокаин. Подходит для непродолжительных операций. Используется в сочетании с фентанилом, в течение от 30 до 45 мин. обеспечивает десятый уровень блока;
- прокаин. Препарат короткого срока действия. Используется 5% раствор. Для усиления блокады комбинируют с фентанилом;
- бупивакаин. Отличие – относительные показатели действия. Срок уровня блокады до часа, возможно использование более высоких доз (от 5 мг и выше);
- наропин. Применяется при длительных операциях. Спинномозговой наркоз можно делать 0,75% раствором (3-5 часов действия) и 1% (4-6 часов);
- адъюванты: адреналин (удлиняет время блока), фентанил (усиливает анестетический эффект);
- в некоторых случаях в качестве добавки применяют морфин или клофелин.
Спинальная анестезия при кесаревом сечении
Кесарево сечение – оперативное извлечение плода с ручным отделением плаценты. Проведение обезболивания обязательно. Спинальная анестезия при кесаревом сечении – исключается риск воздействия препарата на младенца. Впервые спинальный наркоз при кесаревом сечении был применен в 1900 году Крайсом. Спинальный и эпидуральный наркоз применяется практически везде, если нет противопоказаний к применению. Укол делают разовый при нейроаксиальном наркозе (в чем главная разница с эпидуральной методикой, где вставляют катетер для ввода препарата).
Противопоказания для использования данного метода следующие: низкий уровень тромбоцитов в крови, пониженная свертываемость крови, нарушение сердечного ритма, инфекционные процессы в области введения препарата. Восстановление происходит быстро. Различие и главное преимущество по сравнению с общим наркозом – чрезвычайно низкий риск опасных осложнений для ребенка и матери, относительно низкая потеря крови.
- Как быстро убрать синяк
- Салат с фунчозой
- Правильный завтрак
Спинальная анестезия при родах
Самым распространенным методом обезболивания родов является Главная цель ее проведение – устранение боли в период родовой деятельности, обеспечение комфорта и безопасности роженице и ребенку. Препарат вводится в область поясницы и блокирует болевой синдром. Время рассчитывают так, чтобы эффект препарата снизился ко времени потуг, исключение составляют пороки сердца или высокая степень близорукости у роженицы. Люмбальный наркоз рекомендуется в случае:
- психологической неподготовленности женщины к родам;
- рождения первенца;
- если плод крупный;
- наступления преждевременных родов;
- стимуляции: после отхода околоплодных вод и отсутствие родовой деятельности.
Спинальная анестезия – противопоказания
Показания к спинальной анестезии разнообразны, они подразделяются на два вида: относительные и абсолютные. К относительным противопоказаниям относятся:
- экстренные случаи, когда нет времени на проведение всех подготовительных процедур с пациентом;
- неустойчивое настроение (лабильность) больного;
- аномальные нарушения строения позвоночника;
- пороки развития ребенка или смерть плода;
- повышенное внутричерепное давление;
- риск возникновения кровотечения и неопределенность времени проведения операции;
- гипоксия, заболевания центральной нервной системы.
К абсолютным противопоказаниям данного вида анестезии можно отнести:
- категорический отказ пациента;
- отсутствие условий для реанимации и плохое освещение;
- аллергия на анестетики;
- кожные инфекции: сепсис, герпес, менингит;
- гипертензия внутричерепная.
Последствия спинальной анестезии
Как и после любого наркоза СА имеет естественные последствия. Самое масштабное исследование по поводу последствий, проводилось на протяжении 5 мес. во Франции. Анализировались результаты и осложнения спинальной анестезии более 40 тыс. пациентов. Количество серьезных осложнений выглядит следующим образом:
- смерть – 0,01% (6 человек от общего количества);
- судороги – 0;
- асистолия – 0,06 (26);
- травма корешков или спинного мозга – 0,06% (24);
- синдром конского хвоста – 0,01 (5);
- радикулопатия – 0,05% (19).
К частым негативным последствиям относятся:
- брадикардия, замедление ЧСС, которое, если не принять меры, может привести к остановке сердца;
- задержка мочеиспускания (чаще страдают мужчины);
- повышение внутричерепного давления;
- спинная гематома;
- тошнота, обезвоживание;
- ППГБ – постпункционная головная боль, частое осложнение, вызывающее жалобы пациентов.
Спинальная и эпидуральная анестезия являются разновидностями регионарного обезболивания. Это означает, что обезболивающее вещество вводится в определенный участок спинномозгового канала. Благодаря этому на некоторое время выключается функция спинномозговых нервов, обеспечивающих чувствительность какого-то региона тела.
Различия между этими видами заключаются в анатомическом пространстве, в которое вводится препарат. При спинальной анестезии лекарство вводится в субарахноидальное пространство — между спинным мозгом и паутинной оболочкой. Эпидуральная анестезия подразумевает введение лекарства над твердой оболочкой спинного мозга — в перидуральное пространство.
Эпидуральное пространство несколько шире, чем спинальное. Заполнено оно жировой тканью. В спинальном пространстве находится жидкость — ликвор, образуемый в желудочках головного мозга.
Так как спинальное пространство прилежит непосредственно к спинному мозгу, при попадании анестезирующего препарата в него происходит временное выключение функции спинного мозга. Попадание анестетика в эпидуральное пространство проявляется отключением функции нервов, иннервирующих данную область тела.
Показания
Для каждого вида регионарной анестезии существуют определённые показания.
Перидуральная, она же эпидуральная анестезия используется в следующих ситуациях:
• обезболивание родовой деятельности;
• оперативные вмешательства на сосудах и суставах нижних конечностей;
• для дополнения наркоза при тяжелых и обширных операциях на грудной и брюшной полостях.
Спинальная анестезия не имеет различий в показаниях. Помимо вышеперечисленных, она может использоваться при гинекологических операциях, в урологии и проктологии. Также она может применяться при операциях на органах грудной клетки.
Для проведения обеих этих манипуляций существуют противопоказания.
Абсолютные противопоказания означают, что этот метод обезболивания для пациента неприемлем, когда имеются:
• бактериемия или сепсис;
• инфицированные процессы на коже в месте вкола;
• нарушение свертываемости крови, прием антикоагулянтов;
• высокое внутричерепное давление;
• известная аллергия на лекарственные препараты для регионарной анестезии;
• категорический отказ пациента.
К относительным противопоказаниям относятся те, которые не учитываются, если польза от осуществления процедуры выше, чем риск:
• прием минимальных доз гепарина;
• заболевания нервной системы демиелинизирующего характера;
Процедура эпидуральной анестезии выполняется в условиях полной стерильности. Пациент в большинстве случаев находится в положении сидя, и очень редко эту процедуру проводят лежа. Пациента предупреждают, что для максимально быстрого и точного проведения процедуры он должен находиться абсолютно неподвижно. Для возможности контролирования времени обезболивания и концентрации лекарственного препарата в эпидуральное пространство устанавливают катетер. Вводят его в поясничный отдел позвоночника. Предполагаемое место вкола обрабатывается раствором антисептика. Далее производится обкалывание кожи и подлежащих тканей раствором новокаина. Игла для прокалывания эпидурального пространства вводится между поясничными позвонками — обычно это 4 и 5 позвонки, после этого через иглу проводится тонкий катетер. Он останется в эпидуральном пространстве на все время оперативного вмешательства. После установки катетера игла вынимается. К свободному концу трубки подсоединяют специальный проводник — он перекрывает просвет трубки и используется для введения анестетика. После того, как будет введен лекарственный препарат, манипуляция считается законченной. Хирург может начинать операцию по прошествии получаса.
Результативность
Основной эффект, получаемый при эпидуральной или спинальной анестезии, — обезболивание. Болевые ощущения выключаются полностью, дополнительно наблюдается снятие мышечного напряжения, что немаловажно для хирурга. Спинальная анестезия также может обеспечить снижение бронхиальной секреции. Спинальная анестезия обеспечивает полное выключение болевых ощущений в течение 10 минут. Перидуральная начинает действовать несколько позднее — обезболивание наступает через полчаса.
Преимущества и недостатки
Рассматривать преимущества и недостатки этих видов обезболивания нужно, сравнивая их между собой и с общим обезболиванием — наркозом. Чем могут отличаться регионарная анестезия и наркоз?
- Пациент сохраняет ясное сознание во время операции, благодаря чему врач может общаться с ним и оценивать его реакцию.
2. Влияние на жизненно важные органы сведено к минимуму.
3. Нет тяжелого отхождения от обезболивания, как при наркозе.
4. Возраст и общее состояние организма не являются противопоказаниями.
5. Не нужна специальная подготовка, как при наркозе.
Все это относится к преимуществам регионарной анестезии перед наркозом. В чем недостатки этого метода обезболивания? Регионарная анестезия действует более короткое время. Есть вероятность, что анестетик не подействует и болевые ощущения сохранятся. Имеются определенные противопоказания к проведению манипуляции, которых нет у наркоза.
Между спинальной и эпидуральной анестезией отличия:
• прокол мягкой мозговой оболочки гораздо более травматичный, чем введение препарата в субдуральное пространство;
• для спинальной анестезии существует несколько больше противопоказаний;
• спинальное обезболивание более глубокое, но длится меньше, чем эпидуральное;
• установка катетера при эпидуральном обезболивании позволяет регулировать продолжительность действия препарата;
• эффект от эпидуральной анестезии наступает несколько медленнее.
• Для того, чтобы объединить все преимущества этих видов обезболивания, их могут комбинировать — осуществлять эпидурально-спинальную анестезию. Чаще всего этот хороший способ применяется в акушерско-гинекологической практике.
• Подготовка к манипуляции осуществляется обычным способом. Затем катетеризируется эпидуральное пространство, а через эпидуральную иглу проводится игла в спинальное пространство. Можно осуществить манипуляцию другим способом — между двумя позвонками провести перидуральный катетер, а на позвонок выше ввести спинальную иглу. Такая техника называется двухуровневой. Эта методика лучше тем, что позволяет продлевать обезболивание столько, сколько понадобится. Также уменьшается количество вводимого анестетика за счет того, что задействуются оба спинномозговых пространства. В любом случае, выбор вида обезболивания — спинальной или эпидуральной анестезии — зависит и от врача, и от пациента. Учитываются все преимущества и недостатки процедур и выбирается наиболее оптимальный для конкретной ситуации.
Читайте также:


