Какие уколы при невралгии шейного отдела
- Причины
- Симптомы
- Лечение
- Самое важное
- Видео по теме
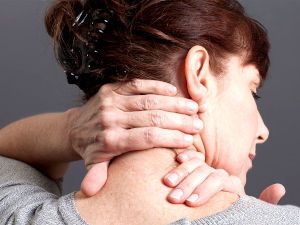
Невралгия – это острая боль режущего характера, возникающая по ходу пораженного нерва. Наиболее часто она появляется там, где есть узкие костные каналы, через которые проходят нервные окончания. В шее и спине они могут сдавливаться соседними тканями в силу разных причин.
Невралгия шейного отдела позвоночника проявляется болями в области от затылка до плеч, нередко похожими на мигрень. В запущенных случаях наблюдается онемение, расстройство кожной чувствительности и мышечная атрофия на иннервируемом пораженным нервом участке.
Причины
Шейная невралгия бывает первичной и вторичной. Первичная форма патологии характеризуется отсутствием видимых причин и возникает, как правило, внезапно и остро. Механизм ее развития изучен недостаточно хорошо.
Вторичная невралгия обусловлена наличием патологических изменений в позвоночных структурах, травмами и различными болезнями. В список возможных причин входят:
- дегенеративно-дистрофические процессы в позвонках и межпозвоночных дисках, расположенных в шейном отделе, – остеохондроз;
- грыжи и протрузии, которые образуются на поздних стадиях хондроза;
- механические травмы – ушибы, вывихи, переломы шейных позвонков;
- рост новообразований как доброкачественного, так и злокачественного характера в шейно-плечевой зоне;
- сильный кашель на фоне переохлаждения или простуды, раздражающий нервные корешки и провоцирующий и боли в шее и затылке;
- хронические заболевания, затрагивающие позвоночный столб: сахарный диабет, туберкулезный спондилит, а также аутоиммунные патологии – ревматизм, системная красная волчанка и др.;
- инфекционные поражения – энцефалит, менингит;
- регулярное и длительное пребывание в неудобной позе, из-за которого нарушается кровоснабжение головного мозга, и воспаляются шейные нервы;
- затяжные психоэмоциональные перегрузки;
- нарушение работы центральной и периферической нервной системы.
Стоит также отметить, что невралгия шеи может протекать в двух формах: трункальной и дизестезической. Первая – трункальная – предполагает повреждение спинномозговых нервных стволов, ведущее к снижению силы мышц верхних конечностей.
Симптомы
Ведущий признак невралгии – боль в шее, которая часто распространяется на область верхней части спины и надплечья. Она может иметь разный характер и интенсивность – от резкой и простреливающей, кинжальной, до ноющей и тупой. Болевой синдром имеет большое сходство с остеохондрозом, что зачастую приводит к ошибкам в первичной диагностике.
Наиболее часто боль ощущается как прострел с четко обозначенной локализацией: пациент может точно показать линию болезненности, параллельную ходу нерва. В большинстве случаев она возникает только с одной стороны шеи и длится не больше двух минут.
Количество болевых атак в день бывает разным. Иногда боль может отдавать (иррадиировать) в ухо, что некоторые пациенты принимают за отит.
Клиническая картина невралгии шейного отдела может включать и ряд других симптомов:
- головные боли;
- режущие, острые, стреляющие боли в шее и затылке при поворотах и наклонах головы;
- скованность, тугоподвижность в плечевом поясе;
- дискомфорт и боль в одной или обеих руках, плечах, нередко доходящую до самых пальцев;
- даже легкое надавливание на пораженную область вызывает болевые ощущения рядом с позвоночником;
- светобоязнь, боль в глазах даже от неяркого света;
- у некоторых пациентов болит кожа головы, особенно при прикосновении к ней.
При вовлечении в патологический процесс затылочного нерва наблюдаются головокружения и расстройство чувствительности как в сторону повышения, так и в сторону понижения.
Если поражается позвоночная артерия, то может развиться шейная мигрень. Вследствие нарушения кровоснабжения заднебоковых отделов головного мозга отмечаются такие симптомы:
- односторонняя головная боль, чаще ноющая и непроходящая, распространяется в зоне от затылка до лба. По-научному ее называют краниалгией;
- звон в ушах, снижение остроты слуха, расстройство координации движений;
- мелькание мушек перед глазами; потемнение, двоение в глазах;
- нервозность, раздражительность, нарушение сна, перепады настроения;
- приливы жара, чередующиеся с ознобом, похолодание ладоней и/или стоп;
- скачки артериального давления.
Шейную невралгию могут сопровождать несколько разные проявления, в соответствии с которыми она подразделяется на 5 видов. 1 вид – цервикалгия: это болевой синдром и напряженность мышц шеи, сочетающиеся со скованностью движений. Характерны головокружения, вегетативная дисфункция (неврозы, повышение давления и пр.) и нечеткость зрения.
2 вид – цервикокраниалгия: боль локализуется в шее и затылке. 3 вид – цервикобрахиалгия, при которой болит шея и рука. Чаще всего причиной является сдавление спинномозговых нервов. 4 разновидность – синдром нижней косой мышцы головы, сопровождающийся ноющей болью с одной стороны затылка. Болезненность усиливается при движениях шеи.
5 вид – реберно-лопаточный синдром. Болевые приступы отмечаются в шее и в области верхнего края лопатки. Боль отдает в плечо и грудную клетку, нарастает при заведении руки за спину.
Лечение
Терапия невралгии всегда комплексная и включает несколько методов. В остром периоде назначаются анальгетики и нестероидные противовоспалительные препараты в инъекциях, таблетках, мазях. При необходимости проводится местное обезболивание с помощью Лидокаина, Новокаина и пр.
Чаще всего невралгия лечится консервативно, в тяжелых случаях может потребоваться оперативное вмешательство.
На пике заболевания, при наличии сильных болевых прострелов больному рекомендуется соблюдать постельный режим. Если обычными лекарствами снять боль не удается, то дополнительно используются противосудорожные средства – Габапентин, Прегабалин или Карбамазепин. Некоторым пациентам необходимы антидепрессанты, и лечащий врач им выписывает Амитриптиллин, Дулокситин.
Если причиной невралгии стали мышечные спазмы, применяются миорелаксанты – Сирдалуд, Мидокалм. Стойкий болевой синдром, не поддающийся купированию традиционными лекарственными средствами, устраняют посредством лечебных блокад с гормональными препаратами – Дексаметазоном, Дипроспаном.

Введение препаратов инъекционным способом обеспечивает быстрое купирование болевого синдрома, точную дозировку средства, прямое воздействие на эпицентр воспаления. Хороший эффект дают внутривенные капельницы.
Уколы при невралгии шейного отдела могут быть внутримышечными, внутривенными, подкожными. Отдельно стоит упомянуть о новокаиновых блокадах, которые проводятся только в больничных условиях.
Для усиления терапевтического эффекта врачи советуют применять наружные средства – мази, гели, кремы и бальзамы.
Лечить невралгию можно противовоспалительными, обезболивающими, согревающими препаратами. В списке самых популярных мазей-анальгетиков – Фастум-гель, Феброфид, Артрозилен, Быструм-гель, Кетонал.
Действующее вещество перечисленных средств – кетопрофен. Это противовоспалительный компонент, биодоступность которого составляет 5%, и он не накапливается в организме. Мази с кетопрофеном обладают противовоспалительной и болеутоляющей активностью.
Снять боль и вылечить шейную невралгию могут помочь также следующие средства:
В ходе процедуры микроваскулярной декомпрессии устанавливается тефлоновый протектор, разделяющий кровеносный сосуд и зажатый им нерв. Вместо тефлона может использоваться другой синтетический материал. Таким образом прерывается патологическая цепь передачи болевых импульсов.
Описанная операция проводится при невралгии тройничного нерва и некоторых других состояниях, ставших причиной шейной боли. Компрессия – сдавление нерва – в данном случае вызвана пульсирующим кровеносным сосудом, который давит на нервный корешок в месте его выхода из позвоночного канала. Для решения этого, так называемого нейроваскуляторного конфликта, и выполняется операция.
Нейростимуляция показана при нейропатической и сосудистой боли. Ее делают только в случае, когда медикаментозные и другие хирургические методики не дали результатов. Сначала больному устанавливается электрод, работающий в тестовом режиме, на срок до двух недель.
Если прибор доказывает свою эффективность, ставится система постоянной стимуляции с индивидуально подобранным электродом. После операции пациент регулярно посещает врача, чтобы контролировать и, при необходимости, вносить коррективы в работу генератора.
Единственным ограничением нейростимуляции является запрет на прохождение магнитной рамки в аэропортах и на вокзалах.
Рецепты народной медицины широко применяются в терапии шейной невралгии. Самыми эффективными из них являются прогревания проблемных зон с использованием сухого и влажного тепла.
Сухое тепло обеспечивают мешочки с горячей солью, песком или гречкой. Их просто прикладывают к больному участку и держат до полного остывания. Проводить процедуру можно несколько раз в день.
Для влажных компрессов понадобится 5 ст. л. листьев эвкалипта и полстакана меда. Траву нужно залить двумя стаканами кипятка, пару минут подержать на водяной бане и оставить на 2 часа. Затем добавить мед, размешать и смочить в полученном растворе бинт или марлю. Компресс приложить к шее на 15 минут. Делать такую аппликацию можно каждые 4 часа.
Для приема внутрь готовят настои из ромашки, тысячелистника из расчета 2 ст.л. на стакан воды. Сырье заливают кипятком и настаивают около часа. Хорошо снимает боли в шее настой ивовой коры, который готовят так же, но на стакан кипятка хватит одной столовой ложки.
Самое важное
Развитие шейной невралгии намного легче предупредить, чем лечить. Профилактические меры предельно просты, но очень эффективны. Следует избегать физического и нервного перенапряжения, переохлаждений. Очень важно правильно питаться, не злоупотреблять жирными и острыми продуктами, алкогольными напитками. Рекомендуется также своевременно лечить простудные и другие заболевания, чтобы они не стали хроническими.
Необходимо помнить, что невралгия шейного отдела весьма опасна и способна привести к инвалидности. Вот почему при появлении характерных симптомов лучше сразу же обратиться к врачу.
Невралгия развивается достаточно быстро и провоцирует возникновение множества осложнений. Так как при протекании болезни ощущаются очень сильные боли, то при проведении терапии широко применяются уколы от невралгии, которые позволяют быстро купировать болезненные ощущения.
Основные плюсы уколов
Уколы от невралгии имеют множество преимуществ в сравнении с другими видами лекарственных препаратов. В частности можно выделить такие плюсы как:
- высокая скорость оказываемого эффекта;
- возможность доставить лекарственное средство в требуемое место;
- есть возможность быстро устранить болезненность.
При проведении инъекции лекарственные препараты проникают непосредственно в кровоток и воздействуют намного быстрее, помогая купировать даже самые интенсивные боли буквально за считанные минуты.
В основе проведения обезболивающих блокад лежит возможность доставлять лекарственные средства в нужно место. Блокады подразумевают под собой инъекции одного или сразу нескольких лекарственных препаратов, введенных внутримышечно локально с лечебной целью в область максимальной болезненности.
Применяемые препараты в инъекциях
Если возникает невралгия, то она в основном сопровождается очень сильной болезненностью, именно поэтому важно знать, какие уколы можно применять для устранения болей и нормализации самочувствия. Среди наиболее популярных препаратов нужно выделить такие как:
- противовоспалительные средства;
- поливитамины;
- миорелаксанты.
Противовоспалительные средства обладают достаточно выраженным обезболивающим и противовоспалительным воздействием. При введении их в виде уколов они очень быстро купируют приступы боли на продолжительное время.
Важно! Чтобы достичь максимального результата при проведении терапии желательно комбинировать все группы препаратов в сочетании с местными средствами, такими как крема, гели и мази.
При проведении лечения невралгии на протяжении первых нескольких дней преимущественно используют инъекции, а после снижения интенсивности болевого синдрома постепенно переходят на препараты в таблетированном виде.
Анестетики

Инъекции при невралгии считаются наиболее результативным средством для устранения острой боли. Действующее вещество в таком случае проникает прямо в область поражения нервных окончаний и поэтому результат лечения наступает практически незамедлительно. Буквально в течение нескольких минут интенсивный болевой синдром купируется и на протяжении нескольких часов не возникает вновь.

Основным недостатком проведения терапии уколами считается кратковременность их воздействия и отсутствие выраженного терапевтического эффекта. При проведении инъекций анальгетиков можно только устранить острый приступ боли, но не вылечить болезнь или повлиять на причину ее возникновения. Самыми наилучшими анальгетиками, применяющимися при проведении терапии, считаются такие как:
- Кетонал;
- Анальгин;
- Кеторал;
- Денебол;
- Дексалгин;
- Мовалис;
- Мильгамма.

Подобные препараты применяются непродолжительными курсами по 5-10 уколов. Увеличивать количество применяемых инъекций не рекомендуется, так как это достаточно сильнодействующие препараты, которые могут спровоцировать различного рода побочные реакции.
Обезболивающие препараты желательно сочетать с уколами витамина В, которые также вводятся внутримышечно. Это позволит усилить воздействие анальгетика и устранить имеющиеся признаки патологии.
Блокады

При острой и продолжительной боли спровоцированной невралгией могут применяться блокады анестетиками. Для этого применяют преимущественно такие препараты как Лидокаин, Новокаин, Ксилокаин. Пораженные нервные окончания обкалываются анальгетиками, в результате чего, боль очень быстро проходит.
Для проведения блокады зачастую назначается Флостерон или Гидрокортизон, считающихся аналогами глюкокостероидных гормонов. Эти средства дополнительно оказывают противовоспалительное воздействие. Однако, подобные препараты имеют определенные противопоказания, именно поэтому, вводить их нужно только под контролем доктора.
Противовоспалительные препараты

Уколы при невралгии с применением противовоспалительных препаратов также оказывают очень хороший эффект, так как они способны снимать воспаление и устранять болезненные ощущения средней интенсивности. Наиболее популярными инъекциями противовоспалительных препаратов считаются Нимесулид и Диклофенак.
Применение противовоспалительных препаратов дает очень хороший терапевтический результат, так как позволяет не только избавиться от сильной болезненности, но и значительно облегчает течение болезни. Проведение инъекций должно осуществляться под контролем доктора, так как самолечение может значительно усугубить состояние и привести к серьезным осложнениям.
Витамины
При протекании невралгии показан прием витаминов, в особенности это касается витаминов группы В, таких как В1, В6 и В12. Многие доктора назначают внутримышечное введение подобных лекарственных средств. Инъекции витаминов В1 и В6 обязательно нужно чередовать между собой.
Другие препараты
Лечение невралгии обязательно должно быть комплексным, именно поэтому наряду с применением уколов показано использование мазей и гелей, а также проведение физиотерапевтических процедур.
Вместе с уколами можно применять и специальные упражнения, так как это позволит устранить мышечные спазмы и намного быстрее избавиться от боли. Хороший результат оказывают средства, имеющие в своем составе яд пчел или змей. Однако, перед их применением обязательно нужно проконсультироваться с лечащим доктором, так как они могут спровоцировать возникновение аллергии.
Невралгия — это поражение периферических нервов, сопровождающееся сильными болевыми ощущениями. Чтобы купировать боли и улучшить качество жизни пациента, для лечения применяют уколы от невралгии.
Показания и противопоказания
Лечение невралгии уколами — действенный способ борьбы с болезнью, но существуют противопоказания, которые полностью исключают возможность его применения:
- инфекционные заболевания;
- аллергические реакции на отдельные медикаменты;
- заболевания кровеносной системы;
- хронические заболевания почек в стадии обострения;
- проблемы с ЖКТ.

При наличии хронических заболеваний не исключается инъекционное введение блокаторов натриевых каналов вместе с противовоспалительными и обезболивающими препаратами. Если есть межреберная невралгия, уколы назначаются по таким показаниям:
- мышечные спазмы, приводящие к затрудненному дыханию;
- двигательные расстройства, вызванные болью;
- нарушения сердечно-сосудистой системы;
- болезненные ощущения при дыхании.
Некоторые симптомы невралгии похожи на проявления других заболеваний, поэтому препараты должны назначаться специалистом после проведения всех необходимых анализов и сбора полного анамнеза.
Какие уколы делают
Уколы не только помогают снять боль, но и оказывают противовоспалительное и успокаивающее действие. Они популярны за счет возможности введения препарата непосредственно в очаг воспаления и его быстрой блокады. Существует несколько вариантов уколов, которые отличаются способом влияния на организм. Но для того чтобы достичь максимального эффекта рекомендуется комбинировать все группы препаратов и сочетать их со средствами местного воздействия. Выделяют следующие названия уколов от межреберной невралгии:
- противовоспалительные;
- поливитаминные;
- миорелаксанты;
- гормональные;
- обезболивающие;
- иммуностимулирующие.

Каждый вид подбирается исходя из ситуации и состояния пациента. Первые несколько дней используется только инъекционное лечение, а после ослабления болевого синдрома препараты вводят через капельницу.
Нестероидные противовоспалительные вещества применяют как симптоматические лекарства при межреберной невралгии, потому что они не способны устранить причину болезни, но являются эффективными жаропонижающими и обезболивающими средствами. Они подавляют и останавливают процесс воспаления, устраняют сопутствующие симптомы.

Уколы при межреберной невралгии делаются только под строгим наблюдением лечащего врача, т. к. они имеют широкий спектр возможных побочных эффектов.
Например, от лечения НПВС могут появиться проблемы со слизистой оболочкой ЖКТ, но даже при сильном повреждении они не ощущаются из-за действия препарата.
Также побочные действия проявляются в виде:
- кожных аллергических реакций;
- замедления кроветворения;
- нефротоксичности;
- васкулярных нарушений.
Такие препараты подбираются исходя из физиологических особенностей организма пациента.
Сильный спазм вызывает повышение тонуса мышц и проводит к болезненным ощущениям не только во время движения, но и в спокойном состоянии.

Поэтому для его устранения используются средства со спазмолитическим эффектом, направленные на расслабление мышечного волокна. Противопоказаниями к их использованию являются: беременность, период лактации, детский возраст и аллергия на компоненты препарата.
В основе препаратов лежит производное вещество естественного гормона — кортизола, действие которого направлено на снятие воспаления и уменьшение отека тканей. Этот гормональный препарат рекомендовано применять в течение непродолжительного времени (до 14 дней), потому что более длительный срок приема может спровоцировать осложнения:
- снижение сопротивляемости иммунной системы;
- развитие язвы желудка;
- отек конечностей;
- повышение свертываемости крови.
Невралгией называется патологическое состояние, при котором поражаются периферические нервы, что вызывает сильные болевые ощущения в зоне их иннервации. Уколы от невралгии позволяют устранить боли и, тем самым, сделать качество жизни пациента лучше. Другим методом лечения заболевания является приём таблеток. Однако при выполнении инъекции активное вещество быстрее начинает действовать и купировать дискомфортные явления. Это – самый популярный в медицинской практике парентеральный метод (при этом лекарство попадает в организм, минуя желудочно-кишечный тракт, что является дополнительным преимуществом данного подхода к лечению).
Показания и противопоказания к назначению уколов
Если у пациента есть какие-либо хронические заболевания, это не исключает применение инъекционного метода лечения – как одним препаратом, так и в составе комплексной медикаментозной терапии. Например, при введении блокаторов натриевых каналов прописывают противовоспалительные и обезболивающие средства. А при невралгии шейного отдела (шейном остеохондрозе) назначаются обезболивающие, затем – противовоспалительные и спазмолитические препараты.
Уколы при невралгии межреберной рекомендуется ставить, если имеют место следующие симптомы:
- мышечные спазмы, которые затрудняют дыхание;
- ограничения двигательной активности, вызванные болью;
- нарушения в работе сердечно-сосудистой системы;
- болезненные ощущения, возникающие в процессе дыхания.

Инъекционная манипуляция показана при симптомах заболеваний сердечно-сосудистой системы, высоком артериальном давлении, посинении кожи от мышечных спазмов.
Несмотря на эффективность описываемого метода, лечить невралгию не всегда можно при помощи инъекций. Их нельзя выполнять при следующих болезнях и состояниях:
- инфекционных заболеваниях;
- аллергических реакциях на отдельные медикаменты;
- болезнях системы кроветворения;
- хронических болезнях почек и печени;
- проблемах с функционированием желудочно-кишечного тракта;
- лечении с применением препаратов, которые препятствуют свёртыванию крови.
Кроме того, существуют противопоказания, которые обусловлены непосредственно применяемым препаратом. Поэтому перед использованием лекарственных средств необходимо ознакомиться с перечнем противопоказаний в инструкции.
Виды и особенности препаратов
Существует множество лекарственных средств, назначаемых при невралгии. Они позволяют обезболить поражённые нервы, снять воспаление, устранить причину патологического состояния.
Обычно препараты вводятся внутримышечно, реже – внутривенно, в том числе через капельницу, или локально. После того, как боли становятся менее интенсивными, лечащий врач рекомендует перейти на пероральный приём лекарственного средства.
Применение обезболивающих препаратов в качестве вспомогательных средств необходимо при частых и интенсивных болях.
Наиболее эффективными средствами являются Кетонал, Анальгин, Кеторал.
Уколы приносят быстрый эффект обезболивания, однако время их действия составляет всего 4 часа (в среднем). Чтобы пройти курс лечения, необходимо от 5 до 10 инъекций. Если терапия будет длиться дольше десяти дней, это может привести к патологиям желудочно-кишечного тракта – язве, колиту, гастриту.
Препарат Кетонал нельзя принимать при язве желудка и двенадцатиперстной кишки, болезнях почек, печени и сердца, астме, беременности, грудном вскармливании, в детском возрасте и при гиперчувствительности к препарату.

Анальгин противопоказано использовать при заболеваниях печени, почек, крови, повышенной чувствительности к препарату.
Применение нестероидных противовоспалительных средств (НПВС) помогает устранить симптомы болезни. Они эффективны для снятия болевых ощущений, снижения температуры, подавления воспалительных процессов. Однако такие препараты не убирают саму причину боли, не излечивают от заболевания.
Побочными действиями таких препаратов являются:
- проблемы со слизистой желудочно-кишечного тракта;
- аллергия на коже;
- замедление кроветворения;
- нефротоксичность (токсичное воздействие лекарств, приводящее к поражению почек);
- васкулярные нарушения (сужение сосудов).
При сильных спазмах могут возникнуть боли не только во время движения, но и тогда, когда тело находится в спокойном, расслабленном состоянии. Миорелаксанты позволяют ослабить мышечное напряжение, и, таким образом, уменьшить боль. У таких препаратов присутствует спазмолитический эффект (приводящий к расслаблению мышечного волокна).
Миорелаксанты нельзя применять при беременности, лактации, в детском возрасте, при аллергии на составляющие препарата.
Гормональные препараты оказывают сильное противовоспалительное действие. Показанием к их применению служат интенсивные боли. В состав лекарственных средств часто входит гормон кортизол, который к тому же позволяет снять отёчность. Стероидные гормоны применяются при ярко выраженной невралгической симптоматике.
Названия гормональных препаратов – Триамцинолон, Бетаметазон.
Триамцинолон нельзя применять при заболеваниях почек, болезнях нервной системы, язве, повышенном давлении, остеопорозе, диабете, кожных инфекциях.
Бетаметазон не используется при язве, гипертонии, диабете, остеопорозе, психических нарушениях, кровоточивости, повышенной чувствительности к препарату.
Такие препараты используются не более двух недель. Более долгое применение может привести к:
- ослаблению иммунитета;
- развитию язвы желудка;
- отёку конечностей;
- повышению свёртываемости крови.
Нестероидные препараты – негормональные лекарственные средства, которые оказывают противовоспалительное действие. Они также купируют болевые ощущения, снижают жар. К ним относятся и описанные ранее НПВС. Примеры – Диклофенак, Ибупрофен.
При назначении препаратов врача нужно уведомить о:
- заболеваниях печени и почек;
- язве желудка, двенадцатиперстной кишки;
- аллергии на салицилаты или другие лекарственные средства;
- приёме витаминов и других препаратов.
Нейропротекторы – лекарственные средства, лечебный эффект которых заключается в защите нервных клеток от воздействия повреждающих факторов. Их назначают в период завершения лечения, когда острые боли уже исчезли. Противопоказанием к их применению является индивидуальная непереносимость препаратов.
К таким средствам относятся Актовегин, Октолипен, Мексидол.

Седативные средства – это группа медикаментов, действующих успокаивающе, уменьшающих эмоциональное напряжение, но не имеющих снотворного эффекта. Данную разновидность препаратов назначают больным с неустойчивым типом нервной системы. Часто такие пациенты из-за сильных болей в груди склонны считать, что состояние представляет угрозу их жизни. Седативные препараты назначают для снижения уровня тревожности.
Антибиотики (антибактериальные препараты) направлены на борьбу с бактериальными инфекциями, применяются для лечения болезней, вызванных ними. Они не обладают обезболивающим эффектом, поэтому при невралгии их приём нецелесообразен.
Существует группа препаратов, имеющих в своём составе яды растительного или животного происхождения, преимущественно пчелиный или змеиный. Главное их действие – обезболивание.
Такие составы противопоказаны при:
- беременности;
- кормлении грудью;
- заболеваниях сердечно-сосудистой системы, включая порок сердца;
- состоянии лихорадки;
- реакциях на компоненты лекарства.
Новокаиновая блокада – медицинская манипуляция, заключающаяся в направленном инъецировании новокаина или другого анестетика в очаг боли. Блокады назначаются для купирования интенсивных болей. После применения данного средства у больного нормализуется сон, пропадают болевые ощущения, улучшается самочувствие.

Новокаиновая блокада противопоказана детям до 18 лет, беременным и пациентам с аллергией на новокаин.
Витамины группы В – В1 (тиамин), В6 (пиридоксин), В12 (цианокобаламин) – способствуют восстановлению миелиновой оболочки нервных волокон. Миелиновая оболочка служит электроизолирующим инструментом на поверхности нейронов.
В аптеках представлены комплексные препараты, в составе которых – все перечисленные вещества и другие компоненты, обуславливающие фармакологический эффект. Так, Мильгамма снимает воспаление суставов, нервной и мышечной тканей. Медикамент противопоказан при беременности, кормлении грудью, болезнях сердца, в детском возрасте, при аллергии на составляющие средства.
Нервиплекс способствует устранению нервных нарушений, возникших из-за дефицита витаминов группы В. Он противопоказан при беременности, грудном вскармливании, гиперчувствительности к препарату, атрофии зрительного нерва.
Поливитамины часто назначают при шейной невралгии. Эти препараты применяются курсом до трёх недель, однако заметное улучшение пациенты могут почувствовать уже через 7 дней. Витаминные комплексы назначают лишь на ранней стадии заболевания. Их нельзя применять при заболеваниях сердца, непереносимости фруктозы, беременности, в период лактации и детском возрасте.
Дозировка и длительность приёма поливитаминов напрямую зависит от интенсивности болевых ощущений.
Иммуностимуляторы обычно назначают при невралгии вирусной этиологии. Они призваны усилить иммунитет.
Тималин – популярный иммуностимулятор. Он стимулирует рост лимфоцитов и укрепление иммунитета в целом. Тималин противопоказан при беременности, астме, гиперчувствительности к препарату.
Циклоферон – противовирусный препарат, усиливающий антибактериальный эффект. Он способен останавливать рост опухолей. Лекарство противопоказано при беременности, циррозе печени, грудном вскармливании, возрасте до четырёх лет, гиперчувствительности к препарату.

Правила выполнения инъекций
Лекарственные средства разных групп вводятся по-разному – внутримышечно, внутривенно, подкожно, локально. Правильный способ инъецирования указывается в инструкции производителя.
Если будет выполняться внутримышечная инъекция, пациент ложится на живот или на бок, вытягивает руки вверх (если укол будет делаться в ягодичную зону). В верхний внешний квадрант вводится игла на 2/3 своей длины, угол введения составляет 70 градусов. Потом необходимо слегка отвести шприц назад. Это позволяет удостовериться в том, что игла не попала в кровеносный сосуд. Лекарственный состав вводится постепенно, резкий и быстрый впрыск лекарства нежелателен. Перед манипуляцией и после неё кожу обрабатывают спиртом.
Уколы делаются не только в ягодицу, а в любую зону, где много мышечной ткани и мало сосудов и нервных окончаний. Температура инъекционного раствора должна быть примерно от 30 до 37 градусов, то есть приближаться к температуре тела.
При выполнении внутривенной инъекции пациент обычно сидит на стуле. Под его руку кладут специальный валик, перевязывают руку жгутом примерно на 4 см выше локтевого сгиба. Перед манипуляцией область укола обрабатывается антисептиком.
Перед введением иглы из шприца выпускают воздух. Пациент несколько раз сжимает и разжимает кулак. Затем нужно наощупь найти вену. Пальцами левой руки фиксируется нужная вена, без прикосновений к обработанному спиртом участку. После введения иглы надо убедиться, что она попала именно в вену. Для этого нужно оттянуть поршень шприца на себя. При этом в цилиндре появится кровь.
Затем нужно развязать жгут, а пациент должен разжать кулак. Необходимо убедиться, что игла до сих пор находится в вене и аккуратно ввести лекарственный препарат, по окончании впрыска – медленно вытащить иглу. На место укола прикладывают смоченную в спирте вату, а больной сгибает руку в локте. Такое положение он должен сохранять примерно 5 минут.

В подкожно-жировом слое находится разветвлённая сеть сосудов. После инъекции лекарство попадает сразу в кровь и минует органы желудочно-кишечного тракта.
Укол делается иглой самого маленького диаметра. Она вводится на глубину до 1,5 см. В шприце находится примерно 2 мл лекарства. Самые удобные зоны для подкожных инъекций:
- наружная сторона плеча;
- пространство под лопатками;
- передняя наружная поверхность бедра;
- боковые поверхности живота;
- низ подмышечной впадины.
Не рекомендуется ставить уколы в:
- участки, где наблюдаются отёки;
- уплотнения, куда уже делались уколы ранее.
Кожу над местом введения лекарства собирают так, чтобы получилась складка. Затем втыкают иглу под углом 45 градусов и медленно вводят лекарство.
Это один из самых новых и эффективных методов борьбы с болью, поскольку лекарство вводится непосредственно в ту область, где наблюдается наибольший дискомфорт. Лекарство обволакивает корень нерва, в результате чего исчезает боль, уходит отёчность, замедляются воспалительные процессы.
Поза пациента и порядок манипуляции зависят от локализации боли. Так, для проведения межрёберной блокады больной находится в положении лёжа. Он поворачивается на здоровый бок. Сначала при помощи тонкой иглы осуществляется внутрикожная инфильтрация, затем – введение более толстой иглы под прямым углом к нижнему краю ребра. Потом оттягивают шприц назад, а иглу вводят наискосок в участок, расположенный под нижней частью ребра. В каждое из межреберий может быть введено до 10 мл новокаина.
Читайте также:


