Дифференциальная диагностика боли в шее
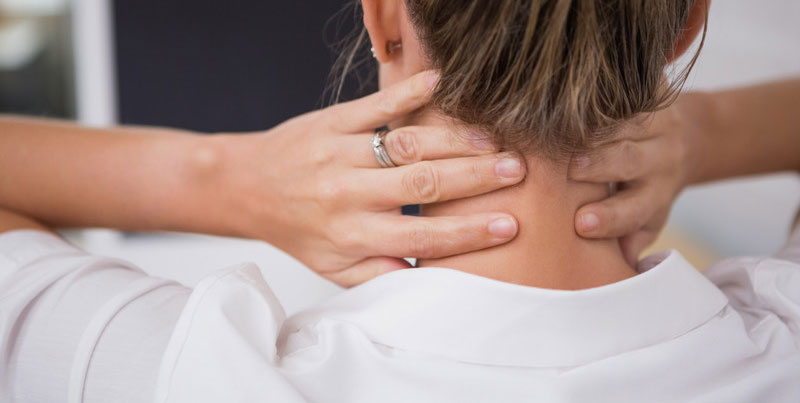
Радикулит на уровне шейного отдела позвоночника чаще всего возникает при сдавлении корешков спинногомозговых нервов.
Обычно это происходит из-за спондилёза шейного отдела позвоночника или грыжи межпозвоночного диска, когда его внешняя часть (фиброзное кольцо) разрывается и студенистое ядро межпозвоночного диска выходит в спинномозговой канал. Иногда шейный радикулит возникает из-за инфекций (герпесвирусной инфекции, болезни Лайма).
Диффузный гиперостоз скелета (болезнь Форестье)
Это заболевание развивается в основном у людей старше 50 лет. Установлено, что наиболее вероятная причина развития болезни Форестье — накопление солей кальция в связочном аппарате позвоночника.
Болезнь Форестье может никак не проявляться, но в ряде случаев у человека снижается подвижность шеи, возникает боль. Для подтверждения диагноза доктор назначит рентгенологическое обследование, в некоторых случаях потребуется ещё компьютерная или магнитно-резонансная томография. Специфического лечения для этого заболевания нет.
Дегенеративные заболевания
Дискогенный болевой синдром, возможно, самая популярная причина боли в шее. Синдром развивается из-за дегенеративных изменений в структуре межпозвоночных дисков. В результате нагрузка распределяется неравномерно между дисками, дугоотростчатыми суставами и замыкательными пластинками. При этом заболевании боль в шее возникает при повороте и наклоне головы, состояние ухудшается, если долго держать голову в одном положении. Эта боль может проводиться в руку или плечо.
Спондилёз шейного отдела позвоночника возникает из-за дегенеративных изменений в шейном отделе. Постепенное стирание межпозвоночных дисков приводит к сокращению межпозвоночного пространства, деформации костей и их разрастанию (образованию остеофитов). В большинстве случаев эти возрастные изменения не приносят никаких неудобств. Однако иногда они приводят к давлению на корешок спинномозгового нерва, что вызывает хроническую боль в шее, и в некоторых случаях - онемение или боль в плече или руке.
Спондилогенная цервикальная миелопатия. Дегенеративные изменения в шейном отделе позвоночника могут привести к сужению центрального канала спинного мозга, из-за чего сам спинной мозг может повредиться и начать работать неправильно. Как следствие — боль в шее, её ограниченная подвижность, а также общая слабость, нарушение координации движений, неконтролируемое мочеиспускание и дефекация, проблемы в половой сфере. Заболевание чаще всего развивается после 55 лет и нередко требует хирургического вмешательства.
Травмы шейного отдела позвоночника
Обычно травмы шеи люди получают в автомобильных авариях. Из-за резкого движения головы вперёд-назад повреждаются мягкие ткани, нервные волокна, межпозвоночные диски, задняя продольная связка, дугоотростчатый сустав (фасет-синдром) и др. После травмы возникает боль, происходит мышечный спазм, становится трудно двигать шеей. Со временем симптомы уходят сами, но иногда боль может перерасти в хроническую.
Мышечные боли
Спазмы мышц шеи и верхней части спины возникают из-за травм, физического перенапряжения в течение дня, в частности, неправильных поз, эмоционального стресса. Также мышцы могут спазмироваться из-за неудобной подушки. Обычно это состояние проявляется болью, ограничением подвижности шеи. В течение 6 недель боли проходят. Чтобы ускорить процесс, рекомендуется делать специальные упражнения, а также устранить причину перенапряжения мышц, если это возможно.
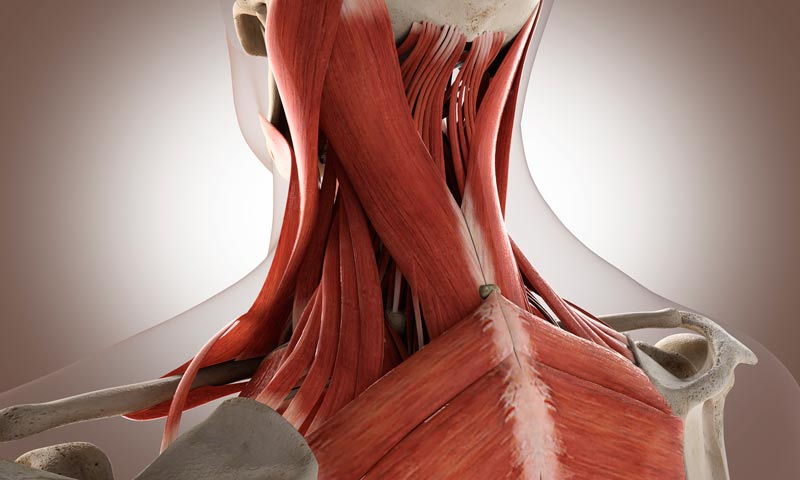
Миофасциальный болевой синдром
При миофасциальном болевом синдроме можно определить гиперчувствительные точки. Они могут появиться после травмы, перенапряжения или эмоционального стресса. Эти точки провоцируют напряжение и боль в мышцах, которая зачастую становится хронической.
Шейный остеохондроз?
Дегенеративные изменения в позвоночнике наблюдаются практически у всех людей старше 40 лет, и это совершенно не повод называть человека больным и начинать активное лечение. Боль в шее и другие симптомы должны указать на настоящий диагноз, после постановки которого назначается терапия.
Основные причины, при которых необходима консультация невролога:
- сильная головная боль;
- травма шеи;
- потеря контроля над мочеиспусканием или дефекацией;
- онемение, покалывание, слабость в руках или ногах;
- боль не проходит неделю, и улучшений нет;
- когда обычные обезболивающие препараты не помогают.
Срочно обратитесь к врачу, если:
- У Вас жар, болит голова, а шея скована настолько, что Вы не можете дотянуться подбородком до груди. Это может быть менингит;
- Наблюдаются признаки инфаркта: боль в груди, учащённое дыхание, потливость, тошнота, рвота, а также боль в руке или челюсти.
Препараты, снимающие боль или напряжение. Обычно специфического лечения при состояниях, вызывающих боль в шее, нет. В простых ситуациях врач может рекомендовать нестероидные противовоспалительные средства (диклофенак), которые снимут боль. Если есть выраженный спазм, то доктор может выписать миорелаксант (препарат, расслабляющий мышцы) для приёма на ночь. При хронической боли в шее врач может назначить трициклические антидепрессанты. Инъекции ботулина доказанно неэффективны. Большинство растяжений мышц проходит через 2–3 недели при консервативном лечении.
Лёд и тепло. Для снятия боли в шее после травмы рекомендуется также прикладывать лёд, особенно в первые 48–72 часа. Если проблема в мышцах, можно использовать тепло (например, принимая душ, ванну, прикладывая влажное полотенце).
Упражнения на растяжку. Доказанную эффективность имеют упражнения на растяжку, в том числе цигун. Однако их следует делать осторожно, желательно только после консультации со специалистом. Особенно полезными упражнения будут при хронической боли. Заниматься лучше утром и перед сном, предварительно разогрев шею. По поводу привычной физической активности (занятий бегом, футболом, йогой и др.) обязательно следует посоветоваться с врачом.
Расслабляющие техники. Эмоциональный стресс может усиливать боль в шее и откладывать излечение. Расслабляющие техники (дыхательные упражнения, самогипноз, молитва, медитация) и психотерапия помогают снизить мышечное напряжение.
Изменение привычек. Чтобы снова и снова не провоцировать боль в шее, важно исправить положения, в которых человек проводит много времени. Для этого нужно следить за своей осанкой, минимизировать напряжение (менять позы, раз в час разминать шею, поставить компьютер на уровне глаз). Сидеть нужно прямо, плечи должны быть отведены назад. Во время сна шее необходима поддержка, а голова должна находиться на том же уровне, что и всё тело. Идеальная поза для сна — на спине, хуже всего для шеи, когда человек спит на животе.
Массаж облегчает мышечный спазм, причём полезно будет использовать вибромассажёр. Однако нужно учесть, что при хронической боли массаж скорее всего малоэффективен.
Корсет для фиксации шейных позвонков хоть и снимает боль, но его не рекомендуется носить длительное время (1–3 часа в день, не больше 1–2 недель), так как мышцы в результате могут ослабнуть.
Существует ряд методов, эффективность и безопасность которых установить довольно сложно, так как проведено слишком мало исследований с достоверными результатами. Например, по некоторым данным, акупунктура помогает при хронической боли в шее, а вытяжение не имеет эффекта. Электромагнитная терапия, низкочастотная лазеротерапия и электромиостимуляция, по всей видимости, работают. Однако не рекомендуется применять все эти методы, игнорируя физические упражнения.

Боль в шее (цервикалгия) — это болевые ощущения различного характера и интенсивности, возникающие в шейной области. Симптом сопровождается головокружениями, чувством онемения затылка или руки, локальным покраснением и отеком кожи. Шея может болеть при инфекционно-воспалительных заболеваниях этой области, травмах и дегенеративных процессах в позвоночнике, после длительного нахождения в вынужденном неудобном положении. Для установления причины боли в шее назначают КТ, МРТ, УЗИ, лабораторные анализы. Для купирования симптома применяют анальгетики, НПВС, методы физиотерапии.
Общая характеристика
Неприятные ощущения усиливаются при поворотах и наклонах головы, поэтому человек вынужден поворачиваться всем корпусом. Зачастую шея начинает болеть после длительного пребывания в неудобном положении: пациенты отмечают, что дискомфорт появился после рабочего дня за компьютером или швейной машинкой. Многие больные связывают развитие цервикалгии с переохлаждением, действием сквозняков. Если сильно болит шея, или боли сочетаются с головокружениями, онемением в затылке, шумом в ушах, необходимо как можно быстрее обратиться за квалифицированной медицинской помощью.
Классификация
В зависимости от продолжительности болей в шее выделяют острую форму длительностью до 10 дней, и хроническую цервикалгию, которая может быть постоянной или рецидививующей. В соответствии с этиопатогенетической классификацией различают две формы цервикалгии:
- Вертеброгенная боль в шее. Развивается вследствие первичного поражения костно-хрящевых структур шейного отдела позвоночника. К этой группе относят спондилогенную цервикалгию, связанную с поражением костей и сдавлением спинного мозга, и дискогенную, обусловленную деформацией межпозвоночных дисков.
- Невертеброгенная боль в шее. Включает все остальные причины, из-за которых болит шея. Неприятные ощущения могут возникать при воспалительных процессах в мышечно-связочном аппарате, патологиях внутренних органов — глотки, щитовидной железы, лимфатических узлов и слюнных желез.
По локализации различают болевой синдром спереди или в боковых отделах шеи, в области позвоночного столба. Отдельно выделяют боль в горле. Цервикалгию, которая иррадиирует в соседние анатомические области, подразделяют на цервикокраниалгию (распространение болей на затылочную область) и цервикобрахиалгию (шейно-плечевой синдром).
Почему болит шея
Чувство першения, царапанья в горле ассоциируется с простудными заболеваниями, но неприятные ощущения зачастую могут быть вызваны и другими причинами (чрезмерно сухим воздухом в помещении, воздействием атмосферных поллютантов). Иногда болевой синдром ощущается настолько сильно, что пациентам кажется, будто у них болит вся шея. С болями в горле протекают такие состояния, как:
- Ларингиты: атрофический, геморрагический, гиперпластический.
- Вирусные болезни: ОРВИ, инфекционный мононуклеоз, грипп и др.
- Бактериальные инфекции: ангина, дифтерия, скарлатина.
- Аллергическое воспаление: ларинготрахеиты, фарингиты.
- Инородные тела в глотке; мясные и рыбные кости, у детей — детали игрушек.
- Дефицитные состояния:авитаминоз В12 и В2, недостаток аскорбиновой кислоты, железа.
- Гастроэзофагеальный рефлюкс.
- Редкие причины: длинный шиловидный отросток, синдром Иценко-Кушинга, злокачественные новообразования горла или голосового аппарата.
Дискомфортные ощущения могут локализоваться непосредственно под подбородком, на ограниченном участке, но чаще беспокоят сильные разлитые боли. Болезненность усиливается при глотании, поворотах головы, сдавливании шеи воротником рубашки. Боль в шее вызывают:
- Патологии щитовидной железы: острый и подострый тиреоидит, диффузный токсический зоб, тиреоидит Хашимото.
- Травмы: растяжения и разрывы мышечных волокон, удары в область шеи.
- Воспалительные процессы:миозиты, невриты, тендиниты.
- Гнойные заболевания: нагноившаяся шейная киста, паратонзиллярный абсцесс.
- Поражение лимфоидных образований: лимфадениты, лимфангиты.
- Шейный компрессионный синдром: корешковый, позвоночной артерии.
- Болезни смежных органов: эзофагиты, трахеиты.
- Приступ стенокардии.

- Дегенеративные болезни позвоночника: шейный остеохондроз, остеоартроз, пролапс или грыжа межпозвоночного диска.
- Травмы костей: компрессионные переломы шейных позвонков, компрессия спинного мозга, переломы позвоночных дуг и отростков.
- Повреждение других структур: разрывы надостных и межостных связок позвоночника, поражение околопозвоночных мышц.
- Системные болезни соединительной ткани: болезнь Бехтерева (анкилозирующий спондилоартрит), артриты (ревматоидный, псориатический), синдром Рейтера.
- Инфекционные процессы: остеомиелит, туберкулез позвонков.
- Редкие причины: наличие патологических двусторонних шейных ребер, синдром Клиппеля-Фейля.
Интенсивные болевые ощущения по боковой поверхности шеи обычно иррадиируют в плечо или ухо. Человек может ощущать покалывание, жжение, пульсацию в этой области. При сильном дискомфорте формируется вторичная кривошея, при которой голова постоянно наклонена к больной стороне, а подбородок обращен к здоровой. Наиболее распространенные причины, почему возникает боль в шее сбоку:
- Патологии кровеносных сосудов: варикозное расширение вен шеи, атеросклероз крупных шейных артерий, питающих головной мозг.
- Пребывание в неудобной позе: постоянно наклоненная голова при работе за компьютером, плохая подушка для сна, особенности походки с наклоном шеи в одну и ту же сторону.
- Мышечные спазмы: при резком повороте головы, интенсивной физической нагрузке, после переохлаждения.
- Заглоточный абсцесс.
- Онкологические заболевания: новообразования щитовидной и паращитовидных желез, опухоли боковой поверхности глотки и гортани.
- Врожденные болезни: синдром Гризеля, крыловидная шея при аномалии Шерешевского-Тернера.
- Редкие причины: осложнения после субарахноидального кровоизлияния, перенесенного менингита.
Диагностика
Человек, у которого болит шея, чаще всего обращается к остеопату или врачу-неврологу. Обследование длительное и комплексное, для постановки правильного диагноза необходимо исключить множество причин, вызывающих боли в шее. Диагностический поиск предполагает использование лабораторных и инструментальных методов, направленных на визуализацию пораженной области и поиск признаков сопутствующих заболеваний. Наибольшей информативностью обладают:
- Сонография.УЗИ шеи и других частей тела применяется для быстрой неинвазивной визуализации всех шейных структур, выявления признаков патологии внутренних органов, которые могут спровоцировать боль в шее. Проводится прицельное УЗИ щитовидной железы, подчелюстных слюнных желез. Дуплексное сканирование помогает оценить состояние кровотока в крупных сосудах.
- Рентгенологическая визуализация. Обзорная рентгенография ШОП применяется для выявления деформаций костных структур, смещения позвонков, при которых всегда болит шея. Более информативным методом считается КТ позвоночника, которая позволяет оценить характер и степень вертебральных нарушений. Для изучения связочного аппарата рекомендована МРТ.
- Функциональная диагностика. Появление болей в шее может вызываться поражением мышечного аппарата, поэтому целесообразно выполнение электромиографии. При подозрении на корешковый характер боли показана электронейрография. Для выявления шейного кифоза необходима проба Форестье. Степень болевого синдрома определяют с помощью опросника Мак-Гилла.
- Лабораторные методы. Общий и биохимические исследования крови требуются для исключения острых воспалительных процессов, в связи с которыми может болеть шея. Обязательно определяется концентрация тиреоидных гормонов. При наличии общеинфекционного синдрома проводят бактериологический посев мокроты или мазка из зева, серологические реакции (РИФ, ИФА, ПЦР).
Если у пациента болит не только шея, но и горло, необходим осмотр отоларинголога. При интенсивном болевом синдроме, особенно у больных пожилого возраста или при наличии сердечных заболеваний в анамнезе, регистрируется ЭКГ для исключения атипичных форм стенокардии и инфаркта миокарда. При серьезных травмах позвоночника, сопровождающихся нарушениями чувствительности или парезами, производится миелография для оценки состояния спинномозгового канала.
Лечение
Если начала болеть шея, нельзя затягивать с визитом к врачу. Цервикалгия требует тщательной диагностики, чтобы установить причины появления неприятных симптомов. Нужно избегать резких движений в шейном отделе, сквозняков и переохлаждений. До верификации диагноза боли в шее облегчают с помощью согревающих процедур (укутывания шейной области шерстяным шарфом). Если болевые ощущения выражены сильно, допускается прием анальгетиков из группы НПВС. Но эти препараты нельзя принимать длительно без назначения врача, поскольку они могут вызвать язвы и кровотечения из ЖКТ.

Врачебная тактика при цервикалгии зависит от причины развития заболевания и интенсивности болевых ощущений. Изолированное медикаментозное лечение применяется редко, более эффективны его комбинации со современными физиотерапевтическими методами. Для купирования болей в шее и устранения основной патологии, вызвавшей цервикалгию, используются следующие группы препаратов:
- НПВС. Лекарства эффективно устраняют воспалительный процесс и снимают болевые ощущения. Для снижения побочных эффектов желательно применять селективные ингибиторы ЦОГ-2, которые не влияют на слизистую ЖКТ.
- Миорелаксанты. Препараты быстро устраняют мышечные спазмы, после расслабления мышц шея болит гораздо меньше. Эффект наблюдается уже после первого укола, для закрепления действия средства применяют курсами.
- Анестетики. Используются при сильных болях в шее, которые пациент не может переносить. Средства вводятся в пораженную область в виде инъекций (блокад). Длительное назначение местных анестетиков нецелесообразно.
- Антибиотики. Препараты показаны при бактериальных и гнойных процессах шейной области, которые вызвали болевой синдром. В такой ситуации дискомфортные ощущения у больных прекращаются после устранения причины.
- Витамины. Препараты витаминов группы В, особенно тиамин, активно применяются в тех случаях, когда боли в области шеи имеют хронический характер. Лекарства улучшают питание спинномозговых корешков и нервов.
Для устранения напряжения мышц, из-за которого заболела шея, используют воротник Шанца, который рекомендуют носить в течение 2-3 недель. Шея меньше болит после местных тепловых процедур — грязевых ванн и компрессов, электрофореза с анестетиками. Для восстановления анатомического положения позвонков и дисков полезны приемы мануальной терапии. Уменьшить хронические боли в шее помогает магнитотерапия, иглорефлексотерапия. После стихания острых болей начинают сеансы массажа, при этом физиотерапию необходимо дополнять методами ЛФК.
При болях в шее, обусловленных патологией позвоночного столба, необходимо оперативное вмешательство. Для снижения давления на нервные корешки применяют дискэктомию, фораминотомию и ламинэктомию. При выявлении грыж выполняют соответствующие операции, при обнаружении новообразований в шейной части тела проводят их хирургическое удаление. Тяжелые дегенеративные поражения позвоночника — показание к спондилодезу. Если боль в шее вызвана гнойниками или кистами, необходимо их вскрытие и дренирование, промывание образовавшейся полости антибактериальными растворами.

Боли в области шеи
Боль в шее и тревожные расстройства
Кроме описанных выше локальных специфических жалоб, пациентов часто беспокоит сопутствующая общая симптоматика или соматический статус: утомляемость, раздражительность, нарушение концентрации внимания. Возможны и функциональные нарушения внутренних органов, например, сердца - т.н. псевдокардиальный синдром, сопровождающийся сердцебиением, колющими, тянущими, пульсирующими, жгучими болями, иногда повышением давления. У большинства пациентов, обращающихся с жалобами на резкую боль в шее (цервикальный синдром), отмечается определенная эмоциональная окраска симптомов, это подтверждается психологическим тестированием. Однако стоит иметь в виду, что депрессия и астено-тревожное расстройство могут манифестировать с развития цервикального синдрома (т.е. боли в области шеи), который практически всегда сопровождает эти патологические состояния. Поэтому терапия пациентов с болью в области шеи - это комплексный процесс.
Боль при повороте шеи и биомеханика шейного отдела позвоночника
Шейный отдел позвоночника - самая подвижная часть осевого скелета. Голова и шея могут двигаться во всех направлениях. Эта подвижность в значительной мере обеспечена сегментами краниовертебрального стыка, где нет межпозвонковых дисков. Атланто-окципитальный сустав обеспечивает кивательные движения, тогда как атлантоаксиальный сустав - в основном ротацию. Во всех остальных сегментах межпозвоночные диски есть, наибольшая подвижность отмечается на уровне С4/С5-С6/С7. Положение фасетных суставов регулирует на этих уровнях движения во всех направлениях, но лучше всего осуществляются сгибание и разгибание, т.к. крючковидные отростки ориентированы сагиттально. Направляющие крючковидные отростки ограничивают вращательные движения шейного отдела позвоночника, способные привести к травме межпозвоночных дисков.
Сгибание шейного отдела позвоночника, подобно сгибанию колена, представляет собой процесс качения и скольжения. Тела позвонков не просто наклоняются, а также скользят в дорсовентральном направлении, особенно у людей более молодого возраста. Сгибание из среднего положения приводит к смещению каждого позвонка на 2-3 мм вперед по отношению к нижележащему, а разгибание к смещению на 1-2 мм в противоположном направлении. Особой биомеханической чертой шейного отдела позвоночника у человека является диспропорция между сравнительно тяжелой головой и небольшими шейными дисками, это в сочетании с большим объемом движений шеи во всех направлениях, малоподвижным образом жизни современного человека, пребывания в длительных статических позах создает серьезные предпосылки к формированию болевых синдромов и дегенеративных процессов.

Цервикальные синдромы проявляются многими разнообразными симптомами и признаками, и дифференциальная диагностика, соответственно, проводится с широким спектром заболеваний.
По классификации Wirth, Zichner, 2004 цервикальные синдромы можно разделить на:
- 1) Локальный цервикальный синдром, к которому относятся сочетания клинических проявлений, ограниченных шеей и являющихся прямым или косвенным следствием функциональных и дегенеративных нарушений в шейных двигательных сегментах и мышечным дисбалансом. К числу самых ярких симптомов ЛЦС принадлежит напряжение мышц шеи и плечевого пояса, боль и ограничение подвижности. Дифференциальный диагноз: травма, подвывих, цервикальная дистония.
- 2) Цервикобрахиальный синдром - то же, что и при цервикальном синдроме, плюс иррадиация боли в плечо, лопатку, кисть. Пациенты с ЦБС часто жалуются на неприятные ощущения напряжения и набухания, пульсации в кисти, т.е. вовлекается нервный корешок. Дифференциальный диагноз: синдром верхней грудной апертуры, синдром карпального канала, периферическая невропатия верхней конечности, первичные заболевания области плечевого сустава, синдром Панкоста, тендопатии.
- 3) Цервикокраниальный синдром, который в составе цервикального симптома проявляется головной болью, головокружением и реже зрительными и слуховыми расстройствами или дисфагией. Дифференциальный диагноз: мигрень, болезнь Меньера, доброкачественное пароксизмальное позиционное головокружение, опухоли мосто-мозжечкового угла.

В клинической практике мы часто наблюдаем еще одну причину боли в шее - недостаточный мышечный контроль лопаток и плечевого сустава, когда через ряд мышечных посредников движения верхних конечностей передают вектор силы шейным позвонкам, т.е. появляются дополнительные сочетанные движения в шейном отделе при движении рук. При такой ситуации массаж области шеи и средства народной медицины никогда не принесут результата, в данном случае эффективно только восстановление биомеханики, корректных паттернов движения лопаток через упражнения.
Шейный отдел позвоночника свободно движется во всех направлениях, подвергается сравнительно высокой весовой нагрузке со стороны головы и находится в непосредственной близости от важных структур ЦНС. В совокупности эти особенности и слабость глубоких мышц шеи и головы делают его одним из самых травмируемых отделов осевого скелета.
В ходе дифференциальной диагностики необходимо исключить широкий спектр других заболеваний, поражающих данную область. Ключом к постановке точного клинического диагноза и, соответственно, лечению является проведение качественного мануального обследования с проверкой функционального состояния мышц и подвижности каждого сегмента . Рентгенологические находки, такие как грыжа межпозвоночного диска, стеноз позвоночного канала, - имеют значение лишь при наличии соответствующей клинической картины недуга. Для дифференциальной диагностики заболеваний шейного отдела позвоночника данные физикального исследования и анамнез важнее, чем рентгенологические исследования.

Как говорилось выше, каждый пятый пациент обращается к доктору на консультацию в связи с болью в шее. В Reaclinic лечение подобных проблем осуществляется по четкому алгоритму:
- исключить специфические процессы;
- обратить внимание на мышечное тестирование и паттерны движений в шейном отделе;
- проверить и сбалансировать мышечное равновесие через анатомические поезда или ленты;
- снять функциональный блок в области тазовых костей;
- укрепить мышцы стопы или скорректировать своды стоп через стельки;
- укрепить и изолировать работу мышц плеча и лопаток;
- снять резкий спазм мышц;
- скорректировать верхний кросс-синдром по Владимиру Янда, т.е. использовать биомеханические аспекты, в которых мы можем найти ключи к лечению и обучению пациента нормализации движений, улучшению повседневной активности через укрепление мышц-стабилизаторов, оптимизацию эргономики рабочего места, места для сна, выбора оптимальной ортопедической подушки.

Услуги Reaclinic:
Задайте все интересующие Вас вопросы и запишитесь на прием по номеру (812) 385-58-09 или на нашем сайте.
Поскольку шея соединяет голову с телом, к болезненным ощущениям в ней следует отнестись внимательно. Через шею проходят лимфатические сосуды, крупные нервы и артерии, спинной мозг. В костно-мышечной полости шеи находится щитовидная железа, а также глотка, начало пищевода, гортань, часть трахеи. Шейные мышцы участвуют в движении головы, плеч и челюстей.
Иными словами, при появлении болей в шее необходимо срочно обратиться к врачу, чтобы выяснить их причину и предотвратить целый ряд проблем.
Виды боли в области шеи
Различают шейную боль (цервикалгию) и шейный прострел (цервикаго). Цервикалгия может быть поверхностной соматической (связанной с повреждениями кожи), глубокой соматической (обусловленной поражением шейных мышц и позвонков), висцеральной (рассеянной, возникающей в результате инфекции или патологии внутренних органов). Цервикалгию, захватывающую соседние области, подразделяют на два типа:
- цервикобрахиалгия — шейно-плечевой синдром с распространением боли от шеи к плечам;
- цервикокраниалгия — боль начинается в шее или затылочной области и распространяется на голову.
Цервикалгия всех типов может протекать в острой или хронической форме. Острая форма длится около 10 дней, но без лечения может перейти в хроническую. Хронической считается боль, длящаяся более трех месяцев [1] .
Цервикаго — это всегда острая боль, локализованная в шее и не позволяющая повернуть голову.
Если боль обусловлена нейропатическими причинами, она может быть центральной (поврежден столб спинного мозга) или периферической (повреждены периферические нервы).
Боли в шее могут быть обусловлены целым рядом разнообразных патологий:
- Избыточное мышечное напряжение, возникающее при статических или динамических нагрузках (долгое сидение за компьютером или за рулем, подъем тяжестей, занятия спортом). Возможно развитие миофасциального синдрома — возникновения уплотнений и шишек в местах постоянных мышечных спазмов.
- Фибромиалгия — болезненность и повышенная чувствительность мышц, суставов, сухожилий.
- Остеохондроз и остеоартроз, искривления позвоночника, нестабильность позвонков, грыжа межпозвонковых дисков.
- Иммунные нарушения, в результате которых страдает костная ткань.
- Стеноз позвоночного канала, связанный с давлением на спинной мозг и нервные корешки костных структур и хрящей.
- Инфекции позвонков, органов шеи, оболочек головного мозга.
- Заболевания внутренних органов.
- Перенесенные травмы или операции на позвоночнике и шее.
- Опухолевые образования и метастазы.
Спровоцировать развитие болевого синдрома могут переохлаждение, стресс, инфекционные заболевания, физические нагрузки.
Современная европейская медицина располагает целым рядом технологичных методов диагностики, помогающих выяснить причину болей в шее.
- МРТ — наиболее информативный диагностический метод, позволяет определить наличие патологий в межпозвонковых дисках, мышцах, сосудах (во всех мягких тканях). К недостаткам можно отнести высокую стоимость, необходимость использования специальных аппаратов МРТ для страдающих клаустрофобией.
- КТ — выявляет патологии в позвонках. Недостатком метода является необходимость в использовании контрастного вещества для визуализации сосудов, которое у некоторых людей вызывает аллергические реакции.
- УЗИ — делается для исследования артериального кольца и лимфатических сосудов шеи. Позволяет определить проходимость сосудов и состояние близлежащих тканей. Не подходит для комплексного осмотра всех тканей области шеи.
- ЭКГ — проводится, чтобы исключить атипичное течение инфаркта миокарда, при котором могут возникать боли в шее.
- Клинический анализ крови — дополнительный метод исследования, выявляющий инфекционные и воспалительные процессы.
Лечение болей в шее при любом диагнозе должно быть комплексным, включающим медикаментозную и физиотерапевтическую составляющие. Иногда приходится прибегать и к хирургическим методам, однако обычно начинают с консервативных подходов к лечению:
Общее оздоравливающее действие оказывает курортно-санаторное лечение, включающее прием грязевых ванн.
Особенность диагностики при обращении к специалисту национальной китайской медицины — создание комплексной картины состояния любого пациента на основании следующих данных:
- Осмотр. Оценивается состояние кожи, волос, ногтей, языка. Имеет значение осанка пациента, его манера двигаться.
- Опрос. Пациенту потребуется ответить на вопросы о его образе жизни, отношениях с близкими и коллегами, социальной активности.
- Пальпация. Обязательно исследуется сценарий пульса (китайские врачи различают до 28 сценариев).
- Выслушивание. Тембр голоса и ритм речи также важны.
Если учесть, что боли в шее могут иметь самые разнообразные причины, становится ясно, что создание опытным врачом общей картины может быть более эффективным для диагностики, чем последовательность аппаратных исследований.
- Иглоукалывание. Обезболивающее и успокаивающее действие этой процедуры облегчает состояние пациента при обострениях. Стерильные иглы вводятся в биологически активные точки — места, в которых меридианы наиболее близки к поверхности тела. Стимуляция точек восстанавливает циркуляцию энергии в теле, снимает болевой синдром, нормализует работу нервной системы. Усилить воздействие игл в современных условиях помогает импульсный электрический ток (электроиглотерапия).
- Массаж. Китайский массаж туйна способствует разогреву мышц, снятию мышечных спазмов, восстановлению кровоснабжения, высвобождению защемленных нервов. Его отличает глубокое воздействие на кожу, мышцы, связки, кости и суставы.
- Моксотерапия. Это прогревание биоактивных точек моксом — полынной сигарой. Оно расслабляет мышцы, снимает боль, а полынный дым оказывает дезинфицирующее и успокаивающее действие.
Противопоставлять китайскую и европейскую медицину нет ни малейшего смысла. Современный врач, практикующий в сфере традиционной китайской медицины, имеет такую же базовую подготовку, как и европейский, только усиленную древними методами, давно уже признанными Всемирной организацией здравоохранения. Поэтому к нему можно прийти и с рентгеновскими снимками, и с результатами МРТ [4] . Если вы пришли с запущенным случаем, когда уже требуется хирургическое вмешательство, вас направят на госпитализацию в обычную больницу, а вернуться к китайским методам терапии можно будет в реабилитационный период.
Какие бы методики не назначил специалист, многое будет зависеть от квалификации врача, к которому вы обратитесь, и вашего следования его рекомендациям. Помните, что лечение болей в шее требует индивидуального подхода и доверительного общения с врачом.
Лицензия на осуществление медицинской деятельности №ЛО-77-01-000911 от 30.01.2008 г.

Массаж с помощью различных техник китайской народной медицины может быть показан при широком спектре заболеваний: от проблем с позвоночником до заболеваний нервной и сердечно-сосудистой систем.

Современные клиники традиционной китайской медицины могут предложить клиентам сезонные акции, скидки и программы лояльности.
Иглорефлексотерапия — одна из самых популярных услуг в клиниках, специализирующихся на традиционной китайской медицине.

Узнать больше о клинике, услугах, стоимости процедур можно на первичной консультации.
Китайская народная медицина может применяться на практически любой стадии заболевания, а также в целях профилактики.
Тем, кто проводит много времени в офисе за компьютером, подолгу водит транспортное средство, часто поднимает тяжести, необходимо на регулярной основе выполнять простейшую зарядку для шеи и плеч. Глобальных проблем она не решит, но в качестве профилактики застойных явлений и мышечных спазмов вполне подойдет.
Читайте также:


