Как срастается кость позвоночника 2 шейного позвонка
Общее описание позвоночника. Первый, второй, седьмой шейный позвонок, грудной, поясничный, крестцовый и копчиковый позвонки. Соответствующие отделы.
Строение и функции позвоночного столба
Позвоночный столб, или позвоночник является частью скелета туловища и выполняет защитную и опорную функции для спинного мозга и выходящих из позвоночного канала корешков спинномозговых нервов. Главной составляющей позвоночника является позвонок. Верхний конец позвоночника поддерживает голову. Скелет верхней и нижней свободных конечностей прикрепляется к скелету туловища (позвоночник, грудная клетка) посредством поясов. В результате, позвоночник передает тяжесть тела человека поясу нижних конечностей. Таким образом, позвоночный столб выдерживает значительную часть тяжести человеческого тела. Следует обратить внимание на то, что будучи весьма прочным, позвоночный столб удивительно подвижен.
Позвоночник человека представляет длинный изогнутый столб, состоящий из ряда лежащих один над другим позвонков. Наиболее типично следующее их количество:
- шейных позвонков (С — от лат. cervix — шея) — 7,
- грудных (Th — от лат. thorax — грудь) — 12,
- поясничных (L — от лат. lumbalis — поясничный) — 5,
- крестцовых (S — от лат. sacralis — крестцовый) — 5,
- копчиковых (Со — от лат. coccygeus — копчиковый) — 4.
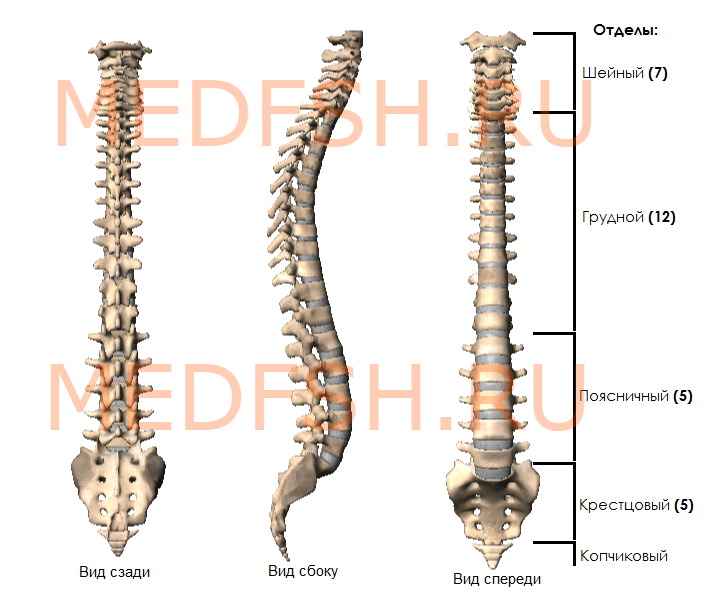
У новорожденного ребенка число отдельных позвонков 33 или 34. У взрослого человека позвонки нижнего отдела срастаются, образуя крестец и копчик.
Позвонки разных отделов отличаются по форме и величине. Однако все они имеют общие признаки. Каждый позвонок состоит из главных элементов: расположенного спереди тела позвонка и сзади дуги. Таким образом, дуга и тело позвонка ограничивают широкое позвоночное отверстие. Позвоночные отверстия всех позвонков образуют длинный позвоночный канал, в котором залегает спинной мозг. У позвоночного столба между телами позвонков находятся межпозвоночные диски, построенные из волокнистого хряща.
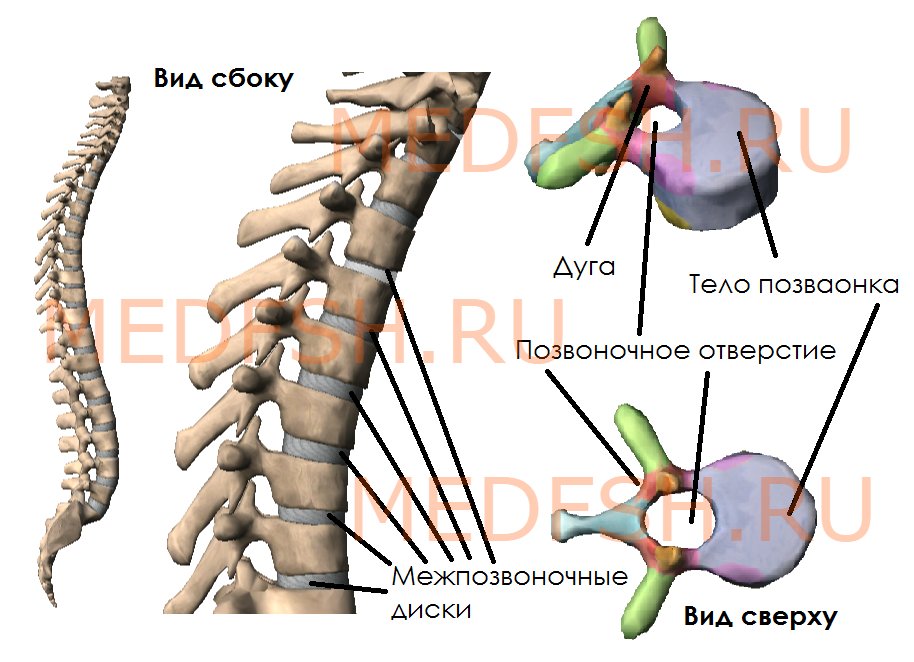
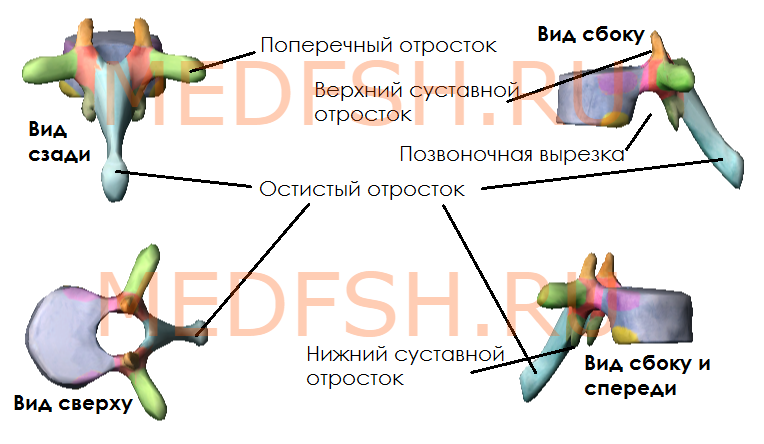
От дуги позвонка отходят отростки, кзади направляется непарный остистый отросток. Вершина многих остистых отростков легко прощупывается у человека по средней линии спины. В стороны от дуги позвонка отходят поперечные отростки и по две пары суставных отростков: верхние и нижние. При помощи их позвонки соединяются между собой. На верхнем и нижнем краях дуги вблизи ее отхождения от тела позвонка имеется по вырезке. В результате, нижняя вырезка вышележащего и верхняя вырезка нижележащего позвонков образуют межпозвоночное отверстие, через которое проходит спинномозговой нерв.
Итак, позвоночный столб выполняет опорную и защитную функцию, состоит из позвонков, разделённых на 5 групп:
- Шейные позвонки — 7
- Грудные позвонки — 12
- Поясничные — 5
- Крестцовые — 5
- Копчиковые — 1-5 (чаще 4)
Каждый позвонок, в свою очередь, имеет следующие костные образования:
- тело (расположено спереди)
- дугу (расположено сзади)
- остистый отросток (отходит назад)
- поперечные отростки (по бокам)
- две пары суставных отростков (сбоку сверху и снизу)
- верхняя и нижняя вырезки (образуются на месте отхождения суставного отростка от тела)
Шейные позвонки, особенности строения первого, второго и седьмого шейного позвонка
Число шейных позвонков у человека, как почти у всех млекопитающих, — семь.
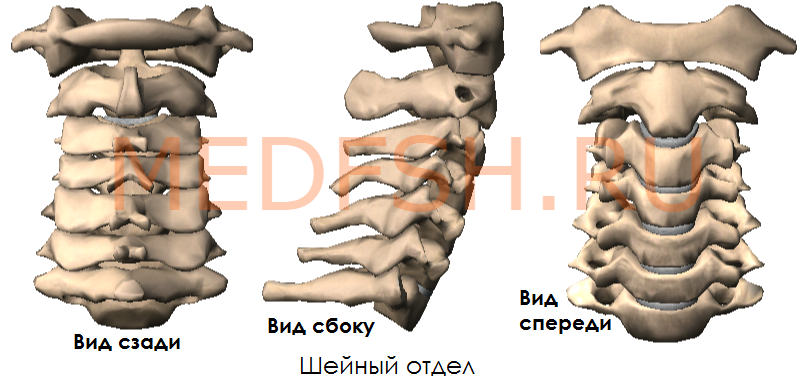
Шейные позвонки человека отличаются от других своими небольшими размерами и наличием небольшого округлого отверстия в каждом из поперечных отростков. При естественном положении шейных позвонков эти отверстия, накладываясь один на другой, образуют своеобразный костный канал, в котором проходит позвоночная артерия, кровоснабжающая мозг. Тела шейных позвонков невысокие, их форма приближается к прямоугольной.
Суставные отростки имеют округлую гладкую поверхность, у верхних отростков она обращена кзади и вверх, у нижних — вперед и вниз. Длина остистых отростков увеличивается от II к VII позвонку, концы их раздвоены (кроме VII позвонка, остистый отросток которого самый длинный).
Первый и второй шейные позвонки сочленяются с черепом и несут на себе его тяжесть.
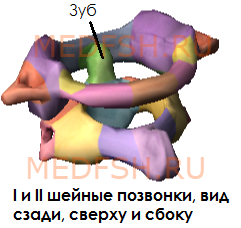
Не имеет остистого отростка, его остаток — небольшой задний бугорок выступает на задней дуге. Средняя часть тела, отделившись от атланта, приросла к телу II позвонка, образовав его зуб.
Тем не менее, сохранились остатки тела — латеральные массы, от которых отходят задняя и передняя дуги позвонка. На последней имеется передний бугорок.
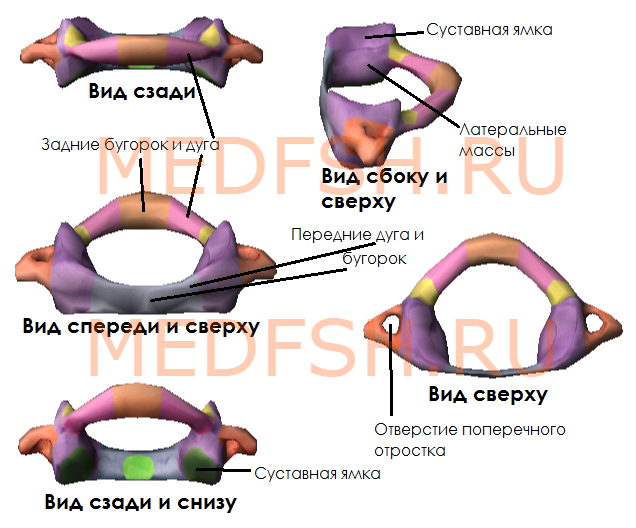
Атлант не имеет суставных отростков. Вместо них на верхней и нижней поверхностях латеральных масс находятся суставные ямки. Верхние служат для сочленения с черепом, нижние — с осевым (вторым шейным) позвонком.
При поворотах головы атлант вместе с черепом вращается вокруг зуба, который отличает II позвонок от других. Латерально от зуба на верхней стороне позвонка расположены две суставные поверхности, обращенные вверх и вбок. Они сочленяющиеся с атлантом. На нижней поверхности осевого позвонка имеются нижние суставные отростки, обращенные вперед и вниз. Остистый отросток короткий, с раздвоенным концом.
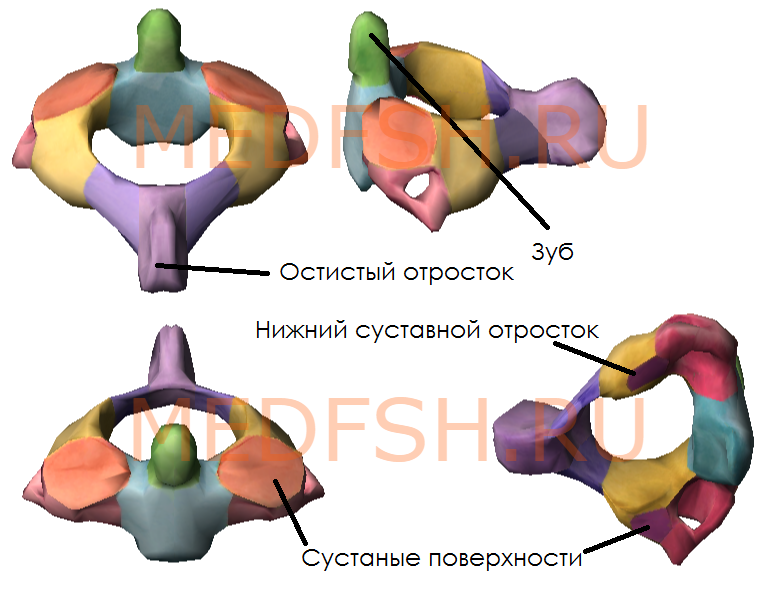
Имеет длинный остистый отросток, который прощупывается под кожей на нижней границе шеи.
Итак, шейные позвонки (7) имеют небольшой размер, на поперечных отростках имеются отверстия поперечного отростка.
Особенным строением обладает первый шейный позвонок, или атлант, а также второй и седьмой шейные позвонки.
Грудные позвонки
Двенадцать грудных позвонков соединяются с ребрами. Это накладывает отпечаток на их строение.
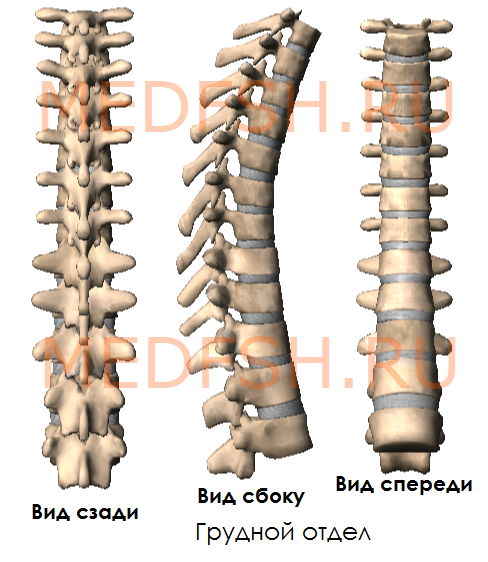
На боковых поверхностях тел имеются реберные ямки для сочленения с головками ребер. Тело I грудного позвонка имеет ямку для I ребра и половину ямки для верхней половины головки II ребра. А во II позвонке имеется нижняя половина ямки для II ребра и пол-ямки для III. Таким образом, II и нижележащее ребра, по X включительно, присоединяются к двум смежным позвонкам. К XI и XII позвонкам прикрепляются лишь те ребра, которые соответствуют им по счету. Их ямки располагаются на телах одноименных позвонков.
На утолщенных концах поперечных отростков десяти верхних грудных позвонков имеются реберные ямки. С ними сочленяются соответствующие им по счету ребра. Таких ямок нет на поперечных отростках XI и XII грудных позвонков.
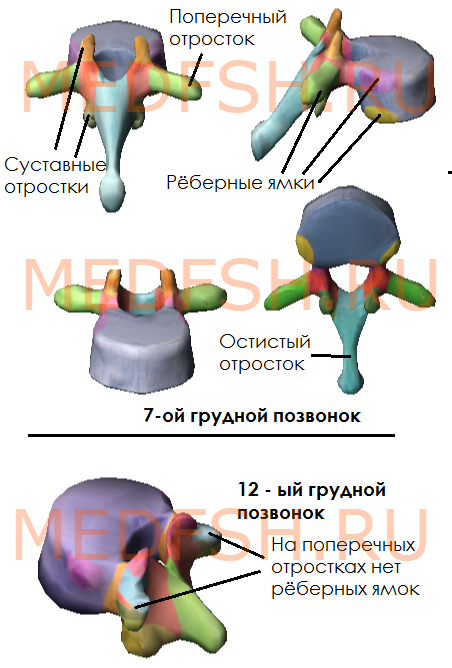
Суставные отростки грудных позвонков расположены почти во фронтальной плоскости. Остистые отростки значительно длиннее, чем у шейных позвонков. В верхней части грудного отдела они направлены более горизонтально, в средней и нижней частях опускаются почти вертикально. Тела грудных позвонков увеличиваются в направлении сверху вниз. Позвоночные отверстия имеют округлую форму.
Итак, особенности грудных позвонков:
- имеются рёберные ямки, расположенные на боковых поверхностях тела, а также на концах поперечных отростков 10-ти верхних грудных позвонков
- суставные отростки почти во фронтальной плоскости
- длинные остистые отростки
Поясничные позвонки
Пять поясничных позвонков отличаются от других крупными размерами тел, отсутствием реберных ямок.
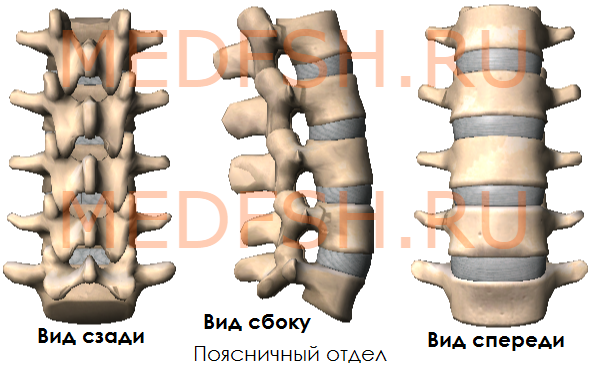
Поперечные отростки сравнительно тонкие. Суставные отростки лежат почти в сагиттальной плоскости. Позвоночные отверстия треугольной формы. Высокие, массивные, но короткие остистые отростки расположены почти горизонтально. Таким образом, строение поясничных позвонков обеспечивает большую подвижность этой части позвоночника.
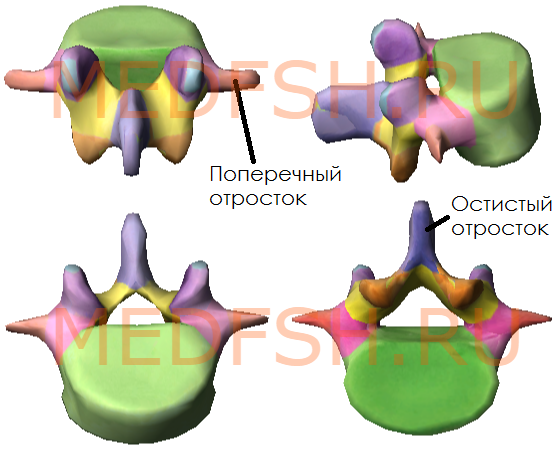
Крестцовые и копчиковые позвонки
Наконец, рассмотрим строение крестцовых позвонков у взрослого человека. Их 5, и они, срастаясь, образуют крестец, который у ребенка еще состоит из пяти отдельных позвонков.
Примечательно то, что процесс окостенения хрящевых межпозвоночных дисков между крестцовыми позвонками начинается в возрасте 13-15 лет и заканчивается только к 25 годам. У новорожденного ребенка задняя стенка крестцового канала и дуга V поясничного позвонка еще хрящевые. Сращение половин костных дуг II и III крестцовых позвонков начинается с 3-4-го года, III-IV — в 4-5 лет.
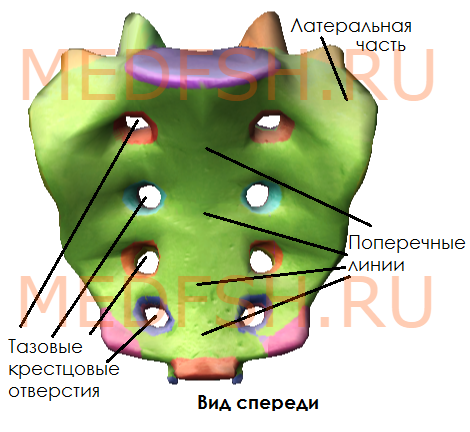
Передняя поверхность крестца вогнутая, в ней различают:
- среднюю часть, образованную телами, границы между которыми хорошо видны благодаря поперечным линиям
- затем два ряда круглых тазовых крестцовых отверстий (по четыре с каждой стороны); они отделяют среднюю часть от латеральных.
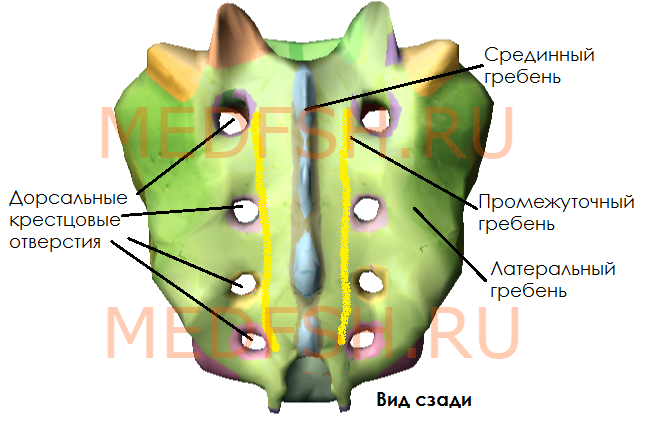
Задняя поверхность крестца выпуклая и имеет:
- пять продольных гребней, образовавшихся благодаря слиянию отростков крестцовых позвонков:
- во-первых, остистых отростков, образующих срединный гребень,
- во-вторых, суставных отростков, образующих правый и левый промежуточные гребни
- и в-третьих, поперечных отростков позвонков, образующих латеральные гребни
- а так же четыре пары дорсальных крестцовых отверстий, расположенных кнутри от латеральных гребней и сообщающихся с крестцовым каналом, который является нижней частью позвоночного канала.
На латеральных частях крестца находятся ушковидные поверхности для сочленения с тазовыми костями. На уровне ушковидных поверхностей сзади расположена крестцовая бугристость, к которой прикрепляются связки.
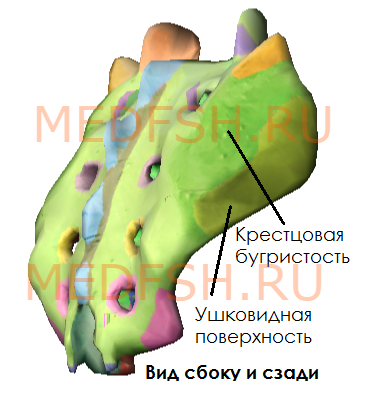
В крестцовом канале находятся терминальная нить спинного мозга и корешки поясничных и крестцовых спинномозговых нервов. Через тазовые (передние) крестцовые отверстия проходят передние ветви крестцовых нервов и кровеносные сосуды. В свою очередь, через дорсальные крестцовые отверстия — задние ветви тех же нервов.
Копчик образован 1-5 (чаще 4) сросшимися копчиковыми позвонками. Копчиковые позвонки срастаются в возрасте от 12 до 25 лет, причем этот процесс идет в направлении снизу вверх.
Основой строения человеческого организма является позвоночник. Это важнейшая часть опорно-двигательной системы человека. Позвоночный столб состоит из пяти отделов, имеющих разное количество, строение и функции позвонков.
Шейный отдел позвоночника
Отделы позвоночного столба
- шейный – содержит семь позвонков, держит и приводит в движение голову;
- грудной – его образуют 12 позвонков, формирующие заднюю стенку грудной клетки;
- поясничный – массивен, состоит из 5 крупных позвонков, которым приходится держать массу тела;
- крестцовый – насчитывает не менее 5 позвонков, которые образуют крестец;
- копчиковый – имеет 4-5 позвонков.
В связи с малоактивной трудовой деятельностью наиболее часто подвергаются заболеваниям шейный и поясничный отделы хребта.
Позвоночный столб является основной защитой спинного мозга, также помогает сохранить равновесие при движении человека, несет ответственность за работу мышечной системы и органов. Общее количество позвонков составляет 24, если не брать во внимание крестцовые и копчиковые (эти отделы имеют сросшиеся кости).
Позвонки – это кости, формирующие позвоночный столб, которые берут на себя главную опорную нагрузку, состоят из дуг и тела, имеющего цилиндрическую форму. Сзади от основания дуги отходит остистый отросток, поперечные отростки отходят в разные стороны, суставные – вверх и вниз от дуги.
Внутри всех позвонков имеется треугольное отверстие, которое пронизывает весь позвоночный столб и содержит спинной мозг человека.
Отделы позвоночного столба
Строение шейного отдела позвоночника
Строение шейного отдела позвоночника
Шейный отдел позвоночника человека сформирован из двух частей:
- верхняя — состоит из первых двух позвонков, связанных с затылочной частью головы;
- нижняя — начинается с третьего позвонка и граничит с первым грудным.
Два верхних позвонка имеют особую форму и выполняют определенную функцию. Череп прикреплен к первому позвонку – Атланту, который играет роль стержня. Благодаря его особой форме голова может наклоняться вперед и назад. Второй шейный позвонок — аксис, располагается под атлантом и позволяет голове поворачиваться в стороны. У каждого из 5 других позвонков есть тело, выполняющее опорную функцию. Шейные позвонки содержат небольшие отростки суставов с выпуклой поверхностью внутри которых имеются определенные отверстия. Позвонки окружены мышцами, связками, кровеносными сосудами, нервами и разделены между собой межпозвонковыми дисками, которые играют роль амортизаторов позвоночника.
Благодаря особенностям анатомии, шейный отдел позвоночника человека может обеспечить опорную функцию организму, а также придать значительную гибкость шее.
Первый и осевой позвонок
Первый и осевой позвонок
Атлант, как известно, это титан из греческой мифологии, который на своих плечах держит Небесный свод. В честь него был назван кольцевидный первый шейный позвонок, который присоединяет позвоночный столб к затылочной части головы.
Шейный позвонок атлант имеет особенное строение в отличие от остальных, у него отсутствует тело позвонка, остистый отросток и межпозвонковый диск, а состоит он только из передней и задней дуги, которые связаны сбоку друг с другом костными утолщениями. На задней стороне дуги имеется специальное отверстие для следующего позвонка, в это углубление входит зуб.
Второй позвонок, он же осевой, называется Аксис или Эпистрофей. Отличается зубовидным отростком, который крепится к атланту и помогает совершать разнообразные движения головой. Спереди зуб состоит из суставной поверхности, которая соединяется с первым позвонком. Верхние суставные поверхности у Аксиса расположены по бокам тела, а нижние, соединяют его со следующим позвонком.
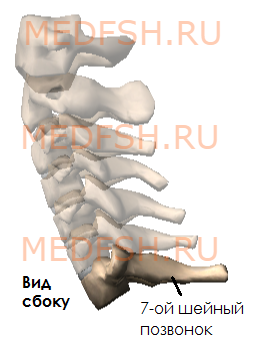
Седьмой шейный позвонок
Последний из шейных позвонков имеет также нетипичное строение. Его еще называют выступающим, поскольку рука человека может запросто, проверив позвоночный столб, нащупать его через кожу. Отличает его от других наличие одного большого остистого отростка, который не разделен на две части и не содержит поперечных отростков. На теле позвонка также имеется отверстие, которое позволяет соединять шейный и грудной отдел.
Нервная и кровеносная система в шейном отделе
Нервная и кровеносная система в шейном отделе
Шейные позвонки отличает особая анатомия строения. Здесь расположено большое количество кровеносных сосудов и нервов, которые отвечают за различные участки головного мозга, определенные части лица, мышцы рук и плеч человека. Шейное сплетение нервов располагается спереди позвонков. Первый спинномозговой нерв находится между затылочной части головы и атлантом, рядом с позвоночной артерией. Его травма может привести к судорожному подергиванию головы.
Нервы шейного отдела делятся на две группы:
- мышечные – обеспечивают движение шейного отдела, подъязычных мышц, участвует в иннервации грудино-ключично-сосцевидной мышцы;
- кожные – соединяет нервами большую часть ушной раковины, поверхности шеи, некоторые части плеч.
Особенно часто может возникать защемление нервов. Почему это происходит? Причиной может стать остеохондроз. Он возникает, когда межпозвоночные диски стираются и выходят за пределы позвоночника, пережимая нервы. Кровеносные сосуды очень близко находятся к тканям головы и шеи. Из-за такого расположения при повреждении возможны неврологические и сосудистые расстройства.
При травме каких-либо позвонков, страдает не столько позвоночный столб, сколько шейный отдел. Это может вызвать сдавливание позвоночной артерии, в результате ухудшается кровообращение в головном мозгу и питательные вещества не поступают в полном объеме. Также здесь проходит сонная артерия, которая питает лицевую часть головы, мышцы шеи и щитовидную железу.
Смещение шейных позвонков
Строение шейного отдела является одним из самых уязвленных. Травмы головы могут быть как от ударов или резких движений, так и от других факторов, которые незаметны сразу. Очень часто смещаются позвонки во время родов у детей, поскольку идет очень большая нагрузка на позвоночный столб по сравнению с размером малыша. Раньше во время родов, чтобы замедлить процесс, акушерка надавливала на голову ребенка в обратном направлении, что вызывало смещение позвонков. Даже малейшее повреждение атланта способно в будущем вызвать ряд осложнений.
Смещение шейных позвонков
Интересно, что в Древнем Риме специально обученный человек поочередно подходил к новорожденным детям рабов и сворачивал им головы особым способом, смещая шейные позвонки, чтобы ребенок вырастал подавленным, с пониженной активностью умственной деятельности. Это делалось, чтобы избежать восстаний.
В зависимости от характера болевых ощущений, можно определить, сколько повреждено позвонков и в каком месте. Все шейные позвонки в медицине обозначаются буквой С и порядковым номером, начиная сверху.
- С1 – отвечает за мозг и его кровоснабжение, также гипофиз и внутреннее ухо. При повреждении появляются головные боли, невроз, бессонница, головокружение.
- С2 – отвечает за глаза, оптические нервы, язык, лоб. Основные симптомы – неврастения, потливость, ипохондрия, мигрени.
- С3 – несет ответственность за щеки, наружное ухо, лицевые кости, зубы. При нарушении выявляются проблемы с обонянием и зрением, глухота, неврологические расстройства.
- С4 – отвечает за нос, губы, рот. Признаки нарушения – неврастения, паралич в области головы, аденоиды, болезни, связанные с носом и ушами.
- С5 – отвечает за голосовые связки и глотку. Проявляется болезнями ротовой полости, глаз, ангиной, хрипотой.
- С6 – связан с мышцами шеи, плечами и миндалинами. Признаки — астма, отдышка, ларингит, хронический кашель.
- С7 – отвечает за щитовидную железу, плечи, локти. Осложнения могут проявляться как болезненные ощущения в области плеча, артрозы, бронхит, проблемы со щитовидной железой.
Примеры нормального и поврежденного артрозом диска
Позвоночный столб, его анатомия, позволяет определить особенно уязвимые места в шейном отделе и предотвратить появление повреждений. Травмы позвонков у человека очень пагубно влияют на работу головного и спинного мозга, почему и необходимо следить за позвоночником с особенным вниманием. Поставить точный диагноз возможно с помощью рентгена, тщательно изучив фото. Врач определяет, сколько будет длиться курс лечения и какие процедуры будут в него входить. Лечение позвонков может вызывать некоторую эйфорию, легкость и ясность сознания.
Раннее появление боли в шейном отделе часто связывается пациентами и врачами с остеохондрозом, возникшем по причинам малоподвижного образа жизни. Чаще всего так оно и есть — остеохондроз и впрямь помолодел, и ничего удивительного в том, что школьники сегодня болеют болезнями стариков, нет. Однако изредка рентген показывает отклонения от нормального анатомического строения — врожденные аномалии шейного отдела позвоночника.
Аномалии шейного отдела чаще всего возникают в краниовертебральной зоне, куда относят соединение первого шейного позвонка С1 (атланта) с костями черепа.
Пороки развития шейного отдела сегодня обнаруживаются примерно у 8% обследуемых, что не так уж мало.
Внешне врожденные патологии позвонков могут никак не проявляться, либо заявляют о себе умеренными ноющими болями. Больной может всю жизнь пребывать в уверенности, что у него шейный остеохондроз, и истинная причина так и не находится, либо обнаруживается случайно, при обследовании по поводу остеохондроза. В иных случаях аномалии сопровождаются специфическими симптомами и тяжелыми мозговыми нарушениями.
Виды аномалий шейного отдела
В обследуемой группе больных с аномалиями шеи были поставлены следующие диагнозы:
- Гиперплазия шейных отростков (шейные ребра) — около 23% диагнозов.
- Аномалия Киммерле — 17,2%.
- Седловидная гиперплазия атланта — 17,3%.
- Spina bifida posterior C1 (незаращение дужек атланта) — 3.3%.
- Ассимиляция атланта (сращение с затылочной костью) — 2%
- Конкресценция (блокирование) второго-третьего позвонка — 2,4%.
В остальных случаях были обнаружены другие патологии.
Среди врожденных аномалий бывает также смещение шейных позвонков, происходящее по причине спондилолиза и родовых травм.
Шейные ребра
Порой рудименты ребер шейного отдела чрезмерно увеличены. В основном, такое явление наблюдается в седьмом шейном позвонке, но бывает и в других.
Шейные ребра могут быть нескольких степеней:
- Неполными, свободно заканчивающимися в мягких тканях:
- первая степень — не выходят дальше поперечного отростка;
- вторая степень — не доходят до хрящевой поверхности первого грудного ребра;
- третья степень — фиброзное гибкое соединение (синдесмоз).
- Полными, образующими с первым ребром соединение:
- четвертая степень — костное жесткое соединение (синостоз).
В отдельных случаях они могут доходить даже до рукоятки грудины.
Чаще лишние шейные ребра встречаются у женщин (хотя вроде бы по библейской легенде должны быть у мужчин).
В двух третях случаях аномалия парная.
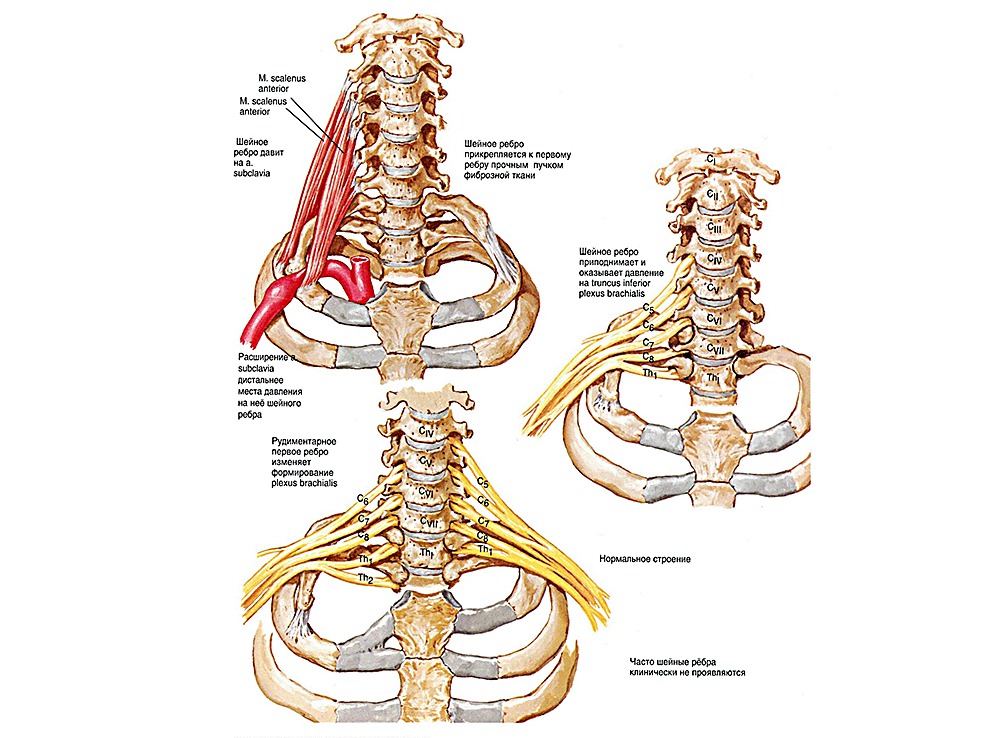
Полные шейные ребра меняют анатомию шеи:
- Плечевое сплетение и подключичная артерия смещаются вперед.
- Меняется крепление передней и средней лестничной мышцы:
- они могут крепиться к первому грудному ребру, или к шейному, или к обоим.
- Межлестничный промежуток может сужаться.
Неполные ребра первых двух степеней редко вызывают какие-либо симптомы.
В 90% случаев течение бессимптомное.
При внешнем осмотре может наблюдаться и прощупываться безболезненная костная выпуклость.
При неполных ребрах, при давлении костью ребра или фиброзным тяжем на плечевое нервное сплетение, может возникнуть неврологическая симптоматика, особенно при наклоне шеи в сторону гипертрофированного ребра. Возникает синдром лестничный мышцы:
- Боль и онемение в области шеи, плеча и руки.
- Мышечная слабость, на отдельных участках мышцы образуются провалы. Невозможна работа с поднятыми руками и подъем тяжестей.
- Нарушается мелкая моторика.
Полные шейные ребра провоцируют компрессию подключичной артерии, что приводит к нарушению кровотока.
Это может проявляться симптомами:
- нарушенной пульсации в лучевой артерии;
- повреждения стенок сосудов;
- трофических нарушений в сосудах и коже (кожные покровы холодные; повышенное потоотделение);
- отека и цианоза конечностей.
В наиболее тяжелых случаях возможны тромбоз подключичной артерии и гангрена рук.
Лечение ведется при болях и в случае компрессии артерии.
- Новокаиновые блокады
- Воротник Шанца.
- Сосудорасширяющие средства.
- Препараты, рассасывающие фиброзные ткани.
При постоянной компрессии плечевого сплетения и прилегающих нервных волокон консервативное лечение малоэффективно, и рекомендуется операция — резекция шейного ребра.
Аномалия Киммерле
Анамалия Кеммерле — это мальформация краниовертебрального перехода, связанная с атипичным врожденным дефектом атланта в виде костной дугообразной перегородки на задней дуге над бороздой позвоночной артерии.
Перегородка бывает двух видов:
- медиальной, соединяющей суставный отросток с задней дугой;
- латеральной, соединяющей реберно-поперечный отросток с суставным.
Костная перегородка образует аномальный канал вокруг артерии, что может ограничивать ее перемещение при наклонах, поворотах шеи и приводить к синдрому позвоночной артерии, нарушениям мозгового обращения и даже к ишемическому инсульту (при постоянной компрессии сосуда).
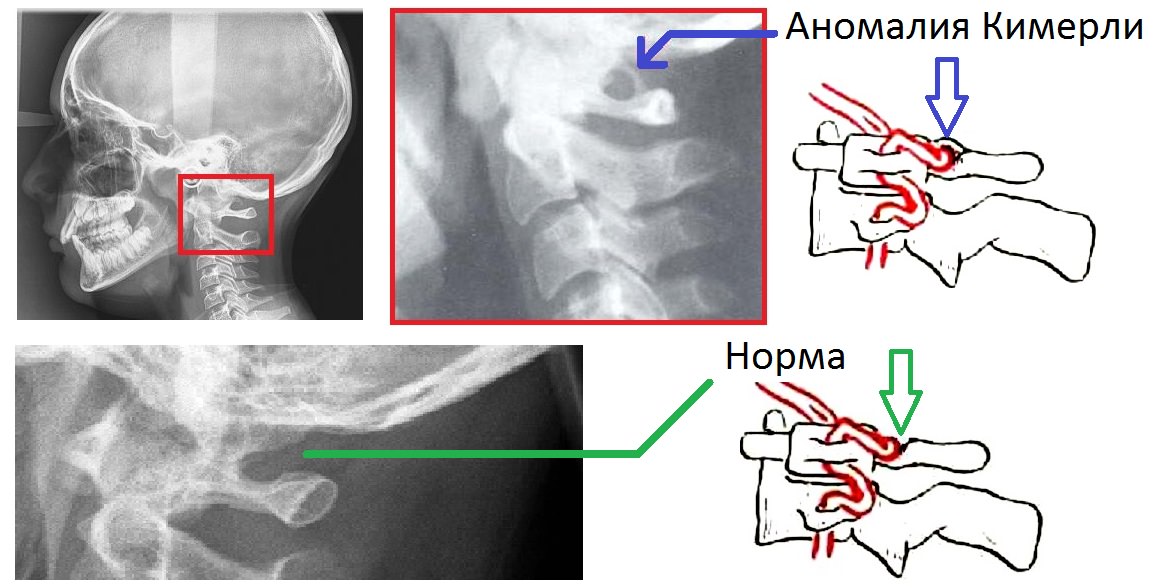
Аномалия неизлечима, так как связана с конструктивными особенностями атланта. Единственное лечение — это наблюдение и соблюдение режима ограниченных нагрузок на шею, с дозированной лечебной физкультурой:
- предпочтительна постизометрическая релаксация и статические упражнения.
Спать больным с аномалией Киммерле нужно на ортопедической подушке.
При симптомах недостаточности мозгового кровообращения назначают:
- циннаризин, кавинтон, трентал, пирацетам, милдронат.
- средства от гипертонии (например, эланоприл)
- седативные средства (настойка пустырника, валериана)
- транквилизаторы (грандаксин, алпразолам).
Все препараты при аномалии Киммерле и при иных пороках развития назначаются исключительно невропатологом.
Необходимость в операции при аномалии Киммерле возникает в крайнем случае, когда диаметр аномального кольца сужается до критических размеров.
Больным с этой патологией необходимо периодически проходить доплер-сканирование сосудов шейного отдела.
Седловидная гиперплазия атланта
- При этой аномалии боковые стороны атланта увеличены настолько, что они выше верхней точки зуба аксиса (второго шейного позвонка).
- Верхняя площадка атланта в месте соединения с мыщелками затылка изогнута по форме седла.
- Задний контур тела атланта возвышается над его дугой.
- Напряжение и боль в затылке и шее.
- Развитие деформирующего артроза шейно-затылочных суставов.
- При сдавливании позвоночной артерии суставным отростком затылочной кости возможен синдром позвоночной артерии.
- Обезболивание, снятие мышечных спазмов и улучшение кровообращения.
- Лечебная физкультура.
- Массаж, мануальная терапия.
Ассимиляция атланта
Ассимиляция атланта связана с его частичным или полным сращением с затылочной костью.
Основные опасности, которые несет этот врожденный порок развития, две:
- Сужение большого затылочного отверстия с угрозой сдавливания продолговатого мозга.
- Развитие компенсаторной гиперподвижности в нижнем шейном отделе (как ответ на неподвижность верхнего краниовертебрального отдела).
- Приступообразные головные боли, возможны тошнота и рвота.
- Повышение внутричерепного давления.
- Симптомы ВСД:
- тахикардия, перепады АД, потливость, панические атаки.
При отсутствии компрессии мозга симптомы миелопатии с двигательными нарушениями не выражены.
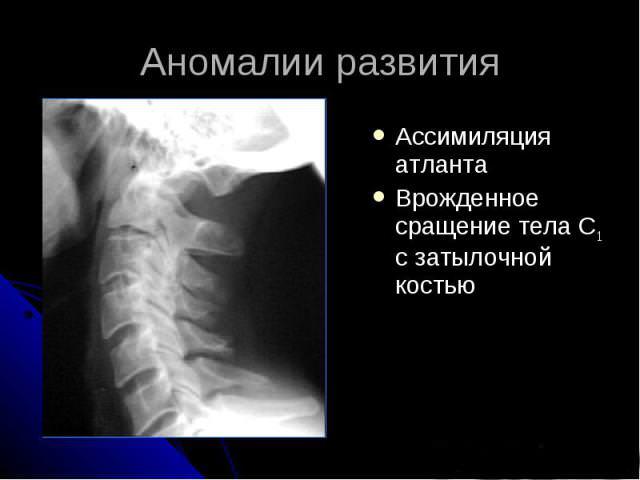
Возможны диссоциированные (отдельные) расстройства чувствительности в нижней части шейного отдела.
При сдавливании структур продолговатого мозга, симптоматика зависит от уровня компрессии черепно-мозговых нервов:
- 9 — 11 пара: дисфагия, чувство першения в горле, нарушения речи, хрипота, изменения вкуса.
- 8 пара (преддверно-улитковый нерв): понижение слуха, шумы в ухе, нистагм, головокружения.
- 7 пара нервов: неврит лицевого нерва.
- Обезболивание при помощи препаратов-анальгетиков и НПВС (диклофенак, мелоксикам, ибупрофен).
- При сильных болях — проведение паравертебральных блокад.
- Диуретики для снижения ВЧД (верошпирон, диакарб).
- Рефлексотерапия.
- Электрофорез, фонофорез.
- ЛФК, массаж.
- Краниосакральная остеопатия.
- Стабильность шеи в тяжелых случаях поддерживается воротником Шанца.
В критической степени ассимиляции проводится хирургическая операция:
- ламинэктомия;
- расширение затылочного отверстия:
- передний и задний спондилодез позвонков нижнего шейного отдела.
Конкресценция шейных позвонков
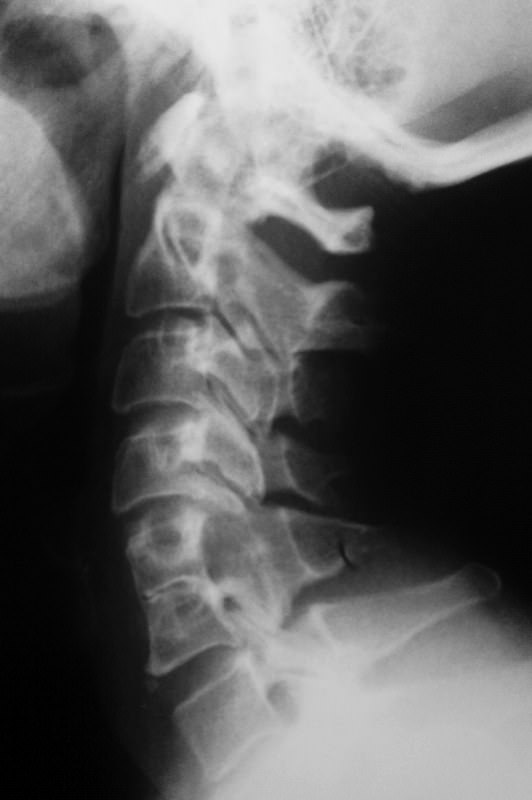
Конкресценция — это сращение двух или нескольких позвонков. В шейном отделе позвоночника это может приводить к синдрому короткой шеи (синдрому Клиппеля — Фейля).
Позвонки могут блокироваться частично (сливаются только дуги и остистые отростки) или полностью (сливаются и тела, и дуги). Чаще всего блокируются позвонки С2 и С3.
Надо различать врожденную конкресценцию от спондилеза и болезни Бехтерева, так как при данных патологиях — блокировка приобретенная, вследствие прогрессирующего остеохондроза или спондилоартрита.
Диагностика при аномалиях шейного отдела
- Аномалии костных структур шейных позвонков обычно выявляются:
- Рентгенографией, выполняемой в передней и боковой проекции.
- Функциональной рентгенографией (переднезадние и боковые спондилограммы, выполняемые в положении максимального наклона шеи).
- Нарушения мозговых функций при шейных аномалиях определяются:
- Электроэнцефалографией (ЭЭГ).
- Эхо-энцефалографией (ультразвуковой диагностикой головного мозга, позволяющей определить внутричерепное давление и патологические образования в мозге).
- Аномалии позвоночного канала шейного отдела, спинного и головного мозга обычно обследуются при помощи МРТ.
- Для обследования сосудов головы и шеи применяют:
- Ультразвуковую допплерографию (УЗДГ) сосудов головы и шеи — изучают анатомию сосудов, скорость кровотока, визуализирует бляшки, утолщение стенок сосудов, тромбы.
- Реоэнцефалографию (РЭГ) — определяют пульсовый кровоток в артериях головного мозга и венозный отток из полости черепа.
Лечение аномалий шейного отдела позвоночника
Лечение любой шейной аномалии определяется ее типом и тяжестью симптомов. В большинстве случаев какого-то предваряющего специального лечения не требуется:
- если нет проявлений боли и нарушенной моторики;
- неврологической симптоматики;
- миелопатии;
- расстройств мозгового кровообращения;
- вегетососудистой дистонии.
Больные должны периодически наблюдаться у вертебролога (ортопеда, невролога, нейрохирурга).
Необходимо поддерживать мышцы и связки шеи и головы в нормальном тонусе, ежедневно занимаясь лечебной гимнастикой для шеи. Таким образом аномалия может не проявиться в течение всей жизни.
Приступы головных болей, головокружения с тошнотой и потерей сознания при подобных пороках — очень тревожный сигнал. Нужно немедленно идти к врачу, так как аномалии шейного развития, в особенности у пожилых людей, могут привести к ишемическому инсульту и смерти.
Большую помощь в лечении краниальных аномалий может оказать грамотный специалист в области краниальной остеопатии.
Видео: Аномалия Киммерле.





(108 оценок, среднее: 4,79 из 5)
Читайте также:


