Из за позвоночника болят вены на ногах
Остеохондроз в тяжелых стадиях способен вызывать осложнения, одним из которых является варикозное расширение вен. Причиной тому является нарушение иннервации сосудов. Если не провести диагностику у врача, не выявить причину увеличения сосудов, варикоз и остеохондроз будут усугубляться.

Симптомы варикоза при остеохондрозе
Варикоз и грудной или поясничный остеоходроз опасны и прогрессируют быстро. Если вовремя не обратиться к доктору, не провести курс лечения, патология может перейти в крайнюю стадию. Усиливаются болевые ощущения, человеку становится сложно передвигаться. Возникнет необходимость провести операцию для восстановления функций опорно-двигательного аппарата.
- Лечение кокцигодинии: традиционная и народная медицина
- Остеохондроз у детей: характерные симптомы
Помимо визуального расширения вен, варикоз сопровождается болевыми ощущениями. Они могут возникать по различным причинам, которые предстоит выяснить лечащему врачу. Протекание недуга дополняется такими симптомами:
- горячая боль, которая имеет пульсирующий характер;
- зуд в мышцах;
- ночные судороги;
- боль при движении и в области венозного ствола;
- ощущение ломоты в нижних конечностях.
Отечность, чувство тяжести в нижних конечностях — основные симптомы варикоза с остеохондрозом.
Влияние хрящевой патологии позвоночника на сосуды ног сопровождается изменениями на коже. Если это начальная степень варикоза с развитием остеохондроза, то возможна незначительная сухость, пигментация, появление темных пятен.
По мере развития заболевания на теле появляются воспаления кожи, трофические отклонения. Возможно образование ранок, которые медленно заживают. На их месте происходит образование эрозий.
Неотложный визит к специалисту, начало терапии недуга вен будет необходимым тогда, когда заметно необычное удлинение вен на нижних конечностях. Если вены извитые, видны над телом или расширяются — следует немедленно обращаться к доктору.
Наличие телеангиоэктазий или сосудистых звездочек принято считать основным признаком варикоза с развитием остеохондроза.
Чем лечится варикоз при болезни спины
Варикоз с развитием остеохондроза проще лечить на ранней стадии. Для терапии недуга вен существуют различные средства:
- Массаж улучшает циркуляцию крови в нижних конечностях. Данный тип лечебного массажа должен проводиться только специалистом с многолетним стажем. Если массаж делают непрофессионально, то состояние пациента может ухудшиться.
- Ноги можно обматывать эластичным бинтом, носить специальные сдавливающие чулки. Уходят симптомы остеохондроза, предупреждается его усугубление.
- Можно применять медикаментозную терапию. Назначение препаратов (кроворазжижающих, обезболивающих и противовоспалительных) проводится только врачом. Самолечение не допускается. Все препараты следует принимать комплексно.
- Рекомендованным будет использование специальных мазей. Их можно купить в любой из аптек.
- Если случай запущенный, то не обойдется без хирургического вмешательства. Так иссекается расширенная вена.
- Больному нужен правильный рацион. Подойдут различного рода продукты, богатые на белки, витамины, минералы, которые содержат низкий уровень холестерина. Они укрепят стенки сосудов, повысят их растяжку. Рекомендованным будет употребление в пищу морепродуктов (морской капусты, креветок, морской рыбы, кальмаров), овощей, фруктов, кисломолочных продуктов. Бульоны, маринады, копчености, кофе, алкоголь употреблять запрещено.
- Провокатором варикоза принято считать лишние килограммы, необходимо за этим следить.
- Важен отдых для ног. Когда ноги находятся в положении выше, чем туловище, от них легче отливает кровь.
Дома остеохондроз с варикозом можно лечить травяными ванными из ромашки. Для ванночек подойдет кора дуба, череда, зверобой. Полезным будет применение компрессов с облепихового, оливкового масла. Можно пить травяные отвары (плоды, листья боярышника, шишки хмеля, корень солодки).

Как проявляет себя болезнь на поздних стадиях
Стадии варикоза связаны со стадиями остеохондроза. Обычно специалисты говорят о существовании таких стадий:
| Первой | Любые жалобы отсутствуют, можно заметить наличие только маленьких нарушений. |
| Второй | На этой стадии можно говорить о судорогах, которые бывают обычно ночью, чувстве тяжести, распирания в нижних конечностях. |
| Третьей | Возможно появление отечности, усиленного распирания, уплотнения клетчатки и кожи, появляется пигментация. |
| Четвертой | На четвертой стадии появляются язвы. |
Определить то, какой должна быть терапия на начальных стадиях, нелегко. Проблематично в такой период развития недуга провести хорошее диагностирование. Нет очевидного присутствия сосудистого расширения конечностей. Проявления тяжести и несильных болей в ногах, быстрого ослабления организма – это распространенные признаки. Так могут начинаться и кое-какие артериальные недуги, когда есть остеохондроз поясницы или плоскостопие.
- Почему и на какие состояния влияет остеохондроз
- Как холод провоцирует появление остеохондроза
- Как выглядит остеохондроз разных отделов на рентгене
Самостоятельно диагностировать варикоз с поясничным остеохондрозом нельзя. Необходима консультация специалистов:
- хирург;
- невролог;
- флеболог;
- остеопат;
- мануальный терапевт.
При посещении врача важно спрашивать его, консультироваться устно. Чтобы результат был точным, нужны высокоточные средства. Пользу принесет флебография и ультразвуковой анализ.
Врачи-флебологи утверждаю, что надвигающуюся проблему можно узнать по патологическому кровотоку, который проходит коммуникантными и глубокими венами.
Вены, которые выступают из сосудов, не являются только эстетической проблемой. О своем здоровье, красоте следует заботиться вовремя. Это способствует предотвращению и приостановлению развития варикоза с остеохондрозом. Главное действовать правильно.
Профилактика данного недуга принесет пользу всему организму. Старайтесь не пребывать долго в вертикальном стоячем положении. Старайтесь избегать термических нагрузок, откажитесь от горячей воды, саун, длительного пребывания на воздухе при воздействии прямых солнечных лучей. Старайтесь не употреблять калорийную пищу, оставьте в прошлом вредные привычки.
Полезными при варикозе и остеохондрозе будут массажи, удобная обувь и своевременные консультации со специалистами.




Варикозная болезнь характеризуется появлением различных симптомов. Среди них самые часто встречающиеся это — боли по задней поверхности бедра и голени, тяжесть и отечность ног во второй половине дня и др. Но иногда пациенты предъявляют жалобы флебологу на боли в спине и пояснице.
Как между собой связаны варикоз и боли в пояснице?
Часто варикозное расширение вен нижних конечностей маскируется под другими хроническими болезнями. Люди, имеющие какое-либо хронически текущее заболевание могут долгое время списывать весь дискомфорт на эту болезнь (в том числе отечность ног, боль и тяжесть в нижних конечностях). Например, такие болезни как поясничная грыжа, травма в области позвоночника или остеохондроз поясничного отдела характеризуются болями в спине, нарушением походки и ощущениями усталости в ногах.
За счет того, что человек игнорирует или списывает на другую патологию эти проявления, у варикоза появляется возможность прогрессировать. Нередко пациенты обращаются к врачу флебологу только тогда, когда извилистые вздутые вены уже отчетливо видны на коже ног или при развитии осложнений варикозной болезни.
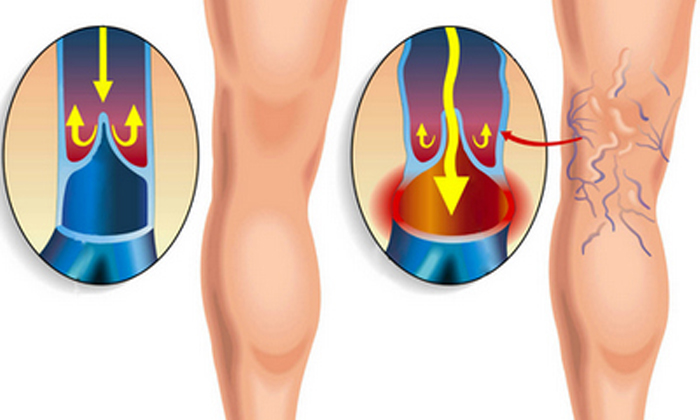
Варикоз и боли в пояснице при беременности
Во время беременности организм будущей мамы подвергается многим изменениям. Увеличивающаяся масса тела и растущая матка оказывают давление на сосуды таза. Кроме того, значительно возрастает нагрузка на поясничный отдел позвоночника и вены ног.
Вены ног под воздействием гормональных изменений расширяются, а затем постепенно перестают справляться со своей функцией. Повышенная нагрузка на позвоночник же ведет к появлению боли в пояснице.
Варикоз и боли в пояснице у офисных служащих
Профессии, которые вынуждают человека практически весь день проводить сидя, также могут стать причиной развития варикозной болезни и болей в спине. Варикоз и боли в пояснице в данном случае связаны с тем, что человек мало двигается и практически не задействует скелетную мускулатуру.
По этой причине происходит застой кровотока в ногах, нарушается кровообращение и в результате появляется болезненность в области нижних конечностей, крестца и позвоночника.
Варикоз и боли в пояснице также могут появляться у людей, профессия которых связана с долгим стоянием на ногах. Например, нередко на прием к врачу с подобными жалобами приходят охранники, парикмахеры, повара и люди других профессий.

Как лечить варикоз и боли в пояснице?
Для начала стоит выявить и устранить причину появления данных патологий. В случае с варикозной болезнью все относительно не сложно. Для того, чтобы подтвердить или опровергнуть диагноз понадобится консультация врача флеболога.
Если варикозное расширение только-только начинает развиваться, то флеболог выпишет препараты, мази и крема от варикоза. При необходимости может быть назначена процедура по удалению расширенных вен.
Существуют современные и высокоэффективные методы устранения варикозных вен. К ним относятся Эндовазальная Лазерная операция при варикозе , Минифлебэктомия, Радиочастотная Абляция и Склеротерапия . После проведения одной из этих малоинвазивных операций человек сразу же может вернутся к привычным делам и забыть о проявлениях варикоза.
В случае с болями в пояснице поможет разобраться врач терапевт. По результатам осмотра и пальпации врач определяет дальнейшую тактику. В качестве дополнительных исследований может быть применена Рентгенография. Лечение боли в пояснице зависит от диагноза, который будет поставлен.
Профилактика развития таких патологий как варикоз и боли в пояснице
Беременные женщины больше остальных подвержены развитию этих состояний. Поэтому им стоит стоит особо внимательно отнестись к мерам профилактики, в которые входят:
- Частые пешие прогулки на свежем воздухе;
- Поддержание веса в пределах нормы;
- Обильное питье в течении дня;
- Использование профилактического компрессионного трикотажа.
Помимо этого стоит обязательно посещать врача флеболога и терапевта раз в полгода с целью профилактического осмотра.

Если болят вены на ногах, то причина этому варикозная болезнь (расширение, образование узлов), венозная недостаточность (отек, ночные судороги), тромбоз (резкая боль, краснота, синюшность), тромбофлебит, флебит (сильная болезненность, уплотнение вены, красные полосы по ходу сосуда).
Временно облегчить состояние помогает подъем нижних конечностей на возвышенность, холодный компресс, мазь, гель с гепарином. Народные средства и диета, упражнения помогут повысить эффективность лечения венотониками (Флебодиа, Детралекс), наружными препаратами (Троксевазин гель, Лиотон). Для радикального избавления от боли в ногах назначается операция, склеротерапия, лазерная или радиочастотная абляция.
Основные причины, почему болят вены на ногах
Основными причинами, почему могут болеть вены на ногах, являются их варикозное расширение, застой крови при венозной недостаточности, закупорка тромбом (тромбоз), воспаление (флебит), сочетания тромбоза и флебита (тромбофлебит). Признаки венозной боли – тяжесть в ногах, отеки, ночные судороги, изменения кожи (потемнение, экзема, трофическая язва).
А здесь подробнее о судорогах при варикозе.
Венозные сосуды на ноге могут болеть от физической нагрузки, при этом пациенты так описывают свои ощущения: стопы горят, голени ноют, крутят, а вена на ноге печет или тянет. При этом важно, что болезненность и тяжесть в конечностях вызывают только статические виды нагрузок – подъем тяжести, пребывание в положении стоя, длительное напряжение мышц в одной позе. Ходьба и плавание, наоборот, предупреждают венозный застой.
Нередко пациенты не могут отличить мышечную и венозную боль. Первая также сопровождается ноющими и тянущими ощущениями. Она появляется из-за накопления молочной кислоты, провоцирующей болевой синдром и микронадрывы мышечных волокон. Для венозной боли характерны:
- отечность,
- тяжесть в ногах,
- потемнение кожи,
- судороги по ночам.
К внешним проявлениям относится расширенная сетка сосудов, вздутие и уплотнение вены, но они отражают уже далеко зашедшие изменения или осложнения заболеваний сосудов.
Для того чтобы понимать, какими причинами вызваны боли в венах на руках и ногах (флебит, тромбофлебит, варикоз, венозная недостаточность), необходимо учитывать несколько отличительных признаков.
Как болят вены на ногах, симптомы патологии
Если болят вены на ногах, то одновременно появляются и другие симптомы сосудистой патологии: отек, судороги, кожные признаки.
Боль не всегда появляется при тяжелой степени варикозной болезни. Даже при единичных поражениях вен может быть выраженный дискомфорт. При существенном нарушении кровообращения, наоборот, болевых ощущений нет за счет снижения чувствительности. Механизм возникновения боли при венозных заболеваниях:
- стенки из-за слабого тонуса растягиваются;
- кровь скапливается в венах, вызывая их набухание, переполнение;
- застой жидкости, отеки сдавливают сосуды и нервы, растягивают сухожильные оболочки мышц.
Все эти состояния сопровождаются раздражением болевых рецепторов. При этом некоторые пациенты ощущают покалывание и небольшую болезненность в голени, под коленом или на бедре, а при тяжелом течении появляется жгучая, ноющая, а затем распирающая боль. Она на начальной стадии стихает после отдыха, а затем ее интенсивность уже не уменьшается, а только нарастает.
Резкая боль в вене на ноге опасна, так как это один из признаков закупорки сосуда – тромбоза или тромбофлебита.
Отечность на ступне сверху, вокруг голеностопного сустава появляется при варикозе и его последствиях – флебит, тромбофлебит, посттромбофлебитический синдром, венозная недостаточность. Она вызвана тем, что при переполнении венозной сети повышается давление. Это способствует переходу жидкой части крови в мягкие ткани.
На начальной стадии отеки появляются к вечеру, а после ночного сна или отдыха с приподнятыми ногами спадают. По мере прогрессирования заболевания отечность сохраняется и по утрам, а кожа истончается.
В норме ночью мышечные волокна расслабляются. Изменения в тканях объясняют, почему возникают спастические сокращения мышц:
- накопление продуктов обмена веществ, которые не выведены из-за застоя крови;
- отечность снижает кровоток по артериям (сжимаются сосуды), что уменьшает поступление кислорода и глюкозы;
- образование энергии замедляется;
- изменяется соотношение кальция и магния.
Недостаток питания (ишемия) и обменные нарушения приводят к судорогам. Они днем гораздо реже появляются, так как работа мышц усиливает течение крови. Ночью двигательной активности нет, поэтому тяжесть, отечность и подергивания беспокоят сильнее. Это снижает качество сна, приводит к бессоннице и хронической усталости.
На ранней стадии венозной недостаточности кожа не изменена или есть отдельные сосудистые звездочки, небольшие видимые расширения вен. Постепенно они становятся переполненными и явно проступают через кожу. Одним из первых возникает кожный зуд по вечерам. Он считается предвестником нарушений питания – трофических расстройств. Выраженные нарушения венозного кровообращения проявляются:
Первые зоны трофических осложнений локализуются на голени – по передней, внутренней поверхности, ближе к голеностопному суставу. После зуда появляется экзема (хроническое воспаление), а затем и язвенные дефекты.
Воспалились вены на ногах: что делать
Если воспалились вены на ноге, то первое, что нужно сделать – это обратиться к флебологу или хирургу (лучше к сосудистому). До визита можно самостоятельно прикладывать холод, смазывать мазью с гепарином. Для профилактики применяют народные средства, диету и упражнения.
Если вздулись вены на ногах и болят, то самостоятельно облегчить состояние помогут:
Эти меры воздействия временные, если вылезла вена, стала твердой и болит, то это может быть опасно, так как воспаление нередко осложняется образованием тромба. Кровяной сгусток перекрывает сосуд, что приводит к блокировке оттока крови. Развитие тромбофлебита грозит:
- распространением инфекции по венозной сети;
- отрывом тромба и перемещением его в легочные артерии;
- тромбоэмболией сосудов легких с риском смертельного исхода (признаки: внезапное затруднение дыхания, резкая боль в груди, кашель с прожилками крови).
Поэтому категорически запрещается самолечение и использование народных методов, упражнений до исключения вероятности осложнений.
Если при обследовании не выявлено опасности тромбоза глубоких вен, то в комплекс лечения могут быть включены народные методы:
Если вены уже расширены, есть признаки воспаления (боль, отек, горячая кожа), то травами лечиться уже поздно. Они эффективны только при первых признаках варикоза – небольшая болезненность и отечность вечером, полностью исчезающая к утру.
Питание может помочь лечению варикозной болезни, для этого в диету включают:
- свежие и отварные овощи, соки;
- каши из цельного зерна;
- нежирное мясо или рыбу в отварном, запеченном виде;
- ягоды, фрукты, сухофрукты;
- хлеб черный, с отрубями;
- кисломолочные напитки без добавок;
- творог 2-5% жирности;
- растительное масло, орехи;
- чистую питьевую воду (1,2-1,5 литра), компоты из ягод, сухофруктов, морсы (0,3-0,5 литра).
Под запретом находятся продукты, которые задерживают жидкость в организме, а также увеличивающие густоту крови:
- жирное мясо, полуфабрикаты, субпродукты;
- навары, бульоны (мясные, грибные, рыбные);
- жареные, острые, соленые блюда;
- маринады, копчения, консервы;
- сладости, мучное;
- алкогольные напитки.
Даже при остром воспалении не рекомендуется строгий постельный режим, но самостоятельное выполнение упражнений разрешено только при отсутствии сильной боли, отека и повышения температуры. В лечебную гимнастику входят:
При тяжести и усталости ног по вечерам рекомендуется не менее 20-25 минут отводить на гимнастику, поднимать ноги как можно чаще кверху при отдыхе.
Смотрите на видео об упражнениях при варикозном расширении вен:
Лечение, если болят вены на ногах при патологиях
Если болят вены, то лечение включает прием препаратов внутрь (Детралекс, Эскузан), воспаленные и напряженные участки мажут гелем с гепарином, троксевазином. При сильной боли применяют обезболивающие в таблетках (Индометацин), свечах (Диклофенак), уколах (Кетонал). Радикально улучшить состояние помогает операция, склеротерапия, прижигание лазером.
Лекарство от боли в венах на ногах назначает флеболог или сосудистый хирург. Если таких специалистов нет поблизости, то можно обратиться к хирургу общей практики. Самостоятельно справиться с варикозом и венозной недостаточностью невозможно, так как необходимо действие на всю сосудистую систему, свертывание крови, ликвидация воспаления и угрозы закупорки вен. Терапия длительная – не менее 3 месяцев.
Перед рекомендациями по лечению проводится осмотр врача и функциональные пробы:
- Вальсальвы – в положении лежа на спине больной выпрямляет ноги (вены спадаются), после покашливания или напряжения мышц живота сосуды с варикозным расширением наполняются кровью и проступают;
- три жгута – на колено (выше и ниже), бедро накладывают резиновые жгуты, пациент ходит на протяжении 30 секунд, затем их снимают и выявляют участок, на котором нарушено движение крови;
- Тренделенбурга-Троянова-Броди – обследуемый поднимает ногу на 90 градусов, врач массирующими движениями добивается оттока крови, затем накладывает жгут на верхнюю треть бедра и пациент встает, после снятия жгута при венозной недостаточности движение крови идет сверху вниз и вены голени быстро заполняются, а в норме это происходит за 30 и более секунд.
Все эти методы нужны только для выявления скрытой венозной патологии, определения необходимости дальнейшего обследования:
При лечении боли в ногах, вызванной венозной патологией, применяют препараты с такими действиями:
- повышающие тонус вен – Эскузан, Детралекс, Флебодия, Троксевазин, Ангионорм, Цикло-3-форт, Вазобрал, Гинкор форт;
- разжижающие кровь (при наличии тромба или склонности к тромбообразованию) – Фрагмин, Варфарин, Аспирин;
- улучшающие кровообращение – Трентал, Курантил;
- рассасывающие уже образованные сгустки – Стрептокиназа, Урокиназа.
Смотрите на видео о препаратах от варикоза:
Мазать воспалившиеся вены можно наружными средствами, которые уменьшают отечность, облегчают движение крови:
- Лиотон,
- Гепарин гель,
- Троксевазин гель,
- Индовазин гель,
- Флеботон гель,
- Венитан форте гель,
- Тромбоцид гель,
- Антистакс гель.
При выраженном болевом синдроме на короткий промежуток времени – 3-5 дней – назначают обезболивающие средства. Они всегда применяются с медикаментами, которые улучшают отток крови, повышают тонус венозных стенок. По мере ликвидации отечности и восстановления кровообращения в конечностях необходимость средств для снятия боли исчезает.
Могут быть рекомендованы Ибупрофен, Нимесулид в таблетках, Кетонал в уколах, свечи с Индометацином, Диклофенаком. Последняя форма выпуска считается наиболее эффективной и безопасной при наличии у пациента заболеваний желудка.
Ношение компрессионного трикотажа помогает предотвратить отеки, а, следовательно, и боли в ногах.
Используют гольфы и чулки с разной степенью сдавления (классом компрессии). Для профилактических целей подходит первый, а при выраженном нарушении кровообращения вид трикотажа подбирается врачом. Альтернативным методом, но имеющим меньшую эффективность, является фиксация голени и бедра при помощи эластичного бинта.
При лечении выраженной венозной недостаточности препараты помогают слабо, они только останавливают прогрессирование болезни, но убрать отечность и боли полностью зачастую не удается. Таким пациентам показаны:
Все без исключения методы хирургической коррекции могут убрать проблему только на локальном участке венозной сети. Они не исключают повторного рецидива на соседних венозных ветвях. Поэтому после операций или инструментальных способов лечения назначается ношение компрессионного трикотажа, применение препаратов для внутреннего и наружного лечения.
Важно устранить факторы риска (запоры, избыточный вес), нормализовать питание и физическую активность.
Прогноз для больного
Наиболее благоприятный прогноз при заболеваниях вен бывает при обращении к врачу на самой ранней стадии – при появлении тяжести и небольшой отечности ног. Тогда удается при помощи медикаментов, правильного питания, гимнастики укрепить сосуды и облегчить отток крови.
После того, как боль и отек стали постоянными, не стихают после отдыха, то возможно только затормозить прогрессирование болезни при помощи ношения компрессионного трикотажа, миниоперации. Терапия проводится очень длительный период времени, но ее успешность не всегда высокая.
При тяжелой форме венозной недостаточности, перенесенном тромбозе, тромбофлебите в нижних конечностях устойчиво нарушается кровообращение. В обязательном порядке нужно оперативное лечение и пожизненное применение препаратов, контроль за состоянием сосудистого русла.
Особенно опасно протекает закупорка глубоких вен голени. Существует риск отрыва тромба и перемещения его в легкие со смертоносным исходом. В таких случаях для профилактики этого осложнения в полую вену может быть установлено ловушка – кава-фильтр.
Меры профилактики проблем с венами
Для того чтобы предупредить расширение вен и ухудшение оттока крови, необходимо:
- избегать перегревания на солнце, сауне, горячей ванне;
- правильно питаться, сделав акцент на растительной пище, минимально обработанных продуктах, ограничить соль, специи, алкоголь;
- не носить тяжести, уменьшить силовые нагрузки, из спортивных занятий выбирать плавание, йогу, лечебную гимнастику, пилатес, ходьбу, бег, езду на велосипеде;
- при сидячей и стоячей работе каждый час проводить разминку (становиться на пятки, носки, повращать стопами, пройтись);
- не носить одежду, стягивающую пояс, бедра, тесную обувь и на высоком каблуке;
- отдыхать с приподнятыми ногами;
- каждый день попеременно обливать ноги горячей и холодной водой (контрастный душ);
- снизить вес при его избытке;
- при приеме гормональных препаратов, контрацептивов один раз в 3-4 месяца пройти профилактический курс лечения венотониками (Эскузан, Троксевазин), гирудотерапию (постановка пиявок).
А здесь подробнее о лечении вен и сосудов на ногах.
Боль в вене связана с варикозной болезнью, венозной недостаточностью, воспалением при тромбофлебите, закупоркой сосуда тромбом при тромбозе. Она сопровождается отечностью, ночными судорогами, потемнением кожи. При тяжелом течении образуются трофические язвы. Для лечения начальных проявлений назначают препараты, народные средства, диету, на более поздней стадии нужна операция, склеротерапия, прижигание радиоволнами, лазером.
Полезное видео
Смотрите на видео о причинах боли и лечении варикоза:
Если заметить первые признаки тромба, можно предотвратить катастрофу. Какие симптомы, если тромб в руке, ноге, голове, сердце? Какие признаки образования, оторвавшегося? Что представляет собой тромб и какие вещества участвуют в его формировании?
Возникают боли при варикозе в случае запущения болезни. Они могут быть в малом тазу, паху, ногах, коленях. Как снять или облегчить сильную боль при варикозе при беременности, после операции, убрать судороги? Какие народные средства помогут?
Возникают судороги при варикозе преимущественно из-за нарушенного оттока по венам. Причем доставляют неудобства в основном ночью. Как лечить судороги в ногах при варикозе?
Вариантов, как лечить вены и сосуды на ногах, не так уж много. Каждый из них имеет положительные и отрицательные стороны.
Если вдруг лопаются сосуды на ногах, признак не может остаться незамеченным. Почему они лопаются и что делать? Какое лечение посоветует врач при синяке на ногах? Почему болят ноги и лопаются сосуды при беременности? Как выглядит лопнувший синяк и кровотечение?
Венозный застой в ногах возникает спонтанно и требует срочного принятия мер. Однако он является последствием заболеваний. Пускать ситуацию на самотек нельзя.
Характер и особенности боли при сердечной недостаточности, их интенсивность будут отличаться. Например, головные характерны для инфаркта миокарда, когда идет общее нарушение кровообращения. Болит сердце и чувствуются спазмы в ногах при тромбах.
Если на ногах видны сосуды, дефект может свидетельствовать о разных заболеваниях. Лечить вены и сосуды непросто, но возможно.
На начальной стадии плавание при варикозе оказывает положительное воздействие. Однако оно окажется менее эффективным при запущенных стадиях. Лечение водой можно проводить в бассейне, любых водоемах.
Поясничный остеохондроз и ноги связаны между собой тончайшей сетью нервного волокна. Дело в том, что именно в пояснично-крестцовом отделе позвоночника от спинного мозга отходят корешковые нервы, которые отвечают за иннервацию тканей нижних конечностей. Совершенно очевидно, что при дегенеративном дистрофическом разрушении межпозвоночных дисков происходит компрессионное сдавливание корешковых нервов и они не могут обеспечивать полноценную иннервацию. Начинаются проблемы с ногами – они немеют, слабеют и болят.
Что делать в такой ситуации и к какому врачу обратится за помощью? На эти вопросы найдете ответы в предлагаемой вашему вниманию статье.
Начнем с того, что остеохондроз поясничного отдела на ноги может оказывать влияние не на любой стадии своего развития, а только в запущенных случаях, когда происходит сдавливание нервного волокна. Чтобы лучше понять данный процесс,
Рассмотрим физиологию иннервации нижних конечностей:
- от спинного мозга, который находится внутри позвоночного столба через боковые фораминальные отверстия отходят парные корешковые нервы;
- они содержат в себя сенсорные (чувствительные), моторные (двигательные) и смешанные типы аксонов;
- по мере удаления от позвоночника корешковые нервы разветвляются и часть ветвей направляется к мягким тканям, а часть к пояснично-крестцовому нервному сплетению;
- из нервного сплетения выходят нервы, отвечающие за иннервацию нижних конечностей (самые крупные из них это паховый, бедренный, седалищный, кожный латеральный и т.д.);
- каждый из таких нервов сформирован из ответвлений нескольких корешковых нервов, таким образом осуществляется защита в случае поражения одного корешка;
- по мере своего продвижения крупные нервы распадаются на более мелкие.
Что может стать причиной повреждения нервного волокна, которое отвечает за иннервацию нижних конечностей:
- снижение высоты межпозвоночного диска на фоне дегенеративных дистрофических изменений в хрящевых тканях (остеохондроз на стадии протрузии);
- разрыв фиброзного кольца межпозвоночного диска и грыжевое выпячивание пульпозного ядра, которое оказывает давление на корешковый нерв или мягкие ткани, вызывая сильное воспаление и отечность;
- смещение тела позвонка на фоне снижения высоты межпозвоночного диска и сдавливание спинномозгового канала;
- поражение пояснично-крестцового нервного сплетения (плексит);
- защемление нервов по пути их прохождения через ткани к нижним конечностям, например, синдром грушевидной мышцы;
- травматическое поражение целостности нервного волокна (разрывы, переломы костной ткани, растяжения связочной и сухожильной ткани и т.д.).
при подобных патологиях нужно обращаться на приём к неврологу или вертебрологу. Эти доктора смогут поставить точный диагноз и назначить эффективное и безопасное лечение. Перед его проведением следует исключить все вероятные факторы риска, которые могут привести к поражению пояснично-крестцового отдела позвоночника и вызывать ощущение онемения и боль в ногах.
Почему поясничный остеохондроз отдает в ногу?
Поясничный остеохондроз отдает в ногу – почему это происходит уже объяснили выше. А теперь разберемся в том, на какой стадии развития дегенеративных дистрофических изменений в межпозвоночных дисках может наблюдаться такое клиническое проявление.
Чаще всего остеохондроз поясничного отдела отдает в ногу на той стадии, когда начинает повреждаться нервное волокно. Одна из функций позвоночго столба – защитная. Внутри позвоночного столба находится спинномозговой канал. Там располагается защищенный твердыми оболочками спинной мозг. Он окружен ликвором (жидкостью, через которую передаются нервные импульсы от головного мозга к телу и обратно).
От спинного мозга отходят нервные волокна, отвечающие за иннервацию всего тела. Это вегетативная нервная система и она обеспечивает функциональность всех тканей, систем и внутренних органов.
Задача позвончого столба – обеспечивать безопасность этих процессов. Для этого предусмотрены эластичные хрящевые диски, которые разделяют между собой соседние тела позвонков, не позволяя им сомкнуться во время движений и сдавить корешковые нервы, которые располагаются между ними.
Строение межпозвоночного диска с одной стороны простое – это фиброзное кольцо и расположенное внутри него пульпозное ядро, с другой стороны незащищенное. Нет защиты от того, что человек будет вести пассивный образ жизни.
Природой так устроено, что здоровье межпозвоночных дисков напрямую зависит от степени работоспособности окружающих позвоночный столб паравертебральных мышц. Они сокращаются при физической нагрузке и выделяют жидкость. В ней растворены питательные вещества и кислород. Эта жидкость усваивается хрящевыми тканями фиброзного кольца межпозвоночного диска. Обратный процесс происходит при расслаблении мышцы и сжатии межпозвоночного диска. Так осуществляется диффузное питание. Другого способа получения жидкости и питательных веществ у межпозвоночных дисков нет.
Поясничный остеохондроз и боли в ногах могут развиваться при воздействии следующих факторов риска:
- избыточная масса тела – чем она выше, тем сильнее оказывается давление на хрящевые межпозвоночные диски;
- отсутствие регулярных физических нагрузок в достаточном объеме;
- тяжёлый физический труд или длительное нахождение в статичном положении, в результате чего мышцы спазмируются и утрачивают способность осуществлять диффузное питание хрящевых тканей;
- курение и употребление алкоголя;
- неправильная постановка стопы в виде плоскостопия и косолапости – неправильно распределяется амортизационная нагрузка;
- ношение неправильно подобранной одежды и обуви;
- нарушение правил эргономики организации своего спального и рабочего места;
- искривление позвончого столба и изменение осанки.
Эти факторы негативного влияния следует исключать из своей жизни для проведения активной профилактики поясничного остеохондроза.
Остеохондроз поясничного отдела и боли в ногах
Поясничный остеохондроз боли в ногах может провоцировать при радикулите, ишиасе и других вариантах осложнений. Как правило все клинические случаи связаны с компрессией нервного волокна. Реже остеохондроз поясничного отдела боли в ногах вызывает по причине нарушения иннервации сосудистого русла.
В таких случаях у пациента начинает развиваться:
- атеросклероз кровеносных сосудов – отложение холестериновых бляшек на внутреннем эндотелии на фоне снижения сократительной активности мышечной сосудистой стенки;
- варикозное расширение вен нижних конечностей – застой венозной крови с последующим разрушением системы клапанов, влечёт за собой нарушение гемодинамики, отёчность мягких тканей, развитие трофических язв голени;
- облитерирующий эндартериит – чаще развивается у лиц мужского пола, имеющих проблемы с поясничным отделом позвоночника, курящих и ведущих малоподвижный образ жизни.
Если у вас развивается поясничный остеохондроз и болят ноги, рекомендуем как можно быстрее обратиться на прием к неврологу. Это состояние может быть опасно для вашего здоровья. Поражаются нервные волокна, которые регулируют не только чувствительность. В скором времени у вас может появиться выраженная мышечная слабость. Появится быстрая утомляемость мышц ног и начнется их дистрофия. Это очень серьезные осложнения поясничного остеохондроза которые могут привести в итоге к параличу и парезу. Вы можете стать инвалидом.
Онемение ног при поясничном остеохондрозе
Остеохондроз в поясничном отделе позвоночника ноги затрагивает по-разному. У кого-то появляются боли, другие страдают от ощущения онемения. И это важно разделять. В обоих случаях поражаются сенсорные типы нервного волокна. Но в первом варианте от нарушения процесса иннервации происходят трофические ишемические изменения, которые и провоцируют болевой синдром. Во втором случае онемение свидетельствует о начальных дистрофических процессах или об окончательной атрофии нервного волокна.
Как вы понимаете, онемение ног при поясничном остеохондрозе не является безобидным признаком, на который можно не обращать особого внимания. Стоит быть предельно внимательным, особенно если клинический признак затрагивает сразу обе конечности. Это говорит о том, что компрессии подвергается не корешковый нерв, который отвечает только за одну конечность, а спинной мозг. Это может быть стеноз спинномозгового канала. Это состояние рано или поздно спровоцирует полный паралич нижней части тела.
Слабость в ногах при поясничном остеохондрозе
Может ли поясничный остеохондроз вызывать слабость в ногах и почему это происходит. В области поясничного отдела позвоночника отходят не только чувствительные аксоны, которые отвечают за передачу ощущений от нижних конечностей к структурам головного мозга. Здесь же выходят и двигательные нервные волокна. По ним к миоцитам приходит сигнал из головного мозга (двигательного центра), дающий команду расслабится или сжаться. Таким образом осуществляется управление мышцами.
Слабость в ногах при поясничном остеохондрозе связана с тем, что прохождение команды по моторным аксонам блокируется на каком-то уровне. Это может быть межпозвоночная грыжа, которая давит на корешковый нерв, отек мягких тканей или напряжение мышц, которые сдавливают ответвления корешковых нервов. Часто мышечная слабость бывает сопряжена с сосудистыми проблемами.
Появление выраженной слабости в ногах на фоне длительно протекающего поясничного остеохондроза практически всегда связано с серьезными осложнениями. Это может быть стеноз спинномозгового канала, выпадение межпозвоночной грыжи, смещение тела позвонка или поражение пояснично-крестцового нервного сплетения. Обратитесь срочно к врачу.
Что делать, если при поясничном остеохондрозе болят ноги
Если на фоне остеохондроза поясничного отдела болят ноги, первое что делать – обращаться за медицинской помощью. Следует записаться на прием к вертебрологу или неврологу. Врач назначит ряд обследований. Наиболее достоверные сведения о текущем состоянии нервного волокна и хрящевых тканей позвоночника позволяет получить МРТ обследование. Но оно не всегда доступно. Поэтому для опытного врача будет достаточно осмотра, мануального обследования, функциональных диагностических тестов и рентгенографического снимка, по которому он оценит состояние хрящевой и костной ткани позвоночго столба.
Лечение боли, онемения или слабости в ногах изолированно от основного заболевания проводить невозможно. Необходимо проводить комплексную терапию, направленную на восстановление ткани позвончого столба. Делать это целесообразно с помощью методов мануальной терапии, поскольку нет никаких фармакологических препаратов, которые могли бы это сделать. Хондропротекторы не имеют никакого лечебного воздействия без их использования в сочетании с методами мануального воздействия. Как вы уже поняли, при остеохондрозе нарушается диффузное питание хрящевых тканей. Поэтому хондропротекторы просто не проникают внутрь хрящевых межпозвоночных дисков.
Для начала нужно восстановить нормальные межпозвоночные промежутки с помощью вытяжения позвончого столба. Затем задействовать остеопатию, массаж, лечебную физкультуры, кинезиотерапию, физиопроцедуры и т.д. Для проведения лечения обратитесь в клинику мануальной терапии по месту жительства. Там вам разработают индивидуальный курс терапии, который восстановит иннервацию нижних конечностей.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:



